При отеках растянулась кожа на веках
Обновлено: 25.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Утолщение кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Гиперкератоз – это аномальное утолщение верхнего слоя кожи (эпидермиса) в результате избыточной инсоляции, воздействия химических веществ, частого трения или давления. Кроме того, гиперкератоз может возникать на фоне некоторых заболеваний.
Утолщение кожи происходит в роговом слое эпидермиса, который является конечной точкой процесса дифференцировки кератиноцитов - клеток, содержащих белок кератин. Именно в роговом слое кератиноциты теряют воду и ядро и превращаются в чешуйки рогового слоя – корнеоциты.
При гиперкератозе происходит ускоренная дифференцировка кератиноцитов, а физиологическое слущивание роговых чешуек с поверхности кожи, наоборот, замедляется.
Разновидности гиперкератоза
В зависимости от происхождения выделяют приобретенный и наследственный гиперкератоз.
По клиническим проявлениям.
- Мозоли – часто встречающаяся разновидность гиперкератоза. Различают несколько видов мозолей, но все они появляются вследствие утолщения кожи в местах, наиболее подверженных механическому воздействию. Причем такое изменение кожи может быть связано как с усиленными физическими нагрузками, так и с различными хроническими заболеваниями, что характерно для пожилых пациентов.
- Роговая (тилотическая) экзема проявляется гиперкератозом ладоней и подошв.
- Псориаз - аутоиммунное воспалительное заболевание, при котором на коже формируются гиперкератотические чешуйчатые бляшки.
- Актинический кератоз обычно представлен небольшими красноватыми чешуйчатыми выпуклостями, которые появляются после избыточной инсоляции. Актинический кератоз – серьезное состояние с высокой вероятностью озлокачествления и требует обязательной консультации врача.
- Себорейный кератоз характеризуется маленькими коричневыми или черными пятнами, обычно локализующимися на лице, шее, плечах и спине. Это одно из наиболее распространенных доброкачественных новообразований кожи у взрослых.
- Фолликулярный гиперкератоз («гусиная кожа») характеризуется закупоркой устьев фолликулов ороговевшими клетками эпидермиса.
- Эпидермолитический гиперкератоз - редкое наследственное заболевание, которое проявляется сразу при рождении. Новорожденные имеют красноватую кожу, иногда покрытую небольшими волдырями.
Гиперкератоз кожи может возникнуть у людей, которые пренебрегают регулярными процедурами по уходу за кожей, в результате чего отмершие клетки рогового слоя скапливают и формируют кератомы – доброкачественные новообразования.
Наша кожа постоянно подвергается воздействию неблагоприятных внешних факторов, таких как хлорированная вода и моющие средства, УФ-излучение. В результате повреждается защитный липидный слой кожи, и влага начинает интенсивно испаряться с ее поверхности, а корнеоциты теряют способность к физиологическому слущиванию.
При сахарном диабете гиперкератоз становится следствием нарушения обмена веществ и ухудшения микроциркуляции кожи.
Ношение тесной или неудобной обуви, особенно при плоскостопии, врожденных патологиях стоп, ожирении, может стать причиной утолщение кожи на стопах.
Развитию гиперкератоза шейки матки (лейкоплакии) способствует вирус папилломы человека.
Причиной гиперкератоза может стать хроническое грибковое поражение, а также опоясывающий лишай.
Считается, что симптомы утолщения и сухости кожи могут быть вызваны дефицитом витаминов А, Е, D и С.
Гиперкератоз нередко становится следствием недостатка гормона эстрогена у женщин в период менопаузы.
Заболевания и состояния, при которых развивается гиперкератоз
- Сахарный диабет.
- Ожирение.
- Плоскостопие.
- Ихтиоз.
- Псориаз.
- Экзема.
- Менопауза.
- Грибковое поражение кожи.
- Опоясывающий лишай.
- Эритродермия.
- Атопический дерматит.
- Себорейный кератоз.
Чаще всего за первой консультацией по поводу утолщения кожи обращаются к врачу-дерматологу. После тщательного осмотра, сбора жалоб, выяснения медицинской и семейной истории пациента, проведения лабораторных и инструментальных исследований может потребоваться консультация врача-эндокринолога , врача-онколога , врача-инфекциониста.
Диагностика и обследования при утолщении кожи
Тщательный сбор анамнеза с учетом всех жалоб пациента, осмотр и проведение дополнительных методов диагностики помогут установить причину гиперкератоза.
-
Клинический анализ крови с развернутой лейкоцитарной формулой для выявления воспалительных процессов в организме.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Отечность век: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
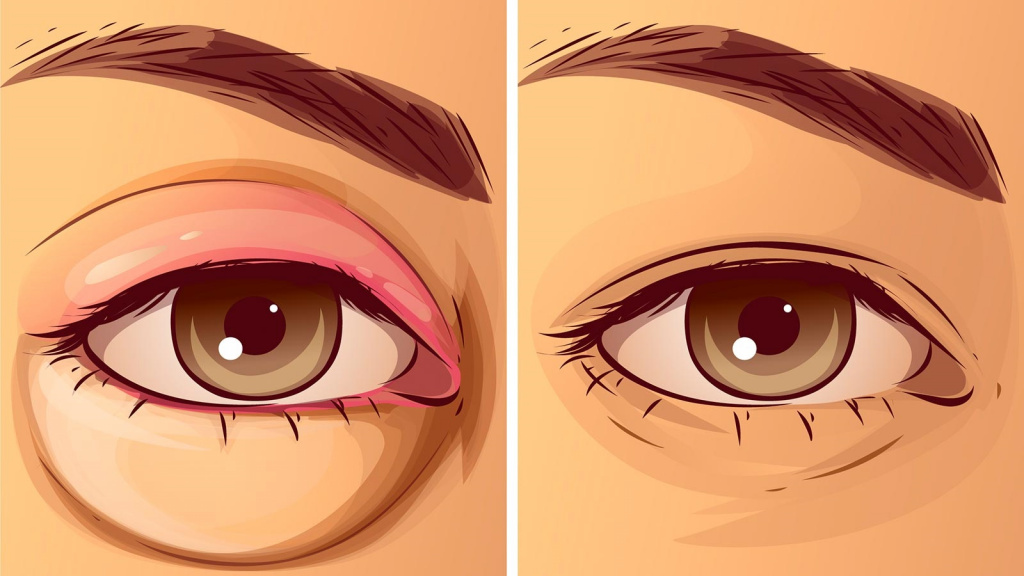
Отечность век – это патологическое состояние, обусловленное скоплением жидкости в рыхлой подкожно-жировой ткани периорбитальной зоны. Оно может быть единичным или редким, вызванным, например, недостаточным количеством сна. В норме отек век проходит самостоятельно в течение суток. Если же неприятный симптом приобретает постоянную форму, требуется проведение полной диагностики организма.
Отек век в большинстве случаев сигнализирует о развитии в организме серьезных патологических процессов.
Разновидности отеков век
Отечность век может быть классифицирована по нескольким параметрам.
Во-первых, отек может иметь воспалительное (инфекционное, аллергическое) и невоспалительное происхождение. В первом случае отеки век сопровождаются их покраснением, болью, повышением температуры тканей периорбитальной зоны, слезотечением. Для невоспалительных отеков вышеуказанные признаки не характерны.
Во-вторых, отечность век может быть односторонней или двусторонней. Так, односторонний отек чаще является инфекционным, в то время как двусторонние отеки имеют более широкий спектр вызвавших их причин.
В-третьих, отечная ткань может быть мягкой и плотной, что играет немаловажную роль в определении причины развития отеков.
Наконец, отеки век могут быть единственным проявлением отечного синдрома, а могут сочетаться с отеками других локализаций, в т.ч. с отеками, распространенными по всему телу.
Возможные причины развития отечности век
Отек представляет собой скопление избыточного количества жидкости в тканях вне кровеносных и лимфатических сосудов. Существует несколько факторов, способствующих выходу и накоплению жидкости в ткани. К ним относятся:
- высокое давление, создаваемое потоком крови внутри сосудов;
- повышение проницаемости стенки сосуда;
- уменьшение концентрации белков плазмы крови, которые за счет осмотических сил удерживают жидкую часть крови внутри кровеносного сосуда;
- увеличение концентрации белков и неорганических ионов в тканях, притягивающих к себе воду подобно магниту.
Симметричные отеки век, появляющиеся по утрам, могут быть следствием потребления чрезмерного количества жидкости накануне перед сном. Такие отеки обычно исчезают самостоятельно при соблюдении питьевого режима.
При каких заболеваниях возникают отеки век
В первую очередь отеки век могут свидетельствовать о заболеваниях почек:
- гломерулонефрит – воспалительное поражение клубочков почек после перенесенной стрептококковой или иной инфекции;
- вторичное поражение почечных клубочков при сахарном диабете, хронической гипертонической болезни;
- пиелонефрит– заболевание (чаще инфекционно-воспалительного происхождения), характеризующееся повреждением чашечно-лоханочной системы почек и интерстиция;
- тубулоинтерстициальные нефриты – группа заболеваний, первично поражающих канальцы почек, например токсическое поражение почек солями тяжелых металлов;
- иные патологические процессы в почках, приводящие к развитию острого почечного повреждения или хронической болезни почек.
Данное состояние является жизнеугрожающим и возникает в ответ на контакт организма с аллергенами, поступающими с пищей, с вдыхаемым воздухом и т.д.
Плотные стойкие отеки век типичны для микседемы – приобретенной недостаточности функции щитовидной железы, для которой характерно состояние гипотиреоза – снижения концентрации гормонов тироксина и трийодтиронина.
Распространенные отеки, в т.ч. отеки век, развиваются при тяжелой сердечной недостаточности, однако для «сердечных» отеков характерно их распространение снизу вверх: от стоп и голеней к верхней половине туловища.
Также отеки развиваются при нарушении синтеза белков плазмы печенью, что имеет место, например, при циррозе печени.
К каким врачам обращаться при появлении отечности век
Поскольку существует множество причин развития отеков, первым врачом, к которому следует обратиться, является врач обшей практики или терапевт . После развернутого клинического, лабораторного и инструментального обследования пациент может быть направлен к узким специалистам - нефрологу (врачу, специализирующемуся на заболеваниях почек), эндокринологу , кардиологу , аллергологу-иммунологу, офтальмологу, гепатологу.
Диагностика и обследование при отеках век
Основная цель диагностики – установить причину появления отеков век. Тщательный клинический осмотр дает врачу много информации. Однако заболевания почек, одна из основных причин развития отечности век, могут иметь слабо выраженные клинические проявления. В этом случае требуется лабораторно-инструментальная диагностика, которая обычно включает следующие исследования.
-
клинический анализ крови с развернутой лейкоцитарной формулой для определения наличия воспалительного процесса в организме;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ячмень и халязион: причины появления, симптомы, диагностика и способы лечения.
Ячмень, гордеолум - это острое гнойное воспаление, возникающее в результате попадания инфекции в сальные или потовые железы, расположенные по краям века (наружный ячмень), или в мейбомиевые железы, которые находятся в толще века (внутренний ячмень).
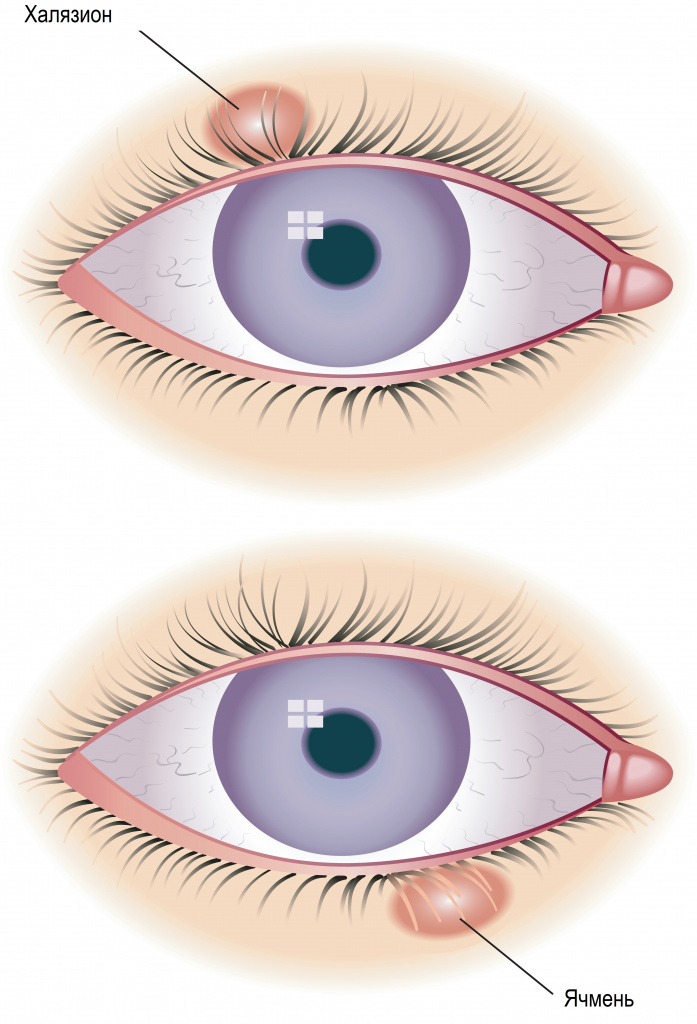
Часто ячмень путают с халязионом, поскольку внешне они действительно похожи. Однако это два совершенно разных заболевания, и объединяет их только локализация – кожа век. Халязион – это неинфекционное хроническое воспаление хряща вокруг мейбомиевой железы.
Причины появления ячменя и халязиона
Непосредственной причиной развития гордеолума является бактериальная инфекция. В 90% случаев его возбудителем служит золотистый стафилококк. Попадание микроорганизмов внутрь железы века приводит к закупорке выводного протока и скоплению гнойного секрета. Развитию инфекционного процесса способствуют нарушения правил гигиены при использовании контактных линз, привычка тереть глаза руками, расчесывание век, использование грязного полотенца, а также применение некачественной косметики и обсемененных приспособлений для нанесения макияжа.
Нередко ячмень развивается у пациентов с сахарным диабетом, различными иммунодефицитными состояниями, при гиповитаминозах, хронических заболеваниях желудочно-кишечного тракта.
Отмечается предрасположенность к формированию ячменя у людей с жирной кожей, угревой сыпью, фурункулезом.
Халязион не связан с инфекционным воспалением и возникает в результате закупорки выводного протока мейбомиевой железы; что приводит к ее растяжению с последующим прорывом секрета в окружающие ткани хряща. В результате в толще века формируется плотно-эластичный безболезненный узелок (гранулема) размером до горошины. Кожа над узелком подвижна, не изменена.
Классификация ячменя, халязиона
Ячмень и халязион могут быть как единичными, так и множественными.
В зависимости от локализации ячмень классифицируют как наружный и внутренний.
Наружный ячмень располагается на ресничном крае века с внешней стороны, связан с гнойным воспалением сальных или потовых желез.
Внутренний ячмень, или мейбомит, формируется на внутренней стороне века в результате гнойного воспаления мейбомиевых желез и встречается значительно реже, чем наружный.
В зависимости от глубины поражения различают поверхностный халязион (воспаление присутствует только в мейбомиевой железе) и глубокий (воспаление развивается в хряще века). Клинические проявления при этом никак не различаются.
Симптомы ячменя и халязиона
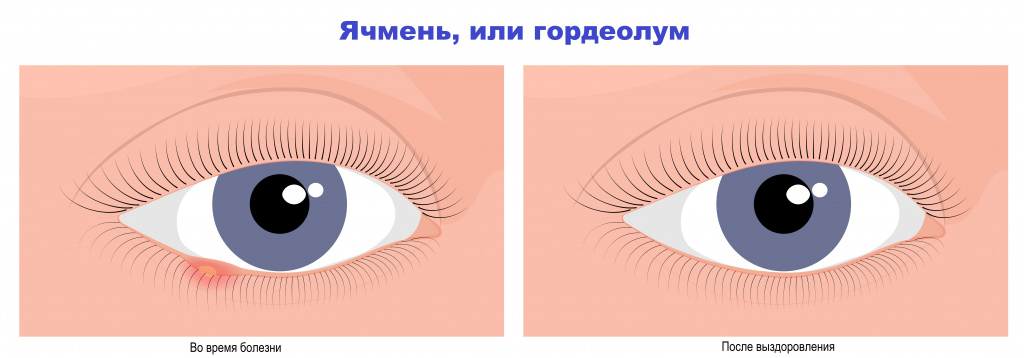
Ячмень. В самом начале заболевания при зажмуривании у пациента появляется ощущение дискомфорта у свободного края века. По мере развития воспалительного процесса возникают боль, покраснение и отек участка века. Интенсивность боли обычно соответствует степени выраженности отека. Через 1-3 дня в центре очага формируется гнойничок, который через 2-3 дня прорывается наружу. После самопроизвольного вскрытия и при адекватной терапии воспалительные явления (покраснение, отечность, болезненность) постепенно стихают, наступает излечение.
Внутренний ячмень можно увидеть только при вывороте века. Отмечаются локальный отек и воспаление конъюнктивы (слизистой оболочки) века.
Халязион представляет собой безболезненное локальное подкожное образование в форме шарика. При неосложненном течении кожа над ним обычно не изменена.
Диагностика ячменя и халязиона
Диагноз устанавливается на основании жалоб и данных осмотра пациента.
В случае ячменя при осмотре выявляют локальную гиперемию (покраснение) и отек края века в области волосяного фолликула ресницы. При пальпации века пациент жалуется на боль.
При неосложненном халязионе болезненность и покраснение века, как правило, не обнаруживаются.
В начале заболевания клинические проявления внутреннего ячменя и халязиона могут быть схожи. От ячменя халязион отличается лишь большей плотностью, отсутствием признаков острого воспаления, а кожа над ним легко смещается.
Установить правильный диагноз и назначить адекватное лечение может только врач.
Лабораторная и инструментальная диагностика в большинстве случаев не требуется.
К каким врачам обращаться
Лечением пациентов с воспалительными заболеваниями век занимаются офтальмологи.
Лечение ячменя и халязиона
Во избежание осложнений категорически не рекомендуется выдавливать или прокалывать ячмень. Поскольку причина гордеолума – бактериальная инфекция, основа лечения – антибактериальные средства. Используют глазные капли и мази, содержащие антибиотик. Как и при любом другом лечении антибиотиком, крайне важным является соблюдение кратности использования и продолжительности курса, согласно рекомендациям врача.
Несоблюдение схемы назначения антибиотиков может привести к формированию антибиотикорезистентности (устойчивости бактерии к данному антибиотику), неэффективности терапии и необходимости повторного курса уже другого лекарственного препарата.
Лечение халязиона включает применение противовоспалительных средств – глюкокортикостероидов в форме мазей для обработки век или введение раствора в толщу халязиона. Врачом могут быть рекомендованы теплые компрессы, массаж век. При крупных размерах халязиона, а также при неэффективности медикаментозной терапии применяют хирургическое лечение – удаление халязиона, в том числе лазерным методом.
Осложнения ячменя, халязиона
Осложнения, которые могут развиться из-за выдавливания ячменя – распространение инфекции на окружающие ткани: конъюнктивит, флегмона глазницы, менингит и даже сепсис. Кроме того, описаны случаи воспалительных изменений в сосудах с развитием их закупорки (тромбоз вен в области глаза).
Халязион может осложниться бактериальным воспалением, а халязион крупных размеров - вызвать нарушение зрения.
Профилактика ячменя, халязиона
Основа профилактики формирования ячменя и халязиона - соблюдение правил личной гигиены: необходимо пользоваться только личной косметикой и личным полотенцем, правильно хранить контактные линзы, не прикасаться грязными руками к глазам.
Для предупреждения рецидивов халязиона может быть рекомендован массаж век для улучшения оттока секрета мейбомиевых желез, очищение век с помощью специальных косметических средств.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нависающие верхние веки – это проблема, с которой тяжело смирится. Из-за них действительно страдает внешний вид человека в целом, и к возрасту прибавляется 5-10 лет. С годами ситуация усугубляется, но решиться на проведение операции может не каждый. Сейчас есть возможность устранить недостатки на веках без операции.
Основная задача: либо убрать лишнюю кожу нависающего верхнего века, либо подтянуть её наверх (обеспечить лифтинг-эффект).
Мы предлагаем несколько эффективных вариантов решения проблемы. Основные: ботулинотерапия (8000 - 10000 рублей), лазерная блефаропластика или лазерный лифтинг верхнего века (15000 рублей), нитевой лифтинг (от 7000 рублей).
Важно понимать насколько ярко выражена проблема: выделяют три стадии птоза верхнего века.

Рис.1. 1 - начальная стадия птоза верхнего века. 2 - вторая стадия птоза верхнего века. 3 - третья стадия проявления птоза верхнего века.
Начнём с конца - при третьей стадии может помочь только хирургическая операция. Не стоит дожидаться третьей стадии птоза, нужно принимать меры сразу, как только проявилась проблема.
Что НЕ помогает при дряблости и нависании верхних век?
В интернете можно найти информацию о том, что нависание верхних век можно устранить при помощи легких и безобидных процедур, но на самом деле они не дают нужного эффекта, поскольку не решают главные задачи сокращения кожи или лифтинг-эффекта, способного решить проблему.

⚡ Поисковики не знакомы с анатомией и проблемами старения, также как и авторы подобных неграмотных статей. Никакой крем, никакие самомассажи не помогут сократить или переместить кожный лоскут верхнего века!⚡
Рейтинг бесполезных процедур:
- RF-лифтинг (курс из процедур воздействует на кожу, стимулируя коллаген и эластин, однако в борьбе с нависанием века не помогает)
- Микротоки (процедура ориентирована на восстановление тканей, никакого лифтинга или сокращения кожи не обеспечивает)
- Плазмотерапия (инъекции плазмы помогают активизировать процессы восстановления и омоложения в коже, бесполезны при птозе)
- "Холодная плазма" - аппаратное точечное воздействие плазмой (очень опасное нововведение в косметологии, нами не зафиксировано положительных результатов)
- Биоревитализация, мезотерапия, биорепарация
- Домашние массажи, маски и крема.
Не поддавайтесь на громкие рекламные слоганы!
Методы, которые помогают решить проблему
Помимо операции (верхняя блефаропластика) существует всего 2-3 действенных метода, которые относительно работают (только!) при 1 и 2 стадии птоза верхнего века.
1. Ботулинотерапия - лифтинг эффект при начальных проявлениях проблемы
Комплексная ботулинотерапия верхней трети лица (инъекции препарата Ксеомин, Ботокс, Диспорт) в руках опытного косметолога могут обеспечить лифтинг краёв бровей - так называемые "взлетевшие брови". Часто такой эффект получают начинающие косметологи при неправильной коррекции препарата.
Правильный эффект поднятых бровей обеспечивает разглаживание нависающей кожи над глазами.

Слева состояние до БТА терапии, справа - результат лифтинга.
Решитьпроблему нависания этот способ может только при незначительном избытке кожи.
Взлетевшие половинки бровей выглядят не естественно, поэтому часто пациенты просят избавить себя от этого эффекта "бровей дьявола".

"Брови Мефистофеля" в жизни.
⚡ Стоимость ботулинотерапии: 6000 - 10000 рублей (в зависимости от количества единиц токсина).
Дополнительная прелесть процедуры заключается в том, что параллельно вы избавитесь от мимических морщин на лбу и вокруг глаз!
2. Нитевой лифтинг области верхней брови
Один из самых популярных способов, который (это важно!) не помогает при значительных нависаниях верхнего века.
Суть метода примерно такая же, как и при ботулинотерапии - в подтяжке вверх кожи и подкожных тканей латеральных краёв бровей нитями с насечками и фиксация этого положения.
Процедура, когда помимо области верхней брови подтягивается и угол глаза, в интернете называется "лисьи глазки" - она не убирает нависание верхнего века, так как вверх подтягивается и само верхнее веко.
⚡ Стоимость: при проведении нитевой подтяжки обычно используют 6-10 коротких нитей с насечками, стоимость одной нити составляет от 500 до 1200 рублей, в зависимости от производителя.

Важно понимать! Височная область, в которой проводится лифтинг, не обладает плотными тканями, за которые можно надёжно крепить нити с насечками. Именно поэтому одной - две нити недостаточно. Именно поэтому результат от проведённых манипуляций недолгий - всего 3-4 месяца.
Часто после коррекции (даже через 1-2 месяца) визуально остаётся след от процедуры: нити "контурируют". Причина этого как раз в недостаточном объеме мягких тканей: пощупайте у себя над бровью - под кожей небольшая прослойка жира и сразу череп. Держаться и "прятаться" нитям просто негде!

Нитевой лифтинг - относительно недорогой способ решить проблему нависающего века на срок до полугода. Мы проконсультируем вас по всем вопросам стоимости и типа нитей.
Для желающих более кардинального решения проблемы - мы рекомендуем процедуру лазерной блефаропластики (читайте ниже!).
Провести процедуру со скидкой 15%!
У нас много акционных предложений, главное из них: 15% скидка на первый визит! Для вас подберём лучшее!
Мешки под глазами – это на 99% возрастной недостаток. Более того – под этим термином разные люди часто подразумевают разные смыслы. Для того понять "что есть что" и "отчего это происходит", нужно углубится в анатомию.
Мешки, грыжи или отёки?
Для начала перечислим все те образования, которые можно найти у возрастного пациента.
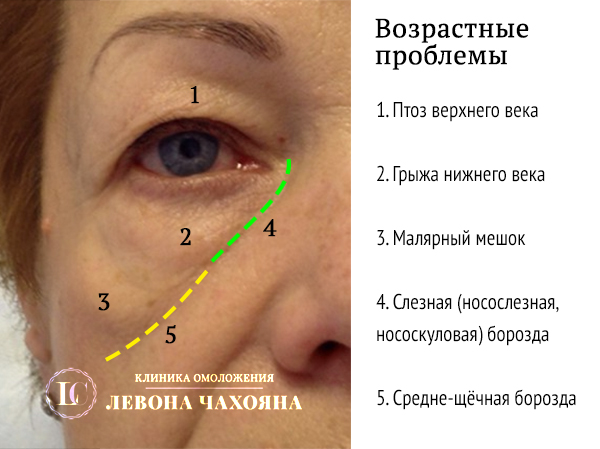
Образования под глазами могут быть отёками, могут быть провисаниями кожи нижнего века, а могут быть жировыми грыжами.
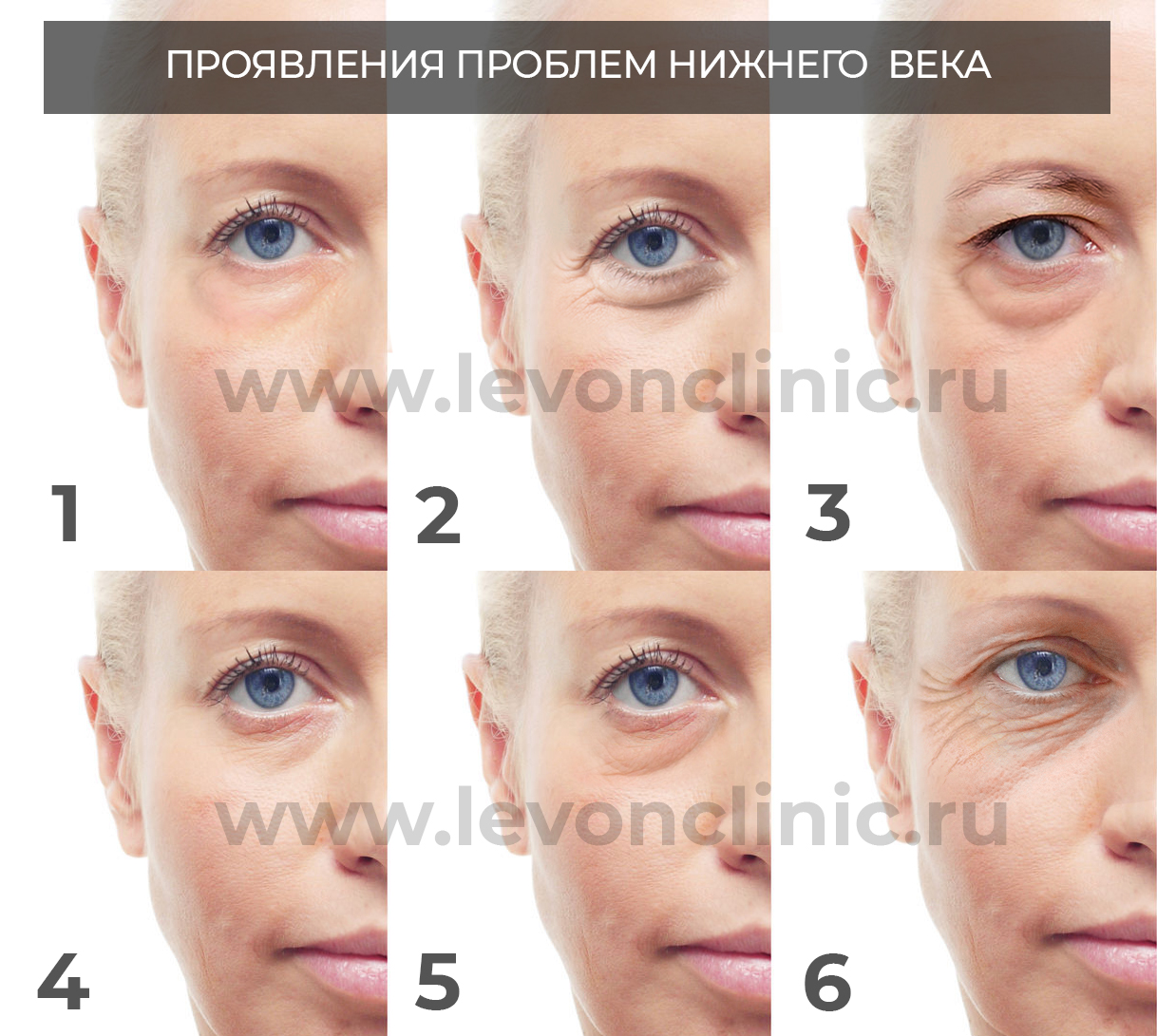
Рис.1. 1 - отёки под глазами; 2 - валик нижнего века при мимической активности; 3 - грыжа нижнего века; 4,5 - проявления носослёзной борозды; 6 - провисания кожи нижнего века, мимические морщины.
Часто пациенты называют мешками отёчные образования области нижнего века. Их происхождение никак не связано с перераспределением жировых пакетов, обычно это застой жидкости и проблемы с лимфодренажной системой.
Истинные причины образования грыж под глазами.
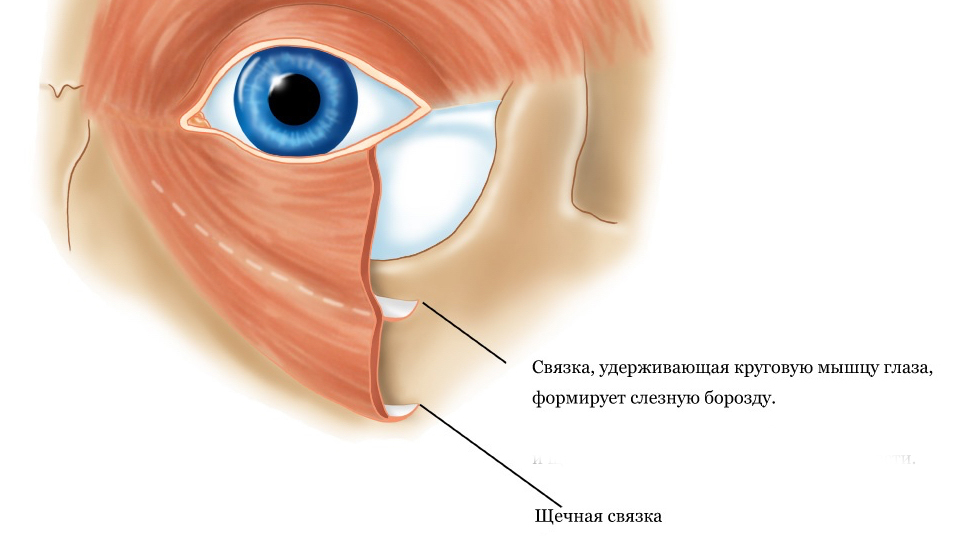
А теперь покажем вам несколько картинок из учебника анатомии, чтобы вы понимали строение этой области, это очень важно для определения тактики лечения этих образований.
Обратите внимание на связки, которые крепят мышцы и жировые пакеты, особенно на их изменение с возрастом.
С возрастом все наши ткани изнашиваются и растягиваются, включая кожу, мышцы и связки.

Более того, с возрастом изменяется наш череп - глазницы расширяются, а кости черепа как бы отступают назад.

В связи с этими изменениями, глубокие жировые пакеты глазницы, которые служат как бы "амортизаторами" глазного яблока, начинают выпирать вперёд, растягивая связки и мышцу.
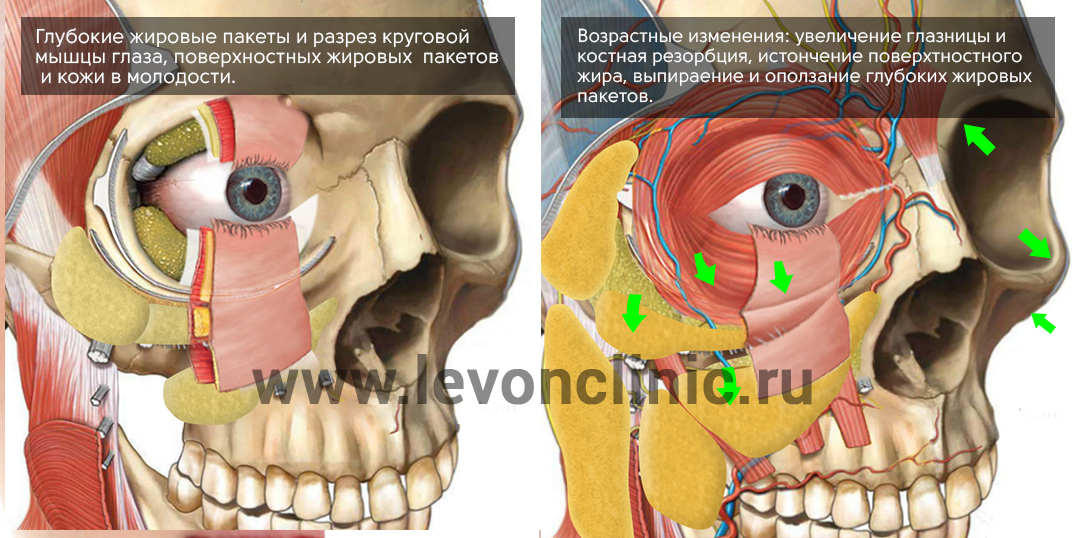
Выпирающий из глазницы жир и является причиной возникновения мешков под глазами.
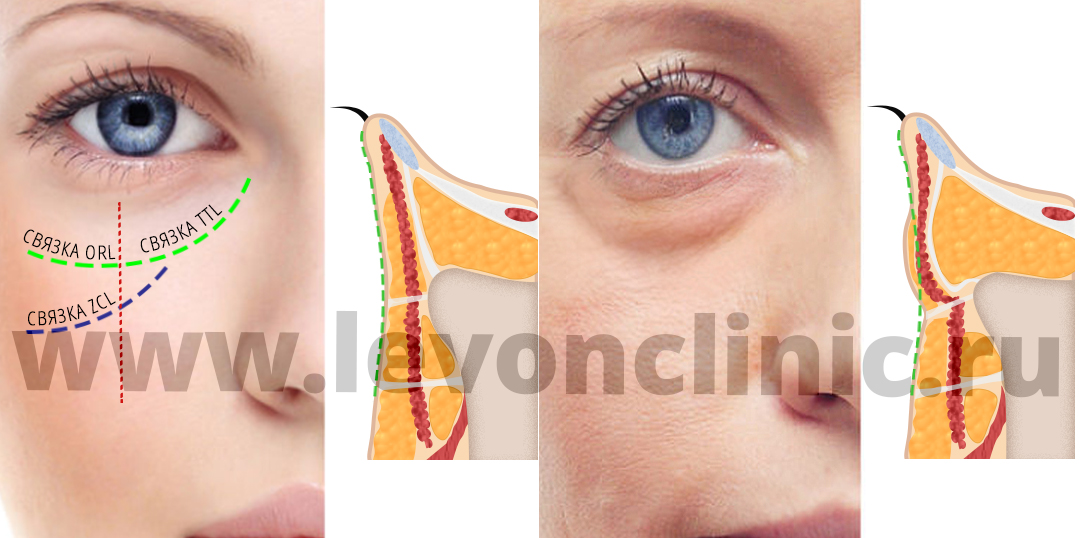
Поздравляем, теперь вы знаете даже больше, чем некоторые косметологи, которые советуют лечить и устранять малярные мешки и грыжи нижнего века кремами и мазями.
Итак, важные выводы –
- Классический «мешок под глазом» называется грыжей нижнего века.
- Отёк на скуле под глазом называется малярным мешком и средне-щёчная борозда разделяет эти образования.
- Если кожа растянулась сильнее мышцы и связок, то могут образовываться так называемые "кожные" мешки нижнего века.
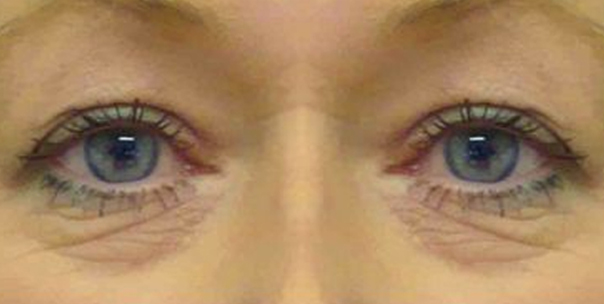
Кожные мешки в области нижнего века образуются при сильной мимической активности и растянутой коже, а также возможно их образование в молодом возрасте после похудения.
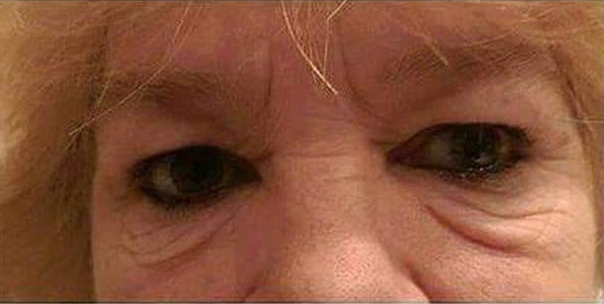
Причины образования отёков
В достаточно молодом возрасте образование мешков под глазами может быть вызвано излишней отёчностью. Обычно, в этом случае выраженные малярные мешки не проявляются, однако от недуга может страдает вся область под глазами, вплоть до скуловой части.

Источником возникновения отеков под глазами может быть внешнее воздействие различных факторов, возраст, а также заболевания.
Читайте также:

