Печеночные пробы при атопическом дерматите
Обновлено: 02.05.2024
Атопический дерматит — это хроническое аллергическое заболевание с периодами обострения и ремиссии. Наиболее характерными симптомами заболевания являются постоянный зуд кожи и красные поражения, напоминающие лишайник. Атопический дерматит чаще всего диагностируется у маленьких детей, взрослые болеют реже.
Другие термины для атопического дерматита, такие как атопическая экзема или ранее использовавшаяся чесотка, в самом названии сближают природу и специфические симптомы этого заболевания. Люди, страдающие АД, страдают хроническим зудом кожи. В результате царапин, которые трудно контролировать, кожа разрушается, ослабляя защитную барьерную функцию. Как следствие, происходит чрезмерная потеря воды из более глубоких слоев кожи (происходит ее высыхание), и аллергены имеют больше шансов проникнуть в организм.
Что такое атопия?
Атопия — это ненормальная реакция организма на аллерген, приводящая к перепроизводству антител IgE, ответственных за аллергическую реакцию. Атопический дерматит относится к группе атопических заболеваний, как и бронхиальная астма, крапивница и сенная лихорадка.
Пациенты, склонные к атопии, обычно имеют несколько аллергических заболеваний одновременно. Организм человека, страдающего AD, реагирует на очень низкие дозы аллергена (молекулы, которые могут вызвать иммунную реакцию) в окружающей среде. Болезнь может быть вызвана многими факторами, которые нас окружают: пылевыми клещами, пыльцой с цветов, животных и пищи.
Причины атопического дерматита
Первые симптомы атопического дерматита почти у половины пациентов появляются между третьим и шестым месяцем жизни, в большинстве случаев заболевание появляется в возрасте до пяти лет. Происхождение атопического дерматита является сложным, и его развитие представляет собой совокупность экологических, генетических, иммунологических и неиммунологических факторов.
У пациентов с БА существует генетический дефект в эпидермисе, который вызывает нарушения в составе поверхностного слоя кожи. В результате кожа пациента подвергается чрезмерному воздействию аллергенов, она становится сухой, чрезмерно чувствительной и зудящей.

Атопический дерматит
Заболевание является генетическим, что означает, что если у одного или двух родителей был атопический дерматит или любое другое атопическое заболевание, вероятность того, что дети унаследуют склонность к атопии, включая атопический дерматит, высока.
Каковы симптомы атопического дерматита (AD)?
Наиболее распространенным симптомом атопического дерматита является экзема, воспаление, которое проявляется в виде папул на покрасневшей коже. Повреждения кожи обычно появляются группами и выстраиваются в неправильные формы.
В результате царапин появляются повреждения кожи. Хронические поражения приводят к лихенизации (утолщению) кожи и ее гиперкератозу, то есть ихтиозу (кератоз пиларис, ихтиоз). В очень тяжелых условиях может возникнуть эритродемия, то есть общее воспаление кожи, увеличение лимфатических узлов и повышение температуры.
В зависимости от возраста пациента течение заболевания можно разделить на три фазы: детская, подростковая, взрослая. Локализация изменений отличается время от времени. У детей симптомы атопического дерматита часто видны на щеках и лбу, в то время как у взрослых он в основном виден в изгибах нижних и верхних конечностей. Кроме того, у взрослых могут развиться другие симптомы AD, такие как беловатая перхоть, которая не встречается у детей.
Как распознать атопический дерматит?
В диагностике часто используются тесты — кожные пробы и атопические пластыри, но отрицательный тест не всегда означает, что болезнь отсутствует, это может быть только то, что аллергенный аллерген еще не обнаружен.
Лаборатория также выполняет определения общего сывороточного IgE, которые определяют аллергию у пациента. Поскольку атопический дерматит является аллергическим заболеванием, мы не можем его полностью вылечить, мы лечим его только симптоматически. В некоторых случаях можно десенсибилизировать пациента.
Как предотвратить и лечить рецидивирующее воспаление при AD?
Лечение АД является комплексным и требует постоянного контроля состояния кожи. Это особенно важно для детей, которые чаще всего не могут определить, к каким продуктам они проявляют аллергию и в каких ситуациях. Пациенты должны минимизировать контакт с аллергенами, что нелегко из-за множественности аллергенов и их распространенности.
Симптомы атопического дерматита усиливаются в ответ на стресс, поэтому для предотвращения рецидивов рекомендуется избегать стрессовых ситуаций, особенно когда это хроническое течение.
Во время обострения симптомов необходимо проконсультироваться с дерматологом, который подберет подходящие антигистаминные препараты, которые также обладают противозудными свойствами, и другие лекарства, которые ингибируют развитие аллергии — для местного или общего применения (например, иммунодепрессанты).
Стоит позаботиться о том, чтобы исключить из рациона продукты, которые заставляют больных чувствовать себя плохо и дают сыпь. Избегание аллергенов в порошках и жидкостях для полоскания рта, которые сильно раздражают уже пораженную кожу, также играет ключевую роль.
Избегайте одежды из шерсти и других «едких» материалов. Важно качество постельного белья, на котором пациент спит. Оно также должно быть мягким и не раздражающим. Гигиенические и косметические процедуры также оказывают влияние на состояние кожи при AD. Избегайте отшелушивающих моющих средств и мыла, регулярно увлажняйте и слегка смазывайте кожу.
Атопия — болезнь не только организма
Атопический дерматит — это заболевание, которое может оказать негативное влияние на психику пациента. Дети и подростки, которым поставлен диагноз AD, чаще всего имеют проблемы с принятием в своей среде. Трудно объяснить своим сверстникам, откуда берутся красные пятна и шрамы после обострения заболевания.
К счастью, только около у 30% больных симптомы сохраняются в зрелом возрасте. В оставшиеся 70% симптомы полностью исчезают или проявляются в более мягкой форме, которую пациент может контролировать с помощью хорошего дерматолога.
Диагностика атопического дерматита (АД): кожные пробы
При диагностике атопического дерматита — в дополнение к анализу симптомов и лабораторных тестов — для выявления веществ, ответственных за чрезмерную аллергическую реакцию, проводится ряд кожных тестов, таких как кожные пробы, атопические пластыри или тесты на воздействие пищевых элементов на кожу.
Диагноз подтверждается иммунологическими лабораторными тестами — определением концентрации антител IgE — и рядом кожных тестов, которые позволяют выявить аллергены, ответственные за чрезмерную аллергическую реакцию.
Кожные пробы (STP)
В тестах на кожные пробы проводится тест на определенный аллерген. Этот тест основан на факте, что антитела IgE присутствуют на поверхности клеток иммунной системы. Цель теста — привести такие клетки в контакт с аллергеном.
Раствор, содержащий аллерген, наносится на кожу пациента, а затем ее прокалывают с помощью специального ланцета. Обычно во время такого теста одновременно тестируют несколько веществ, например, пыль, волосы или пыльцу.

Кожные пробы
Этот тест ничем не отличается от теста, определяющего аллергию на какое-либо вещество. Поэтому наличие положительной аллергической реакции не означает автоматически атопический дерматит. В дополнение к аллергенной реакции, должны появиться и другие симптомы, такие как сухость и зуд кожи. Кроме того, отрицательный результат теста не означает, что заболевание не является AD; это только означает, что данный набор веществ не вызывает аллергических реакций.
Атопические пластыри (АТФ)
Атопические пластыри — это тип эпидермальных пластырей, с помощью которых специально приготовленные аллергены наносятся на нетравмированную кожу спины пациента и заклеиваются. Они используются, чтобы обнаружить отсроченные аллергенные реакции, которые не могут быть обнаружены кожными пробами укола.
Атопические пластыри являются очень хорошим дополнением к диагностике АД с веществами, которые пациент должен исключить из жизни, чтобы уменьшить симптомы заболевания.

Атопические пластыри
Аппликация для кожи с тестом питания SAFT
SAFT — это метод тестирования пищевой аллергии, который в основном используется для маленьких детей. Методика включает в себя употребление пищи, которая, как подозревается, вызывает аллергию у ребенка, и отслеживание симптомов.
Если во время применения возникает эритема, зуд и отек кожи, это указывает на положительный результат, то есть аллергию. Чаще всего такой тест проводят на аллергенных фруктах, овощах, молоке, куриных яйцах и орехах.
Диагностические проблемы в диагностике АД
Атопический дерматит вызывает диагностические проблемы, так как некоторые из симптомов атопического дерматита характерны для других кожных заболеваний. Атопию иногда путают с псориазом, симптоматической чесоткой или легкой сыпью. Полезны при постановке диагноза наборы критериев для диагностики AD по Вильямсу или Ханифину и Райке.
Также не всегда легко определить аллергены, ответственные за возникновение неприятных симптомов. Отрицательный кожный тест не всегда означает, что болезнь отсутствует, это может говорить только о том, что сенсибилизирующий аллерген еще не обнаружен. Между тем именно правильный выбор веществ, которые пациент должен исключить из жизни, чтобы уменьшить симптомы заболевания, является ключом к улучшению его самочувствия.
Диагностика атопического дерматита (АД): лабораторные исследования
Атопический дерматит — это иммунное заболевание, при котором происходит перепроизводство антител в ответ на аллерген. Лабораторный анализ крови может измерять общую концентрацию антител IgE или концентрацию антител IgE против определенных аллергенов или всех их групп. Результаты этих тестов, превышающие норму, позволяют поставить диагноз АД.
Лабораторные тесты в диагностике AD
Диагностика AD направлена на выявление нарушений в функционировании иммунной системы, особенно при иммуноглобулиновых нарушениях IgE.
Определение общей концентрации IgE-антител
Самый простой тестом, выполняемый при диагностике AD, — определение общей концентрации IgE-антител в крови. Эта концентрация указывается в МЕ, а стандарт составляет 100 МЕ/мл. У пациентов с атопией общая концентрация антител IgE увеличивается на 80%. Часто существует связь между концентрацией IgE, превышающей норму в 10 раз, и клиническим состоянием кожи пациента. Чем выше концентрация антител, тем хуже и тяжелее изменения кожи.
Поэтому пациентов с атопическим дерматитом можно разделить на две группы: те, у кого повышенный уровень антител, и те, у кого нормальный уровень антител (около 20% пациентов).
- В первом случае мы говорим о внешнем атопическом дерматите (внешний атопический дерматит — EAD), потому что симптомы вызваны аллергенами, поступающими из окружающей среды.
- Реже мы имеем дело с внутренним AD (внутренний атопический дерматит — IAD), где симптомы появляются по неиммунным причинам, например, дефект кожи или неспецифический воспалительный ответ. Это означает, что результат IgE в пределах нормы не обязательно исключает атопический дерматит.
Определение концентрации специфических антител IgE
Разновидностью этого теста является определение специфических антител IgE, которые направлены против конкретных веществ или целых групп (например, пищевых продуктов). Такой тест особенно полезен, когда состояние кожи пациента или неспособность прекратить прием лекарств препятствует проведению кожных проб.
Как диагностируется атопический дерматит? Критерии диагностики АД
При постановке диагноза атопический дерматит, помимо иммунологических лабораторных анализов крови, ключевым является анализ состояния кожи пациента и ее симптомов в соответствии с критериями Уильямса и его коллег или критериями Ханифина и Райки.
Атопический дерматит (AD) является хроническим заболеванием со сложной причиной. На его появление влияют иммунологические, генетические, неиммунологические факторы и факторы окружающей среды. Поэтому это не просто аллергическая реакция. По этой причине основой правильной диагностики АД является общая картина заболевания, прежде всего внешний вид кожи.
Атопический дерматит представляет собой заболевание, которое вызывает диагностические проблемы — аналогичные симптомы могут возникать при других типах дерматита, например себорейном или потовом дерматите, контактной экземе, микозе или псориазе. Самым распространенным диагнозом атопического дерматита является так называемый Критерии Уильямса и его коллег или критерии Ханифина и Райке.
Печень – чрезвычайно важный орган, который является железой, синтезирующей многие соединения, важные для обмена веществ. Однако это касается не только их производства, но и фильтрации крови, метаболизма и хранения важных питательных веществ, а также детоксикации, то есть очищения организма от токсинов.
В связи с тем, что орган выполняет так много функций, о нем следует особенно заботиться, ведя здоровый образ жизни. Любые нарушения в работе печени дают очень характерные симптомы, а детальная диагностика позволяет очень точно определить состояние функционирования этого органа. Одним из наиболее важных тестов является тест функции печени, также известный как функциональные пробы печени.
Что такое функциональные пробы печени?
Это лабораторные тесты, которые проверяют активность ферментов печени, а также концентрацию веществ, продуцируемых или перерабатываемых в клетках паренхимы печени. Эти тесты выполняются путем взятия образца крови для диагностики. Если ваша печень не работает должным образом, некоторые вещества попадут в кровь, и соответствующий анализ немедленно покажет это. Функциональные тесты выполняются для диагностики заболевания печени или наблюдения за ходом лечения.
Какие функции выполняет печень?
Этот орган, расположенный в правом подреберье, у здорового человека не обнаруживает своего присутствия – не вызывает никаких недугов, вы ее не чувствуете. Только когда возникает инфекция, воспаление или аутоиммунное заболевание, печень реагирует болью, увеличением и не работает должным образом, что проявляется по-разному. Но то, что печень не болит, не означает, что она ничего не делает.
Напротив, все время она работает как очень эффективный завод с несколькими цехами. Функции печени:
- фильтрация крови от любых загрязнений, которые различными путями попали в организм – например, токсины от алкоголя;
- превращение пищи в питательные вещества;
- хранение важных минералов и витаминов – A, D, K, небольших количеств витаминов B12, C и железа;
- превращение токсичного аммиака в мочевину;
- регулирование свертывания крови;
- выработка холестерина, ферментов, желчи и белка;
- удаление бактерий из крови;
- преобразование опасных токсинов в нетоксичные вещества;
- поддержка гормонального баланса;
- регулирование уровня сахара в крови.
При подозрении на заболевание печени проводятся функциональные тесты, чтобы помочь быстро обнаружить и вылечить ее. Если не лечить, проблемы с печенью могут вызвать сильный дискомфорт и даже привести к смерти.
Симптомы проблем с печенью
К счастью, печень дает довольно специфические симптомы. На основе собеседования очень легко определить, что болезнь касается этого органа, и дальнейшая диагностика используется для определения точной формы заболевания. Вот симптомы, которые должны вызывать у вас беспокойство:
- слабость, утомляемость, упадок сил;
- потеря веса;
- пожелтение кожи и глазных яблок;
- асцит – вздутие живота;
- обесцвеченный, светлый стул или, наоборот, темная моча;
- тошнота, рвота;
- диарея;
- боль в животе;
- трудно заживающие синяки, кровотечение.
Подготовка к тесту
Некоторые лекарства могут влиять на диагностическую картину, поэтому врач может попросить вас не принимать их до проведения анализа. Также рекомендуется проводить тест натощак, но предварительно выпить немного воды.
Тесты печени точно такие же, как и любой другой анализ крови – кровь берется шприцем из вашего предплечья во флакон, а затем отправляется в лабораторию для тестирования. Чтобы избежать гематомы после введения иглы, надавите на рану куском марли или ваты, пока кровотечение не остановится. Если вы боитесь крови – сообщите об этом медсестре, проводящей процедуру.
Важность функциональных проб печени
Это один из основных диагностических тестов, на который врач отправит вас для выяснения нарушений и лечения вашей печени. Тесты необходимы для:
- установления ущерба, нанесенного гепатитами B или C;
- контроля за тем, не повредили ли печень определенные лекарственные препараты;
- проведения полной диагностики, если вы жалуетесь на проблемы, указывающие на заболевание печени;
- отслеживания хода лечения при заболевании печени;
- определения природы других симптомов или заболеваний: высокий уровень триглицеридов, диабет, анемия, высокое кровяное давление. Они могут изменять параметры печени и влиять на функцию этого органа;
- изучения состояния печени у людей, злоупотребляющих алкоголем;
- определения степени изменений печени при заболеваниях желчного пузыря.
Какие параметры проверяют тесты печени?
Образец крови берется для определения конкретных параметров, характерных для функции печени. Это:
- ALT – аланинтрансаминаза;
- AST – аспартатаминотрансфераза;
- ALP – щелочная фосфатаза;
- альбумин;
- билирубин.
Что означают эти параметры?
- Аланинтрансаминаза – это фермент, используемый для метаболизма белков. Когда печень повреждается или болезнь прогрессирует, ALT выделяется в кровь. У женщин результат > 25 МЕ/л, а у мужчин > 33 МЕ/л. Повышенный уровень ALT может указывать на повреждение печени или продолжающееся заболевание, поражающее этот орган.
- Аспартатаминотрансфераза . Этот фермент находится не только в печени, но также в сердце и мышцах. Когда печень повреждена, AST, как и ALT, попадает в кровоток. У взрослых аномальный результат > 40 МЕ/л. AST всегда измеряется вместе с ALT, из-за того, что он встречается в других органах. Измерение AST само по себе не особенно надежно. AST может быть немного выше у младенцев и детей младшего возраста.
- Щелочная фосфатаза . Этот фермент содержится в костях, печени и желчных протоках. Высокий уровень ALP сам по себе еще не является аномалией в печени, поскольку фермент обнаружен в различных частях тела. Поэтому его проводят вместе с ALT и AST. Результат выше нормы > 120 МЕ/л. Если результат ALP повышен, это может указывать на гепатит, но также на закупорку желчных протоков или заболевание скелета. Интересно, что у детей и подростков этот параметр может быть повышен, потому что их кости находятся в фазе роста. Также беременность может немного поднять его.
- Альбумин . Печень производит белок альбумин, который играет важную роль в организме. Помимо прочего, он предотвращает утечку жидкости из кровеносных сосудов, транспортирует витамины, гормоны и другие важные вещества по всему телу, а также питает ткани. Если уровень альбумина в крови слишком низкий, это может указывать на проблемы с его выработкой, то есть нарушение функции печени. Нормальный диапазон составляет 3,5-5,0 г/дл. Слишком низкий уровень альбумина в крови также может указывать на инфекцию, воспаление, заболевание почек или неправильное питание.
- Билирубин . Когда красные кровяные тельца разрушаются, организм вырабатывает избыток билирубина, желто-оранжевого пигмента. Это побочный продукт распада гема. Работа печени – обрабатывать билирубин, а затем выводить его вместе со стулом, которому он обязан своим цветом. Норма билирубина – 0,1-1,2 мг/дл. Если ваши печеночные тесты показывают больше, у вас могут быть проблемы с функцией печени. Когда билирубин обрабатывается неправильно, он накапливается в тканях кожи и в белках глаз, вызывая желтуху. Вот почему желтуха является отличительным признаком проблем с печенью.
Если ваш врач назначит вам функциональные тесты печени, вероятно, для этого есть веская причина – не стоит ее недооценивать. Важно знать, что могут означать индивидуальные колебания параметров функции печени. Однако помните, что интерпретация результатов анализов всегда является обязанностью врача, и он должен принять решение о дальнейшем лечении в случае получения конкретных результатов теста печени.

Стеатоз — это накопление жира в гепатоцитах (клетках) печени. Наиболее распространенной причиной ожирения печени является метаболический синдром.
Неалкогольный стеатогепатит обычно не проявляет симптомов. Некоторые могут испытывать так называемые боль в печени, то есть боль в правой стороне под ребрами, связанная с расширением органа. Когда печень обволакивается жировой прослойкой, исследования показывают высокий уровень АЛТ, АСТ и ГГТП., на основании чего подтверждается диагноз.
Что такое жирная печень
Жирная печень — это хроническое заболевание. Оно подразумевает накопление жира в клетках печени (гепатоцитах), что приводит к нарушениям функции органа и появлению специфических симптомов. В повседневной речи термина функции по отношению к неалкогольной жировой болезни печени (Angl Alkoholic не жировая болезнь печени -НАЖБП).
На основании исследования тканей печени, взятых, например, во время биопсии, NAFDL делится на неалкогольную жирную печень (NAFL) и неалкогольный стеатогепатит (NASH).
На неалкогольный стеатогепатит мужчины привержены более, чем женщины. Во многих случаях заболевание встречается у людей, страдающих ожирением или избыточным весом.
У многих пациентов с неалкогольным жировым стеатозом печени не развиваются серьезные заболевания органа, однако у этих людей повышен риск сердечно-сосудистых заболеваний, таких как сердечный приступ или инсульт. У пациентов с ожирением лечение жирной печени состоит в основном в снижении веса с помощью диеты и регулярных физических упражнений.
С другой стороны, чрезмерное употребление алкоголя, что превышает 30 процентов. У алкоголиков развивается жирная печень, что связано с серьезным риском повреждения печени, а в дальнейшем — опасным для жизни циррозом печени.
Метаболический синдром — причина жировой болезни печени
Наиболее частой причиной обструкции печени является так называемая метаболический синдром, также называемый «синдромом X». Его последствия:
- абдоминальное ожирение (у женщин оно встречается при окружности талии более 80 см, у мужчин 94 см);
- повышение уровня триглицеридов (выше 150 мг сут);
- снижение уровня ЛПВП, т.е. хороший холестерин (50 мг дл для женщин, 40 мг дл для мужчин);
- повышение артериального давления (систолическое артериальное давление выше 130 мм рт. ст. или диастолическое артериальное давление выше 85 мм рт. ст.);
- повышение уровня глюкозы в крови (уровни натощак выше 100 мг дл).
В настоящее время метаболический синдром в России, и в то же время повышенный риск ожирения печени, обнаруживается более чем у 20% пациентов.
Что еще вызывает ожирение печени
Среди причин жирной печени также выделяют:
- нарушения обмена веществ,
- наркотики
- токсины,
- инфекции.
В группу метаболических нарушений, которые могут вызвать проблемы с печенью, мы включаем ожирение, значительную потерю веса в результате хирургического вмешательства (например, лечение ожирения), заболевание или голодание.
Повышенный риск развития ожирения печени встречается у людей с сахарным диабетом 2 типа, однако у пациентов с сахарным диабетом 1 типа этот риск не увеличивается.
Среди заболеваний, вызывающих метаболические нарушения и, следовательно, вызывающие симптомы жирной печени числятся: целиакия, болезнь Крона, язвенный колит, рак поджелудочной железы, хронического и острого панкреатита, рака желудочно-кишечного тракта, в котором пациент требует парентерального питания, которое не будет способствовать генетическому заболеванию, следовательно не будет провоцировать превращение жиров в организме.
Жировая инфильтрация печени наблюдается у пациентов, принимающих препараты, такие как: метотрексатом, салицилаты, амиодарон, дилтиазем, глюкокортикоиды, а так же большие дозы витамина А. Меньше жировой дистрофии печени является антибиотик (например. Тетрациклин). Стеатоз печени также наблюдается у людей, страдающих гепатитом, вызванным вирусами C и D.
Стеатоз — симптомы
Неалкогольный стеатогепатит обычно не проявляет симптомов. Тем не менее, некоторые пациенты могут испытывать:
- слабость,
- ухудшение самочувствия,
- дискомфорт в животе,
- боль в правой верхней части живота (боль в правой стороне под ребрами, то есть там, где находится печень),
- увеличение печени и селезенки (эти симптомы не наблюдаются у большого процента пациентов).
Ферменты печени — АЛТ, АСТ, ГГТП — тест печени
Не существует однозначного теста на уровень жира в печени, который позволил бы быстро диагностировать заболевание. Диагноз неалкогольного стеатогепатита основывается на результатах лабораторных и визуальных тестов.
В анализах крови, называемых печеночными тестами, наблюдается увеличение концентрации AST, аналогичный результат получается при тесте ALT, то есть ферментах печени. Кроме того, наблюдается повышение уровня глюкозы в крови, повышение уровня холестерина и триглицеридов.
Также может иметь место увеличение активности фермента, сокращенно обозначаемого как GGTP. Если функция печени тесты противоречат друг другу, врач, как правило, выполняет дополнительные тесты, чтобы определить причину отклонений от нормы. В крайнем случае, врач может назначить вам тестирование на заражения гепатитом С.
Также проводится ультразвуковое исследование брюшной полости, которое показывает увеличение печени.
Стеатоз — лечение
Лечение жирной печени основано на лечении основного заболевания, вызвавшего начало стеатоза. Например, в случае пациентов с диабетом лечение больной печени будет основано на приеме лекарств, снижающих уровень сахара в крови.
Если заболевание связано с ожирением, рекомендуется диета и регулярные физические упражнения.
Пациенту рекомендуется прекратить употребление алкоголя. Хотя это не является причиной жировой болезни печени, даже небольшое его количество может привести к ухудшению здоровья людей, у которых развился стеатоз.
У пациентов с неалкогольным стеатогепатитом, который основан на ожирении, диабете 2 типа, гипертонии и высоком уровне триглицеридов, существует высокий риск развития цирроза печени. Цирроз печени состоит в ее фиброзе (фиброзе печени) и необратимых изменениях, ведущих к серьезным нарушениям ее функционирования.
Для характеристики кожного поражения в виде папулезно-везикуальных высыпаний, гиперемии, инфильтрации, сухости, шелушения, лихенификации чаще используются термины «атопический дерматит» и «нейродермит». По клиническому течению атопический дермат
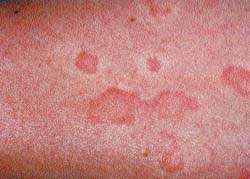 |
Диффузный атопический дерматит отличается от ограниченного более распространенным процессом. Иногда процесс принимает генерализованный характер. Наряду с нерезко ограниченными буровато-красными участками инфильтрированной и лихенизированной кожи, которые могут охватывать обширные поверхности, отмечаются отдельные плоские блестящие узелки, множественные экскориации. Кожа больных диффузным атопическим дерматитом отличается сухостью. У некоторых больных наблюдается везикуляция и мокнутие. При этом в клинической картине заболевания преобладают, наряду с инфильтрацией и лихенизацией, отечность кожи, папулы, везикулы, эрозии и эритема островоспалительного характера. Больных беспокоит непрекращающийся зуд. На участках разрешившихся высыпаний остается временная гиперпигментация кожи. При диффузном атопическом дерматите отмечается хронически рецидивирующее течение с частыми и длительными обострениями. Очень часто у больных атопическим дерматитом наблюдаются респираторные проявления атопии: бронхиальная астма, риноконъюнктивит.
| Наряду с атопическим дерматитом, или нейродермитом, который хорошо известен дерматологам, встречается тяжелый, генерализованный атопический дерматит, который протекает с постоянными явлениями экзематизации и пиодермии. Для него характерно сочетание с атопическими заболеваниями респираторного тракта в виде аллергических риносинуситов, конъюнктивитов и атопической бронхиальной астмы. Тяжелое течение заболевания нередко приводит к инвалидности. Лечение этих больных представляется крайне затруднительным, что обусловлено часто встречающейся лекарственной непереносимостью |
Одна из особенностей течения атопического дерматита — гнойная кожная инфекция, проявляющаяся в виде пиодермии, для которой характерны мелкие пустулезные высыпания, носящие поверхностный характер. Типичным для этих больных является герпес симплекс, который может локализоваться на коже лица, рук, ягодиц, на слизистых оболочках и способен мигрировать на новые участки. Предрасположенность больных атопическим дерматитом к стафилодермии, герпетической инфекции считается клиническим признаком недостаточности иммунитета. Конъюнктивит при атопическом дерматите иногда носит сезонный характер и является проявлением поллиноза, хотя в большинстве случаев он наблюдается круглогодично. При посеве содержимого с конъюнктивы часто идентифицируется золотистый стафилококк.
Таким образом, можно выделить синдром, который характеризуется сочетанием тяжелого генерализованного атопического дерматита с чередованием распространенной экзематизации и пиодермии и респираторных проявлений атопии. При этом отмечается чрезвычайно высокий уровень IgE, сенсибилизация почти ко всем атопическим аллергенам. Сочетание аллергических IgE опосредованных реакций и иммунодефицита, клинически проявляющегося в рецидивирующей пиодермии, герпетической инфекции и подтвержденного результатами иммунологического исследования, является одним из патогенетических механизмов развития этого синдрома. Особая тяжесть заболевания, молодой возраст больных, неэффективность традиционных методов терапии позволили выделить это заболевание и назвать его тяжелым атопическим синдромом (Ю. А. Порошина, Е. С. Феденко, В. Д. Прокопенко, 1985 год).
К сожалению, традиционные методы терапии недостаточно эффективны при лечении тяжелого атопического синдрома. Глюкокортикостероиды, обладающие выраженным противовоспалительным, антиаллергическим действием, нередко приводят к стероидозависимости и вызывают ряд тяжелых осложнений в виде обострений очагов инфекции и пиодермии. Обострение пиодермии вызывает необходимость антибактериальной терапии, которая, как правило, обостряет атопический дерматит или осложняется в связи с наличием у больного лекарственной непереносимости. В связи с неэффективностью традиционной терапии в Институте иммунологии МЗ РФ разработаны и проводятся методы экстракорпоральной иммунофармакотерапии (ЭИФТ, плазмоцитоферез с диуцифероном, преднизолоном и др. препаратами).
За период 1995–1997 гг. в Клинике неврозов обследовано 2686 больных, обратившихся к аллергологу по поводу различных зудящих высыпаний на коже. Из них у 612 был выявлен атопический дерматит (205 мужчин и 405 женщин в возрасте от 16 до 35 лет, средний возраст — 22–25 лет).
Ограниченный атопический дерматит наблюдался у 319 пациентов, распространенный – у 205, а у 88 был выявлен тяжелый атопический синдром. Диагноз ставился на основании клинического, аллергологического и иммунологического обследования.
Всем больным проводилось общеклиническое, в том числе функциональное, лабораторное инструментальное обследование, консультации специалистов (ЛОР, гастроэнтеролог, окулист и др.).
Кроме тщательно собранного аллергологического, фармакологического и пищевого анамнеза по специально разработанной схеме, аллергологическое обследование производилось со стандартными отечественными наборами бытовых, пыльцевых, эпидермальных и пищевых аллергенов и включало кожные тесты — уколом или скарификационные (у больных с выраженным поражением кожи в области предплечий тесты выполнялись на спине), провокационные назальные и конъюнктивальные тесты, а также тест торможения естественной эмиграцией лейкоцитов (ТТЕЭЛ) in vivo по Адо А. Д. с медикаментами.
Иммунологическое обследование предусматривало определение общего и специфических IgE в сыворотке крови и исследование показателей первичного иммунного статуса: количества лейкоцитов, лимфоцитов, Т- и В-лимфоцитов, Т-хелперов и Т-супрессоров, иммуноглобулинов класса А, М, G, а также нейтрофильного фагоцитоза.
Клинически кожные проявления характеризовались наличием папулезно-везикулярных высыпаний, местами с геморрагическими корочками на поверхности, выраженной сухостью, распространенной эритемой, лихинизацией. В локтевых сгибах и подколенных областях отмечались очаги яркой гиперемии, отечности и экcсудации. Субъективно беспокоил мучительный зуд. У 28 из 88 больных тяжелым атопическим синдромом наблюдалась пиодермия – поверхностные пустулы с гнойным отделяемым. Пиодермия носила распространенный характер у 9 больных, ограниченный у 19, сочеталась с фурункулезом у 5 больных. 82 человека страдали рецидивирующим герпес симплекс.
Таблица 1. Респираторные проявления атопии у 365 больных атопическим дерматитом
Кроме проявлений атопического дерматита и пиодермии, у многих пациентов (365) имелись респираторные проявления атопии, которые представлены в таблице 1.
Большинство больных (427) страдали сопутствующими заболеваниями желудочно-кишечного тракта (хронический гастрит, язвенная болезнь желудка и 12-перстной кишки, дискинезия желчных путей и толстой кишки, дисбактериоз кишечника и др.).
У 362 пациентов выявлена патология ЛОР-органов (хронический гайморит, полипозный этмоидит, хронический тонзиллит, хронический субатрофический фарингит).
Как видно из таблицы 1, у значительного числа больных (41%) атопическим дерматитом был выявлен поллиноз. У половины пациентов (49,1%) отмечались респираторные проявления бытовой аллергии.
При аллергологическом обследовании 612 человек, страдающих атопическим дерматитом, у 428 пациентов была выявлена сенсибилизация к небактериальным аллергенам. В таблице 2 представлены результаты аллергологического обследования этих пациентов по данным кожных (prick и скарификационных), назальных и конъюнктивальных тестов, а также по определению специфических IgE в сыворотке крови.
Как видно из таблицы 2, наибольшее число положительных тестов было получено с бытовыми и пыльцевыми аллергенами, что, как говорилось выше, обусловлено наличием не только кожных, но и респираторных проявлений атопии.
Таблица 2. Результаты аллергологического обследования 428 больных атопическим дерматитом
105 больным, у которых в анамнезе имелись указания на медикаментозную непереносимость, проводился ТТЕЭЛ с лекарственными средствами. У 38 человек он оказался положительным.
Клиническое течение распространенного атопического дерматита и тяжелого атопического синдрома с рецидивами пиодермии и герпеса при наличии хронических очагов инфекции (хронический гайморо-этмоидит, хронический тонзиллит, дисбактериоз кишечника и пр.) позволило предположить, что у этой категории больных имеется сочетание аллергии и иммунодефицита. При иммунологическом обследовании были выявлены следующие изменения гуморального и клеточного иммунитета: снижение количества лимфоцитов периферической крови за счет уменьшения популяций Т-клеток, снижение нейтрофильного фагоцитоза. Отмечено увеличение продукции иммуноглобулинов класса А, М, и особенно IgE. У всех обследованных больных было зафиксировано значительное повышение уровня общего IgE, иногда в 10–30 раз по сравнению с уровнем у здоровых людей.
Наряду с термином атопический дерматит, отражающим аллергическую природу данного заболевания, по-прежнему широко используется (особенно дерматологами) более старое определение – нейродермит. Такое название было дано недаром, так как практически у всех больных обострение кожного процесса вызывается эмоционально-стрессовыми факторами, психотравмирующей ситуацией. В свою очередь, постоянный зуд, беспокоящий больного, вызывает раздражительность, вспыльчивость, приводит к бессоннице.
Пример
Больная Ч. 1972 года рождения находилась в клинике на лечении с 18.02.93 по 29.04.93 по поводу невротической депрессии, выраженного астено-депрессивного синдрома.
Сопутствующий диагноз: атопический дерматит, распространенная форма в стадии обострения (при выписке ремиссия). Поллиноз. Аллергический риноконъюнктивит. Сенсибилизация к пыльце деревьев. Пищевая аллергия к орехам, яблокам, моркови. Хронический гастрит со сниженной секреторной функцией. Дискинезия толстой кишки.
Жалобы на постоянный зуд кожи, высыпания, раздражительность, вспыльчивость, плаксивость, нарушение сна, головные боли, повышенную утомляемость, снижение настроения.
Из анамнеза: бабушка страдала экземой. У тети бронхиальная астма. Родилась первым ребенком, в срок. Со слов матери, беременность и роды протекали без осложнений. С пяти месяцев находилась на искусственном вскармливании – почти сразу появилась детская экзема. В пять лет диагностирован нейродермит. Наблюдалась дерматологами. Были длительные периоды относительного благополучия, когда оставался ограниченный дерматит (в области локтевых суставов, кистей). Летом всегда улучшение, обострение в сентябре—октябре. С 1992 года в мае появились явления ринита. Отмечалось обострение дерматита после употребления в пищу орехов, шоколада, яиц, цитрусовых. В августе 1993 года отек Квинке после употребления яблок, после этого яблоки не ела. С детства отмечено резкое обострение дерматита на фоне стрессовых ситуаций. Последнее ухудшение около года на фоне психотравмирующей ситуации в семье (развод с мужем). Распространились кожные высыпания, беспокоит постоянный зуд, из-за этого нарушился сон. За год похудела на 7 кг. Принимала супрастин и димедромл с незначительным эффектом. Местное лечение, назначенное дерматологом (названия мазей больная не знает), давало только кратковременное улучшение.
При поступлении: общее состояние удовлетворительное. Кожа сухая, на фоне участков гиперемии множественные расчесы, мелкопапулезные, везикулярные рассеянные высыпания, корочки. В области шеи, локтевых суставов, запястий выраженная лихенификация. Отеков нет. Явлений ринита, конъюнктивита нет. Слизистая полости рта и зева не изменена. В легких везикулярное дыхание, хрипов нет. Тоны сердца ясные, ритмичные, АД – 110/70. Пульс 88 в минуту, удовлетворительных свойств. Живот мягкий, безболезненный во всех отделах. Печень не увеличена. Дизурии нет. Стул не регулярный, склонность к запорам. Астенизирована. Настроение снижено. Фиксирована на своем состоянии и на психотравмирующей ситуации в семье.
Результаты клинико-лабораторного обследования: кл. ан. крови – HB-124, Л-5,0; п.1, с.46, э.12, л.36, м.5, соэ-8 мм/час. Биохим. ан. крови: общий белок 80,0; мочевина 4,4; креатинин 89,1, холестерин 6,1; бета-липопротеиды 6,1; билирубин общ. 14,8; АЛТ–0,25; АСТ-0,34; глюкоза 4,7; серомукоид 0,10. СРБ – отрицат., р-ция Вассермана отрицат.
Ан. мочи – без особенностей.
ЭКГ: без патологии.
Рентгенография ППН – прозрачность пазух не нарушена.
ЭГДС: гастрит, дуодено-гастральный рефлюкс.
Конс. ЛОР: здорова.
Конс. гинеколога: здорова
Конс. гастроэнтеролога: хронический гастрит со сниженной секреторной фукцией. Дискинезия толстой кишки.
Конс. невропатолога: вегето-сосудистая дисфункция по гипотоническому типу.
Иммунный статус: Л:5,0; Лф-36%, — 1,9; фагоцитоз 74%, Тлф-61%-1,1; Влф 5%-0,09; IgА 230, IgM 110, IgG 1400, IgG- общ. больше 1000.
Аллергологическое обследование: скарификационные тесты положительные с аллергенами из пыльцы березы +++, ольхи +++, орешника +++, дуба ++, ясеня ++, тополя +, с эпидермальными и бытовыми аллергенами – отрицательные. Сертификационные тесты с пищевыми пассивными аллергенами – орехи (грецкий, фундук, миндаль, арахис), морковь, яблоки (старкин, гольден) — положительные. Тестирование проводилось на спине.
Лечение: индивидуальная гипоаллергенная диета, в/в капельно дексона 8 мг на физ. р-ре, два дня; в/в кап. дексона 4 мг. На физ. р-ре – 3 дна, всего 28 мг; в/в кап. Аскорбиновая кислота 5,0 на физ. р-ре 5 дней; задитен 1 т. х 2 раза, фестал 1 т. х 3 раза во время еды, интал 2 кап. х 3 раза (растворенный в воде) за 20 мин. до еды, активированный уголь 1 т. х 3 раза через 1, 5 часа после еды; в/в кап. тавегил 2,0 на физ. р-ре – 2 дня, тавегил 2,0 в/м на ночь – 5 дней, ретаболил 1 т. на ночь, местная обработка кожи мазью целестодерм и мазью Унна, физиотерапия, (электросон, УФО), иглорефлексотерапия, комплексная психотерапия, лечебная релаксационная гимнастика, групповые и индивидуальные занятия с психологом. ГБО – 5 сеансов.
В результате проведенного лечения отмечена выраженная положительная динамика: высыпания на коже полностью исчезли, остается лихенификация в области локтевых сгибов и запястий, зуд почти не беспокоит. Нормализовался сон. Стала спокойнее, бодрее, активнее. Улучшилось настроение.
Знакомая фраза: «Красота идет изнутри»? Это чистая правда. Чтобы поддержать красоту снаружи, нужно создать здоровье внутри. Сегодня мы поговорим о том, почему лечение заболеваний кожи, чистки и другие косметологические процедуры стоит начинать с печени и желчного пузыря.

Сначала — 3 реальные истории наших пациентов
История 1: похудение, дорогие кремы и желчный пузырь
Пациентка П., 36 лет. На новом рабочем месте – высокие требования к внешности. Пациентка села на строгую диету, занялась спортом и похудела за месяц на 8 кг. Однако, усилились высыпания на коже - появились участки покраснения, шелушения, акне. Лечение у косметолога не помогло и даже дорогие средства для кожи не давали результата.
По совету очередного дерматолога пациентка пришла на обследование к гастроэнтерологу-гепатологу. На приеме пациентка вспомнила, что во время занятий спортом иногда ощущала покалывание в правом боку, но внимания не обращала. Врач назначил УЗИ, где были выявлены изменения в желчном пузыре: из-за нерегулярного питания он был спазмирован, стала накапливаться густая желчь, и это тормозило перистальтику кишечника. Врач назначил лечение, и порекомендовал питание 4-5 раз в день небольшими порциями. Постепенно состояние кожи улучшилось, боли перестали беспокоить.
Вывод: грамотные косметологи знают, как состояние кожи связно с работой внутренних органов. Поэтому часто советуют при проблемной коже проконсультироваться у гастроэнтеролога. Прислушайтесь, красивая кожа начинается со здоровья внутри.
История 2: высыпания на коже и гепатит
Пациент К, 34 года. Никогда не страдал от аллергии. Неожиданно появились высыпания по типу крапивницы, которые стали регулярно рецидивировать. Пациент неоднократно консультировался у аллерголога и гематолога. Противоаллергические средства совсем не помогали. Дошло до того, что высыпания стали появляться вообще без видимых причин. Состояние ухудшалось, присоединилась слабость, сонливость, утомляемость.
Заметив это, пациент пришел на обследование к гастроэнтерологу. Врач куратор назначил анализы, УЗИ с эластографией. Диагноз: хронический гепатит С, генотип 1а, фиброз 2 стадии. При дообследовании обнаружили лямблии – именно они и вызывали высыпания на коже. Пациент прошел соответствующий курс лечения и противовирусную терапию, высыпания исчезли.
Вывод: если у вас высыпания, не спешите закупать дорогие лекарства и садиться на строгую диету. Часто причина в другом. Проверьте печень и желчный пузырь.
История 3: кожный зуд и цирроз печени
Пациентка О., 54 года, обратилась в «ПолиКлинику ЭКСПЕРТ» по рекомендации дерматолога с жалобами на кожный зуд. Длительное лечение у дерматолога оказалось неэффективным, и была назначена консультация гастроэнтеролога-гепатолога.
Врач выяснил, что за несколько лет до появления кожного зуда в биохимическом анализе крови были выявлены изменения, из-за проблем с выработкой и выведением желчи из печени. Много лет пациентка работала с химическими удобрениями. Кроме того, гинеколог назначил ей для нормализации менструального цикла гормональные контрацептивы, которые она принимала длительное время.
Пациентку полностью обследовали по одной из комплексных диагностических программ, в том числе провели биопсию печени. Исключили токсический и лекарственный гепатит. Все это помогло установить окончательный диагноз: первичный билиарный цирроз печени. Пациентке назначены препараты желчных кислот и лечение кожного зуда. Сейчас пациентка чувствует себя удовлетворительно, кожный зуд исчез, биохимические показатели печени в норме.
Вывод: если ваша печень подвергалась перегрузкам — вы контактировали с токсичными веществами, длительно принимаете лекарства - периодически обследуйтесь. Так можно вывить потенциально опасное заболевание на ранней стадии.
Что общего у кожи с печенью?
Одна из многочисленных задач печени — вывести из организма продукты обмена. Если по каким-либо причинам клетки печени перестают выполнять эту работу — выделение усиливается через кожу. Проявляется это высыпаниями, изменениями цвета кожи, и т.п.
Проверьте печень, если вы видите:
- ранние возрастные изменения — жировой гепатоз, гепатиты различного происхождения
- кровяная роса (синдром Тужилина) – признак целого ряда заболеваний печени, желчного пузыря и поджелудочной железы (фото №1)
- везикулы и папулы — часто появляются при аутоиммунном процессе в печени и вирусном гепатите (фото №2)
- акне – жировое перерождение печени и воспаление клеток— неалкогольный стеатогепатит
- сосудистая звездочка (т.н. спайдеры) — частые признаки гепатита, цирроза, жирового гепатоза, акогольной болезни печени (фото №3)
- желтуха — признак выхода желчных пигментов в кровь из-за механического препятствия оттоку желчи или повреждения печеночных клеток (фото №4)
- печеночные ладони — появляется из-за накопления эстрогена при циррозе
- экскориации — расчесы из-за зуда кожи при гепатите и циррозе
- крапивница — хоть и не связана напрямую с печенью, но может косвенно указывать на повышенную аллергизацию, спровоцированную заболеванием в этом органе
- синяки без видимой травмы — признак нарушения свертываемости крови, заболеваний поджелудочной железы
- белые пятна на ногтях, трещины в углах рта — признак авитаминоза, анемии, заболеваний кишечника
- растяжки (стрии) — часто появляются при накоплении жидкости и увеличении объема брюшной полости при циррозе
- увеличение живота и «голова медузы» - асцит и расширение подкожных вен брюшной полости – признаки цирроза печени и портальной гипертензии, также встречается при онкологических заболеваниях внутренних органов (фото №5).
Что делать, если вы заметили изменения на коже?
Шаг 1. Проконсультируйтесь у врача и получите индивидуальный план обследования — биохимические анализы – АЛТ, АСТ, билирубин, щелочная фосфатаза, ГГТП, маркеры вирусных гепатитов, иммунологические тесты, УЗИ, и другие, согласно рекомендациям врача.
Шаг 2. Узнайте результаты анализов, диагноз и прогноз заболевания.
Шаг 3. Получите план лечения с учетом сопутствующих заболеваний.
Не ждите, пока состояние кожи ухудшится. Проверьте печень. На ранних стадиях можно достичь выздоровления. А специалисты ПолиКлиники ЭКСПЕРТ - гепатологи и дерматологи с большим опытом - будут рады помочь. Здоровья и красоты вашей коже!
Читайте также:

