Как отличить жировик от паховой грыжи
Обновлено: 24.04.2024
Брюшные грыжи обычно располагаются в паховых каналах. При дифференциальной диагностике грыж следует учитывать другие патологии, которые также встречаются в этой анатомической области. Цель данной обзорной статьи - рассмотреть случаи жиросодержащих образований, расположенных в паховом канале, на основе собственного опыта и литературы. У мужчин паховый канал значительно шире, что обусловлено наличием семенного канатика и его компонентов. Женский паховый канал содержит только узкую круглую связку матки. Во второй части статьи обсуждается неправильное использование термина «липома» для забрюшинного жира, проникшего в просвет персистирующего влагалищного отростка брюшины. Эти образования часто сосуществуют с косой паховой грыжей и должны быть удалены во время операции, поскольку они могут вызывать паховые боли. ИЗ других жиросодержащих паховых патологий, в статье обсуждается липоматоз семенного канатика, липосаркома и большой сальник. Дифференциальный диагноз этих образований учитывает их эхогенность, эхоструктуру и васкуляризацию. Кроме того, в статье уделяется внимание жировой ткани, окружающей нижние эпигастральные сосуды, которая может быть неправильно расположена в паховом канале. Также подчеркивается важность правильной методологии диагностики и знания анатомии паховой области для постановки правильного диагноза при УЗИ.
Эмбриогенез и различия в структуре и содержании мужского и женского паховых каналов
Следует отметить, что нижняя часть пахового канала прилегает к паховой связке, которая проходит между верхним передним подвздошным отделом позвоночника и лобковым бугорком. Кроме того, нижние эпигастральные сосуды, которые расположены позади пахового канала и медиальнее внутреннего пахового кольца, являются важным диагностическим маркером. При сканировании канала по длинной оси датчик(с частотой не менее 7 МГц) должен располагаться параллельно чуть выше паховой связки, тогда как поперечное сканирование должно использоваться для визуализации его ширины.
Использование допплеровской опции для визуализации сосудистой сети семенного канатика может помочь обеспечить правильную визуализацию сайта. Конвексный датчик (3–5 МГц) может оказаться полезным у пациентов с ожирением. Функциональные тесты, такие как кашлевой тест и проба Вальсальвы, а также компрессия датчиком и сканирование в положении стоя, являются важными элементами ультразвуковой оценки.
Липоматоз семенного канатика
У мужчин, страдающих ожирением, семенной канатик имееи равномерное утолщение, повышенную эхогенность и большой диаметр. Во время маневра Вальсальвы может наблюдаться незначительное скольжение, которое не должно быть неверно истолковано как паховая грыжа(*Весь вопрос в том, как скольжение липоматоза СК дифференировать со скольжением того же большого сальника?! А это напоминает разговор из серии - не делай " small" ! Как? Если штаны изначально " small" . ).
Забрюшинный жир
Большой сальник
Большой сальник представляет собой структуру, морфологически сходную с предбрюшинным жиром. Это пластичная, не васкуляризированная на ЦДК, ткань с мозаичной эхоструктурой и с несколько более высокой эхогенностью по сравнению с забрюшинным жиром. Она связана с образованием подобного вида, расположенной под передней брюшной стенкой, а не с жиром в поясничной области. Ультрасонография позволяет провести различие между большим сальником и псевдолипомой; однако авторы данной публикации не нашли литературных данных, подтверждающих это.
Липома (истинная)
Липома представляет собой доброкачественную инкапсулированную опухоль, иногда с отчетливой долевой структурой, обычно в форме веретена и демонстрирующую более высокую эхогенность по сравнению с подкожным жиром.
Липомы с низким содержанием стромы могут демонстрировать более низкую эхогенность. Отсутствие связи с брюшным жиром и обычно отсутствие васкуляризации при цветном допплере является важными особенностями этой опухоли. Предполагается, что липома развивается из остатка жира Гунтеровой связки.
Гибернома, то есть липома, происходящая из коричневой жировой ткани, является редкой находкой. Показывает термоэнергетические свойства. Опухоль имеет смешанную эхогенность в случае представленном Сан Мигелем(San Miguel) и соавт. (1998г.)
Липосаркома
Только 5% всех сарком, которые подразделяются на 50 типов, локализуется в мочеполовом тракте. Липосаркома (37%) и лейомиосаркома (24%) чаще всего обнаруживаются в паховом канале. Злокачественная гистиоцитарная фиброма занимает третье место (10%), а фибросаркома - четвертое (5%).
Липосаркомы обычно крупные, быстро растущие, солидные и обычно неоднородные. Они показывают хаотический сосудистый рисунок при ультразвуковом допплерографии. Хотя опухоль демонстрирует локально агрессивный характер роста, поражение лимфатических узлов и метастазирование с током крови(*гематогенный путь) встречаются редко.
Радикальная орхиэктомия и высокая резекция семенного канатика в сочетании с лучевой терапией в некоторых случаях являются оптимальным лечением этой патологии. В сомнительных случаях следует выполнять компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ), которые позволяют более точно оценить патологические процессы в паху. В некоторых случаях может потребоваться биопсия под контролем УЗИ.
Дифференциальная диагностика
Дифференциальный диагноз вышеупомянутых образований должен включать множество патологий, которые могут их имитировать.
Прежде всего, следует упомянуть жировую ткань, окружающую эпигастральные сосуды. По внешнему виду она идентична забрюшинному жиру, заполняющему грыжевой мешок.
Истинная липома может также имитироваться лимфатическим узлом, пораженным липоматозом; однако он расположен вне пахового канала. Также следует упомянуть неопущение яичка в паховом канале, которое обычно выглядит, как слегка гипоэхогенное образование.
УЗИ ОМТ в таких случаях рекомендуется для проверки наличия соответствующего яичника в типичном месте. Эхогенная опухоль может иногда имитироваться кишечником в грыжевом мешке. В таких случаях сомнения могут быть разрешены повторным УЗИ после приема пациентом 500 мл воды. Ущемленный сальник дает похожую ультразвуковую картину.
Условия визуализации в этом регионе значительно ухудшаются послеоперационными рубцами, швами и сетками(* и не только в этом регионе, а в любом).
Дифференциальный диагноз должен включать локальные первичные и вторичные пролиферативные образования, для чего необходимо верификация диагноза с помощью КТ или МРТ.
Липома – доброкачественная опухоль из жировой ткани. Синоним, немедицинское название – жировик. Липома может состоять из жировой ткани в чистом виде, а может быть с компонентом соединительной ткани, тогда ее называют липофибромой. Встречается практически на любых участках тела, но наиболее часто – на спине, грудной стенке, брюшной стенке, предплечьях, бедрах. Более редкая локализация – плечо, голень, волосистая часть головы, в т.ч. лобная область. Практически никогда не встречаются на кистях, стопах, лице.

Жировики могут быть одиночными и множественными (липоматоз). Липоматоз – достаточно редкое заболевание, но может доставлять пациенту значительные неудобства. Количество жировиков при этом заболевании может достигать нескольких десятков. Располагаются образования на видимых участках тела – предплечьях, бедрах, теле, в виде множественных шишек разного размера, что может вызывать выраженный косметический дефект.
Встречаются и более глубоко расположенные жировики – межмышечные, а также липомы внутренних органов. Локализация оказывает влияние на способы удаления липомы.
Образование характеризуется медленным ростом, хорошей подвижностью (практически никогда не спаяно с окружающими тканями и кожей). Рост липомы непостоянный. Образование может не расти годами, но затем по непонятным причинам начать прогрессивно увеличиваться, достигая иногда значительных размеров – с куриное яйцо и более. На практике изредка встречаются гигантские жировики – размером с голову ребенка.
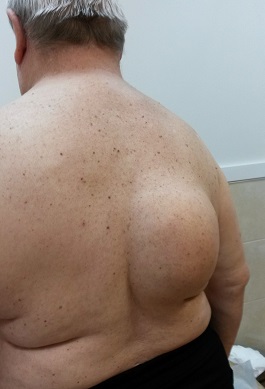
Известны разновидности липом:
- Липофиброма – в ней, наряду с жировой, присутствует соединительная ткань, что делает ее более плотной, соединительнотканными тяжами она может соединяться с окружающими тканями, нередко технически затрудняя удаление.
- Миолипома – частично состоит из мышечной ткани, часто располагается межмышечно или внутри мышц.
- Ангиолипома – содержит большое количество сосудов, может находиться во внутренних органах и внутрикожно.
- Липома Биша (горб Биша) – располагается в виде диффузного отложения жировой ткани в области 7-го шейного позвонка, оптимально удаление путем липосакции.
- Редкие виды липом – миелолипома, оссифицированная липома (с элементами костной ткани).
Липома – доброкачественное образование. Известна и злокачественная ее разновидность – липосаркома, но эта опухоль встречается очень редко. Липосаркома может появиться как первично, так и развиться из уже имеющейся липомы. Отличить липосаркому помогает клиническая картина – она более плотная, может быть бугристой, а также методика биопсии и гистологическое исследование.
Симптомы липомы
Липома представляет собой подвижное мягкоэластическое (иногда плотноэластическое) на ощупь образование, размерами от 0,5 см до 5 см (наиболее часто). В отдельных случаях ее размеры могут достигать 10, 20 и более см. Регионарные лимфоузлы не увеличены. Новообразование практически всегда безболезненно, никогда не воспаляется и не нагнаивается. Если имеющийся жировик воспалился, то это заставляет думать о другом образовании – атероме или эпидермальной кисте.
В сомнительных случаях диагноз помогает поставить ультразвуковое исследование, а при подозрении на липомы внутренних органов – МРТ.
Лабораторная диагностика имеет малое значение – в анализе крови существенных изменений нет. В дифференциальной диагностике применяется биопсия – образование пунктируют тонкой иглой, полученный материал направляют в лабораторию. Это может позволить выявить липосаркому до операции.
Причины возникновения липомы
Точные причины появления жировиков неизвестны. Существуют несколько теорий (например, недостаточность регуляторных белков-ферментов, участвующих в расщеплении жиров), но ни одна из них достоверно не объясняет причин появления липом.
Считается, что некоторую роль могут играть наследственные факторы (особенно при множественных липомах (липоматозе)), травмы, гормональный дисбаланс, нарушение обмена веществ, нездоровое питание.
В связи с тем, что точных причин появления жировиков никто не знает, некоторые пациенты начинают искать способы лечения липомы разными «домашними методами» - читать различные лженаучные статьи в журналах и интернете, слушать советы знакомых, народных целителей и т.п. Результатом нередко становятся попытки лечить липомы голоданием, различными мазями, избавляться от паразитов и др. Все эти методы совершенно бессмысленны, а в некоторых случаях и вредны. Например, постоянно воздействуя на вполне доброкачественное образование массажем, агрессивными мазями, домашними физиотерапевтическими приборами, можно добиться его малигнизации, т.е. перерождения в злокачественную опухоль. Вывод – при появлении образования, подозрительного на липому, нужно обратиться за помощью к врачу, чтобы убедиться, что это действительно она, а не какое-то другое образование (фиброма, невринома, атерома, гигрома, теносиновиома и др.) и решить вопрос о целесообразности и методе ее удаления.
Лечение липомы
Единственное средство, которое позволяет удалить липому – это хирургическая операция. Никакими другими методами нельзя уменьшить ее размеры, рост, предотвратить появление новых образований. Само по себе наличие жировика не является однозначным показанием к его удалению. Если липома небольших размеров, существует давно, не растет, не причиняет какого-либо дискомфорта (боль, трение об одежду, косметический дефект), то ее можно не лечить, наблюдать. В случае появления роста, дискомфорта образование необходимо будет убрать. Существует миф, что удаление одного жировика (особенно при липоматозе), провоцирует появление и рост новых образований. Это не так. Не существует ни одного серьезного научного исследования в России и за рубежом, которое бы это подтверждало.
Методы хирургического вмешательства
Чаще всего удаление жировиков производят под местной анестезией. Применяются традиционные анестетики (лидокаин, новокаин в низких 0,25% - 0,5% концентрациях). Операцию проводят амбулаторно, госпитализация не требуется. Сразу после операции пациент идет домой.
Противопоказанием к удалению жировика в амбулаторных условиях может служить его большой размер (более 10 см), глубина расположения (межмышечно, во внутренних органах), непосредственная близость к крупным сосудам и нервам. В этой ситуации операцию нужно проводить в условиях стационара, с участием анестезиолога и бригады хирургов, возможностью послеоперационного наблюдения в палате.
В настоящее время только операция позволяет надежно избавить от липомы. Различают следующие методы удаления липомы:
- Иссечение образования - самый распространенный и эффективный метод – под обезболиванием на коже выполняют небольшой разрез. Жировик выделяют из окружающих тканей и удаляют. Выполняется гемостаз – остановка кровотечения из мелких сосудов в ране, что уменьшает риски послеоперационных гематом. На рану накладывают швы. Можно наложить как обычные узловые швы, так и внутрикожные (косметические). Косметические швы характеризуются отсутствием поперечных «полосок» на рубце. Обычные швы снимают на 8 – 9-е сутки, а косметические – на 12 – 14-е.
- Лазерный и радиоволновой методы. Практически не отличаются от обычного иссечения. Кожный разрез делают обычным скальпелем, но на глубжележащих тканях работают радиоволной или лазером, что позволяет более бережно разделять ткани, уменьшить кровотечение и риски послеоперационных гематом. Существуют мифы, что применение радиоволны и лазера позволяют не оставлять рубцов, не накладывать швы – все это не соответствует действительности. Лазер и радиоволна за счет более бережного воздействия на ткани могут минимизировать рубец, но в той или иной степени рубец после удаления все равно остается, швы накладывать тоже нужно.
- Пункционно-аспирационный метод удаления липомы. В проекции образования делают небольшой разрез, через который водят отсос, напоминающий толстую иглу. Специальным вакуумным прибором липома «высасывается» через отсос. По своей сути процедура является липосакцией. Проблема в том, что липосакция хорошо подходит для удаления неизмененной жировой клетчатки. Липома является опухолью. Для ее полноценного удаления нужен визуальный контроль, который пункционно-аспирационный метод дать не может. Если же после «высасывания» вслепую под кожей останется хотя бы небольшой фрагмент образования, это даст неизбежный рецидив, а в некоторых случаях и малигнизацию (озлокачествление) опухоли. Так что большинство хирургов этот способ не применяют. Пункционно-аспирационный метод хорошо подходит только для лечения липомы Биша (располагающейся в области 7-го шейного позвонка). Это связано с тем, что клетки этого образования по сути не являются опухолевыми, и даже при неполном удалении каких-либо негативных последствий не будет.
Наша клиника имеет огромный опыт по удалению жировиков. В своей практике мы применяем как обычное иссечение, так и радиоволновое.

Во время первичного приема врач выясняет анамнез, жалобы, осматривает пациента, в сомнительных случаях делает УЗИ. При наличии тяжелых сопутствующих заболеваний (сахарный диабет, анемия, сердечно-легочная патология) необходимо сообщить об этом врачу – может потребоваться дополнительное обследование. Также необходимо сообщить об имеющейся аллергии не лекарственные препараты. Если диагноз подтверждается, то сразу, в день обращения, возможно проведение удаления. Каких-либо дополнительных анализов собирать перед операцией не нужно. В случае подозрения на липосаркому рекомендуется предварительная консультация онколога.
Операция совершенно безболезненна, занимает 10-15 минут и навсегда избавляет от липомы. При липоматозе можно удалить сразу большое количество образований (10 – 15). В послеоперационном периоде практически не наблюдается каких-либо болей. Сразу после операции пациенты идут домой, уже на следующий день можно жить обычной жизнью, работать, заниматься повседневными делами.

Прием и операции проводит доктор Ельшанский Игорь Витальевич, врач-хирург с более чем 20-летним стажем, кандидат медицинских наук. Доктор владеет всеми методами удаления жировиков. После операции возможно наложение, как обычного шва, так и косметического. Обращаясь к доктору Ельшанскому И.В., вы столкнетесь с высоким профессионализмом при доступных ценах на лечение. Удаление жировика в нашей клинике стоит от 3000 руб., включая анестезию, применение радиоволны. При удалении нескольких образований предоставляется скидка, которая может достигать 50%.
Липома и атерома кожи - две распространенные разновидности доброкачественных новообразований. Они требуют исключительно внимательного к себе отношения, поскольку в ряде случаев (правда, к счастью, нечасто) могут перерождаться в злокачественные опухоли. Появление атеромы может не вызвать подозрений — поначалу она обычно не доставляет больших неудобств. Однако даже в том случае, если новообразование не болезненно, все-таки стоит показаться врачу. Часто жировик (липома) на шее или коже головы постепенно увеличивается в размерах, в этом случае посетить врача нужно срочно — новообразование нужно будет исследовать, чтобы определить, нет ли опасности развития рака.
Липома и атерома часто внешне похожи, и пациенты нередко не отличают их друг от друга, определяя под общим названием «жировик». Попробуем разобраться, в чем же разница между липомой и атеромой, а также, как поступить, если у вас выявлено одно из этих образований.
Липома
Это – доброкачественное образование, состоящее из жировой ткани. По сути – это локальное скопление жировой ткани под кожей. Липома относится к доброкачественным опухолям, хотя в редких случаях под ее маской может развиваться липосаркома– образование злокачественное.
Липомы проявляют себя в виде мягкоэластических подкожных образований, подвижных, безболезненных, могут медленно увеличиваться в размерах. Кожа над липомами не изменена и легко смещается над ними. Мелкие липомы вообще не видны их можно обнаружить только при пальпации. Более крупные липомы выделяются как «бугры» округлой или овальной формы. Размеры липом очень вариабельны – от 1-2 см до 20 см и более. Липомы никогда не воспаляются и не нагнаиваются.
Атерома
Происхождение атеромы принципиально иное, чем липомы. Атерома развивается из сальных желез кожи. По разным причинам проток железы забивается, секрет скапливается в железе, которая начинает постепенно увеличиваться в размерах. Атерома определяется в виде небольшого (от 0,5 до 2 – 3 см) образования, которое всегда несколько возвышается над кожей и всегда спаяно с ней (т.е. кожа над атеромой не смещается), может медленно расти. Атерома всегда имеет капсулу, содержит атероматозные массы, напоминающие измельченное сало.
Т.к. атерома соединена с внешней средой протоком, всегда есть угроза, что через проток она инфицируется, и произойдет нагноение. В этой ситуации в области ранее «спокойной» атеромы появляются умеренные боли, образование быстро (за несколько дней) увеличивается в размерах, вокруг него появляется покраснение, может повышаться температура тела. Нагноение атеромы требует срочной операции.
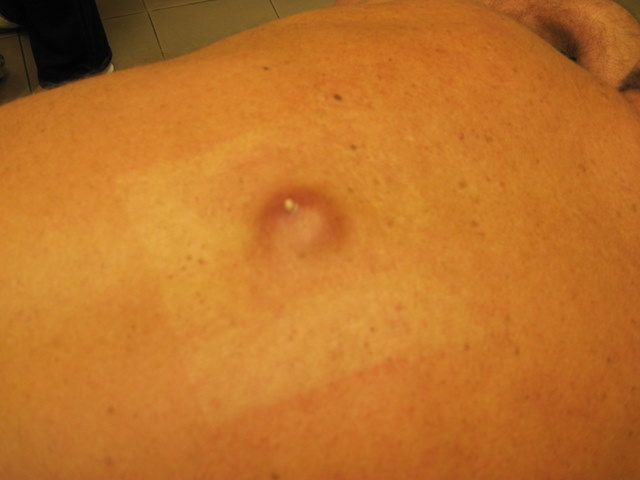
Симптомы
Определить проблему в обоих случаях обычно не составляет сложности.
- подвижная и безболезненная, размеры могут быть от нескольких миллиметров до 10-15 см;
- на ощупь — тестообразная или плотная;
- не спаяна с кожей – кожа легко смещается над образованием;
- никогда не воспаляется – т.е. над липомой не отмечается покраснения кожи, припухлости.
Чаще всего липомы располагаются на конечностях, голове и туловище, практически никогда не бывают на лице.
Симптомы атеромы
Образование в виде бугорка, безболезненно, подвижно, спаяно с кожей, часто можно разглядеть отверстие выводного протока железы. Чаще всего «шишка» располагается на участках тела, где есть волосяной покров: на лице, коже головы, в области половых органов, на ногах, на спине, встречается на лице. В случае появления нагноившейся атеромы образование увеличивается в размерах за несколько дней, кожа на пострадавшем участке может покраснеть и стать болезненной, может также подняться температура.
Лечение
Теперь, когда мы разобрались в отличии липомы от атеромы, перейдем к следующему вопросу: а нужно ли вообще удалять липому или удалять атерому? Начнем с того, что консервативное лечение липомы, равно как и лечение атеромы абсолютно бесперспективно. Более того, агрессивное воздействие на эти образования различными «народными» средствами может вызвать нагноение атеромы, а также малигнизацию (озлокачествление) липомы.
Тактические подходы к лечению липомы следующие: если липома небольшая (2-3 см), не растет и не причиняет каких-либо неудобств (не трется об одежду, не является косметическим дефектом и т.п.), то ее можно не удалять. В случае же роста (а особенно быстрого), лучше пойти на операцию. Если липома растет, то удалять ее рано или поздно все равно придется, но лучше сделать это пока она маленькая, чтобы избежать больших разрезов и травматичности вмешательства. Любая удаленная липома должна быть направлена на гистологическое (под микроскопом) исследование.
Подводя итоги всему вышесказанному можно сказать
- Липома и атерома – доброкачественные образования разной природы – липома просто состоит из измененной жировой ткани, а атерома – из сальной железы с капсулой, заполненной секретом – салоподобными атероматозными массами.
- Консервативное, в т.ч. народными средствами лечение липомы, равно как и лечение атеромы абсолютно неэффективно, а зачастую и вредно.
- Небольшую (2-3 см) липому можно не оперировать, а наблюдать. В случае роста, а также при каком-либо дискомфорте показана операция по удалению липомы.
- Удаление атеромы всегда желательно, т.к. им свойственно увеличиваться в размерах и нагнаиваться.
- Если вы обнаружили у себя подкожное образование, нужно обратиться к врачу, т.к. под маской липомы или атеромы могут развиваться другие образования – дерматосаркомы, липосаркомы, гигромы, лимфаденит и др.
Доктор Ельшанский И. В. много лет занимается диагностикой и хирургическим лечением доброкачественных образований кожи и подкожной клетчатки.
Оглавление 1) Причины [1] 2) Симптомы [2] 3) Осложнения [3] 4) Диагностика [4] Липома, которая в народе широко известна под названием ж.
Липома, которая в народе широко известна под названием жировик, представляет собой доброкачественную опухоль из жировых клеток, которая может располагаться в любом месте, где есть жировая ткань, т.е. фактически в любом органе или полости, но зачастую является подкожным образованием.
Липома может появляться в любом возрасте, в том числе и у детей, а с возрастом увеличиваться в размерах. Это приводит к формированию косметического дефекта и может давать целый ряд осложнений, поэтому, если липома начинает расти, рекомендуют ее хирургическое удаление.
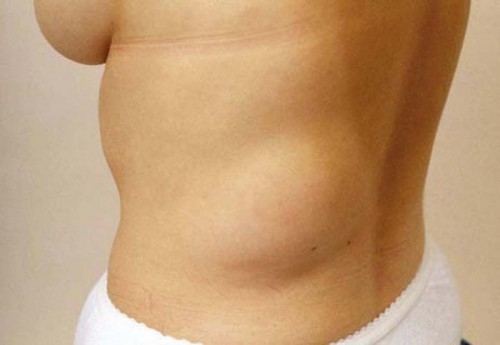
Причины возникновения липом
Причины возникновения заболевания на сегодняшний день четко не ясны. Существуют различные теории и взгляды на причину появления липом. Так, считается, что их формирование является следствием нарушения эмбрионального развития. Вследствие этого образуются особые клетки, отличные от нормальных, которые постепенно делятся, накапливают жиры и приводят к образованию липомы.
Также считается, что причиной возникновения жировых новообразований могут быть:
- нарушение обмена веществ, в том числе ожирение;
- нарушение эндокринной регуляции при сниженной функции гипофиза или щитовидной железы;
- системные нарушения обмена, в том числе, сахарный диабет;
- алкоголизм и нарушение работы печени и поджелудочной железы;
- травмы.
Учитывая то, что определенные факторы развития заболевания четко не установлены, а липомы могут появляться в любом возрасте, их профилактика может быть только вторичной. Она направлена на максимально ранее выявление и наблюдение за образованием, а также его удаление при увеличении в размерах.
Виды жировиков
Жировик или липома могут иметь различную структуру. В зависимости от нее принято выделять несколько видов липом:
- классический вариант, при котором в опухоли есть только жировая ткань;
- фибролипомы, при которой в жировиках помимо жировой ткани есть соединительнотканные элементы;
- миоразновидность, при которой в липоме помимо жира есть мышечные волокна;
- ангиоразновидность, при которой в жировиках есть сосуды;
- миксоразновидность, содержащая в своем составе слизистую ткань;
- миелоразновидность, характеризующаяся содержанием в составе липомы кроветворных тканей.
Патологические новообразования также могут делиться в зависимости от места, где они располагаются. Например, выделяют кольцевые образования шеи, диффузные жировики, которые не обладают четкими границами, образования, локализующиеся внутри суставов и др.
Особенности симптомов в зависимости от вида жировика и причин его образования будут сильно разниться. Некоторые патологии могут годами не давать о себе знать, существуя в человеческом теле, а некоторые, несмотря на доброкачественность, способны доставлять серьезные неудобства, сильно снижая человеку качество жизни.
Брюшная разновидность
Брюшная липома одна из самых распространенных среди всех разновидностей жировиков. Пациенты нередко путают ее с грыжей передней брюшной стенки, хотя эти патологии имеют не только различную природу, но и по-разному лечатся.
Жировик на передней брюшной стенке чаще всего образуется в том случае, если у человека нарушен обмен веществ. Также свою роль могут сыграть неверно работающие сальные железы, генетическая предрасположенность плохое питание и ряд других факторов. Грыже же, зачастую, следствие непомерных физических нагрузок, с которыми тело не справилось, следствие врожденного дефекта или перенесенных операций.
Симптомы грыжи на передней брюшной стенке и жировика очень похоже. Пациент замечает выпячивание, которое бывает болезненным, так и безболезненным. Образование подвижное обычно, пальпации может поддаться далеко не сразу, так как может быть расположено довольно глубоко.
Липомы также могут располагаться забрюшинно. Эти липомы нередко достигают крупных размеров, могут приводить к смещению внутренних органов и появлению по-настоящему тревожных симптомов. В зависимости от локализации, могут появиться проблемы с желудком, кишечником, органами малого таза.
При липоме, расположенной на брюшной стенке или в забрюшинном пространстве, болезненность может появляться также в том случае, если новообразование находится слишком близко к нервным окончаниям. В этом случае опухоль будет оказывать на них давление, что и будет сопровождаться болевым синдромом.
Симптомы заболевания
Основным проявлением заболевания является появление образования округлой или овальной формы, которое располагается под кожей. Липома может обнаруживаться на лице, волосистой части головы, шее, туловище или конечностях. В случаях, если образование расположено во внутренних органах или полостях, оно зачастую никак себя не проявляет до тех пор, пока сильно не увеличится в размерах и не начнет сдавливать орган. Для определения липомы в сердце, печени, поджелудочной железе, забрюшинном пространстве, средостении и так далее необходимо проведение дополнительных методов обследования.
Под кожей образование всегда имеет ровные и четкие контуры, оно безболезненное. Размеры могут быть различными, начиная от нескольких миллиметров и заканчивая 20 и более сантиметрами в диаметре. Иногда образование имеет довольно большие размеры и свисает на ножке. При пальпации узелок мягкой и эластической консистенции, реже – плотный, но не бугристый и однородной консистенции.
Осложнения
Осложнением липомы следует считать перекрут ножки и нарушение кровоснабжения новообразования, если речь идет о липоме на ножке. В таком случае узел может подвергаться некрозу или изъязвляться, что сопровождается выраженным интоксикационным синдромом и может угрожать жизни, поэтому опухоль в таком случае необходимо немедленно удалять.
Еще одним осложнением липомы следует считать ее озлокачествление. Поэтому, при начале активного роста образования, необходимо как можно быстрее удалить новообразование и провести биопсию тканей.
Диагностические подходы
Диагностика не представляет больших трудностей при подкожном расположении липомы. Зачастую достаточно осмотра специалиста для постановки диагноза. Затруднительным является диагностика при расположении образования во внутренних органах или полостях. Для этого используется ультразвуковое исследование (органов брюшной полости и забрюшинного пространства, сердца), рентгенографическое исследование (грудной клетки, черепа), при необходимости – компьютерная или магнитно-резонансная томография определенных участков тела.
Чем отличается липома от атеромы?
Атерома – новообразование доброкачественного типа, развивающееся в том случае, если у человека закупоривается проток сальных желез. Симптомы атером и липом очень похожи, из-за чего люди нередко путают их между собой. Нарост типа атеромы образуется обычно в верхних слоях кожи, где сальные железы находится в наибольшей концентрации.
Врачи выделяют ряд признаков, благодаря которым можно отличить атерому от классического жировика. Среди них:
- для липом несвойственен воспалительный процесс;
- при осмотре новообразование жирового типа не имеет отверстия, выходящего наружу и обозначающего железу;
- атеромы обладают более упругой, эластичной структурой;
- атеромы всегда подлежат удалению, в отличие от липом, которые чаще рекомендуется наблюдать;
- для липом более характерна подвижность при пальпации;
- при осмотре становится заметно, что атерома крепится к кожному покрову, выступает над ним, как отдельный элемент;
- атеромы могут в короткие сроки достигать довольно крупных размеров, начиная доставлять пациенту существенные неудобства;
- для липом характерно разрастание на внутренних органах, чего почти не происходит в случаях с атеромами.
Важно обратить внимание, есть ли выделение гноя из новообразования. Атеромы способны к выделению какой-либо субстанции, так как у них для этого даже имеется отверстие. Если речь идет о стандартных жировиках, то ни о каком гное не может быть и речи, так как поражена не железа, и отверстий для выделения субстанций попросту нет.
Чтобы точно определить, жировик человека беспокоит или все же атерома, необходимо посетить врача. Установить точный диагноз и выбрать лечение сможет только профессионал.
Тем более, категорически запрещается вмешиваться в целостность опухоли, предпринимать самостоятельные попытки избавления от нее. Подобными действиями можно не только занести инфекцию в тело, но и спровоцировать рост новообразования, вызвать иные неприятные последствия.
Опасна ли липома?
Нередко больных волнует вопрос о том, насколько появление липом представляет опасность для жизни и здоровья. В большинстве случаев – это важно запомнить – новообразование опасности не представляет, и единственное, что требуется от пациента – это наблюдать за тем, как оно себя ведет.
Жировики относятся к доброкачественным опухолям прежде всего потому, что они не способны метастазировать, распространяться на другие ткани. Если бы эта способность у них была сохранена, их перевели бы в класс злокачественных опухолей.
Наибольшую опасность для человека представляет риск сдавления соседних тканей, который появляется в том случае, если новообразование имеет крупные размеры. Чаще всего сдавливаются нервы, что приводит к появлению неприятных ощущений и обращению человека к врачу.
Однако чаще всего жалоба у пациентов одна: жировик выглядит неэстетично, из-за чего и встает вопрос о том, что от него необходимо избавиться.
Риск того, что новообразование озлокачествится, низок. Пациентам рекомендуется наблюдать за опухолью и бить тревогу в том случае, если она начнет быстро увеличиваться в размерах. Именно прогрессивный быстрый рост – первый симптом озлокачествления, при котором не стоит терять время и немедленно обращаться к врачу для дополнительной диагностики.
Может ли липома рассосаться сама?
Вопрос о возможности рассасывания липом беспокоит многих пациентов. Важно понимать, что такие случаи – редкость, однако порой они все же происходят. Свою роль в процессе рассасывания играют молодость организма, здоровый образ жизни, правильность работы тела, адекватность работы иммунитета человека.
В основном новообразования из жировых тканей легко рассасываются у детей. Способствуют этому быстрый метаболизм, активный рост и ряд других факторов, которыми не могут похвастаться взрослые. Чем старше человек, тем ниже вероятность самостоятельного разрешения проблемы. К старости, например, она и вовсе падает практически до нуля.
Немалую роль играет изначальный размер новообразования. Если опухоль крупная, то она с большей долей вероятности не рассосется самостоятельно, и ее придется удалять хирургическим путем. Если же новообразование некрупное, вероятность саморазрешения существует.
Можно способствовать самостоятельному рассасыванию новообразований. Для этого стоит пересмотреть свой образ жизни, сменив его на здоровый, взять под контроль хронические заболевания, следить за питанием. Однако важно помнить, что даже внимательное наблюдение за своим состоянием и идеальное здоровье – не гарант того, что опухоль исчезнет без врачебного вмешательства. Однако это может, как минимум, способствовать замедлению или полной остановке ее роста.
Единственная верная гарантия избавления от новообразования – его хирургическое удаление.
- Способ диагностики абдоминомедиостинальной липомы - Российский патент 2008 года по МПК A61B8/00
Сафонов Д.В., Павлунин А.В.
Муртазалиева Марина Саидовна
- Текст научной статьи по специальности «Клиническая медицина»
Липомы и липосаркомы у детей. Литовка В.К., Журило И.П., Веселый С.В., Иноземцев И.Н., Сопов Г.А., Латышов К.В.

Гидраденит – это воспаление апокриновых потовых желез, расположенных в подмышечной области, по окружности сосков, в паху, на мошонке и больших половых губах у женщин, в околопупочной области, вокруг заднего прохода. Крайне редко встречается гидраденит волосистой части головы. Апокриновые железы имеют особое строение – верхушечные их клетки постоянно разрушаются и смешиваются с потом. В выделяемом секрете этих желез много холестерина и жира, густота его повышена, в запах своеобразный, индивидуальный. Чаще всего гидраденит развивается в подмышечной области, где потовые железы большого размера, ходы их извилистые. Заболевание относится к пиодермии или гнойным поражениям кожи.
У кого гидраденит бывает чаще всего?
У женщин среднего возраста чаще развивается подмышечный гидраденит, как следствие травмы во время эпиляции или бритья. У мужчин страдает паховая зона. В целом заболевание развивается у людей возрастом от 15 до 55 лет, поскольку апокриновые железы активно функционируют именно в детородном периоде. Нередко развитию воспаления способствуют нарушения правил личной гигиены. Заболевание может принимать рецидивирующую форму.
В группе риска люди с темной кожей, поскольку протоки желез у них широкие и короткие, бактериям легко по ним проникнуть внутрь.
Причины гидраденита
Возбудителем гидраденита чаще всего являются стрептококк и стафилококк, но может быть кишечная палочка и другие микробы.
Наиболее частые причины гидраденита и провоцирующие факторы:

- повышенная потливость;
- ожирение;
- болезни кожи – опрелости, экзема;
- эндокринные болезни, особенно сахарный диабет;
- нарушение правил личной гигиены;
- чрезмерное использование дезодорантов;
- тяжелые условия труда – запыленность, вредные выбросы;
- иммунодефицитные состояния;
- грубая депиляция, травмы при бритье, расчесах;
- ношение тесной одежды, приводящее к возникновению потертостей кожи;
- наличие в организме очага бактериальной инфекции;
- выраженные стрессовые состояния;
- наследственные анатомические особенности строения апокриновых желез.
Как проявляется гидраденит?

Симптомы гидраденита типичны, их трудно спутать с другими заболеваниями. Первоначальное проявление – упорный зуд, далее возникают мелкие подкожные узелки, которые с каждым днем увеличиваются. Процесс сопровождается болью, дискомфортом и даже ограничением движений. Узелки постепенно увеличиваются, начинают выступать над уровнем кожи. Окружающие ткани отекают, приобретают багрово-синюшный оттенок. Далее следует размягчение нескольких узелков, открываются отверстия, выделяющие гной, иногда с примесью крови.
Народное название («сучье вымя») болезнь получила из-за характерного внешнего вида пораженного участка: отечной покрасневшей окружности с выделениями белого цвета.
Общее состояние страдает мало, лихорадки обычно не бывает. Ощущается дискомфорт и незначительное недомогание. Присоединение симптомов общей интоксикации говорит либо о распространении инфекции, либо о развитии осложнений.
Вскрытие гнойника улучшает общее состояние, боль стихает, подвижность увеличивается. Если нет осложнений, то гнойники полностью опорожняются и заживают с образованием втянутого рубца. Весь цикл развития болезни при своевременной помощи составляет 2 недели.
Иногда течение болезни становится хроническим, когда воспаляются расположенные рядом потовые протоки. В этом случае на пораженной области чередуются старые рубцы от заживших язв и свежие участки нагноений. Образуется болезненный инфильтрат, кожа над которым бугристая и воспаленная. Такое состояние может длиться месяц и дольше. В этом случае может понадобиться стационарное лечение.
Осложнения гидраденита

У ослабленных людей или у оставленных без медицинской помощи может развиться абсцесс или флегмона, крайне редко – сепсис. Нередко провоцирующим фактором развития осложнений становится ВИЧ/СПИД.
Наиболее вероятная причина развития осложнений – отсутствие ухода за кожей, окружающей воспаленную железу. На грязной, мацерированной или мокнущей коже инфекция распространяется очень быстро, захватывая все новые участки. Для формирования абсцесса достаточно, чтобы воспалились несколько рядом расположенных желез. При этом гнойники сливаются, расплавляя соседние ткани, разрушая подкожную клетчатку, иногда достигая мышц.
Флегмона – следующая стадия развития гнойника. Это разлитое воспаление, которое наиболее бурно развивается в подкожной клетчатке. Флегмона может развиться как вблизи места первичного воспаления, так и на отдаленном участке.
Абсцесс и флегмона сопровождаются признаками общей интоксикации, резко утяжеляющими состояние пациента.
Сепсис возникает при попадании патогенных микробов в общий кровоток. При этом гнойники могут образовываться в любом органе, это крайне опасное состояние.
Особенности диагностики
Характерная клиника, как правило, не оставляет сомнений. При гидрадените нет некротического стержня, как у фурункула. При сомнениях относительно возбудителя (туберкулез, лимфогранулематоз) выполняют бактериальный посев отделяемого, устанавливая чувствительность к антибиотикам. В общем анализе крови может быть воспалительный сдвиг (лейкоцитоз, увеличение СОЭ). При хроническом и рецидивирующем течении определяют иммунный статус.
Консервативное лечение
Наиболее успешно лечение гидраденита на ранних стадиях, когда воспаление только начинается или затронуты 1-2 железы. Пациент может обратиться за помощью к дерматологу.
Терапевтическая тактика зависит от многих факторов: места расположения гидраденита, возраста, пола, сопутствующих болезней, общего уровня здоровья.

При воспалении единичной железы или далеком расположении друг от друга, самое главное – тщательно ухаживать за окружающей кожей, многократно протирать ее любым спиртом (борным, салициловым, камфарным). Постоянное удаление выделений вкупе с дубящим действием спирта поможет предотвратить расползание инфекции. Волосы вокруг места воспаления нужно аккуратно выстричь.
Принимать ванны в разгар болезни не следует, купание способствует распространению инфекции. Место воспаления нужно закрыть плотной повязкой, закрепить ее пластырем и воспользоваться душем.
Чтобы окончательно выздороветь, нужно хотя бы 3 месяца соблюдать диету с ограничением сладостей, алкоголя, пряностей и приправ. Рекомендуется лечебное питание, укрепляющее защитные силы. Нужно есть много овощей и фруктов, богатых природными соединениями: капуста, яблоки, цитрусовые, морковь, шиповник, грецкие орехи. Полезны такие природные стимуляторы, как настойки элеутерококка и женьшеня, сок подорожника, отвар шиповника. Желательно дополнить питание аптечными поливитаминами.
Консервативное лечение назначает врач. Чаще всего это антибиотики – полусинтетические тетрациклины или других групп, которые подбираются по результатам бактериального обследования. В случае обнаружения стафилококков может применяться соответствующий гамма-глобулин или вакцина.
До тех пор, пока гнойники окончательно не сформировались, требуется обработка кожи различными антисептиками: крепким (96%) спиртом, бриллиантовым зеленым, настойкой йода. Если площадь воспаления обширная, ее обкалывают растворами антибиотиков с новокаином. Иногда требуются полуспиртовые повязки, которые меняют по мере высыхания. Мази использовать нельзя, они увеличивают площадь нагноения.
Ни в коем случае нельзя пытаться выдавить или как-то иначе вскрыть гнойник самостоятельно. Любые неумелые манипуляции приводят к распространению гноя в тканях, что ведет только к ухудшению состояния. Вероятность осложнений при таком подходе многократно возрастает.
Хирургическое лечение гидраденита
Хирургическое вмешательство требуется тогда, если центр воспаления уже размягчился или произошло самопроизвольное вскрытие гнойника. При этом вскрывать и дренировать один гнойник не имеет смысла, потому что в толще тканей находится множество мелких формирующихся нагноений. Выполняют широкий разрез, дающий доступ ко всему воспалительному инфильтрату. Разрез должен доходить до границы здоровой ткани. Удаляют весь гной, а следом – всю жировую клетчатку в зоне воспаления. Устанавливают дренажи, заживление всегда происходит вторичным натяжением.
При рецидивирующем или хроническом течении, когда воспаления повторяются многократно, требуется радикальная операция. Такое лечение проходит в два этапа.
Вначале область хронического воспаления раскрывают широким разрезом и убирают всю пораженную подкожную клетчатку. Операционную рану залечивают открытым способом, используют необходимые антибиотики.
Когда рана очистится, и в ней появятся здоровые грануляции, производят полное удаление больной кожи и подкожной клетчатки. Образовавшийся дефект закрывают собственным кожным лоскутом пациента, полученным с другого участка. Сохраняют кровоснабжение пересаживаемого лоскута, что значительно ускоряет заживление. Такой прием носит название аутодермопластики.
Разбивка операции на два этапа нужна для того, чтобы добиться полного оздоровления тканей. Если выполнять такую операцию за один этап, кожный лоскут не приживется из-за нагноения, образуется грубый рубец.
Дополнительные методы лечения
В некоторых случаях используется рентгенотерапия, при которой потовые железы разрушаются. Для лечения затяжных и рецидивирующих форм может использоваться ультразвуковая терапия, электрофорез и другие физиотерапевтические методы. Все определяет конкретная клиническая ситуация.
Врачи ЦЭЛТ используют все возможные методы для того, чтобы полностью избавить человека от страданий. От пациента требуется только своевременное обращение к врачу-дерматологу или хирургу.
Читайте также:

