Мацерация кожи при утоплении
Обновлено: 03.05.2024
Институт хирургии им. А.В. Вишневского, Москва
Институт хирургии им. А.В. Вишневского Минздравсоцразвития РФ, Москва
ФГБУ «Научный центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России, Москва, Россия;
ГБОУ ВПО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, Москва, Россия
Патолого-анатомическая оценка давности внутриутробной гибели плода
Журнал: Архив патологии. 2017;79(6): 60‑65
Институт хирургии им. А.В. Вишневского, Москва
Представлен анализ данных литературы о возможности определения давности внутриутробной гибели плода при проведении аутопсийного исследования. Приведены макроскопические изменения внешнего вида и внутренних органов плода, а также гистологические изменения органов и плаценты, развивающиеся при мацерации. Дана микроскопическая характеристика развития ткани легких и почек в зависимости от срока гестации плода. Указаны особенности изменения массы внутренних органов в процессе мацерации, а также их нормативные показатели в зависимости от срока гестации и выраженности мацерации.
Институт хирургии им. А.В. Вишневского, Москва
Институт хирургии им. А.В. Вишневского Минздравсоцразвития РФ, Москва
ФГБУ «Научный центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России, Москва, Россия;
ГБОУ ВПО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, Москва, Россия
Мертворождением (мертворожденным плодом), согласно определению Всемирной организации здравоохранения, является смерть продукта зачатия до его полного изгнания или извлечения из организма матери независимо от продолжительности беременности. Показатели мертворождаемости, определяемые как количество мертворожденных на 1000 рожденных живыми и мертвыми, имеют существенные отличия в различных странах и регионах, варьируя от 6,3 в Европе до 28,1 в Африке [1].
В Российской Федерации мертворождением является момент отделения плода от организма матери посредством родов при сроке беременности 22 нед и более при массе тела новорожденного 500 г и более (или менее 500 г при многоплодных родах) или в случае, если масса тела ребенка при рождении неизвестна, при длине тела новорожденного 25 см и более при отсутствии у новорожденного признаков живорождения.
Согласно Федеральному закону № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации», все мертворожденные подлежат патологоанатомическому вскрытию. Однако в ряде случаев проведение такого полноценного аутопсийного исследования может быть затруднено, в частности развитием процессов мацерации.
Мацерация — это размягчение и разрыхление плотных тканей вследствие длительного воздействия на них жидкости. В патологической анатомии термин «мацерация» используется для описания изменений тканей плода после его антенатальной гибели, обусловленных действием околоплодных вод. Поэтому в случае аутопсийного исследования тела мертворожденного перед патологоанатомом встает дополнительная задача: определение давности внутриутробной гибели плода.
Цель настоящей работы — анализ имеющихся данных литературы по морфологическим критериям оценки выраженности мацерации и определению давности внутриутробной гибели плода.
Прежде всего следует отметить, что проявления мацерации отмечаются как при внешнем визуальном осмотре тела плода, так и при микроскопическом изучении гистологических препаратов тканей и органов.
Считается, что мацерация начинается практически сразу после гибели плода, находящегося в неповрежденном околоплодном пузыре. Наиболее общими макроскопическими признаками гибели плода и последующей мацерации считаются исчезновение сыровидной смазки, отслоение эпидермиса, появление отеков, потемнение цвета органов и тканей, а также скопление красноватой жидкости в серозных полостях. Аналогичным образом изменяется и цвет амниотической жидкости, она приобретает вид «табачного сока», при этом количество амниотической жидкости уменьшается.

Характеризуя морфологические проявления процесса мацерации, необходимо отметить, что в литературе отсутствуют четкие однозначные показатели давности внутриутробной гибели плода. В связи с этим имеющиеся данные литературы о макроскопических характеристиках мацерации и давности гибели плода [4—8] представлены в виде сводной табл. 1. Таблица 1. Макроскопические изменения тела плода после его внутриутробной гибели Примечание. * — область тела: волосистая часть головы, лицо, шея, грудь, живот, спина, рука (плечо, предплечье), кисть, нога (бедро, голень), стопа, мошонка.
Наиболее ранние макроскопические признаки мацерации проявляются на коже в виде изменения ее цвета и десквамации (отслойки) эпидермиса. При этом десквамация развивается внутриутробно во время и вагинальных родов, и кесарева сечения. Кроме того, во время аутопсийного исследования доказательством развития мацерации является возможность отделения эпидермиса от дермы путем механического давления под углом на кожу. Так, примерно через 6 ч после внутриутробной гибели плода отмечаются небольшие, площадью не менее 1 см 2 , участки отслойки эпидермиса, через 18 ч площадь десквамации составляет уже порядка 5 см 2 [7]. Наиболее наглядно процессы десквамации эпидермиса визуализируются на участках кожи, расположенных над костными выступами, в частности в области суставов и крестца. Однако чем меньше срок гестации плода, тем более тесно связан эпидермис с дермой и тем позднее будут проявляться признаки десквамации [9].
Через 24 ч после гибели плода на коже определяются буллы, заполненные жидкостью. Примечательно, что выраженные процессы мацерации могут быть диагностированы и при ультразвуковом исследовании (УЗИ) погибшего плода у беременной, что требует от специалистов по УЗ-диагностике соответствующих знаний. Например, выявление признака Гало (отек мягких тканей свода черепа плода с формированием двойного контура) свидетельствует о давности внутриутробной гибели не менее 3—4 сут. В то же время обусловленное мацерацией увеличение толщины подкожной клетчатки необходимо дифференцировать от водянки плода.
Вместе с тем необходимо констатировать, что развитие мацерации, несомненно, сказывается на возможностях и качестве патолого-анатомического вскрытия и соответственно объективности заключения. Так, выраженные процессы мацерации отражаются на размере и массе как отдельных органов, так и тела плода в целом.
Действительно, смещение и захождение костей черепа сопровождается уменьшением окружности головы, размягчение соединительной ткани приводит, наоборот, к увеличению теменно-пяточного и теменно-копчикового размеров. Тем не менее во время аутопсии должны быть проведены все необходимые измерения (длина тела, теменно-пяточный и теменно-копчиковый размеры, длина стоп, окружность головы, плеч, грудной клетки). Наиболее независимой от выраженности мацерации считается длина стопы, поэтому размеры стоп обязательно должны быть отмечены в протоколе вскрытия.

Для определения нормативных показателей массы тела и внутренних органов плода рекомендуется использовать данные L. Maroun и N. Graem [10], полученные при анализе 408 мацерированных плодов (табл. 2). Таблица 2. Масса тела и внутренних органов плода (г) в зависимости от степени выраженности мацерации (M±SD) Примечание. Выраженность мацерации: 0 — отсутствие, 1 — слабая, 2 — умеренная, 3 — мацерация; в числителе среднее значение (M), в знаменателе — стандартное отклонение (SD). При этом степень выраженности мацерации оценивали только по макроскопическим признакам: слабая степень характеризовалась наличием булл на коже или небольшими участками десквамации эпителия на лице и/или туловище, умеренная — обширными участками десквамации эпителия и красным цветом кожных покровов, выраженная — коричневатым цветом кожи, перекрытием костей черепа и подвижностью суставов. В процессе исследования авторы установили, что при прогрессировании процессов мацерации отмечается значительное уменьшение массы печени и селезенки и незначительное снижение массы легких и почек (см. табл. 2). Масса сердца и головного мозга практически не зависела от выраженности мацерации.
По мнению ряда исследователей [11, 12], наиболее независимым от мацерации показателем гестационного возраста и задержки роста плода считается расчет соотношений массы органов и массы тела к теменно-пяточному размеру:
— задержка роста плода (в 30—36 нед) — масса тела (в г)∙100/теменно-пяточный размер (в см 3 ) менее 2;
— задержка роста плода (в 37—43 нед) — масса тела (в г)∙100/теменно-пяточный размер (в см 3 ) менее 2,3;
— асимметричная форма задержки роста плода (20—43 нед) — соотношение массы головного мозга и печени более 3.
Справедливости ради следует уточнить, что на основании внешних макроскопических признаков относительно корректная оценка давности гибели плода была установлена в 69% наблюдений [7].
Внутренние органы и ткани также видоизменяются вследствие процессов мацерации. Цвет органов становится темно-синюшным, а жидкость в полостях тела приобретает красноватый (геморрагический) оттенок (см. табл. 1). Подобные изменения обусловлены посмертным гемолизом, но, к сожалению, могут быть ошибочно приняты за проявление прижизненных кровоизлияний. Через 7 дней после гибели внутренние органы становятся коричневатыми, а в брюшной полости может определяться меконий.

Необходимо отметить, что даже в случаях выраженной мацерации микроскопическое исследования органов и тканей, а также плаценты позволяет определить давность внутриутробной гибели (табл. 3) Таблица 3. Гистологические изменения органов плода и плаценты после его внутриутробной гибели [13]. В связи с этим патолого-анатомическое вскрытие мацерированного плода всегда должно проводиться в полном объеме, включая взятие образцов тканей и органов для гистологического исследования.
Прогрессирующие процессы мацерации внутренних органов лежат в основе весьма специфичных их изменений, которые можно выявить при проведении так называемой виртуальной аутопсии. Действительно весьма перспективным методом посмертного исследования тела мертворожденного, является, на наш взгляд, проведение магнитно-резонансной томографии (МРТ) [14, 15]. По данным литературы [16], интенсивность МРТ-сигнала в ткани печени и легких при посмертной МРТ в Т2-режиме коррелировала с морфологическими показателями выраженности мацерации. Нами также были изучены возможности посмертной МРТ для оценки выраженности мацерации и времени наступления внутриутробной гибели плода, в результате чего выявлены прямые положительные корреляции рассчитанного МРТ-показателя мацерированности и данных аутопсии. Наиболее высокие значения показателей корреляции установлены для ткани легких (r=0,99, p=0,004), бедренной мышцы (r=0,95, p=0,003) и головного мозга (r=0,94, p=0,015) [17]. На основании проведенных исследований наиболее точно время смерти можно определить путем расчета MРТ-показателя мацерированности в ткани почки у мертворожденных с давностью смерти до 7 дней [18, 19].
Наиболее изученным и рекомендуемым микроскопическим критерием давности внутриутробной гибели плода является исчезновение базофильной окраски ядер клеток внутренних органов. Под исчезновением базофилии на препаратах, окрашенных гематоксилином и эозином, понимается изменение цвета окраски ядер с синеватого на розоватый [13]. Раньше всего (через 4 ч после гибели плода) потеря базофилии отмечается в нефроцитах канальцев почек, затем (через 8 ч) — в клетках эпителия кишечника и через сутки — в гепатоцитах и кардиомиоцитах внутреннего слоя миокарда. Увеличение времени после гибели плода сопровождается уменьшением количества клеток с базофильными ядрами: через 36 ч базофилия отсутствует во всех ядрах клеток поджелудочной железы, через 4 сут — во всех гепатоцитах и через 7 дней — во всех эпителиоцитах кишечника и надпочечников (см. табл. 3).
Проводя микроскопическое исследование органов и тканей мертворожденного на традиционных препаратах, окрашенных гематоксилином и эозином, необходимо проводить оценку степени зрелости или соответствия строения внутренних органов сроку гестации, что может использоваться для определения времени внутриутробной гибели плода.
В основе оценки степени зрелости легких лежит определение стадии развития легочной ткани:
— эмбриональная стадия (первые 7 нед гестации): примитивные бронхиальные почки, представляющие собой маленькие трубочки, расположенные в рыхлой строме и выстланные эндодермальным эпителием;
— псевдожелезистая (5—17 нед): большее количество простых трубочек, выстланных псевдомногорядным призматическим эндодермальным эпителием (в конце стадии с признаками вакуолизации);
— каналикулярная (17—26 нед): увеличение ветвления трубочек, окруженных рыхлой стромой, исчезновение вакуолизации клеток;
— мешотчатая (саккулярная) (24—37 нед): волнообразные контуры воздушных пространств, уменьшение количества стромы, увеличение сети капилляров;
— альвеолярная (с 32-й недели): зрелые альвеолы, выстланные плотно расположенными (спинка к спинке) эпителиальными клетками.
Аналогичным образом срок гестации оценивают по степени развития ткани почек:
— менее 23 нед: наличие 3 рядов клубочков, нефрогенной зоны и выраженной бластемы;
— 24 нед: наличие 5—7 рядов клубочков, нефрогенной зоны и выраженной бластемы;
— 28 нед: наличие 8—9 рядов клубочков и нефрогенной зоны, уменьшение бластемы;
— 32 нед: наличие 9—10 рядов клубочков и нефрогенной зоны;
— 36 нед: наличие 10—14 рядов клубочков, прерывистой нефрогенной зоны и отдельных фокусов незрелых нефронов.
Помимо традиционной окраски гематоксилином и эозином, применение которой может быть ограничено выраженными процессами мацерации, рекомендуется использовать трехцветную окраску или ретикулин. При помощи последних определяется строма органов и тканей, что существенным образом облегчает оценку стадии их развития. Кроме того, иммуногистохимическое исследование позволяет выявить вирусные включения [20], что способствует определению первоначальной причины смерти, в частности при неиммунной водянке.
Неотъемлемой частью патолого-анатомического вскрытия тела мертворожденного является макро- и микроскопическое изучение всех элементов последа, который должен доставляться на аутопсию без отделения пуповины. При этом выявленные патологические изменения плаценты и пуповины могут явиться причиной внутриутробной гибели плода [21]. С другой стороны, изменения плаценты после гибели плода зависят от длительности и выраженности процессов мацерации, что следует использовать для определения давности внутриутробной гибели (см. табл. 3) [13].
Считается, что после внутриутробной гибели плода плацента остается сохранной в течение первых 24 ч, после чего в ней начинают развиваться прогрессирующие морфологические изменения, достигающие максимума через 5—6 дней [13, 22]. К наиболее ранним изменениям плаценты относят увеличение количества клеток цитотрофобласта и синцитиальных почек, что необходимо дифференцировать от аналогичных проявлений преплацентарной гипоксии вообще и преэклампсии в частности [23]. Увеличение времени после гибели плода сопровождается спадением капилляров и более выраженным фиброзом стромы ворсин плаценты. Примерно через 5 дней после внутриутробной гибели плода в базальной мембране трофобласта отмечаются признаки обызвествления. Следует помнить, что дегенеративные изменения гладкомышечных клеток сосудов пуповины могут имитировать наличие нейтрофилов и соответственно вести к ошибочному заключению о васкулите сосудов пуповины [24].
Как мы уже отмечали, развитие мацерации может приводить к таким изменениям органов, которые могут быть ошибочно интерпретированы как патологические процессы. Так, размягчение ткани головного мозга может сопровождаться его перемещением в спинно-мозговой канал и выходом через межпозвонковое пространство, имитируя картину спинномозговой грыжи или нейрогенной опухоли. Снижение плотности передней брюшной стенки может сопровождаться выбуханием аутолизированной ткани печени, напоминая омфалоцеле [25].
Неспецифические изменения внутренних органов и тканей, обусловленные мацерацией, необходимо дифференцировать и при гистологическом исследовании. Микроскопические изменения в виде уменьшения и исчезновения базофилии ядер клеток внутренних органов не следует путать с некрозом. Выявление шелковицеподобных телец (тутовых ягод) в виде мелких округлых базофильных образований в просвете кровеносных сосудов отражает аномальную реакцию (окраску) эритроцитов в условиях мацерации [8]. Такие тельца наблюдаются, как правило, в течение первых 2—3 дней после внутриутробной гибели плода. Подтверждением процессов мацерации, а не циркулирующих микроорганизмов служит в таких случаях отсутствие морфологических признаков воспаления.
Таким образом, знание процессов мацерации и обусловленных ею макро- и микроскопических изменений органов и тканей погибшего плода позволяет с достаточно большой достоверностью определить момент внутриутробной гибели плода, а в ряде случаев и установить ее причину.
Утопление — это комплекс патологических изменений в работе витальных систем, возникающий при полном погружении в воду и при отсутствии своевременной помощи приводящий к гибели больного. Основные симптомы: тахикардия, гипертензия, вздутие живота и выделение пены из дыхательных отверстий. Кожа синюшная, холодная, зрачковые рефлексы выражены слабо. В период клинической смерти отсутствует дыхание, сознание и пульсация на центральных артериях. Патология диагностируется на основании анамнеза и внешнего вида больного. Специфическое лечение: удаление H2O, ИВЛ, согревание, инфузионные растворы, бензодиазепины, мочегонные препараты и гормоны при развитии отека легких.
МКБ-10
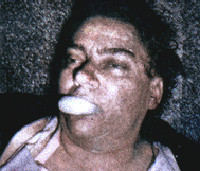
Общие сведения
Утопление (аспирация, гидрогенная асфиксия) — гибель в результате полного погружения в воду. Гибель в других средах (масла, бензин, бочки с алкогольными напитками), при перекрытии водой только носа и рта утоплением не считается. Каждый год в водоемах мира погибает около 450 тысяч человек. 54% пострадавших — люди в возрасте 20-30 лет, 40% — подростки. В России за последние 5 лет насчитывается 63 тыс. погибших на воде, 14 тыс. из них — дети младше 15 лет. Значительная часть умерших умела плавать или просто держаться на поверхности. Абсолютное большинство случаев регистрируется в весенне-летний период, когда население активно купается в открытых прудах и озерах. Посещаемость зоны отдыха практически не имеет значения. Заметить утопающего сложно, поскольку его поведение обычно не соответствует представлениям большинства отдыхающих.

Причины утопления
Смерть в воде может возникать по множеству причин. Около половины случаев среди взрослых и подростков в возрасте 14-18 лет связаны с сильным алкогольным опьянением. Человек, находящийся под действием спиртного, плохо контролирует окружающую обстановку, имеет разрегулированную моторику, оказывается неспособен быстро оценить происходящие события и принять меры, необходимые для собственного спасения. К числу других обстоятельств, при которых возникает утопление, относятся:
- Страх. Ведущий фактор гибели при катастрофах судов и лодок, падении самолета в море. Возникающая паника делает движения человека нескоординированными. Он не может понять, что необходимо предпринять, чтобы выжить (найти плавсредство, сместиться как можно дальше от терпящего бедствие корабля). Поспешные и частые движения приводят к быстрому истощению физических ресурсов, пострадавший устает, оказывается неспособен продолжать сопротивление, погружается в воду и делает непроизвольный вдох, который сопровождается аспирацией.
- Переохлаждение. Наступает тем быстрее, чем более низкую температуру имеет вода. Длительность нахождения в водоеме при температуре 24° C достигает 8 часов, 20° C — 2,5 часов, 15° C — 1 час, 4° C — 10-20 минут. Затем происходит угнетение сознания, ослабление способности к движению, нарушения гемодинамики, обусловленные спазмом периферических и центральных сосудов. В подобных условиях выживает не более половины пострадавших. Человек, находящийся в открытом море и не имеющий средств спасения, умирает практически всегда.
- Остановка сердца. Обычно развивается вследствие резкого колебания температур при нырянии в холодную воду. Случаи внезапной сердечной смерти отмечаются при крещенских купаниях в проруби, посещении зоны отдыха в осенний или ранний весенний период, когда разница между температурой воздуха и воды в открытых резервуарах велика. Иногда асистолия возникает по причинам, не связанным с погружением: коронарное заболевание, внезапные тромбозы, ОИМ. Спровоцировать остановку кровообращения может ларингокардиальный рефлекс при попадании жидкости в ВДП.
- Мышечные спазмы. Утопление из-за спазма скелетной мускулатуры происходит у неопытных пловцов. Исключение из работы даже одной из конечностей не позволяет им продолжить плавание и благополучно вернуться на берег. Ситуацию усугубляет паника и дискоординация движений. Люди, уверенно держащиеся на воде и обладающие необходимыми навыками, способны самостоятельно спастись в подобных ситуациях.
- Травмы. Обычно возникают при купании в малознакомых местах. Механизм — удар головой о дно, сопровождающийся утратой сознания или переломом шейных позвонков с последующей парализацией. В таких ситуациях человек совершает непроизвольный вздох или лишается возможности двигаться, что не позволяет ему всплыть на поверхность. Гидрогенная асфиксия этого типа — явление, распространенное среди детей и подростков, не осознающих опасности, который они подвергаются при прыжках в озеро вниз головой.
Патогенез
Патогенез напрямую зависит от типа утопления. При аспирационной разновидности состояния легкие заполняются водой. Взрослый человек может вдохнуть до 4 литров. Жидкость образует пенистую серо-белую массу, заполняющую просвет бронхов и альвеол. Развивается эмфизема, происходит разрыв стенок дыхательных пузырьков, вода проникает в кровь, вызывая гемолиз эритроцитов, нарушение солевого баланса, фибрилляцию сердца, острую сердечную недостаточность. Продолжительность процесса составляет 5-6 минут. При асфиксической разновидности у пострадавшего наблюдается острое кислородное голодание. Это становится возможным за счет стойкого спазма голосовых связок, подвергшихся раздражению. Аспирации жидкости не происходит. Отмечается острая гипераэрация легочной ткани, повреждение альвеол, дыхательная недостаточность, гипоксия. Возможна воздушная эмболия сердца.
Синкопальное утопление возникает при быстром рефлекторном прекращении респираторной и сердечной активности. Определяется спазм легочных и поверхностных сосудов, длительное сокращение дыхательных мышц, обморочное состояние, анемия и ишемия тканей центральной нервной системы. При смешанном типе все описанные признаки комбинируются. Процесс начинается с ларингоспазма, который впоследствии исчезает, открывая путь воде. Жидкость проникает в легочные мешки, вспенивается. Патологоанатомическим признаком любой из разновидностей считается серозный отек стенок желчного пузыря, печени и гепатодуоденальной связки. Это происходит по причине острого депонирования крови в структуре печеночных капилляров.
Классификация
Утопление классифицируется по стадиям развития и патогенетическим механизмам. В первом случае выделяют начальный и агональный этап, за которым следует клиническая смерть. Первая стадия характеризуется сохранением сознания, нестабильностью кровообращения, снижением уровня оксигенации крови, последствиями психологического стресса, ознобом. В агональном периоде происходит резкое угнетение дыхания, нарушение сердечной деятельности и изменение гомеостаза, отмечается выраженная респираторная недостаточность. Клиническая смерть проявляется остановкой дыхания и кровообращения, отсутствием сознания и рефлексов. Гибель может иметь следующие механизмы развития:
- Истинный (мокрый). Составляет 80% всех случаев. Сопровождается попаданием воды в бронхи и легкие, пенообразованием. Основная черта — резко выраженный цианоз кожи. Развивается при попытке вдоха во время погружения. Наиболее часто является фактором гибели пострадавшего. Подразделяется на утопление в пресноводных и соленых водоемах. Попадание жидкости с высоким содержанием NaCl в альвеолы становится причиной пульмонального отека, возникающего через несколько часов после успешной реанимации. Пресная вода подобного эффекта не вызывает.
- Асфиксический. На долю данного варианта приходится 10-15% ситуаций, связанных с гидрогенной асфиксией. При этом жидкость не проникает в легкие, а провоцирует рефлекторный ларингоспазм, раздражает рецепторы голосовых связок. Большой объем воды заглатывается в желудок. Диффузный цианоз выражен в той же степени, что и при мокрой разновидности.
- Синкопальный. Становится результатом рефлекторной остановки сердца из-за значительного перепада температур (ледяной шок, синдром погружения). Аналогичная реакция может возникать при попадании воды в среднее ухо на фоне поврежденной барабанной перепонки. Потеря сознания с последующей смертью иногда обнаруживается при пароксизме аритмии, эпилепсии и критических состояниях другой этиологии. Основное отличие — бледность кожи из-за выраженного спазма периферической сосудистой сети. Диффузного цианоза не наблюдается. Пенистые выделения отсутствуют, рот и нос пострадавшего свободны.
Симптомы утопления
Клиническая картина зависит от периода травмы. Вначале у пострадавшего сохраняется сознание и произвольные движения, обнаруживается психологическое возбуждение или заторможенность, возможно неадекватное поведение. Кожа и слизистые синеватого цвета, дыхание шумное, учащенное, прерывающееся кашлем. Отмечается тахикардия, гипертензия, однако вскоре картина может измениться вплоть до противоположной (снижение АД, ЧСС). Эпигастрий вздут за счет попавшей в желудок воды, наблюдается рвота. Острая симптоматика исчезает сравнительно быстро. Цефалгия, кашель и слабость могут сохраняться на протяжении нескольких дней.
Агональный этап сопровождается развитием бессознательного состояния, однако сердечная и дыхательная деятельность полностью не прекращаются. Кожа резко синюшная, холодная, присутствует пенистые розоватые выделения из носа (при рефлекторном типе этот признак не выявляется). Пульс неритмичный, редкий, определяется только на бедренной и сонной артерии. За счет спазма сосудов толчки на лучевой артерии не пальпируется. Подкожные вены шеи расширены, вздуты. Роговичный и зрачковый рефлексы исчезают, развивается тризм жевательной мускулатуры. Внешний вид больного при клинической смерти не изменяется. Пульс невозможно прощупать на центральных сосудах. Зрачки расширены, нет реакции на свет и болевой чувствительности. Дыхание прекращается, сознание отсутствует.
Осложнения
Распространенное осложнение — отек легких и головного мозга. Встречается в 95-100% случаев морских катастроф и в 30-35% случаев утопления в пресной воде. При воздействии соленой жидкости явление обусловлено разницей осмотического давления внутренних сред и инородного агента. Проникновение в легкие воды с низким содержанием натрия хлорида провоцирует тканевую гипергидратацию путем значительного увеличения ОЦК и изменений со стороны гомеостаза.
При длительной остановке дыхания возможна постгипоксическая энцефалопатия. Она развивается вследствие гибели клеток головного мозга, находящихся в условиях выраженной гипоксии более 4-5 минут. Проявляется расстройствами регуляции внутренних органов и скелетной мускулатуры, ослаблением умственных способностей и неадекватным поведением. Более длительный период апноэ запускает механизм необратимых изменений вплоть до декортикации (смерти мозга). Утопление в холодной воде увеличивает период, в течение которого не происходит необратимых изменений в ЦНС.
Диагностика
Диагноз утопление ставится непосредственно на берегу людьми, которые оказывают первую помощь. Чаще всего это члены бригады СМП или медицинские работники, присутствующие на месте происшествия. Основаниями являются клиническая картина и анамнез пациента. Определенное значение имеют рассказы очевидцев и родственников пострадавшего. Другие виды обследования применяются в стационаре для определения последствий травмы. Могут потребоваться следующие виды исследований:
- Лабораторные. В крови присутствуют электролитные нарушения, рост концентрации солей. Это особенно заметно на примере натрия хлорида при попадании в организм морской воды. pH крови обычно смещается в кислую сторону при длительном апноэ, алкалоз может возникать на фоне реанимации с введением большого объема гидрокарбоната натрия. Отмечается подъем показателя pCO2 выше 50 mmHg.
- Инструментальные. При подозрении на гипоксическое поражение головного мозга тяжелой степени показана электроэнцефалография. Если предположения врача верны, в ходе исследования обнаруживается снижение активности бета-ритма, рост дельта-амплитуды. Для определения отека легких применяют рентгенографию в прямой и боковой проекции. Патология проявляется понижением прозрачности полей, расплывчатыми очаговыми тенями, сливающимися между собой.
Неотложная помощь при утоплении
После извлечения пострадавшего из воды необходима оценка его состояния, определение типа патологии. Удаление воды из легких показано только при ее предположительно большом объеме. В 90% ситуаций количество жидкости не превышает 200-300 мл, которые быстро всасываются в кровоток и практически не создают опасности. Начальный период — показание для кратковременной инсуффляции кислорода через назальные канюли или лицевую маску. При отсутствии необходимого оборудования осуществляют дыхание рот в рот. Требуются инфузии соды, гидроксиэтилкрахмала, глюкозы. При психомоторном возбуждении применяют бензодиазепины. Возможно введение аскорбиновой кислоты, витамина E, антиоксидантов.
При агонии рекомендована интубация трахеи, кратковременная ИВЛ 100% кислородом. Через 3-5 минут концентрацию O2 в смеси следует уменьшить до 30-35%. Фармакологическая поддержка не отличается от вышеописанной. При гипотонии вводятся стимуляторы (кофеин, кордиамин) и кардиотоники (допамин, добутамин). Клиническая смерть — показание к началу реанимационных мероприятий с использованием тройного приема Сафара и непрямого массажа сердца. Медикаментозное пособие при СЛР вне стационара включает адреналин, в отделениях ОРИТ — адреналин, атропин, кальция хлорид и натрия гидрокарбонат. Коррекция электролитных изменений на любом этапе проводится путем объемной инфузии кристаллоидных жидкостей.
Прогноз и профилактика
В целом утопление имеет благоприятный прогноз, однако необходимо учитывать, что тяжелые осложнения, влекущие за собой смерть пациента, могут развиваться в период до 24 часов с момента извлечения человека из воды. Основная причина отсроченной гибели — бурный отек легких, респираторный дистресс-синдром. Говорить о благополучном исходе допустимо не ранее, чем через сутки после госпитализации. Риск повышается при нахождении под водой более 25 минут, развитии комы, «мокром» типе патологии, сердечно-легочной реанимации в анамнезе (независимо от ее времени).
Чтобы предотвратить утопление, необходимо тщательно следить за родными и близкими на пляжах и в зонах отдыха. Особенного внимания требуют дети, старики и люди, находящиеся в алкогольном опьянении. После употребления спиртного пребывание в воде строго запрещается. Отдыхающие, не умеющие плавать, должны находиться в озерах и реках только в спасательном жилете, имея плавсредства в виде кругов, матрасов и надувных лодок. Нельзя заплывать за пределы отведенной для купания зоны, обозначенной буйками. Перед нырянием в прорубь следует несколько минут постоять раздетым на холодном воздухе, чтобы тело успело адаптироваться к низким температурам. В купель нужно входить постепенно.
1. Оказание первой помощи пострадавшим на водных объектах. Методические рекомендации/ Утверждены министерством здравоохранения Архангельской области – 2012.
2. Руководство по скорой медицинской помощи/ Верткин А.Л., Хубутия М.Ш., Багненко С.Ф., Мирошниченко А.Г. – 2007.
3. Механическая асфиксия, судебно-медицинская диагностика и оценка. Учебное пособие/ Витер В.И., Вавилов А.Ю., Кунгурова В.В., Бабушкина К.А. – 2016.
Бюро судебно-медицинской экспертизы Минздрава Удмуртской Республики, Ижевск
К вопросу микроскопической диагностики смерти от утопления
Журнал: Судебно-медицинская экспертиза. 2013;56(1): 39‑41
Осьминкин В.А. К вопросу микроскопической диагностики смерти от утопления. Судебно-медицинская экспертиза. 2013;56(1):39‑41.
Os'minkin VA. On the problem of microscopic diagnostics of death by drowning. Sudebno-Meditsinskaya Ekspertisa. 2013;56(1):39‑41. (In Russ.).
Бюро судебно-медицинской экспертизы Минздрава Удмуртской Республики, Ижевск
Цель настоящей работы - оценка результатов микроскопических исследований органов и тканей (судебно-гистологического, судебно-медицинского микрологического и др.) при смерти от утопления в пресной воде. Исследованы 3527 трупов лиц обоего пола (возраст 3-77 лет), погибших от утопления на территории Удмуртской Республики в 1995-2011 гг. Показана возможность применения судебно-гистологических исследований для создания классификации, установления условий и типа утопления. Для получения достоверных микрологических данных необходимо учитывать комплекс сведений, и эта задача не может быть решена в рамках одной медицинской дисциплины, а представляет собой скорее междисциплинарную проблему. Полученные сведения послужат накоплению необходимого материала для создания рабочей базы данных.
Бюро судебно-медицинской экспертизы Минздрава Удмуртской Республики, Ижевск
Различные виды механической асфиксии составляют 25—30% в структуре насильственной смерти. На долю утопления приходится 23—25% [1]. Диагностика данного вида смерти основывается на результатах судебно-медицинского исследования трупа, судебно-гистологического, судебно-медицинского микрологического, альгологического и других исследований с учетом обстоятельств.
Цель настоящей работы — характеристика микроскопических исследований органов и тканей погибших от утопления.
Материал и методы
Нами изучено 3527 случаев смерти лиц обоего пола (возраст 3—77 лет), наступившей от утопления в пресной воде на территории Удмуртской Республики в 1995—2011 гг. В преобладающем большинстве наблюдений давность смерти не превышала 1—2 сут. В 3269 случаях было проведено гистологическое исследование органов и тканей (головной мозг, легкие, сердце, печень, почка, поджелудочная железа и др.). Толщина срезов и органов составила около 10 мкм. Использовали окраску гематоксилином и эозином, избирательно — по Ван-Гизону, Бесту, альциановым синим, суданом III. В 2205 случаях выполняли микрологические исследования почек, в 52 — также и костного мозга. Провели 192 микроскопических исследования жидкости из пазухи клиновидной кости. Определили диаметр, максимальную длину и ширину диатомового планктона между крайними точками в микрометрах.
Результаты и обсуждение
При судебно-гистологическом изучении легких в случаях смерти от утопления (давность смерти 1—2 сут) нами установлены следующие структурные изменения. Морфофункциональное состояние бронхов, бронхиол соответствовало повышенному тонусу, спазму. В просветах бронхов наблюдался частично десквамированный эпителий с неравномерным накоплением секрета в бокаловидных клетках, утолщением эпителиального пласта, вытягиванием ядер. В легочной паренхиме установлена эмфизема, локализованная преимущественно в верхних долях и периферических участках. При резко выраженной эмфиземе альвеолярные ходы не имеют четких фестончатых контуров, дно альвеол в виде прямых линий. Межальвеолярные перегородки укорочены. Признаками выраженной эмфиземы явились сглаженные контуры альвеолярных ходов, альвеолы дугообразной или полусферической формы, тонкие. При умеренно выраженной эмфиземе альвеолярные ходы имеют четкие фестончатые контуры, альвеолярные мешочки в виде усеченного короткого эллипсоида. Везикулярная эмфизема значительно преобладала над маловоздушными участками, имеющими расширенные межальвеолярные перегородки. Кровоизлияния в респираторную паренхиму и отек встречали нечасто, преимущественно при высоких концентрациях этанола в крови. Артерии, артериолы легких спазмированы, неравномерно кровенаполнены. Расстройство кровообращения наиболее полно представлено на уровне сосудов микроциркуляторного русла в зависимости от степени воздушности респираторной паренхимы. В участках с выраженной и резко выраженной везикулярной эмфиземой значительное сокращение числа функционирующих капилляров и сужение их просветов до 3 мкм и менее. В маловоздушных областях венозно-венулярное полнокровие, стаз эритроцитов в капиллярах. В транзиторных, кондуктивных и респираторных отделах легких выявлены инородные частицы: диатомовые водоросли, минеральные частицы, растительная клетчатка (размером от 5×4 до 295×138 мкм, диаметром от 5 до 31 мкм), аморфные базофильные и эозинофильные массы и др. Количество и глубина проникновения их были разные. При утоплении в ванне определены также эпидермальные чешуйки и вакуоли (от единичных, диаметром 5—10 мкм, до групп), окрашенные суданом Ш в оранжевый цвет. По нашему мнению, они могут быть жировыми включениями мыла, сальных желез кожи. Инородные частицы в дыхательных путях легких установлены также в случаях аутолиза и гнилостной трансформации. В гистологических срезах определены и фрагменты структур легких, попавших в срез в косом и/или поперечном направлении. При исследовании других органов и тканей отмечено венозно-венулярное полнокровие, сопутствующие патологические изменения (в том числе и в легких). В сосудах легких и других объектов инородные частицы не выявлены.
В литературе, посвященной гистоморфологическим изменениям легких при смерти от утопления, отмечается преобладание эмфиземы над небольшими очажками ателектазов, которые располагаются преимущественно в центральных (прикорневых) участках легких. Умеренная степень эмфиземы проявляется истончением и обескровливанием капилляров. При резко выраженных эмфизематозных изменениях межальвеолярные перегородки нитевидны, их капилляры полостью спавшиеся, многие перегородки разорваны. В очагах отека капилляры, мелкие артерии и вены расширены, полнокровны. В альвеолах и мелких бронхах удается увидеть диатомовые водоросли, зоопланктон, минеральные частицы, растительную клетчатку [1—3]. Авторы также не отмечают в сосудах легких и других органов инородных частиц. Так называемые «разрывы межальвеолярных перегородок» ими морфологически не обоснованы и, по нашему мнению, являются фрагментами структур легких (в том числе и альвеол), которые определялись в гистологических срезах при косом и/или поперечном рассечении их микротомным ножом.
Представленные литературные источники и наши исследования свидетельствуют о том, что при данном виде смерти изменения структур легких находятся в пределах функциональных значений. Затруднения гистоморфологической верификации органов были при гнилостных изменениях.
При микроскопическом исследовании жидкости из пазухи клиновидной кости в случаях смерти от утопления нами установлены разные виды диатомового планктона, разное их число и размер, а также псевдопланктон.
Данные о морфофункциональном состоянии кондуктивных, транзиторных, респираторных отделов легких, сосудов, информация о кровенаполнении органов, инородных частицах в дыхательных путях и в жидкости из пазухи клиновидной кости, подтвержденные морфометрическими показателями, могут способствовать созданию рабочей классификации, а в комплексе с другими сведениями — установлению условий и типа утопления.
При микрологическом изучении почек умерших от утопления в 54% случаев выявили единичные створки диатомового планктона размером от 62×45 до 255×58 мкм, в 46% случаев результат отрицательный. В 28 исследованиях костного мозга также обнаружены единичные створки диатомового планктона размером от 52×41 до 210×46 мкм, в 24 наблюдениях они отсутствовали.
Механизм проникновения диатомей в системный кровоток при утоплении остается не до конца изученным. Существуют гипотезы, объясняющие попадание планктона разных размеров (чаще от 5—50 мкм, реже до 250 мкм) в большой круг кровообращения (БКК) через разрывы капилляров и альвеол при истинном типе утопления, расширенную оголенную базальную мембрану, эндотелиальные щели, альвеолярные макрофаги, трансэндотелиально [1, 4]. «Совершенно очевидно, что легкие в момент утопления (после I его фазы) представляют собой совсем иную структуру с совершенно иной динамикой происходящих в ней процессов, нежели у живого человека» [5].
Решающее значение для диагностики утопления имеет обнаружение значительного количества (десятков, сотен и тысяч) панцирей диатомовых водорослей во внутренних органах [1, 4]. Сведения о числе положительных тестов на диатомовый планктон различны — от единичных [3] до 50—80% [1]. В случаях длительного пребывания трупа в воде с развитием гнилостных изменений результаты микрологических исследований вызывают сомнение. Возможность загрязнения при нарушении стерильности забора тканей и органов делает метод низкоспецифичным. Отрицательные результаты связывают с проблемами загрязнения воды промышленных районов и городов, типом утопления [4]. Попадание диатомового планктона в исследуемые объекты с открытых частей тела, одежды исследователей и предметов, имевших контакт с водой, из воздуха помещений и т.д. также не исключается, и оценка может быть ложноположительной.
Электронно-микроскопическое изучение ультраструктуры микрососудов легких показало, что в венулах отчетливо видна базальная мембрана. Выполняя функции грубого фильтра, она задерживает частицы размером более 20 нм. Диаметр просвета капилляров менее 10 мкм. Для данного типа капилляров существует два основных способа перемещения различных веществ: через межклеточные щели и с помощью пиноцитозных пузырьков, содержащихся в эндотелиальных клетках. Альвеолярные капилляры имеют непрерывный слой эндотелиальных клеток, связанных с помощью плотных контактов. По своему функциональному значению межэндотелиальные щели соответствуют мелким порам (10 нм). Пиноцитозные пузырьки (30—150 нм) осуществляют транспорт молекул через эндотелий в течение 3 мин [6—8].
Структурные и функциональные особенности аэрогематического барьера легких ограничивают проникновение в сосуды инородных частиц и задерживают частицы размером более 20 нм. Диаметр просвета капилляров при выраженной и резко выраженной эмфиземе до 3 мкм и менее [9], поэтому гипотезы, объясняющие попадание планктона размером 5—250 мкм в БКК при разрывах капилляров легких на этом уровне и других условиях, считаем неубедительными. Обращаем внимание и на технически сложное изготовление качественных гистологических срезов толщиной около 10 мкм из органов и тканей с наличием диатомовых панцирей, имеющих размер 5—250 мкм (без предварительной специальной обработки), при условии попадания большого количества их в БКК.
Результаты наших микрологических исследований (единичные створки диатомового планктона в почках и костном мозге размером от 52×41 до 255×58 мкм), полученные в условиях возможного загрязнения окружающей среды и изучаемых объектов, с учетом рекомендаций о необходимом для диагностики утопления количестве диатомового планктона [1, 4], структурных и функциональных особенностей аэрогематического барьера легких человека [6—9], следует считать ложноположительными.
В литературных источниках [5, 10], в том числе опубликованных за последние годы, микрологические исследования не подтверждены комплексом сведений. Нет данных о количестве обнаруженных диатомовых водорослей, их размерах. Полученные результаты не сравниваются с судебно-гистологическими исследованиями, структурными и функциональными возможностями аэрогематического барьера легких человека, представлены без обозначения условий профессиональной деятельности. Это не исключает шаблонного подхода к формулировке заключений.
Заключение
Для диагностики смерти от утопления проводятся микроскопические исследования органов и тканей. При их судебно-гистологическом исследовании в сосудах инородные частицы (планктон, псевдопланктон) не установлены. При этом виде смерти они локализовались в бронхах, бронхиолах, альвеолярных ходах, альвеолах легких и в жидкости из пазухи клиновидной кости. Структурные изменения легких были в пределах функциональных значений. Объективизация их морфометрическими показателями, характеристика выявленных инородных частиц и другие данные могут способствовать созданию классификации, установлению условий и типа утопления.
Для получения достоверных результатов микрологических исследований необходимо учитывать комплекс сведений, и эта задача не может быть решена в рамках одной медицинской дисциплины, а представляет собой скорее междисциплинарную проблему. В связи с этим наш практический опыт может послужить накоплению необходимого материала для создания рабочей базы данных.
Бюро СМЭ Департамента здравоохранения Москвы
Бюро судебно-медицинской экспертизы Департамента здравоохранения Москвы
Бюро судебно-медицинской экспертизы Департамента здравоохранения Москвы
Судебно-медицинская оценка случаев утопления в ванне
Журнал: Судебно-медицинская экспертиза. 2013;56(1): 31‑34
Потёмкин A.M., Солохин Е.В., Горностаев Д.В. Судебно-медицинская оценка случаев утопления в ванне. Судебно-медицинская экспертиза. 2013;56(1):31‑34.
Potemkin AM, Solokhin EV, Gornostaev DV. Forensic medical expertise of the deaths by drowning in a bath. Sudebno-Meditsinskaya Ekspertisa. 2013;56(1):31‑34. (In Russ.).
Бюро СМЭ Департамента здравоохранения Москвы
Целью настоящей работы явилось изучение частоты встречаемости и определение характерных особенностей утопления пострадавших в жилых помещениях в Москве на примере Юго-Западного административного округа и части районов, примыкающих к нему. В связи с тем что большинство из имеющихся и описанных морфологических признаков нельзя рассматривать как абсолютно характерные для утопления, для повышения достоверности полученных данных необходим поиск новых критериев оценки этого состояния. По мнению автора, это возможно при более активной, тесной, совместной работе судебно-медицинских экспертов и сотрудников правоохранительных органов.
Бюро СМЭ Департамента здравоохранения Москвы
Бюро судебно-медицинской экспертизы Департамента здравоохранения Москвы
Бюро судебно-медицинской экспертизы Департамента здравоохранения Москвы
Утопление в воде является относительно частым видом смерти во всех регионах страны. По данным ВОЗ, смертность от утопления в мире имеет средний показатель, равный 1,0—1,2 на 10 тыс. населения [1]. Среди этих наблюдений постоянно присутствуют случаи обнаружения трупов в ваннах, наполненных водой. Как правило, в данных условиях отсутствуют или имеются крайне скудные сведения о конкретных обстоятельствах наступления смерти потерпевших. Конструктивные особенности ванных комнат (ограниченность пространства, наличие выступающих предметов) и ряд неблагоприятных факторов внешней среды (высокая влажность, повышенная температура) создают условия для обострения хронических заболеваний и формирования телесных повреждений [1—3]. Это затрудняет диагностику утопления и определение конкретной причины смерти.
Цель настоящей работы — изучение частоты встречаемости и установление характерных особенностей утопления пострадавших в ванной, заполненной водой, в Москве.
Материал и методы
Были проанализированы результаты судебно-медицинских исследований трупов лиц, проживавших на территории города с населением около 4,5 млн человек, обслуживаемой танатологическим отделением №1 (зав. — А.М. Потемкин) Бюро СМЭ ДЗ Москвы, скончавшихся с 1998 по 2011 г. Общее количество наблюдений составило 38 156 случаев. Умершие были обоего пола в возрасте от 20 до 80 лет. Вскрытие тел производили в ближайшие сутки после доставки их в морг. Во время исследования осуществляли забор биологических сред для последующих лабораторных исследований, результаты которых поступали в распоряжение эксперта в ближайшее время после вскрытия. Микроскопическое подтверждение осуществляли путем просмотра гистологических препаратов, окрашенных гематоксилином и эозином.
Результаты и обсуждение

На протяжении последних 14 лет количество случаев смерти от утопления нами встретилось в 259 (0,7%) наблюдениях. По годам оно колебалось от 0,5 до 1% (табл. 1). Количество утоплений в ванне было отмечено всего в 44 случаях. Это составило 0,1% от общего числа умерших, при этом в 1998 и 1999 гг. они не были зафиксированы, хотя уровень утопления в водоемах был относительно высоким. Максимальный рост утоплений в квартирах был отмечен в 2000—2008 гг.

В табл. 2 приведены данные о лицах, утонувших в ванне на протяжении последних 14 лет. Был отмечен относительно постоянный уровень смерти лиц, у которых утопление сопровождалось обострением хронических заболеваний. Доля их составляла 47,7% от числа умерших в квартирах. Они страдали гипертонической болезнью и ишемической болезнью сердца. Обострение заболеваний, по нашему мнению, было обусловлено резким изменением влажности и температуры внешней среды. Наглядным примером из практики может служить следующий случай.
Наблюдение 1. В 2006 г. в ванной комнате жилой квартиры, в воде, был обнаружен труп гр-ки В., 66 лет. Признаков насильственной смерти не выявлено. Со слов сына, пострадавшая при жизни страдала гипертонической болезнью. В результате проведенного исследования трупа было выявлено наличие мацерации кожи кистей и стоп, признаков утопления (свободной жидкости в пазухе основной кости (0,8 мл), водянистого содержимого в просвете дыхательных путей, желудке и кишечнике, кровоизлияний под плеврой легких; неравномерное кровенаполнение внутренних органов, отек легких, отек головного мозга) и хронического заболевания (гипертонической болезни). При гистологическом исследовании отмечены: очаговая эмфизема, участки дистелектазов легких, выраженные гемоциркуляторные нарушения в органах и тканях, а также хронические заболевания (гипертоническая болезнь, гепатит и бронхит). Экспертом был сделан вывод о том, что смерть гр-ки В., страдающей гипертонической болезнью, наступила от механической асфиксии, развившейся в результате закрытия дыхательных путей водой при утоплении.
На сложность диагностики смерти от утопления в ванне может указывать следующий случай из практики.
Наблюдение 2. В 2006 г. в квартире на кровати и без одежды был обнаружен труп гр-ки К., 26 лет. Признаков насильственной смерти не выявлено. При вскрытии трупа выявлены признаки быстро наступившей смерти, наличие жидкости в пазухе клиновидной кости, пенистое содержимое в просветах бронхов мелкого и среднего калибра, следы водянистого содержимого в просвете желудка. При судебно-химическом исследовании в крови и моче пострадавшей был обнаружен этиловый спирт в концентрации 0,5 и 0,3‰ соответственно; других токсически значимых веществ в направленных на исследование биологических средах не установлено. Гистологическое исследование показало наличие в легких очагов острой эмфиземы. Стенки бронхов мелкого калибра были волнообразно извитые, в их просветах определялись слущенные клетки цилиндрического эпителия и желтовато-буроватые одиночные глыбки пигмента; отмечены очаги фрагментации с округлением концов альвеолярных перегородок, очагово-сливное оксифильное содержимое с примесью малочисленных эритроцитов, одиночные базофильные мелкодисперсные (типа бактериальных) массы без перифокальной лейкоцитарной реакции; в миокарде — очаговые дистрофические изменения миокардиоцитов; в остальных органах — выраженные микроциркуляторные нарушения с картиной общей острой венозной гиперемии. Экспертом неоднократно запрашивались материалы проверки, но они не предоставлялись. На основании имевшихся данных был выставлен диагноз механической асфиксии от закрытия дыхательных путей водой при утоплении. В дальнейшем было проведено «повторное комиссионное исследование» по материалам дела. В распоряжение комиссии материалы проверки были представлены в минимальном объеме. Так, из поликлиники по месту жительства было сообщено, что гр-ка К. за лечением не обращалась. Из объяснений матери и родной сестры стало известно, что умершая при жизни была инвалидом III группы, практически не вставала с постели. Страдала гипертонической болезнью, энцефалопатией, болезнью Пертеса (асептический некроз головок бедренных костей). Официальных документов, подтверждающих указанные заболевания, представлено не было. Накануне смерти гр-ка К. почувствовала себя плохо. У нее появились боли в области сердца. Она выпила 2 бутылки воды и какие-то таблетки. Скорую медицинскую помощь не вызывали. На основании изученных материалов комиссия экспертов пришла к выводу о том, что достоверно точно решить вопрос о причине смерти не представляется возможным, в связи с тем что не были проведены биохимические и цитологические исследования жидкости из пазухи основной кости с целью определения ее характера (экссудат, транссудат, небиологическая жидкость — вода). Однако, учитывая наличие патологически значимых изменений со стороны сердца, наличие признаков быстро наступившей смерти при отсутствии достоверных признаков пребывания трупа в воде и данных судебно-химического исследования, экспертная комиссия сочла, что смерть гр-ки К. могла наступить от острой сердечной недостаточности вследствие кардиомиопатии. При этом комиссией не было принято во внимание наличие поднадкостничных кровоизлияний на уровне барабанных полостей (признак Ульриха), мелко- и среднепузырчатого пенистого содержимого в нижнем отделе трахеи и на уровне главных бронхов (признак Крушевского), а также отека тканей ложа желчного пузыря (признак Русакова — Шкаравского) [4].
В табл. 2 приведены случаи смерти от утопления пострадавших с повреждениями (ссадины, кровоизлияния, поверхностные раны, переломы ребер). Всего 23 случая, или 53,3% от общего числа утоплений в квартирах. Известно, что для утопления в ванной не характерно наличие телесных повреждений, если оно не сопровождалось насильственным погружением тела пострадавшего в воду или некоординированным падением потерпевшего в ванну и травмированием его окружающими выступающими твердыми предметами. В большинстве случаев множественность, характер, локализация и особенности выявленных повреждений позволяют экспертам правильно устанавливать конкретный механизм наступления смерти пострадавших. Однако встречаются отдельные случаи, в которых без знания конкретных обстоятельств дела невозможно установить непосредственную причину смерти. Случай из практики.
Наблюдение 3. В 2011 г. в морг поступил труп гр-на Щ., 38 лет. Он был доставлен из дома в чистом нижнем белье с необильным, слабо различимым загрязнением кожи тела подсохшими каловыми массами темно-бурого цвета со следами разводов от замывания. При судебно-медицинском исследовании трупа было установлено наличие свободной жидкости в пазухе основной кости (1,2 мл), водянистого содержимого (1700 мл) в просвете желудка, кровоизлияний под плеврой легких, светлый оттенок крови в левой половине сердца; венозное полнокровие внутренних органов; жидкое состояние крови, а также множественные эрозии слизистой желудка и измененная кровь в просвете кишечника (мелена). Были выявлены следующие повреждения: кровоподтек век правого глаза, кровоизлияния нижней губы и мягких тканей затылочной области, кровоизлияния в мышцах шейного отдела позвоночника, задней стенки глотки, в мягких тканях груди и очаговое эпидуральное кровоизлияние спинного мозга на уровне корешков I—IV грудных позвонков. Среди заболеваний отмечены признаки кардиомиопатии и жирового гепатоза. В веществе головного мозга выявлены поверхностные бурые кисты правой височной доли головного мозга. Были обнаружены две ранки от укола медицинской иглой в области правого локтевого сгиба. При микроскопическом исследовании выявлено наличие кровоизлияний различной давности (с отсутствием и наличием начальной лейкоцитарной реакции), острых микроциркуляторных изменений в сосудах внутренних органов и тканей, а также прогрессирующей демиелинизирующей энцефалопатии головного и спинного мозга со спонгиформным изменением белого вещества с формированием микрокистозных структур по ходу проводящих путей, миелинолизом и реактивным глиозом, при других признаках проявлений хронического алкоголизма с поражением сердца и печени. При судебно-химическом исследовании в крови и во внутренних органах трупа пострадавшего этиловый, метиловый и пропиловые спирты, а также снотворные, психотропные и наркотические препараты не обнаружены. Были запрошены материалы проверки. Согласно представленным объяснениям жены, детей и других многочисленных родственников, накануне смерти гр-н Щ. плохо себя чувствовал. Его беспокоила боль в сердце. Вызванная бригада скорой помощи проводила лечебные мероприятия. Непосредственно перед смертью больной неоднократно непроизвольно опорожнялся и падал на пол по дороге в туалетную комнату. Самостоятельно до кровати добирался ползком. В квартире пол, стены и предметы домашней обстановки были обильно испачканы фекалиями. Ближайшая родственница водой и тряпкой проводила уборку помещений, обильно поила гр-на Щ. водой и небрежно очищала тело пострадавшего от фекалий. Больной умер скоропостижно, сидя на диване. На основании представленных сведений, с учетом результатов макро- и микроскопического исследований экспертом был сделан вывод о том, что смерть гр-на Щ., страдающего хроническим заболеванием головного и спинного мозга, могла наступить от острой сердечной недостаточности, развившейся в результате кардиомиопатии, хотя первоначально не исключалась возможность наступления смерти потерпевшего в результате утопления.
Приведенный случай наглядно показывает, что представление сотрудниками правоохранительных органов полных и объективных сведений об условиях и особенностях наступления смерти пострадавшего позволяет судебно-медицинскому эксперту достоверно точно установить причину смерти. Клиническая картина наступления смерти, по нашему мнению, имеет решающее значение для установления конкретной причины смерти в подобных случаях.
При подозрении на смерть от утопления нами проводилось обязательное гистологическое исследование. Были определены следующие характерные особенности утопления в ванне, заполненной водой: несоответствие развития аутолитических и гнилостных изменений в легких по сравнению с другими органами, особенно с почками, и присутствие мельчайших инородных частиц без наличия диатомей. Если в почках были отмечены четко контурируемые эритроциты в просветах клубочков (при вскрытии трупа до 24 ч), то в легких, напротив, выявлены аутолиз альвеолярных перегородок и эритроцитов в капиллярах, распространенное аутолитическое расположение цилиндрического бронхиального эпителия без обнаружения его в просветах альвеол и т.д. В альвеолах и мелких бронхах были определены мелкодисперсные с базофильным оттенком массы из круглых частиц (бактериальные колонии) в одиночных полях зрения без перифокального расположения сегментоядерных нейтрофилов; в единичных случаях частицы были неправильной формы, полупрозрачные, иногда с базофильным оттенком, в ряде случаев — желтовато-бурые. В единичных случаях были отмечены растительные стенки нитчатых и одноклеточных водорослей. Указанные микроскопические признаки могут быть объединены попаданием воды в просвет альвеол. Отсутствие диатомей в просветах альвеол связано, с одной стороны, с улучшением качества водопроводной воды, с другой — со снижением числа последних в водной среде. Бактериологическое исследование микрофлоры в легких и системном кровотоке до сих пор не внедрено в практическую деятельность в связи с возможностью присутствия бактериальных колоний подобного рода в водопроводной воде. Поэтому наиболее перспективным дополнительным лабораторным методом, возможно, является определение ДНК водорослей или грибов водоема в тканях легких и внутренних органов [5].
Судебно-медицинский эксперт обязан тщательно и целенаправленно произвести исследование трупа для установления признаков утопления и выявления всех телесных повреждений на высоком научном уровне. Большинство из имеющихся и описанных морфологических признаков нельзя считать абсолютно характерными для утопления. Для правильной оценки причины, кроме морфологических признаков утопления [6—8], необходимо изучение конкретных обстоятельств смерти пострадавших. Практика судебно-медицинской экспертизы указывает на то, что у сотрудников правоохранительных органов доверие к выводам эксперта возникает только в случае всестороннего полного исследования трупа с использованием широкого спектра лабораторных анализов, набор которых в настоящее время ограничен. По мнению J. Modell и соавт. [9], в настоящее время тема утопления в пресной воде сохраняет свою актуальность и требует поиска новых критериев оценки этого состояния.
Выводы
1. Уровень смертности от утопления в Юго-Западном административном округе Москвы на протяжении 1998—2008 гг. составил в среднем 0,7% от общего числа случаев насильственной смерти.
2. Среди всех утоплений отмечено преобладание смерти в ванне, максимальный рост таких случаев был отмечен в 2006 г. — 0,3% от общего числа умерших.
3. Уровень смертности от утопления в ванне лиц с обострением хронических заболеваний и повреждениями характеризовался стабильностью и был примерно одинаковым на протяжении 1998—2011 гг.
4. Для установления механической асфиксии, развившейся в результате утопления в ванне, необходимо повышать качество проводимых судебно-медицинских экспертиз, объективизируя выводы современными лабораторными данными.
5. Судебно-медицинская практика показывает, что в связи с существующим высоким риском неустановления диагноза утопления общепринятыми методами диагностики необходим поиск принципиально новых и доступных методов диагностики утопления. Наиболее перспективным дополнительным лабораторным методом, возможно, является определение ДНК водорослей или грибов водоема в тканях легких и внутренних органов.
Читайте также:

