Красное мокнущее пятно на голове у ребенка что это
Обновлено: 26.04.2024
Экзема – кожное заболевание, характеризующееся сыпью с покраснением, жжением и зудом. Возникает с первых месяцев жизни. Имеет рецидивирующую форму, практически не поддается излечению. То есть после исчезновения симптомов они могут появиться снова.
Симптомы экземы у детей
Для заболевания характерны:
- сыпь;
- покраснение кожи участками, которые слегка воспалены и имеют признаки отечности, с четкими контурами;
- шелушение кожи;
- зуд, усиливающийся к вечеру;
- пузыри, на месте которых потом формируются корочки;
- сниженный аппетит;
- слабость;
- раздражительность.
Характер проявления перечисленных признаков зависит от стадии заболевания. В остром периоде кожа интенсивно краснеет, отекает и становится горячей на ощупь. На ней образуются мокнущие пузырьки. В случае их инфицирования к первичным симптомам добавляются вторичные – высокая температура, головная и мышечная боль, слабость и т. п.
Экзема у детей протекает сравнительно тяжело. Характеризуется повышенной чувствительностью кожи и слизистых, снижением сопротивляемости к инфекциям, воспалительные очаги нередко нагнаиваются.
Причины появления
Одна из главных причин – наследственность. Чтобы болезнь проявилась, нужен стимул для этого, которым может служить аллергическая реакция (на детскую косметику, бытовую химию, шерсть животных и др.), стресс на фоне общей слабости организма. Также заболевание вызывается:
- эндокринными патологиями;
- заражением глистами;
- вирусами;
- дисбактериозом;
- инфекциями;
- некоторыми продуктами питания и препаратами, которые употребляет мать, если ребенок – на грудном кормлении.
Самостоятельно каждый из этих факторов не вызывает заболевание. В развитии «мокнущего лишая» участвуют сразу несколько равнозначных причин. В результате формируется необычная ответная реакция организма на внутренние и внешние воздействия.
Экзема у ребенка может возникнуть на теле, ногах, руках, лице, голове, пальцах рук, за ушами, на локтях.
«Мокнущий лишай» на ногах проявляется сыпью, жжением, зудом в начале жизни или в подростковом возрасте. Вероятность его возникновения повышается, когда ноги сильно потеют, снижен иммунитет, нарушен режим питания и не соблюдаются правила личной гигиены. Кожа сильно высыхает, формируются трещины, причиняющие боль.
Экзема на руках доставляет психологический дискомфорт, если ребенок уже адаптируется в обществе, накладывает ограничения на привычные действия. Возникает от: длительного контакта с моющими средствами, при аллергии на шерсть кошек, некоторые продукты питания, пыльцу, повышенной потливости рук, излишней сухости кожи, нагноений.
Очень распространено это заболевание, локализующееся на локтях. При нем кожа очень сухая, образуются трещины, ребенок ощущает зуд, кожные покровы шелушатся и краснеют.
Также распространенным видом экземы является ее сухая форма. Локализация – пальцы рук. Начинается обычно с одного пальца и распространяется без лечения вплоть до всей кисти. Клиническая картина: трещины, сухость и огрубение кожи, снижение ее эластичности, шелушение, сыпь. Зуд появляется редко, бывает слабовыраженным. Разновидность – локализация между пальцев. Проявляется мелкими пузырьками, сильным зудом. Когда пузырьки лопаются, формируются мокнущие участки, которые затем грубеют, шелушатся, покрываются пигментацией и трещинами.
Недуг может развиваться на теле. При этом появляется зудящая сыпь, воспаление, пузырьки и везикулы (водянистые полости, выступающие над поверхностью кожи), эрозии, красные пятна. Может проявиться в первые недели жизни.
На голове болезнь очень часто появляется у грудных детей уже на 2-й неделе жизни, когда еще не устоялся гормональный фон. Обычно она не беспокоит ребенка, выглядит как шелушение.
Экзема на лице причиняет очень большой дискомфорт, потому что портит внешность ребенка. Другие дети сторонятся таких больных. Протекает болезнь чаще всего остро, сопровождается отеком, покраснением, пузырьками с прозрачной жидкостью, зудом и болью. Когда пузырек вскрывается, на его месте видна эрозия, потом формируется корочка. Этот цикл многократно повторяется, поэтому лицо фактически «цветет»: на нем одновременно есть эрозии, пузырьки, подсохшие участки. На веках при этом кожа утолщается и сильно шелушится, щеки и брови выдают симптомы симметрично, губы очень сильно сохнут, могут трескаться и кровоточить, от них отделяются белесые чешуйки.
Заболевание может локализоваться за ушами. Формируются мокнущие участки, которые затем высыхают, образуются трещины. Сопровождаются зудом, отечностью кожных покровов.
Разновидности экземы
Экзема подразделяется на несколько видов – истинную, вирусную, себорейную, атопическую, микробную и микотическую.
Истинная (идиопатическая) экзема
Это самая распространенная. В острой форме проявляется множеством микровезикул – мельчайших пузырьков, заполненных жидкостью. Они быстро вскрываются, образуя микроэрозии, которые покрываются грануляциями – корочками. Поражения начинаются с лица и кистей, а после покрывают все тело. Они вызывают сильный зуд. Очаги – без четких границ. В хронической стадии образуются инфильтраты, как правило, симметричные относительно друг друга.
Разновидность истинной экземы – дисгидротическая. Локализуется преимущественно на ладонях, подошвах, боковых поверхностях пальцев ног и рук. Множественные пузырьки располагаются группами. Истинной также считается контактная экзема, возникающая на открытых участках кожи после контакта с аллергеном.
Вирусная экзема(экзантема)
Развивается из-за попадания в организм возбудителей вирусных инфекций, поражающих кожу – вирусов герпеса, ветряной оспы, гепатитов В и С, Эпштейн-Бара и Коксаки, энтеровирусов и цитомегаловируса, аденовируса и парвовируса В19. Протекает особенно тяжело. Симптомы появляются резко, сопровождаются отеком кожи, повышением температуры тела и тошнотой. Источник:
Е.О. Утенкова
Инфекционные экзантемы у детей
// Детские инфекции, 2018, №17(3)
Себорейная
Наступает после себореи как осложнение. Характеризуется сильным зудом и шелушением в области волосистой части головы, за ушами и на шее, а также в областях, где много сальных желез – между лопатками, на плечах и в зоне декольте. Сопровождается образованием желто-серых корочек.
Атопическая
Проявляется реакцией на внешние факторы в виде сухости и шелушения кожи. Представляет собой хроническое рецидивирующее воспаление кожи. Может осложняться грибковыми и микробными поражениями. Нередко развивается в грудничковом возрасте и по мере взросления может переходить в стадию устойчивой ремиссии. Источник:
Л.С. Намазова, Ю.Г. Левина, А.Г. Сурков, К.Е. Эфендиева, И.И. Балаболкин, Т.Э. Боровик, Н.И. Вознесенская, Л.Ф. Казначеева, Л.П. Мазитова, Г.В. Яцык
Атопический дерматит
// Педиатрическая фармакология, 2006, №1, с.34-40
Микробная
Это асимметричные высыпания, провоцируемые попаданием микробов в ранки на коже – ссадины, царапины, свищи. Очаги поражения – с четкими границами, часто располагаются на ногах и руках.
Микотическая
Развивается как аллергия на грибковую инфекцию. Характеризуется четкими округлыми поражениями. Трудно поддается лечению.
Диагностика заболевания
Врач ставит предварительный диагноз на основании клинической картины и результатов опроса. Для его подтверждения назначают:
- общий и биохимический анализы крови;
- общий анализ мочи;
- комплексные аллергологические и иммунологические исследования, в том числе аппликационные кожные пробы.
Так как иногда проявления экземы у детей схожи со стригущим лишаем и чесоткой, для дифференциальной диагностики может понадобиться гистологическое исследование пораженных тканей.
Лечение экземы у детей
Чем лечить экзему у ребенка
Важно! Детские аллергические реакции нельзя запускать и лечить народными средствами. Обязательно нужно обратиться к врачу для постановки верного диагноза.
Источники:
Дата публикации: 20.10.2017 г.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
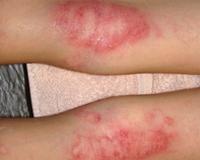
Мокнущая экзема — это острая форма экземы, которая протекает с выраженным экссудативным компонентом. Она проявляется отечностью, гиперемией кожи, образованием множественных везикулярных высыпаний и эрозий, сливающихся в очаги мокнутия. Для диагностики дерматоза проводится комплексное лабораторное обследование, гистологическое исследование биоптатов пораженных участков кожи, консультации смежных специалистов. Для купирования острой формы мокнущей экземы показано местное применение вяжущих препаратов, системное лечение антигистаминными, гипосенсибилизирующими, противовоспалительными средствами.
МКБ-10
Общие сведения
Экзема — самое распространенное кожное заболевание, на долю которого приходится 25-40% всех кожных патологий. Термин «мокнущая экзема» не используется в официальных классификациях, поскольку он отражает один из этапов островоспалительной кожной реакции, которая возникает при острой стадии различных клинических форм патологического процесса. Лечение дерматоза представляет сложную задачу ввиду хронического течения, частых рецидивов, сложного этиопатогенеза, поэтому болезнь не теряет своей актуальности в практической дерматологии.

Причины
Конкретные этиологические факторы болезни до сих по не установлены. Согласно современной общепринятой концепции, мокнущая экзема представляет собой мультифакториальное кожное поражение, протекающее с нарушениями функций эпидермиса. Она развивается при сочетании эндогенных и экзогенных провоцирующих факторов, основными из которых являются следующие:
- Генетическая предрасположенность. Если патология диагностирована у одного из родителей, риск заболеть составляет 40%, при наличии заболевания у обоих родителей — повышается до 50-60%. Отягощенная наследственность проявляется определенными генами HLA, которые контролируют иммунный ответ.
- Экзогенные факторы. Заболевание провоцируется негативным воздействием химических веществ (бытовая химия, профессиональные вредности), физических факторов (повышенная инсоляция, температурные перепады), аллергизацией при употреблении некоторых продуктов питания, лекарственных препаратов.
- Инфекционно-аллергические факторы. Дерматоз может возникать при попадании в организм бактериальных или грибковых агентов извне. Нередко он начинается на фоне хронических очагов инфекции, особенно при отсутствии адекватного лечения. Во втором случае появления экзематозных симптомов вызвано хронической сенсибилизацией организма к антигенным детерминантам микробов.
- Неврологические нарушения. Функциональные нервные расстройства с преобладанием парасимпатических влияний повышают вероятность появления мокнущих высыпаний. Патология периферических нервов, сопровождающаяся ухудшением микроциркуляции, провоцирует возникновение клинических симптомов в пораженной зоне.
- Соматические заболевания. Стимулируют развитие кожного поражения и отягощают его течение при несоблюдении схемы лечения многие патологии внутренних органов: желудочно-кишечного тракта, панкреатобилиарной системы, мочевыделительной системы. Важная роль отводится нейроэндокринным нарушениям, метаболическим расстройствам, возникающим вследствие поражения желез внутренней секреции.
Патогенез
Основной патогенетический компонент мокнущей экземы — иммунное воспаление в коже, протекающее по типу реакции замедленного типа. В его формировании выделяют 4 предрасполагающих фактора: нарушения клеточного и гуморального иммунитета, сенсибилизация к эндо- или экзоантигенам, изменение функции ЦНС, генетически обусловленные особенности иммунного ответа.
Образование типичных мокнущих поражений кожного покрова связывают с дисфункцией Т-лимфоцитов, которые выделяют в ткани провоспалительные вещества: интерлейкины, интерферон, фактор некроза опухолей. Одновременно усиливается выброс лейкотриенов, простагландинов, гистамина, что завершается острой воспалительной реакцией с преобладаем экссудативного компонента.
В патогенезе дерматоза немаловажную роль играют иммунологические расстройства, ассоциированные с конкретными антигенами главного комплекса гистосовместимости. У пациентов снижается активность Т-лимфоцитов хелперов и супрессоров, что проявляется угнетением иммунологической реактивности. Вследствие этого происходит активация хронической инфекции, замедляется выведение антигенов из организма.
Также в механизме развития мокнущей экземы выделяют снижение активности неспецифических защитных факторов — комплемента, лизоцима, фагоцитов. При этом повышается риск присоединения вторичной инфекции, осложненного течения болезни. Отягощает ситуацию аллергическая перестройка организма, из-за которой кожа приобретает повышенную поливалентную чувствительность к антигенам.
Классификация
На сегодня отсутствует общепринятая систематизация, что обусловлено разнообразием клинических вариантов патологии, разными точками зрения экспертов на причины и механизмы формирования дерматоза, подбор схем лечения. Практикующие дерматологи используют несколько вариантов классификации, при которых учитываются следующие признаки:
- По течению процесс бывает острым, подострым, хроническим.
- По клиническим проявлениям болезнь подразделяется на истинную, микробную, детскую, профессиональную, варикозную формы.
- По классификации Хорнштейна существует экзогенная, эндогенная, дисрегуляторная экзема.
- По классификации Американской академии дерматовенерологии выделяются конкретные нозологические единицы дерматоза (астеатотическая экзема, нумулярный дерматит, белый питириаз и т. д.).
Симптомы мокнущей экземы
Мокнущая экзема манифестирует покраснением и отечностью кожи с последующим появлением высыпаний в виде мелких пузырьков. При механическом воздействии или самопроизвольно везикулы лопаются, обнажая эрозии с интенсивным мокнутием. Характерным симптомом острой формы дерматоза являются «серозные колодцы» — эрозии, из глубины которых выделяется прозрачная или слегка желтоватая жидкость.
Постепенно мокнущие поверхности подсыхают с образованием тонких корок. Одновременно с этим на пораженных участках могут появляться папулы — мелкие розовые узелки, пустулы со стерильным содержимым. Присутствие на кожном покрове различных морфологических элементов называется истинным полиморфизмом сыпи, этот признак считается типичным для истинной (идиопатической) экземы, не встречается при других формах дерматоза.
Из субъективных ощущений без лечения на первое место выходит сильный кожный зуд, вследствие которого больные расчесывают кожу до крови, усугубляя течение процесса. Зачастую в результате интенсивного зуда возникают нарушения работоспособности, раздражительность, сон становится прерывистым и не снимает усталость. Обширные мокнущие эрозии сопровождаются болезненностью, которая усиливается при соприкосновении пораженной кожи с одеждой.
В клинической картине мокнущего дерматоза выделяют особенности, связанные с конкретной формой. Истинная экземы характеризуется симметричным расположением элементов с их локализацией на коже туловища, верхних и нижних конечностей. Для микробного поражения типичны асимметричные очаги мокнущих высыпаний на нижних конечностях. При детской форме очаги мокнутия имеют блестящую, гиперемированную поверхность.
Осложнения
В периоде мокнутия пораженная кожа представляет открытую раневую поверхность, которая становится хорошими входными воротами для патогенных микроорганизмов. Поэтому самым распространенным осложнением в остром периоде без лечения является присоединение вторичной бактериальной инфекции, наиболее часто вызванной стафилококками или стрептококками. В тяжелых случаях возникает флегмона, регионарный лимфаденит.
У больных с длительным стажем патологии мокнущие элементы и расчесы приводят к утолщению кожи, усилению кожного рисунка, гиперпигментации, повышенной сухости. Такие дерматологические изменения приносят дискомфорт, поскольку кожа теряет эластичность, формируется значимый косметический дефект, что особенно беспокоит женщин.
Диагностика
Данные анамнеза и кожные проявления дерматоза дают врачу-дерматологу ценную информацию для постановки диагноза и выбора лечения. Наличие множественных эрозий, серозного отделяемого, сероватых корок является подтверждением мокнущей стадии экземы. В сомнительных случаях, а также для выявления возможных первопричин болезни показаны:
- Гистологический анализ. На мокнущей стадии в биоптатах кожи определяется спонгиоз, мелкие везикулы, внутриклеточный отек эпидермиса. В структуре дермы наблюдается лимфоидно-клеточная инфильтрация вокруг сосудов, расширение поверхностной сети капилляров.
- Анализы крови. Для подтверждения инфекционно-аллергической этиологии измеряется уровень иммуноглобулина Е, производится аллергологическое исследование для обнаружения антител к специфическим антигенам. Чтобы оценить общее состояние здоровья, назначается клинический, биохимический анализ крови.
- Микробиологические исследования. При подозрении на микробную экзему, осложнении процесса вторичной инфекцией необходим бакпосев отделяемого кожных элементов. По его результатам устанавливают точный вид патогенного возбудителя, чувствительность к антибактериальным препаратам, подбирают подходящее для лечения средство.
- Консультации специалистов. Если при первичной диагностике у человека присутствуют признаки поражения внутренних органов, которые потенциально могли стать провоцирующим фактором мокнущего дерматоза, дальнейшее обследование и лечение проводится с участием профильных врачей. Чаще всего требуется помощь гастроэнтеролога, психоневролога, эндокринолога.
Лечение мокнущей экземы
Системная терапия
Терапия мокнущей экземы подбирается индивидуально с учетом предположительных причин развития заболевания, степени тяжести клинических проявлений, наличия у больного сопутствующих патологий или осложнений. Для уменьшения сенсибилизации организма больным рекомендуется соблюдать гипоаллергенную диету, из которой исключают жирные сорта рыбы и мяса, устрицы и другие морепродукты, кофе и какао-продукты, цитрусовые, томаты, бобовые.
Если обострение болезни связано с воздействием экзогенных факторов, их устранение является необходимым условием для успешности лечения. Учитывая конкретную ситуацию, пациентам может потребоваться сменить место работы, исключить бытовые аллергены, переехать в более подходящие климатические условия. Комплексное лечение мокнущего аллергодерматоза требует применения ряда препаратов:
- Антигистаминные средства. Для ликвидации кожного зуда в острой фазе применяются гистаминоблокаторы первого поколения, а после купирования симптоматики возможно продолжение лечения медикаментами второго и третьего поколения.
- Десенсибилизирующие препараты. Используются растворы кальция, натрия тиосульфат. Лечение уменьшает проницаемость сосудов, оказывает противовоспалительный эффект, нормализует метаболические реакции в дерме.
- Стабилизаторы клеточных мембран. Чтобы усилить эффективность антигистаминных препаратов, показано лечение стабилизаторами мембран тучных клеток. Некоторые авторы советуют применять полиненасыщенные жирные кислоты омена-3 для нормализации структуры мембран клеток.
- Глюкокортикостероиды. При генерализованных формах мокнущей экземы, отсутствии эффекта от других вариантов лечения применяются гормоны в режиме пульс-терапии или длительного приема.
- Иммунокорригирующие средства. Рациональная иммунокоррекция назначается для облегчения состояния при непрерывно рецидивирующей форме мокнущей экземы. Лечение включает препараты тимуса, стимуляторы лейкопоэза.
- Антибиотики. Лечение антибактериальными средствами требуется при микробной форме дерматоза и доказанной инфекционно-аллергической природе болезни.
Поскольку в патогенезе мокнущей экземы играют роль различные соматические нарушения, лечение включает коррекцию этих патологий. Чтобы нормализовать работу пищеварительного тракта, целесообразно использовать заместительную ферментную терапию, пробиотики и синбиотики, витаминно-минеральные комплексы. Чтобы сбалансировать состояние центральной нервной системы, в схему лечения включаются легкие седативные средства, по отдельным показаниям назначаются транквилизаторы, антидепрессанты.
Местная терапия
В фазе мокнутия используются примочки с вяжущими препаратами, которые уменьшают экссудацию, способствуют более быстрому появлению корочек и регрессу болезни. В острой стадии назначаются ежедневные процедуры длительностью 1-1,5 часа, которые предполагают постоянную смену повязок по мере их подсыхания. Затем переходят к нанесению мазей с топическими кортикостероидами, антисептиками, ингибиторами кальциневрина.
Из физиотерапевтических методов лечения наибольшую результативность показывает селективная ультрафиолетовая терапия, во время которой облучение проводится светом узкого диапазона (311 нм). Также выполняется низкоинтенсивное лазерное облучение красного или инфракрасного спектра, электропунктура биологически активных точек, локальная гипертермия. На этапе ремиссии хороший эффект дает озонотерапия, бальнеотерапия, пелоидотерапия.
Прогноз и профилактика
Правильное лечение мокнущей острой экземы дает возможность быстро купировать кожную симптоматику и улучшить состояние пациентов в целом, поэтому прогноз благоприятный. Спустя 5-6 дней интенсивной терапии уменьшается выраженность зуда, сокращается объем кожных поражений, а выздоровление в неосложненных случаях наступает спустя 3-4 недели. Менее оптимистичный прогноз при развитии экземы у страдающих иммуносупрессией, хроническими патологиями.
Профилактика болезни предполагает соблюдение личной гигиены, исключение типичных пищевых, бытовых и профессиональных аллергенов. Пациентам с экземой в ряде случаев помогает молочно-растительная диета. Обязательными превентивными мерами являются лечение сопутствующих расстройств и правильный уход за кожей тела: применение смягчающих кремов, мягких очищающих продуктов, избегание массажа сухой щеткой и других агрессивных воздействий.
2. Экзема в практике семейного врача: клинические формы, дифференциальный диагноз, лечение/ Е.А. Бардова// Клиническая иммунологии, аллергологии, инфектологии. — 2013. — №1.
Опытный дерматовенеролог-трихолог, имеет более чем 20-летний стаж лечения трихологических заболеваний. В своей практике использует самые актуальные методики — плазмотерапию, мезотерапию и др. Член Евразийской Трихологической Ассоциации.

Если у вас появились корочки, волдыри, болячки или язвы на коже головы, следует принять во внимание, что это может быть признаком наличия весьма существенных проблем в организме. Точно определить причины этих неприятных симптомов может только врач-дерматолог (иногда — совместно с другими специалистами).
Одно можно сказать точно: лечение данных явлений обязательно должно проводиться, в противном случае можно столкнуться с весьма неблагоприятными для здоровья последствиями.
Причины появления болячек на голове
Причин, из-за которых на коже головы появляются ранки и язвы, несколько:
- Вирусные заболевания. Ветрянка — острое инфекционное заболевание, при котором на коже и слизистых появляются мелкие папулы с жидкостью. Нередко самые крупные, а потому самые глубокие, пузырьки образуются в волосистой части головы. Со временем они лопаются, остаются глубокие болячки, которые образуют шрамы. В дальнейшем вирус навсегда сохраняется в неактивной форме в нервных волокнах, но при ослаблении иммунитета наступает активация и развитие второй фазы – появление опоясывающего лишая. Патология вызывает сильнейшие боли и трудно поддается лечению.
- Стригущий лишай. Заболевание вызывают два вида грибов, которые крайне заразны для человека и животных. Очаги могут возникать на разных участках тела, но чаще всего на голове. Они бывают различного размера с четкими границами, где волосы обломаны на одной высоте (около 4 – 5 мм) или отсутствуют полностью. Повреждение волосков происходит постепенно. Сначала они становятся тусклыми, теряют объем и эластичность. С течением времени грибок разрушает стержень, и они обламываются. Кожа может быть нормального цвета или с покраснениями, появляется шелушение и болячки. Клинические особенности зависят от вида возбудителя, глубины проникновения, состояния здоровья человека. В некоторых случаях острая фаза переходит в хроническую.
- Аллергический дерматит. Очень распространенная кожная патология, которая не является инфекционной. Развивается у людей вне зависимости от возраста и пола. По статистике, с аллергической реакций сталкивается хотя бы раз в жизни каждый пятый. Реакция может быть абсолютно на любой продукт, косметическое средство и даже стиральный порошок. Симптомы появляются вскоре после контакта с аллергеном — зуд, жжение, отек, покраснение, пузырьки с жидкостью, которые со временем превращаются в язвы и мокрые болячки, трещины. Также может появляться перхоть. Нередко аллергическая реакция возникает на окрашивание или химическую завивку. При отсутствии своевременного лечения к дерматиту может присоединиться инфекция. Это ведет к изъязвлению кожи, некрозам и необратимой потере волос.
- Хронические болезни кожи — экзема, псориаз. Эти заболевания имеют различные причины и симптомы. При экземе на коже образуются многочисленные волдыри с жидким содержимым, которые вскрываются и образуют мокнущие очаги. Сопровождается сильным зудом. Псориаз также сопровождается образованием сыпи, но другого рода. Кожа наоборот становится слишком сухой. В очагах образуются бляшки с чешуйками, если их удалить, на коже остается пятно с красной блестящей поверхностью. В обоих случаях в очагах происходит выпадение волос из-за рубцевания ткани и появление болячек. Опасность данных патологий заключается в их быстром прогрессировании и сложном лечении. (характеризуется образованием желтоватых корочек или болячек на голове в волосах). Патология представляет собой хронический дерматоз и характеризуется ускоренным делением клеток поверхностного слоя дермы. Провоцирующим фактором являются липофильные дрожжеподобные грибы, которые присутствуют в виде спор на коже головы у 90 % населения. При неблагоприятных факторах (стресс, снижение иммунитета и пр.) организм утрачивает контроль над их ростом, барьерная функция кожи нарушается, и они активизируются. В качестве питания они используют секрет сальных желез. Среди симптомов — обильная перхоть, зуд, повышенная жирность волос. При агрессивном течении возможно образование болячек, рубцов и облысение.
- Инфекция, попавшая в кожу или стержни волос и вызвавшая ранки. Большинство инфекций вызывают стрептококки и стафилококки. Они окружают нас повсюду и заселяют кожу, слизистые оболочки. Здоровая кожа выступает защитным барьером и не пропускает микробы вглубь, но иногда происходит заражение. Патологии могут проявляться в разных формах и слоях кожи. Фурункулез, рожа, фолликулит, педикулез и другие патологии характеризуются образованием язв различного размера, которые после заживления оставляют рубцы.
- Лишай Вильсона, или красный плоский лишай. Хроническое заболевание кожи и слизистых оболочек неизвестной этиологии встречается довольно редко. Распространено у людей 45 – 60 лет. Точные причины возникновения неизвестны. Специалисты относят болезнь к аутоиммунным, когда организм воспринимает собственные клетки как враждебные и разрушает их. Провоцирующими факторами выступают стрессы, некоторые медикаменты, снижение иммунитета. На коже появляются небольшие красные точки, которые вызывают дискомфорт из-за зуда.
- Кистозные образования на коже. Милиумы представляют собой кисты устья волосяного фолликула, которые внешне похожи на маленькое белое зернышко. Содержимое представляет собой смесь кожного сала, кератина и ороговевших частиц. Высыпания никакого физического дискомфорта не вызывают, так как не носят воспалительных характер. Основная причина — особенность функционирования сальной железы, которая может образовывать милиумы из-за гормонального дисбаланса, генетической предрасположенности, гиперкератоза и других причин. Болячки чаще образуются из-за травмирования во время расчесывания или при желании сковырнуть ногтем.
- Онкологические болезни кожи. Симптоматика патологии может быть очень разной, она зависит от стадии и локализации. Меланома, базалиома и плоскоклеточный рак различаются по формам и проявлению. В некоторых случаях очаг выглядит как непроходящая в течение длительного времени рана или сильное раздражение в области, не покрытой волосами. Иногда это может быть участок с покраснением, где со временем появляется шелушение, болячка и более глубокое поражение кожи.
Лечение гнойничкового заболевания кожи головы воспалительного процесса должно быть комплексным с применением специальных отшелушивающих и смягчающих препаратов и витаминов С и А.
Если у вас появились болячки или корочки на коже головы, и вы не понимаете, почему это могло произойти, как можно скорее запланируйте визит к врачу. Подробную информацию об особенностях лечения можно узнать, позвонив или придя на консультацию к нам в клинику.
Болячки на коже головы: лечение
В нашем центре работают квалифицированные дерматовенерологи, трихологи и другие специалисты, которые быстро и верно выяснят причину болячек, корочек и ранок на голове, а затем назначат лечение, которое поможет вам полностью избавиться от проблемы. Как правило, в курс терапии входят:
- витамины и лекарства для приема внутрь;
- местные препараты, обладающие заживляющим и антисептическим действием; ;
Консультацию по лечению болячек на коже головы у нас в клинике сейчас можно получить абсолютно бесплатно. Для этого необходимо всего лишь назначить дату и время приема по телефону или через сайт.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.

Молодой специалист, специализируется на диагностике,лечении волос и кожи волосистой части головы,изменения структуры волос,выпадение волос,всех видов алопеций (очаговой, андрогенной, диффузной).

Визит в наш центр с жалобой на покраснение кожи головы можно назвать весьма распространенным явлением. Нередко этой проблеме сопутствуют также зуд и шелушение. Узнать, что вызвало появление красных пятен на голове, опытному трихологу, как правило, не составляет труда: после первой же очной консультации обычно бывает поставлен диагноз. Обычно среди основных причин покраснения кожи головы специалисты центра «Доктор волос» выделяют:
- аллергические реакции;
- себорею;
- грибковые поражения;
- аутоиммунные заболевания.
О том, что явилось причиной покраснения, иногда говорит общий виду (форма, цвет) раздраженной области. Так, например, если пятна на коже головы красные, это может говорить о том, что пациент страдает от себорейного дерматита. Когда покраснению сопутствует перхоть, вероятность этого диагноза увеличивается.
Розовые пятна на коже головы нередко свидетельствуют об аллергии. Многие представительницы прекрасного пола замечают у себя подобный симптом после смены цвета волос. Такое покраснение может означать ожог кожи головы, поэтому стоит как можно скорее минимизировать негативные последствия, обратившись к трихологу.
Вне зависимости от того, есть ли у вас предположения о причине, вызвавшей покраснение кожи головы, лучше не заниматься самолечением и не оставлять данный симптом без внимания. Последствия покраснений могут быть весьма опасными.
Что делать, если покраснела кожа головы
При лечении дерматита кожи головы используются шампуни, содержащие сульфид селена, деготь и пиритион цинка, 2% шампуни с кетоконазолом. Если заболевание распространилось дальше по телу, во время мытья головы пену можно нанести также на лицо и грудь.
Если вы заметили у себя на голове красную кожу, лучшим решением будет немедленное обращение к специалисту. В результате осмотра вы сможете не только точно узнать о причине данной проблемы, но и получить важные рекомендации, которые сделают ее решение простым и быстрым.
Если повреждения кожи головы очень серьезны, они могут стать причиной разрушения волосяных фолликул (и, как следствие, потери волос на данном участке). Так, появлением лысины может закончиться ожог, не вылеченный должным образом.
Иногда покраснение кожи головы является всего лишь следствием неправильного подбора средств по уходу за волосами. Однако не стоит расслабляться и думать, что это именно ваш случай. Понять точную причину изменения цвета кожи головы может лишь врач.
В нашем центре первичную консультацию трихолога можно получить абсолютно бесплатно. Это наш подарок клиентам, нуждающимся в совете квалифицированных специалистов. Если явиться на очный осмотр для вас проблематично, можете задать вопрос трихологу непосредственно через сайт. Однако в этом случае не всегда возможно дать точный ответ.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Опытный дерматовенеролог-трихолог, имеет более чем 20-летний стаж лечения трихологических заболеваний. В своей практике использует самые актуальные методики — плазмотерапию, мезотерапию и др. Член Евразийской Трихологической Ассоциации.


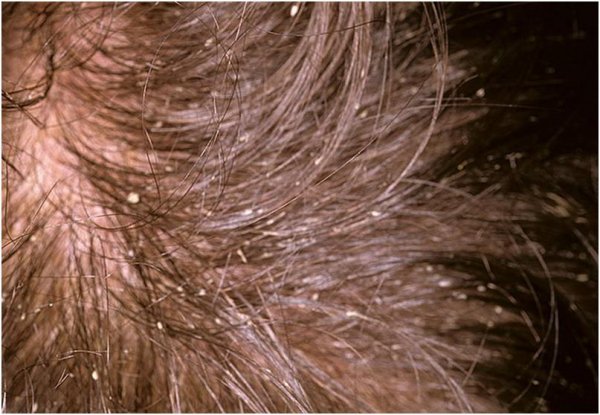
Как выглядит перхоть
Белые хлопья, хорошо заметные на темной одежде, — это ничто иное, как перхоть. Она представляет собой чешуйчатые частицы ороговевшей кожи, появляется у корней волос, а потом легко осыпается. Чаще всего недуг провоцируется активностью грибка Malassezia. Он присутствует на коже каждого человека, однако лишь при определенных условиях начинает множиться и вызывает перхоть.
Когда грибок на коже головы активизируется, человек чувствует зуд. В зависимости от причин, вызвавших стихийное размножение микроорганизмов, и особенностей работы сальных желез себорея (именно так называют заболевание, сопровождаемое шелушением) делится на сухую, жирную, смешанную. Также она может проявляться в других формах.

Виды себореи
Часто себорею и перхоть считают синонимами. Однако перхоть — это лишь симптом себореи, такой же, как зуд. Поэтому, рассматривая виды заболевания, нужно говорить о себорее, а не о перхоти.
Сухая себорея
При недостатке активности в работе сальных желез может возникнуть сухая себорея. Причиной является не только малая выработка кожного сала, но и:
- стрессы, переживания, психологические потрясения;
- наследственные факторы;
- гормональные сбои (пубертатный период или отклонения в работе желез);
- использование неправильно подобранных косметических средств, а также косметических красок с аммиаком;
- плохая гигиена, чрезмерно частое мытье головы и высушивание феном;
- недостаток витаминов (это сказывается на общем состоянии здоровья и на работе желез).
Дефицит кожного сала способствует появлению воспалительных процессов на голове, они провоцируют размножение грибков Malassezia. Симптомы сухой себореи:
- обесцвечивание, сухость и ломкость волос;
- образование трещин на эпидермисе;
- появление крупных чешуек, которые быстро отслаиваются.
Если не принять меры, то сухая себорея переходит в следующую стадию. Кроме перхоти человека беспокоит покраснение кожи, появляются себорейные пятна. Иногда сухая себорея — это запущенная форма жирной, в других случаях проблема возникает сама по себе.
Жирная себорея
Если кожного сала выделяется слишком много, то это тоже может привести к появлению перхоти. Дело в том, что в составе секрета недостаточно антибактериальных веществ. Создаются благоприятные условия для увеличения грибковых колоний. Активная жизнедеятельность Malassezia приводит к отслоению эпидермиса и появлению жирной перхоти.
Симптомы жирной себореи:
- сальные волосы;
- зуд;
- чешуйки склеиваются, отслаиваются очень плохо.
Жирную себорею нередко сопровождает угревая сыпь и фурункулез. Кожа волосистой части головы покрывается коркой, чесание при зуде приводит к кровянистым ранкам. Если не проводить адекватное лечение, волосы начнут выпадать.
Себорея, связанная с повышенной выработкой кожного сала, возникает не только на волосистой части головы. Она проявляется также на лице, особенно в районе носогубного треугольника, за ушами и на подбородке. На лице заболевание характеризуется увеличенными порами, посерением кожи.
Самая частая причина жирной себореи — гормональные сбои. Заболевание нередко мучает подростков в период пубертата. Чаще всего страдают юноши, потому что именно мужские гормоны провоцируют активность сальных желез.
В норме себорея носит временный характер, к 25 годам у большинства она проходит. В 10 % случаев заболевание перетекает в хроническую форму.
Другая частая причина жирной себореи — генетика.
Также толчком для болезни могут стать:
- частые стрессы;
- отклонения в работе нервной системы;
- прием гормонов;
- проблемы с желудочно-кишечным трактом;
- заболевания мочеполовой системы.

Смешанная себорея
Смешанной себорее присущи признаки сухой и жирной разновидностей. В частности, больные отмечают, что кожа на лице в средней его части — жирная, а на щеках — сухая. Особенно много сала выделяется в зонах темени, подбородка, лба, носа. В остальных местах жирность умеренная или недостаточная.
Также врачи отмечают, что человека может беспокоить сухая перхоть и жирная кожа на лице.
Симптомы смешанной себореи:
- воспалительный процесс на щеках, волосистой части головы, подбородке, лбу, груди, носу;
- в области воспаления кожа грубеет;
- покраснения, зуд;
- усиленное выделение сала на лбу, но сниженная секреция в других зонах лица;
- шелушение в области повышенной активности выделяющих жир желез, чешуйки желтоватого или серого цвета;
- шелушение сухих участков кожи.
Спровоцировать смешанную себорею способны все факторы, перечисленные выше как причины других разновидностей болезни. Чаще всего проблема связана с гормональными изменениями или сбоями. Важную роль играет наследственность. Стрессы и волнения также могут способствовать размножению грибков.
Трубчатая себорея
Это особый вид себореи, главным признаком которой является образование чешуек не на коже головы, а на волосах. Объясняется оно тем, что активное размножение грибка Malassezia началось именно на волосном покрове. Перхоть при этом выглядит как мелкие трубочки, которые иногда путают с гнидами.
Трубчатая себорея также характеризуется сильным зудом и покраснениями. Чаще всего возникает в подростковом возрасте, когда активно перестраивается гормональный фон.
Также причинами появления трубчатой перхоти могут стать:
- нехватка витаминов;
- нарушение обмена веществ;
- неправильная или недостаточная гигиена;
- неправильное или скудное питание, диеты;
- физические и эмоциональные нагрузки;
- кожные заболевания;
- хронические недуги, гепатиты, ВИЧ и другие болезни, снижающие иммунитет.
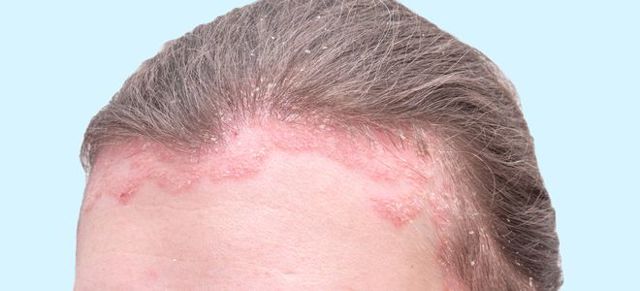
Себорейный дерматит
Перечисляя виды перхоти, нельзя не упомянуть себорейный дерматит. Так обобщенно называют заболевания, которые связаны с активным размножением грибков, образованием корок, покраснений, зудом и шелушением.
Себорейный дерматит может возникать при инфекционных заболеваниях, таких как лишай, или не инфекционных — псориаз, нейродермит. Симптомы проявляются на коже в местах с нарушенным салоотделением.
Грибок производит липотические ферменты, расщепляющие жировые кислоты. Когда ферментов слишком много, начинается воспалительная реакция на коже. Внешне это сначала выглядит как шелушение. Расчесывание приводит к образованию кровоточащих ранок.
Симптомы себорейного дерматита схожи с перхотью. Однако о нем идет речь только, если более 83 % микрофлоры кожи головы составляют грибки-возбудители. Для перхоти этот показатель равен 74 %. Таким образом, перхоть — первая стадия себорейного дерматита. Если ее не лечить, это приведет к тяжелым последствиям.
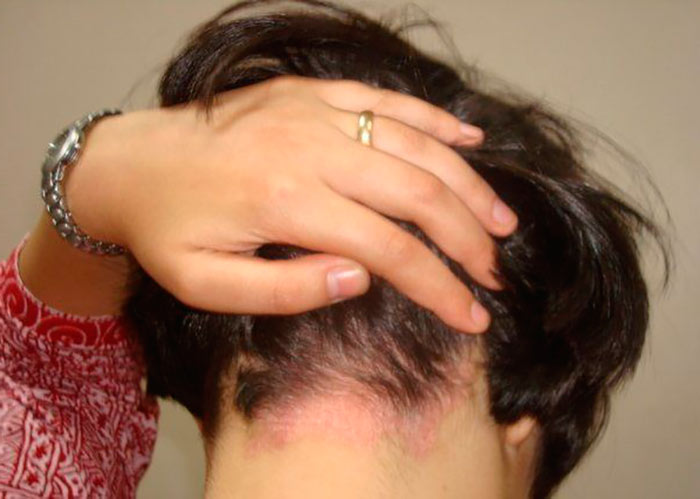
Псориаз и перхоть
Перхоть на голове появляется не только из-за деятельности сальных желез и грибков. Иногда чешуйки на волосах возникают при псориазе. Это распространенное заболевание, связанное с наследственностью и иммунной системой организма. Болезнь имеет хронический характер, ее терапия призвана уменьшать симптоматику.
- появление розовых или красных пятен (возникают не только на голове, но и на руках, ногах, других частях тела);
- серые чешуйки на бляшках;
- зуд, иногда болезненность.
Вспышку этого аутоиммунного заболевания легко спутать с себореей. Важно вовремя прийти к врачу, ведь лечение этих недугов сильно отличается.
Псориаз проявляется в возрасте от 15 до 35 лет. Вспышки заболевания могут вызвать:
- неправильное питание;
- холодный или сухой воздух;
- стрессы.
Возбудителем являются не грибки, а собственный иммунитет человека, атакующий здоровые клетки, что вызывает активный рост эпидермиса.
Терапия предполагает четкий контроль дерматолога. Назначаться могут как местные препараты, так и лекарства для приема внутрь. Облегчить симптоматику помогают фототерапия, курсы капельниц, инъекции.
Лечение перхоти
Чтобы устранить перхоть, нужно избавиться от причин, вызывающих себорею. К сожалению, многие шампуни и маски для волос, активно рекламируемые в СМИ, нерезультативны. Они смоют чешуйки и обеспечат уход. Если причина перхоти — плохая гигиена, то регулярное использование подобных средств действительно будет полезным. Если же проблема не только в редком мытье головы, то найти эффективное лекарство поможет врач.
Терапевтические процедуры подразделяются на профилактические и лечебные. Сначала трихолог назначает лечение, а потом говорит о необходимости профилактики, чтобы перхоть не появилась снова. Особенно важно следовать рекомендациям врача относительно профилактики, если себорея вызвана наследственностью или хроническими заболеваниями.
Наиболее эффективными средствами против себореи являются препараты на основе кетоконазола. Это вещество уничтожает грибки, подавляет их активность. Микроорганизмы перестают размножаться, численность колоний сокращается, и микрофлора кожи головы приходит в норму.
В продаже можно встретить разные препараты — шампуни, сыворотки, мази. Содержание действующего вещества в них различно. Определить, какой именно препарат нужен в каждом отдельном случае, компетентен только врач.
Дополнительно может потребоваться коррекция питания, смена ухаживающих средств, витаминотерапия. В рекомендации врача часто входят:
- снижение потребления жирного, острого и копченого;
- увеличение потребления чистой воды;
- направление на консультацию к гинекологу, венерологу, эндокринологу, иммунологу или другому профильному специалисту;
- назначение косметологических процедур.
Список литературы
- Гаджигороева А. Г. Клиническая трихология. — М., 2014
- Федеральные клинические рекомендации. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. — 5-е изд., перераб, и доп. — М.: Деловой экспресс, 2016
- Самцов А. В. Акне и акнеформные дерматозы. Монография. — 2-е изд., доп. и перераб. — М.: Фармтек, 2014
- Фицпатрик Т., Джонсон Р., Вулф К., Полано М., Сюрмонд Д. Дерматология. Атлас-справочник. — М., 2007
- Потекаев Н. Н. Акне и розацеа. — М., 2007
- Гаджигороева А. Г. Лечение перхоти // Лечащий врач. — 2006
- Суворова К. Н., Гомболевская С. Л., Камакина М. В. Гиперандрогенные акне у женщин. — Новосибирск: Экор, 2000
Записаться на бесплатную консультацию трихолога по телефону:
О полезных свойствах никотиновой кислоты говорят не только специалисты медицины, но врачи-косметологи. Вещество постоянно образуется в организме, но такого объема недостаточно для покрытия всех потребностей. Вот почему никотиновую кислоту часто рекомендуют дополнительно применять внутрь или наносить на кожу. Она принимает участие во многих процессах и является необходимым для полноценного функционирования организма элементом. Кроме того, существует мнение, что кислота эффективна при выпадении волос и способствует укреплению локонов. Действительно ли она дает такой результат?
Алопеция на бороде имеет очаговую форму и может появиться в разных зонах. Чаще всего проплешины округлой формы встречаются на подбородке и в районе нижней челюсти. Патология отличается небольшой распространенностью и встречается в первую очередь у молодых мужчин в возрасте от 16 до 30 лет. Это обусловлено активностью тестостерона в этом возрасте, на который чутко реагируют волосяные фолликулы.
В числе основных причин патологического выпадения волос — различные заболевания кожи головы, а также патологии в организме, которые на первый взгляд не связаны с состоянием локонов. Вот почему так важно получить консультацию специалиста. Врач-трихолог проведет диагностику и определит источник проблемы. Это позволит составить эффективную программу лечения и восстановления волос.
Рубцовая алопеция Одна из самых редких форм алопеции — рубцовая. Она возникает примерно у 3 % населения, может быть как самостоятельным заболеванием, так и сопутствующей патологией. Средства от облысения Количество людей, страдающих в разной степени от выпадения волос, в мировой статистике достаточно велико. Особенно недуг распространен у мужчин, где с облысением сталкивается до 70 % человек. Лечение вросшего волоса Патологические состояния кожи могут быть обусловлены неправильным ростом волос, в частности их врастанием.
Читайте также:

