Беременность что такое опрелости
Обновлено: 19.04.2024
У людей с тяжелыми недугами, вынужденных всю или большую часть времени проводить в положении лежа, сидя, происходят изменения в кожном покрове. Из-за снижения выработки жиров и коллагена кожные покровы становятся очень чувствительными, сухими, легко травмируются, но раны при этом долго заживают, возникают очаги инфекции, раздражения. В результате появляются пролежни и опрелости.
Что такое опрелость?
Так называют воспаление, которое появляется из-за постоянного контакта кожи и сального секрета, повышенной влажности, трения о другие поверхности на фоне отсутствия гигиены. Опрелости приобретают хронический характер, если в них попадает инфекция, отсутствует уход.
Причины возникновения
Поражения могут появляться под влиянием внешних и внутренних факторов. В первую группу входят:
- плохой уход;
- неверно подобранное постельное, нательное белье, тесная одежда;
- слишком высокая температура в комнате, отсутствие вентиляции.
К внутренним причинам опрелостей относят:
- чрезмерное потоотделение, недержание мочи;
- лишний вес;
- сбои в кровообращении;
- эндокринные нарушения (в том числе сахарный диабет).
Кроме того, все провоцирующие появление опрелости факторы классифицируют на обратимые (которые можно нейтрализовать) и необратимые (не поддающиеся коррекции).
Симптомы и стадии развития опрелостей
По мере прогрессирования патологии видоизменяются и ее проявления. В начальной (I) стадии на коже появляются покраснении, возникают ощущения зуда. Затем появляются поражения средней тяжести (стадия II) – язвы. Потом опрелости приобретают тяжелый характер (III стадия): формируются глубокие трещины, которые постоянно растут, от кожи исходит неприятный запах, больной жалуется на жжение, повышенную чувствительность, сильные боли.
Диагностика и лечение
Установить факт возникновения опрелости можно при внешнем осмотре. Если патологические процессы обнаружены на ранней стадии, достаточно пересмотреть систему питания и температуру подаваемых блюд (пища должна быть теплой, но не горячей), использовать нательное и постельное белье из мягких натуральных тканей, без швов. Пораженные участки кожи протирают настоем коры дуба, ромашки, шалфея; после полного высыхания припудривают присыпкой, средствами с цинком, аргинином – тонким слоем и ждут полного впитывания.
Если опрелости носят более тяжелый характер, помимо тщательного ухода, применяют неагрессивные антисептики (например, риванол, хлоргексидин), регенерирующие крема и мази; зуд снимают антигистаминами.
В III стадии важно вовремя предотвратить развитие очагов инфекции, уменьшить воспаление, для чего, помимо уже перечисленных мер, применяются более сильные лекарственные средства.

Раздражающий дерматит на гениталиях (ирритативный дерматит) — это сыпь или покраснение на гениталиях, возникающая у чувствительных людей после контакта с определенным раздражителем. Раздражителями могут быть любые препараты, наносимые на кожу половых органов. Наиболее распространенными являются мыло, моющие средства и презервативы.
Сыпь выглядит как покраснение полового члена или покраснение вульвы (наружных половых органов женщины), которое вызывает зуд половых органов у мужчин или зуд половых органов у женщин, дискомфорт и боль. После покраснения на половых органах появляются волдыри и струпья — места, где может развиться генитальная инфекция.
Лечение ирритативного дерматита на половых органах основано на распознавании раздражителя и его избегании. Снимают симптомы крема с кортикостероидами и прохладные ванны.
Раздражающий дерматит половых органов — причины
Раздражающий контактный дерматит половых органов — это воспаление кожи. Оно проявляется покраснением (генитальная сыпь) и легким отеком кожи, возникающим в результате неспецифической реакции на прямое химическое повреждение. Агент, который действует как сильный раздражитель, вызывает повреждение эпидермальных клеток кожи и воспалительную реакцию, приводящих к покраснению, отеку и изъязвлению кожи.
Химические вещества, удаляющие липидный слой кожи или повреждающие клеточную мембрану, вызывают раздражение.
- мыло и моющие средства;
- средства гигиены (например, тампоны, гигиенические прокладки, влажные салфетки);
- ванны, гель для душа, масла, духи;
- туалетная бумага;
- презервативы (латекс);
- слишком частое мытье половых органов;
- ношение синтетического и цветного белья.
Раздражающий дерматит половых органов — симптомы
Симптомы могут появиться через несколько минут или часов после воздействия раздражителя. В редких случаях симптомы могут появиться даже через несколько недель или месяцев (кумулятивном контактном дерматите). Такой тип дерматита обычно возникает после контакта с легкими раздражителями, например, моющими средствами в течение длительного периода времени.
Больные жалуются на покраснения, зуд, жжение, боль и дискомфорт в половых органах.
Выделяют несколько стадий:
- Эритематозная стадия — покраснение половых органов;
- Везикулярная стадия — образование волдырей на половых органах;
- эрозивная стадия — появление язвы на половых органах;
- плоскоклеточная стадия — образование более толстого рогового слоя.
Типичная картина раздражающего контактного дерматита включает диффузное покраснение пораженной кожи с образованием корок.
На поврежденной коже могут образовываться борозды, вызывающие боль в половых органах и зуд.
Поврежденная кожа половых органов — это место, где легко развиваются воспаление и инфекция.
У мужчин заболевания половых органов не редкость. Воспаление головки полового члена чаще всего вызвано инфекцией или хроническими изменениями кожи, возникающими из-за плохой гигиены и раздражения. Незалеченные заболевания, передающиеся половым путем, могут привести к баланиту (воспалению головки пениса).
Раздражение головки полового члена может быть вызвано недостаточным смыванием мыла после душа, использованием гелей для мытья, не подходящих для половых органов, или других неподходящих препаратов (лосьонов, ароматизаторов).
- покраснение на крайней плоти вокруг головки;
- покраснение на половом члене,
- зуд половых органов у мужчин;
- уплотнение крайней плоти;
- белые круглые бляшки на головке пениса;
- болезненная кожа на половом члене;
- затрудненное мочеиспускание.
Лечение воспаления головки полового члена зависит от вызвавшей его причины.
Воспаление вульвы (вульвит) и влагалища (вагинит)
Вульвит — это воспаление вульвы, то есть воспаление наружных женских половых органов. Если поражено и влагалище, то речь идет о вульвовагините.
Причины вульвита — инфекции, раздражители, лекарства и гормональные изменения. Плохая интимная гигиена может способствовать размножению грибков и бактерий, а также вызывать раздражение.
По причинам возникновения вагиниты можно разделить на несколько групп:
- неинфекционный вагинит — следствие контактного дерматита;
- атрофический вагинит — у женщин в период менопаузы из-за недостатка эстрогена влагалище истончается и становится восприимчивым к инфекциям;
- инфекционный вагинит — заражение микроорганизмами;
- бактериальный вагиноз — следствие дисбаланса бактериальной флоры влагалища;
- грибковая инфекция половых органов — кандидоз влагалища.
Наиболее частыми симптомами у женщин являются необычные выделения, раздражение и зуд половых органов. Кожа краснеет и опухает. Из влагалища распространяется неприятный вагинальный запах, а при мочеиспускании чувствуется жжение.
Диагноз очень легко поставить на основании анамнеза и клинической картины.
Необходимо отличать аллергический контактный дерматит от контактного дерматита, вызывающего раздражение, и для этого проводится кожный эпикутанный тест на аллергены.
При диагностике ирритативного дерматита кожная проба отрицательная.
Причины, которые следует исключить при постановке диагноза раздражающий дерматит:
- аллергический контактный дерматит;
- генитальный псориаз;
- генитальный грибок у мужчин (грибок полового члена);
- генитальный грибок у женщин (вагинальный кандидоз);
- генитальный герпес;
- сифилис;
- воспаление головки полового члена (баланит);
- воспаление крайней плоти (баланопостит);
- воспаление влагалища (вагинит);
- воспаление вульвы (вульвит);
- воспаленные сальные железы;
- волосяной фолликулит.
Раздражающий дерматит на половых органах — лечение
Самый важный шаг в лечении ирритативного дерматита на гениталиях — распознать раздражитель и избегать его применения.
Холодные компрессы и ванны могут помочь облегчить симптомы, а местные кортикостероиды в виде кремов можно использовать в краткосрочной перспективе.
Пациент должен сократить частое мытье половых органов ароматизированным мылом и прекратить носить тесную синтетическую одежду, которая может вызвать раздражение. Женщинам надо отказаться от использования влажных гигиенических салфеток, ежедневных прокладок, а также ароматной и цветной туалетной бумаги.

Зуд половых губ — частый и неприятный симптом у многих женщин. Зуд половых губ может быть вызван кожными заболеваниями, болезнями, передающимися половым путем, а также при использовании раздражающих кожу веществ. В редких случаях он может возникнуть из-за эмоционального стресса, рака вульвы или как следствие менопаузы.
Зуд половых губ — причины
Зуд половых губ обычно вызывается воспалением влагалища (вагинитом) и вульвы (вульвитом), называемым вульвовагинитом. Вульва (vulva) — это внешний половой орган женщины, который включает большие и малые половые губы, а также клитор.
Если вызывающее зуд заболевание поражает внутренние половые органы, то этот же симптом поражает и наружные. При этом часто бывает шелушение половых губ. Наиболее распространены атопический дерматит, псориаз и красный плоский лишай.
Зуд может возникнуть при появлении вросших волос после бритья.
Вагинальная инфекция
Раздражающий дерматит половых органов (ирритативный дерматит)
Раздражительный генитальный дерматит — это сыпь на гениталиях, которая возникает после прикосновения к чувствительной коже половых органов определенных химических веществ. У некоторых людей реакция будет в виде зуда и кратковременной сыпи, а у других разовьется длительный дерматит.
Раздражителями могут быть любые препараты, наносимые на кожу половых органов. Наиболее распространенными являются мыло, другие моющие средства и презервативы.
- мыло и моющие средства;
- кондиционеры для белья;
- средства гигиены (например, тампоны, гигиенические прокладки, влажные салфетки);
- ванны, гель для душа, масла, духи;
- туалетная бумага;
- презервативы (латекс);
- слишком частое мытье половых органов;
- ношение синтетического белья.
Сыпь выглядит как покраснение на вульве, которое вызывает у женщин зуд половых органов, дискомфорт и боль. После покраснения на половых органах появляются волдыри и струпья, которые являются потенциальным местом для развития генитальной инфекции.
Лечение ирритативного дерматита на половых органах основано на распознавании раздражителя и избегании его использования. Для облегчения симптомов рекомендуется использовать крем с кортикостероидами и принимать прохладные ванны.
Грибковая инфекция влагалища
Вагинальная грибковая инфекция — это воспаление влагалища (вагинит). Она характеризуется раздражением, покраснением, зудом и выделениями белого цвета. Эта инфекция вызывается грибком Candida, поэтому называется кандидозом (в народе молочницей).
Кандида обычно имеется во влагалище некоторых женщин и не вызывает заболеваний или симптомов, поскольку присутствует в небольших количествах. Если женщина принимает антибиотики от бактериальной инфекции, они также убивают полезные бактерии во влагалище. Тогда для кандиды появляется больше питательных веществ и мест для размножения, никто не подавляет ее жизнедеятельность. Из-за увеличения количества грибка возникает воспаление. Именно поэтому для поддержания нормальной микрофлоры влагалища полезно одновременно с принятием антибиотиков использовать пробиотики.
Хотя кандидоз может передаваться половым путем, но он не относится к классическим заболеваниям, передающихся половым путем. Молочница может поражать людей, никогда не имевших половых контактов (генитальный грибок у девочек).
Вагинальная грибковая инфекция может поражать влагалище и вульву, наружные половые органы женщины — большие и малые половые губы, клитор и преддверие влагалища. И возникает воспаление половых губ. Набухшие половые губы и зуд создают заметный дискомфорт.
Симптомами вагинальной грибковой инфекции являются:
- зуд влагалища;
- опухание и зуд половых губ;
- ощущение жжения при мочеиспускании и половом акте;
- вагинальная боль;
- творожистые белые выделения без запаха.
Лечение проводится противогрибковыми препаратами. Чаще всего используются вагинальные средства: кремы, таблетки, свечи, которые вводятся во влагалище на ночь.
Для активации и стимуляции местного иммунитета назначается препарат Гепон. Он увеличивает сопротивляемость организма к грибковой инфекции и предотвращает развитие рецидивов вагинального кандидоза. Способствует быстрому уменьшению симптомов воспаления: отек, боль, зуд и жжение.
Крем от грибка половых органов, отпускаемый без рецепта.
Бактериальный вагиноз
Бактериальный вагиноз — это состояние, которое указывает на дисбаланс физиологической микрофлоры влагалища. Во влагалище обычно обитают бактерии, которые поддерживают кислый pH и защищают слизистую оболочку — это так называемые лактобациллы.
Бактерия, которая преобладает при бактериальном вагинозе, — это Gardnerella vaginalis. Подсчитано, что до 50% всех вагинитов имеют эту этиологию.
Бактериальный вагиноз не является классическим заболеванием, передающимся половым путем, но он может передаваться таким способом. Это заболевание также может присутствовать у женщин, не ведущих половую жизнь.
Бактериальный вагиноз может вызвать вульвовагинит — воспаление вульвы и влагалища.
Самый частый симптом — выделения сероватого или молочного цвета с неприятным запахом. Воспаление половых губ проявляется как зуд и раздражение наружных половых органов.
Лечение проводится метронидазолом — препаратом против анаэробных бактерий.
Хламидиоз — одно из самых распространенных заболеваний, передающихся половым путем, вызываемое бактерией Chlamydia trachomatis. По оценкам, каждая десятая женщина в возрасте 25 лет инфицирована хламидиозом.
Хламидиоз передается с выделениями организма при вагинальном, анальном или оральном сексе. Передача также возможна через заражение пальцев. Незащищенный секс — один из основных рисков заражения любым заболеванием, передающимся половым путем.
Симптомы хламидиоза у женщин:
- болезненный половой акт;
- жжение или покалывание при мочеиспускании;
- необычные выделения из влагалища с неприятным запахом;
- легкий зуд вульвы, жжение в области влагалища, боль внизу живота,
- легкие кровянистые выделения.
Лечение проводится антибиотиками, например, однократной дозой 1 г азитромицина (Сумамед). Лечиться одновременно должны оба половых партнера.
Генитальный герпес
Причиной генитального герпеса является вирус простого герпеса 1 типа и вирус простого герпеса 2 типа.
Генитальный герпес сегодня является одним из наиболее распространенных заболеваний, передающихся половым путем, поскольку вирус очень заразен и передается при всех типах половых контактов (оральных, вагинальных, анальных, а также при контакте кожи с кожей).
Симптомы генитального герпеса у женщин:
- сыпь на вульве, которая образует пузырьки; они лопаются, и на половых губах образуются язвы, заживающие около 15 дней;
- зуд наружных половых органов;
- боль;
- чувство жжения и покалывания;
- возможно повышение температуры тела, головная боль и другие гриппоподобные симптомы при первичном заражении.
Генитальный герпес — неизлечимое заболевание, потому что вирус простого герпеса выживает в ганглиях спинного мозга после заражения и через некоторое время может рецидивировать.
Трихомониаз
Трихомониаз — это заболевание, передающееся половым путем, вызываемое микроскопическим одноклеточным животным из подцарства Простейшие Trichomonas vaginalis. Этот паразит является третьей по частоте причиной вагинита — воспаления влагалища.
Трихомониаз может возникать самостоятельно или в сочетании с другими заболеваниями, передающимися половым путем.
У многих женщин и мужчин трихомониаз протекает бессимптомно. Но у женщин может проявляться как:
- выделения из влагалища с неприятным запахом белого, серого, желтого или зеленого цвета;
- зуд наружных половых органов;
- жжение и покраснение половых органов;
- боль при мочеиспускании;
- болезненный половой акт.
Трихомониаз лечится препаратом метронидазолом. Его необходимо принимать также обоим половым партнерам.
Остроконечные кондиломы
Остроконечные кондиломы — это изменения, вызванные инфицированием вирусом папилломы человека (ВПЧ). Есть много типов этого вируса, и некоторые из них вызывают рак шейки матки.
ВПЧ — одно из наиболее распространенных заболеваний, передающихся половым путем, и, по оценкам, более 60% сексуально активных людей инфицированы этим вирусом. Не у каждого инфицированного человека разовьются остроконечные кондиломы, поэтому подавить эпидемию сложно. ВПЧ передается при вагинальном, оральном или анальном сексе.
Остроконечные кондиломы (шишки на половых органах у женщин) могут быть красного, розового, коричневого или черного цвета в зависимости от тона кожи пациентки.
Разрастание у входа во влагалище (кондилома у входа во влагалище) может вызвать неприятный зуд наружных половых органов.
Лечение проводится антивирусными препаратами. Доступна вакцинация от ВПЧ.

Photo: Claire Mueller / Unsplash
Время чтения: 4 мин.

Photo: Claire Mueller / Unsplash
В зависимости от того, насколько подвижен человек, в каком он состоянии (в том числе психически), и какова степень недержания в его случае, можно подобрать изделие, оптимальное по цене и по потребностям человека.
Анатомические, традиционные и поясные подгузники, впитывающие трусы, урологические прокладки для мужчин и женщин, специальные впитывающие вкладыши — все это виды абсорбирующих, то есть впитывающих, изделий.
Подробно о каждом из них рассказывает Елена Коняева, медсестра, педагог-психолог, преподаватель Учебного центра Дополнительного профессионального образования «Европейский центр долгосрочной опеки».
К сожалению, в нашей стране отсутствует индивидуальный подход в подборе абсорбирующих изделий. В результате люди, которые сохранили возможность ходить или передвигаться на инвалидной коляске, используют классический подгузник, предназначенный, в первую очередь, для лежачих больных. Влияет ли это на комфорт человека? Безусловно.
Сегодня существует широкий выбор абсорбирующих изделий, в зависимости от индивидуальных особенностей человека. Ниже в таблице (рис. 1) приведены виды абсорбирующих изделий, исходя из мобильности человека и степени недержания мочи.
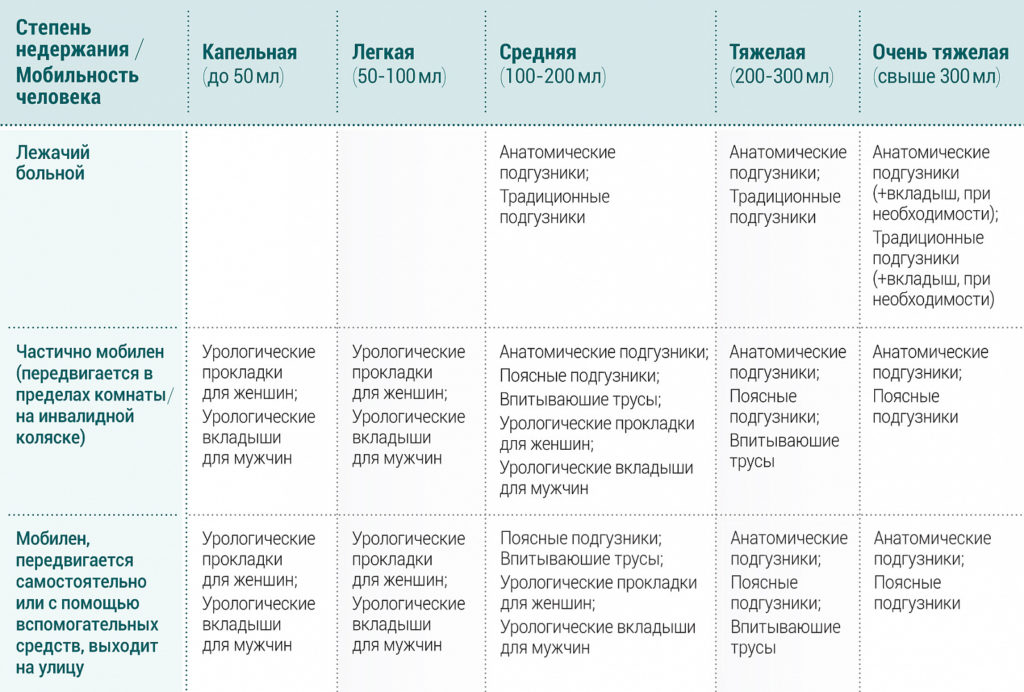
Рис. 1. Таблица подбора абсорбирующего изделия, исходя из мобильности пациента и степени недержания мочи
Урологические прокладки для женщин
Подходят для женщин, ведущих активный образ жизни или частично ограниченных в движении (на инвалидной коляске, передвигающихся в пределах комнаты), со степенью недержания от капельной до средней. Часто женщины, в целях экономии, при недержании мочи используют гигиенические прокладки, предназначенные для “критических дней”. Но из-за того, что консистенция крови и мочи разная (моча более жидкая, а кровь — густая), такие прокладки протекают.
Основы интимной гигиены тяжелобольных женщин Посмотрите небольшое видео о том, как делать эту деликатную процедуру и что для нее понадобится
Чем урологические прокладки отличаются от гигиенических?

Рис.2. Информация о нейтрализации запаха
Урологическая прокладка, как и гигиеническая, крепится на белье при помощи клеевой полосы (Рис.3, 4).
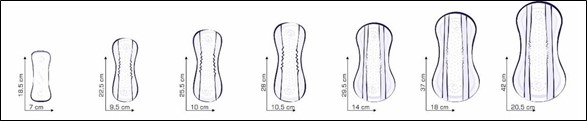
Рис.3. Урологические прокладки для женщин

Рис.4. Способ применения урологической женской прокладки
Урологические вкладыши для мужчин
Основы интимной гигиены тяжелобольных мужчин Объясняем алгоритм действий во время деликатной процедуры в коротком видеоролике
Подходят для мужчин, ведущих активный образ жизни или частично ограниченных в движении (на инвалидной коляске, передвигающихся в пределах комнаты), со степенью недержания от капельной до средней (Рис.5).
Вкладыши крепятся на белье при помощи клеевой полосы, при этом важно, чтобы белье было облегающим (в качестве альтернативы нижнего белья можно использовать эластичные сетчатые трусики-фиксаторы, предотвращающие смещение изделия) (Рис.6).
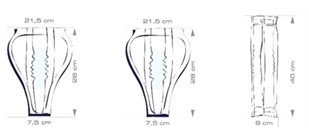
Рис. 5. Урологические вкладыши для мужчин
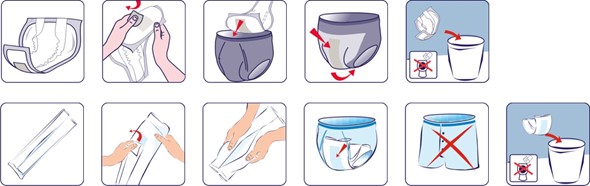
Рис. 6. Способ применения урологических вкладышей для мужчин
Чаще всего, ухаживая за тяжелобольным, люди используют именно классические подгузники. Однако, это не всегда верное решение. На самом деле подгузники бывают разные, и все модели подходят и мужчинам, и женщинам. Отличаются подгузники по типу фиксации.
Подгузники анатомические (открытый тип)
Анатомические подгузники внешне выглядят как большая прокладка. Но в отличие от урологических прокладок и вкладышей, имеющих клеевую полосу для закрепления на нижнем белье, подгузники открытого типа крепятся на подопечного при помощи эластичных сетчатых трусов-фиксаторов и обладают гораздо большей впитываемостью (рис.7).
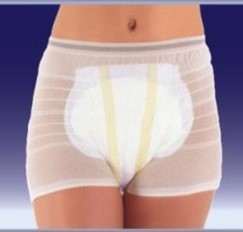
Рис.7. Анатомические подгузники
Для кого подходят: Анатомические подгузники применяются при средней, тяжелой и очень тяжелой степени недержания. Такой подгузник подойдет для людей, частично ограниченных в движении (использующих для передвижения инвалидную коляску/передвигающихся самостоятельно в пределах комнаты) и для лежачих больных с высоким риском развития пролежней, так как сетчатые трусы помогают коже полноценно дышать (Рис.7).
Как выбрать: У анатомических подгузников нет размерного ряда (например, L,XL), они делятся по впитываемости - для средней, тяжелой и очень тяжелой степени недержания. При этом необходимо выбрать размер сетчатых трусов-фиксаторов, закрепляющих изделие на подопечном. Размер сетчатых трусов подбирается так же, как и для подгузников/впитывающих трусов: по объему талии и бедер. Сетчатые трусы-фиксаторы — многоразовые, их можно стирать. Их также можно использовать с урологическими прокладками и вкладышами, как альтернативу нижнему белью.
Подгузники поясные (полуоткрытый тип)
Поясные подгузники – это подгузники с эластичным поясом для фиксации, они совмещают в себе преимущества анатомических и классических подгузников. Такое изделие оставляет бедра наполовину открытыми и при этом не требует использования специальных фиксирующих трусов (Рис.9).
Рис.9. Поясные подгузники
Как выбрать: Поясные подгузники подходят для использования при средней, тяжелой и очень тяжелой степени недержания. Размер подбирается по объему талии и бедер, в продаже встречаются размеры от S до XL.
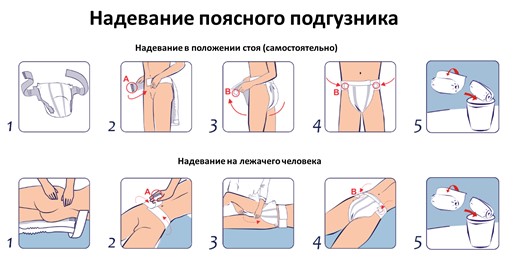
Рис.10. Способ применения поясного подгузника
Человек в деменции срывает с себя подгузник. Что делать? О вариантах решения распространенной проблемы говорят специалисты по уходу за тяжелобольными людьми
Впитывающие трусы (закрытый тип)
Для кого подходят: Впитывающие трусы выглядят как обычное нижнее белье (Рис.11), поэтому прекрасно подходят для людей с деменцией. Таким людям важно пользоваться привычными предметами одежды, непривычные, например, классические подгузники - они могут с себя срывать. Впитывающие трусы незаметны под одеждой, а значит подойдут для людей, ведущих активный образ жизни, и для тех, кто проходит занятия по двигательной реабилитации.
Рис.11. Впитывающие трусы
Как выбрать: Подходят для использования при средней и тяжелой степени недержания. В продаже есть впитывающие трусы для взрослых размером от XS до XL (однако важно помнить, что у разных производителей – разный диапазон размеров: у кого-то размерный ряд начинается с XS, у кого-то с S, и так далее).
Для удобства, при смене изделия можно разорвать его по боковым швам (Рис.12)
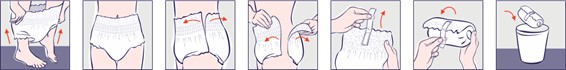
Рис.12. Способ применения впитывающих трусов
Подгузники традиционные, или классические (закрытый тип)
Именно традиционные (классические) подгузники больше всего знакомы каждому из нас и чаще всего используются при уходе за взрослым тяжелобольным человеком. Они внешне напоминают детские, с липучками по бокам (Рис. 13).

Рис.13. Классический подгузник
Для кого подходят: Предназначены такие подгузники, в первую очередь, для лежачих больных. Фиксируются на подопечном при помощи четырех застежек-липучек (по две с каждой стороны) (Рис. 14).

Рис.14. Способ применения классических подгузников
Как выбрать: Используются при средней, тяжелой и очень тяжелой степени недержания. Классические подгузники имеют самый широкий размерный ряд: от XS до 3XL. Подбираются также по объему талии и бедер.
Если больной — лежачий, и у него высокий риск развития пролежней, лучше комбинировать разные виды подгузников. Например, днем использовать анатомический подгузник, а на ночь — классический. Такой подход способствует профилактике опрелостей, раздражения и помогает экономить деньги, потому что анатомический подгузник стоит меньше классического.
Опрелости и пролежни: как лечить на разных стадиях В каких местах образуются пролежни, а в каких опрелости, как лечить их в зависимости от стадии
Поскольку у лежачих больных самый высокий риск развития пролежней, важно, чтобы подгузник был «дышащим» (как правило, это свойство отмечено на упаковке соответствующей пиктограммой: об этом можно прочитать ниже) и имел максимум эластичных элементов. Например, эластичная резинка в поясе спереди и сзади поможет предотвратить сдавливание тканей и протекания на спине. Эластичный элемент в застежках-липучках помогает подгузнику оставаться на месте при изменении положения тела подопечного. Гидрофобные бортики и паховые резинки защитят от боковых протеканий.
Способ крепления застежек-липучек
Выше мы описали самые важные свойства «идеального» подгузника, который можно купить в аптеке или магазине. При этом в уходе применяются более простые подгузники эконом-варианта - обычно тяжелобольные люди получают такие изделия через Центры социального обслуживания. К сожалению, часто из-за неправильного использования застежек-липучек на таких подгузниках разрывается внешний слой, что приводит изделие в негодность. Чтобы избежать этого, обратите внимание на способ крепления двухслойных застежек-липучек (Рис.15).
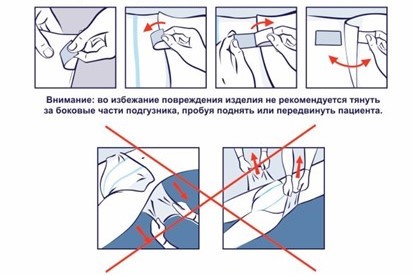
Рис.15. Правильное использование двухслойных застежек-липучек
Многоразовые застежки используются так: нужно отклеить застежку-липучку синей основой и зафиксировать ее на подгузнике, обеспечивая нужный охват талии и бедер. Чтобы надежно зафиксировать застежки-липучки - плотно прижмите их к поверхности подгузника и пригладьте пальцами. Если зафиксировать подгузник только верхней белой частью липучки, то многократное свойство застежек теряется!
Если возникает необходимость осмотреть пациента - отклейте белую часть липучки от синей основы. По окончании осмотра - верните белую часть липучки на синюю основу. Обратите внимание: если застежку-липучку отклеить вместе с синей основой, то можно повредить подгузник!
Во избежание повреждения подгузника не рекомендуется тянуть за боковые части изделия, пробуя поднять или переместить пациента!
Специальный впитывающий вкладыш для подгузников размещается в основном подгузнике для увеличения впитываемости, а также для защиты поверхности подгузника в случае дефекации. Его можно использовать в целях экономии средств — ведь анатомический вкладыш почти в два раз дешевле подгузника. Например, если у человека каловое недержание, подгузник приходится менять после каждого акта дефекации, даже если впитывающий слой остался неиспользованным на 100%. Если подгузник не менять каждый раз при загрязнении каловыми массами, риск развития инфекции мочевыводящих путей значительно повышается.

Рис.16. Специальный впитывающий вкладыш для использования с подгузником
При размещении в основном подгузнике вкладыша после акта дефекации достаточно будет убрать его, провести все необходимые гигиенические процедуры и дальше использовать тот же подгузник.
Важно помнить, что вкладыш не имеет изолирующего слоя, поэтому его нельзя использовать как самостоятельное изделие (Рис 16).
Ниже вы можете посмотреть видеоролик АНО "Мастерская забота", в котором специалисты по уходу наглядно покажут и расскажут, чем разные типы впитывающего белья отличаются друг от друга.
Пройдите тест "Что вы знаете о подгузниках для взрослых?" , чтобы проверить свои знания об уходе и понять, все ли вы делаете правильно.
Вам может быть интересно:
Интимная гигиена тяжелобольного человека. Как правильно мыть половые органы, как предотвратить инфекции, выбрать средства по уходу и избежать неловкости и смущения.
Как организовать туалет для лежачего больного. Рассказываем, как сделать этот интимный процесс комфортным и безопасным.
Средства по уходу за кожей больного человека: как выбрать? Помогаем разобраться в многообразии пенок, сухих шампуней, кремов и лосьонов для гигиены, в том числе в особых случаях — при пролежнях, установленной стоме, недержании мочи и кала.
Использованные в статье изображения предоставлены официальным представителем производителя изделий Seni.
Вульвит – гинекологическое заболевание, которое проявляется в виде воспаления внешних половых органов женщины.

Не застрахованы от развития воспалительного процесса и беременные. Однако в этот период к общепровоцирующим факторам возникновения вульвита добавляются еще и аллергия беременных, изменение гормонального фона и микрофлоры влагалища, стрессовые состояния. В период вынашивания ребенка иммунная защита будущей мамочки ослаблена, в результате чего могут прогрессировать инфекционные, воспалительные заболевания, в том числе и вульвит.
Вульвит во время беременности, особенно на ранних сроках, опасен возможностью выкидыша, а также заражения плода. Связано это с ослаблением организма женщины, который не способен в полную силу противостоять хроническим патологиям и инфекционным процессам. Зачастую вульвит при беременности вызывают следующие возбудители: кишечная палочка, венерические микроорганизмы (трихомонады, кандида, стафилококки и т. д.), туберкулезная палочка (очень редко).
Симптоматика вульвита у беременных
Клинические симптомы вульвита у будущей мамочки аналогичны проявлениям инфекционных болезней половых органов. Как правило, женщина ощущает такие дискомфортные проявления в области мочеполовых органов:
Зуд и жжение, которые особенно неприятны в процессе занятия сексом, ходьбы, мочеиспускания. Этот дискомфорт заставляет женщин расчесывать кожу в области промежности, в результате чего возникают язвы и натертости;
Покраснение и отекание половых губ также сопровождает данную болезнь. В хронических и запущенных случаях отечность и гиперемия может распространяться по всей внутренней поверхности промежности, в том числе и на анальное отверстие;
Интенсифицируются выделения из влагалища, при этом они имеют вид, характерный для молочницы (творожистая структура, неприятный запах) или отличаются гнилостной природой;
Появляется специфическая пленка беловатого оттенка, которая может располагаться в области малых половых губ (на начальной стадии) и вплоть до ануса (хроническая стадия).
В особо запущенных случаях вульвит может сопровождаться воспалением лимфатических узлов в паху и повышением температуры тела.
Лечение вульвита при беременности

Как известно, во время вынашивания малыша врачи не рекомендуют принимать лекарственные средства, поскольку их влияние на здоровье будущего ребенка непредсказуемо. Однако, воспалительный процесс в половой системе женщины это еще больший риск и для матери, и для ребенка. Поэтому лечение вульвита при беременности – обязательное медицинское мероприятие.
Поставить диагноз «вульвит» может только гинеколог после медицинского осмотра на кресле и исследования мазка, взятого из влагалища. Вульвит у беременных следует начинать лечить незамедлительно для того, чтобы избежать перерастания в хроническую форму, пагубного влияния на развитие и здоровье ребенка.
Лечение вульвита у беременных осуществляется на протяжении всего срока вынашивания ребенка и имеет, по сути, сдерживающий характер. Связано это именно с тем, что большинство эффективных против вульвита медикаментов антибактериального действия, запрещены к приему в период беременности.
Кроме лекарственных препаратов для лечения вульвита у беременных используют лечебные ванночки (с настоями ромашки, календулы, зверобоя), мази, крема, вагинальные свечи, присыпки, обладающие противовоспалительным и антибактериальным эффектом. Также терапия вульвита у беременных требует приема витаминных комплексов и проведения оздоровительных мероприятий, направленных на восстановление иммунитета. Характер терапии воспалительного процесса в половых органах зависит от его тяжести, стадии развития, срока беременности, типа возбудителя.
Получить консультацию, пройти диагностику и получить рекомендации по лечению вульвита у квалифицированных врачей, можно записавшись на прием в медицинский центр НЕОМЕД.
Читайте также:

