Чем лечить трофические изменения кожи при варикозе
Обновлено: 27.04.2024
Современная флебология переживает период, когда позади остались попытки радикального излечения хронических заболеваний вен нижних конечностей с помощью хирургических методов. Оперативное вмешательство — ответственный, важный, но короткий эпизод в лечении хронической венозной недостаточности, а многие пациенты с проявлениями недостаточности венозного оттока вообще не нуждаются в хирургическом вмешательстве. Исследования этиологии и патогенеза венозной гипертензии в системе нижней полой вены, а также накопленный клинический опыт свидетельствуют о необходимости комплексного подхода в лечении этой патологии.
Компрессионное лечение, без сомнения, можно назвать древнейшим видом терапии хронической венозной недостаточности нижних конечностей. Свидетельства о применении компрессионного бандажа можно найти на древнеегипетских папирусах и в китайских трактатах. Локальную компрессию с помощью специальных губок для лечения трофических язв применял Гиппократ. С этой же целью Авиценна использовал тугие повязки, смоченные вином.
Компрессионная терапия является единственным методом лечения, дошедшим до нас практически в неизмененном виде. В настоящее время неоспоримым фактом является то, что без компрессии не может быть успешно реализован ни один из известных методов лечения заболеваний вен нижних конечностей. Более того, компрессионное лечение является единственным патогенетически обоснованным, безопасным и практически не имеющим противопоказаний методом.
Эффект компрессионного лечения определяется следующими основными механизмами. Бандаж приводит к ликвидации относительной клапанной недостаточности и возрастанию скорости венозного кровотока. По данным R. Stemmer уменьшение диаметра вены в 2 раза приводит к увеличению скорости кровотока в 5 раз. В горизонтальном положении компрессия усиливает прямой ток по несостоятельным венам и снижает рефлюкс. Этот эффект в большей степени обусловлен гидравлическими закономерностями, чем тем обстоятельством, что клапаны вен восстанавливают состоятельность в связи со сближением створок. Однако это не единственное звено воздействия эластической компрессии на венозный отток. Повышение тканевого давления ведет к увеличению резорбции жидкости в венозном отделе капиллярной сети и снижению фильтрации в артериальном. Но этот механизм реализуется лишь при компрессии бандажа выше 30 мм рт. ст.
Компрессия межмышечных венозных сплетений и перфорантных вен снижает патологическую венозную «емкость» и существенно увеличивает пропульсивную способность основного фактора венозного возврата — мышечно-венозной помпы голени.
И еще один аспект: сокращение мышц в ограниченном объеме приводит к интенсивной выработке тканевого активатора плазминогена и увеличению фибринолитической активности крови.
Показания к компрессионному лечению. Бесспорно, любое проявление хронической венозной недостаточности нижних конечностей является показанием к применению эластической компрессии. В тоже время в литературе нет четких рекомендаций относительно длительности применения этого вида лечения при различных формах нарушений венозного оттока. Наиболее часто выделяют ограниченный и длительный сроки использования компрессионного лечения. Показаниями к применению эластической компрессии на ограниченный промежуток времени считаются: хирургическое или инъекционное лечение варикозной болезни, профилактика хронической венозной недостаточности во время беременности, профилактика острого венозного тромбоза после абдоминальных, ортопедических и других видов хирургических операций. Компрессионное лечение на длительный срок назначается при посттромботической болезни, врожденных аномалиях венозной системы, хронической лимфовенозной недостаточности.
На наш взгляд такое деление настолько условно, что его вряд ли можно использовать в повседневной клинической практике. Исходя из этиологии и патогенеза большинства заболеваний вен нижних конечностей (варикозная болезнь, посттромботическая болезнь, венозные дисплазии и др.) ведущим фактором в развитии венозной недостаточности являются изменения венозной стенки, которые в настоящее время еще не поддаются радикальному излечению. Поэтому в большинстве случаев эластическая компрессия должна назначаться пожизненно. Изменяться могут средства компрессионного лечения и степень компрессии, однако, полное прекращение использования эластического бандажа не является патогенетически обоснованным. Эластическая компрессия на ограниченный промежуток времени должна применяться для профилактики развития венозной недостаточности во время беременности и с целью предупреждения тромбоэмболических осложнений.
Противопоказаниями к применению эластической компрессии служат облитерирующие заболевания артерий нижних конечностей, декомпенсированная сердечная недостаточность.
Среди всех видов эластических компрессионных изделий можно выделить две основные группы — эластичные бинты и медицинский трикотаж.
Медицинские эластичные бинты разделяют на изделия с короткой (удлинение бинта менее 70 % от исходного состояния), средней (70-140 %) и длинной (более 140 %) растяжимостью. Тип бинтов, из которых формируют компрессионную повязку, определяет ее действие. Для стандартизации подхода к компрессионному действию бандажа введены следующие параметры: давление покоя — создаваемое компрессионным бандажом во время мышечной релаксации и рабочее давление — создаваемое при мышечном сокращении.
Бинты длинной растяжимости – это бинты с низким рабочим давлением и высоким давлением покоя. Бандаж из них высокоэффективен для предупреждения послеоперационных кровотечений и гематом в ближайшем периоде после венэктомии, а также для профилактики и лечения острого тромбоза глубоких вен у пациентов, находящихся на постельном режиме. Бинты длинной растяжимости малоэффективны при хронической патологии, когда наибольшую нагрузку объемом и давлением венозное русло испытывает в вертикальном положении больного и во время ходьбы. При этом постоянно чередуются фазы расслабления и сокращения мышц. Поэтому для достижения лечебного эффекта эластического бандажа необходимы бинты, создающие высокое рабочее давление при низком давлении покоя. Этому требованию удовлетворяют бинты короткой растяжимости.
Бинты средней степени растяжимости используют для создания адекватной компрессии после пункционной или катетерной склеротерапии, а также при острых глубоких венозных тромбозах с момента начала активизации пациентов.
Эффективность компрессионного бандажа определяется не только правильным подбором бинтов, но и непременным соблюдением техники формирования повязки, которой зачастую не следуют даже специалисты. Компрессионный бандаж накладывается в горизонтальном положении тела при тыльном сгибании стопы и начинается от проксимальных суставов пальцев стопы, обязательно захватывая пятку. Натяжение бинта и, соответственно, создаваемое им давление должно плавно снижаться в проксимальном направлении. При этом рулон бинта раскручивают наружу в непосредственной близости от кожи. Бинт должен следовать форме конечности, для чего туры бинта должны идти в восходящем и нисходящем направлениях, при этом каждый тур бинта должен перекрывать предыдущий на 50-70% (рис. 1).

Рис. 1. Формирование компрессионной повязки с помощью эластичного бинта
Одним из основных принципов, которым следует руководствоваться при наложении эластического бандажа с помощью бинтов, является моделирование цилиндрического профиля конечности. С этой целью используются специальные латексные или поролоновые подушечки, накладываемые на места естественных впадин на нижней конечности.
Признаком того, что эластический бандаж наложен правильно, является легкое посинение кончиков пальцев, которое исчезает при начале движения. Признаком неправильного формирования бандажа является выраженный отек в дистальных отделах конечности после снятия повязки.
Компрессионная повязка с помощью эластичных бинтов может меняться ежедневно или накладываться на более длительный срок (1-3 недели). В первом случае бандаж накладывают утром до подъема с постели и снимают перед сном. Бессменное ношение компрессионной повязки в течение нескольких дней или недель требуется, как правило, при наличии трофической язвы нижней конечности в стадии грануляции или эпителизации. Такие повязки состоят из нескольких слоев. На трофическую язву накладывают топическое лекарственное средство и покрывают слоем хлопчатобумажного бинта, а затем накладывают эластичный бинт.
Применение эластических бинтов для компрессионного лечения не лишено ряда недостатков: необходимость обучения пациентов правильному наложению бандажа, что далеко не всегда удается по тем или иным причинам, трудность достижения адекватной компрессии на бедре, нарушение температурного и водного баланса кожи, низкие эстетические свойства бинтовых повязок и необходимость ношения широкой обуви.
Другими представителями средств компрессионного лечения являются трикотажные изделия — чулки, гольфы, колготы.
Современный медицинский компрессионный трикотаж это высокотехнологичные, высококачественные медицинские изделия. Они выпускаются крупными фирмами изготовителями с использованием натуральных (хлопок, каучук) и синтетических (эластан) материалов. При их изготовлении используется специальная бесшовная вязка с переплетением петель из эластичных, текстильных нитей со стержневой нитью, обеспечивающей давление. Эффект физиологического распределения давления обеспечивает специальная техника вязания, при которой промежуток между стержневыми нитями увеличивается за счет укрупнения петель. Готовые изделия проходят контроль длины, внешнего вида, тест на распределение давления.
Среди компрессионного трикотажа выделяют изделия профилактического и лечебного действия. Профилактические средства создают давление на уровне лодыжек менее 18 мм рт. ст. и применяются в группах риска развития варикозной болезни — у беременных, при семейном анамнезе заболевания, у лиц, работа которых связана с длительным пребыванием в положении стоя, а также с целью профилактики тромбоэмболических осложнений после хирургических вмешательств.
Лечебные чулки, гольфы и колготы, в зависимости от величины развиваемого над лодыжками давления, делятся на 4 компрессионных класса. Ношение трикотажа 1-го компрессионного класса (18,4 -21,2 мм рт. ст.) рекомендуется при ретикулярном варикозе и телеангиэктазиях, функциональных нарушениях венозного оттока (синдром «тяжелых» ног, флебопатии беременных). Показаниями к использованию изделий 2-го компрессионного класса (25,1-32,1 мм рт. ст.) является, прежде всего, варикозная болезнь, в т.ч. у беременных и при эпителизирующихся трофических язвах. Помимо этого, трикотаж 2-го класса можно использовать после флебэктомии или склеротерапии.
При посттромбофлебитической болезни, флебодисплазиях, острых тромбозах поверхностных и глубоких вен, при лимфедеме следует рекомендовать медицинский трикотаж 3-го компрессионного класса (36,4 -46,5 мм рт. ст.). Показания к назначению 4-го класса компрессии (более 59 мм рт. ст.) — слоновость, тяжелые формы флебодисплазий (рис.2).
Безусловно, необходимо согласиться с рекомендациями многих авторов, что при невозможности ношения изделий с высокими степенями компрессии нужно рекомендовать пациенту использовать трикотаж с меньшим давлением, а не отказываться от его применения.

Рис.2. Показания к применению медицинского компрессионного трикотажа различных степеней компрессии
Отличительной чертой медицинского компрессионного трикотажа является его подбор по индивидуальным размерам пациентам (рис.3).


Рис. 3. Индивидуальный подбор медицинского компрессионного трикотажа.
Количество точек измерения зависит от вида изделия (гольфы, чулки, колготы). Выбор вида медицинского трикотажа должен осуществлять врач, основываясь на особенностях нарушения венозной гемодинамики при том или ином заболевании. Так при начальных стадиях варикозной болезни с отсутствием вертикального патологического рефлюкса и наличием сброса крови по перфорантным венам достаточно ношения компрессионных гольфов. Наличие несостоятельности клапанов ствола большой подкожной вены требует применения чулок или колгот.
При использовании компрессионного трикотажа отсутствует необходимость моделирования цилиндрического профиля с достаточным давлением в определенных сегментах конечности, благодаря чему пациент может сам накладывать компрессионный бандаж, избегая ошибок, которые допускают больные, самостоятельно применяя эластические бинты.
Нельзя не сказать о неоспоримо более высоких эстетических качествах современного компрессионного трикотажа. Так декорированные лечебные изделия из синтетических волокон практически не отличаются от повседневного трикотажа.
В ряде случаев наиболее оптимальным является разумное сочетание различных видов компрессии.
Таким образом, профессиональное дифференцированное использование современных методов и средств компрессионного лечения обеспечивает эффективную профилактику и лечение различных форм хронической венозной недостаточности вен нижних конечностей, являясь незаменимым компонентом лечения заболеваний вен.
На протяжении длительного времени консервативное лечение применялось в основном в качестве предоперационной подготовки и послеоперационной реабилитации больных с декомпенсированными формами хронической венозной недостаточности. Использование его в качестве самостоятельного вида лечения вызывало у врачей чувство неудовлетворенности и скепсис главным образом из-за отсутствия эффективных лекарственных средств. В последнее десятилетие произошел в буквальном смысле слова переворот в отношении использования фармакотерапии при хронической венозной недостаточности нижних конечностей. Ситуация в корне изменилась с внедрением в клиническую практику нового поколения флеботропных препаратов, обладающих поливалентным механизмом действия. Значение медикаментозного лечения трудно переоценить учитывая, что лишь небольшая часть больных (около 10%) с симптомами хронической венозной недостаточности нижних конечностей нуждается в хирургическом пособии. У остальных пациентов консервативная терапия является основным видом лечебного воздействия.
Фармакотерапия при ХВН преследует несколько целей (рис.5).

Рис. 5 Цели медикаментозной терапии ХВН
Основные патогенетические звенья ХВН в упрощенном виде можно представить следующим образом.
Вследствие патологического веновенозного рефлюкса, обусловленного недостаточностью клапанного аппарата, происходит застой крови и повышение венозного давления в венозном русле нижних конечностей. Постепенно увеличивается проницаемость капилляров, развивается отек тканей. Повышенное венозное давление приводит к усиленной адгезии лейкоцитов к эндотелию капилляров, их последующей активации и миграции в ткани. При этом активизируются метаболические процессы, обусловливающие кислородзависимую и кислороднезависимую биоцидность нейтрофильных лейкоцитов. Из гранул лейкоцитов высвобождаются катионные белки, возникают реакции с освобождением свободных радикалов кислорода, которые вызывают повреждение эндотелия капилляров с развитием значительных нарушений в системе микроциркуляции. Заключительным результатом вышеуказанной патогенетической цепи является развитие целлюлита, дерматита и образование трофической язвы.
В соответствии с особенностями патогенеза ХВН с помощью фармакотерапии необходимо решить ряд задач (рис.6).

Рис. 6. Задачи медикаментозной терапии ХВН.
Лекарственные средства, используемые в лечение заболеваний вен нижних конечностей можно разделить на средства системной терапии и топические лекарственные средства (рис.7).

Варикозное расширение вен – это патологическое состояние, приводящее к изменению их ширины и длины. Нарушается кровоток, клапаны перестают работать правильно. Появляется заболевания в результате патологий стенок вен.
Трофические изменения кожи при варикозе не редкость, но появляются они, как правило, только в запущенном состоянии. Для скорейшего выздоровления рекомендуется сочетать методы традиционной и народной медицины в лечении.
Причины развития варикоза
Существует много причин способных привести к варикозному расширению вен, выделить среди них можно следующее:
- Пребывание длительное время в положении стоя. На ноги оказывается большое давление, в случае специфических условий, когда людям приходится много времени проводить в таком положении, развитие варикоза избежать вряд ли удастся. Усугубить этот фактор может и ожирение – в этом случае на ноги оказывается еще большее давление.
- Наследственная предрасположенность. Если у обоих родителей было диагностировано подобное заболевание, с вероятностью 70% и выше ребенок унаследует патологию.
- Ведение малоподвижного образа жизни. В данное время это самая частая причина развития заболевания. Многие флебологи утверждают, что это так называемый компьютерный варикоз. Те люди, что длительное время проводят в положении сидя, в несколько раз чаще сталкиваются с варикозом.
- Нарушения в гормональном фоне. У женщин причина встречается чаще, нежели у мужчин. Все дело в том, что в их организме часто вырабатывается недостаточное количество эстрогена, а вот желтые тела наоборот продуцируют в удвоенном количестве. Именно они способствуют ослаблению мышечной ткани, тонус сосудов ослабевает.
- Отток крови по венам нарушается. Произойти это может по механическим причинам – образуется препятствие, в результате кровь не двигается полноценно. Это может быть опухоль, тромб или еще что-то.
Стать причиной развития заболевания может образ жизни человека. Алкоголь, курение, наркотики, все это влияет на тонус сосудов. В любом случае только врач может определить причину развития недуга и назначить соответствующее лечение.

Симптомы варикоза
На начальной стадии развития варикозного расширения вен практически нет никаких симптомов, именно поэтому многие обращаются за помощью поздно.
Для предупреждения дальнейшего развития заболевания и во избежание осложнений, следует знать основные признаки которые могут присутствовать:
- В конце рабочего дня ноги отекают. Обувь может становиться тесной, после полноценного отдыха, обычно это происходит к утру, симптом исчезает.
- Еще один характерный симптом для варикоза – ощущение пушечного ядра, что приковано кандалами к ноге. Появляется чувство распирания в икроножных мышцах, особенно после долгого пребывания на ногах или после проведенного времени за компьютером. Если хорошо отдохнуть и размяться, то уже на следующий день симптом исчезнет.
- Появляются так называемые жаркие ощущения в ногах, а точнее в икрах. Вены становятся сильно заметными.
- Еще одно предупреждение, указывающее на то, что происходит что-то не ладное – судороги ног в ночное время суток.
- Под кожей ног появляются сосудистые вкрапления в виде сосудистых звездочек, сначала они еле заметны, однако спустя некоторое время начинают просвечиваться.
Если не обратить внимание на все эти симптомы, и не начать лечение, начнут появляться многочисленные осложнения.

Диагностика
Если мужчина или женщина видит хотя бы один симптом, что перечислен выше, необходимо обратиться за консультацией к флебологу. Именно этот специалист занимается лечением и обследованием подобных проблем.

Для того чтобы не допустить осложнений, оттягивать с визитом к врачу ни в коем случае нельзя. Прогноз зависит только от того, насколько вовремя будут предприняты терапевтические мероприятия.
Начинается диагностика с того, что врач осматривает пациента, пораженный участок пальпируется. Следующий этап – инструментальное обследование. Как показывает практика, дается направление на ультразвуковую допплерографию.
В качестве дополнения могут сдаваться анализы. После поставленного диагноза назначается соответствующее лечение. Заниматься самолечением в этом случае запрещается.

Трофические изменения кожи
На фоне нарушенного кровообращения в нижних конечностях возможно развитие трофических изменений, течение их хроническое. Даже после пройденного оперативного лечения внешние признаки могут оставаться. Ниже мы рассмотрим основные такие нарушения.
На видео в этой статье более подробно рассказывается о том, какие нарушения могут быть.
Липодерматосклероз
Из-за постоянных отеков нарушается процесс клеточного питания. Из-за нарушения венозного оттока начинает повышаться давление в сосудах.
Плазмы и клетки, то есть составляющие крови, способны проходить через стенки капилляров, локализуясь в подкожном жировом слое кожи. Все компоненты разрушаются, развивается хронический воспалительный процесс, все это приводит к трофике.
Гиперпигментация
Чаще всего трофические изменения образуются в нижней части голени, а также внутри лодыжки. Кожа становится менее чувствительной, цвет становится темным, оттенок может быть коричневым.

Экзема
Кожные экземы при варикозе это вовсе не редкость. После того как кровь застаивается, местный иммунитет с трудом борется с патогенной микрофлорой, которая есть на коже. В месте воспалительного процесса размножаются возбудители инфекции.

Иммунитет на раздражитель отвечает аллергической реакцией. В том месте, где появляется экзема, кожа зудится, отделяются маленькие пленки, появляются раны, будто ссадины. Качество жизни пациента снижается.
Атрофия кожи
Пигментированная кожа спустя некоторое время начнет светлеть, но это вовсе не говорит о том, что наступило выздоровление. Наоборот, это следующая стадия разрушения клеточного питания – белая атрофия. Кожа становится плотнее, образуются участки в виде ямок. Ноги в этом месте могут уменьшаться в объеме.
Дерматит

Варикозный дерматит — это хронический воспалительный процесс, возникающий из-за недостаточного кровообращения. Появляются участки с чешуйками, кожа атрофируется. Избыточный вес человека может усугубить ситуацию. Повлиять на это также могут вредные привычки или ношение неудобной обуви.
Трофические язвы
Течение хронические, в течение длительного времени они не заживают, могут становиться все больше и больше. Периодически раны могут заживать, однако спустя время открываются снова. Расчёсывать их опасно, так как может присоединиться инфекция.
Методы лечения варикоза
На ранних стадиях заболевания редко используются малоинвазивные методы, именно поэтому в основу терапии входят лекарственные препараты. Для того чтобы улучшить состояние вен рекомендуется применять лекарства из нескольких групп: венотоники и ангиопротекторы.

Медикаментами можно снять неприятные симптомы – боль, отечность, воспаление, усталость. Удастся повысить эластичность сосудов, кровь станет более жидкой, не начнут образовываться тромбы.
Препараты, для лечения могут назначаться следующие:
Важно! Назначать препараты может только врач, самостоятельное лечение может привести к ухудшению состояния.
Гирудотерапия
Для того чтобы устранить заболевание на ранней стадии без операции может применяться гирудотерапия, то есть лечение пиявками. В их слюне есть гирудин, после укуса он попадает в кровь. Показатели вязкости уменьшаются, предупреждается развитие тромбоза.

Назначаться процедура может исключительно врачом, противопоказания к ее использованию могут быть следующими:
- беременность у женщин;
- аллергия на секрет выделяемый пиявками;
- истощение организма;
- заболевания крови.
Помимо этого нельзя проводить процедуру при воспалительных заболеваниях, развивающихся на поверхности кожи.
Малоинвазивные процедуры для лечения
Это эффективные процедуры, оперативного вмешательства не требуют, пациенты не находятся в стационаре и не проходят длительный реабилитационный период. Такие методы малотравматичны, а также безболезненны. Перед проведением пациентам ставится местный наркоз.
Склеротерапия
Посредством инъекции вводится склерозант в вену. Активное вещество позволяет перекрыть поврежденный участок, кровь начнет двигаться по кровеносной системе и не будет попадать в закупоренное место.
Спустя некоторое время патологическая вена рассосется самостоятельно. Склеротерапия – это основной метод лечения варикоза, контролируется он ультразвуком.

Пациентам, после проведения процедуры, рекомендуется в течение получаса походить в компрессионном белье. Для того чтобы закрепить полученный результат от лечения белье следует носить еще месяц.
Лазерная абляция

В пораженную вену вводится световод, располагается он вдоль нее. Лазерный луч включается и ведется обратно, под его воздействием происходит сворачивание крови. Стенки сосудов прижигаются, они слипаются, а все потому, что пораженный участок закупоривается.
Радиочастотная абляция
Это самая не травматичная методика, применяемая для лечения. Проводить ее можно на любых венах не зависимо от того какой диаметр они имеют. Ставится местная анестезия, сам ход операции контролируется ультразвуком.
Делается нужный прокол в вене, после чего туда вводится радиочастотный катетер. Затем вводится анестетик, окружающие ткани будут защищены от действия радиоволн. Реабилитационный период длится не более двух недель уже через это время пациент может вернуться к полноценному образу жизни.
Микрофлебэктомия
С помощью специальных крючков врач устранит пораженную вену. Вводятся крючки под местной анестезией, разрез небольшой, не превышает одного миллиметра. После пройденного лечения реабилитационный период занимает всего несколько дней, после этого человек может приступить к работе.

Могут остаться синяки, но через 3-4 недели они самостоятельно рассосутся. Первые несколько недель рекомендуется носить компрессионный трикотаж, для того чтобы закрепить результат. Главное преимущество процедуры заключается в том, что пораженная вена полностью удаляется.
Флебэктомия
Процедура чаще проводится под спинальной анестезией. После операции несколько дней пациент должен находиться в стационаре.
Показания к проведению процедуры следующие:
- выраженный нарушенный кровоток;
- осложнения варикоза в виде трофических язв и прочее.
Через небольшой разрез вводится зонд. Расширенный участок вены удаляется, вытягивать его следует механическим способом. Разрез после удаления необходимо зашить. Длительность процедуры не более двух часов.
Профилактика

Для того чтобы защитить себя от развития такого заболевания следует соблюдать целый комплекс мер.
Выделить среди них можно следующее:
- рекомендуется чередовать отдых и труд;
- находиться длительное время в положении сидя нельзя, также не рекомендуется скрещивать ноги это будет способствовать нарушению кровообращения;
- при вынужденном положении сидя старайтесь как можно чаще менять позы;
- носить сдавливающие тело вещи не рекомендуется;
- женщинам не следует надевать обувь с высокими каблуками, если это нужно, проводит времени в ней нужно как можно меньше;
- каждый день совершайте пешие прогулки;
- следите за своим питанием, кушайте как можно больше продуктов насыщенных витаминами и полезными веществами.
Тонкая кожа при варикозе может стать причиной многих осложнений. Помните, что воспалительный процесс, появляющийся при варикозе, может развиваться годами. Если изменения не будут замечены вовремя, а лечение будет отсутствовать, избежать осложнений не удастся.
Частые вопросы к врачу
Осложнения от варикоза
Моему брату был поставлен диагноз варикоз, уже заметны набухшие вены. До сегодняшнего дня он не занимался лечением, скажите, к чему это может привести?
Если стали заметны вены, то вероятнее всего брату может грозить операция. Какой именно ее вид будет применяться, зависит от того, что покажут результаты обследования.
Что такое хроническая венозная недостаточность? Причины возникновения, диагностику и методы лечения разберем в статье доктора Хитарьяна Александра Георгиевича, флеболога со стажем в 31 год.
Над статьей доктора Хитарьяна Александра Георгиевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Хроническая венозная недостаточность (ХВН) — патология, возникающая вследствие нарушений венозного оттока крови в нижних конечностях. Она является одной из самых часто встречаемых болезней, относящаяся к сосудистой системе.
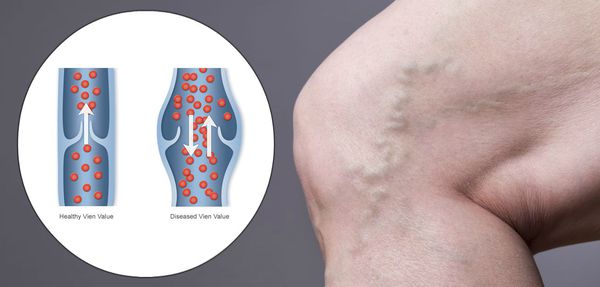
ХВН затрагивает больше женскую половину населения, нежели мужскую. [1] [2] У четверти жителей развитых стран мира можно выявить данное состояние.
Зачастую ХВН путают с варикозным расширением вен нижних конечностей, что является заблуждением. ХВН может существовать и без видимых проявлений расширения вен.
Наследственность, избыточный вес, гиподинамия, ранее перенесённые заболевания сосудистой системы (тромбофлебит или же тромбоз), нарушения гормонального фона и повышенное внутрибрюшное давление, могут являться причинами нарушения оттока крови в нижних конечностях.
У женщин развитие заболевания чаще начинается в период беременности и родов. Во время беременности уровень прогестерона и эстрогена значительно возрастает. Они ослабляют стенки вен. Кроме гормональных изменений, прогрессирование ХВН может быть связано со смещением венозных сосудов в малом тазу, а также с увеличивающейся маткой. Ухудшение состояния венозных стенок может быть связано с изменением давления в венах, при схватках во время родов. Высокий эстрогеновый фон, напряжение стенок вен во время родов являются основными виновниками возникновения заболевания. [7]
Частые и продолжительные статические нагрузки, подъём тяжестей приводят к началу заболевания и его прогрессированию. Пациенты считают нормальным клинические проявления ХВН, связывают их с утомлением и недостаточной физической активностью. К сожалению, больные несвоевременно обращаются к специалистам при первых симптомах заболевания. Наиболее часто ХВН подвержены спортсмены, люди с избыточной массой тела, беременные женщины.
Недооценка серьезности недуга приводит, как правило, к тяжёлым последствиям: расширение вен, их воспаление, тромбообразование, образование трофических язв на нижних конечностях (частые осложнения ХВН). [2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы хронической венозной недостаточности
Клинические признаки ХВН многообразны и не зависят от прогрессирования заболевания.
Начальная стадия проявляется одним или сразу комплексом симптомов. Поводом для обращения к специалисту может стать лишь косметический дефект «звездочки» (телеангиэктазии — ТАЭ), а также появление дискомфорта, тяжести в ногах, усиливающейся при длительном пребывании на ногах. Значительно реже могут встречаться спазмы мышц и раздражения кожных покровов, которые могут проявляться в разной степени. Варикозно-расширенных вен может и не быть, но, как правило, при обследовании выявляются признаки поражения внутрикожных вен. [5]
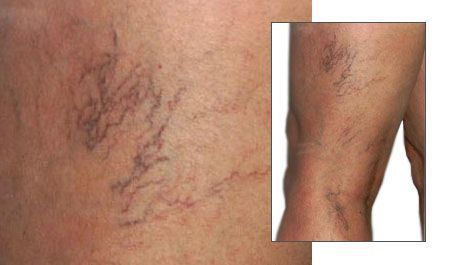
В основном проявление и протекание ХВН сводятся к следующим жалобам:
- появление «звездочек», усиление к концу дня отёчности стоп и голеней;
- мышечные спазмы и ощущение бегающих мурашек;
- понижение температуры и нарушение чувствительности ног;
- появление пигментации на голенях;
- дискомфорт и усталость нижних конечностей.
По мере развития беременности у женщин начинает возрастать степень встречаемости названых признаков. Их появление сокращается в течение недели после рождения ребенка. [7]
Нередко люди с ХВН жалуются на ощущение тепла в ногах, появление зуда, жжения и чувства тяжести. Чаще всего интенсивность симптоматики ХВН усиливается ко второй половине дня или в связи с повышением температуры воздуха.
Возникновение болей в нижних конечностях обусловлено нарушением работы клапанов, приводящего к переходу тока крови из глубоких вен в поверхностные. Вследствие повышения давления в поверхностных венах происходит постепенное нарастание боли, возникает отёчность, сухость и гиперпигментация кожи. [6] Выраженные трофические нарушения могут вызвать открытие язв.
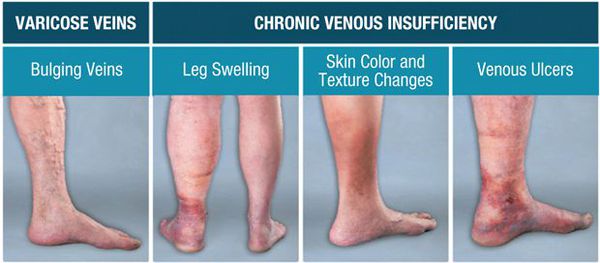
При болезненности вен и покраснении над ними кожи в период протекания симптоматики ХВН существует риск, что они могут предшествовать тромбообразованию вен в нижних конечностях.
Патогенез хронической венозной недостаточности
Патогенез ХВН очень специфичен. У здорового человека отток крови происходит через глубокие вены голени. Благодаря совместной работе постоянно сокращающейся и расслабляющейся скелетной мускулатуры и клапанного аппарата кровь направляется к сердцу, где она насыщается кислородом. В процессе этой работы гладкая скелетная мускулатура усиливает давление на вены, а клапанная система, которая состоит из смыкающихся створок, не позволяет крови поддастся силе тяжести.
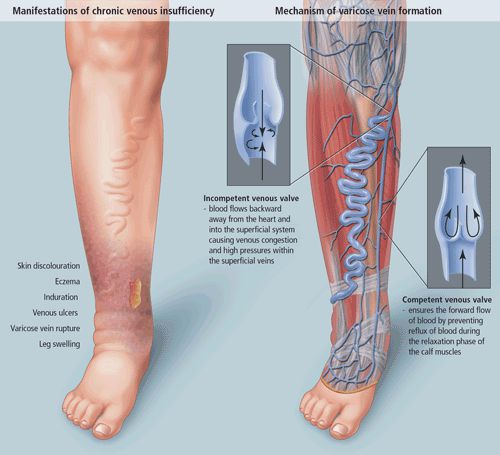
Из-за длительно существующих факторов риска возникает венозная гипертензия, происходит расширение и выпячивание стенки вен. Створки клапанов расходятся и не могут препятствовать патологическому оттоку крови. Увеличенный объём крови сильнее давит на стенку вены, поэтому вена расширяется. Если не начать лечение, вена продолжит расширяться. Стенки сосудов начнут стремительно терять свою эластичность, их проницаемость увеличится. Через стенки в окружающие ткани будут выходить элементы крови, плазма. Таким образом возникает отёк тканей, что еще больше обедняет их кислородом. В тканях накапливаются свободные радикалы, медиаторы воспаления, запускается механизм активации лейкоцитов. Это нарушает питание и обмен веществ тканей. Конечным итогом становится образование «венозных» трофических язв, что существенно снижает качество жизни пациента. [4] [6]
Классификация и стадии развития хронической венозной недостаточности
По клиническим признакам выделяют следующие стадии ХВН:
- 0 стадия — косметический дефект, появление ТАЭ, которая не вызывает никаких клинических проявлений;
- I стадия — отечность голеней и стоп, усиливающаяся ближе к вечеру;
- II стадия — боль по ходу варикозно-расширенной вены, нарастающая ночью. При пальпации вены могут быть болезненными;
- III стадия — постоянная отёчность мягких тканей, чувство онемения и похолодания ног, значительно увеличивается болезненность, присоединяются судороги которые так же нарастают ночью;
- IV стадия — кожные изменения, пигментация, венозная экзема, липодерматосклероз (варикозный дерматит);
- V стадия — кожные изменения, указанные выше, и зажившая язва. При данной стадии может начаться кровотечение, вены закупориваются тромбами, возникает тромбофлебит.
- VI стадия — кожные изменения, указанные выше, и активная язва.
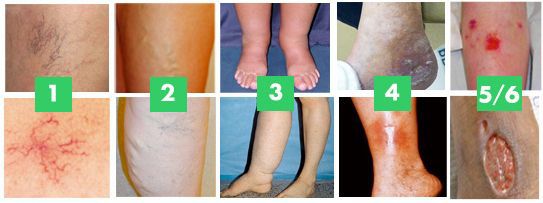
Тромбофлебит можно вылечить только путём хирургического вмешательства. [3] [5]
Осложнения хронической венозной недостаточности
К осложнениям ХВН можно отнести кровотечение из расширенной вены, тромбофлебит и венозную язву. Все эти осложнения возникают на поздних стадиях ХВН при длительном течении заболевания.
Кровотечение из расширенной вены может наступить после травматизации или начаться самопроизвольно. Причиной является нарушение целостности изъязвленных кожных покровов над веной. Как правило, эти вены располагаются в области щиколотки. Эта зона отличается очень высоким давлением в венах, особенно в вертикальном положении тела. Венозная кровь имеет низкую свертываемость, поэтому данные кровотечения при поздней диагностике бывают очень обильными. Неотложная помощь заключается в немедленном переводе больного в горизонтальное положение, конечности придают возвышенное положение и накладывают давящие повязки, если есть возможность выполняется эластичное бинтование. Флебологи могут прошить кровоточащий сосуд или склеить его специальными препаратами. [6]
Трофическая язва развивается в нижней трети голени, в зоне максимальных нарушений кожи. Сначала там появляются коричневые пятна — пигментация. Затем в центре возникают белесоватые уплотнения, напоминающие натёк парафина. Это рассматривается как предъязвенное состояние. Даже малейшая травма этого участка может привести к возникновению дефекта кожи.
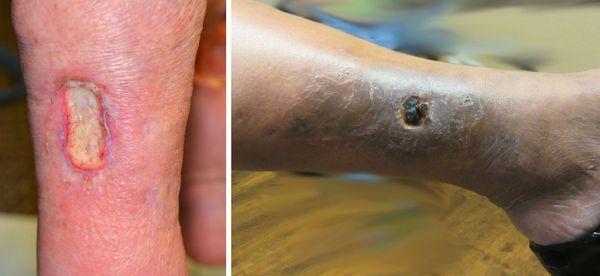
Возникший дефект кожи начинает прогрессивно увеличиваться, вокруг начинается воспаление кожи. Происходит инфицирование язвы. Она начинает мокнуть, тем самым зона воспаления увеличивается. При сохранении причин, вызвавших образование язвы, она возникает вновь и вновь. Поэтому оптимальная тактика лечения — первоочередное устранение причин, вызвавших язву, и профилактику её рецидива. Консервативное лечение заключается в адекватной эластической компрессии, подборе компрессионного трикотажа для пациентов с трофическими язвами, использовании специальных раневых покрытий для различных стадий воспаления трофической язвы. [3]
Диагностика хронической венозной недостаточности
Важно знать, что в лечении любого заболевания главным является выявление его на ранних сроках, тем самым можно предотвратить возможные осложнения, минимизировать затраты и значительно сократить время лечения.
Проведение диагностики ХВН на ранних стадиях способствует ускорению лечения. При диагностике важно определить стадию заболевания. После общего клинического осмотра врач проводит дуплексное ангиосканирование вен нижних конечностей, чтобы определить тактику лечения. Дуплексное ангиосканирование поможет оценить состояние исследуемых сосудов, увидеть места их сужений или расширений, а также выявить тромбообразования.
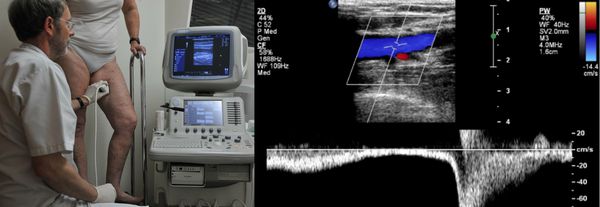
Для самостоятельной диагностики ХВН достаточно просто посмотреть на свои ноги. Такие симптомы, как отёчность, боли и судороги, а также появление на ногах сосудистых сеток и вен, являются «тревожным звонком» для похода к флебологу.
Одним из самых доступных методов диагностики данного заболевания является УЗИ, главным преимуществом которого является многоразовость применения без рисков для здоровья, безболезненность, а также возможность выявить нарушения в текущей работе венозного аппарата. [3]
Для получения лучшего результата обследование рекомендуется проводить во второй половине дня. Поскольку именно после дневной нагрузки на ноги можно провести более точную оценку состояния клапанов, диаметра вен и степени поражённости стенок. На тактику лечения влияет наличие тромба в просвете вен, который приводит к нарушению тока крови и несёт наибольшую угрозу для жизни пациента.
Лечение хронической венозной недостаточности
Способов лечения ХВН достаточно много. В специализированных клиниках основное место занимаю малоинвазивные методы лечения, то есть оперативные вмешательства с минимальным повреждением кожного покрова.
Эндовазальная лазерная коагуляция (ЭВЛК)
В развитых странах помощь с использованием лазерной техники получают до 40% пациентов, страдающих данным заболеванием. При ранней диагностике лечение занимает немного времени и не оставляет следов.Во многих клиниках используется флебологический водяной лазер с длиной волны до 1500 нм, поддерживающий радиальные световоды. Данная технология позволяется закрыть вены любого диаметра через небольшой прокол кожи.
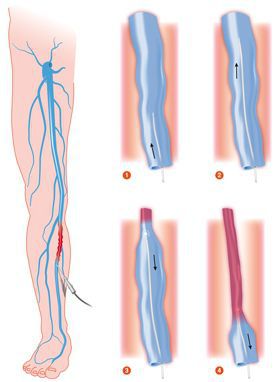
Склеротерапия
Метод склеротерапии основывается на введении склерозанта в просвет поражённого сосуда. Благодаря этому веществу вена заращивается и в дальнейшем исчезает полностью. При более глубоком расположении варикозных вен, применяется методика эхо-склеротерапии. Для более точного внутривенного введения лекарства, процедуру выполняют под контролем УЗИ. С помощью данной методики происходит замещение соединительной тканью, которая исчезает в течение нескольких месяцев. Склеротерапия используется также для устранения наружных косметических проявлений варикоза.
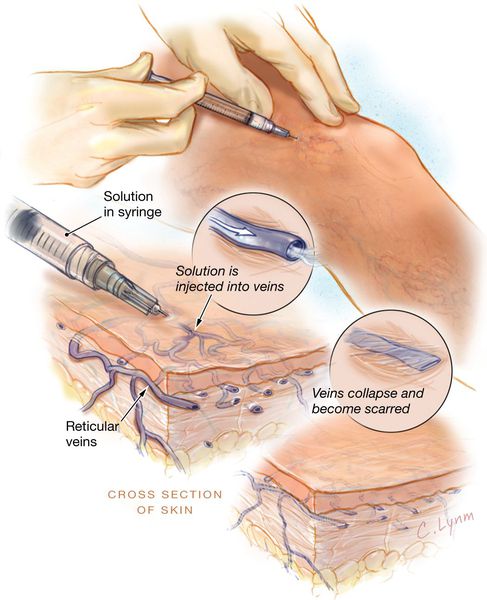
Методика диодной люминесцентной склеротерапии заключается в подсвечивании люминесцентной лампой телеангиоэктазий (до 0,4 мм) или ретикулярных вен (до 2 мм), в просвет которых вводится специальный раствор.
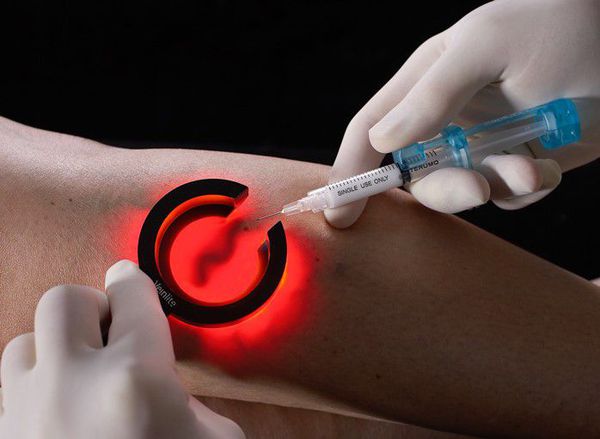
Перспективным направлением в эстетической флебологии является сочетанное применение диодного лазера и склеротерапии — лазерной криотерапии (ClaCS). Данный метод позволяет устранить ретикулярные вены и телеангиоэктазии без особых неприятных ощущений.
Консервативная терапия ХВН заключается в:
- приёме препаратов флеботоников, которые улучшают реологические свойства крови, поддерживают тонус вен;
- устранении факторов появления ХВН (снижение массы тела пациентов, увеличение физической активности и др.);
- ношении компрессионного трикотажа. [4][6]
Пациенту не стоит волноваться о выборе метода лечения, так как флеболог подберёт индивидуальный вариант терапии в зависимости от возраста и вида деятельности пациента, от формы его заболевания и наличия патологий. Обычно при обращении в крупные флебологические центры специалисты для лечения одного пациента одновременно применяют множество методов. Например, для наиболее эффективного и результативного лечения ХВН выполняют лазерную операцию в сочетании с инъекционными способами лечения вен. [4]
Прогноз. Профилактика
Существуют несколько методов, способствующих снижению риска развития патологии и остановке прогрессирования ХВН.
Наибольший положительный эффект даёт увеличение физической активности. Ежедневные пешие прогулки (желательно 2-3 км), спортивная ходьба, бег, плавание, езда на велосипеде повышают венозное давление. Если для вашей работы характерны длительные ортостатические нагрузки, то старайтесь в течение рабочего дня делать 10-15 минутные перерывы, во время которых разминать мышцы ног или же принимать горизонтальное положение, при этом ноги должны быть приподняты.
При ХВН принятие горячих ванн, посещение бани и сауны строго противопоказано, поскольку вызывает увеличение вен, их переполнение и нарушает отток крови.
Снизить риск усиления симптомов ХВН позволяет сокращение времени пребывания на солнце и в солярии, из-за которых снижается мышечный и венозный тонус.
В остановке прогрессирования ХВН немаловажную роль играет постоянный мониторинг массы тела, ведь чем больше вес человека, тем большей нагрузке поддаются сосуды ног. Из рациона питания следует максимально исключить жиры, соль и сахар, все острое и пряное. Употребление пикантных и солёных блюд вызывает задержку жидкости в организме, отложение жира и увеличение веса. Необходимо употреблять как можно больше грубой клетчатки и пищевых волокон.
Женщинам рекомендуется как можно реже ходить в обуви на высоком каблуке (выше 4 см). Из-за высокого каблука мышцы нижних конечностей поддаются непрерывному напряжению, тем самым увеличивая нагрузку на вены. Чтобы восстановить естественный отток крови, ногам нужно давать отдых в течение нескольких минут, снимая обувь каждые 2-3 часа. Помните, что выбирая свободную, устойчивую и удобную обувь, можно избежать возникновения проблем с сосудами.
Людям, входящим в группу риска развития данной патологии, следует носить исключительно свободную одежду и носки без тугой резинки. Для людей, имеющих склонность к ХВН, рекомендуется носить компрессионный трикотаж, подобранный с помощью консультации специалистов-флебологов. [5] [6]

Трофические язвы – осложнение варикозной болезни, поэтому иногда их называют варикозными. Возникают у восьми из десяти пациентов с хронической венозной недостаточностью конечностей. В пересчете на общее население, язвами при варикозе на ногах страдает каждый тысячный человек. В Москве, с населением 12,5 млн человек, варикозные язвы имеются, как минимум у 12 000 жителей (столько жителей в Суздале).
Возникнув однажды, трофическая язва постоянно прогрессирует и без должного лечения приводит к стойкому снижению жизненного комфорта. В запущенных случаях – к инвалидизации и потере конечности.
Причины образования варикозных язв
Основная причина образования язв на ногах при варикозе – нарушение трофики (питания) тканей. Вены не справляются с работой и расширяются под действием избыточного давления крови. Кровь застаивается, ткани недополучают кислород и питательные вещества. Постепенно процесс распространяется, атрофируются нервные волокна, нарушается чувствительность.
Трофические язвы при варикозе делятся на первичные (истинные) и вторичные. Истинные образуются на стенке расширенной вены. Пусковым фактором является разрыв варикозного узла и нарушение целостности кожных покровов.
Вторичные возникают над пораженной веной, там где значительно нарушена трофика тканей. Запустить опасный процесс на ногах может любое повреждение – ссадина, царапина, натертость, ушиб или расчес.
Усугубить положение может малоподвижный образ жизни, длительное сидение, работа «на ногах», частое переохлаждение ног, поднятие тяжестей и даже курение. Осложнения могут появиться и от ношения тесной или узкой обуви.
Стадии развития язвы при варикозе
Варикозная язва конечностей развивается постепенно. Сначала кожа над варикозным узлом меняет окраску на интенсивно розовую, а затем багрово-красную. Позже кожа становится блестящей, гладкой, тонкой и сухой, начинает зудеть и шелушиться. Появляются микротрещины, которые в скором времени трансформируются в эрозии. Без лечения они прогрессируют, разрастаясь вглубь и вширь, постепенно захватывая подкожно-жировую клетчатку, мышцы, сухожилия и даже надкостницу. Язвы при варикозе на ногах выглядят пугающе, склонны к нагноению. Развивающийся инфекционный процесс усугубляет состояние пациента.

Предъязвенная стадия варикоза. При сохранных кожных покровах обнаруживается место с пониженной чувствительностью. Участок кожи над варикозом мало реагирует на боль, холод или тепло, надавливание и уколы. В это же время периодически появляются ощущения покалывания, подергивания (судорог) в области голеней и ступней. Чуть позже часть кожи ноги, там, где варикоз, становится гладкой и блестящей. Это вызвано дальнейшими трофическими расстройствами, отеком подкожно-жировой ткани. При продолжающемся расширении вен давление усиливается, кожа, испытывая сильное напряжение, растягивается, истончается. Пораженный участок сначала бледнеет, затем становится синюшным, а потом краснеет. Пациент испытывает жжение и зуд. На красном фоне можно разглядеть темные точки (это пропотевает экссудат) и некротические бледные пятна.
Стадия образования трофических язв. На месте побелевших пятен, микротравм образуются язвы – эрозии округлой формы с тенденцией к распространению. Они «растут» как вглубь, так и вширь. Могут объединяться и сливаться в общую раневую поверхность. Высок риск присоединения бактериальной инфекции.
Стадия очищения. Язвы на ногах углубляются, приобретают характерную форму с неровными краями. Кожа вокруг них приподнимается за счет отека, становится ярко-багровой, шелушится. Из раневой поверхности отделяется кровянистый экссудат с неприятным запахом. В случае присоединения инфекции выделения становятся гнойными и могут быть очень обильными. Иногда рядом появляются дополнительные дефекты – трофическая язва расползается, поражая соседние участки.
Некротическая стадия. Процесс прогрессирует. Язвы сливаются в одну некротическую зловонную рану. Происходит распространение инфекции, присоединяется общая интоксикация. Повышается температура тела до 39ºС, возникают головная боль, озноб, нарастают вялость и слабость. Некроз захватывает мышцы и кости. Человек при этом испытывает сильнейшую боль. Высока вероятность развития влажной гангрены, что почти всегда заканчивается ампутацией конечности. В противном случае пациенту грозит смерть.
Осложнения возникают при несвоевременной медицинской помощи, в запущенных случаях. К ним относятся:
- гангрена – некроз тканей, который быстро распространяется,
- сепсис – «заражение крови»,
- тромбоэмболия – формирование тромба в пораженной вене и его отрыв с заносом в сосуды сердца, легких или головного мозга.
Все эти осложнения варикоза смертельно опасны. Их можно избежать, вовремя обратившись к доктору, определив болезнь и пройдя полноценный курс лечения.
Диагностика язв при варикозном расширении вен
Проблемами варикоза занимаются врачи флебологи. Там, где флебологов нет, при варикозном поражении конечностей помогают хирурги. Трофические язвы на ногах при варикозе выглядят настолько характерно, что диагноз врач устанавливает во время осмотра пациента. Дополнительные методы исследования применяются, чтобы уточнить стадию заболевания и оценить, насколько глубока варикозная язва. Для этого используются ангиография, флебография и, в отдельных случаях, магнитно-резонансная томография (МРТ). Клинические и биохимические анализы крови позволяют оценить общее состояние организма, чтобы спланировать подходящую терапию.

Для полноценного лечения трофических язв доктор собирает полное «досье» болезни: уточняет время появления первых признаков заболевания ног, какие методы лечения использовались и как помогали. Врача интересуют не только непосредственные места локализации патологии, но и общее состояние организма. После тщательного осмотра назначается обследование. Насколько широким оно будет – зависит от многих факторов. После того, как доктор соберет необходимые данные, будет установлен окончательный диагноз и составлен план лечения. Врач обговорит контрольные сроки, когда ориентировочно язвы на ноге должны очиститься и зарубцеваться.
Лечение трофических язв
Лечение трофических язв при варикозе комплексное. Оно зависит от самочувствия пациента и стадии болезни. Цель лечения: возобновить кровоток, восстановить трофику тканей, устранить причину заболевания. Чем раньше начинается лечение, тем меньше времени занимает и тем больше шансов на полное выздоровление. В четвертой, некротической, стадии консервативное лечение не эффективно. Речь идет только об определении объема оперативного вмешательства.
Консервативное лечение
При лечении трофические язвы обрабатывают антисептическими и антибактериальными средствами: растворами, гелями, мазями, повязками. При инфицировании назначают антибиотики в таблетированной или инъекционной форме.
После очищения язвенного дна на трофическую язву воздействуют средствами, усиливающими регенерацию, восстанавливающими трофику. Для улучшения тонуса вен применяется эластичное бинтование. Назначается поддерживающая терапия: витамины, венотоники, общеукрепляющие средства. Физиотерапия в данном случае вспомогательный метод, помогающий улучшить микроциркуляцию крови и питание тканей. Чаще всего используют лазеротерапию, магнитотерапию, инфракрасное излучение.
Народные средства неэффективны и никакие язвы вылечить не могут. Используются только по согласованию с врачом, как вспомогательный метод. Гирудотерапия, проведенная не специалистом может увеличить площадь трофических язв.
Хирургическое лечение
При угрожающих жизни осложнениях варикоза, наличии обширного участка изъязвления кожи, глубокой раны применяется оперативное лечение. Язву очищают механически с помощью кюреток (кюретирование раны), ваккумированием или с помощью VAK-терапии. В тяжелых случаях пораженный участок иссекается, а место дефекта закрывается кожным лоскутом пациента, взятым с бедра. Иногда прокладывают дополнительные кровеносные сосуды, чтобы не только удалить дефект, но и восстановить кровоснабжение. После операции пациент проходит курс реабилитации, после чего возвращается к привычной жизни.

Профилактика варикозных язв после лечения
Если цель лечения достигнута: восстановлен кровоток, возобновлено полноценное питание тканей и устранена причина заболевания, риск возникновения осложнений минимальный. Однако пациенту следует помнить, что дальнейшая судьба зависит от него самого. Нужно вести здоровый образ жизни и постоянно следить за состоянием кровеносных сосудов. Для этого:
- принимать назначенные врачом препараты,
- правильно питаться (исключить фаст-фуд, алкоголь, животные жиры и простые углеводы),
- не допускать чрезмерных физических нагрузок,
- выполнять комплекс лечебной физкультуры,
- носить компрессионный трикотаж на нижних конечностях,
- выбирать комфортную обувь,
- регулярно приходить на диспансерные осмотры (дважды в год),
- проходить профильное санаторно-курортное лечение.
Соблюдение предписанного доктором режима, питания и физической активности поможет избежать рецидива трофической язвы. Обратившись в медицинский центр А. Бегмы по поводу варикозной болезни, вы сможете получить подробную консультацию флеболога, уточнить состояние вен, избавиться от трофических язв и сделать так, чтобы они вас никогда не беспокоили.
Связанные статьи

Трофические язвы
Трофической язвой называют долго незаживающий дефект

Компрессионный трикотаж для лечения трофических язв
Трофические язвы – это опасное

Мази и растворы для местного лечения трофических язв
Трофическими язвами называют дефекты слизистой
Основные разделы
Контакты
ПОЛИТИКА КОНФИДЕНЦИАЛЬНОСТИ
Читайте также:

