Высыпания на лице при заболевании желчного пузыря
Обновлено: 25.04.2024
Холестаз – клинико-лабораторный синдром, при котором нарушена выработка желчи или полностью либо частично блокирован ее отток в двенадцатиперстную кишку.
Состояние может быть вызвано различными заболеваниями. Оно характеризуется накоплением в крови выводимых с желчью веществ, что сопровождается кожным зудом, слабостью, желтухой и другими проявлениями.
Диагностика патологии основана преимущественно на данных анализов, а также инструментальных методов исследования.
Лечение холестатического синдрома включает прием медикаментов, диету и в ряде случаев хирургическое вмешательство на органах печени и желчевыводящих путей.
Распространенность и особенности холестаза
По данным статистики, этой патологией страдает 1 человек на 10 тысяч населения планеты в год. При этом около 50-70% людей с заболеваниями печени и желчных путей (даже пролеченных ранее) может столкнуться в той или иной степени с холестазом в разные периоды жизни.
Большая часть заболевших мужского пола, в возрасте старше 40 лет. Среди беременных женщин состояние выявляется от 0,2 до 27% среди обследованных, в зависимости от региона и дополнительных заболеваний и состояний.
- попадание компонентов желчи в кровоток;
- отсутствие или недостаточное количество секрета в кишечнике, что нарушает пищеварение (желчь участвует в переваривании пищи);
- застой и обратный ток жидкости по желчевыводящим путям.
Причины и виды холестатического синдрома
Существует две основные формы патологии – внепеченочная и внутрипеченочная. Первая развивается в случае полной или частичной закупорки желчных протоков, чаще всего камнями при желчнокаменной болезни и холедохолитиазе, а также при опухоли органов гепатобилиарной системы, дисфункции сфинктера Одди, описторхоза, врожденных аномалий желчевыводящих путей.
Внутрипеченочный холестаз – следствие заболеваний гепатоцеллюлярной системы, таких как гепатиты вирусного, алкогольного и медикаментозного происхождения, жировая болезнь печени (довольно частая патология современного человека, поражающая до 20% людей и более, в зависимости от возраста и массы тела) и ее аутоиммунные поражения, дефекты внутрипеченочных протоков.
Среди частых причин патологии также врожденные метаболические нарушения (галактоземия, муковисцидоз и другие), саркоидоз, изменения гормонального фона, например, при беременности.
- Парциальный холестаз – уменьшена секреция желчи.
- Диссоцианный холестаз – задержка отдельных компонентов желчи.
- Тотальный холестаз – характерны выраженные нарушения поступления желчи в кишечник.
Проявления застоя желчи
- Кожный зуд. Симптом усиливается вечером и после соприкосновения кожи с теплой водой. Это провоцирует появление на коже расчесов, гнойничковой сыпи. Пациент становится тревожным, раздражительным, страдает бессонницей.
- Чувство распирания и боль в подреберье с правой стороны. Последняя может «отдавать» в правую лопатку, руку, ключицу, поясничную область.
- Изменение цвета кожи и слизистых. Обычно это проявляется в виде желтизны склер глаз, затем желтушность распространяется и на другие части тела. Также может наблюдаться гиперпигментация – потемнение кожных покровов.
- Нарушение стула. Для холестаза характерен обесцвеченный желтый, серый или белый кал. Из-за обилия жиров он становится жидким, имеет зловонный запах. Позже присоединяются нарушение пищеварения и запоры.
- Образования на коже. На груди, спине, локтях можно увидеть ксантомы (утолщенные участки огрубевшей кожи на теле коричневого или желтого цвета). Симметричные образования на веках желтого цвета называются ксантелазмами. Они появляются при росте количества холестерина в крови в течение трех и более месяцев и могут исчезать после его нормализации.
- Диспепсические расстройства. Во рту присутствует горький привкус, отмечаются тошнота и рвота. Аппетит часто снижен или отсутствует, из-за чего пациент теряет вес.
- Потемнение мочи. Выделяемая жидкость из соломенно-желтой становится цвета «темного пива».
- Признаки гиповитаминоза (из-за нарушения усвоения жиров нарушается усвоение жирорастворимых витаминов — А, Д, Е, К). Витамин К при затяжном холестазе недостаточно всасывается из кишечника, и появляется повышенная кровоточивость. Дефицит витамина D сопровождается хрупкостью костей и болевыми ощущениями в конечностях и спине. При плохом всасывании витамина А ухудшается зрение вдаль, и человек хуже видит в темноте. Дефицит витамина Е снижает либидо.
Холестаз у беременных женщин и детей
Отдельного внимания заслуживают такие формы патологии, как холестаз во время вынашивания плода и в детском возрасте. В этих случаях механизм развития нарушений и симптомы имеют свои особенности.
Проявления холестаза у беременных наблюдаются в третьем триместре. Кожный зуд может быть ярко выраженным или практически не доставлять дискомфорта. Расчесы чаще отмечаются на руках, голенях, предплечьях. Желтуха встречается лишь у одной из десяти женщин и, как правило, проходит самостоятельно через две недели после родов. Однако при выраженной желтухе и раннем начале (до 25-27-й недели беременности) может повышать риск осложнений в родах.
Детский холестаз может наблюдаться как с первых месяцев жизни, так и появиться в более старшем возрасте. В младенчестве чаще встречаются внутрипеченочный холестатический синдром, вызванный врожденными метаболическими нарушениями, идиопатический неонатальный гепатит и пороки развития желчных протоков. Причинами холестаза могут быть также инфекции, токсические поражения органов, цирроз печени, сердечно-сосудистая недостаточность, опухоли поджелудочной железы, паразитарные поражения, склерозирующий холангит.
Опасность холестаза в том, что он развивается у детей в скрытой форме. Симптоматика зависит от возраста, в котором проявилось заболевание, и особенностей организма.
Диагностика патологии
Диагностику и лечение синдрома холестаза проводит врач-гастроэнтеролог. Некоторые пациенты ошибочно консультируются с дерматологом, акцентируя внимание только на кожном зуде и не принимая во внимание прочие симптомы.
Заподозрить патологию врачу позволяют беседа с больным, внешний осмотр кожи и слизистых пациента. Пальпация и перкуссия часто позволяют выявить увеличение печени в размерах, болезненные области. Нередко холестатический синдром протекает почти бессимптомно, и на его наличие указывают только лабораторные анализы. Они заключаются в определении уровня билирубина, холестерина, щелочной фосфатазы, ферментов и желчных кислот в крови, желчных пигментов в моче.
Для общего анализа крови при холестазе характерны анемия, лейкоцитоз, завышенные значения СОЭ. В биохимическом анализе крови выявляются гипербилирубинемия (за счет прямого (конъюгированного) билирубина), гиперлипидемия, повышение активности ферментов, таких как аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ), щелочная фосфатаза (ЩФ), гаммаглутамилтранспептидаза (ГГТП). Обнаружение антимитохондриальных, антинуклеарных антител и антител к гладкомышечным клеткам позволяет заподозрить аутоиммунное поражение печени как возможную причину холестаза.
Инструментальная диагностика холестаза предполагает ультразвуковое и рентгеновское исследования органов брюшной полости, гастро- и дуоденоскопию, магнитно-резонансную или эндоскопическую ретроградную холангиопанкреатографию, чрескожную чреспеченочную холангиографию. Диагноз может быть установлен на любом этапе, даже просто после выполнения лабораторных анализов и УЗИ, не все вышеперечисленные исследования обязательно потребуются для диагностики.
Если результаты проведенных обследований сомнительны, то прибегают к биопсии печени (которая также может быть назначена на любом этапе диагностического поиска).
Лечение холестаза
Первая мера при выявлении холестаза или подозрении на него – коррекция питания. Особенностью такой диеты является замена животных жиров на растительные. Рекомендуется употреблять больше овощей и фруктов, выбирать нежирные сорта мяса и виды молочных продуктов. Полезны также каши на основе злаковых культур. Нужно ограничить жареные, копченые и острые продукты. Следует полностью отказаться от спиртного, крепкого кофе и чая.
- гепатопротекторы;
- антибиотики;
- цитостатики;
- препараты урсодезоксихолевой кислоты.
Лечение беременных осложняется рисками для плода при применении лекарств, потому для уменьшения симптоматики прибегают в первую очередь к простым и безопасным средствам – маски из овсяных хлопьев, отвар ромашки, использованию детского крема.
Холодная вода и сон в прохладном помещении облегчают кожный зуд. Однако при его усилении врачом могут быть назначены препараты желчных кислот, разрешенные к применению у беременных (в частности – урсодезоксихолевая кислота). Эти препараты определены американской Food and Drug Administration (FDA) на основании проведенных клинических исследований. Препараты, по которым накоплено достаточно данных о применении их у беременных, отнесены данной организацией к соответствующей группе (категории действия на плод).
Для успешного лечения холестаза у детей важно своевременно установить причину данного синдрома. Часто одними лекарствами патологию у этой группы больных не вылечить, тогда проводят хирургическую операцию.
- пластика желчевыводящих путей и наложение анастомозов;
- внешнее дренирование желчных протоков;
- удаление камней из полости желчного пузыря или самого органа.
Осложнения и прогноз
Часто прогноз для жизни пациента благоприятный – при холестазе печень довольно долго сохраняет свою функцию. Однако длительная желтуха и некомпенсированное течение синдрома приводят к печеночной недостаточности и печеночной энцефалопатии. У малой части пациентов при отсутствии лечения не исключено развитие сепсиса.
Данные изменения не дадут ваших симптомов. Необходимо продолжить лечение у гастроэнтеролога и дерматолога.

Здравствуйте. А бланков анализов у вас нет? Прикрепите можете? А высыпания только на лице? Фото не можете прикрепить?
Ирина, анализы крови остались у врача, анализы все в норме было только холестерин понижен и все. высыпание только на лице, и при приеме пищи высыпает, мне так кажется.

Понятно. Ну раз в анализах все в норме, то при тех изменениях, которые есть по узи и фгдс, высыпания возможны при холестазе, но должен быть и зуд и изменения в биохимическом анализе (увеличение щелочной фосфатазы, алт,аст). Но при холестазе, в любом случае, нужно соблюдение диеты №5(стол 5 по Певзнеру) Она подразумевает дробное питание, при котором есть следует понемногу, но часто (пять-шесть раз в день), соблюдая равные промежутки времени между приемами пищи. Еда должна быть теплой, поскольку горячее и холодное вредно сказываются на пищеварительном процессе. Готовить следует либо на пару, либо отваривая продукты, либо запеканием. Жареные, острые, жирные и копченые блюда следует исключить из своего рациона. Также под запрет попадают соленья, маринованные продукты, грибы, фаст-фуд, сладости, сдоба, алкоголь и газированные напитки

Здравствуйте
Угревые высыпания не связаны с патологией желудочно-кишечного тракта!
Угревые высыпания связаны с влиянием мужских половых гормонов на сальные железы. Этот факт уже давно признан во всем мире. И только у нас некоторые дремучие врачи все пытаются что-то найти в кишечнике.
Лечение по поводу угревой сыпи необходимо проходить у дерматолога. Сейчас для этого есть много эффективных средств.

Добрый день ! Высыпания на лице лечат дерматологи, обратитесь на консультацию , с вашими всеми анализами и заключениями и вам должны назначить лечение . Выздоравливайте!

Здравствуйте!
По ФЭГДС в целом ничего страшного - признаки хронического гастродуоденита с рефлюкс - эзофагитом, то есть периодически прт погрешностях в диете может происходить заброс кислого содержимого желудка в пищевод, что будет приводить к отрыжке, изжоге и т.д.
По УЗИ у Вас признаки дискинезии желчного пузыря связанного с этим застоя желчи. Изменения в поджелудочной железе по типу хронического панкреатита носят реактивный характер на фоне проблем с желчным. То есть об истинном панкреатите речи не идёт.
Вам нужно пройти курс лечения у гастроэнтеролога. Обычно назначают желчегонные препараты курсом - Урсосан в течение месяца. Лечение будет зависеть от Ваших жалоб.
Имеющиеся проблемы по части ЖКТ не связаны с высыпаниями.
Вам нужно сдать кровь на половые гормоны и в дальнейшем проходить курс лечения у дерматолога.

Да, изменив, которые у вас имеются могут давать такую симптоматику. Вам необходимо сдать анализы на витамин А,
Всю группу витаминов В, С, Е.
Курсами принимать эксхол 250 мг 2 р/д утром, вечером по 14 дней 2 раза год. Каков уровень витамина Д?
Знакомая фраза: «Красота идет изнутри»? Это чистая правда. Чтобы поддержать красоту снаружи, нужно создать здоровье внутри. Сегодня мы поговорим о том, почему лечение заболеваний кожи, чистки и другие косметологические процедуры стоит начинать с печени и желчного пузыря.

Сначала — 3 реальные истории наших пациентов
История 1: похудение, дорогие кремы и желчный пузырь
Пациентка П., 36 лет. На новом рабочем месте – высокие требования к внешности. Пациентка села на строгую диету, занялась спортом и похудела за месяц на 8 кг. Однако, усилились высыпания на коже - появились участки покраснения, шелушения, акне. Лечение у косметолога не помогло и даже дорогие средства для кожи не давали результата.
По совету очередного дерматолога пациентка пришла на обследование к гастроэнтерологу-гепатологу. На приеме пациентка вспомнила, что во время занятий спортом иногда ощущала покалывание в правом боку, но внимания не обращала. Врач назначил УЗИ, где были выявлены изменения в желчном пузыре: из-за нерегулярного питания он был спазмирован, стала накапливаться густая желчь, и это тормозило перистальтику кишечника. Врач назначил лечение, и порекомендовал питание 4-5 раз в день небольшими порциями. Постепенно состояние кожи улучшилось, боли перестали беспокоить.
Вывод: грамотные косметологи знают, как состояние кожи связно с работой внутренних органов. Поэтому часто советуют при проблемной коже проконсультироваться у гастроэнтеролога. Прислушайтесь, красивая кожа начинается со здоровья внутри.
История 2: высыпания на коже и гепатит
Пациент К, 34 года. Никогда не страдал от аллергии. Неожиданно появились высыпания по типу крапивницы, которые стали регулярно рецидивировать. Пациент неоднократно консультировался у аллерголога и гематолога. Противоаллергические средства совсем не помогали. Дошло до того, что высыпания стали появляться вообще без видимых причин. Состояние ухудшалось, присоединилась слабость, сонливость, утомляемость.
Заметив это, пациент пришел на обследование к гастроэнтерологу. Врач куратор назначил анализы, УЗИ с эластографией. Диагноз: хронический гепатит С, генотип 1а, фиброз 2 стадии. При дообследовании обнаружили лямблии – именно они и вызывали высыпания на коже. Пациент прошел соответствующий курс лечения и противовирусную терапию, высыпания исчезли.
Вывод: если у вас высыпания, не спешите закупать дорогие лекарства и садиться на строгую диету. Часто причина в другом. Проверьте печень и желчный пузырь.
История 3: кожный зуд и цирроз печени
Пациентка О., 54 года, обратилась в «ПолиКлинику ЭКСПЕРТ» по рекомендации дерматолога с жалобами на кожный зуд. Длительное лечение у дерматолога оказалось неэффективным, и была назначена консультация гастроэнтеролога-гепатолога.
Врач выяснил, что за несколько лет до появления кожного зуда в биохимическом анализе крови были выявлены изменения, из-за проблем с выработкой и выведением желчи из печени. Много лет пациентка работала с химическими удобрениями. Кроме того, гинеколог назначил ей для нормализации менструального цикла гормональные контрацептивы, которые она принимала длительное время.
Пациентку полностью обследовали по одной из комплексных диагностических программ, в том числе провели биопсию печени. Исключили токсический и лекарственный гепатит. Все это помогло установить окончательный диагноз: первичный билиарный цирроз печени. Пациентке назначены препараты желчных кислот и лечение кожного зуда. Сейчас пациентка чувствует себя удовлетворительно, кожный зуд исчез, биохимические показатели печени в норме.
Вывод: если ваша печень подвергалась перегрузкам — вы контактировали с токсичными веществами, длительно принимаете лекарства - периодически обследуйтесь. Так можно вывить потенциально опасное заболевание на ранней стадии.
Что общего у кожи с печенью?
Одна из многочисленных задач печени — вывести из организма продукты обмена. Если по каким-либо причинам клетки печени перестают выполнять эту работу — выделение усиливается через кожу. Проявляется это высыпаниями, изменениями цвета кожи, и т.п.
Проверьте печень, если вы видите:
- ранние возрастные изменения — жировой гепатоз, гепатиты различного происхождения
- кровяная роса (синдром Тужилина) – признак целого ряда заболеваний печени, желчного пузыря и поджелудочной железы (фото №1)
- везикулы и папулы — часто появляются при аутоиммунном процессе в печени и вирусном гепатите (фото №2)
- акне – жировое перерождение печени и воспаление клеток— неалкогольный стеатогепатит
- сосудистая звездочка (т.н. спайдеры) — частые признаки гепатита, цирроза, жирового гепатоза, акогольной болезни печени (фото №3)
- желтуха — признак выхода желчных пигментов в кровь из-за механического препятствия оттоку желчи или повреждения печеночных клеток (фото №4)
- печеночные ладони — появляется из-за накопления эстрогена при циррозе
- экскориации — расчесы из-за зуда кожи при гепатите и циррозе
- крапивница — хоть и не связана напрямую с печенью, но может косвенно указывать на повышенную аллергизацию, спровоцированную заболеванием в этом органе
- синяки без видимой травмы — признак нарушения свертываемости крови, заболеваний поджелудочной железы
- белые пятна на ногтях, трещины в углах рта — признак авитаминоза, анемии, заболеваний кишечника
- растяжки (стрии) — часто появляются при накоплении жидкости и увеличении объема брюшной полости при циррозе
- увеличение живота и «голова медузы» - асцит и расширение подкожных вен брюшной полости – признаки цирроза печени и портальной гипертензии, также встречается при онкологических заболеваниях внутренних органов (фото №5).
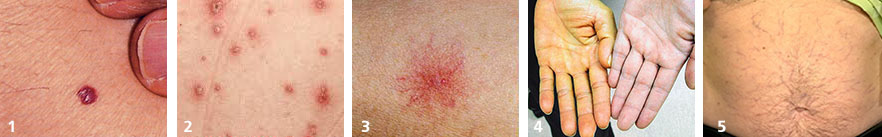
Что делать, если вы заметили изменения на коже?
Шаг 1. Проконсультируйтесь у врача и получите индивидуальный план обследования — биохимические анализы – АЛТ, АСТ, билирубин, щелочная фосфатаза, ГГТП, маркеры вирусных гепатитов, иммунологические тесты, УЗИ, и другие, согласно рекомендациям врача.
Шаг 2. Узнайте результаты анализов, диагноз и прогноз заболевания.
Шаг 3. Получите план лечения с учетом сопутствующих заболеваний.
Не ждите, пока состояние кожи ухудшится. Проверьте печень. На ранних стадиях можно достичь выздоровления. А специалисты ПолиКлиники ЭКСПЕРТ - гепатологи и дерматологи с большим опытом - будут рады помочь. Здоровья и красоты вашей коже!

Сбои процессов функционирования печени, формирования и передачи желчи могут вызвать внутрипеченочный и внутрипузырный холестаз (холестатический синдром). Выявить эту патологию, доставляющую массу проблем беременным женщинам, очень легко. Достаточно сдать биохимический анализ крови и пройти УЗИ брюшной полости.
Когда поражены ткани печени, нарушено окисление холестерина в желчные кислоты, то это внутрипеченочный холестаз. При сниженной абсорбционной, эвакуаторной деятельности пузыря больного хроническим некалькулезным холециститом, имеют в виду «мягкий» внутрипузырный холестаз.

Без правильной выработки желчи процесс пищеварения и вывода токсических веществ из организма невозможен. Дать толчок в развитии холестаза может одно из заболеваний внутренних органов или внешнее негативное воздействие на организм.
Что такое холестатический синдром?
Патология, вызванная неправильным ходом желчи в двенадцатиперстную кишку, застоем ее внутри печени, называется холестазом. Проявление болезни покажет анализ крови, где будут видны показатели большой концентрации составляющих, которые должны покидать органы вместе с желчью. Избыток сложных компонентов в печени определяют клиническую картину болезни.
Факторы, по которым формируются симптомы:
- кишечник содержит меньшее количество желчи или она вовсе отсутствует;
- количество желчи, которая поступает в кровь, выше нормы;
- компоненты желчи, ее токсические метаболиты воздействуют на клетки печени и канальцы.
У человека в здоровом состоянии 80% меди выводится из организма с желчью. Большие накопления меди обнаруживают при исследовании гистохимическим методом. Количество меди определяют биопсией. Медьсвязывающий белок выявляют окрашиванием орсеином. Такие исследования вторично дают подтверждение синдрома. Скопившаяся медь при холестазе не оказывает гепатоксическое действие на организм, потому что медь, которая попадает внутрь гепатоцита, имеет нетоксичную форму.
Холестаз проявляется тем, что печень выводит воду, базовые ингредиенты желчи, а канальцевый поток уменьшается. При дальнейшем развитии болезни, начинают поступать в кровяной состав гепатоциты тех составляющих, которые организм здорового человека выводит. Поэтому желчь концентрируется в гепатоцитах, каналикулах, поврежденных клетках Купфера. Если такой процесс протекает вне печени, то скопление желчи будет в паренхиме печени, а также заполнит протоки. Вызванные дисфункции обратимы, когда временной интервал течения болезни невелик. При длительных сроках могут возникнуть необратимые поражения, характерные для билиарного фиброза, а также цирроза.
Формы холестаза
По месту развития, локализации патологии холестатический синдром бывает: внутрипузырный, внутрипеченочный.
Для первого вида характерны застои желчи, когда внепеченочные желчные протоки перекрываются, а для второго – отложения будут во внутрипеченочных желчных протоках, гепатоцитах.
По проявлениям желтухи при синдроме холестаз бывает: безжелтушный и желтушный.
Когда происходит изменение цвета кожных покровов в сторону жёлтого, выделяют желтушную форму холестаза. Безжелтушный холестаз считают предстадией желтушной формы. Иногда безжелтушная стадия длится месяцы, такая форма болезни сложна в лечении.
Исходя из критериев, связанных с клиническими симптомами, холестаз бывает:
- острым, когда симптомы появляются резко и ярко выражены;
- хроническим, когда симптомы нарастают несколько месяцев, заметны не всегда и в слабой степени.
Хронический холестаз может быть осложнен образованиями пигментного конкремента на желчевыводящем пути, сопровождающимся холангитом.
Если проследить за разрушениями клеток, можно выделить холестаз с цитолизом и без цитолиза. Цитолизом считают нарушение целостности клеток печени. Может возникнуть при воздействии гепатотропных вирусов, лекарств, токсических веществ.
По механизму возникновения синдрома выделяют холестаз:
- порицательный, когда уменьшается количество экстретируемой желчи;
- диссоциативный, при задержке выделения некоторых компонентов;
- тотальный, если механизм прохождения желчи через двенадцатиперстную кишку нарушен.
Холестаз при беременности
Из-за чего появляется внутрипеченочный холестаз у беременных не ясно. Имеется ряд теорий, по которым выделяют основные группы причин:
- повышена чувствительность к половым гормонам клеток печени, обусловленная генетической расположенностью;
- нарушен нормальный синтез ферментов, обеспечивающих транспортировку желчи из клеток по протокам;
- синтез желчных кислот нарушен с рождения из-за дефицита определенных ферментов. Данное расстройство может вызвать формирование нетипичных желчных кислот.
Основные изменения у беременных при синдроме:
- количество желчных компонентов в крови повышено;
- уровень секрета в двенадцатиперстной кишке снижен;
- со стороны желчи проявляется воздействие на гепатоциты и билиарные канальцы.
Симптомы заболевания у беременных, которые начинают возникать к третьему триместру, — раздражение, желтуха. У одних пациентов кожный зуд может быть ярко выраженным, доставлять массу неудобств, другие же переносят его легко. Внутрипеченочный холестаз приводит у беременных к экскориации кожи обычно на руках, голенях, предплечьях. Симптомы желтухи появляются только у десятой части женщин, обычно эти признаки исчезают сами после двух недель от того, как родится ребенок. Все же не следует уповать на то, что все само собой пройдет, необходимо при любых изменениях самочувствия обратиться к врачу, так как все признаки могут возникать вновь при гормональном сбое.
Лечение беременных осложняется их пикантным положением, поэтому применяют для уменьшения симптоматики нетрадиционные методы лечения, такие как маски из овсяных хлопьев, отвар ромашки. Можно использовать даже холодную воду, она облегчает состояние из-за замедления кровотока, поэтому стремление чесаться уменьшается. Рекомендован сон в прохладном помещении, а также соблюдение диеты.
Детский холестаз
Причинами детского холестаза могут быть нарушения метаболизма с рождения, последствия после вирусных заболеваний, сердечно-сосудистая недостаточность, опухоли поджелудочной железы злокачественного характера, паразитарные поражения, генетическая предрасположенность, склерозирующий холангит.
Проявление холестатического синдрома у детей, зависит от возраста, в котором проявилось заболевание и особенностей организма. Лечить болезнь следует после того, как устранена первопричина болезни. К примеру, если застой желчи вызван злокачественным новообразованием, то бороться нужно сначала с опухолью, а потом с симптомами синдрома. Терапия ребенка проходит комплексно: дополнением к лекарственным препаратам могут быть назначены витамины А, Е, D, К, а также желчегонные препараты.
Часто одними лекарствами холестаз у этой группы больных не вылечить, тогда проводят хирургическую операцию, которая направлена на удаление камней, дренирование закупоренных протоков. Опасность холестаза в том, что он развивается у детей в скрытой форме. Чтобы избежать осложнений и тяжелой формы состояния, нужно своевременно начинать лечиться.
Основные признаки холестаза
Холестаз проявляется по таким симптомам:
- Чешется кожа. Первичный признак, который может проявляться некоторое время самостоятельно. Характерно, что ночью он сильнее, чем днем.
- Появляются образования на груди, спине, локтях коричневого или желтого цветов (ксантомы).
- Возникают симметричные образования на веках желтого цвета (ксантелазмы).
- Гнойная сыпь, расчесы по мере степени зуда.
- Расчесы на разных участках, сыпь гнойничковая.
- Происходит изменение цвета поверхностей глаз, рта, слизистых, кожи к желтому цвету (желтуха).
- Снижаются показатели меланина, кожа становится темной (гиперпигментация).
- Выводится большое количество жиров вместе с калом, за счет недостаточной их переработки организмом (стеаторея), для каловых масс характерен неприятный запах, экскременты сложно смывать.
- Каловые массы обесцвечиваются, а моча становится темной.
- По причине сниженного впитывания витамина К, который растворяет жиры кишечника, повышается кровоточивость.
- Изменение обмена при застое желчи в печени приводит к недостатку витаминов (гиповитаминозу) А, D, Е, а дефицит компонента А ведет к куриной слепоте — плохому сумеречному зрению, сухости глазных яблок, кожи.
- Уменьшается масса тела.
- В желчном пузыре, протоках могут образоваться камни (холелитиаз).

Причины патологии
Развиться заболевание может по разным причинам. Внутрипеченочная форма холестаза проявляется меньшим током поступления желчи в двенадцатиперстную кишку. Это может возникнуть из-за гепатоцеллюлярной патологии. Если повреждены канальцы при поражении внутрипеченочного междолькового протока, то синдром называется каналикулярный, а также экстралобулярный дуктулярный холестаз, а если разрушаются гепатоциты, то гепатоцеллюлярным.
Вирусы, медицинские препараты, алкоголь, токсическое воздействие затрудняют нормальную работу печени. Каналикулярный холестаз с гепатоцеллюлярным могут быть вызваны любыми формами повреждения печени, а также при нарушенном метаболизме и проблемах сердца. Этиология интролобулярного холестаза в сбоях функционирования каникулярной, базолатеральной мембран. Если повреждена эпителия желчного протока, осложнена проходимость, нарушены состав желчи, метаболизм кислот, то развитие получает дуктулярный холестаз.

Внутрипеченочный холестаз может появиться вследствие таких факторов, как дуктопения, гипоплазия внепеченочных и внутрипеченочных протоков, синдрома Аладжилля, инфекции, вирусов, воздействия препарата Тиабендазол, болезней муковисцидоз, саркоидоз, истиоцитоз Х, реакции сопряженной с отторжением трансплантата, холангиокарцинома, гепатита, аутоиммунного дефицита А1-антитрипсина, холангита, амилоидоза, застойной печени, нарушения кровообращения, тромбоза печеночных вен.
Внепеченочный холестаз начинает проявляться при противодействии положительному действию главных внутрипеченочных, внепеченочных магистралей протоков. Одной из частых причин становится нахождение в приведенных протоках желчи камней.
Прогрессирование внепеченочной формы синдрома может быть из-за наличия камней, злокачественных новообразований в протоках, повреждения двенадцатиперстной кишки, аневризмы печеночной артерии, панкреатита, сбоя функционирования поджелудочной железы, появления кисты, гемобилии, абсцесса, паразитарных и других инфекций.
Внутрипузырный холестаз (мягкий хронический) может возникнуть при хронической форме некалькулезного холецистита, когда происходит уменьшение деятельности желчного пузыря – формируется несбалансированный состав желчи.
Диагностирование внутрипузырного и внутрипеченочного холестаза
СМИ, интернет не должны стать источниками лечения заболевания. Только специальные методы диагностики выявляют патологию, а компетентные специалисты назначают необходимое лечение.
Пациента физикально (внешне) осматривает врач. На этом этапе могут быть выявлены ссадины, сыпь, покраснения, расчесывания, желтушный цвет кожи.
С большей точностью диагностировать заболевание помогут биохимические лабораторные опыты, анализ на концентрацию сывороточных желчных кислот. При выявлении синдрома биохимия крови покажет на повышенные холестерин, билирубин, фосфолипиды, кислоты, ферменты.
Обследование пациентов продолжается с целью выявить внепеченочный «хирургический» холестаз. Он может казаться по симптомам, на первый взгляд, внутрипеченочным.
Следующим шагом в диагностировании будет проведение УЗИ брюшной полости , где наблюдают увеличенный желчный пузырь, выявляют проявления закупорки желчных путей.
Лечение, профилактика синдрома
Профилактические меры при застое желчи направлены на предупреждение нарушений в функции печени, желчных протоков. Больным рекомендуют пешую прогулку на свежем воздухе, лёгкий бег по утрам, спортивную ходьбу, упражнения для мышц пресса, лечебный массаж, отказ от пагубного алкоголя, переедания, необходимо придерживаться строгой диеты.
Назначение лечения зависит от формы синдрома, стадии болезни, отягчающих факторов и от особенности организма. Консервативный алгоритм лечения:
- Диетотерапия, правильный режим в питании.
- Этиологическое лечение заключается в терапии болезней, сопутствующих развитию заболевания.
- Базовая терапия – назначают урсодезоксихолевую кислоту (УДХК) для уменьшения поврежденных кислотой желчи холангиоцитов.
- Терапия, направленная на снижение болезненных проявлений, снятие симптома зуда кожи.
- Лечение обострений.
Если стадия протекания синдрома запущена, то может быть применено оперативное вмешательство. Если своевременно не начать лечение, то при таких формах заболевание может вызвать необратимые последствия.
Лечение народными средствами
После консультации с врачом, для снятия воспалительных процессов можно прибегнуть к народной медицине:
- Рецепт напитка из березовых листьев: небольшое количество листьев залить 0,5 л кипяченой воды, 10 минут кипятить на огне. Принимать можно до трех раз в день по 100 мл. Нельзя пить детям, беременным, людям с острой печеночной недостаточностью.
- Травяной отвар. Способ приготовления: в равных долях Зверобой, кукурузные рыльца, цветки Бессмертника залить кипятком, 30 мин. кипятить на огне. После процеживания, отвар принимать по 25 мл до трех раз в день за полчаса до еды. Противопоказано применение более двух недель, а также при повышенной кислотности и проблемах с желудком.
- Крапиву и шиповник 10 г и 20 г, соответственно залить 200 мл кипяченой воды, настаивать около часа. Принимать два раза в сутки не больше двух недель. Нельзя применять при тромбозах, варикозах, а также индивидуальной непереносимости.
- Рецепт масляного средства: 1 ст.л. меда смешать с 3 каплями масла мяты. Применение: 3 раза в сутки, не более 4 недель. Противопоказания: мужчинам от 50 лет, при индивидуальной непереносимости, детям, беременным и в период лактации.
- Лимонное масло можно добавить в напитки по 1 капле. Применяется: до 2 раз за день не более 4 недель. Противопоказания: аллергия, детский возраст, беременность.
- Свекольный салат. Принимают четыре раза в день по 1 ст. л. Ограничения в применении при болезнях желудка.
Народные методы используют только с разрешения врача.
Правильный режим питания
Совместно с медикаментозным лечением для больного при застое желчи врач формирует меню правильного питания. Пациенты из рациона исключают острое, жареное, разного рода выпечку, консервированные изделия, специи, наваристые мясные бульоны, любые жирные блюда. Диета формируется из блюд, содержащих овощи, фрукты.
Утро больного должно начинаться с питья лечебной минеральной воды, также рекомендуется, ежедневно употреблять кисломолочные продукты. Перед сном принимать пищу запрещено, а в течение дня нужно употреблять пищу скромными порциями, но часто (от пяти раз за сутки до семи). Без строгого соблюдения рекомендаций по режиму питания вылечить холестаз не получится.
Больше половины всей потребляемой пищи, должна подвергаться термической обработке, подаваться тёплой. Можно есть каши из овсяных, гречневых круп. Следует учитывать, что готовить нужно на пару, в мультиварке и духовке. Холодные напитки рекомендуют исключить или перед употреблением разогреть до комнатной температуры, для этого можно на некоторое время оставить напиток в теплом помещении.
Что можно и что нельзя есть при застое желчи
Диета предполагает ржаной хлеб, несдобные изделия, мёд, варенье. Из молочных изделий можно сметану, сыры, творожные продукты (нежирные). Соки, напитки только из сладких ягод, фруктов. Пить можно и компоты, некрепкий чай. Следует употреблять много зелени, овощей, фруктов, ягод. Супы должны быть овощными с крупами, макаронами, можно нежирное мясо: крольчатину, телятину, курятину, индейку. Растительные жиры в рационе рекомендуют ограничивать 50 г в сутки.
Запрещено при диете употреблять сало, жиры животного происхождения, суп из жирных сортов мяса, рыбы. Не вся зелень разрешена, следует избегать употребления лука зеленого, щавелевых листьев, шпината. Нельзя редьку, редиску. Из напитков запрет на алкоголь, крепкий кофе, любые холодные. Консервированные продукты (маринованные овощи, икру, копчения) тоже диетологи не советуют для употребления. Исключают из меню кондитерскую выпечку, шоколад, мороженое, специи, горчицу, хрен, кислые сорта фруктов и ягод.
Для лечения очень полезно пить обезжиренное молоко – это хороший источник кальция. Когда возникает признак холестаза в виде зуда, нужно обратиться к врачу для исследования печени, этот симптом может появиться намного раньше других, его не нужно игнорировать, потому что промедления часто приводят к печеночной недостаточности. Лечение, начатое своевременно, может снять симптомы, наладить работу печени.

Кожа человека самый большой орган, который, как лакмусовая бумажка, отображает то, что происходит внутри организма. Любое высыпание — это первый признак заболевания или инфекции, поэтому не стоит медлить, если на теле появилась сыпь. Обратиться с кожными высыпаниями нужно к дерматологу, а если сыпь проявилась в области половых органов — к гинекологу или урологу.
Виды сыпи и причины ее появления
Сыпь — это визуальное изменение структуры и цвета кожного покрова, для неё характерны покраснение, зуд, шелушения и даже боль. Ореол высыпания, не смотря на внешнюю целостность, состоит из отдельных элементов, к которым относятся:
- язвы (дефекты на поверхности эпидермиса, вызванные замедлением восстановительных процессов в верхних слоях кожи);
- эрозия (поверхностный дефект эпителия без образования рубца)
- папула (плотный узелок, расположенный над поверхностью кожи);
- везикула (наполненный жидкостью капсула, располагающаяся в верхних слоях эпидермиса);
- пустула (полостное образование на поверхности кожи, наполненное гноем);
- волдырь (элемент на поверхности кожи, вызванный воспалением и отёком сосочкового слоя дермы);
- узлы (плотные безболезненные узелки на коже);
- геморрагии (подкожные кровоизлияния, вызванные высокой проницаемостью стенок сосудов);
- петехии (точечные подкожные кровоизлияния, вызванные травмой капилляров);
- гнойники (глубоко расположенные образования, наполненные гноем).
В зависимости от локализации кожной сыпи можно определить источник проблемы. В частности:
- Аллергические реакции дают сыпь на руках и лице;
- Для инфекций характерны высыпания на туловище (животе, спине);
- ИППП локализуются на половых органах, внутренней поверхности бёдер и коже вокруг анального отверстия;
- Стрессы ослабляют иммунитет, поэтому сыпь локализуется по всему телу (но, в отличие от аллергии или сыпи на почве инфекций, реакция на аллергены и иммуноглобулин будет отрицательной)%;
- Проблемы органов ЖКТ выражаются в виде серьёзных аномалий кожи (при язвенном колите — узловая эритема (воспаление подкожной клетчатки и сосудов в виде узлов), при проблемах с поджелудочной железой — атопический дерматит, кишечные инфекции провоцируют пиодермию — гнойники на коже);
- Высыпания при проблемах с кровью или сосудами возникает на животе, а затем распространяется по всему телу. Для неё характерно отсутствие зуда.
Какой вид сыпи характерен для аллергии
Высыпания на коже при аллергии вызваны вовсе не иммунной реакцией крови на элементы аллергии. Всему виной гаптены — простые химические соединения, не обладающие иммуногенностью. Но они имеют свойство соединяться с белком-носителем. Прикрепляясь к макромолекуле, новообразовавшийся комплекс синтезирует иммуноглобулины. Организмом он воспринимается как инородный, провоцируя повышение уровня лейкоцитов. В итоге кожа покрывается красными пятнами разных размеров и разной локализации.
Аллергическая сыпь характеризуется следующими характеристиками:
- Она не всегда вызывает зуд и повышение температуры;
- Сопровождается отёком лица, век, насморком;
- Область высыпания соответствует местам соприкосновения кожи в аллергеном (при аллергии на украшения — на запястье или пальцах, на дезодорант — в области подмышек, на косметику — на веках или вокруг рта);
- Анализ крови показывает повышение количества эозинофилов;
- Биохимический анализ крови остаётся без изменений.
Самая распространённая форма сыпи при аллергии — крапивница. По внешнему виду она напоминает розовые пятна, появляющиеся на коже после контакта с крапивой. Крапивница — это реакция на пыльцу, косметику, пыль. Часто локализуется на сгибах локтей, коленей и запястья. Сопровождается сильным зудом и шелушением кожи.
В зависимости от аллергена сыпь имеет следующие виды:
- Аллергия на пищу. Представляет собой эритематозную сыпь в виде шероховатых пятен, возвышающихся над поверхностью эпидермиса. Характерная черта пищевой аллергии — сильный зуд.
- Холодовая аллергия. Возникает при контакте открытых участков кожи с холодом (воздухом, водой). Хоть непосредственно холод не провоцирует аллергическую реакцию, он является пусковым механизмом для аллергической реакции на неправильное функционирование щитовидной железы, селезёнки и пр. Холодовая аллергия сопровождается слезоточивостью, выделениями из носа, а также появлением белесоватых и розовых, похожих на расчёсы, пятен на коже, которые исчезают сами собой спустя некоторое время. Если у человека хотя бы раз случилась аллергия на холод, ему нужно обратиться к врачу, чтобы узнать истинную причину сбоя в работе организма.
- Аллергия (атопический дерматит) на пыль/шерсть животных. Она часто диагностируется у детей. Проявляется в виде зудящей сыпи, сопровождается повышенной сухостью кожи. В некоторых случаях имеются мокнущие язвы. Самый простой тест по выявлению атопического дерматита: возьмите обыкновенную школьную линейку и надавите на область сыпи в течение 20 секунд. Если спустя несколько минут на коже сохраняется белая полоса, это атопический дерматит. Если кожа восстановила прежний оттенок — это сыпь другой природы.
- Аллергия на алкоголь. Алкоголь имеет сосудорасширяющее действие. Соответственно, в кровь всасывается больше веществ, в том числе и токсических. чем больше компонентов в составе алкогольного напитка, тем сильнее на него аллергия. Самым «опасным» напитком является абсент, в состав которого входят полынь, анис, фенхель, кориандр, мелисса. Кожа покрывается красными пятнами, как от ожогов. У хронических алкоголиков, ежедневно употребляющих дешёвое вино, красное, словно обветренное лицо является следствием постоянной алкогольной интоксикации организма. Если такая реакция произошла у обычного человека, ему нужно выяснить источник аллергии и обратиться к врачу. Самая большая опасность — это отёк Квинке, когда отекают лёгкие и человек умирает в течение нескольких минут.
Аллергическая сыпь бывает 4 видов: пищевая, контактная, респираторная и дыхательная. Самые большие аллергики —дети. Следует помнить, что не все продукты, употребляемыми взрослыми, подходят детям.
Нельзя сыпь у ребёнка оставлять без внимания. Самой опасной является сыпь, вызванная менингококковой инфекцией. Внешне она напоминает пищевую аллергию, но при этом повышается температура тела. Лучше перестраховаться, и при любом высыпании у малыша необходимо обращаться к врачу.
Инфекционная сыпь: характерные черты и отличие от аллергических высыпаний
Отличительные черты аллергической сыпи — везикул (капсул с жидкостью внутри), папул (зернообразных уплотнений) и пустул (пузырьков с гноем). У инфекционной сыпи эти симптомы есть.
Различные инфекции и вирусы, попадая в организм, повреждают, прежде всего, слизистую оболочку, а также кожный покров. В отличие от аллергической сыпи, инфекционной сыпи всегда сопутствует повышение температуры тела.
Также характерные признаки инфекции:
- интоксикация организма, рвота, головная боль
- быстрая утомляемость
- этапность, распространение сыпи на другие участки тела с каждым новым днём
- увеличение лимфоузлов
- высыпания имеют вид папул, везикул и пустул
- кожа пересыхает и отслаивается.
Сыпь при инфекции не вызывает зуд, но прикосновение к ней вызывает боль. Причиной высыпаний являются следующие заболевания:
- Герпес: в зависимости от типа вируса поражается кожа лица (губы), либо половые органы (головка пениса, половые губы). Сыпь имеет вид пузырьков, которые постепенно вскрываются, и на их месте образуются язвочки. По завершении образуется корка, которую нельзя трогать;
- Чесотка: возбудителем является микроскопический клещ, который оставляет под кожей тончайшие ходы. Возникает нестерпимый зуд;
- Ветряная оспа: сыпь напоминает укус комара, наполненные серозной жидкостью. Везикулы распространяются по всему телу, включая волосистую часть головы. Подошвы и ладони остаются нетронутыми;
- Скарлатина: сыпь имеет вид розеол — точечных розовых пятен различной формы. Через несколько дней сыпь бледнеет и становится коричневатой. После нормализации температуры кожа шелушится и слоится. Характерная черта — покраснение языка и увеличение сосочков;
- Корь: сыпь имеет вид папул, которые локализуются на внутренней стороне щёк, десне. Высыпание распространяется от шеи вниз по спине, в последнюю очередь переходит на конечности. Воспаляется слизистая оболочка глаз;
- Краснуха: кожа покрывается красными пятнами, локализуемыми в области бёдер и ягодиц, наблюдается недомогание;
- Инфекционный мононуклеоз: увеличиваются лимфоузлы, отекают аденоиды. Сыпь наблюдается по всему телу, в том числе на нёбе;
- Менингококковая инфекция: это чрезвычайно опасная инфекция, приводящая к смерти или инвалидности ребёнка. Именно по внешнему виду сыпи можно заметить симптомы заболевания в первые сутки заражения. Высыпание при менингококковой инфекции является следствием воздействия токсинов, вызванных жизнедеятельностью менингококка, которые увеличивают проницаемость сосудов. Сыпь имеет геморрагический характер, т.е имеет вид небольших кровоизлияний. В основном локализуется на ягодицах, конечностях.
Существует эффективный тест, позволяющий отличить менингококковую сыпь от других высыпаний. Нужно взять стакан, перевернуть его, надавить на место высыпания и немного повертеть, пока кожа вокруг не побелеет. Если кожа побледнеет и на месте сыпи, значит, дело не в менингококковой инфекции. В случае сохранения того же цвета сыпи следует немедленно вызывать скорую.
Сыпь, вызванная болезнями крови и сосудов
Сыпь при заболеваниях крови или сосудов вызывается повреждением стенок капилляров, в результате чего на поверхности кожи появляются петехии — маленькие ярко-красные точки. В отличие от обычных кровоизлияний, сыпь при болезнях крови не меняет цвета при надавливании. На заболевание указывают и другие признаки:
- болят суставы (в коленях, голеностопные);
- чёрный стул, диарея, резкая боль в животе как при отравлении;
- сыпь покрывает всё тело.
К заболеваниям, вызывающим геморрагическую сыпь, относят:
Идиопатическая тромбоцитопеническая пурпура (болезнь Верльгофа) — заболевание крови, при котором мелкие артерии и капилляры перекрываются тромбами. В основном встречается в детей, особенно новорождённых. Болезнь имеет аутоиммунные причины неясной этимологии. Т.е. собственные иммунные клетки воспринимают тромбоциты как инородное тело и атакуют их. Сыпь безболезненная, возникает как реакция на введение какого-либо медикамента, локализуется на месте инъекции.
Гемобластоз. Это злокачественная опухоль, возникающая очень часто в детском возрасте. Сыпь имеет несколько видов:
- полушары красно-коричневого цвета, покрытые корочкой;
- пузыри с серозной жидкостью внутри;
- похожие на кровоподтёки высыпания как больших размеров, так и в виде кровавых точек, которые появляются безо всяких оснований.
Во всех случаях высыпания вызывают сильнейший зуд. Анализы крови при гемобластозе показывает значительное увеличение количества лейкоцитов из-за снижения иммунитета. Гемоглобин падает, лимфоузлы увеличиваются. Показатели тромбоцитов падают, ребёнок быстро утомляется. Главная причина сыпи при заболеваниях крови или сосудов — это снижение количества тромбоцитов и нарушение синтеза белка, участвующего в тромбообразовании. Такая сыпь возникает и при приёме лекарств, способствующих разжижжению крови (Аспирин, Варфарин, Гепарин).
Диабетическая ангиопатия. Это нарушение пропускной способности сосудов нижних конечностей, провоцируемое сахарным диабетом 1 и 2 типа. Из-за болезни стенки сосудов истончаются, становятся хрупкими. Это вызывает дистрофию кожных покровов. На коже появляются язвочки и эрозии.
Сыпь, вызванная проблемами с органами пищеварения
Состояние кожи во многом зависит от работы внутренних органов. С помощью карты высыпаний на лице можно определить, в каких органах имеются неполадки.
- прыщи на лбу указывают на проблемы с кишечником;
- сыпь по линии роста волос говорит о проблемах с желчным пузырём;
- прыщи на переносице — неполадки с печенью;
- гнойники на висках — проблемы с селезёнкой;
- высыпания над губой — нарушение работы кишечника;
- прыщи на носу — болезни сердца или эндокринные нарушения;
- сыпь на подбородке — гинекологические проблемы.
Высыпания при заболеваниях печени
На ранних стадиях болезни печени практически никак себя не проявляют. Самым ранним симптомом являются специфические кожные высыпания. Они вызываются повышением в крови количества желчной кислоты, что вызывает общую интоксикацию организма. Кожа приобретает жёлтоватый оттенок.
При холестазе (закупорке желчных путей) сыпь локализуется на ступнях и ладонях, имеет вид следов словно от ожога. При циррозе погибают клетки печени, всё тело покрывается пятнами. Паразитные заболевания печени вызывают высыпания, напоминающие крапивницу. Они локализуются в поясничной области и на животе.
Также характерно сочетание сыпи и сосудистых звёздочек, которые вызывают сильный зуд, который усиливается по ночам. Приём антигистаминов (препаратов против аллергии) не вызывает облегчения. Повышение билирубина придаёт коже желтоватый оттенок.
Высыпания при заболеваниях кишечника
Если содержимое кишечника плохо удаляется из организма, то часть токсинов начнёт проникать в кровь. Организм начинает сам избавляться от ядов через систему выделения. Из-за этого состояние кожи ухудшается, для неё становится характерным:
- повышенная жирность
- тусклый цвет лица
- угревая сыпь, причём не только на лице, но и на спине, животе, груди
- заметны «чёрные точки», похожие на кратеры вулкана
- кожа становится сухой, обезвоженной
- после заживления прыщей остаются рубцы.
После новогодних праздников многие отмечают ухудшение состояния кожи, наблюдают у себя незначительные высыпания, которые проходят сами собой. Они связаны с загрязнением организма токсинами, вызванными приёмом большого количества тяжёлой пищи.
Сыпь при заболеваниях поджелудочной железы
Поджелудочная железа регулирует секреторные функции, поэтому нарушение в работе органа сказывается на состоянии кожи. При обострении панкреатита вокруг пупка локализуются геморроидальные (похожие на синяки) высыпания, сама кожа приобретает мраморный оттенок. Крапивница располагается по всему телу полосами, также заметны красные «капли» на коже — сосудистые аневризмы. Чем больше красных выступающих точек на теле, тем интенсивнее проходит заболевание.
Сыпь на нервной почве
Стрессы, нервное перенапряжение нередко вызывают кожную сыпь. Под воздействием стрессовой ситуации угнетается иммунитет. Организм тратит свои ресурсы на поддержание нормального состояния внутренних органов. По этой причине обостряются ранее скрытые заболевания. Также ослабление иммунитета провоцирует крапивницу — мелкую сыпь, похожую на реакцию эпидермиса на прикосновение крапивы. По-другому эта патология называется нервной экземой. Она, в отличие от обычной аллергической реакции, сопровождается следующими симптомами:
- сильным зудом, который не снимается антигистаминными препаратами
- учащается пульс, ощущается тремор рук
- беспокойный сон, ночная потливость
- панические атаки, чувство тревоги и опасности
- отёчность лица и конечностей.
Обычно нервная экзема возникает после травмирующей ситуации либо сильного стресса. Лечение кожной сыпи кремами или лекарствами не помогает. Улучшение наступает только после нормализации жизненной ситуации. Зуд крапивницы на нервной почве успокаивают ванны с морской солью, которые также хорошо действуют на нервную систему.
Высыпания на коже при гинекологических проблемах
Состояние детородных органов у женщины тесно зависят от гормонального фона. Многие заболевания (миома матки, киста яичника, эндометриоз) вызываются гормональным дисбалансом, в частности, соотношением андрогенов (мужских половых гормонов)и женских половых гормонов, о чём прежде всего просигнализирует специфическая сыпь на коже. Андрогены, в частности, тестостерон и ДГТ (дигидротестостерон), производятся у женщин надпочечниками и яичками. Клетки, выстилающие сальные железы кожи, имеют рецепторы андрогенов. При повышении количества гормонов рецепторы реагируют, и кожа выделяет больше сала, создавая питательную базу для бактерий. Причём ДГТ начинает производиться надпочечниками ещё до начала полового созревания, поэтому у подростков, особенно у девушек, высыпания наблюдаются уже лет с 10-12.
При поликистозе яичников у женщины падает количество женских гормонов эстрогена и прогестерона и резко возрастает уровень андрогенов. У женщины вместе с нарушением менструального цикла появляются сильные «подростковые» угри на лице и груди. В паху, подмышках и вокруг шеи заметно потемнение кожи. Также женщина отмечает повышенную волосатость ног, рук, над губой. Всё это связано с гормональным дисбалансом.
Повышение уровня женских гормонов также сказывается на состоянии кожи. Помимо прыщей на лице и теле, переизбыток эстрогена делает кожу вялой и тусклой. Она словно теряет тонус. Также отмечается снижение уровня сахара в крови и увеличение количества тромбоцитов.
Повышение прогестерона также не проходит бесследно. Кожа имеет прогестероновые рецепторы, которые реагируют на рост гормона увеличением выработки кожного сала вплоть до появления жирной себореи. Волосяная часть головы покрывается корочками, на лице и теле появляются розовые пятна, кожа на которых шелушится и отслаивается. У подростков лицо покрывается буграми, которые при надавливании выделяют жидкий сальный секрет.
У младенцев также бывает гормональная сыпь, которая может сильно напугать молодую маму. Это так называемый неонатальный цефалический пустулёз. Возникает он оттого, что малыш начинает жить отдельно от тела матери, и для него это серьёзный гормональный шок. Секреция сальных желез увеличивается, протоки закупориваются, что создаёт благоприятные условия для деятельности микробов.
Также организм новорождённого избавляется от гормонов, которые ему поставляла мама в период беременности. Помимо высыпаний на коже, у девочек набухает грудь, наблюдаются выделения из влагалища. У мальчиков отекает мошонка и пенис. Все эти симптомы проходят сами собой спустя несколько дней. Маме нужно следить, чтобы малыш не потел, чтобы на коже не размножались бактерии.
Читайте также:

