Уксус при генитальном герпесе
Обновлено: 25.04.2024
Правда ли что герпес неизлечим? Что делать тем, кто заразился? Об этом мы побеседовали с Екатериной Вячеславовной Бухариной, кандидатом медицинских наук, врачом акушером-гинекологом, заведующей женской консультацией клиники «ДОКТОР ОЗОН», г. Москва.
- Екатерина Вячеславовна, правда ли, что герпес не лечится?
Смотря, что мы понимаем под словом «лечится». Если считать, что излечение наступает, когда вирус полностью удален из организма, то в случае с герпесом это невозможно. Но ведь обычно человеку не так важно, есть вирус или нет. Для него главное, чтобы инфекция не портила ему жизнь. На мой взгляд, если нет клинических проявлений, если болезнь не беспокоит уже много-много лет, то можно считать, что пациент вылечился.
Говорить, что герпес не лечится, неправильно с психологической точки зрения. Это лишает пациентов надежды и способствует тому, что они, вообще, перестают что-то делать, рассуждая: «Зачем лечиться, если все равно не выздоровеешь?».
- Расскажите, пожалуйста, о герпесе. Что это за болезнь?
Это вирусное заболевание, которое вызывают герпесвирусы 1 и 2 типа.
Семейство герпесвирусов весьма многочисленно и разнообразно. Его представители повинны не только в герпетической инфекции, но и в других достаточно известных инфекционных болезнях. Существует около 80 видов герпесвирусов, однако только 6 были выделены от человека.
- ВПГ (вирус простого герпеса) 1 – возбудитель простого герпеса (это тот вирус, который вызывает высыпания на коже везде, кроме половых органов)
- ВПГ (вирус простого герпеса) 2 - возбудитель генитального герпеса (вызывает высыпания на коже в области половых органов и ануса, а так же вызывает специфическое воспаление шейки матки и придатков матки, которое не лечится антибиотиками)
- Вирус зостер или ВГЧ 3 – вирус ветряной оспы и опоясывающего лишая
- Вирус Эпштейн-Барр или ВГЧ 4 – возбудитель инфекционного мононуклеоза и «синдром хронической усталости»
- ЦМВ или ВГЧ 5 - возбудитель цитомегаловирусной инфекции
- ВГЧ 6 – вызывает внезапную экзантему у детей и злокачественный «синдром хронической усталости» у взрослых
- Как можно заразиться герпесом?
Существует несколько путей заражения герпетической инфекцией:
- фекально-оральный;
- аспирационный (при вдыхании инфицированной жидкости при чихании и кашле человека, выделяющего вирус);
- контактный (через поврежденные слизистые оболочки при поцелуях, тесном физическом контакте или при медицинских манипуляциях);
- половой;
- вертикальный (переход внутриутробно от матери к плоду).
- Что происходит в организме, когда в него попадает вирус герпеса?
Быстрое размножение вируса возможно только в эпителиальных тканях (то есть на слизистых оболочках и в коже) и не длится более трех суток. Пройдя период размножения, вирус по нервным волокнам проходит до нервных узлов, в которых и скрывается (персистирует) до того момента, когда вновь не наступит подходящий момент для размножения. Процесс персистирования не связан с размножением вируса, поэтому нервные клетки не погибают и повреждения нервной ткани при герпетической инфекции минимальны.
- В чем выражается обострение герпеса?
Появляются пузырьковые высыпания (на слизистой, на коже), которые сопровождаются зудом, покраснением и болью. Состояние пациента зависит то того, где эти высыпания находится. Если на губах – это неприятно, но не более того. Если, скажем, на головке полового члена, то каждый поход в туалет будет сопровождаться стоном и слезами. Если пузырьки появляются на месте выхода седалищного нерва, тогда каждая попытка сесть на стул будет невероятно болезненной. Если это герпес по типу опоясывающего лишая (то есть на коже между ребрами), то пациентам даже дышать больно.
- Где будут высыпания, зависит от того, какого типа вирус герпеса?
Раньше считалось, что вирус герпеса второго типа вызывает высыпания на гениталиях, а первого – на всех остальных частях тела. Но в 1990-ые годы ситуация изменилась. Наши граждане стали существенно раскованнее в сексуальном плане: теперь на гениталиях можно найти вирус герпеса первого типа, а на губах – второго. Поэтому сейчас врачи ориентируются не на тип вируса, а на то, где возникают высыпания и как часто случаются обострения.
Сейчас в России почти 90% населения являются носителями вируса герпеса, но заболевают только 15-17%. Причем из них каждый десятый болеет так тяжело, что приходит к врачу и говорит: «Делайте все, что угодно, только избавьте меня от этого кошмара!».
- Екатерина Вячеславовна, почему же одни люди так тяжело болеют, а у других вирус никак не проявляется?
Всё зависит от общего состояния здоровья человека. У меня врачебный стаж больше двадцати лет, и по своему опыту могу сказать: важен не сам факт присутствия в организме того или иного типа вируса, а то, как организм на него реагирует.
- Чем человек здоровее, тем меньше шансов, что герпес проявит себя?
Именно так. Герпес чаще проявляется у людей с ослабленным здоровьем. В группу риска входят те, у кого нарушена работа эндокринной системы, имеются хронические заболевания желудочно-кишечного тракта, дефицит витаминов группы В, железа, цинка, есть проблемы с насыщенностью организма кислородом.
Провоцирующим фактором может стать курение, несбалансированное питание (вегетарианство или нерациональные диетические ограничения), а так же нарушение суточного ритма (любители клубной жизни и люди с ночным графиком работы больше рискуют заболеть герпесом, чем люди «дневного типа»).
- А как же иммунитет?
Все вышеперечисленное имеет самое непосредственное отношение к иммунитету.
Известно, что герпес обычно манифестирует в тот момент, когда человек либо переутомлен, либо заболевает какой-то другой болезнью, и его иммунитет ослаблен, а в чистом виде, опасном для жизни, он бывает у тех, у кого практически нет иммунитета (например, при СПИДе).
- Поэтому при герпесе врачи назначают иммуностимуляторы?
Да, но, к сожалению, эффекта от них хватает где-то на месяц, может, чуть побольше.
- Почему?
Существует масса методик лечения герпеса, но обычно они работают лишь на 30%.
- Самое время перейти к рассказу о лечении герпеса…
До недавних пор герпес лечили только в период обострения (когда есть высыпания). Традиционная терапия основана на назначении специальных препаратов, которые подавляют вирус. Но есть нюанс: каждым таким препаратом нельзя пользоваться больше трех раз – потом развивается «привыкание».
- И препарат перестает действовать?
Его эффективность заметно снижается. Однако даже если привыкание возникло, противовирусное лечение всё равно приносит пользу – оно сокращает период высыпаний.
- А что делать, если высыпаний нет, а избавиться от болезни хочется?
Лечить герпес в период ремиссии непросто, потому что вирус в это время невосприимчив к противовирусным препаратам. Если к нам в клинику пациент приходит и говорит: «У меня бывают высыпания раз в несколько месяцев, сейчас их нет, но я хочу от них избавиться», мы идем ему навстречу. Тут может быть два подхода. Или специально вызвать обострение, а потом его лечить. Или обследовать пациента, найти слабые точки в его здоровье и (напрямую не воздействуя на вирус) лечить, поднимая иммунитет.
- Иммуностимуляторами?
Хороший врач не подхлестывает иммунитет иммуностимуляторами, а ищет причины, из-за которых он снизился, и устраняет их. Чтобы выбрать правильные методы лечения, клиническую картину приходится собирать по кусочкам, как пазл, но если удастся определить, почему возникают проблемы с иммунитетом, можно добиться длительной ремиссии, то есть фактически вылечить болезнь. Ведь наиболее эффективно не то лечение, которое направлено на уничтожение вируса (зачем пытаться избавиться от того, от чего невозможно избавиться?), а то, которое укрепляет сам организм.
- Что входит в обследование такого пациента?
В первую очередь, это осмотр, биохимический анализ крови по 20 показателям, обследование желудочно-кишечного тракта, определение антиоксидантного статуса, при необходимости назначается консультация эндокринолога, диетолога или другого специалиста.
- А потом?
Потом полученная информация анализируется и назначается лечение, направленное на устранение причин, вызывавших дефицит иммунитета. Это может быть лечение гастроэнтерологических или гинекологических заболеваний, работа по исключению вредных привычек. Если у человека есть стимул, он обычно более охотно с ними расстается.
Ну, а после того, как организм приведен в норму, мы проводим курс озонотерапии.
- Зачем?
Озонотерапия активизирует иммунитет и активизирует вирус. Почему это происходит? Когда активизируется иммунитет, вирус «перед смертью» пытается размножиться и отстоять свои позиции. Так часто бывает в природе. Известно, что, например, старая яблоня перед гибелью дает рекордный урожай. Именно в тот момент, когда вирус становится активным, его можно легко убивать любыми противовирусными средствами.
- Но ведь можно было просто дождаться периода активации и использовать озонотерапию? Зачем нужны все эти долгие исследования и подготовка?
Отличие в том, что после лечения организм легко победит вирус и будет здоров. Причем эта ремиссия будет очень-очень долгая, потому что общий уровень здоровья организма больше не даст этому вирусу активизироваться.
- А если просто лечить герпес озоном?
Нельзя использовать озон как монотерапию. Сейчас многие фирмы рекламируют озон чуть ли не как панацею от всех бед. Это неправильно. С тем же успехом можно говорить: «Гуляйте в лесу, дышите свежим воздухом, и вы избавитесь от всех болезней».
Наша клиника называется «ДОКТОР ОЗОН»,но это вовсе не значит, что мы используем только озон. При том же герпесе использование озона дает замечательные результаты, но все равно важен комплексный подход: сначала тщательнейшая всесторонняя диагностика, потом работа по конкретным проблемам, а потом уже как завершающий аккорд – озонотерапия.
- Как рассчитать дозировку озона при лечении герпеса?
Для этого нужен опыт врача и предварительные обследования. Имеет значение множество факторов. Например, если вы курите, то стандартная доза озона, которую дают некурящему человеку, вам не подойдет. Поэтому необходим индивидуальный подход к каждому пациенту. И в нашей клинике мы работаем именно так.
- Сколько раз нужно сделать озонотерапию?
Обычно при лечении герпеса курс озонотерапии состоит из нескольких сеансов, которые проходят раз в день или раз в два дня. Большое значение имеет и дозировка, и способ введения. Дело в том, что озон в больших дозировках обладает антибактериальным действием (поэтому его часто используют для дезинфекции), а в малых, наоборот, может оказывать стимулирующее действие. Неслучайно существуют особые специалисты – озонотерапевты, которые хорошо знают эти нюансы и могут индивидуально подбирать дозу и метод введения для каждого конкретного случая.
- Сколько времени длится лечение герпеса в Клинике современной озонотерапии?
Конечно, это требует времени. Если человек к нам приходит в период высыпаний, то от 5 до 10 дней врач снимает у него острое состояние. Затем начинается обследование и лечение, которое может длиться до четырех месяцев. Я понимаю, что это довольно долго, но если вы хотите хотя бы на несколько лет избавиться от герпеса, то, как мне кажется, оно того стоит.
- Неужели, действительно, можно навсегда избавиться от герпеса?
Да, это возможно. Не буду скрывать, не у всех это получается, но у 70% процентов наших пациентов обострения больше ни разу не повторялись. Если подойти к лечению серьезно и потом соблюдать несложные рекомендации врача, вирус герпеса вас больше никогда не побеспокоит, а если и побеспокоит, то очень и очень ненавязчиво.

В свое время одним из авторов этой статьи было замечено, что у ряда лиц, страдающих рецидивирующей формой простого герпеса (ПГ) лица и половых органов, вскоре после употребления в пищу столового уксуса (СУ), являющегося, как известно, 6% водным раствором уксусной кислоты, либо-продуктов его содержащих (маринованные овощи, майонез) развиваются рецидивы заболевания (Ю. М. Амбалов, 2003). Для научного подтверждения этого феномена, и было предпринято настоящее исследование.
В клиническом испытании приняло участие 106 добровольцев с рецидивирующей формой ПГ, находившихся в межрецидивном периоде заболевания. Диагноз верифицировали по клиническим данным и результатам серологического исследования крови. Возраст наблюдавшихся лиц колебался от 18 до 65 лет. Число мужчин и женщин оказалось одинаковым. У 62 человек поражалась кожа лица, у 34-половых органов. У остальных - имело место сочетание обеих форм ПГ. Давность заболевания колебались от 5 до 50 лет. Меньше 6 рецидивов в год регистрировалось у 28,3% пациентов, от 6 до 12- у 65,1% и больше - у 6,6%. Появление на коже герпетических высыпаний наблюдавшиеся лица чаще всего связывали с заболеванием респираторно-вирусными (простудными) инфекциями, переохлаждением, эмоциональными переживаниями, mensis и др. Треть пациентов (35человек) не могла точно указать на какой-либо конкретный провоцирующий фактор.
Все добровольцы по случайному признаку были рандомизированы на две группы. В 1-ю, которая рассматривалась нами как контрольная, вошло 54 человека, во 2-ю - 52. Пациенты последней практически единовременно (с 16 до 20 часов) получили с пищей, не содержащей обладающих защелачивающими свойствами молочно-растительных продуктов, СУ в количестве 4-5 мл (1 чайная ложка).
Как показали дальнейшие наблюдения, в ближайшие 2-8 часов у 21 из 52 добровольцев (40,4±6,8%) развился рецидив ПГ. В контрольной группе подобного отмечено не было ( р<0,001).
Таким образом, проведенные исследования позволили подтвердить на основе принципов доказательной медицины провоцирующее влияние перорально введенного 6% раствора уксусной кислоты на развитие рецидивов заболевания у лиц, страдающих ПГ.

Герпес — это вирусная болезнь, которая поражает кожные покровы и слизистые оболочки тела. Главным его симптомом является образование мелких пузырьков, заполненных жидкостью. В пораженной зоне возникают покраснение, жжение и зуд. Если вы обнаружили герпес на теле, профилактика и лечение заболевания будут более эффективными под контролем специалиста.
Симптомы течения герпеса
Клиническая картина болезни зависит от типа возбудителя и локализации пораженной зоны. Для заражения всеми штаммами герпесвируса характерно покраснение кожных покровов или слизистых оболочек, появление пузырьков. В воспаленной области могут ощущаться боль и жжение. Но прокалывать пузырьки нельзя, это усугубит течение болезни.
Спустя дня пузырьки начинают лопаться. На их месте образуются язвочки. Пораженная область на губах затягивается корочкой, на слизистых — заполняется фибринозной тканью. Если противовирусное лечение не проведено, при снижении иммунитета болезнь проявится вновь.
Нередко при заболевании температура тела поднимается до 37–38 градусов. Поэтому в быту его часто называют простудой. Но герпесвирус не является причиной острых респираторных заболеваний. Лечение лабиального герпеса средствами от простуды неэффективно. Нужно определить тип герпесвируса и пройти схему лечения, назначенную врачом.
Герпес губах
Заражение герпесвирусом первого типа часто приводит к возникновению пузырей на одной или двух губах. За сутки до их образования больной может чувствовать общую слабость. Пузырьки сами лопаются на день. Вместо них появляется корочка, которую нельзя сдирать. Она отпадает сама через семь или десять дней.
В области глаз
Герпесвирус может вызвать воспаление одного или обоих глаз, а также век. Часто к поражению этой области приводит ее касание немытыми руками. Симптомами болезни являются:
- резь или щипание в глазах;
- повышенная светочувствительность;
- покраснение слизистых оболочек;
- образование пузырьков на веках.
Запущенный герпес в данном случае опасен. Осложнения болезни могут вызвать полную потерю зрения, образование шрамов на веках. При появлении первых симптомов поражения глаз следует немедленно обратиться к врачу.
Герпес лице
Очаги поражения могут возникнуть на лбу, подбородке, обеих щеках, спинке и кончике носа и на ушах. Часто зона поражения возникает там, где на кожных покровах уже были микротравмы.
В полости рта
Воспаление слизистых оболочек полости рта называется «герпетический стоматит». Эта болезнь у детей сопровождается гингивитом (воспалением десен). Когда пузырьки с жидкостью лопаются, образуются эрозии, покрытые беловатым налетом. Вокруг зоны эрозий наблюдается покраснение. Во время еды и чистки зубов человек испытывает боль.
Генитальный герпес
Заболевание поражает лобок, ягодицы, половые органы и анус. На коже появляются скопления пузырьков с жидкостью внутри. Зона вокруг них краснеет, появляются боль, зуд, раздражение. Генитальный герпес передается при безбарьерном половом акте. Причиной заражения могут быть прикосновения к паховой области немытыми руками.
Классификация герпесвирусов
Исследователи выделяют 8 штаммов герпесвируса, которыми может заразиться человек:
- Первый. Вызывает воспаление губ и рта (лабиальный герпес). В редких случаях может быть причиной генитальных высыпаний.
- Второй. Поражает половые органы и паховую область. Вызывает генитальный или вагинальный герпес. Реже является возбудителем орального герпеса.
- Третий. Вызывает ветряную оспу и опоясывающий лишай.
- Четвертый. Известен как вирус . Вызывает мононуклеоз, лимфомы и карциномы.
- Пятый. Цитомегаловирус. Вызывает мононуклеоз, гепатит, герпетический ретинит.
- Шестой и седьмой. Розеоловирусы. Вызывают розеолу, экзантему. Могут быть одной из причин хронической усталости.
- Восьмой. Вызывает лимфому, саркому Капоши, болезнь Кастельмана.
Возбудителем простого герпеса является герпесвирус I или II типа. Существует заблуждение, что болезнь не лечится. На самом деле герпес излечим. Хотя средствами современной медицины нельзя полностью вывести вирус из организма, можно подавить его жизнедеятельность настолько, что он перестанет доставлять неудобства.
Причины обострения герпеса
При самостоятельном лечении герпеса есть шанс возникновения рецидива. Неправильный подбор курса терапии подавляет вирус на время. Возникновение рецидивов провоцируют следующие факторы:
- Повторное заражение после взаимодействия с больным.
- Пониженный иммунитет.
- Длительное переохлаждение организма.
- Воздействие прямых солнечных лучей.
- Микротравмы кожи и слизистых.
- Физическая усталость, недостаток сна.
- Нервное перенапряжение.
- У женщин — менструация.
У большинства зараженных случаются рецидивы раза в год. При слабом иммунитете возможны рецидивы 5–20 раз за год. Так проявляется рецидивирующий герпес 1 типа, лечение которого возможно только под контролем врача.
Диагностика заболевания
Обнаружить наличие герпесвируса в организме можно различными методами. Перечислим эффективные способы, которые применяются в нашей современной лаборатории:
- Полимеразная цепная реакция. Позволяет определить ДНК вируса во взятом материале.
- Иммуноферментный анализ. Выявляет наличие антител, которые образуются в организме при заражении вирусом. По концентрации антител можно определить стадию болезни.
- Реакция иммунофлюоресценции. Биоматериал обрабатывается действующим веществом, которое заставляет антигены светиться.
- Культуральная методика. Посев биоматериала на питательную среду. Изучение развития вируса под микроскопом.
- Серологический анализ. Выявляет антитела класса G и М и их авидность. Часто используется для диагностики генитального герпеса. Биоматериалом является кровь, взятая из вены.
При любой диагностике есть шанс получения ложноположительного результата. Точный диагноз ставится после проведения нескольких исследований.
Методы лечения
Не существует единого способа, как быстро вылечить вирус: герпес протекает у разных людей. Методика лечения зависит от штамма, расположения пораженной зоны и других факторов. В «Поликлинике +1» врачи подбирают подходящую схему лечения герпеса для каждого пациента. Комплексное лечение инфекции средствами, назначенными врачом, дает быстрый результат.
Кремы и мази
Самым популярным препаратом является Ацикловир. Он доступен в виде крема или мази с содержанием действующего вещества 5%: , Зовиракс, . Для лечения лучше применять кремы, а не мази. Кремы лучше впитываются в пораженные области. Препараты нужно наносить на пораженную зону пять раз в сутки в течение семи дней.
Несмотря на его распространенность, ацикловир считается устаревшим препаратом. Он плохо справляется с рецидивами болезни, устраняет симптомы, но не подавляет вирус внутри организма. У 30% пациентов лечение ацикловиром не дает результата.
Более современным лекарственным средством является пенцикловир. На его основе изготавливается Фенистил Пенцивир. В составе этого крема содержатся пропиленгликоль + цетомакрогол. Они ускоряют проникновение действующего вещества в кожные покровы. Всего 0,2% штаммов оказываются устойчивы к Фенистил Пенцикловиру. Размножение герпесвируса прекращается на второй день после нанесения крема, благодаря чему процесс заживления проходит быстрее. Но у препарата есть недостаток: он не подходит для детей младше двенадцати лет.
Таблетки
Когда составляется схема лечения герпеса у взрослых, препараты могут быть назначены в таблетированной форме. Применять сильнодействующие таблетки разрешается для лечения подростков старше двенадцати лет. При лечении маленьких детей родителям стоит использовать перечисленные выше мази и свечи Виферон.
Действие ацикловира в таблетках аналогично действию одноименной мази. Таблетированный препарат стоит недорого и доступен почти в каждой аптеке. Его разрешено применять для лечения детей младше двенадцати лет.
Валацикловир используется для синтеза ацикловира. Он содержится в лекарстве Валтрекс. Когда таблетка попадает в организм, валацикловир превращается в ацикловир. Этот прием повышает концентрацию препарата в организме. Эффект от приема валацикловира можно сравнить с внутривенным введением ацикловира. Он подходит для людей с нормальным иммунитетом.
Фамцикловир является самым эффективным лекарством от герпеса. После приема фамцикловир практически полностью всасывается и быстро превращается в активный пенцикловир, который позволяет избавиться от симптомов и подавить жизнедеятельность герпесвируса. Фамцикловир содержится в препаратах Фамвир и Фавирокс. Разрешено однократное принятие трех таблеток, чтобы быстро остановить воспаление. Фамцикловир подходит для взрослых людей со слабым иммунитетом.
Народные рецепты
Народные рецепты помогают устранить симптомы болезни, но не борются с герпесвирусом как с причиной. Приведем примеры распространенных рецептов:
- Наносить на пораженную зону эфирное масло мелиссы каждые два часа.
- Смазывать область воспаления соком каланхоэ три раза в сутки.
- Пораженную область можно смазывать растолченными зубчиками чеснока трижды в сутки. Если чеснок вызывает жжение, следует выбрать другой рецепт.
- На воспаленную область можно наносить смесь пчелиного меда и яблочного уксуса, взятых в пропорции 1 к 1. Обрабатывать кожные покровы трижды в сутки.
Мы не советуем лечиться исключительно по народным рецептам. Для устранения симптомов и подавления активности герпесвируса используйте лекарства, назначенные опытным врачом.
Лечение герпесвируса у специалиста
Симптомы герпеса бывают похожи на проявления других заболеваний. Например, генитальный герпес можно спутать с прочими венерическими болезнями. Причиной воспаления во рту бывает не только герпетический, но и афтозный стоматит. В связи с этим при появлении первых признаков следует обратиться к врачу для постановки точного диагноза и лечения.
Терапия всех форм герпетической инфекции в нашей клинике «Поликлиника +1» проводится высококвалифицированными , венерологами, гинекологами. Они проведут тщательную диагностику и назначат эффективную терапию современными противовирусными препаратами. Комплексный подход помогает не просто подавить активность герпесвируса, но также повысить защитные силы организма и добиться стойкой ремиссии. При лечении герпеса во время беременности наши доктора обязательно учитывают возможные риски для плода.
Внимание! Самостоятельный прием препаратов может навредить, если диагноз поставлен неправильно. При неверном самолечении можно нанести вред своему здоровью, запустив течение заболевания. Чтобы избежать рецидивов и развития осложнений, следует принимать лекарства под контролем врача.
Стоимость лечения в «Поликлинике +1»
| Медицинская услуга | Стоимость (руб.) |
|---|---|
| Первичный прием дерматолога | 900 |
| Повторный прием дерматолога | 600 |
| Первичный прием и осмотр у венеролога | 900 |
| Повторный прием венеролога | 600 |
| Составление индивидуального плана лечения | 1 200 |
| Составление развернутого плана лечения | 2 500 |
| Взятие мазка для анализа | 500 |
| Забор крови для анализа | 500 |
| скрытого герпеса | 300 |
Способы профилактики
Что такое герпес — это вирусная болезнь. Она передается при использовании чужих вещей, поцелуях, незащищенных контактах. Меры профилактики направлены на предотвращение заражения вирусом:
- Тщательно мойте посуду после других людей.
- Не берите чужие полотенца, расчески, зубные щетки и другие предметы личной гигиены.
- Женщины не должны использовать чужие помады, блески, бальзамы.
- Не прикасайтесь к лицу и паховой области немытыми руками.
- Повреждения кожных покровов нужно обрабатывать средствами для обеззараживания.
- Регулярно принимайте витамины, чтобы укрепить свой иммунитет.
- Избегайте незащищенных сексуальных контактов с незнакомыми людьми.
При контакте с людьми, имеющими видимые симптомы герпеса, риск заразиться выше. Но даже если человек является скрытым носителем инфекции, от него можно заразиться. Поэтому нужно соблюдать правила личной гигиены.
Преимущества «Поликлиники +1»
- Прием ведут опытные дерматологи и венерологи.
- Получение результатов анализов и постановка диагноза за 1 день.
- Официальная лицензия на оказание платных медицинских услуг.
- Возможность сдать анализы и пройти лечение анонимно.
- Удобное расположение в центре Москвы, в 5 минутах от м. «Новокузнецкая» и «Третьяковская».
- Врачи ведут прием ежедневно, с 9:00 до 21:00, в том числе в выходные дни.
- Для посетителей доступна бесплатная парковка (предупредите администратора заранее).
Выводы
Только опытный врач может подобрать эффективную схему лечения герпесвируса. Решая, чем лечить герпес, самостоятельно, вы рискуете не получить нужный результат, а порой и вызвать осложнения. Запишитесь на прием к врачу по указанному на странице телефону, чтобы избавиться от неприятных симптомов и забыть о рецидивах.

Статья проверена на соответствие медицинским стандартам ведущим специалистом клиники "Поликлиника+1", дерматовенерологом, урологом, микологом

Герпес — заболевание, которое вызывает неоднозначную реакцию у большинства людей. Кто-то считает, что он есть практически у каждого и бороться с ним бессмысленно, другие убеждают, что от герпеса можно избавиться, главное — найти хорошего врача.
Герпес — это группа вирусных заболеваний, которые характеризуются появлением на коже и слизистых оболочках пузырьков и язвочек, вызывающих отек, зуд и жжение. Название вируса переводится с греческого языка как «ползучий», что полностью отражает характер течения болезни — без лечения герпес «ползет» дальше и пытается охватить новые территории.
Согласно статистике, женщины заражаются генитальным герпесом гораздо чаще, чем мужчины. Если брать общее количество больных обоих полов, то герпесом с поражением половых органов в той или иной форме болеют более 20% всего взрослого населения нашей планеты. Это значит, что каждый из нас постоянно рискует пополнить их ряды.
В настоящее время вирус генитального герпеса невозможно полностью устранить из организма, но его можно поддерживать в неактивной форме, без развития симптомов. Главное — вовремя обратиться к врачу.
Симптомы генитального герпеса
Самые распространенные признаки генитального герпеса:
- начало заболевания характеризуется появлением жжения, зуда и отечности в местах локализации сыпи — наружных половых органах, области промежности и ануса, уретры, внутренней поверхности бедер;
- разрыв пузырьков с жидким содержимым чаще всего сопровождается образованием болезненным эрозий на коже;
- увеличиваются узлы в паховой области, повышается температура, беспокоит недомогание, головная и мышечная боль.
Чем опасен генитальный герпес
Внешние проявления инфекции в виде отечности, язвочек и пузырьков могут беспокоить как по ночам, так и днем, беспокоя человека зудом, дискомфортом и не давая заниматься привычными делами. Половая жизнь при таких проявлениях тоже осложняется, а то и становится невозможной.
Отсутствие лечения может привести к рецидивирующему генитальному герпесу и атипичной форме герпеса, когда количество высыпаний уменьшается, но при этом диагностируется хроническое воспаление половых органов. Это состояние у женщин сопровождается гиперемией (покраснением) зоны вульвы, сильным зудом, появлением трещин в зоне заражения и общим ухудшением самочувствия.
Распространяясь по организму, герпес может охватить любые части тела вплоть до глаз и привести к проблемам со зрением и даже к слепоте. При ослабленной иммунной системе вирус может стать настолько агрессивным, что приведет к разрушению тканей мозга. Также он может серьезно нарушить систему свертываемости крови.
Если вы не хотите развития осложнений герпеса, необходимо обращаться к врачу сразу же, при появлении первых симптомов болезни.

Как происходит заражение
Вирус генитального герпеса передается при тесном контакте с зараженным человеком. Причем заразиться можно не только во время обычного и анального полового акта, но и во время орального секса, если у партнеров имеются язвочки на губах.
Также возможна передача вируса от матери к ребенку и бытовым путем — например, при использовании общего полотенца и других средств гигиены с зараженным человеком.
Через микротравмы на коже и слизистых оболочках вирус герпеса проникает внутрь организма и оккупирует нервные клетки, поджидая, когда иммунная система человека даст сбой. К активизации вируса может привести любой фактор, на первый взгляд совсем незначительный. Среди них:
- переохлаждение или перегрев;
- ОРВИ и грипп;
- дефицит витаминов в ежедневном меню;
- частые стрессы, недосыпание и переутомление;
- чрезмерное увлечение кофе и алкогольными напитками;
- предменструальный синдром;
- беременность.
Заразным человек становится через несколько дней после заражения, даже когда никаких внешних проявлений болезни еще нет. Появление сыпи на половых органах увеличивает вероятность заражения, ведь вирус в больших количествах содержится в жидкости, выделяющейся из пузырьков и язвочек.
Герпес — очень коварное заболевание. Некоторые люди с сильным иммунитетом, зараженные этим вирусом, не имеют внешних признаков болезни, но при этом являются переносчиками и заражают других людей при половых контактах.
Самолечение и употребление первых попавшихся препаратов от герпеса недопустимо.
Генитальный герпес у беременных и новорожденных
Вирус генитального герпеса может передаваться через плаценту, поражая нервную ткань плода. Особенно опасно влияние вируса на будущего ребенка во время первого триместра беременности, когда происходит закладка внутренних органов малыша. Также генитальный герпес повышает риск выкидышей и преждевременных родов. Для предупреждения передачи вируса от матери ребенку во время родов врач может принять решение о проведении кесарева сечения.
Если заражение плода произошло, вирус может поразить глаза, кожу, слизистые оболочки и сердечно-сосудистую систему ребенка. При отсутствии лечения смертность инфицированных новорожденных составляет 60%.
Секс и генитальный герпес
Основным способом защиты от заражения генитальным герпесом, как и другими ЗППП, является презерватив. Но если у зараженного человека наблюдаются обширные высыпания в зоне половых органов, презерватив может не уберечь от инфицирования. Если вирус генитального герпеса обнаружен у обоих партнеров, лечение необходимо проходить одновременно, что повысит шансы на успешную борьбу с инфекцией.
Срочная помощь врача также может потребоваться после сомнительных половых контактов, когда имеется подозрение, что партнер может быть заражен вирусом генитального герпеса или другими инфекциями. В таких случаях поможет экстренная профилактика заражения, для чего необходимо незамедлительно обратиться к врачу.
Гонорея может коснуться любого человека, ведущего активную сексуальную жизнь. От гонококковой инфекции не застрахованы люди всех социальных групп. Возбудитель легко приспосабливается к окружающей среде и устойчив к антибиотикам, поэтому болезнь может перейти в хроническую форму и стать причиной различных осложнений, в том числе бесплодия.
Что такое гонорея?
Гонорея — это инфекционное заболевание, которое передается половым путем. В народе его называют триппером или «гусарским насморком», у мужчин при гонорее часто наблюдают характерные выделения из полового члена.
Заболевание одолевает чаще мужчин, но встречается также у женщин и новорожденных. Основными признаками гонореи являются боль и жжение при мочеиспускании, необычные зелено-желтые гнойные выделения из половых путей, покраснение половых органов. Но болезнь может протекать и без симптомов.
Причины возникновения, возбудитель
Вызывает гонорею бактерия Neisseria gonorrhoeae (гонококк). Она поражает, в первую очередь, мочеиспускательный канал (при этом возникает уретрит) и шейку матки (вызывая цервицит), реже — прямую кишку, слизистую горла и глаз, вызывая воспаление.
Пути заражения
Гонорея относится к венерическим болезням, она передается от человека к человеку при незащищенном половом акте: при контакте с пораженными бактерией участками (половыми органами, анусом, ртом).
Важно! Бактерия находится не в семенной или влагалищной жидкостях, а непосредственно на поверхности половых органов. Прерванный половой акт не уменьшает и не исключает риск заражения гонореей.
Инфекция может проникнуть в прямую кишку при анальном половом акте, а в горло – при оральном. Через ротовую полость больного гонореей человека бактерия может передаться его здоровому партнеру.
У новорожденных гонорею обнаруживают, если бактерия находилась в организме матери во время родов. Заражение происходит при контакте ребенка с фаллопиевыми трубами и маткой. Причем бактерия чаще всего поражает глаза новорожденных, вызывая гонорейный конъюнктивит (бленнорею).
Так как бактерия не способна существовать вне тела человека (то есть вне клетки-хозяина), заразиться триппером в общественных местах, бассейнах и туалетах нельзя. Гонорея также не передается воздушно-капельным путем.
Передается ли гонорея через полотенца или посуду?
Очень редки случаи, когда бактерия передается через полотенце. Для этого зараженный человек должен использовать полотенце на слизистой, пораженной бактерией. Затем здоровый человек должен перенести выделения с полотенца на свою слизистую. С учетом того, что бактерия вне тела человека быстро погибает, проделать это нужно быстро. Получается, заразиться через полотенце можно, только если делать это нарочно. Поэтому врачи говорят, что заражение через полотенца, посуду и столовые приборы не происходит.
Кто в группе риска?
В группе риска заражения гонореей – люди, практикующие незащищенный секс (без использования презерватива):
- работники сферы интимных услуг и их клиенты;
- люди, практикующие однополые незащищенные половые контакты (мужчины, которые занимаются сексом с мужчинами, и женщины, которые вступают в половой акт с женщинами);
- люди, часто меняющие половых партнеров.
Заболеть гонореей можно повторно, если иметь контакты с больным человеком. Риск заражения увеличивается при наличии других заболеваний, передающихся половым путем (хламидиоза, сифилиса и т. д.).
Виды заболевания, классификация
Гонорея может затрагивать не только органы мочеполовой системы, хотя урогенитальная инфекция наиболее распространена. Различают:
- Урогенитальную инфекцию: у мужчин воспаление происходит в половом члене, мошонке, простате, у женщин – в шейке матки, влагалище и органах малого таза (рис. 1).
- Гонорею прямой кишки: попадание бактерии в организм происходит при анальном сексе. Симптомами являются зуд, кровотечение, нарушения дефекации (запор, понос).
- Гонококковые инфекции глотки (гонококковый фарингит): причина – оральный секс. Симптомы могут отсутствовать, но инфекция может привести к ангине.
- Диссеминированную гонорейную инфекцию (синдром артрита-дерматита): инфекция поражает кожу и суставы. На коже появляются красные пятна, суставы отекают. Одной из разновидностей инфекции является гонорейный септический артрит.
- Гонорейный конъюнктивит (бленнорея): случается при попадании зараженной бактерией жидкости в глаза. В результате – отек и покраснение.
- Синдром Фитца-Хью-Куртиса (венерический перигепатит): воспаление тазовой области и печени, сопровождается болью в правой верхней части живота с тошнотой, рвотой и температурой.
Симптомы гонореи
Течение болезни может быть абсолютно незаметным для зараженного человека.
Первые признаки заболевания
Первые симптомы гонореи могут проявить себя только через 2 недели или несколько месяцев после незащищенного полового акта с инфицированным партнером. Иногда признаки заболевания возникают раньше - на третий или пятый день после заражения. Обычно половые органы краснеют, ощущается жжение и дискомфорт, усиливающиеся при мочеиспускании.
Далее симптомы варьируются в зависимости от вида гонореи.
Симптомы у женщин
У женщин симптомы проявляются в течение 10–14 дней:
- жжение, боль при мочеиспускании;
- необычные выделения из влагалища: они могут иметь более плотную, чем обычно, структуру, быть гнойными или водянистыми, с зеленым или желтоватым оттенком;
- кровянистые выделения до или после менструации;
- более редко: боль в нижней части живота, кровь после секса, менструация может протекать в более тяжелой форме (более обильные выделения).
Следует помнить – у половины заболевших гонореей женщин болезнь протекает бессимптомно.
Симптомы у мужчин
У мужчин симптомы заявляют о себе на 2–14 день после незащищенного полового акта (рис. 2):
- нарушение мочеиспускания: боль, жжение, дискомфорт, недержание, частые позывы;
- необычные выделения из головки полового члена, чаще гнойные, зеленого или желтоватого оттенка;
- покраснение и припухлость головки полового члена;
- более редко: боль в мошонке, припухлость.
У каждого десятого заразившегося гонореей мужчины болезнь не проявляет никаких симптомов.
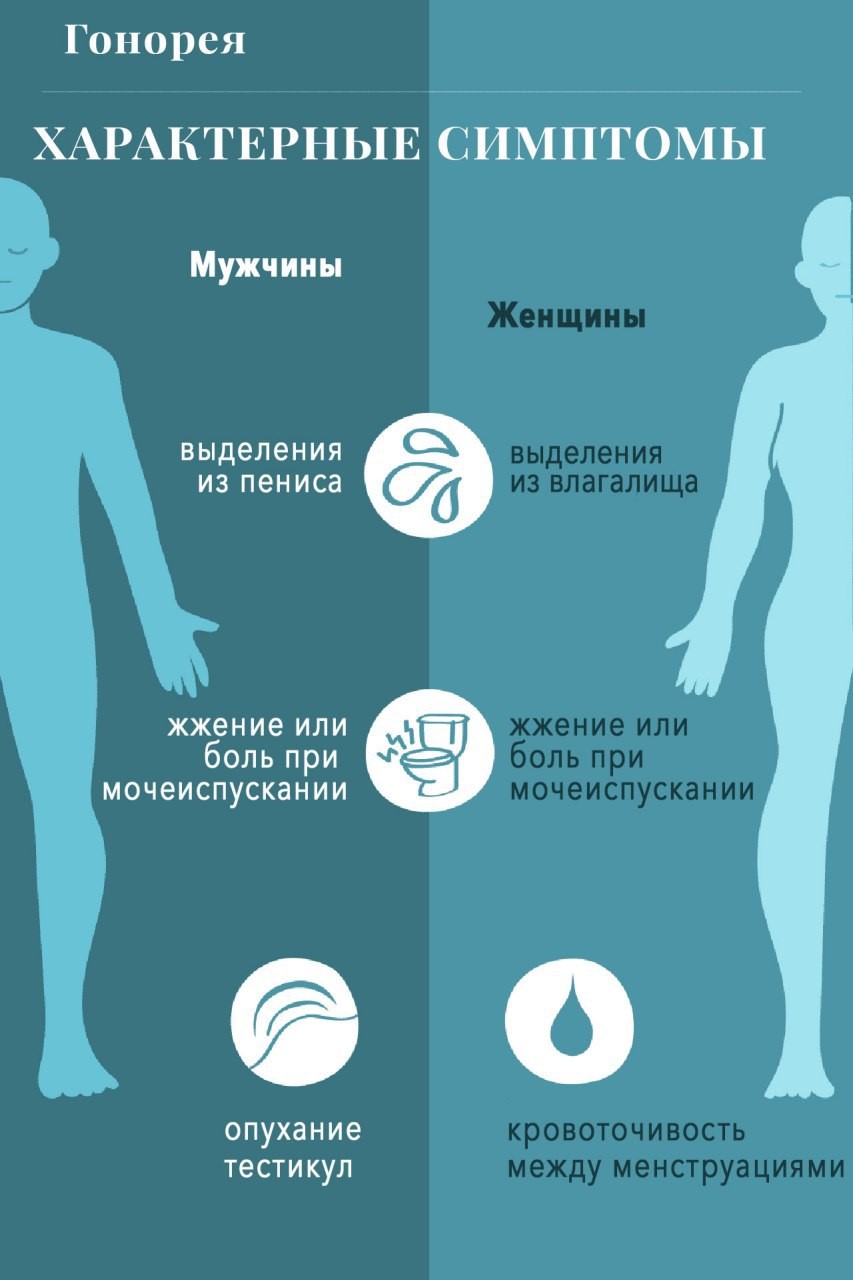
Рисунок 2. Распространенные симптомы урогенитальной инфекции при заражении гонореей у мужчин и женщин. Источник: Verywell
Симптомы при заражении кожи, глаз, прямой кишки
Гонорея на коже (синдром артрита-дерматита) проявляется в виде красных гнойных точек. Их сопровождает лихорадка, сильная боль в суставах. Суставы опухшие, кожа в районе лодыжек, запястий или коленей красная.
При гонорее прямой кишки к симптомам относят зуд, кровотечение, запор или понос.
Гонорея слизистой горла может никак себя не проявлять, но в дальнейшем может стать причиной гонорейной ангины.
Гонорейный конъюнктивит (бленнорея) выражается в покраснении и отеке глаз.
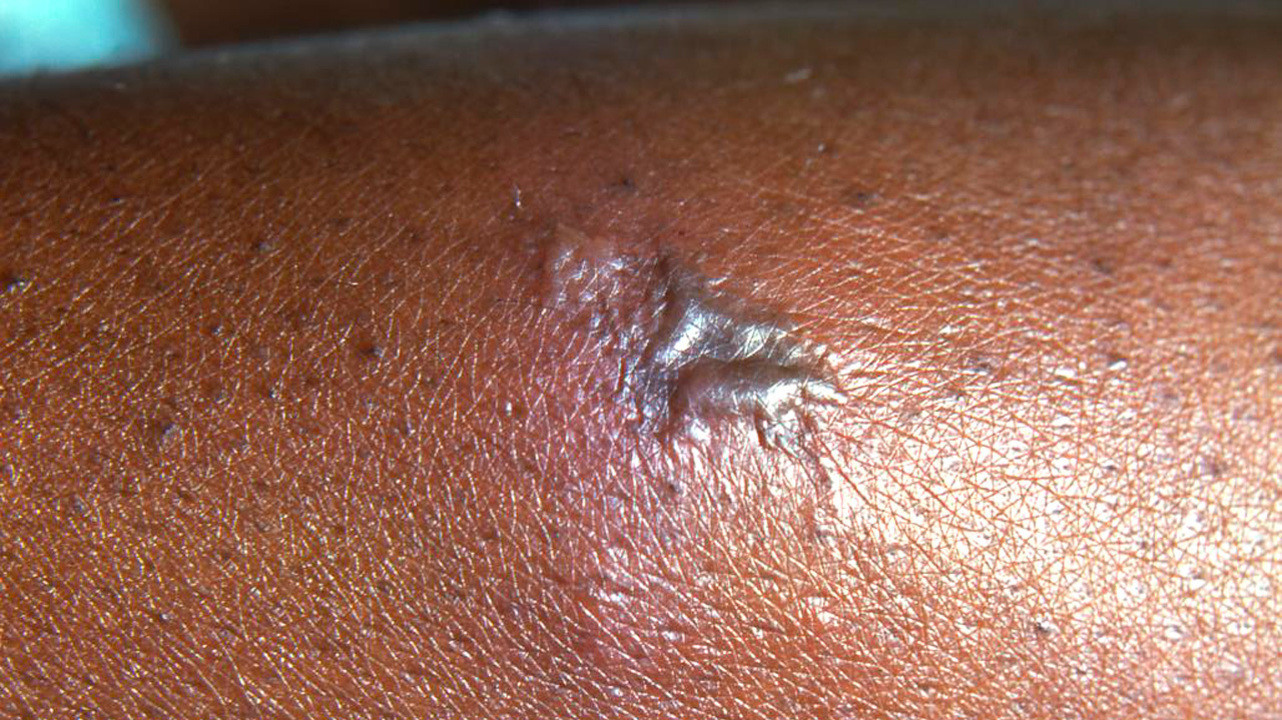
Гонорея на коже. Фото: PHIL CDC
Симптомы у новорожденных
При родах гонорея может передаться ребенку. У новорожденных признаками болезни являются красные и опухшие глаза с гнойными выделениями.
В качестве превентивной меры еще до рождения ребенка врач может прописать матери антибиотики. После рождения ребенку вводят антибиотик внутривенно и промывают глаза физиологическим раствором.
Диагностика гонореи
К диагностике и лечению гонореи следует относиться серьезно. Даже если гонорея никак себя не проявляет, человек все равно является переносчиком инфекции.
При появлении первых симптомов, а также при отсутствии уверенности в партнере или после незащищенного полового акта нужно немедленно посетить врача-венеролога (дерматовенеролога).
Какие анализы нужны?
Для определения гонореи врач берет мазок со слизистой пениса или мочеиспускательного канала мужчины и, соответственно, со слизистой шейки матки – у женщин.
Затем врач отправляет мазок на исследование. Для выявления возбудителя используют:
- метод ПЦР (полимеразная цепная реакция, в образце обнаруживают бактериальную ДНК);
- культуральный метод (бактериологический посев);
- метод окраски по Граму.
Так как гонорея способствует заражению другими венерическими инфекциями, врачи советуют сдать анализ также на микоплазму, трихомонады и хламидии.
Каждый метод диагностики гонореи имеет свои плюсы и минусы.
Метод ПЦР
Самый чувствительный и широко используемый подход – метод ПЦР. Используется для анализа мазка из половых органов, горла, прямой кишки, а также для исследования пробы мочи.
Помимо гонококков, методом ПЦР выявляют микоплазмы и хламидии. Результат можно получить уже на следующий день.
Метод окраски по Граму
Второй метод – окраска по Граму – довольно простой и быстрый. На взятый образец воздействуют красителями и затем результат изучают под микроскопом (рис. 3).
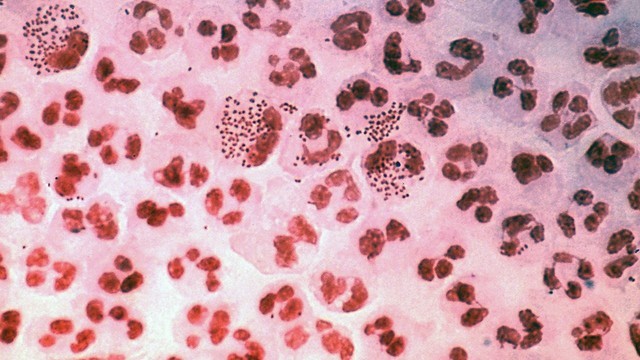
Рисунок 3. Диагностика гонореи, окраска по Граму. Препарат последовательно окрашивают красителями. В результате бактерии Neisseria gonorrhoeae приобретают оранжево-красный цвет на фоне фиолетового цвета клеточных элементов.
Этот метод используют для диагностики гонореи у мужчин при поражении уретры. Он не эффективен при заражении горла, шейки матки и прямой кишки, так как его результат в этом случае часто оказывается недостоверным.
Метод окраски по Граму также не выявляет наличие других возбудителей – микоплазмы и хламидий.
Культуральный метод
Культуральный метод состоит в том, что образец помещают в специальный сосуд и культивируют. Бактерии образуют колонии. Выделенную чистую колонию бактерий идентифицируют путем микроскопирования с использованием окраски по Граму.
Основной плюс этого метода – он позволяет определить бактерий к различным антибиотикам. Среди недостатков – длительность проведения исследования (около 3 дней) и строгое следование правилам взятия пробы и перевозки материала. При малейшем нарушении среды, в которую помещают бактерии, анализ может дать ложный результат.
Культуральный метод применяется для анализа проб из горла, прямой кишки и при синдроме артрита-дерматита, когда в лабораторию отправляют жидкость из суставов.
Важно! Для получения достоверного результата необходимо соблюдать правила подготовки к исследованию. За 2 недели прекращают прием любых антибиотиков, так как они могут повлиять на результат. Анализы не сдаются во время менструации (идеальное время – за 5 дней до или 5 дней после месячных).
Что такое провокационная проба?
После того, как пациент прошел лечение и повторные анализы дали отрицательный результат, врачи могут прибегнуть к провокационной пробе.
Такая проба заключается в раздражении бактерии, чтобы она снова проявила себя.
Ведь не до конца вылеченная гонорея может проникнуть вглубь организма, и выявить ее на слизистых с помощью мазка будет уже невозможно.
Для этого используют следующие методы:
- химический (используют раствор серебра для уретры или раствор Люголя для прямой кишки);
- термический (прогрев тканей с помощью электротерапии);
- алиментарный (когда пациент ест острую и соленую пищу для раздражения бактерии);
- физиологический (проверяют, не проявит ли себя бактерия при гормональном всплеске у женщин до и во время менструации);
- биологический (врач вводит гонококковую вакцину и пирогенал).
Лечение гонореи
Гонорея лечится только с помощью антибактериальных препаратов, которые назначаются строго врачом.
Лечение препаратами
Основные препараты для лечения гонореи: комбинация антибиотиков двух групп - цефалоспоринов и макролидов.
Если у пациента есть аллергия на макролиды, ему прописывают препарат из группы тетрациклинов (противопоказаны при беременности).
Беременным женщинам также назначают курс антибиотиков. Очень важно вылечить гонорею до рождения ребенка, чтобы снизить риск его заражения при родах.
Улучшение наступает уже после первого дня лечения, но терапию обязательно нужно пройти до конца. Если курс антибиотиков не был завершен, бактерии могут выработать устойчивость к используемым препаратам. В этом случае избавиться от инфекции будет очень трудно. Она может стать хронической и неизлечимой.
Через 7 дней после завершения курса лечения необходимо явиться к врачу для взятия контрольных проб.
Следует помнить, что во время терапии необходимо воздерживаться от половых контактов. Половой акт может спровоцировать новую инфекцию. Кроме того, вы можете заразить своего партнера. К половой жизни можно будет вернуться после получения отрицательных результатов контрольных проб.
Важно! Курс лечения от гонореи обязательно должны проходить оба партнера. Гонореей можно заболеть снова, если вы прошли лечение, а ваш партнер – нет.
Иммунотерапия
В качестве вспомогательного лечения гонореи врач может назначить противовоспалительные препараты и средства для укрепления иммунитета. Иммунотерапия не может являться основой терапии, так как она не обладает достаточной эффективностью.
Лечение других половых инфекций на фоне гонореи
Больные гонореей вследствие незащищенного полового акта и из-за ослабленного иммунитета могут быть заражены и другими инфекциями, которые передаются половым путем (хламидии, сифилис, ВИЧ).
Перед началом лечения врач проводит обследование пациента и на другие половые инфекции, на случай если потребуется комплексная терапия сразу против нескольких патогенных микроорганизмов.
Возможные осложнения гонореи
Гонококковая инфекция, как и любая другая невылеченная инфекция, может привести к осложнениям.
У женщин гонорея, если ее не лечить, может повлечь воспаление шейки матки (цервицит) и воспаление органов малого таза (ВЗОМТ). А те, в свою очередь, могут привести к бесплодию и внематочной беременности. Еще одно последствие вовремя невылеченной гонореи – хронические тазовые боли.
У мужчин гонококковая инфекция может проявляться в виде воспаления мочеиспускательного канала (уретрит) или воспаления придатка яичка (эпидидимит). Если гонорею оставить без лечения, инфекция поразит простату и семенные пузырьки, а это может привести к бесплодию и импотенции.
Среди редких последствий – воспаление эндокарда (внутренней стенки сердца) и воспаление головного или спинного мозга (менингит), а также гонорейный артрит, при котором инфекция распространяется на кожу и суставы. А запущенная бленнорея может привести к слепоте.
Гонорея ослабляет иммунитет и может способствовать заражению другими инфекциями, включая ВИЧ.
Профилактика
От венерических болезней 100-процентную защиту дает только сексуальное воздержание.
Чтобы снизить риск заражения гонореей, нужно:
- использовать презервативы. Для орального секса – презервативы или латексные салфетки;
- состоять в моногамных отношениях;
- проходить вместе с новым партнером обследование на гонорею и другие венерические заболевания до первого полового акта;
- воздерживаться от беспорядочных половых связей;
- не использовать вместе с другими людьми одни и те же секс-игрушки;
- ежегодно проходить обследование у гинеколога;
- проходить скрининг – тест мочи на нуклеиновые кислоты. Его регулярное прохождение рекомендуют женщинам моложе 25 лет, которые ведут активную половую жизнь, мужчинам, которые вступают в половые отношения с другими мужчинами, и людям, которые ведут беспорядочную половую жизнь.
Заключение
Заразиться гонореей взрослый человек может только через незащищенный половой акт с инфицированным партнером. Новорожденным инфекция передается от матери.
Самый распространенный вид гонореи – инфекция уретры у мужчин и шейки матки у женщин. Впрочем, бактерия приживается и на прямой кишке, а также в горле, на коже и глазах человека.
Симптоматика при гонорее может полностью отсутствовать, но болезнь имеет свои специфические признаки: зуд и жжение при мочеиспускании, гнойные выделения желто-зеленого цвета из гениталий, покраснение и припухлость половых органов.
Лечить гонорею можно только антибиотиками и только по назначению врача. Самолечение крайне опасно. Обязательно прохождение полного курса лечения. Проблема устойчивости бактерии к антибиотику – главная сложность выбора антибактериального препарата. А если болезнь не лечить, она может перейти в хроническую форму, затронуть другие важные органы: сердце, печень, органы малого таза, суставы, кожный покров, и даже привести к бесплодию.
Читайте также:

