Уход за кожей лица при покраснении
Обновлено: 28.04.2024
Уход за чувствительной кожей лица — многоэтапный процесс, который предполагает использование уходовой косметики и заботу о внутреннем состоянии организма. Однако при тщательном подборе средств и здоровом образе жизни зуд, покраснения и шелушения перестанут вас беспокоить.
Как определить чувствительную кожу лица
Чувствительной кожей считается та, что чрезмерно реагирует на любые раздражители. Это происходит из-за слабого или поврежденного эпидермального барьера. Именно поэтому кожа тяжело переносит ветер, холод, новую косметику, лекарства, стресс и вредную пищу.
И как понять, чувствительная кожа или нет? Если из-за вышеперечисленных факторов у вас регулярно появляются шелушения, покраснения, зуд, это указывает на гиперчувствительность кожи.
Признаки чувствительной кожи лица
На чувствительную кожу указывает ее уязвимость. Из-за того, что сальные железы выделяют мало себума (кожного жира), кожа недостаточно увлажнена и не может защитить себя. Поэтому любое воздействие может привести к негативному результату.
Важно понимать, что чувствительность не обозначает тип кожи. Сухая, жирная, нормальная или комбинированная также может быть склонной к раздражению . Причем, вопреки стереотипам, чувствительность гораздо чаще свойственна обладателям жирного типа, а также аллергикам. Нередко такая проблема наблюдается у светло- или рыжеволосых.
Причины чувствительной кожи лица
Основная причина излишней раздражительности кожи — нарушения в работе защитных механизмов, внутренние проблемы и неправильный уход:
Слой эпидермиса удерживает влагу и предотвращает сухость. Однако если его работа нарушена, барьерная функция слоя ухудшается, что увеличивает чувствительность.
Кожный жир, который выделяется сальными железами, образует липидную пленку, которая делает кожу мягче и защищает от повреждений. Но если себума производится мало, это приводит к уже знакомому нам эффекту: снижению защитного барьера и раздражениям. Однако если кожного жира чрезмерно много, его компоненты (вроде жирных кислот) вызывают раздражение.
В норме кислотно-щелочной баланс кожи лица (pH) составляет 5,5. Этот показатель поддерживают потовые железы, которые к тому же выполняют защитную функцию. Пот избавляет кожу от загрязнений, микробов и других внешних воздействий. Но если баланс нарушен, эпидермис повреждается, а чувствительность становится выше.
Кроме того, чувствительность может стать следствием внутренних проблем. Нехватка витаминов, гормональный дисбаланс, постоянные стрессы, тяжелые заболевания негативно воздействуют на кожу.
Также на коже отражается ваш образ жизни. Курение, пристрастие к алкогольным напиткам, кофе, походы в солярий следует исключить.
На состояние кожи влияют и другие внешние факторы. Косметические средства с ретиноидами, салициловой кислотой, альфа-гидрокислотами (АНА) увеличивают раздражение и сухость. То же касается средств с некоторыми растительными компонентами: розмарином, календулой, сандаловым маслом.
Типы чувствительной кожи
В зависимости от причин раздражения кожа подразделяется на несколько типов:
Слабая от рождения, чаще всего светлая и сухая. Негативно реагирует на любые внешние раздражители. Обладатели такого типа чаще всего не могут провести время на солнце.
Ситуативно чувствительная — из-за неправильного ухода, некачественной косметики или агрессивной процедуры. Если не обращаться к усугубляющим факторам и ухаживать за кожей, все негативные последствия исчезнут.
Чувствительная по причине внутренних проблем: нервного истощения или сильного стресса, внутренних заболеваний. Такой тип нужно лечить вместе с эндокринологом.
Если вы подозреваете, что у вас чувствительная кожа, и знаете, как это определить, остается только подобрать правильный уход.

Как ухаживать за чувствительной кожей
Подбор правильных средств и отказ от некоторых привычек помогут значительно снизить чувствительность кожи.
Обращайте внимание на состав косметических средств. Ищите пометки «для чувствительной, склонной к раздражению кожи». Выбирайте средства, одобренные дерматологами. Такие средства проходили клинические исследования, а значит, они точно доказали свою эффективность и безопасность.
Важен правильный подбор косметики. Избегайте средств, в которых есть спирт, щелочи, агрессивные ПАВ: они сушат кожу.
Также аккуратнее пользуйтесь косметикой: она не всегда предполагает заботу о раздраженной коже. В магазине попробуйте нанести немного средства на кожу руки и посмотреть на реакцию: если появится покраснение, эта косметика не для вас.
Не пользуйтесь жирными кремами и косметическими маслами. Они создают жировую пленку, из-за чего в кожу не поступает влага.
Старайтесь пить побольше воды: необходимая влага поступает в организм изнутри. Питайтесь сбалансировано, ешьте побольше здоровой пищи: фаст-фуд негативно отразится на состоянии кожи.
Откажитесь от скрабов и пилингов: их частички царапают поверхность кожи.
Умывайтесь теплой водой, в идеале фильтрованной, а не водопроводной — она очень жесткая. Ни в коем случае не очищайте лицо мылом: оно сушит кожу. После умывания легко и аккуратно прикоснитесь к коже полотенцем: агрессивные движения вызовут раздражение.
В холодное и ветреное время года наносите за полчаса перед выходом увлажняющий и питательный крем: он защитит лицо от воздействия внешних факторов. Выбирайте крем, который одобрен дерматологами и не имеет отдушки — это очень важно для чувствительной кожи.

Как выбрать средства для ухода за чувствительной кожей
Так как ухаживать за чувствительной кожей лица? Существует базовый порядок действий:
После каждого дня нужно очищать кожу, даже если вы не пользовались макияжем. Используйте мягкие средства, чтобы смыть косметику, иначе с утра вас могут ждать неприятные последствия. Регулируйте температуру воды: она должна быть не слишком прохладной и не горячей.
Сухая и чувствительная кожа лица требует особый уход . Ей прекрасно подойдет Ультраувлажняющий цера-крем для лица и тела. Он одобрен дерматологами, гипоаллергенен и глубоко увлажняет кожу лица. В его составе есть церамиды — это природные липиды, которые восстанавливают липидный барьер, — и гель алоэ вера, который залечивает повреждения.
Для комплексного ухода средство нужно наносить утром и вечером, особенно на те участки, которые страдают от излишнего раздражения. Клинические исследования подтвердили, что цера-крем увлажняет кожу в течение 24 часов, а значит, положительный эффект будет сохраняться весь день. Крем одобрен дерматологами и не имеет отдушки. А еще он прекрасно подойдет как основа для макияжа: он быстро впитывается и не оставляет видимых следов.
Кожа губ очень тонкая, поэтому быстрее всего реагирует на внешние факторы. Так что если у вас часто обветриваются или трескаются губы, воспользуйтесь Ультраувлажняющим цера-бальзамом. Он снимает сухость и дискомфорт, смягчает кожу и содержит витамин Е, который предотвращает образование трещин и активирует процессы регенерации.
Не забывайте, что чувствительная кожа негативно реагирует на перемены и эксперименты. Лучше выбрать пару подходящих средств для ухода и подождать результата, чем пользоваться новым средством каждый день.

Чистая и здоровая кожа лица играет важную роль для психологического комфорта человека. Увы, кожные покровы в этой зоне — особенно нежные и чувствительные, поэтому если лицо краснеет к вечеру, а щеки розовеют от малейшей «нагрузки» (ветра, жары), есть повод посоветоваться со специалистом. Важно понять причину красного лица, ведь за маской безобидного, на первый взгляд, явления может скрываться серьезная проблема.
Причины гиперемий
Покраснение на лице — яркий и распространенный признак гиперемии. Под влиянием внешних и внутренних факторов сосуды расширяются, что увеличивает приток крови к кожным покровам и приводит к изменению их цвета. Особенно это заметно у людей со светлой и чувствительной кожей.
Красные пятна на лице могут появиться от разных причин:
- Временные раздражители. Среди них — перепады внешних температур и ветер, физическая и эмоциональная нагрузка, солнечный ожог или механические факторы (трение, давление). Спровоцировать покраснение кожи могут побочные действия лекарств, неправильно подобранная косметика и некоторые виды ухаживающих процедур: пилинг, шлифовка, микротоковая терапия.
- Физиологические состояния. Перестройка гормонального фона часто сопровождается системными реакциями, в том числе и кожными. Ситуации, когда на лице появляются красные пятна, доставляют психологический дискомфорт в периоды полового созревания, беременности, менопаузы и др.
- Аллергические и токсические агенты. Могут проникать в организм через желудочно-кишечный тракт, дыхательные пути, инъекционно и контактно (при непосредственном соприкосновении с кожей).
- Патологические состояния. Это большая группа острых и хронических заболеваний как сугубо дерматологического, так и общего характера, а именно:
- нарушение работы сердечно-сосудистой системы и механизма кроветворения;
- острые инфекционные заболевания и воспалительные процессы в организме;
- поражение желудочно-кишечного тракта;
- патология ЛОР-органов;
- эндокринные и аутоиммунные заболевания;
- расстройства центральной и периферической нервной системы;
- дерматозы различного генеза.
В таких ситуациях убрать красноту с лица можно только одновременным воздействием на первопричину и на симптом. Даже истинные дерматологические нарушения трудно скорректировать без оздоровления всего организма.
Диагностика гиперемий
Красная кожа лица может быть как защитной реакцией на раздражители, так и сигналом нарушений в теле человека. Своевременная диагностика и лечение помогают задержать развитие серьезных патологий. Изучение проблемы начинается со сбора жалоб и истории заболевания. Так, следует внимательно проанализировать эпизоды изменения цвета кожи.
В случаях систематических красных пятен на лице, причины которых неясны, помощь специалиста необходима. Поводом срочно обратиться к нему является одновременное сочетание покраснения на лице и шелушения, зуда, жжения, микротрещин, а также общей слабости, утомляемости и нарушений работы внутренних органов.
В таких случаях проводятся лабораторные анализы крови и мочи, доступные инструментальные исследования сердечно-сосудистой системы (измерение АД и пульса, выполнение ЭКГ и оценка состояния сосудов). С учетом предварительных данных врач может назначить дерматологические и аллергологические пробы, определение гормонального профиля, углубленные инструментальные процедуры (рентгенографию, УЗИ, МРТ, КТ).
Современное лабораторное и инструментальное оборудование даст возможность всестороннего общеклинического наблюдения, а совместная работа нескольких специалистов позволит точнее определить характер покраснения лица и его причины.
Самостоятельное решение проблемы
Временное, или преходящее, покраснение кожи лица не считается патологией. Оно исчезает самостоятельно и не доставляет особого дискомфорта, кроме психологического. Чтобы убрать своими силами эпизодические случаи гиперемий, следует выполнить несложные действия:
- Удалить раздражающий фактор. Сменить обстановку, смыть с поверхности кожи аллерген или токсическое вещество, постараться успокоиться.
- Восстановить естественный цвет кожи. В этом помогают народные средства и травяные сборы. Предварительно необходимо убедиться в отсутствии аллергии на компоненты.
- Позаботиться об укреплении защитного барьера. Для этого целесообразно проводить комплекс мероприятий, который направлен на оздоровление организма в целом и на поддержание функциональных свойств кожного покрова.
Следующие рекомендации также смогут помочь избавиться от красного лица, но потребуют длительного времени и корректировки образа жизни.
Бережный очищение и уход. Умываться стоит теплой водой, без контрастных температур, вытираться мягким полотенцем легкими промокательными движениями.
Профилактика инфекций. Важное правило — никогда без нужды не трогать лицо руками. Привычка самостоятельно удалять прыщи может привести к заражению не только местному, но и общему. Даже при мелких повреждениях и царапинах стоит немедленно обработать участок микротравмы асептическим веществом.
Образ жизни. Питание обязательно должно содержать продукты, богатые клетчаткой и витаминами. Стоит исключить употребление соленой пищи, копченостей, острых приправ и алкоголя. Убрать покраснение на лице помогают также полноценный сон и спокойный микроклимат.
Ухаживающая косметика. Индустрия красоты предоставляет большой ассортимент очищающих, липидовосстанавливающих и заживляющих средств. Самостоятельно разобраться в них бывает непросто, однако, дерматологи рекомендуют не увлекаться косметикой на основе спиртовых растворов и тщательно подходить к ее выбору.
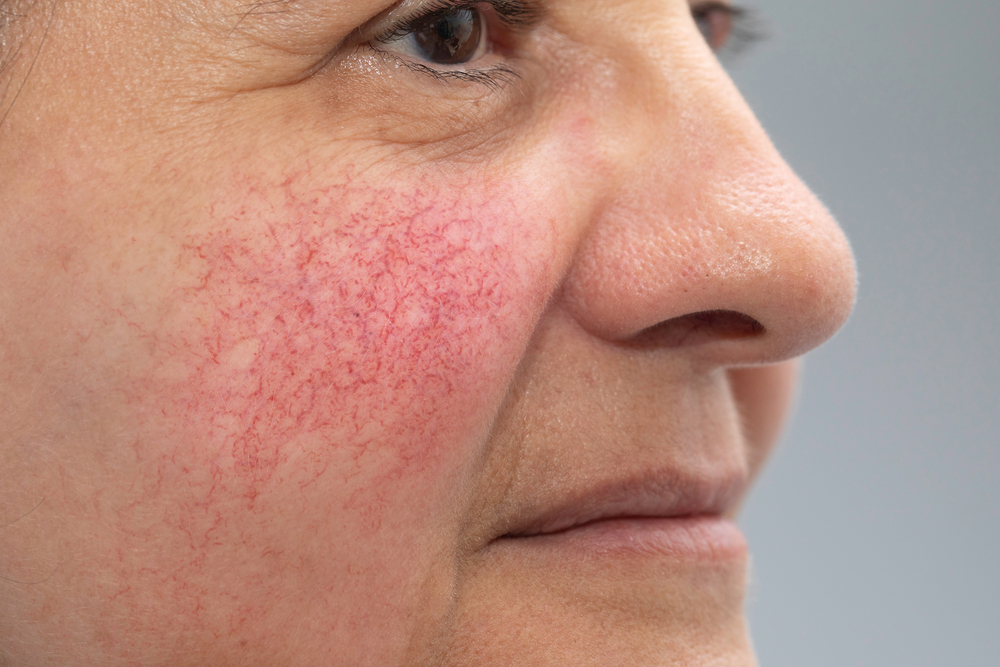
Покраснение кожи лица — это не только признак застенчивости. Оно может указывать на купероз — сосудистую патологию, сопряженную с нарушением микроциркуляции крови и ломкостью капилляров. Женщины склонны к нему больше, чем мужчины, а на светлой коже проявления более очевидны, чем на смуглой. Из этого материала вы узнаете, что такое купероз, почему он возникает, есть ли лечение.
![]()
Определение болезни
Купероз нельзя назвать самостоятельной болезнью. Это лишь внешнее проявление расширения сосудов или их ломкости. Покраснение держится непостоянно: оно возникает как реакция на различные раздражители.
До постановки диагноза его могут трактовать как:
- проявление излишней эмоциональности;
- аллергию на холод;
- приливы;
- скачки давления.
Расширение сосудов, не связанное с воспалительным процессом, называется телеангиэктазией.
Все эти состояния вполне могут скрываться за сосудистыми звездочками. Но это лишь провоцирующие факторы, а не причины. После преодоления стресса или климактерического периода кожные симптомы никуда не пропадают. Поэтому нужно выяснять, что изначально повлияло негативно на сосуды.
Причины нарушения
Глубокие слои дермы пронизаны малыми подкожными артериями и венами. В сосочковом слое, располагающемся непосредственно под эпидермисом, проходят тонкие капилляры, которым свойственно ломаться. Поэтому в случае их повреждения так заметно покраснение. На лице кожа — наиболее тонкая и эластичная, вследствие чего эта зона страдает больше других.
![]()
В норме диаметр мелкого подкожного сосуда — 5-10 микрон. Нарушение баланса вазоактивных веществ, регулирующих его сокращение, вызывает расширение в 10 раз.
Причины могут быть:
- генетическими;
- сердечно-сосудистыми;
- гормональными;
- пищеварительными;
- аутоиммунными.
Отдельно рассматривается розацеа — заболевание кожи, на одной из фаз проявляющееся множественными телеангиэктазиями. Ее этиология до сих пор неизвестна, поэтому нельзя сказать, чем именно вызван купероз в этом случае.
Триггерные факторы
Купероз бывает наследственным. В этом случае симптомы возникают неожиданно, даже необъяснимо. Но чаще он оказывается приобретенным.
Ломкости сосудов способствуют различные заболевания:
- геморрагический васкулит;
- нарушение свертываемости крови;
- гипертония;
- склеродермия;
- дисфункция яичников или щитовидной железы;
- системная красная волчанка;
- осложнения после гриппа;
- дисбактериоз;
- гастрит;
- панкреатит.
Усугубить состояние могут гормонально-заместительная терапия, перепады температуры, затяжные стрессы. Повышаются риски во время естественных эндокринных перестроек — беременности и менопаузы. Сильными триггерами являются алкоголь, ультрафиолет и кофеин.
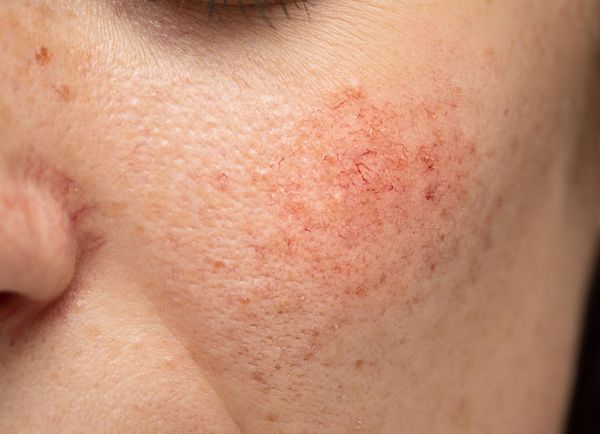
Симптомы
Основной признак данной сосудистой патологии — появление телеангиэктазий. Развиваются они не мгновенно, а проходят несколько этапов:
- периодическое равномерное покраснение без заметной сосудистой сетки;
- розово-красные звездочки;
- синюшно-фиолетовая сетка из-за застоев крови.
![]()
Локализуются они обычно на щеках, крыльях носа, лбу, подбородке. Реже телеангиэктазии обнаруживаются на теле и конечностях. Сетка на ногах с большой вероятностью указывает на расширение не капилляров, а вен. Тогда речь идет о варикозе.
Ухудшается состояние кожи, ведь от здоровья сосудов зависит ее питание. Она дрябнет, теряет упругость, поскольку коллаген перестает вырабатываться в достаточном количестве. В зоне расширения капилляров может появиться зуд.
Классификация и стадии развития купероза
Купероз как таковой не классифицируется. Этот симптом проявляется однозначно. Однако если рассматривать его как проявление розацеа, можно выделить несколько стадий:
- Эпизодическая эритема. Здесь можно говорить о куперозе, поскольку расширенные сосуды заставляют кожу периодически краснеть.
- Стойкая эритема. На этом этапе появляются телеангиэктазии.
- Формирование узлов и бляшек. Сеточки сливаются воедино, развивается воспаление, наблюдается гиперплазия сальных желез, влекущая уплотнение кожи. На этом этапе болезнь от купероза отстраивается.
Розацеа может охватывать и другие участки лица, нетипичные для купероза (уши, веки). Существует и офтальмологическая форма, наблюдаемая после кожной в каждом втором случае.
Диагностика
Для выявления симптома дерматологу достаточно осмотра. На ранних стадиях он использует дерматоскоп, помогающий рассмотреть совсем мелкие паутинки. Со временем они становятся заметны невооруженным глазом.
![]()
Однако важнее понять, что заставило сосуды расшириться. Для этого назначаются дополнительные исследования:
- общий и биохимический анализы крови;
- гормональный скрининг;
- УЗИ органов малого таза и щитовидной железы;
- ЭКГ;
- ангиография.
Выявление исходного заболевания позволяет устранить проблемы с кожей. Если удастся сделать это на ранних этапах, дополнительных косметических процедур не потребуется. В противном случае даже после выздоровления человеку понадобится лечение у дерматолога для приведения в порядок кожи лица.
Лечение купероза
Самым эффективным будет лечение исходного заболевания, которое послужило провоцирующим фактором для расширения капилляров. Однако появление звездочек обычно долго игнорируется. К врачам люди обращаются, когда кожные изменения приобретают необратимый характер.
На стадии эпизодической эритемы можно ограничиться тонизирующими мазями и витаминами. На более поздних этапах развития требуется удаление сосудистых образований.
Делается это разными методами:
- электрокоагуляция;
- фототерапия;
- лазерная терапия;
- радиоволновая коагуляция;
- озонотерапия.
Поскольку часто стоит задача улучшения состояния кожи, дополнительно проводят биоревитализацию и мезотерапию. Они улучшают микроциркуляцию и стимулируют выработку коллагена.
Коагуляция сосудов при куперозе
Коагуляция — это удаление сосудистых образований с целью устранения соответствующего косметического дефекта. Суть ее — в локальном нагревании пораженного участка для дальнейшего запаивания расширенного сосуда.
Делать это можно при помощи радиоволновой энергии или электрического тока. Время воздействия — 20-60 минут. Под действием нагрева сгущается кровь — за счет этого спаиваются стенки капилляра. Нарушения кровообращения это не вызовет. Когда в мелкий сосуд перестает поступать кровь, он просто рассасывается, в результате телеангиэктазии исчезают.
Однако метод не подходит, если звездочек очень много. Радиоволна или электричество подводятся через иглу, а многочисленные проколы создадут новый косметический дефект вместо утраченного.
![]()
Лазерное лечение расширенных сосудов
Суть метода аналогична коагуляции. Для удаления поврежденных участков нужно их запаять и лишить крови. Меняется лишь способ нагрева, никаких проколов в данном случае не требуется. Лазерный луч проходит через кожу, не оставляя микротравм, и внутри сосуда поглощается гемоглобином. Это и вызывает реакцию с выделением тепла.
Преимущество такой процедуры — возможность проводить ее на любой площади. Это позволяет бороться с куперозом даже в запущенной стадии. Кроме того, сокращается время воздействия. От средней сеточки можно избавиться за 15 минут.
Перед началом лазерной коагуляции важно определить цветотип кожи. Это поможет подобрать такую интенсивность лазерного луча, при которой участки воздействия не обесцветятся и не покроются пигментными пятнами.
Уход за кожей лица, склонной к куперозу
Даже если лечение принесло результат, склонность к куперозу игнорировать нельзя. Активизируется новый провоцирующий фактор, и лицо вновь покроется сосудистой сеткой. Профилактика не предотвратит ломкость капилляров, зато поможет верхним слоям дермы перенести такое испытание.
Она заключается в более тщательном уходе:
- умывании водой комфортной температуры (не горячей и не холодной);
- использовании средств с pH, близким к физиологическому;
- предпочтении мягкого молочка для очищения гелям и скрабам;
- отказе от спиртосодержащих средств;
- питании с помощью кремов, содержащих масла, ланолиновую кислоту и витамины.
![]()
Салонные пилинги (как механические, так и химические) столь чувствительной коже противопоказаны. Массаж допускается только пластический. Более агрессивные методики могут привести к повреждению и без того ломких сосудов.
Какие витамины помогают при куперозе?
Чувствительная кожа нуждается в подпитке витаминами. Способствуют решению проблемы:
- K — делает стенки сосудов плотнее, снижает их проницаемость;
- P — поддерживает тонус стенок, предотвращает ломкость капилляров;
- C — повышает эластичность сосудов, усиливает микроциркуляцию.
Применять их можно как наружно, так и внутренне. В первом случае подбираются косметические средства, обогащенные витаминами. Во втором — увеличивается доля продуктов, содержащих необходимые вещества. Акцент нужно делать на зелень: спаржа и петрушка богаты витамином P, сельдерей и шпинат — K. Аскорбиновая кислота присутствует в любых побегах.
![]()
Из натуральных компонентов можно делать домашние маски. Также полезным будет прием витаминных комплексов.
Возможна ли профилактика?
Поскольку это симптом, а не самостоятельное заболевание, однозначно на этот вопрос не ответить. Если склонность к ломкости сосудов вызвана генетической предрасположенностью, предотвратить ее невозможно. То же самое справедливо в отношении аутоиммунных патологий.
Однако человек может принять меры по укреплению сосудов:
- принимать капилляропротекторные препараты;
- вести здоровый образ жизни;
- включать в рацион продукты, богатые витаминами C, K, P;
- избегать стрессов.
Важно также своевременно лечить заболевания эндокринной системы (особенно это касается женщин). Чем дольше они игнорируются, тем больше страдают другие системы организма, в том числе сердечно-сосудистая.
Что такое купероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тюлис Галины Геннадьевны, дерматолога со стажем в 27 лет.
Над статьей доктора Тюлис Галины Геннадьевны работали литературный редактор Маргарита Тихонова , научный редактор Динар Сафин и шеф-редактор Лада Родчанина
![Тюлис Галина Геннадьевна, дерматолог - Уфа]()
Определение болезни. Причины заболевания
Купероз — это заболевание кожи, которое развивается из-за хрупкости капиллярных стенок и локального нарушения кровообращения. Сопровождается нарушением цвета кожи, потерей её эластичности и появлением телеангиэктазий — сосудистых звёздочек или сеточек [1] .
Как правило, купероз не является самостоятельной болезнью. Это симптом, который сопутствует основному заболеванию.
![Изменение капилляров при куперозе]()
Расширение и ломкость сосудов сосудов происходят по ряду причин. Ими могут быть как внутренние, так и внешние факторы.
Внутренние факторы:
-
— основная причина развития купероза;
- нарушение работы сердечно-сосудистой системы и механизма кроветворения;
- физиологические гормональные изменения — в подростковом возрасте, во время беременности, климакса или при приёме гормональных контрацептивов;
- заболевания яичников, щитовидной и поджелудочной железы;
- заместительная терапия эндокринной патологии [5] ;
- сердечно-сосудистые заболевания ( артериальная гипертензия и атеросклероз );
- заболевания пищеварительной системы (гастрит, дисбактериоз кишечника , болезни печени и поджелудочной железы); и наследственные аутоиммунные заболевания (болезнь Стерджа — Вебера, синдром Луи — Бар, болезнь Рандю — Ослера).
При гормональных нарушениях обособленные частички гормонов вступают во взаимодействие с рецепторными клетками, образуя биологически активные биологические соединения. Эти соединения влияют на стенки сосудов, уменьшают их упругость и эластичность, делая их ломкими.
Во время беременности происходит серьёзная гормональная перестройка организма. Сосуды могут не выдержать такую нагрузку и расшириться. Так как такая перестройка временная, в течение 2-3 месяцев после родов сосуды обычно восстанавливаются. Но из-за развития других заболеваний (например, гипертонии) сужение сосудов после родов может и не произойти.
При наследственных аутоиммунных заболеваниях количество нитевидного белка, придающего упругость и эластичность сосудистым стенкам, уменьшается и сосуды становятся ломкими. Склеродермия сопровождается отторжением соединительной ткани. Это также сказывается на сосудах.
При розацеа поражаются сальные железы, волосяные луковицы и капилляры кожи лица. За счёт стойкого расширения сосудов и прилива крови появляются телеангиэктазии.
Внешние факторы :
- вредные привычки ( курение , злоупотребление алкоголем);
- неправильное питание (употребление большого количества кофе, шоколада, острой и горячей пищи);
- перепады температуры;
- ультрафиолетовое облучение.
Курение влияет на сосуды, разрушая баланс липидов в крови. Липиды — это жиры, которые влияют на обмен веществ у человека. Разрушенные частицы из липидного баланса оседают на сосудистых стенках, закупоривая их просвет. Сердце с возросшей нагрузкой проталкивает кровь по сосудам, в результате в сосудах с венозной и артериальной кровью образуется разное давление, что приводит к расширению капиллярной сети.
Чрезмерное употребление алкоголя также способствует скоплению жиров в сосудистых стенках, а этанол расширяет капилляры. Он снижает давление крови за счёт расслабления сосудистых стенок, тем самым эластичность сосудов теряется и они остаются расширенными.
Люди с чувствительной и светлой кожей наиболее подвержены развитию купероза, особенно под влиянием перепадов температуры и ультрафиолетового излучения. Такая кожа быстро реагирует на внешние факторы, что способствует повреждению стенок сосудов.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы купероза
Купероз может проявляться на любых участках кожи, например на ногах, спине или грудной клетке, но чаще — на лице: в области крыльев носа, лба, подбородка и щёк [9] . Это обусловлено эластичностью и небольшой толщиной кожи.
Из-за нарушения целостности сосудистой стенки образуются небольшие кровоизлияния, которые становятся заметны невооружённым глазом. Вначале появляются розово-красные или тёмно-фиолетовые сосудистые звёздочки и сеточки. Их цвет зависит от степени поражения и диаметра сосудов (от 1-2 мм до 4-5 см).
Боль не характерна, но может возникнуть чувство жжения или зуда. При расширении вен на ногах появляется мышечная слабость, тяжесть в конечностях при ходьбе.
На фоне поражения печени может появится зуд. Такой печёночный зуд возникает под влиянием желчных кислот. Они формируются из холестерина в печёночных клетках, после транспортируются вместе с током желчи в желчный пузырь и двенадцатиперстную кишку. При нарушении транспортировки желчных кислот они попадают в кровоток. Кислоты накапливаются в организме, что и приводит к зуду кожи.
При наследственных аутоиммунных заболеваниях соединительной ткани расширение капилляров сопровождается поражением сосудов и неспецифическим воспалительным процессом, который возникает под влиянием множества внешних и внутренних факторов.
Если не заняться лечением, симптомы купероза начинают прогрессировать. Капилляры значительно расширяются, кровь в них застаивается, из-за чего сосуды становятся синюшно-фиолетового цвета. На других участках кожи нарушается приток крови и выработка коллагена, кожа тускнеет, теряет эластичность, становится более дряблой.
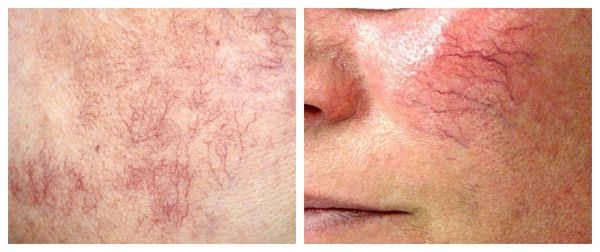
Патогенез купероза
Кожу кровоснабжают поверхностные и глубокие сосудистые сплетения: капилляры, прекапиллярные сосуды, артерии и вены. Поверхностная сосудистая сеть находится в сосочковом слое дермы, глубокая — в нижних слоях дермы и гиподерме (подкожно-жировой клетчатке). Сообщаются эти сплетения при помощи анастомозов — соединений между кровеносными сосудами [2] .
Под влиянием различных факторов образуется большое количество вазоактивных веществ, влияющих на тонус и диаметр сосудов. Среди них эндотелин, простагландины, простациклины и оксид азота [2] . Процесс сужения и процесс расширения сосудов находятся в своеобразном балансе и уравновешивают друг друга. Однако при постоянном воздействии провоцирующих факторов этот баланс нарушается и смещается в сторону расширения сосудов. Вначале развивается временный, а затем постоянный эритроз — покраснение кожи в области щёк и носа. В дальнейшем стойкий эритроз приводит к появлению телеангиэктазий. Если в среднем диаметр нормальных мелких сосудов составлял 5-10 микрон, то при куперозе они расширяются до 100 микрон — их диаметр увеличивается в 10 раз.
Телеангиэктазии могут быть единичными и множественными, локальными или распространёнными, мелкими и крупными, бледно-розовыми и синюшно-фиолетовыми. Красные тонкие сосудистые звёздочки, не выступающие над поверхностью кожи, развиваются из капилляров и артериол. Более широкие, синеватые телеангиэктазии, выступающие над поверхностью кожи, формируются из венул.
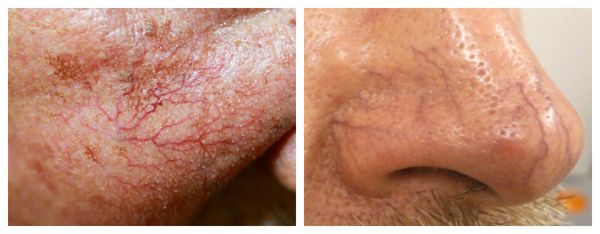
Внешний вид повреждённого капилляра может меняться: если первоначально он был тонким и красным, то затем становится синим. Это происходит из-за хронически повышенного гидростатического давления в капиллярах со стороны венозной крови. Гидростатическое давление — это явление, при котором на артериальном конце капилляра давление больше, чем на венозном. Приток крови становится больше, чем надо, и стенки венозных капилляров расширяются.

Классификация и стадии развития купероза
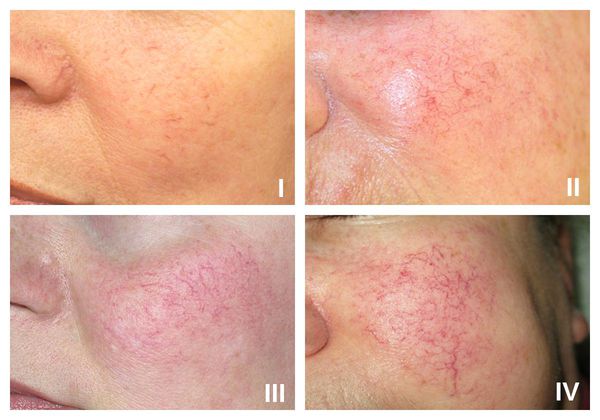
В рамках розацеа выделяют четыре стадии купероза:
- I стадия — начало болезни. Отмечается периодические ощущения "приливов". Кожа краснеет на щеках, иногда на туловище, руках и кистях [6] . На этой стадии сосуды ещё эластичны, могут полностью сократиться. Поэтому интенсивность красноты постепенно уменьшается и исчезает самостоятельно, не оставляя никаких следов. На фоне покраснения наблюдается сухость кожи и не больше 2-3 расширенных капилляров.
- II стадия. Наблюдается более стойкое покраснение в области щёк при любом прикосновении к коже лица, даже во время умывания. Появляется сосудистый рисунок в виде сосудистых звездочек, жжение, покалывание, незначительный зуд.
- III стадия. Также отмечается стойкое покраснение и сосудистая сеточка. Сосуды расширились, потеряли тонус и эластичность, не сокращаются. Усиливается сухость кожи, что приводит к развитию воспалительной реакции.
- IV стадия. В процесс вовлекаются почти все сосуды лица. Из-за спазмирования сосудов появляются бледные участки кожи.
Осложнения купероза
Единственное осложнение купероза — преждевременное старение кожи. Из-за нарушенного кровоснабжения она недополучает кислорода и питательных веществ [8] . В результате становится тусклой, дряблой, сухой, а видимые сосуды кожи вызывают эстетический дискомфорт.
Однако не стоит забывать, что купероз может быть проявлением сердечно-сосудистых, эндокринных, гастроэнтерологических или наследственных аутоиммунных заболеваний. Поэтому чтобы не допустить развития осложнений основной болезни, важно обратиться к врачу при первых признаках купероза.
Диагностика купероза
Распознать купероз по клиническим проявлениям не оставляет труда. Однако самостоятельно поставить правильный диагноз невозможно: купероз может быть проявлением начальной стадии наследственного аутоиммунного заболевания, патологии соединительной ткани и других болезней. Поэтому за помощью необходимо обратиться к врачу. Только доктор сможет установит причину купероза и подобрать правильное лечение.
При сборе анамнеза врач уточняет, какие факторы могли повлиять на развитие болезни: есть ли у пациента жалобы на щитовидную железу или яичники, были ли у него заболевания, связанные с нарушением гормонального фона [3] .
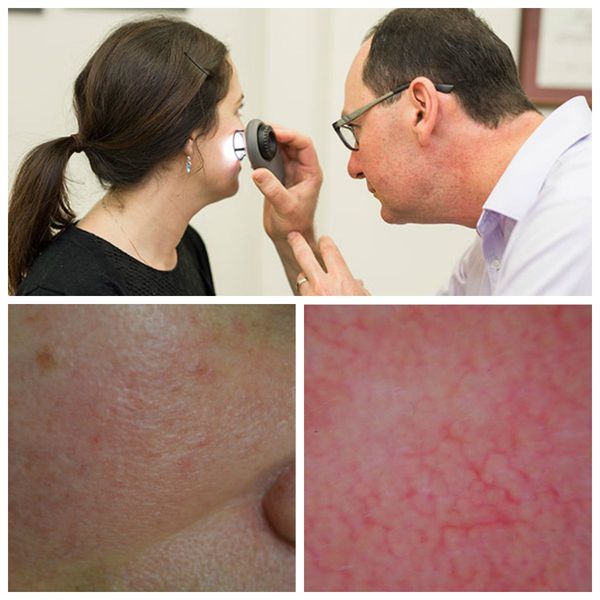
Для лучшей визуализации поражения кожи во время осмотра используют дерматоскоп. Он позволяет разглядеть тонкие паутинки расширенных сосудов, которые не видны невооружённым глазом.
Далее врач назначает необходимые лабораторные и инструментальные исследования, чтобы выявить основное заболевание, ставшее причиной развития купероза :
- общий анализ мочи (ОАМ) — делается для определения функции почек;
- общий анализ крови (ОАК) с лейкоцитарной формулой — позволяет выяснить, какие нарушения есть в организме;
- биохимический анализ крови — также позволяет выявить изменения в организме, например в пищеварительном тракте или печени;
- анализы на свободный тироксин (Т4), тиреотропный гормон (ТТГ), прогестерон, тестостерон — обнаруживает гормональные нарушения;
- УЗИ щитовидной железы;
- УЗИ органов брюшной полости.
Все эти анализы обязательны, особенно для пациентов с тонкой чувствительной кожей. Они дают полную картину и позволяют назначить правильное лечение.
Лечение купероза
Лечение купероза должно быть направлено не только на устранение косметического дефекта, но и на борьбу с основным заболеванием, которое привело к поражению капилляров. Поэтому оно может потребовать участия не только дерматолога, но и других специалистов: эндокринолога, кардиолога, гастроэнтеролога или ревматолога.
В настоящее время существует много методов, которые помогают избавиться от купероза. Только врач может назначить то, что непосредственно подойдёт пациенту.
На ранних стадиях заболевания (I и II стадии) возможно амбулаторное лечение в виде мазей с флавоноидами (например, Троксевазин ), таблеток Аскорутин , а также витаминов группы С, Р. Они укрепляют стенки сосудов и препятствуют развитию рецидива [5] .
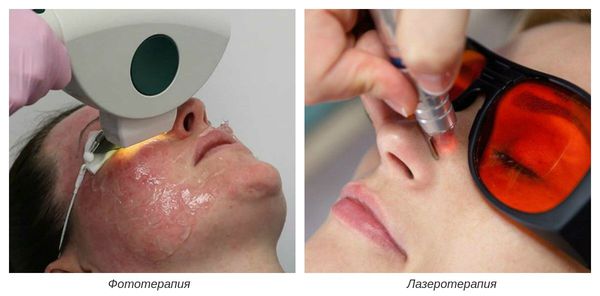
На III-IV стадиях болезни показано удаление расширенных сосудов при помощи аппаратных методов лечения. К ним относятся: электрокоагуляция, фототерапия, лазеротерапия и озонотерапия [10] .
- Электрокоагуляция — удаление повреждённых сосудов под воздействием электрического тока. Процедура безболезненная, её повторяют от 3 до 5 раз.
- Фототерапия — восстановление сосудов при помощи фотовспышек. Процедура выполняется с помощью аппарата, излучающего интенсивный импульсный свет (IPL).
- Лазеротерапия — сужение сосудов под воздействием лазерного луча [4] . Наиболее эффективным при куперозе является неодимовый лазер. Не повреждая кожу, он нагревает гемоглобин крови, тем самым как бы "запаивает" сосуд, и сосудистые звёздочки буквально исчезают.
- Озонотерапия — введение озоно-кислородной смеси в просвет повреждённого сосуда. Данная смесь обладает выраженным лечебным действием, улучшает кровообращение и ускоряет восстановление тканей.
Во время беременности лечение купероза проводят при необходимости, но только после 12-й недели, так как до 12-й недели идёт формирование плода [1] . Опасность связана с внешним и психологическим состоянием будущей мамы. Из-за постоянных стрессов понижается и без того ослабленный иммунитет. На этом фоне обостряются хронические нарушения, которые могут повлиять на формирование и развитие плода.
Беременным и кормящим противопоказана электрокоагуляция, фото- и лазеротерапия. Если во время беременности купероз возник на фоне розацеа, то не рекомендуется принимать изотретиноин и тетрациклин, так как эти препараты негативно влияют на плод [11] .
Прогноз. Профилактика
Обращая внимание на кожу, зная симптомы заболевания, можно на ранних стадиях обратиться к специалисту и вовремя устранить купероз.
Прогноз зависит от причин, вызвавших расширение и ломкость сосудов. Если развитие купероза связано с хроническими заболеваниями, особенно розацеа, лечение будет наиболее длительным. Оно требует постоянного наблюдения у специалиста. При прекращении лечения или воздействии любого фактора риска возможны периоды обострения.
Чтобы не допустить развитие купероза, необходимо придерживаться несложных правил:
- отказаться от вредных привычек;
- придерживаться правильного питания;
- пересмотреть свой образ жизни;
- правильно ухаживать за кожей;
- избегать прямых солнечных лучей;
- использовать кремы с солнцезащитным фактором;
- летом с 12:00 до 17:00 не находиться на солнце;
- зимой использовать питательные кремы, которые противостоят воздействию внешних неблагоприятных факторов [5] .
При очищении кожи лица рекомендуется использовать специальные мягкие очищающие средства, которые предохраняют кожу от обезвоживания. Пользоваться мыльными пенками и мылом не желательно, так как они разрушают липидный слой, который защищает кожу от испарения молекул воды. Также нужно отказаться от использования губки, спонжа, щёточек, кисточек, пилингов, скрабов и средств, содержащих спирт. Они будут раздражать и сушить кожу [10] .
Умываться нужно только тёплой водой. Для снятия декоративной косметики с сухой кожи желательно использовать специальные сливки или молочко. В их составе содержатся масла, которые питают и увлажняют кожу.
Крема, в которых есть ланолиновая кислота, витамины группы С, К, Е, также питают кожу и укрепляют стенки кровеносных сосудов. Перед сном можно обработать кожу успокаивающей сывороткой.
Немаловажную роль в профилактике купероза играет питание. Еда должна быть богата витаминами:
- витамин Р содержится в моркови, гречке, красном болгарском перце, спарже и петрушке;
- витамин К — в шпинате, белокочанной капусте, петрушке, спарже, брокколи, сушеных специях, водорослях и листьях одуванчика;
- витамин С — в луке, цитрусовых, чёрной смородине и квашеной капусте;
- витамин D — в молочных продуктах;
- Омега-3 — в рыбных продуктах, особенно в рыбьем жире.
Пищу желательно готовить на пару или запекать. Также рекомендуется соблюдать водный режим: выпивать 1,5-2,0 литра воды в день. Можно пить зеленый чай. Вода должна быть негазированной, так как газированная вода усиливает кислотность слизистой желудка и рефлекторное расширение сосудов лица. То же самое происходит и при употреблении острой, солёной пищи, кофе и шоколада [10] .
Аллергическая реакция может проявиться в виде легкой сыпи или иметь более тяжелые последствия, которые угрожают жизни человека. Если аллергия проявляется в виде локального болезненного отека, ее называют гигантской крапивницей, или отеком Квинке. Это состояние требует срочной медицинской помощи, которую необходимо оказать еще до приезда врача.
Что такое отек Квинке
Немецкий врач Генрих Иренеус Квинке (Heinrich Irenaeus Quincke) впервые дал полное описание заболевания и предположил причины его возникновения в 1882 году, за что ангиоотек назвали в его честь.

Отек Квинке, или ангионевротический отек – это острая воспалительная реакция организма, которая возникает локально в коже и подкожной клетчатке. По механизму появления схожа с крапивницей, отличие только в более глубоком поражении тканей.
Аллергические реакции – это один из вариантов ответа иммунной системы на чужеродные белки. В них принимают участие тучные клетки – один из типов лейкоцитов, которые способны соединяться с белками-иммуноглобулинами Ig E. Это приводит к каскадному выбросу биологически активных веществ – медиаторов воспаления. К ним относятся гистамин, простагландины, брадикинин и многие другие. Эти вещества увеличивают проницаемость сосудов, снижают их тонус, изменяют водно-солевой баланс.
Особенность тучных клеток в том, что они не находятся постоянно в крови, как остальные лейкоциты, а локализуются в тканях:
- в коже;
- подкожной клетчатке;
- на слизистых оболочках;
- в оболочках внутренних органов.
Поэтому отек Квинке имеет специфические проявления и наблюдается только на коже и в местах с наиболее выраженной клетчаткой.
Усиление проницаемости сосудов, которую вызывают эти вещества, приводит к выходу из сосудов жидкой части крови. Она пропитывает локальную область, что внешне проявляется распуханием мягких тканей. Потери жидкости могут быть значительными, в сосудистом русле уменьшается объем крови. От этого страдает работа сердца, появляются нарушения ритма. У взрослых с предрасположенностью к сердечным патологиям могут быть смертельные последствия.
Симптомы отека Квинке
Воспаление Квинке возникает стремительно. Это ответ на прямой контакт с аллергеном, который развивается через 15-30 минут после попадания чужеродных веществ в организм. Отечность распространяется на части тела, которые содержат большое количество клетчатки. Чаще всего это:
- веки;
- губы;
- гортань;
- мягкое небо;
- мочеполовые органы.
Отечность кожи не сопровождается изменением ее цвета, часто она остается бледно-розовой. Но иногда аллергия сопровождается признаками крапивницы. В этом состоянии кожные покровы начинают зудеть, краснеют.
Для классического ангиоотека, который сопровождается нарушением распределения жидкости, характерны неровные контуры. Наощупь ткани плотные, при надавливании на них не проявляется ямка. В отличие от крапивницы, верхние слои кожи не вовлекаются в процесс. Поэтому зуд не характерен для этого заболевания.

Симптомы отека Квинке зависят от его локализации. Если в аллергическую реакцию вовлечена слизистая оболочка рта, горло и гортань, то появляется осиплость голоса. При отсутствии медицинской помощи патологические признаки утяжеляются, сначала затрудняется глотание, а затем и дыхание. Позже отекают бронхи, появляются признаки асфиксии, или удушья.
Иногда аллергический отек становится первым симптомом тяжелого анафилактического шока. Это опасное для жизни состояние развивается стремительно как острая реакция на аллерген. Для нее характерно нарушение дыхания из-за спазма бронхов, зуд по всему телу, высыпания на коже по типу крапивницы. Признаком ухудшения состояния является схваткообразная боль в животе, тошнота и рвота, понос. У взрослого быстро падает артериальное давление, проявляется нарушение сердечного ритма. Быстро появляются признаки сердечной недостаточности, появляются судороги, человек впадает в кому или наступает смерть.
Аллергическое воспаление часто поражает только пищеварительный тракт. Признаки патологии в этом случае будут имитировать хирургические патологии брюшной полости. Появляется острая боль в животе, внезапное нарушение пищеварения, понос или рвота. Иногда в кале появляются примеси крови, слизь, поэтому заболевание не выглядит как аллергия.
В некоторых случаях отек Квинке появляется на тыльной стороне кистей рук. Они выглядят опухшими, при касании плотные.
Возникновение ангиоотеков на лице опасно для жизни. Неравномерное распределение жидкости может привести к ее пропитыванию мозговых оболочек. В этом случае появляются менингеальные симптомы:
- напряжение затылочных мышц;
- резкая головная боль;
- тошнота и рвота, которая не приносит облегчения;
- судороги;
- потеря сознания.
Отек Квинке может развиваться на половых органах. У женщин поражаются половые губы, у мужчин отечность распространяется на мошонку. Зуд при этом обычно отсутствует. Для профилактики этого состояния иногда требуется отказаться от латексных презервативов.
Первая помощь при отеке Квинке
Чтобы снизить вероятность тяжелых осложнений, до приезда скорой помощи нужно самостоятельно оказать первую помощь. Если известно, что причиной воспалительной реакции стал какой-то аллерген, необходимо постараться устранить его. Это возможно, если произошел контакт с кожей.
Если проявление болезни началось после укуса насекомого, животного, необходимо на это место наложить давящую повязку. Она уменьшит приток и отток крови, что позволит снизить всасывание опасного вещества в кровь. Аналогично поступают, если аллергия развивается после внутримышечной инъекции. Врачи советуют на место укола положить холод, чтобы вызвать спазм сосудов и не дать всосаться лекарству.
Если реакция развилась после контакта с неизвестным растением, насекомым, после принятого лекарственного препарата, можно сделать его фото. Это поможет врачу установить причину патологии.
При затрудненном дыхании из-за отека горла, необходимо расстегнуть одежду, чтобы не ограничивать дыхательные движения легких. В помещении нужно открыть окна, чтобы обеспечить приток свежего воздуха.
Ребенок, у которого появилась аллергия в виде отека Квинке, обычно находится в возбужденном состоянии, испуган. Чтобы воспаление и отек гортани не начал развиваться стремительно из-за плача и крика, нужно постараться его успокоить. У маленького ребенка опасность представляет ларингоспазм, который еще больше ухудшает дыхание и очень опасен в возрасте до года.
Самостоятельно принимать лекарственные препараты от аллергии нельзя по нескольким причинам. Всасывание таблеток из пищеварительного тракта может замедлиться из-за воспалительного отека слизистой оболочки желудка и кишечника. Поэтому оно окажется неэффективным. А врач скорой помощи должен подобрать дозу препарата для лечения аллергии с учетом уже использованного лекарства.
Если причина аллергической реакции – пища или другие вещества, принятые внутрь, можно замедлить их всасывание из желудка и кишечника при помощи сорбентов. Ребенку можно растворить пакетик Смекты, порошок Полисорба, а взрослому выпить несколько таблеток активированного угля. При затрудненном глотании и спазме гортани лучше тоже использовать растворимые порошки.
При некоторых формах отека Квинке распознать симптомы заболевания тяжело, оно развивается медленно в течение нескольких часов или дней. В этом случае локальная отечность – это повод как можно раньше обратиться к врачу.
Причины возникновения
Чтобы эффективно лечить отек Квинке и предупредить его повторение, необходимо обнаружить причину патологии. У ребенка острая аллергическая реакция чаще всего возникает на определенный продукт. Это может быть яичный белок, орехи, шоколад, рыба, мед, цитрусовые. Иногда заболевание возникает не на сам продукт, а на содержащиеся в нем дополнительные вещества. Например, при аллергии на курицу могут быть виноваты антибиотики, которыми ее лечили на птицефабрике. Пища, которая содержит большое количество искусственных ароматизаторов, красителей и других химических добавок, чаще вызывает воспалительный ответ.
Отек Квинке, как и другие аллергические реакции, проявляется при повторном контакте с аллергеном. Поэтому в первый раз употребление в пищу определенных продуктов из группы риска не приведет к появлению симптомов.
Другими причинами отека Квинке могут быть:
- лекарственные препараты – антибиотики, сыворотки, содержащие животные белки;
- гормональные препараты;
- средства для местной анестезии – Лидокаин, Ультракаин;
- препараты крови – иммуномодуляторы, интерфероны;
- животные яды, их слюна или частички шерсти, чешуя насекомых;
- косметические средства.
Воспаление может проявиться на латекс, который используется для медицинских перчаток, презервативов, внутривенных катетеров.
Ангионевротический отек вызывают некоторые биологически активные добавки, средства народной медицины, которые содержат растительные аллергены, продукты пчеловодства, яды насекомых. Для людей, у которых была аллергическая реакция на мед, опасно использовать и другие компоненты, полученные от пчел.
Особенность отека Квинке, связанного с аллергической реакцией в том, что он не зависит от дозы поступившего аллергена.
Среди причин ангиоотека – неаллергические реакции. Существует наследственное заболевание, которое связано с недостатком белков системы комплемента. В норме они участвуют в иммунных реакциях. Если в организме дефицит или имеется дефект синтеза ингибина С1, сдерживающего воспалительный ответ, то периодические появляются признаки патологии, которая выглядит как отек Квинке. Но отличие в скорости развития заболевания, часто на это уходит несколько дней и невозможно установить связь с определенным аллергеном.

Если причина патологии – наследственность, симптомы заболевания проявляются сглаженно, никогда не присоединяется крапивница, нет кожного зуда и бронхоспазма. Но риск тяжелого отека горла, который приводит к смерти, сохраняется. Кожа и подкожная клетчатка способна самостоятельно вернуться к исходному состоянию через 2-3 дня после появления первых признаков болезни. Это связано с постепенным истощением белков системы комплемента.
У людей старшего возраста причиной отека Квинке в 30% случаев являются препараты из группы ингибиторов АПФ. Их назначают для лечения сердечной недостаточности, гипертонии и других сердечно-сосудистых патологий. Побочны эффект ингибиторов АПФ – повышение уровня брадикинина, который является одним из медиаторов воспаления. Это происходит с разной скоростью, иногда через несколько месяцев после начала терапии, а иногда через много лет.
Классификация
Отек Квинке у 80% пациентов связан с аллергической реакцией на чужеродные вещества. Но в практике врачей встречаются и другие формы этого заболевания. В зависимости от продолжительности симптомов выделяют два типа:
- острый ангионевротический отек – возникает быстро после контакта с аллергеном, после лечения исчезает и не повторяется, если соблюдать рекомендации врача;
- хронический отек Квинке – признаки патологии периодически повторяются на протяжении 6 месяцев или сохраняются долгое время.
Отдельно выделяют идиопатический ангионевротический отек. Он появляется внезапно, определить связь с аллергеном лабораторным путем невозможно. Такой тип заболевания имеет хроническое течение и часто рецидивирует.
Отек Квинке бывает наследственный и приобретенный. В первом случае это хроническое заболевание, развитие которого тяжело предугадать. Оно может проявиться уже в раннем возрасте. Симптомы часто усиливаются в стрессовых ситуациях. Исследования показывают, что это провоцирующими факторами могут выступать:
- острая боль;
- употребление определенной пищи;
- переохлаждение;
- вирусные инфекции;
- беременность.
Иногда в качестве провоцирующего фактора выступают небольшие травмы в ротовой полости при лечении зубов, пирсинге языка.
Приобретенный отек Квинке развивается при состояниях, которые приводят к нехватке белка-ингибина С1. Этот процесс активируется у пациентов, которые лечатся препаратами из группы ингибиторов АПФ. Подавление белка происходит при неопластических заболеваниях – В-клеточной лимфоме, патологии иммунных комплексов. При аутоиммунном заболевании патологии иммунных комплексов к ингибину белка С1 вырабатываются антитела, которые блокируют его функции. Похожий процесс наблюдается при аутоиммунных заболеваниях – системной красной волчанке, дерматомиозите.
Приобретенный отек Квинке проявляется в пожилом возрасте, когда у человека большое количество сопутствующих патологий.
Лечение и профилактика
Для лечения отека Квинке необходимо вызвать скорую помощь. Врач купирует выраженные симптомы, но при тяжелом состоянии, развитии бронхоспазма, подозрении на отек мозга или внутренних органов необходимо лечение в соответствующих отделениях больницы.
Если удалось по внешним симптомам распознать ангионевротический отек, его лечат антигистаминными препаратами. Наиболее эффективны Димедрол, Супрастин, Тавегил. Чтобы быстро купировать аллергическую реакцию, лекарства вводят внутримышечно.
Детям с тяжелым течение м генерализованной крапивницы или острым отеком Квинке для предупреждения стеноза гортани и других тяжелых осложнений противоаллергические средства разводят в изотоническом растворе по специальной схеме и вводят внутривенно.
При недостаточной эффективности лечения, используют гормоны. Глюкокортикоиды (например, Дексаметазон) быстро тормозят иммунную реакцию и могут применяться у пациентов любого возраста. В критической ситуации для спасения жизни врач применят раствор адреналина.
Если у пациента не исчезает стеноз гортани, он продолжает задыхаться, чтобы этого не произошло, бригада скорой помощи экстренно проводит интубацию трахеи и доставляет пациента в больницу.
Лечить острый отек Квинке необходимо и после купирования симптомов. Врач назначит противоаллергические препараты в таблетках, которые необходимо принимать самостоятельно, специальную гипоаллергенную диету. Она исключает употребление продуктов, которые потенциально способны вызвать аллергию.
После нормализации состояния необходимо определить, что стало причиной патологии. Для этого ведут пищевой дневник. Его заполняют ежедневно через несколько часов после еды. На период изучения питания еда должна быть однообразной. В рацион раз в несколько дней вводят продукт, который предположительно мог вызвать аллергию. Если через 1-2 часа состояние не изменилось, считают, что это не причина патологии. Этот процесс повторяют, пока не изучат все опасные продукты.
Для выявления аллергии на различные вещества существуют специальные аллергопробы. Их проводят в период после стихания всех симптомов. Они помогают точно определить тип вещества, которое вызвало ангиоотек.
Профилактика отека Квинке заключается в полном исключении контактов с веществами, вызывающими развитие аллергии. Если причиной стал лекарственный препарат, средство для анестезии, необходимо запомнить его название. Иначе последующее лечение зубов или несложная операция на мягких тканях может закончиться плачевно.
Если узнать причину ангиоотека не удалось, а симптомы периодически повторяются, для профилактики необходимо всегда носить при себе антигистаминные препараты (Нозефрин и др.).
Читайте также: