Точки на теле как бородавки
Обновлено: 25.04.2024
Мелкие бородавки появляются время от времени у большинства людей.
Они могут без лечения существовать годами и десятилетиями.
В большинстве случаев они не вызывают существенного физического дискомфорта.
Но провоцируют дискомфорт психологический, так как некрасиво выглядят.
Любой человек может при необходимости удалить бородавки за несколько минут безопасно и безболезненно.
Такие процедуры проводятся в нашей клинике.
Поговорим подробнее, почему появляются мелкие бородавки на теле, как они выглядят и как лечатся.
Причины мелких бородавок на шее
Эти мелкие доброкачественные кожные новообразования имеют вирусное происхождение.
Они появляются при заражении папилломавирусом.
Данный возбудитель передается контактным путем.
Инфицирование возможно при объятиях, поцелуях, половом акте и любых других видах тесных телесных контактов.
Важным условием для инфицирования является наличие повреждений на коже.
Но они присутствуют практически у любого человека: если не визуально заметные, то микроскопические.
Они появляются при бритье, в результате трения одежды и т.д.
Образуются в основном мелкие бородавки на руках, шее, лице и других открытых участках тела.
Нередко они появляются под мышками, особенно если человек бреет волосы.
Тогда здесь повреждается кожа, создаются благоприятные условия для инфицирования.
Мелкие бородавки на половых органах
Как мы уже говорили, вирус проникает в организм при любых телесных контактах.
В том числе при половом акте.
Поэтому, если появились мелкие бородавки на члене, это говорит о половом пути передачи вируса.
Подобные образования выявляются время от времени у большинства людей, которые ведут активную половую жизнь и часто меняют партнеров.
Нередко вместе с ними обнаруживаются и другие инфекции из группы ЗППП.
Появление бородавок на половых органах – достаточно опасное явление.
Особенно для женщин.
Потому что инфицирование высокоонкогенными типами вируса со временем может вызывать предраковые процессы шейки матки.
Они впоследствии трансформируются в цервикальный рак.
У мужчин риск злокачественного перерождения тоже присутствует, хотя он значительно меньше.
У них возможно развитие рака пениса.
Поэтому пациенты с выявленными мелкими бородавками на половых органах подлежат обследованию и наблюдению.
Удаление образований не снижает риск рака, если вирус сохраняется в коже.
Поэтому требуется лечение, направленное на элиминацию возбудителя из организма.
Мелкие бородавки: провоцирующие факторы
Для появления мелких бородавок на шее мало одного только контакта с кожей источника инфекции.
Многие люди заражаются папилломавирусом.
Но далеко не у всех появляются после этого образования на коже.
У некоторых инфекция протекает латентно.
Вирус некоторое время существует в коже.
Но иммунитет сдерживает его патогенность.
Поэтому бородавки не появляются.
Основным предрасполагающим фактором появления мелких бородавок на лице или любом другом участке тела является иммунодефицит.
Он может возникнуть в силу разных причин:
-
;
- другие врожденные и приобретенные иммунодефициты;
- прием препаратов (цитостатиков, иммунодепрессантов, глюкокортикоидов);
- физиологическая иммуносупрессия (например, при беременности).
Возможны временные снижения иммунитета.
Это происходит в результате сильного стресса, переохлаждения, тяжелого или длительного заболевания.
В такие моменты и появляются мелкие бородавки.
Если же у человека хорошо функционирует иммунная система, они могут не образоваться, несмотря на заражение вирусом папилломы.
Активность иммунитета коррелирует с количеством и величиной папиллом.
Много мелких бородавок или образования очень крупного размера наблюдаются у людей с ВИЧ или другими иммунодефицитами.
Разновидности мелких бородавок
В зависимости от того, какие типы ВПЧ вызывают появление мелких бородавок, могут появляться те или иные их разновидности.
Рассмотрим основные виды.
Обычно сухие, безболезненные.
Имеют шероховатую поверхность.
Образуются на роговых участках кожи.
Обычно формируются такие мелкие бородавки на ладонях или стопах.
При появлении на ногах могут вызывать сильную боль при ходьбе.
Иногда становятся причиной потери трудоспособности человека.
При образовании множества бородавок способны сливаться между собой.
Образуются по ходу царапин или ссадин.
Вызваны в основном 14, 15 или 27 типами ВПЧ.
Такие мелкие бородавки у ребенка имеют неправильную форму.
Они плоские, чаще всего располагаются на кистях рук и лице.
Имеют розовый цвет.
Значительно возвышаются над поверхностью кожи при небольшом диаметре образования.
Часто появляются подобные мелкие бородавки под мышками, на половых органах.
Они могут образоваться в местах, где человек их даже не заметит.
Например, в гортани, пищеводе или на шейке матки.
Чаще всего остроконечные кондиломы вызваны типами 6 и 11.
Иногда появление таких мелких бородавок – результат заражения 16 или 18 типами.
Они являются высокоонкогенными и нередко провоцируют цервикальный рак.
Симптомы мелких бородавок
В большинстве случаев у человека не возникает никаких субъективных ощущений.
Он просто замечает мелкие бородавки визуально.
Причиной обращения к дерматологу становится не боль или зуд, а эстетический дефект.
Иногда у пациентов вызывает беспокойство увеличение размеров бородавок, изменение их внешнего вида или появление новых образований рядом.
Обычно это говорит об активизации вируса.
Она возможна на фоне снижения иммунитета, в результате которого возрастает вирусная нагрузка.
При пальпации большинство мелких бородавок безболезненные.
Исключение составляют подошвенные бородавки, но они обычно имеют более крупные размеры.
Такие образования бывают достаточно болезненными.
Для дифференциальной диагностики с другими кожными образованиями врач выполняет дерматоскопию.
При обнаружении остроконечных кондилом он проводит пробу с уксусной кислотой.
Диагноз может быть установлен клинически.
Иногда для его подтверждения требуются лабораторные анализы.
Берется соскоб кожи для выявления ВПЧ с помощью ПЦР.
Проводится гистологическое исследование образца после выполнения биопсии или удаления образования.

О мелких бородавках,
их причинах и лечении
Девяткин Владимир Ильич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием дерматолога | 900.00 руб. |
Осложнения мелких бородавок
Даже самые мелкие бородавки на подбородке или других частях тела могут становиться причиной осложнений.
В том числе опасных для жизни.
Некоторые типы папилломавируса способны вызывать онкологические заболевания.
Это плоскоклеточный рак кожи, цервикальная карцинома, рак пениса, пищевода, гортани, прямой кишки.
Появлению опухоли обычно предшествуют предраковые процессы.
Они могут быть выявлены в ходе обследования.
Протекают эти процессы годами.
Поэтому, если человек следит за своим здоровьем и посещает врача, то он защищен от этих осложнений.
Потому что в случае обнаружения очагов патологически измененного эпителия они могут быть удалены.
В результате трансформации в рак не происходит.
Если же человек игнорирует свою болезнь, не обследуется и не лечится, то он подвергает себя риску.
Не обращаются к врачу люди, которых не смущают мелкие бородавки, либо они находятся в недоступных для самоосмотра местах.
Другие возможные осложнения:
- отрыв бородавки и кровотечение;
- воспалительные процессы при присоединении бактериальной суперинфекции;
- образование рубцов в результате механического повреждения бородавок.
Иногда развиваются пограничные опухоли.
При аногенитальной локализации папилломавирусная инфекция может протекать в форме гигантской кондиломы Бушке-Левенштейна.
Она характеризуется инфильтративным, деструктивным ростом.
Опухоль увеличивается, разрушая окружающие ткани.
Она достигает огромных размеров, а после удаления часто рецидивирует.
Поэтому общая летальность при гигантской кондиломе достигает 60%, несмотря на возможность хирургического лечения.
Как избавиться от мелких бородавок
От бородавок лучше избавляться раньше.
Не стоит ждать, пока они достигнут больших размеров.
И тем более не нужно дожидаться, пока бородавка станет причиной злокачественной опухоли.
Лучше пойти к врачу и удалить все образования раз и навсегда.
Это потребует от вас в общей сложности 1-2 часа времени.
Удаление будет безопасным и полностью безболезненным.
Зато все бородавки гарантированно исчезнут.
А при правильно проведенном медикаментозном лечении риск их повторного появления будет сведен к минимуму.
Существует несколько видов лечения, которое может получить человек с мелкими бородавками на теле.
Он получает системную терапию.
Она направлена на уничтожение вирусов в организме.
Человеку назначаются иммуномодуляторы и противовирусные средства.
Используется также лечение, направленное на удаление самих бородавок.
Препараты для лечения мелких бородавок
Удалить бородавки можно такими методами:
- цитотоксическим;
- химическим;
- физическим.
Первые два предполагают обработку кожи специальными препаратами.
При цитотоксическом методе кожные покровы обрабатываются многократно.
При химическом – проводится однократная обработка, в результате чего ткани бородавки отмирают и отторгаются.
Для цитотоксического удаления используются в основном подофиллотоксин.
Это экстракт корней подофилла щитовидного.
Применяют его в течение 3 дней подряд.
Затем на 4 дня делают перерыв.
Если бородавки не исчезли, курс повторяют.
Всего таких курсов может быть не больше пяти.
Если эффекта нет, применяют другие, более эффективные методы лечения.
Возможные побочные эффекты использования подофиллотоксина:
- покраснение;
- жжение;
- боль;
- язвы в месте нанесения;
- отек.
При удалении бородавок на члене возможно развитие баланопостита.
В случае использования чрезмерно большой дозы или обработки большой площади компоненты препарата могут всасываться в кровь.
Тогда возникают системные побочные эффекты:
- тошнота;
- головокружение;
- диарея;
- увеличение температуры тела;
- снижение количества клеток крови из-за подавления функции красного костного мозга;
- появления язв во рту.
Используются и химические способы удаления.
Для этого применяются концентрированные растворы щелочей или кислот.
То есть, вещества, вызывающие химический ожог кожи с последующим некрозом и отторжением тканей.
Подобные препараты часто используются пациентами самостоятельно.
Хотя в инструкции такая возможность не прописана.
Там указано, что удаление может производиться только врачом, имеющим опыт проведения подобного рода процедур.
Химическое удаление опасно, если проводится неправильно.
Необходимо обрабатывать кожу, расположенную рядом, вазелином или маслом.
Иначе она тоже будет повреждена.
При использовании большого количества раствора или увеличении времени экспозиции возможно формирование рубцов.
Они образуются в результате глубокого ожога кожи.
При попытке удаления мелких бородавок на члене возможно формирование фимоза.
Недостатки домашнего удаления образований состоят в следующем:
- это опасно;
- больно;
- чревато побочными эффектами;
- не всегда эффективно;
- после удаления сохраняется высокий риск рецидива.
Поэтому лучше удалять эти образования физическими методами.
Методы удаления мелких бородавок
Физические методики удаления мелких бородавок на коже имеют ряд преимуществ:
- удаление проводится одномоментно;
- процедура занимает минимум времени;
- она безболезненная (используется местная анестезия);
- гарантированный эффект;
- возможность гистологического исследования удаленного образования;
- низкий риск рецидива.
В нашей клинике используются все современные методики удаления бородавок.
Мы удаляем образования любого размера.
При большом количестве мелких бородавок можно использовать лазер или жидкий азот.
Криодеструкция предполагает замораживание кожных образований.
При оттаивании клетки погибают.
Бородавки отторгаются, а на их месте формируется молодая кожа.
Часто применяется лазерное удаление.
Лазер выпаривает жидкость из клеток.
Он моментально удаляет бородавку, оставляя на её месте струп.
Затем там формируется корочка.
Все процедуры проводятся под анестезией: аппликационной или инфильтрационной.
Выбор зависит от локализации бородавок и их размера.
При большом количестве мелких образований на кожу наносится обезболивающий крем.
Через 20 минут кожные покровы становятся нечувствительными.
Врач удаляет образования, и пациент в это время ничего не ощущает.
При наличии крупных бородавок более предпочтительным методом обезболивания становится инфильтрационная анестезия.
При помощи тонкой иглы анестетик вводится в основание образования.
Анестезирующий эффект наступает моментально.
После этого доктор выполняет удаление любым методом: используется лазер, электрокоагуляция или радиоволны.
Заживление после удаления мелких бородавок
После удаления мелких бородавок ранки заживают очень быстро.
У молодых людей срок заживления обычно не превышает 1 недели.
По истечению этого времени отторгается корка.
На её месте остается лишь розовое пятнышко.
Со временем по цвету молодая кожа сравнивается с окружающими кожными покровами.
Рубцы после удаления не образуются, если оно было выполнено правильно.
Осложнений после удаления почти не бывает.
Они возможны, разве что если человек преждевременно содрал корочку, долго мочил её в воде или рана подвергалась загрязнению.
Для снижения риска инфицирования врач может назначить обработку местными антибактериальными средствами.
Меры профилактики мелких бородавок
Неспецифическая профилактика папилломавирусной инфекции малоэффективна.
Она практически невозможна, потому что человек не может ограничить любые телесные контакты с окружающими.
ВПЧ передается половым путем, но даже презерватив не спасает от этой инфекции.
Поэтому наиболее эффективной является специфическая профилактика.
Она защищает от 4 типов ВПЧ.
Два из них – наиболее распространенные, ещё два встречаются реже, но являются самыми опасными в плане онкологических рисков.
Вакцинацию желательно проводить в молодости.
Иммунитет должен сформироваться ещё до первого контакта организма с вирусом.
Из неспецифических методов следует поддерживать свой организм здоровым.
При хорошей работе иммунной системы даже в случае инфицирования ВПЧ бородавки появляться не будут, либо они не достигнут большого количества и крупных размеров.
Чтобы избавиться от мелких бородавок, обращайтесь к автору этой статьи – дерматологу в Москве с многолетним опытом работы.
Что такое комедоны (чёрные точки)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Алфимовой Валерии Дмитриевны, косметолога-эстетиста со стажем в 6 лет.
Над статьей доктора Алфимовой Валерии Дмитриевны работали литературный редактор Маргарита Тихонова , научный редактор Татьяна Репина и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Комедоны — это невоспалительные мелкие узелки белого или чёрного цвета, которые создают на коже ощущение неровности. Они возникают при закупорке устьев волосяных фолликулов. С остоят из клеток кожи — кератиноцитов, и кожного сала — себума.

Обычно комедоны — это одно из проявлений акне. Но иногда они возникают самостоятельно [17] .
Основная причина появления комедонов — избыток кожного сала и нарушение кератинизации — образования и отшелушивания клеток кожи. Эти изменения приводят к появлению так называемой "пробки", которая заполняет сально-волосяной проток.
Факторы риска
Комедональная форма акне , как правило, возникает в период полового созревания — 12-16 лет . В это время у подростков формируется свой гормональный статус, который может повлиять на состояние кожи. Под воздействием гормонов она становится более жирной, что способствует развитию комедонов.
Но иногда комедоны образуются после 20 лет. Этому способствуют факторы, которые стимулируют выработку кожного сала. К таким факторам относят:
- наследственную предрасположенность;
- гормональные изменения;
- неправильный уход за кожей;
- неадекватное питание — чрезмерное употребление сладких, рафинированных, цельномолочных и мучных продуктов;
- частые стрессовые ситуации.
В основном работу сальных желёз регулируют гормоны. Поэтому пациентам с комедонами и другими проявлениями акне рекомендуется обратиться к эндокринологу ил гинекологу-эндокринологу. Он оценит гормональный статус и при необходимости поможет его скорректировать.
Усугубить течение комедональной формы акне могут эндокринные нарушения:
-
; ; — СПКЯ;
- гиперандрогению; ; и 2-го типа;
- инсулинорезистентность [12] .
Комедоны, появившиеся на фоне этих заболеваний, хуже поддаются лечению.
Предположительно к причинам развития комедонов относят нарушения работы пищеварительного тракта, такие как гастрит, язва желудка, дисбактериоз и др. Их взаимосвязь с акне подтверждается рядом исследований, но влияние таких заболеваний на появление комедонов пока не доказана [6] [18] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы комедонов
Комедоны хаотично располагаются на лице, декольте и спине. Их к оличество зависит от состояния организма и особенностей кожи: размера сальных желёз и количества выделяемого себума. Поэтому у кого-то на коже образуется всего 5-10 комедонов, а у кого-то — 100 и более элементов.

Из-за длительного присутствия комедона в сально-волосяном протоке запускается воспалительная реакция . В ней участвуют грибы рода Malassezia и бактерии рода Cutibacterium acne . В результате воспаления развиваются более тяжёлые формы акне.

Американская академия дерматологии выделяет четыре степени тяжести акне:
- I степень — наличие комедонов и до 10-ти папул — небольших розовых узелков , иногда с чёрной точкой в центре;
- II степень — сочетание комедонов и папул, появление не более 5-ти гнойничков — пустул;
- III степень — сочетание комедонов и папуло-пустулёзной сыпи, появление не более 5-ти узлов;
- IV степень — явное воспаление кожи с образованием болезненных узлов и кист [2] .
Патогенез комедонов
В основе образования комедонов лежит нарушение нормальной работы сальных желёз. Они расположены в глубоких слоях кожи, у корня волоса.
Сальные железы продуцируют собственный секрет — себум, или кожное сало. Продвигаясь вверх по сально-волосяному протоку , он создаёт на коже защитный барьер, придаёт ей эластичность, поддерживает нормальный уровень pH, способствует сохранению влаги.
Клетки, которые вырабатывают себум, постоянно обновляются: они смещаются в сторону устья сальной железы, постепенно накапливают секрет и разрушаются. Кератиноциты, которые выстилают в ыходной проток фолликула, тоже постоянно обновляются и отшелушиваются.
Когда функция сальных желёз нарушается, происходит следующее:
- Сальные железы начинают вырабатывать слишком много себума. Он превращается в густую липкую массу, которая полностью заполняет проток.
- Образование кератиноцитов усиливается, клеток становится больше. Они застревают в густом себуме и закупоривают выходной проток сальной железы.
Когда просвет канала полностью заполнен, содержимое сально-волосяного протока начинает давить на стенки канала. Устье протока расширяется, в итоге образуется комедон. В такой среде со временем активируется условно-патогенная флора. Она начинает поглощать избыток себума, который является для неё питательной средой. В результате сально-волосяной фолликул воспаляется — развивается акне [3] .
Наследственность, гормональные нарушения и питание
Генетическая предрасположенность к образованию комедонов может быть связана с одной из четырёх особенностей:
- большим размером сальной железы;
- гиперчувствительностью рецепторов сальных желёз к половым гормонам — андрогенам;
- гиперандрогенией — высоким уровнем андрогенов;
- повышенной активностью фермента 5-альфаредуктазы при нормальном уровне половых гормонов.
Последняя особенность связана с переходом андрогена в дигидротестостерон — ДГТ. Такой переход происходит под влиянием фермента 5-альфаредуктазы .
ДГТ контролирует активность сальных желёз и процесс кератинизации. Этот гормон связывается с андрогенными рецепторами по принципу "ключ-замок", где "ключ" — это гормон, а "замок" — это андрогенный рецептор. Но "открыть замок" можно только с помощью другого гормона — инсулина или инсулиноподобного фактора роста — IGF-1 [3] .
Сами по себе инсулин и глюкоза необходимы для организма. Их уровень повышается после употребления любых продуктов. Но при чрезмерном количестве сладостей, рафинированных и других продуктов концентрация инсулина и глюкозы становится больше. Причём сначала увеличивается уровень глюкозы в крови, а потом — инсулина. И дальше всё развивается по тому же сценарию, приводя к активной выработке кожного сала и образованию комедонов.
Уровень инсулина также повышается при употреблении цельномолочных продуктов. Инсулин связывается с андрогенными рецепторами и повышает уровень ДГТ. Этот гормон, в свою очередь, связывается с рецепторами сальных желёз и стимулирует выработку себума.
Поэтому людям, генетически склонным к повышенному салоотделению, следует быть особо осторожными и контролировать употребление сладостей, молочных и рафинированных продуктов.
Неправильный уход за кожей
Кожа, склонная к развитию комедональной формы акне, нуждается в грамотном уходе.
Мыло, жёсткие скрабы и спиртовые средства с поверхностно-активными веществами только травмируют кожу, приводя к появлению новых комедонов. Эти средства нарушают рН кожи — её защитный барьер, из-за чего она становится пересушенной. О рганизм будет пытаться восстановить кожный барьер, усилив выработку себума и образование кератиноцитов. Но это лишь усугубит состояние кожи.
Людям, склонным к образованию комедонов, также не рекомендуется пользоваться маслами, плотными кремами и массировать кожу. Плотные кремы и масла могут ещё больше закупорить сально-волосяной проток, а усиленное разминание, растирание и давление на кожу привести к обострению болезни.
Стресс
Стрессовые ситуации являются триггерным фактором комедональной формы акне [4] [5] . Это связано с выработкой нейромедиаторов, в частности субстанции Р. Это вещество передаёт сигнал, запускает процесс воспаления, расширяет сосуды и увеличивает проницаемость капилляров.
Сальные железы обладают повышенной чувствительностью к субстанции Р. Поэтому нейромедиаторы связываются с клетками сальных желёз и стимулируют их активность. В результате усиливается образование себума [7] .
Классификация и стадии развития комедонов
Комедоны бывают закрытыми и открытыми.
Закрытые комедоны — это белые подкожные узелки около 1 мм в диаметре. Из-за маленького отверстия в коже содержимое таких узелков почти не контактирует с внешней средой, а кератиноциты, которые образуются в устье протока, не могут "прорваться" на поверхность кожи и увеличивают давление внутри.
Иногда закрытые комедоны появляются у новорождённых в первые недели жизни. В этом возрасте болезнь проходит самостоятельно, лечение не требуется. В остальных случаях закрытые узелки перерастают в открытые комедоны [3] .

Открытые комедоны — это чёрные точки размером 0,5-1,0 мм . Причина их тёмного цвета — пигмент меланин и кислородное окисление содержимого комедона через большое отверстие в коже [1] . После исключения триггерного фактора они, как правило, перестают расти и исчезают.

Осложнения комедонов
Если не устранить триггерные факторы и вовремя не обратиться к дерматологу, комедоны могут увеличиться и привести к развитию более тяжёлых форм анке, таким как пустулы (гнойнички), узлы и кисты.

Узлы — это подкожные уплотнения. Чаще возникают на лице и спине. Кожа над узлами становится синюшной, истончается, в ней появляются отверстия, из которых выделяется гной. Заживают узлы с образованием рубцов.

Киста — это подкожное полостное образование. Оно формируются при расплавлении содержимого узла. Заживают с образованием грубых рубцов [9] .

Осложнения самолечения
Пациенты часто пытаются самостоятельно "выдавить" комедоны. Тем самым они рискуют травмировать кожу и сосуды. Эти повреждения могут привести к отёку, воспалению, присоединению бактериальной инфекции и поствоспалительному покраснению кожи — эритеме.
Поствоспалительная эритема — это длительно заживающее покраснение. Оно возникает из-за травмы сосудов при чрезмерном надавливании на поверхность кожи.

Вторичная бактериальная инфекция проникает в комедон через открытое устье фолликула. Она приводит к появлению гнойничковой сыпи.

Диагностика комедонов
Первым делом врач осматривает пациента и проводит пальпацию. Доктор определяет тип кожи и количество комедонов, оценивает место их расположения, размер и глубину залегания, осматривает кожу на наличие воспаления, узлов и кист.
При сочетании комедонов с акне тяжесть течения болезни оценивается по шкале Кука [2] [16] . Чем выше показатель, тем тяжелее течение:
- 0 баллов — на коже есть несколько небольших комедонов или папул, которые заметны только при близком рассмотрении;
- 2 балла — на коже есть несколько открытых или 20-30 закрытых комедонов, четверть лица покрыта небольшими папулами — до 6-12 штук;
- 4 балла — почти половина лица покрыта небольшими папулами или комедонами, на коже есть несколько пустул и больших выступающих комедонов;
- 6 баллов — примерно ¾ лица покрыто папулами и/или большими открытыми комедонами, есть множество пустул;
- 8 баллов — поражена почти вся площадь лица, особое внимание на себя обращают большие выступающие пустулы.
После осмотра доктор собирает полный анамнез — историю болезни, и затем назначает лечение.
Дифференциальная диагностика
Иногда комедоны похожи на образования, возникающие при гиперплазии сальных желёз — их доброкачественном увеличении. В этом случае образование представляет собой одну увеличенную сальную железу, дольки которой расположены вокруг сального протока. При надавливании на такое образование содержимое не выделяется.

Внешне напоминать комедоны могут плоские бородавки — наросты на поверхности кожи. Эти образования отличаются плоской формой, но при этом слегка выпуклые.

Бородавки и гиперплазия сальных желёз не связаны с образованием комедонов. Для устранения этих патологий используют другие способы коррекции.
Также комедоны нужно отличить от милиумов — эпидермальных или фолликулярных роговых кист. Эти кисты внешне напоминают небольшие узелки белого цвета. Часто они появляются на коже вместе с комедонами, но отношения к ним не имеют [13] .

Лечение комедонов
Основа лечения — индивидуальный подход. Первым делом врач разъясняет пациенту особенность его состояния и причину проявления комедонов. Затем проводит терапию, назначает лечение и корректирует домашний уход.
Вывести пациента из комедональной формы акне в продолжительную ремиссию может только комплексным подход. Он состоит из трёх этапов:
- назначение комедонолитиков;
- аккуратное удаление комедонов;
- нормализация питания.
Комедонолитики — это средства, которые предотвращают закупорку сально-волосяных протоков. Наиболее эффективным является ретинол , или ретиноевая кислота — форма витамина А. Это вещество стимулирует рост клеток, уменьшает сальные железы и объём вырабатываемого себума.
К другим комедонолитикам с доказанной эффективностью относят азелаиновую , салициловую и АНА-кислоту, цинк, серу и резорцин . Они регулируют салоотделение, убивают бактерии, уменьшают покраснение и отёчность кожи [7] .
Лечение стойких и распространённых комедонов проводится с помощью наружных средств, в состав которых входят ретиноиды, бензоилпероксид и азелаиновая кислота. При сочетании комедонов с папулами, пустулами, узлами и кистами доктор назначает изотретиноин для приёма внутрь. Все эти средства должны использоваться строго по показаниям и под наблюдением врача.
Механическое удаление комедонов выполняется дерматологом. Перед этим врач может назначить гигиеническую чистку лица — химический пилинг. Процедура позволяет избежать осложнений и улучшить текущее состояние кожи.

Нормализация питания направлена на исключение продуктов, которые стимулируют выработку кожного сала. Поэтому людям с жирным типом кожи, склонной к появлению комедонов, рекомендуют ограничить употребление цельномолочных продуктов и продуктов с высоким гликемическим индексом. Это позволит избежать излишней стимуляции сальных желёз.
Особенности домашнего ухода :
- Очищающее средство не должно пениться, содержать спирт и ПАВы — поверхностно-активные вещества. Стоит отдавать предпочтение мягким очищающим гелям или эмульсиям без масел.
- Тоник для дополнительного очищения и увлажнения должен быть мягким. Желательно, чтобы в его состав входил комедонолитик, например салициловая кислота.
- Крем не должен утяжелять кожу, делать её более жирной. Рекомендуется выбирать средство с более жидкой текстурой, без интенсивных жирных компонентов.
- Домашние пилинги и полирующие средства помогут регулярного поддерживать эффект лечения. Концентрация активных компонентов в них должна быть низкой. Жёсткие скрабы могут травмировать кожу, поэтому пользоваться ими не рекомендуется.
- Чтобы усилить действие косметических средств, можно воспользоваться сывороткой с активными компонентами.
- Для дополнительного очищения кожи от избытка жиров можно делать подсушивающие, салорегулирующие маски.
Все средства домашнего ухода должны содержать в себе АНА-кислоты, ретинол, салициловую кислоту, серу или цинк. Конкретную комбинацию ингредиентов назначает врач.
Прогноз. Профилактика
При соблюдении всех рекомендаций и устранении триггерных факторов комедональную форму акне можно устранить за несколько месяцев в зависимости от степени поражения.

Папилломы — участки патологического разрастания клеток верхнего слоя кожи и слизистой. Со временем эти доброкачественные новообразования могут стать источником онкологического процесса, поэтому многих пациентов волнует вопрос: как избавится от папиллом. Разберемся, почему возникают папилломы на теле, чем они опасны для здоровья и нужно ли их удалять.
Прием дерматолога — 1000 руб. Удаление папилломы лучшим методом — радионожом — 500 руб. Консультация профильного врача по результатам УЗИ, анализов — 500 руб. (по желанию).
Причины появления папиллом
Причины появления папиллом на теле делятся на основные и косвенные, выступающие пусковым механизмом для развития заболевания.

Главная причина папиллом на коже — заражение вирусом папилломы человека (ВПЧ) из группы Papillomavirus. ВПЧ – обобщенный термин, под которым подразумевают, целую группу вирусных агентов, способных поражать эпидермальные структуры и слизистые оболочки, а в некоторых случаях даже провоцировать онкологические заболевания.
По статистике распространенность ВПЧ по планете глобальна — вирус есть в организме 90% взрослых людей. Науке известны 100 штаммов вируса папилломы, но не каждый из них опасен — характеристики, зоны локализации и вероятность развития рака у каждого штамма разная. Наиболее опасными считаются ВПЧ 16,18, 31, 33 и 35, которые в 98% случаев становятся причиной рака шейки матки у женщин.
ВПЧ плохо переносит агрессивные факторы внешней среды, поэтому практически не распространяется по воздуху. Основной путь передачи — контактный. Максимальный риск заражения возникает при контакте с кожей заболевшего человека.
Вирус в первую очередь проникает в базальный слой эпидермиса (кожи), где затихает на несколько месяцев. Инкубационный период может продлиться до нескольких лет. Если иммунитет слабый, то болезнь даст симптомы уже через месяц, а средний период проявления признаков — 6 месяцев.
Провоцируют появление папиллом на коже следующие причины:
- Снижение иммунитета — простуды, травмы, хронические заболевания, ВИЧ, СПИД;
- Микротравмы, царапины, открытых ран на поверхности кожи пациента;
- Гормональный дисбаланс, который может быть связан с периодом беременности, лактации, менопаузы и т.д.;
- беспорядочные сексуальные связи, оральный секс с носителем вируса папилломы;
- нервно-эмоциональное напряжение, стресс, физическое или психическое переутомление;
- вредные привычки, неполноценное питание;
- эндометриоз.
Симптомы папиллом
Чаще всего вирус папилломы у женщин и мужчин не проявляется совсем, его диагностика возможна лишь посредством проведения специального анализа. Яркие признаки инфекции наблюдаются лишь у незначительного числа инфицированных людей, да и те часто исчезают спустя короткое время.
Пациент долго даже не подозревает, что стал носителем инфекции, заразным для окружающих. Основной симптом заражения — кожное новообразование папиллома — проявляется уже когда вирус во всю хозяйничает в организме. При этом папиллома может вырасти на любом участке тела — на коже и слизистых.
В интернете есть огромное количество фото, где четко видно как выглядит папиллома и ее колония. Это кожный нарост в виде куполообразного уплотнения или папула на тонкой ножке. Папула может иметь и утолщенное основание. Цвет папилломы также неоднозначен — у кого-то это бледно розовая «бородавка», а у кого-то темный коричневый нарост. Некоторые штаммы папилломавируса образуют целые колонии новообразований, которые постепенно сливаются в одну неприятного вида многоголовчатую бородавку, напоминающую цветную капусту.
Разнообразие папиллом: 7 основных видов
Ученым известно более 100 видов ВПЧ, но наиболее распространены 10 разновидностей папиллом:
- Подошвенные папилломы. Вызывает папиллому на ноге — папилломавирус 1, 2, 4 типов. Выглядят подошвенные папилломы, как наросты на подошвах стопы. Подошвенные бородавки могут быть единичными или множественными. Со временем человеку, которые запустил болезнь становится больно ходить. Часто подошвенную папиллому путают с мозолью и не обращаются к врачу, а инфекция тем временем поражает новые участки кожи.
- Вульгарные папилломы. Это овальные ороговевшие уплотнения с желтоватым оттенком, обычно появляются на руках у взрослых людей. У детей такие новообразования можно обнаружить на коленках.
- Плоские папилломы. Результат активизации ВПЧ 3, 10 типов. Наросты выглядят, как плоские гладкие шишечки.
- Папилломы Левандовского-Лютца . Второе название — бородавчатая эпидермодисплазия. Инфекция приводит к образованию на руках и ногах множества пятнистых разноцветных бородавок.
- Нитевидные папилломы. Образуются у пожилых людей. Выглядят такие бородавки, как желтоватые шишечки. Размещаются на веках, в пахах, подмышками, на шее. Травмированная одеждой или в результате расчесов нитевидная папиллома требует срочного лечения, иначе воспаления и осложнений не избежать.
- Ювенильные папилломы . Связаны с заражением вирусом папилломы 6, 11 типов. Образуются в гортани. В итоге затрудняется дыхание и ухудшается речь. Распространяется вирус при родах, передаваясь новорожденному от матери.
- Остроконечные кондиломы . Возникновение остроконечных кондилом – главное проявление инфекции, источником которой стал вирус папилломы человека. Визуально остроконечные кондиломы выглядят как обыкновенные бородавки, могут обладать небольшими размерами (до сантиметра), иметь телесную или розоватую окраску, немного бугристую или абсолютно гладкую поверхность. Самое распространенное место образования остроконечных кондилом – наружные половые органы. У мужчин данные образования появляются на мошонке, половом члене. У женщин – на больших и малых половых губах, на шейке матки, вблизи клитора, во влагалище. Если кондиломы подвергаются раздражение, вероятно возникновение зуда, кровотечения в процессе сексуального контакта. Такие папилломы трансформируются в раковые опухоли.
Сложные состояния — следствие нелеченных папиллом
- Локальная эпителиальная гиперплазия . Следствие заражения папилломавирусом 13, 32 типа. Выглядит пораженная область, высыпание сосочковых новообразований на языке и по краям губ. Папилломы могут сливаться между собой, образуя хорошо заметную область.
- Предраковые состояния и рак – многие формы вируса папилломы человека вызывают развитие новообразований, склонных к злокачественному перерождению. Именно в связи с этим ранняя диагностика и выявление папилломавируса позволяет обнаружить и удалить онкологические опухоли шейки матки и других органов на ранних стадиях их развития.
Насколько опасны папилломы на теле: почему их нужно удалять
Папилломы безобидны только с виду. Эти новообразования, при отсутствии своевременного адекватного лечения быстро распространяются по телу на здоровые ткани. Этот процесс называется аутоинакуляцией. Результат размножения новообразований — как минимум множественная бородавчатость.
Конечно бородавки — папилломы на теле — это очень некрасиво, но это не единственная проблема. Хороший дерматолог расскажет, чем опасны папилломы на теле — такие новообразования подвержены мелингизации — злокачественному перерождению опухоли. Насколько быстро будет протекать процесс и начнется ли он вообще зависит от места расположения папилломы и типа ВПЧ. Особенно опасны остроконечные кондиломы, растущие на шейке матки. Перерождение таких образований в рак происходит в каждом втором случае.
Структуры, образующиеся на коже в результате поражения вирусом папилломы, обычно не сопровождаются болезненностью, зудом или жжением, что часто становиться причиной халатного отношения со стороны пациента. Но так как папилломы почти всегда соприкасаются с одеждой, велик риск их повреждения. Результатом станет сильное кровотечение, занесение инфекции и образование некрасивых шрамов на коже. Из всего этого вытекает ответ на вопрос нужно ли удалять папилломы на теле — конечно нужно!
Устаревшие и современные методы удаления папиллом на теле
Избавиться от папиллом в домашних условиях без последствий нельзя. Процедуру осуществляет дерматолог, а в случае состояния предрака — онколог. Перед этим пациент должен сдать анализы, включающие:
- анализ крови на онкомаркеры;
- ПЦР-диагностику;
- взятие ткани папилломы на гистологическое исследование.
В Санкт-Петербурге и других российских городах применяется несколько методов удаления папиллом на теле. Чтобы понять, какой метод выбрать, давайте рассмотрим таблицу.
Как проводится
Преимущества
Радикальный и очень травматичный метод удаления папиллом
Можно срезать большие новообразования
Травматичность. Опасность инфицирования и кровотечения. Навсегда остаются хорошо заметные рубцы.
Удаление папиллом при помощи жидкого азота
Не требует сильного обезболивания, так как холод замораживает
Вероятность травмирования здоровой ткани. Невозможность контролировать глубину воздействия. Остается рубец.
Разрушение новообразования электрическим импульсом. Применяется редко в медцентрах, где нет нового оборудования.
Прижигание — неприятная процедура. Возможно образования рубцов. Требует сильного обезболивания
Удаление папиллом лазером
Разрушение нароста направленным лазерным лучом
Нет необходимости в подготовке, не требуется реабилитация — ранка затягивается сразу же. Отсутствие шрамов и рубцов. Процедура длится всего несколько минут. Лазер активирует регенерацию кожи, обеспечивая быстрое заживление.
Стоимость удаления папилломы лазером выше, чем цена предыдущих методов.
Наиболее безопасный и безболезненный способ, как убрать папилломы с тела.
Подготовка не нужна. Реабилитация также не нужна. Радионож оснащается коагулятором, который тут же останавливает кровотечение, запаивая поврежденные сосуды. После удаления папиллом радионожом не остаются шрамы, поэтому процедура назначается для избавления от новообразований на лице и в интимных отделах тела. Радиоизлучение активирует восстановление кожи, поэтому ранка моментально заживает.
Цена удаления папиллом радиоволновой методикой чуть выше, чем лазерное удаление.
Можно ли считать удаление папиллом методом лечения от ВПЧ?
Инфекцию останавливают противовирусными средствами, которые будут эффективны при крепком иммунитете. Поэтому параллельно проводится иммунотерапия. Пока вирус живет в организме, вылечить папиллому навсегда не удастся.
Сколько стоит удалить папиллому?
Цена удаления папиллом зависит от объема поражения. Средняя цена удаления новообразования — 500 руб. Цена указывается для малотравматичной операции, выполняемой радиоволновым методом с помощью нового ножа Фотек с эффектом коагуляции.
Какой врач лечит папилломы и где лучше удалить папилломы на теле в СПБ?
Многие пациенты интересуются, какой врач лечит папилломы. Это делают специалисты — дерматологи, гинекологи, урологи и онкологи. Все зависит от места локализации новообразования.
Специалисты клиники Диана в Санкт-Петербурге проводят первичный осмотр и подтверждают диагноз. Затем удаляют папилломы лазером и радионожом, при помощи новейших аппаратов. Обратившись в наш медцентр, пациент получает подробную консультацию, может сдать все анализы, в том числе и онкологию. Удаление папиллом проводится без боли и осложнений.
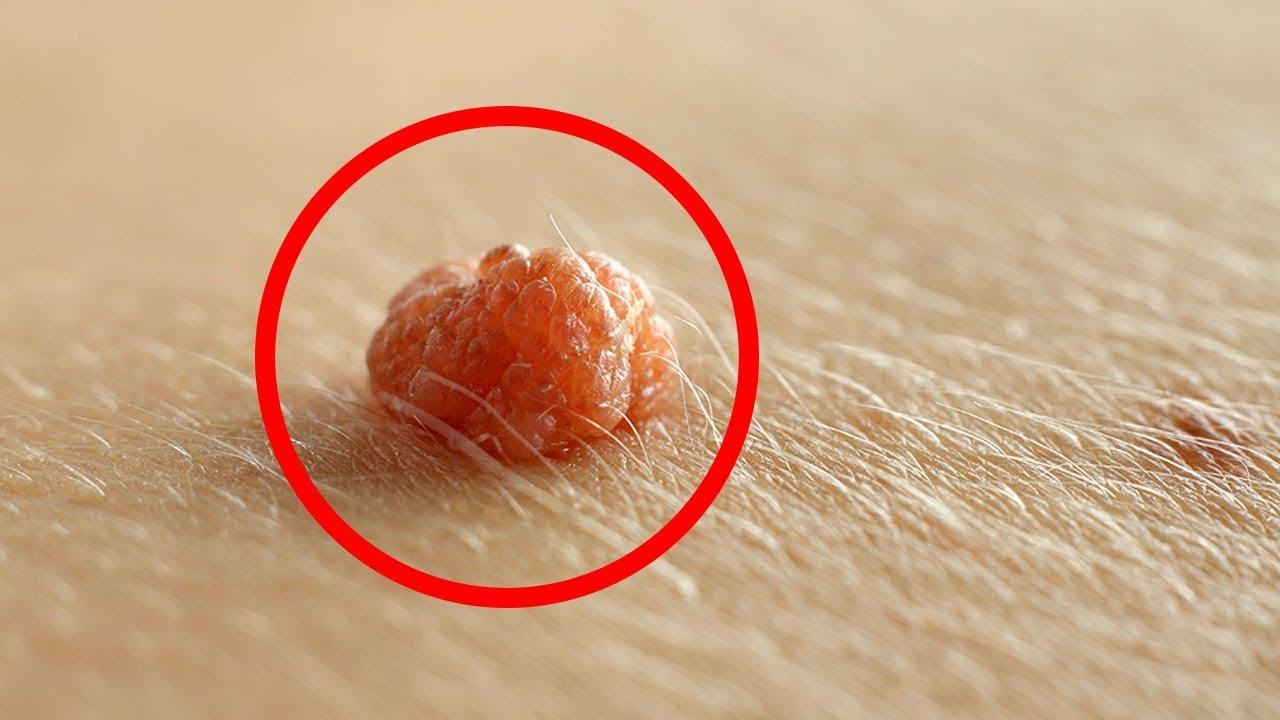
У одних папилломы маленькие, у других пациентов достигают крупных размеров.
Располагаться они могут на гениталиях, во рту, подмышками и на других участках тела.
Количество папиллом существенно отличается у разных людей.
Многие не знают, откуда они берутся.
Поговорим о причинах появления папиллом на теле.
Почему растут папилломы?
Они растут потому, что кожа инфицирована вирусом.
Возбудитель называют вирусом папилломы человека или ВПЧ.
На самом деле он представляет собой не одного возбудителя, а целое семейство вирусов.
Они обладают разными патогенными свойствами и имеют разные участки ДНК.
Разные виды вирусов вызывают разные симптомы.
Некоторые провоцируют онкологические новообразования.
Что же касается папиллом, то их появление чаще всего спровоцировано вирусами папилломы 6 и 11 типов.
Распространяется ВПЧ в большинстве случаев через половой контакт.
Но это лишь один из возможных механизмов.
Любые телесные контакты приводят к передаче возбудителя от человека к человеку.
К примеру, причиной могут быть объятия или контактные виды спорта.
Но если папилломы появились на гениталиях, то очевидно, что заразился человек именно половым путем.

Так как не бывает такого, чтобы вирус внедрился в кожу в области носа, но рост папиллом вызывал на половом члене.
Он провоцирует вегетации именно там, куда смог проникнуть при контакте.
У всех ли растут папилломы?
Растут папилломы не у всех.
К тому же, они появляются через разные промежутки времени и имеют разные размеры.
Если вы и ваш сосед одновременно заразились ВПЧ, то вполне может быть следующее:
- у вас папилломы будут большими, а у него – маленькими;
- у него они появятся через 3 месяца, а у вас – через 9 месяцев;
- у соседа папилломы вырастут, а у вас они вообще не появятся.
И это при том, что заражение происходит одним и тем же типом.
То есть, различий в степени патогенности нет.
В чём же разница между вами и вашим соседом?
Она заключается в иммунном статусе.
Как и другие вирусные инфекции, выраженность заболевания существенно зависит от состояния иммунитета.
Чем он сильнее, тем меньше риск, что папилломы вообще появятся.
Если же они растут, то не достигают крупных размеров.
Но при слабом иммунитете:
- папилломы появляются быстро;
- их много;
- достигают больших размеров;
- могут вызывать осложнения (в том числе злокачественные онкопроцессы).
Внутренние причины появления папиллом
Итак, теперь вы знаете, что внешней причиной появления этих образований является вирус.
Тем не менее, у одного человека папилломы на коже появляются, в другого – нет.
Это связано с разным состоянием иммунитета.
Важно не то, с каким иммунитетом человек родился.
Имеет значение, в каком состоянии он находится в данный момент времени.

Выше риск, что папилломы появятся у людей, которые:
- недавно переболели другими вирусными инфекциями (например, герпесом);
- пожилые, больные, ослабленные недавней травмой или операцией;
- принимают препараты, угнетающие иммунитет (цитостатики, глюкокортикоиды, иммунодепрессанты);
- имеют болезни, угнетающие иммунитет (ВИЧ, сахарный диабет).
Не столкнуться в течение жизни с папилломавирусом практически невозможно.
При этом аногенитальные бородавки появляются далеко не у всех.
В большинстве случаев папилломавирусная инфекция проходит без симптомов.
Человек заражается, но даже не знает об этом.
Он излечивается сам по себе, силами собственного иммунитета.
Если же папилломы появились, это говорит о том, что с иммунной системой не всё в порядке.
Таким образом, в их возникновении играет роль соотношение двух факторов:
- уровень патогенности вируса, которым вы заразились;
- уровень вашего иммунитета, который должен этому вирусу противостоять.
В большинстве случаев побеждает иммунитет, так как у большинства людей никаких нарушений в его работе нет.
Но у некоторых сильнее оказывается вирус.
Таким пациентам требуется лечение.
Причины увеличения папиллом на теле
Как и любая другая инфекция, ВПЧ может прогрессировать или регрессировать.
При сильном иммунитете она регрессирует.
Если же папилломы вдруг начали увеличиваться, это обычно говорит о том, что заболевание активизировалось.
Вирус начал размножаться.
Он повреждает ДНК клеток, те усиленно делятся.
В результате растут бородавки.
У человека появляется много папиллом на теле, причины этого явления чаще всего заключаются в слабом иммунитете.
Возможна и менее благоприятная причина.
Это злокачественное перерождение папилломы.

При этом папиллома не просто увеличивается.
Она совершенно меняет свой внешний вид.
Начинает расти узел – вначале по периферии, а затем и в глубину.
В запущенной стадии он изъязвляется.
Обычно рак кожи хорошо диагностируется, если папиллома расположена в видном месте.
Потому что опухоль располагается на виду.
Пациент её замечает, беспокоится о состоянии своего здоровья и обращается к врачу.
Причины красных папиллом на теле
Кожные наросты могут быть как бледными, так и красными.
Чаще они всё же имеют красный или розовый цвет.
Это связано с их хорошей васкуляризацией.
Кожное образование растет, и его пронизывает множество кровеносных сосудов.
Они обеспечивают папиллому питательными веществами, которые требуются для роста.
Но сосуды эти неполноценные.
Это дает возможность врачу даже без сложных анализов отличить папиллому от других кожных образований.
Для этого достаточно обработать её уксусной кислотой.
Спустя минуту располагающаяся рядом кожа бледнеет.
Это связано с тем, что сосуды спазмируются.
Все они имеют мышечный слой.
В то же время патологические сосуды не имеют мышц.
Они не сокращаются, не сужаются, и папиллома остается красной.
Причины папиллом с точки зрения эпидемиологии
Болезнь вызвана вирусом.
Чтобы он попал в организм, нужны определенные события и обстоятельства.
Статистические исследования также позволили выявить некоторые факторы риска появления папиллом.
Они следующие:
- низкий социальный статус;
- курение;
- больше 2 половых партнеров за последний год;
- беспорядочная половая жизнь у постоянного партнера;
- раннее начало половой жизни;
- присутствующие в данный момент или перенесенные в прошлом венерические заболевания;
- молодой возраст;
- прием оральных контрацептивов;
- наркозависимость;
- алкоголизм.
Обратите внимание, что это не причины роста папиллом на теле.
Это лишь обстоятельства, увеличивающие риск инфицирования ВПЧ.
К примеру, от алкоголя папилломы не растут.
Но он часто ассоциирован с рискованным сексуальным поведением, большим количеством половых партнеров.

А так как ВПЧ передается именно половым путем, то у этой категории пациентов папилломы выявляются чаще.
Оральные контрацептивы сами по себе не провоцируют рост папиллом.
Но женщины, которые их используют, часто пренебрегают барьерной контрацепцией.
Поэтому риск передачи инфекции во время секса повышается.
Как защититься от папиллом?
Зная причины появления маленьких папиллом на теле, защититься от них не трудно.
Достаточно воздействовать всего лишь на два фактора, которые приводят к возникновению кожных образований:
- избежать заражения вирусом;
- поддерживать иммунитет в хорошем состоянии, чтобы не допустить появления папиллом даже в случае заражения.
Профилактика может быть осуществлена как средствами медицины, так и коррекцией образа жизни.
Устранение факторов риска появления папиллом
Вы знаете, что вирус передается при половом контакте.
А это означает, что можете принять меры, чтобы снизить риск инфицирования.
Как это сделать?
Мы уже перечисляли факторы, являющиеся причинами папиллом с эпидемиологической точки зрения.
Некоторые из них неконтролируемые.
К примеру, вы не можете изменить свой текущий возраст или дату начала половой жизни.
Но большинство факторов вполне поддаются контролю.

В первую очередь нужно:
- ограничить количество половых партнеров;
- поменять постоянного полового партнера, если у него слишком много контактов;
- использовать презерватив;
- не вступать в связь с человеком, у которого вы обнаружили аногенитальные бородавки;
- ограничить потребление алкоголя, чтобы малознакомым людям было тяжелее склонить вас к сексу.
Презерватив несколько уменьшает риск инфицирования.
Тем не менее, он не защищает от заболевания на 100%.
Дело в том, что папилломы могут появляться не только на гениталиях.
Они формируются на лобке, промежности, возле ануса.
Все эти зоны не покрыты презервативом.
Соответственно, если у партнера папилломы на лобке, и он прикасается к вам этой частью тела, вируса попадают на кожу.
Аналогичным образом у вас остаются открытыми все уязвимые зоны, куда ВПЧ может проникнуть.
Для него подходит любая кожа, главное – чтобы на ней были микроповреждения.
А они есть почти всегда, поэтому риск заражения ВПЧ при одном половом акте с носителем инфекции достигает 70%.
Таким образом, если вы хотя бы иногда занимаетесь сексом или контактируете с людьми, у вас могут появиться папилломы.
Другое дело, что риски могут быть разными.
У кого-то шанс подхватить инфекцию – один к тысяче, в то время как другой встречается с вирусами постоянно.
Поддержание иммунитета для профилактики папиллом
Бывает так, что вы заразились, но папилломы не появились.
Если иммунитет хороший, так и случится.
В подавляющем большинстве случаев эта инфекция транзиторная.
Вы о ней даже не узнаете.
Если же папилломавирус закрепился в коже, то с вероятностью 90% не позднее, чем через 2 года, его там уже не будет.
Но для этого ваш иммунитет должен быть состоятельным.
Нарушить его сложно, но можно.
Вот основные причины, почему иммунитет становится слабее:
- переохлаждения и перегревания;
- сидячий образ жизни;
- ожирение;
- инфицирование другими вирусами;
- ВИЧ;
- диабет;
- любая затяжная болезнь;
- травма;
- операция.
Чтобы укрепить иммунитет, закаляйтесь, хорошо питайтесь, ведите здоровый образ жизни, избавьтесь от вредных привычек.

У вас должен быть нормальный вес и достаточная двигательная активность.
Если этого нет, возможно ухудшение работы иммунной системы и появление папиллом.
Устранение иммунных нарушений при появлении папиллом
Возможно, функция иммунитета уже нарушена.
Но их не сдают все подряд.
Как заподозрить снижение иммунитета?
Очень просто:
- вы стали часто болеть;
- недавно была молочница;
- недавно был герпес;
- вы пьете таблетки от боли в суставах или бронхиальной астмы (некоторые из них снижают иммунитет);
- на коже часто появляются гнойники.
Заподозрить, что иммунитет снижен, можно и при появлении папиллом.
Особенно если они крупные, быстро растут и появляются в большом количестве.

В таких ситуациях стоит обратиться к иммунологу.
Если не знаете, куда пойти, мы приглашаем вас в нашу клинику.
У нас:
- работают опытные иммунологи;
- проводятся современные исследования для оценки иммунного статуса;
- индивидуально подбирается лечение, которое позволяет в кратчайшие сроки восстановить иммунитет.
После нормализации состояния иммунной системы снижается не только риск ВПЧ.
Уменьшается риск и других инфекционных заболеваний, а также острых гнойных процессов в организме.
Вакцинация от папилломавируса
От ВПЧ можно защититься при помощи прививки.
Вакцинацию можно сделать в нашей клинике.
Препарат вводят 3 раза с перерывом в несколько месяцев.
Лучше всего результаты у тех, кто вакцинируется до начала половой жизни.
Потому что в этом случае можно сказать с высокой вероятностью, что человек с вирусом ещё не встречался.
Применяющаяся вакцина защищает от 4 типов ВПЧ.
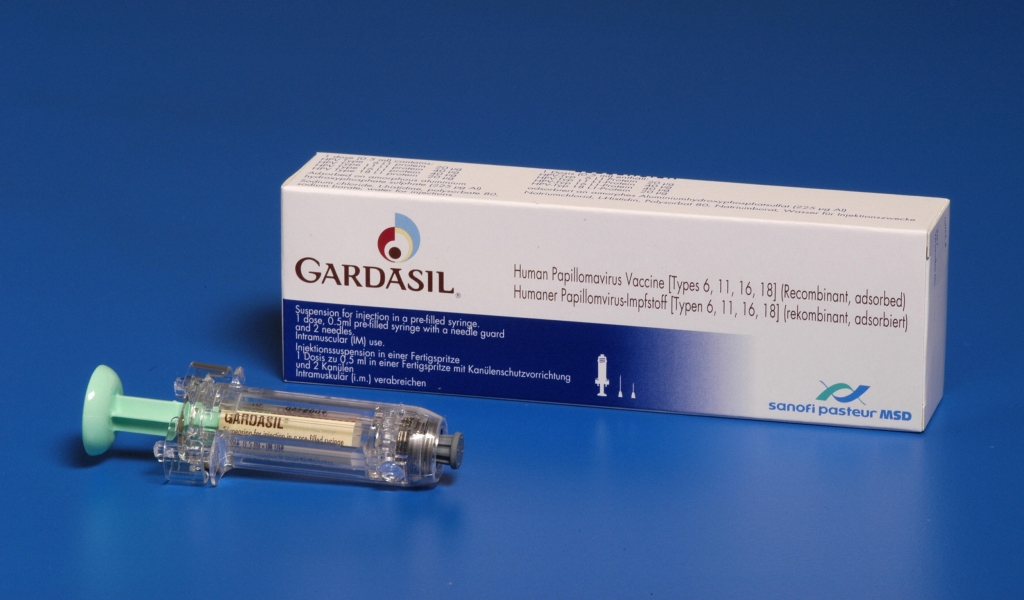
Два из них являются самыми опасными, так как провоцируют цервикальный рак.
Ещё два – это наиболее частые причины появления на теле папиллом.
Правда, остается ещё 4 десятка вирусов, от которых вакцина не защищает.
Но это не значит, что она бесполезна.
Потому что некоторые типы вируса встречаются часто, другие – редко.
Прививка защищает вас именно от тех ВПЧ, которые встречаются часто.
Их доля в общей структуре заболеваемости достигает 70%.
Конечно, остается ещё 30% тех вирусов, от которых вакцина не защищает.
Но риск других инфекций тоже снижается.
Потому что образующиеся в результате вакцинации антитела воздействуют не только на четыре типа вируса, но также в некоторой степени на те типы ВПЧ, которые близки по антигенной структуре.
Таким образом, вероятность появления папиллом у правильно вакцинированных пациентов уменьшается в разы.
Хотя нельзя сказать, что прививка дает стопроцентную защиту.
Есть и ещё один важный аргумент в пользу необходимости вакцинации.
Прививка защищает женщину от цервикального рака.
Некоторые типы ВПЧ могут не вызывать появление папиллом.
Но они проникают в шейку матки и провоцируют изменения эпителия.
В результате хронической инфекции в среднем через 20 лет после заражения развивается рак.
Чтобы избежать заражения самыми опасными вирусами, нужно вовремя сделать прививку.
При этом если инфицирование уже произошло, проводить вакцинацию нет смысла.
Куда обратиться при появлении папиллом?
Если у вас появились папилломы, вы можете обратиться в нашу клинику.
Мы предлагаем такие услуги:
-
лазером, жидким азотом или другими методами, без боли и риска осложнений;
- диагностика, направленная на установление типа вируса и оценку онкогенного риска (вероятность развития рака);
- оценка иммунного статуса, что позволяет установить причины появления папиллом и спрогнозировать дальнейшее развитие заболевания;
- коррекция иммунитета, если она необходима (дает возможность избежать повторного появления папиллом после их удаления);
- вакцинация от вируса папилломы человека (защитит вас от самых опасных и наиболее распространенных ВПЧ).
За пациентами, у которых обнаружены онкогенные типы вируса, мы устанавливаем динамическое наблюдение.
При правильном подходе оно позволяет с вероятностью, близкой к 100%, предотвратить развитие цервикального рака.
Мы применяем иммуномодулирующую и противовирусную терапию.
Она обеспечивает выведение вируса из организма у большинства пациентов.
Регулярное обследование на ВПЧ и сдача мазков на онкоцитологию даст возможность вовремя выявить начальные изменения эпителия и принять необходимые меры.
При появлении папиллом обращайтесь к автору этой статьи – дерматовенерологу в Москве с многолетним опытом работы.
Читайте также:

