Что такое бляшки на коже головы
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Зуд кожи головы: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Желание почесать голову, наверняка, знакомо каждому. У некоторых людей почесывание головы связано с эмоциональным напряжением, у других – с неправильным уходом за волосами, у третьих - является симптомом дерматологической проблемы или заболевания внутренних органов и систем.
Разновидности кожного зуда
Кожный зуд может быть хроническим (более 6 недель) или носить ситуативный характер, являясь защитным рефлексом, направленным на удаление попавших на поверхность кожи раздражающих веществ или объектов.
Зуд кожи головы классифицируется по тому же принципу, что и любой другой кожный зуд:
- дерматологический, или пруритогенный зуд (при кожных заболеваниях – атопическом дерматите, псориазе, чесотке, педикулезе и др.);
- системный зуд (при патологиях внутренних органов – первичном билиарном циррозе, болезни Ходжкина и др.);
- неврологический/нейропатический (при поражении нервной системы);
- психогенный (при стрессах и эмоциональном напряжении);
- идиопатический (неустановленной этиологии);
- соматоформный (при психических расстройствах);
- многофакторный (при сочетании двух и более вышеперечисленных факторов).
Патологии кожи волосистой части головы
- Сухость эпидермиса. Возникает в результате нарушения работы сальных желез, проявляется снижением выработки кожного сала, что ведет к ломкости волос, появлению мелкой перхоти и гиперреактивности (повышенной чувствительности) кожи.
- Механическое или химическое травмирующее воздействие на кожу головы. К таким воздействиям относят частое использование средств для укладки волос, острую расческу, сушку волос горячим воздухом, окраску волос агрессивными красителями, мытье головы шампунями с агрессивными ПАВ.
- Мышечное перенапряжение часто развивается у людей, которые предпочитают тугие прически с длительной жесткой фиксацией волос, а также у тех, чей род деятельности требует пребывания в одной и той же позе в течение длительного времени. Такое перенапряжение вызывает спазм мышц спины, шейно-воротниковой зоны и нарушение микроциркуляции, что, в свою очередь, приводит к неприятным болезненным ощущениям в области кожи головы, зуду.
- Педикулез. Заражение вшами все еще встречается в популяции. Оно происходит от инфицированного человека при использовании общих бытовых предметов (расчески, полотенца), одежды (шапки, резинки для волос).
Клиническая картина этого заболевания: зуд и жжение кожи, шелушащиеся пятна розового или алого цвета, окруженные раздраженной кожей.
Себорея может развиться у пациентов с сахарным диабетом, болезнью Паркинсона, синдромом приобретенного иммунодефицита.
Частые стрессы могут вызвать зуд кожи головы. Это объясняется повышенным выбросом адреналина в кровь, что приводит к периферической вазоконстрикции (спазму сосудов) и, как следствие, к ухудшению кровоснабжения и питания эпидермиса.
При появлении зуда кожи головы необходимо обратиться к трихологу или дерматологу, которые помогут установить причину патологии и назначат необходимые обследования.
Диагностика и обследования при наличии зуда кожи головы
Диагностика педикулеза заключается в тщательном осмотре головы пациента с целью обнаружения вшей и гнид.
Для выявления грибкового поражения проводят цитологическое исследование.
При подозрении на гиповитаминоз врач может назначить ряд анализов крови для верификации диагноза - например, определение концентрации витаминов, при нехватке которых отмечается ухудшение состояния кожи, волос и ногтей.
Что такое перхоть? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ляшко Маргариты Анатольевны, дерматолога со стажем в 10 лет.
Над статьей доктора Ляшко Маргариты Анатольевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Перхоть (Dander) — это мелкие чешуйки на волосистой части головы, которые делают её внешний вид неопрятным. К аждый человек в своей жизни так или иначе сталкивается с этой проблемой [1] . Чешуйки перхоти образуются в результате ускоренного роста кератиноцитов (основных клеток эпидермиса) во время обновления клеток кожи.
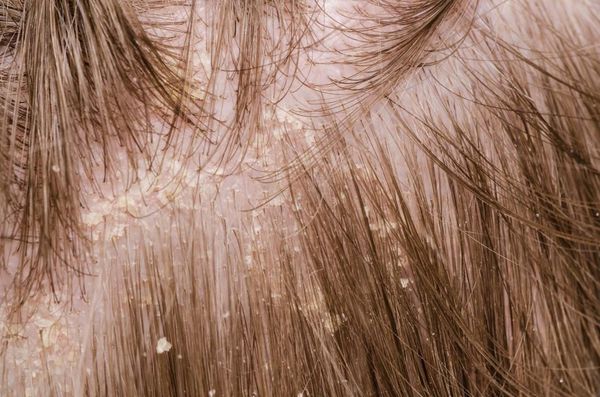
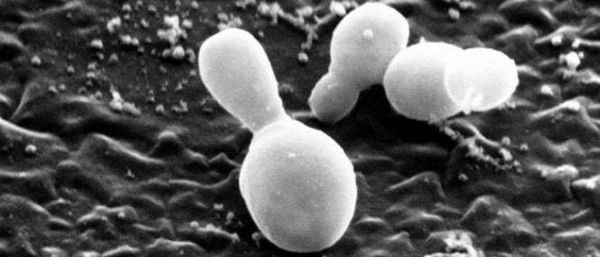
Перхоть не заразна, её появление не зависит от времени года. Основной причиной перхоти являются дрожжевые грибы Malassezia furfur (Pityrosporum ovale) [4] . Они входят в состав постоянной и временной микробиоты кожи большинства людей. Грибы могут проникать в эпидермис, дерму и волосяные луковицы [6] [7] . Их излюбленная локализация — участки, богатые кожным салом: грудь, спина, волосистая часть головы. Поскольку высокая плотность дрожжевых грибов не всегда сопровождается кожными симптомами, исследователи пришли к выводу, что патогенность присутствующих на коже Malassezia в большей степени зависит от их подтипа, чем от плотности распределения [8] .
Предрасполагающие и провоцирующие факторы образования перхоти:
- Наследственность — наличие в семье родственников, страдавших себорейным дерматитом.
- Избыточная работа сальных желёз.
- Себорея — избыточное образование кожного сала, вызванное гормональными изменениями [1] .
- Поражения нервной системы — парез мимических мышц , параличи туловища, болезнь Паркинсона .
- Приём антипсихотических препаратов , таких как галоперидол , тиоридазин, тиопроперазин, сульпирид , хлорпротиксен, рисперидон . Однако их роль в образовании перхоти пока не доказана.
- Эмоциональные перегрузки — вызывают обострение перхоти [9] .
- Заболевания пищеварительного тракта — нарушение выработки ферментов, дисбактериоз кишечника .
- Авитаминозы — нехватка кисломолочных и молочных продуктов, а также еды, содержащей витамины А, В, С, Е, медь, кальций, цинк, селен.
- Конституциональные особенности — болезнь Иценко — Кушинга , сахарный диабет и др. [1] .
- Химическая и термическая обработка кожи головы — использование пенки, геля и лака для укладки волос, высушивание их феном, вытягивание горячими щипцами.
В редких случаях перхоть может возникнуть, если использовать шампуни с агрессивными поверхностно-активными веществами (л аурил- и лаурет сульфатами ), редко или слишком часто мыть и расчесывать волосы.
Перхоть — это синдром. Она является лёгким проявлением себорейного дерматита — хронического заболевания, при котором на лице, груди, спине и волосистой части головы возникают розовые или красные пятна с нечёткими границами, покрытые серебристыми чешуйками [10] . Условия, при которых перхоть может трансформироваться в себорейный дерматит, включают повышенную индивидуальную чувствительность кожи к компонентам жирных кислот, что проявляется разной степенью выраженности чешуйчатого дерматита [1] .
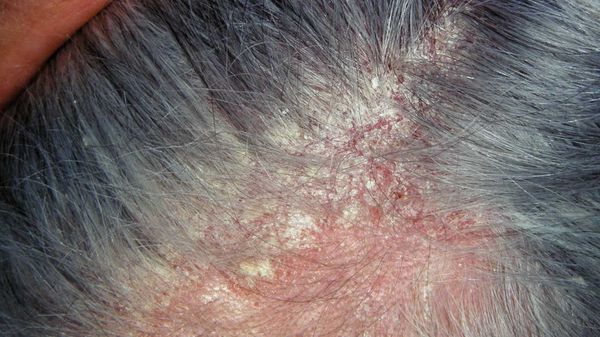
Причины перхоти у грудничков
- перхоть может появляться из-за нежной кожи и недоразвития сальных желез в первые месяцы жизни;
- у некоторых малышей перхоть выступает аллергической реакцией на продукты, которые ест кормящая мама;
- выбор "неподходящего" шампуня или других гигиенических средств.
Причины перхоти у подростков
Появление перхоти у подростков связано с усиленным образованием кожного сала из-за активной работы сальных желёз в пубертатный период.
Особенности возникновения у мужчин и женщин
У мужчин перхоть возникает чаще [9] . Это объясняется особенностями выработки кожного сала — себума. Так, влияние мужских половых гормонов чаще приводит к его избыточному выделению.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы перхоти
Так как перхоть является лёгким проявлением себорейного дерматита, она включает в себя признаки данного заболевания:
- жирный блес к и шелушение кожи головы;
- зуд и повышение чувствительности кожи;
- выпадение волос;
- обильное количество чешуек на волосах и одежде;
- появление красных пятен при ухудшении процесса [1] .
Чешуйки перхоти можно обнаружить на волосах. Как правило, они очень тонкие, полупрозрачные, при нормальном салоотделении — белого или бело-серого цвета. Иногда чешуйки образуют небольшие скопления на любом участке кожи головы .
Зачастую отмечается зуд и появляются пятна розового цвета с нечё ткими границами, которые покрыты тонкими хлопьями перхоти. Весь этот процесс может распространиться на участки кожи за пределами волосистой части головы.
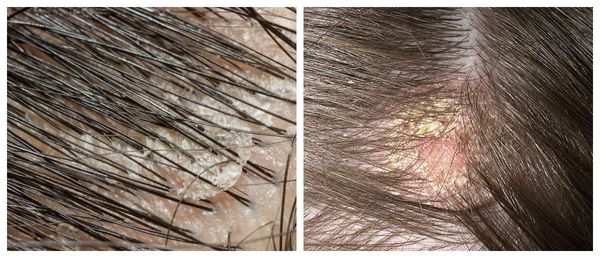
Перхоть распределяется на голове неравномерно. Количество чешуек увеличивается в местах сдавления кожи: под головными уборами и дужками очков, под волосами, собранными в пучок или косичку. Чешуйки перхоти легко осыпаются на плечи и одежду при расчёсывании волос и движении.
Патогенез перхоти
Ключевой фактор образования перхоти — гриб Malassezia globosa, генетически адаптированный к паразитированию на липидной (жирной) среде. Отсутствие способности синтезировать жирные кислоты, необходимые для жизнедеятельности, Malassezia globosa компенсирует выработкой большого количества липаз и фосфолипаз — ферментов, которые разлагают триглицериды кожного сала и способствуют получению необходимых жирных кислот. Изменения кожного покрова при перхоти провоцируют внеклеточные протеины, которые также секретирует Malassezia. Они взаимодействуют с кожей, тем самым приводя к развитию патологического процесса [1] .
Основными клетками эпидермиса кожи человека являются базальные кератиноциты. Физиологический цикл их развития длится около 25-30 дней. В случае возникновения патологического цикла они обновляются в разы быстрее — за 5-14 дней. При этом клетки не успевают терять воду, что приводит к их склеиванию и отшелушиванию в виде заметных бело-серых хлопьев. Эти хлопья и являются перхотью.
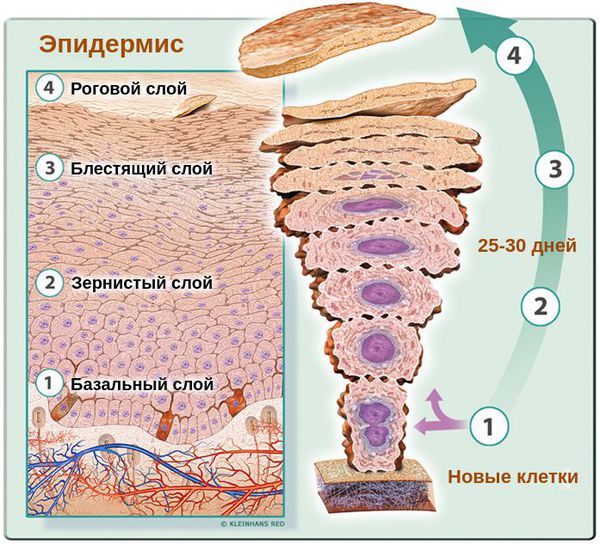
Как показывают исследования, при увеличении скорости обновления клеток в случае перхоти отсутствуют признаки усиленного роста клеток (гиперпролиферации) [2] . Это говорит о том, что повышение клеточной продукции скорее является следствием воспаления.
Верхний слой здорового эпидермиса, т. е. роговой слой представляет собой 25-35 плотно прилегающих друг к другу слоёв, состоящих из полностью кератинизированных (оформленных) корнеоцитов — плоских защитных чешуек. При развитии патологического процесса количество слоёв уменьшается максимум до 10-ти. При этом они, вместе с клетками в них, расположены хаотично [13] .
При перхоти корнеоциты отделяются друг от друга, соединения между клетками (десмосомы) становятся менее прочным или вовсе исчезают. Из-за этого между корнеоцитами появляется большое количество плотной салоподобной массы межклеточных липидов [11] [12] .
Классификация и стадии развития перхоти
Международная классификация болезни отн осит перхоть к себорейному дерматиту [14] .
Различают три вида себореи:
- Жирная себорея — возникает тогда, когда сальные железы выделяют избыточное количество кожного сала. Волосы и кожа с тановятся жирными и блестящими. В зависимости от консистенции кожного сала выделяют два типа жирной себореи :
- Густаясеборея — чешуйки перхоти, как правило, склеиваются друг с другом; волосы становятся грубыми, жёсткими; возникают чёрные угри — комедоны, при сдавлении которых выделяется густая сальная масса.
- Жидкаясеборея — кожа лоснится, напоминает апельсиновую корку из-за расширенных пор; жёлтые чешуйки перхоти плотно прилегают к коже, крепко сцеплены между собой; пряди волос склеиваются.
- Сухая себорея — возникает при плохом выделении кожного сала в результате высокой вязкости. Это приводит к сухости кожи головы, ломкости и истончению волос. Перхоть при этом легко отделяется от кожного покрова.
- Смешанная себорея — проявляется как совокупность жирной и сухой себореи. К примеру, на волосистой части головы имеются очаги сухой себореи, а на лице — жирной себореи [21][24] .

Осложнения перхоти
Перхоть — это доброкачественное состояние. При усиленной выработке кожного сала, недостатке цинка, первичном или вторичном иммунодефиците патогенные свойства грибов Malassezia globosa усиливаются. Это может привести к следующим осложнениям:
- Себопсориаз — доклиническая стадия псориаза. Проявляется шелушением волосистой части головы, бровей и образованием шелушащихся бляшек на туловище.
- Себорейный дерматит — хроническое воспаление кожи в себорейных зонах на фоне длительно существующей перхоти. У ВИЧ-инфицированных людей себорейный дерматит встречается чаще и протекает тяжелее, чем у других пациентов. Не поддающийся лечению себорейный дерматит — показание к обследованию на ВИЧ-инфекцию[22][23] .
- Выпадение волос. Перхоть опасна тем, что чешуйки перекрывают волосяным фолликулам доступ к кислороду. Из-за недостатка питания волосы ослабевают, истончаются, секутся, перестают расти, что способствует их постепенному выпадению. Иногда перхоть приводит к смерти волосяной луковицы, и тогда в зонах её локализации наступает облысение.
- Пиодермия — гнойные болезни кожи. В случае перхоти голова пациента постоянно чешется. Это чревато микротравмами и занесением в них стрептококковой и стафилококковой инфекции. Они в свою очередь приводят к появлению таких заболеваний, как фурункул, абсцесс, фолликулит, сикоз , импетиго.
- Атерома — киста сальной железы. Перхоть может заблокировать проток сальной железы, в результате чего выделяемый секрет будет скапливаться внутри неё. После разрешения атеромы на её месте появляется рубец.
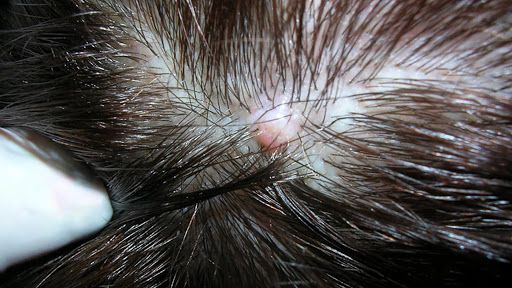
- Юношеские угри . Юношеские угри возникают при обильной выработке кожного сала, увеличении сальной железы и неконтролируемом отделении клеток кожи в устьях волосяных фолликулов. Всё это приводит к воспалительным реакциям в окружающих тканях [24][25] .
Помимо прочего, перхоть вызывает социальный и психологический дискомфорт. Возникнув на фоне стресса, она может усилить и без того подавленное состояние.
Диагностика перхоти
Диагноз себорейного дерматита основывается на данных клинической картины. При каких-либо сомнениях необходимо:
- Тщательно собрать анамнез, т. е. узнать детали заболевания: когда появились высыпания, с чем их связывает пациент и др.
- Выявить факторы риска развития себоре и.
- Сделать биохимический анализ крови, чтобы исключить другие заболевания: системную красную волчанку, системную склеродермию и др. При перхоти будет наблюдаться дефицит микро- и макроэлементов (белка, железа, цинка, меди).
- Выполнить анализ крови на сахар для исключения сахарного диабета.
- Провести анализ крови на гормоны щитовидной железы для исключения гипертиреоза и гипотиреоза .
- Исследовать состояние кожи и волос визуально и с помощью дерматоскопа. В случае перхоти на коже головы будут наблюдаться чешуйки белого, бело-серого или жёлтого цвета, иногда — пятна розового цвета.
- Проконсультироваться с гастроэнтерологом.

При сомнениях в постановке диагноза необходимо провести гистологическое исследование биоптата кожи — взять кусочек кожи с поражённого участка и определить под микроскопом наличие морфологических признаков, характерных для заболевания [14] .
Дифференциальная диагностика
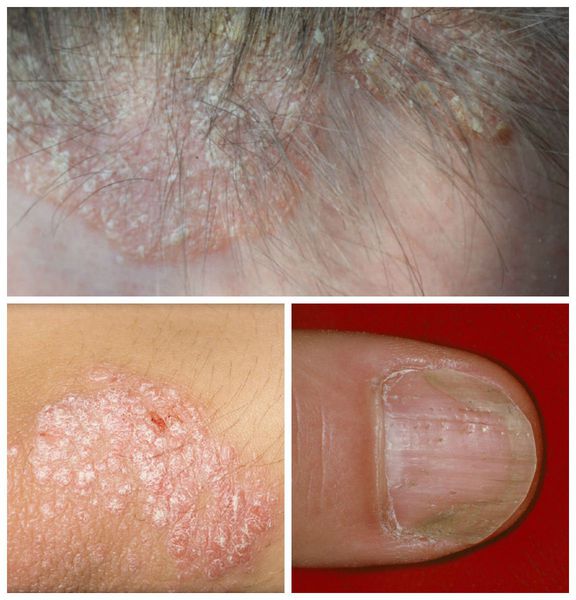
Для правильного постановки диагноза и назначения лечения себорейных дерматит следует отличать от таких заболеваний, как псориаз, ирритантный дерматит, трихомикозы (поражение волос другими грибками), асбестовидный лишай .
Псориаз волосистой части головы сопровождается появлением розовых или красных пятен, чешуйчатых бляшек с чётко ограниченными краями. Диагноз облегчается в случае обнаружения бляшек на других участках кожи или типичных поражений ногтей.
Ирритантный (раздражающий) дерматит возникает при попадании на кожу волосистой части головы кислоты или щёлочи. Характеризуется появлением сухих истончённых ломких чешуек, сопровождается симптомами жжения, покалывания и зуда. Данный дерматит встречается при использовании шампуня с сильными сурфактантами: лаурилсульфатом натрия, диэтаноламином, бензолами, парабенами, триклозаном. Все эти вещества хорошо пенятся, при этом нарушают pH кожи головы и вызывают раздражение. Также этот вид дерматита возможен при применении химических агентов во время укладки волос.
Трихомикозы , особенно инфекция, вызванная Trichophyton surans, могут напоминать перхоть. Обычно они возникают в детстве. Для них характерно наличие обломанных пеньков или выпадение волос в поражённой зоне, увеличение шейных и заушных лимфатических узлов.
Асбестовидный лишай не является дерматологической инфекцией. Он представляет собой большую массу волос, плотно склеенных белыми или желтоватыми чешуйками, часто в области макушки. Мнения многих авторов по поводу этого заболевания разнятся [1] .
Лечение перхоти
Средства против перхоти включают вещества для удаления чешуек, снятия зуда и подавления грибов Malassezia. Так как развитию себореи способствует нарушение работы сальных желёз, её лечение предполагает уменьшение выделения кожного сала. Оно направлено внутрь кожи. Для этого в первую очередь назначают себорегулирующие маски или лосьоны на основе цинка, салициловой кислоты, гормональных компонентов. Их нужно выдерживать после нанесения 20-30 минут. Шампунь же только дополняет лечение. Он помогает смыть сальный секрет, покрывающий кожу головы.
Когда необходимо обращаться к врачу
Как избавиться от перхоти в домашних условиях
Вылечиться самостоятельно можно с помощью аптечных линеек шампуней, направленных на лечение перхоти.
Чем мыть голову от перхоти: шампуни и маски
Основными ингридиентами большинства шампуней и масок от перхоти являются салициловая кислота, сульфат селена, сера, пиритион цинка. Самым эффективным шампунем будет тот, в котором будут присутствовать два или три нижеперечисленных компонента:
В настоящее время на рынке представлены следующие препараты:
Все существующие лосьоны и шампуни против перхоти бывают:
- терапевтическими — продаются в аптеке;
- косметическими — продаются в обычных магазинах.
Терапевтические шампуни применяются строго по инструкции, как правило, не менее 1-2 раз в неделю. Косметические шампуни используются ежедневно или через день до тех пор, пока количество перхоти не уменьшится, после этого — 2-3 раза в неделю.
Чтобы действующее средство шампуня успело подействовать и помогло избавиться от перхоти, средство необходимо тщательно втирать в кожу головы, оставляя его минимум на пять минут. Если спустя 2-3 недели использования шампуня перхоть не исчезает, то следует обратиться к дерматологу-трихологу.
Во время лечения важно придерживаться сбалансированной диеты: стараться меньше есть сладкую, жирную пищу; чаще употреблять кисломолочные продукты, а также еду с большим содержанием клетчатки и витаминов. Это позволит нормализовать работу сальных желёз.
Чем снять зуд от перхоти
Избавиться от зуда поможет правильно подобранный шампунь по типу кожи головы. Своевременный и адекватный гигиенический уход за волосами с использованием шампуней, содержащих пиритион цинка, позволяет контролировать появление перхоти и уменьшить зуд.
Лекарства и аптечные средства от перхоти
Препаратов в форме таблеток для уменьшения перхоти не существует. Лечение проводится с помощью специальных шампуней, описанных выше.
Как быстро избавиться от перхоти
Лечение предполагает длительное использование косметических и лечебных средств, поэтому быстро избавиться от перхоти не получится.
Как избавиться от перхоти народными средствами
Методы нетрадиционной медицины не имеют доказанной эффективности, их действие непредсказуемо, поэтому они не могут быть рекомендованы для лечения.
Прогноз. Профилактика
Прогноз благоприятный. При правильно назначенном, адекватном лечении выздоровление наступает в большинстве случаев. Длительность терапии обычно составляет от трёх до шести недель. В дальнейшем можно пользоваться обычными косм етическими шампунями против перхоти. Рецидивы могут возникать при развитии или обострении болезней желудочно-кишечного тракта или других хронических заболеваний кожи [15] .
Полезные советы по уходу за волосами
Людям с жирным типом волос желательно регулярно мыть голову, а лучше — каждый день. Это позволит снизить вероятность возникновения перхоти. Также необходимо как можно реже использовать лаки, спреи, гели и другие средства для волос, так как они усиливают выделение кожного сала.
В рамках профилактики по возможности нужно избегать стрессовых состояний. Они негативно влияют не только на состояние волос и кожного покрова, но и весь организм. Также стоит обратить внимание на свой рацион: употреблять больше продуктов, содержащих цинк, полинасыщенные жиры и витамин B.
С большой осторожностью пациенты с себореей должны относиться к нанесению макияжа и использованию косметических средств. Они повышают чувствительность кожи, тем самым приводя к нарушению образования чешуек рогового слоя кожи [18] [19] [20] .
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Мелкие или крупные отшелушивающиеся чешуйки в волосистой части головы называют перхотью. При значительном количестве они осыпаются на одежду, вызывая отвращение у окружающих. Существует мнение, что перхоть – результат несоблюдения правил личной гигиены. Однако в большинстве случаев повышенное шелушение кожи вызвано заболеванием.
Разновидности
Чешуйки могут быть мелкими и легко осыпаться. Могут формироваться пласты, приподнимающиеся над кожей головы и отслаивающиеся при расчесывании. Могут возникать серовато-белые очаги шелушения, расположенные не только на волосистой части головы, но и переходящие на кожу лица, шеи и туловища.
Возможные причины
В норме верхний слой кожи (эпидермис) систематически обновляется. При этом отмирающие клетки слущиваются, что происходит практически незаметно. Определить состояние кожи головы просто: при легком почесывании под ногтями остается незначительное количество чешуек. Однако при воздействии неблагоприятных факторов или развитии заболевания число отмерших клеток может увеличиваться и формировать скопления. Исходя из внешнего вида чешуек, их размеров и локализации, можно ориентировочно установить причины шелушения кожи.
Перхоть не всегда является симптомом заболевания. В ряде случаев она вызвана негативным воздействием на кожу: это неправильно подобранный шампунь, нарушенный режим питания, резкие перепады температуры окружающей среды.
Провоцирующими факторами также могут быть стресс, прямое воздействие солнечных лучей, применение агрессивных средств при химической завивке и окрашивании волос. В этих случаях бережный уход и исключение вредных факторов нормализуют состояние кожи, что способствует исчезновению перхоти.
Врачи считают перхоть предвестником себорейного дерматита, который может развиться под влиянием ряда факторов. При себорейном дерматите образование перхоти вызывают патологические процессы: нарушение работы сальных желез, ускоренное отмирание клеток эпидермиса и размножение микроорганизмов.
В коже головы находится большое количество сальных желез. Изменение их функции может приводить либо к недостаточной, либо к избыточной выработке кожного жира.
Дефицит жира бывает вызван повышением вязкости секрета сальных желез и затруднением его прохождения по протокам железы.
При этом кожа головы иссушается, возникает чувство стянутости, зуда, жжения. Волосы становятся сухими и ломкими, их кончики секутся.
Даже если редко мыть голову, перхоть не исчезает. Это характерные признаки сухой себореи. Очаги поражения с усиленным шелушением в большем количестве располагаются по линии роста волос. Чешуйки могут встречаться на бровях, ресницах, в области бороды и усов. Окраска чешуек варьирует от белого до желтого цвета. Себорейный дерматит обостряется зимой, чему способствуют значительные колебания температуры воздуха и пересушивание кожи. При прогрессировании заболевания на коже появляются розовые пятна, покрытые белыми чешуйками.
При жирной себорее продукция кожного сала увеличивается, и отмершие клетки склеиваются жиром с образованием конгломератов. В этих скоплениях размножаются микроскопические грибы, в норме обитающие на коже головы в малом количестве. Потребляя компоненты кожного сала, грибы выделяют вещества, которые оказывают раздражающее действие на кожу, вызывая воспаление и шелушение.
Размножению грибов способствуют также тепло и повышенная влажность. При активном расчесывании на поврежденной коже образуются корочки, под которыми размножаются патогенные бактерии.
Нарушению работы сальных желез способствует изменение гормонального фона в подростковом возрасте, в период беременности или в постменопаузе. Повышенная продукция тестостерона, который во многом определяет работу сальных желез, обуславливает большее распространение себореи у мужчин. Снижение иммунного статуса также сопровождается ростом заболеваемости. Доказано, что у ВИЧ-инфицированных пациентов себорея возникает в 4-10 раз чаще, чем у лиц с нормальным иммунитетом. Отмечено, что себорейный дерматит активизируется при поражении нервной системы. У пациентов с параличами, болезнью Паркинсона данное заболевание отличается обширностью распространения и трудным лечением.
Возможна и другая причина появления перхоти – псориаз. Псориаз – это системное заболевание, в основе которого лежит нарушение иммунного статуса.
При этом лейкоциты, которые обычно уничтожают чужеродные агенты, начинают ошибочно атаковать собственные ткани, вызывая воспаление.
Такой сбой может возникнуть после стрептококковой инфекции, травмы, вследствие воспалительных заболеваний кишечника и дисбактериоза. Обычно псориаз появляется в возрасте 15-45 лет, но он может возникать и у совсем маленьких детей, начиная с 4-месячного возраста.
Установлено, что раннее начало заболевания сопровождается более тяжелым течением и приводит к поражению не только кожи, но и суставов, сердца, сосудов.
При легких формах псориаза поражается только кожа, как правило, на открытых участках тела и волосистой части головы. Четко очерченные ярко-розовые высыпания покрыты белесоватыми чешуйками. Небольшие очаги воспаления могут сливаться, образуя бляшки, также покрытые легко слушивающимися чешуйками. Летом высыпаний становится меньше, а иногда они исчезают полностью, однако на их месте остается пигментация. В холодное время года, при снижении иммунитета, стрессах симптомы псориаза могут возникать вновь.
Диагностика и обследование
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бляшки на коже: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Бляшка – это патологический элемент с четкими краями, который возвышается над поверхностью кожи или сливается с ней, размером более 5 мм.
В дерматологии выделяют множество разновидностей бляшек - около 70 болезней протекают с образованием этих элементов, что делает бляшку одним из самых часто встречающихся высыпаний.
Разновидности бляшек
По форме бляшки бывают круглыми, овальными и неправильной формы. Со временем форма, поверхность и внешний вид этого элемента могут изменяться.
По причине возникновения бляшки могут быть как проявлением заболеваний кожи, так и симптомом болезней внутренних органов и систем (аутоиммунные реакции, болезни печени, онкологические процессы, аллергические реакции).
Бляшки бывают сухими, гладкими, красными, коричневыми, серо-белыми и пр.
Возможные причины появления бляшек
Сухие бляшки на коже у взрослых могут быть проявлением следующих заболеваний:
- Грибковое поражение кожи, сопровождающееся бляшками с выраженным зудом.
- Аллергические реакции характеризуются появлением на коже гладких сухих бляшек, пятен розового цвета, волдырей, которые сильно зудят и доставляют выраженный дискомфорт. Могут развиваться как при контакте кожи с аллергеном, так и при попадании его на слизистые (например, при крапивнице, поллинозе, пищевой и контактной аллергии).
- Псориаз – хроническое неинфекционное заболевание кожи, при котором образуются шелушащиеся сухие бляшки на локтях, коленях, волосистой части головы, склонные к слиянию и сопровождающиеся слабовыраженным зудом.
- Сухие бляшки формируются на коже, если она длительное время подвергается стрессовым воздействиям с потерей своих защитных функций.
- Заболевания пищеварительного тракта, сопровождающиеся синдромом мальабсорбции (нарушением всасывания витаминов и микроэлементов в тонкой кишке), хронические заболевания печени и других органов, при которых в дерме накапливаются вещества, в норме в ней не присутствующие, также ведут к появлению сухих бляшек.
- Солнечная кератома – предраковое состояние, для которого характерно наличие на коже множества светло-сероватых бляшек.
- Лекарственная токсидермия – аллергическая реакция, сопровождающаяся появлением на коже элементов в виде бляшек. В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона - токсического эпидермального некролиза.
- Дерматит Дюринга (герпетиформный) – хроническое заболевание кожи без установленной этиологии, для которого характерно рецидивирующее появление на коже сыпи различной морфологии, сопровождающейся сильным кожным зудом и жжением.
- Грибовидный микоз – первичная Т-клеточная лимфома кожи, злокачественное лимфоидное поражение, в первую очередь кожи. На коже появляются чешущиеся красные бляшки, напоминающие экзему. На начальных стадиях хорошо поддаются лечению гормональными мазями, однако само заболевание требует более сложной терапии.
- У детей появление красных пятен и бляшек на коже чаще всего связано с аллергической реакцией на пищевые продукты.
- Невус Беккера – аномалия развития дермы, когда на коже появляются темные бляшки с неровной поверхностью, на которых со временем могут начать расти волосы.
- Пигментный невус – «родимое пятно», может возвышаться над кожей, имеет коричневую или темную окраску.
- Меланома – самая злокачественная опухоль кожи, характеризующаяся стремительным метастазированием. Развивается преимущественно из невусов и родинок. При изменении характера поверхности, границ родинки, увеличении ее размеров, появлении кровоточивости необходимо незамедлительно обратиться к дерматологу или онкологу для исключения развития меланомы.
- Базальноклеточный рак кожи чаще локализуется на голове, лице, шее, не метастазирует, характеризуется медленным ростом.
- Сенильная кератома встречается у людей пожилого возраста, развивается, вероятнее всего, из-за недостатка витаминов, обилия потребляемых животных жиров, чувствительности кожи к ультрафиолету вследствие нарушения ее защитных функций. Типичная локализация – лицо, шея, открытые участки тела.
- Себорейная кератома – желтоватая бляшка на коже, которая со временем трансформируется в темно-коричневый нарост, который склонен шелушиться, сильно зудеть, покрываться трещинами, кровоточить и может служить входными воротами для инфекции.
При образовании на коже бляшек необходимо обратиться к дерматологу для установления причин появления данного элемента сыпи.
Диагностика и обследования при появлении бляшек
Для диагностики грибкового поражения кожи используется соскоб с пораженного участка для последующего микроскопического изучения.
Развитие аллергической реакции требует обращения за медицинской помощью для выявления аллергена, назначения антигистаминных, иногда – гормональных препаратов. В клинических случаях аллергии наряду с кожными пробами проводят анализы с использованием различных наборов распространенных аллергенов и триггеров: панель на респираторные аллергены, на пищевые аллергены и на их сочетание.
Синонимы: Комплексная панель тестов на респираторные аллергены; Respiratory allergens panel, Allergen respiratory profile, Allergy testing. Краткое описание исследования «Панель респираторные аллергены» Панель респираторные аллергены домашняя пыль (кле.

Витилиго – это заболевание, при котором на коже лица и тела появляются депигментированные участки белого цвета. Постепенно они становятся больше и сливаются друг с другом. Витилиго не доставляет никаких болезненных ощущений и представляет собой эстетическую проблему. На сегодняшний день не существует высокоэффективного метода лечения витилиго, позволяющего полностью избавиться от белых пятен.
Общие сведения о заболевании
Витилиго – это хроническое дерматологическое заболевание, при котором пигмент меланин на отдельных участках эпидермиса исчезает. Меланоциты – клетки, вырабатывающие меланин – перестают полноценно функционировать, вследствие чего кожа обесцвечивается. Витилиго страдает около 3% населения. Преимущественно поражаются кожные покровы, но также существует витилиго слизистых оболочек. Заразиться витилиго от другого человека невозможно.
Как правило, заболевание проявляется в молодом возрасте, до 40 лет. Патология манифестирует в 10–30 лет. Первоначально пятна имеют небольшой размер, но со временем увеличиваются. Темпы их роста неравномерны. Незначительная часть пятен исчезает в самопроизвольном порядке.
Лицам с витилиго рекомендуется избегать нахождения под открытым солнцем. Поскольку кожа не вырабатывает меланин, можно легко получить солнечный ожог, вплоть до появления волдырей, заполненных жидкостью.
Причины развития
Этиология витилиго остается досконально неизученной. Факторы, предрасполагающие к возникновению белых пятен:
Генетическая предрасположенность. Витилиго имеет сложный механизм наследования, за его развитие ответственны более 54 локуса генов. Прямая наследуемость отмечается примерно у 40% пациентов, но генетический фактор проявляет себя в 80% случаев. Нарушение пигментации, возникшее вследствие определенных сбоев в работе организма, закрепляется генетически и может проявить себя через несколько поколений.
Нейроэндокринные нарушения. Сюда входит сахарный диабет, нарушения работы щитовидной железы и гипофизарно-надпочечниковой системы, дисфункция яичников у женщин.
Занятость на вредном производстве. Если человек в ходе своей работы вынужден постоянно контактировать с агрессивными химическими веществами: фенолом, формальдегидом, детергентами, у него повышается риск профессионального витилиго.
Наличие этих патологий не подразумевает обязательное развитие витилиго, но их сочетание повышает такую вероятность.
Также необходимо принимать во внимание следующие факторы:
использование косметики с некачественным составом.
К появлению витилиго предрасположены люди с дефицитом витамина D и В12.
Как проявляется витилиго

Классический симптом витилиго – появление на коже пятна неравномерной формы с четкими краями, имеющего цвет слоновой кости. Его размер составляет от нескольких миллиметров до нескольких сантиметров. Появлению первого пятна нередко предшествует покраснение кожи и зуд. Цвет здоровой кожи может сохраняться точечно вокруг волосяных фолликулов. Постепенно обесцвечиваются волоски, растущие в зоне пятна витилиго, это явление называется полиоз.
В зависимости от локализации, формы и распространенности, выделяют несколько форм витилиго:
Распространенная (обычная). Самая часто встречаемая форма. Пятна множественные, расположены хаотично, беспорядочно по всему телу, затрагивают лицо.
Акрофациальная. Пятна локализованы на кистях, стопах и лице в зоне глаз, рта и носогубного треугольника. Эта форма практически не встречается у детей.
Универсальная. Пигмент теряет 80–90% всего кожного покрова. Здоровая кожа сохраняется на волосистой части кожи головы, в зоне подмышечных впадин, паховой зоне.
Фокальная (очаговая). Пятна единичные, либо имеют несколько локализованных очагов. Появляются на пальцах, в зоне иннервации тройничного нерва.
Сегментарная. Чаще встречается у детей, чем у взрослых. Витилиго поражает лицо в зоне иннервации тройничного нерва, область груди, шеи, поясницы и крестца.
Пунктирная. Пятна мелкого размера не более 1–2 мм, визуально напоминают конфетти. Располагаются беспорядочно.
Полихромная. Отличается наличием участков гиперпигментации между обесцвеченной и здоровой кожей.
Воспалительная. Встречается редко.Края пятен воспалены, шелушатся и чешутся.
Витилиго слизистых оболочек поражает внутреннюю поверхность полости рта, половой член, вульву у женщин.
Пятна практически никогда не поражают подошвы стоп. У 30 – 40% пациентов отмечается появление преждевременной седины.
Возможные осложнения
На первый взгляд заболевание не представляет опасности, но при неблагоприятном развитии возможны следующие осложнения:
Офтальмологические расстройства. Возможна депигментация радужной оболочки или ее воспаление.
Асептический менингит. При поражении меланоцитов мозговых оболочек может развиться воспаление мозговых оболочек.
Расстройства слуха. Меланоциты участвуют в передаче слуховых раздражителей, поэтому возможны слуховые нарушения.
В клинической практике эти осложнения выявляют редко.
Диагностика
Диагноз устанавливается легко, на основании клинических проявлений заболевания.
Необходимо дифференцировать витилиго от следующих заболеваний:
меланома (злокачественная опухоль кожи);
Если витилиго сложно дифференцировать от перечисленных заболеваний визуально, прибегают к биопсии с последующим гистологическим исследованием взятого материала.
Пациентам рекомендуется сдать общий и биохимический анализ крови, общий анализ мочи, анализ на антитела к тиреоглобулину и тиреоидной пероксидазе, тест на антинуклеарные антитела. Это позволит выявить эндокринные и аутоиммунные нарушения.
Лечение

На сегодняшний день эффективной схемы лечения витилиго не существует. Задача существующих методов терапии – предупреждение появления новых пятен и максимальное уменьшение уже существующих.
Используются следующие препараты:
Топические кортикостероидные средства (местно). Применяются для лечения кожной сыпи, дерматитов. Их используют непрерывно или с периодической отменой. Курс лечения может составлять 2–3 месяца, или 4–6 циклов двухнедельных курсов, перерыв между которыми составляет 2 недели.
Топические ингибиторы кальциневрина (местно). Это новая группа нестероидных средств с противовоспалительным и иммуносупрессивным действием.
Также необходим прием пероральных антиоксидантов, кортикостероидов, аминокислот.
Бороться с витилиго можно и физиотерапевтическими методами:
Узковолновая УФБ-фототерапия. Это фототерапия узкополосным ультрафиолетовым излучением с длиной волны 311 нм. УФ-излучение дает противовоспалительный, антипролиферативный и иммуносупрессивный эффект. Она избирательно действует на структуру кожи и минимизирует побочные эффекты. Противопоказания к процедуре: альбинизм, острые лихорадочные состояния, туберкулез, злокачественные и доброкачественные новообразования.
ПУВА-терапия. Это лечение ультрафиолетом с одновременным применением фотосенсибилизирующих препаратов. Они повышают восприимчивость кожи к ультрафиолету, и облегчают его проникновение в глубокие слои дермы. Именно медикаментозная составляющая – залог успеха ПУВА-терапии. Процедура не подходит пациентам с сердечной, почечной и печеночной недостаточностью.
Селективная фототерапия. Здесь используются средневолновые и длинноволновые лучи, прием сенсибилизаторов не требуется. Начальную дозу облучения определяют, ориентируясь на тип кожи, в дальнейшем ее увеличивают. Курс лечения составляет 20–30 процедур. Целесообразно провести несколько курсов с интервалом в 1–1,5 месяца.
Наиболее подходящий метод физиотерапии рекомендует дерматолог.
Менее распространены хирургические методы лечения:
трансплантация субэпидермального пузыря;
трансплантация кожи с разделенной толщиной;
трансплантация с помощью перфорации;
Для маскировки пятен используют тональные кремы, средства для автозагара. Если наличие витилиго представляет психологическую проблему для пациента, необходимы сеансы психотерапии.
Профилактика
Специальных мер профилактики заболевания не существует. Чтобы остановить распространение пятен и свести к минимуму риск их возникновения следует соблюдать такие рекомендации:
защищать кожу лица и тела от вредного воздействия ультрафиолета;
при нахождении под солнцем использовать солнцезащитный крем с SPF-фактором;
беречь кожу от воздействия травмирующих механических, химических, термических, факторов;
своевременно лечить эндокринные и аутоиммунные заболевания;
максимально исключить стрессовые факторы;
при дефиците полезных веществ в организме принимать минерально-витаминные комплексы.
В 10–15% случаев заболевание регрессирует самостоятельно, но гораздо чаще прогноз по полному избавлению от пятен остается неблагоприятным. При лечении в течение нескольких лет можно добиться уменьшения площади непигментированных участков.
Читайте также:

