Термальная вода при себорейном дерматите
Обновлено: 29.04.2024
ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова» Минздрава России, Санкт-Петербург, Россия
Эффективность лечебного ухода при себорейном дерматите кожи волосистой части головы
ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова» Минздрава России, Санкт-Петербург, Россия
ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова» Минздрава России, Санкт-Петербург, Россия
Себорейный дерматит (СД) — часто встречающийся папулосквамозный дерматоз, связанный с избыточной продукцией кожного сала на волосистой части головы и на богатых сальными железами участках лица и тела. Пораженная кожа обычно гиперемированная, отечная и покрыта желто-коричневыми чешуйками и корками.
Полученные в настоящее время данные подтверждают, что бактерии и дрожжевые грибы могут быть изолированы в большом количестве с пораженной кожи. В периоде новорожденности на пораженной коже часто находят Candida albicans. Хотя результаты внутрикожных тестов с кандидином, наличие агглютинирующих антител в сыворотке крови и положительный тест трансформации лимфоцитов у новорожденных с СД, подтверждают сенсибилизацию к C. albicans, однозначно продемонстрировать участие этого дрожжевого гриба в патогенезе заболевания не удалось.
С волосистой части головы пациентов с СД часто высеваются сниженные количества аэробных бактерий (140 тыс. бактерий/см 2 против 280 тыс. бактерий/см 2 у здоровых лиц и 250 тыс. бактерий/см 2 у лиц с перхотью). При этом золотистый стафилококк обнаруживается у 20% лиц с СД и составляет у них почти 32% всей кожной флоры, несмотря на то что у здоровых лиц и пациентов с перхотью он встречается редко.
Propionibacterium acnes — бактерия, которая играет значительную роль в патогенезе вульгарных угрей, высевается у пациентов с СД в небольших количествах, что указывает на различия в патогенезе этих заболеваний.
Однако наибольшее внимание, с точки зрения роли в развитии СД, в последнее время уделяется липофильному дрожжевому грибу Malassezia furfur. Он встречается и на нормальной коже (504 тыс. организмов/см 2 ), однако его количество значительно повышено у пациентов с перхотью (922 тыс. организмов/см2) и СД (665 тыс. организмов/см2). Гиперколонизация кожи M. furfur может приводить к воспалению либо за счет выделения гриботоксичных продуктов метаболизма, либо в результате реакции организма на наличие этих микроорганизмов на поверхности кожи. Скорее всего, механизм воспаления опосредуется клетками Лангерганса и Т-лимфоцитами кожи, которые активируются в результате контакта с Malassezia или продуктами ее метаболизма. Кроме того, M. furfur обладает способностью активировать систему комплемента как по классическому, так и по альтернативному пути, что также может играть роль в развитии воспаления. Роль этого гриба в патогенезе СД была подтверждена и тем, что аналогичные поражения развиваются у животных после инокуляции им M.furfur.
Стоит упомянуть, что история изучения рода Malassezia полна примеров не вполне адекватной классификации микроорганизмов. Так, на протяжении длительного времени считалось, что существуют — в зависимости от морфологической формы — 3 разных вида гриба (даже относящихся к разным родам) — Pytirosporum ovale, Pytirosporum orbiculare и M. furfur. Впоследствии выяснилось, что все 3 формы принадлежат одному и тому же виду — M. furfur. Позднее оказалось, что кожу человека колонизирует множество видов Malassezia — M.furfur, M. globosa, M. restricta, M. sympodialis, M. pachydermatis, M. obtusa и M. slooffiae. Затем, по мере развития молекулярно-биологических методов, выяснилось, что при СД и при появлении перхоти наибольшая обсемененность вызывается другими представителями рода — M. globosa и M. restricta. Результаты дальнейшего молекулярного анализа позволили предположить, что наиболее важным в патогенетическом отношении микроорганизмом является M. globosa. Этот микроорганизм является одним из наиболее мелких микроорганизмов, которые были секвенированы — его геном содержит 4285 генов.
M. globosa питается липидами кожного сала и на волосистой части головы может жить до 10 млн микроорганизмов. Патогенез появления перхоти, по всей вероятности, связан с высокой липазной активностью M. globosa (самой большой среди всех изученных грибов Malassezia). Как было показано T. Dawson, олеиновая кислота может вызывать десквамацию, характерную для перхоти, и высокая липазная активность этого гриба приводит к изменению состава кожного сала, увеличивая содержание свободных жирных кислот, запускающих развитие перхоти и, возможно, СД [3].
Таким образом, для развития перхоти и СД требуется наличие как минимум 3 этиологических факторов — грибов рода Malassezia, повышенного выделения кожного сала и индивидуальной гиперчувствительности. При этом уменьшение обсемененности грибами приводит к снижению концентрации свободных жирных кислот, уменьшению десквамации эпителия и снижению интенсивности зуда.
Поскольку в последнее время стало очевидным, что патогенез СД и перхоти во многом зависит от гиперколонизации кожи грибковыми микроорганизмами, лечение этих состояний стало меняться на применение, в первую очередь, антимикотических препаратов в сочетании со средствами, направленными на другие звенья патогенеза.
Известно, что почти все коммерчески доступные шампуни против перхоти содержат антимикотические препараты, однако активность этих шампуней по отношению к грибам рода Malassezia может различаться в десятки раз. Одним из наиболее распространенных шампуней являются комбинации, содержащие 2% кетоконазол, хотя при лечении СД волосистой части головы, сходные результаты получаются и при использовании как 2% шампуня кетоконазола, так и комбинации оламина с 3% салициловой кислотой.
Задачей исследования являлось изучение влияния комплексного применения лечебных средств: шампуня Нодэ DS+ Анти-рецидив, шампуня Нодэ и маски Нодэ S («Лаборатория Биодерма», Франция) — на течение СД волосистой части головы, проявлявшего рецидивирующей перхотью.
Материал и методы
Обследовали 110 мужчин и женщин старше 16 лет с рецидивирующим СД волосистой части головы (проявляющимся перхотью) и применявших шампуни против перхоти в анамнезе. Разделение обследованных на 2 группы (53 и 57 человек) проводили простым случайным методом с использованием таблиц случайных чисел.
Пациентам основной группы были назначены препараты: шампунь Нодэ DS+ Анти-рецидив, шампунь Нодэ и маска Нодэ S («Лаборатория Биодерма», Франция).
В качестве основного лечения назначали шампунь Нодэ DS+ Анти-рецидив, в состав которого входит запатентованный комплекс DSактив, оказывающий антимикотическое и противосеборейное действие.
Антимикотическое действие обеспечивается за счет сочетания 3 компонентов (пироктон оламин/пиритион цинка/ундециленат спирта), которые способствуют устранению грибов вида Malassezia. Французскими учеными доказано, что сочетание антимикотических компонентов повышает их эффективность, а сочетание пироктон оламин/пиритион цинка/ундециленат спирта особенно эффективно.
Для того чтобы избежать нового появления Malassezia и соответственно рецидивов, необходимо препятствовать накоплению себума — основной среды обитания микроорганизма. Поэтому второй важной составляющей патента DSактив является комплекс цинк/витамин B6, снижающие выработку себума, за счет чего происходит уменьшение среды для повторной колонизации Malassezia, что обеспечивает шампуню Нодэ DS+Анти-рецидив высокую противорецидивную эффективность.
В состав шампуня Нодэ DS+ Анти-рецидив входят также ихтиол и гидрализат можжевельника, оказывающие кераторегулирующее действие, и салициловая кислота, дающая кератолитический эффект, что обеспечивает лучшее отшелушивание и удаление чешуек. Экстракт водорослей (Laminaria) снижает концентрацию провоспалительных цитокинов, устраняет эритему и воспаление. Зантален — экстракт китайского растения Zanthoxylum alatum оказывает выраженное противозудное действие.
Пациенты мыли голову шампунем Нодэ DS+ Анти-рецидив по 2 аппликации 3 раза в неделю, после мытья на влажные волосы наносили маску Нодэ S с экспозицией 3 мин, расчесывая при этом волосы, и затем смывали маску водой.
Маска Нодэ S рекомендовалась в качестве дополнительного ухода за волосами по всей длине для улучшения структуры и эластичности волос, облегчения распутывания, так как содержит бетаин (экстракт свеклы), дающий увлажнение и миндальное масло, обеспечивающее «пленкообразный» защитный эффект, мягкость и блеск волосам. Запатентованный комплекс D.A.F. повышает порог переносимости кожи волосистой части головы, что помогает бороться с агрессивными факторами внешней среды. В частности, применение маски Нодэ S также позволило не исключать повседневное использование фена у пациентов с СД волосистой части головы, защищая волосы от пересушивания, не утяжеляя их и устраняя статическое электричество, при этом облегчая расчесывание и укладку.
Пациенты, которые нуждались в более частом мытье головы, чем 3 раза в неделю, дополнительно применяли для мытья шампунь Нодэ, который адаптирован для частого использования и имеет физиологический рН 5,5. В его основе мягкая моющая основа, запатентованная Лабораторией Биодерма и состоящая из липопротеидов растительного происхождения и нейтральных поверхностно-активных веществ, которые хорошо удаляют загрязнение и себум, не нарушая гидрофильно-липофильный баланс. Эмульгирующее действие оказывают эфиры глюкозы и липопротеиды. Для поддержания гидролипидной пленки в состав шампуня Нодэ введены глицериды жирных кислот, которые восстанавливают гидролипидный баланс и препятствуют реакционной гиперсеборее. Гидролизаты протеина восстанавливают естественную структуру волос, а антистатик (полиаминополигликоль) препятствует образованию статического электричества и «распушению» волос.
Контрольная группа применяла шампунь против перхоти на основе дегтя на протяжении 3 нед (3 раза в неделю, всего 10 раз), а затем использовала обычный шампунь, не содержащий компонентов, предназначенных для борьбы с перхотью (применение шампуней на основе дегтя также исключалось).
Общая длительность наблюдения составила 7 нед (3 нед активная фаза и 4 нед — фаза поддерживающей терапии).
Оценку эффективности лечения проводили на основе изучения субъективных жалоб (зуд волосистой части головы, наличие перхоти) и результатов клинического осмотра. Данные анализировали с точки зрения наличия эффекта (исчезновение зуда и перхоти к моменту окончания активной фазы) и рецидива на протяжении месяца после окончания активной фазы (появление зуда и перхоти).
Статистический анализ включал расчет 95% доверительных интервалов — ДИ (по Клопперу—Пирсону), оценку статистической достоверности различий между группами по точному критерию Фишера и расчет 95% ДИ отношения шансов по Корнфилду. Для исключения влияния возможного дисбаланса групп по полу использовали логистическую регрессию. Различия считали достоверными, если вероятность получения аналогичных различий при условии справедливости гипотезы об одинаковости эффектов в основной и контрольной группах (нулевой гипотезы), не превышала 5%. Статистический анализ выполняли с помощью статистической системы R.
Результаты
В исследование были включены 110 пациентов — 56 мужчин и 54 женщины. После рандомизации в группе, получавшей лечение средствами («Лаборатория Биодерма», Франция): шампунь Нодэ DS+ Анти-рецидив, шампунь Нодэ и маска Нодэ S (основная группа, или группа вмешательства) находились 29 мужчин и 28 женщин, а в группе контроля — 25 мужчин и 28 женщин. Средний возраст составил 26±5 лет.

Во время активной фазы исследования 8 человек (5 из группы контроля и 3 из основной группы) не явились для повторного обследования, поэтому анализ был выполнен с учетом данных 102 пациентов, у которых можно было оценить эффективность воздействия. Всего в анализе использованы данные 54 пациентов основной группы (28 женщин и 26 мужчин) и 48 — контрольной группы (20 женщин и 28 мужчин). Основные результаты исследования приведены в таблице.
После окончания активной фазы положительный результат наблюдался у 53 человек в основной группе (98,1% при 95% ДИ от 90,1 до 99,9%) и у 42 (87,5% при 95% ДИ от 74,7 до 95,2%) в группе контроля. Таким образом, предложенная схема лечения являлась эффективной практически у всех пациентов, при этом ее эффективность находилась на границе значимости (р=0,0495 по точному критерию Фишера).
В течение 4 нед после окончания терапии рецидив наблюдался у 5 из 54 лиц основной группы (9,3% при 95% ДИ от 3,1 до 20,3%).
Для оценки возможного влияния потери пациентов был проведен анализ «наихудшего случая», при котором выбывшие из исследования лица контрольной группы (n=5) были оценены как имеющие положительные результаты, а выбывшие из исследования лица основной группы (n=3) отнесены к лицам с отрицательными результатами. Однако даже такой подход не изменил оценок эффективности препарата — частота рецидивов была значимо ниже в основной группе (р=0,0002 по критерию Фишера), а ОШ составило 0,19 (при 95% ДИ от 0,06 до 0,50).
Таким образом, проведенное исследование продемонстрировало, что применение комбинированной терапии шампунями Нодэ DS+Анти-рецидив, Нодэ и маской Нодэ S («Лаборатория Биодерма», Франция) позволяет обеспечить высокую эффективность лечебного ухода у пациентов с СД волосистой части головы, проявляющимся рецидивирующей перхотью. Был достигнут значительный терапевтический и противорецидивный эффект в течении СД благодаря действию шампуня Нодэ DS+ Анти-рецидив и мягкой гигиены шампуня Нодэ, а также улучшение структуры волос за счет восстанавливающей маски Нодэ S.

Ражева Валентина
Последнее обновление: 03.03.2021
Еще не так давно многие дерматологи рекомендовали воздержаться от частых купаний в случае, если у вас диагностирован дерматит. Сегодня взгляды врачей на эту проблему иные: если правильно подобрать состав воды, косметические средства для купания, и научиться готовить отвары и настои для купаний, количество водных процедур можно не сокращать. И все-таки большинство людей, страдающих от этого заболевания, интересует вопрос: можно ли купаться при дерматите у взрослых и детей, и если да, то какие правила стоит соблюдать, чтобы не ухудшить состояние кожи?
Можно ли мочить дерматит?
Попадание воды на пораженные участки кожи обычно вызывает усиление симптомов заболевания, а также провоцирует распространение поражения на другие части тела. Чтобы разобраться, можно ли купаться при дерматите у взрослого и ребенка, сначала нужно определить, какая именно разновидность заболевания была диагностирована:
- При атопическом дерматите купаться не просто можно, а необходимо. Главное требование, которое при этом нужно соблюдать – это использование не слишком горячей и не чересчур холодной воды.
- При себорейном дерматите обострение может происходить из-за применения жесткой хлорированной воды. Если заменить ее на мягкую родниковую или термальную, неприятные симптомы могут уменьшиться.
- При контактном дерматите нужно обратить внимание на состояние кожи после контакта со средствами гигиены – гелем для душа, мылом. Возможно, именно они являются виновниками появления симптомов заболевания.
- Можно ли купаться при аллергическом дерматите? Для начала нужно установить, от чего именно происходит аллергическая реакция. Если вы используете для купания отвары трав, обязательно сообщите об этом доктору: некоторые растения как раз и являются провокаторами аллергического дерматита.
Как нужно и можно мыться при дерматите?
Главное требование по отношению к водным процедурам при дерматите – использование специальных средств личной гигиены максимально щадящих и мягкой воды. Жителям сельской местности проще выполнять это предписание, так как в большинстве случаев у них есть доступ к колодезной или родниковой воде.
А как же быть жителям городов? Горожанам можно посоветовать следующее: отстаивать воду перед купанием, кипятить ее или же приобрести специальную насадку-фильтр, которая надевается на головку душа и задерживает частички хлора.
Что касается температуры воды и продолжительности гигиенических процедур при дерматите, то оптимальным решением будет принятие ванны или душа при температуре 37-38 градусов в течение 5-10 минут. Дольше указанного времени в воде лучше не находиться. Если же выбирать между душем и ванной, то лучше отдать предпочтение именно душу. Избегайте стандартных моющих средств с щелочной средой (используйте ph нейтральные средства).
Запрещается использовать жесткие мочалки, антицеллюлитные рукавички и скрабы для кожи. Запомните: пораженные дерматитом участки нельзя тереть, поэтому во время и после купания от подобных средств придется отказаться. Это же относится к растиранию кожи после принятия ванны или душа. Откажитесь от интенсивных движений во время вытирания: просто промакивайте мокрую кожу мягким полотенцем, давая влаге самой впитаться в ткань.
Не стоит купаться в бассейнах, так как вода в них обычно очень жесткая и содержит большое количество хлора.
Дерматит и морская вода
Чем ближе период отпусков, тем больше взрослых и детей с кожными проблемами интересует ответ на вопрос: можно ли купаться в море при дерматите – атопическом, аллергическом и других?
Многие люди отмечают, что во время отпуска, проведенного на море, симптомы дерматита уменьшаются. Кожа становится менее сухой, пропадает зуд и покраснение. Причина такой перемены кроется в целебном составе морской воды, который благотворно влияет на пораженные участки эпидермиса.
Кроме непосредственно купаний в море, нужно учитывать и положительный эффект от морского климата. Насыщенный микрокапельками воздух мягко воздействует на поврежденную кожу, не причиняя ей вреда.
В качестве времени для отпуска рекомендуется выбирать бархатный сезон. В этот период разница между температурой воды и воздуха не такая большая, как в июле-августе. Что касается выбора места отдыха, то стоит отдать предпочтение европейским побережьям: резкая смена климата, которая наблюдается при перелете из России в азиатские страны, Турцию и Египет, может негативно сказаться на состоянии кожи.
Минеральная вода при дерматите
Благодаря составу, богатому минералами, микро- и макроэлементами, такая вода производит тонизирующий и целебный эффект. Именно поэтому ее рекомендуется использовать для принятия ванн и обливаний при дерматите. Лучше отдавать предпочтение воде без газа, но если вы купили газированную, не расстраивайтесь: просто дайте ей постоять в открытой посуде, чтобы весь газ вышел.
Термальная вода при атопическом дерматите
В Европе находится много термальных источников: они расположены в Исландии, Франции, Швейцарии, Венгрии. Для тех же, кто пока не готов лично посетить их, есть альтернатива – бутылированная термальная вода, которую можно купить в аптеках и косметических магазинах. Легкая структура, оптимальная мягкость, сбалансированный состав – все это делает термальную воду подходящим средством для лечения дерматитов.
Средства «Ла-Кри» для умывания и купания
Так как на время лечения придется отказаться от использования геля для душа и мыла, их рекомендуется заменить щадящими средствами, в состав которых не входят отдушки, красители и парабены. В частности, вы можете использовать очищающий гель «Ла-Кри». Он содержит производные масла авокадо и оливы, экстракты солодки и грецкого ореха, гипоаллергенные моющие вещества – эти компоненты мягко очищают кожу, не пересушивая ее.
Клинические исследования
Проведенное клиническое исследование доказывает высокую эффективность, безопасность и переносимость продукции ТМ ««Ла-Кри» для ежедневного ухода за кожей ребенка с легкой и средней формой атопического дерматита и в период ремиссии, сопровождающегося снижением качества жизни больных. В результате терапии отмечено снижение активности воспалительного процесса, уменьшение сухости, зуда и шелушения.
По результатам клинического исследования согласовано размещение информации на упаковках ТМ ««Ла-Кри» «Рекомендовано Санкт-Петербургским отделением союза педиатров России».
Московская медицинская академия им. И.М. Сеченова
Московский научно-практический Центр дерматовенерологии и косметологии Департамента здравоохранения, Москва
Клиническая эффективность термальной воды Авен в дерматологии
Журнал: Клиническая дерматология и венерология. 2015;14(5): 78‑85
Московская медицинская академия им. И.М. Сеченова
При дерматитах и дерматозах, помимо основных высыпных элементов, типичных для каждого из заболеваний, в большинстве случаев отмечаются симптомы чувствительной или интолерантной кожи — раздражение, субъективные ощущения в виде дискомфорта, стянутости, жжения, которые при применении стандартного наружного лечения зачастую имеют тенденцию к усилению, что требует назначения адъювантных средств, способствующих купированию этих дополнительных клинических симптомов и в то же время обладающих определенным терапевтическим потенциалом. Помимо этого, достаточно часто на прием к дерматологу обращаются пациенты с чувствительной кожей, в том числе после косметологических процедур, что обусловливает необходимость назначения топических средств с целью снятия раздражения и восстановления барьерной функции кожи. Цель исследования — изучение эффективности применения термальной воды Авен у пациентов с чувствительной кожей лица, в том числе после косметологических процедур, а также в комплексной терапии пациентов с острыми или хроническими заболеваниями с локализацией процесса на коже лица. Материал и методы. Под наблюдением находились 794 больных. Все пациенты применяли термальную воду Авен 2 раза в день на протяжении 7 дней в составе комплексного лечения или в качестве монотерапии. Результаты. Применение термальной воды Авен в виде монотерапии или в комплексе с медикаментозным лечением у 794 пациентов с чувствительной кожей, аллергическими, воспалительными заболеваниями кожи или после косметологических процедур показало достоверно значимое улучшение всех показателей индекса дерматологического статуса, что свидетельствует о целесообразности ее назначения данной категории пациентов. Применение термальной воды Авен по оценке пациентов оказывает выраженное действие, способствуя купированию воспаления, уменьшает субъективные признаки, сопровождающие повышенную чувствительность кожи, что в совокупности с удобством использования и отсутствием побочных эффектов обусловливает высокую комплаентность пациентов данному методу терапии.
Московская медицинская академия им. И.М. Сеченова
Московский научно-практический Центр дерматовенерологии и косметологии Департамента здравоохранения, Москва
Бальнеотерапия относится к разделу физиотерапии, где в качестве лечебного фактора при различных методологических подходах (души, ванны, орошения, прием внутрь) используется минеральная вода. Первые упоминания о показаниях к применению минеральных вод с лечебной целью встречаются в трудах древнегреческих ученых Гиппократа (V—IV вв. до н.э.) и Геродота (V в. до н.э.) [1]. Научное же обоснование применения минеральных вод было сделано немецким ученым Ф. Гофманом (XVII—XVIII века), который впервые установил их химический состав и показал, что основным действующим компонентом являются различные соли (сернокислая магнезия, поваренная, соли угольной кислоты и так далее) [2]. Несмотря на столь давнюю историю изучения вопросов бальнеологии, они не теряют своей актуальности и по настоящее время, особенно это касается дерматологии, где применение методов бальнеотерапии обосновано с различных позиций. Особый импульс к изучению методологии бальнеотерапии дали научные исследования последних десятилетий, в результате которых значительно расширилось наше понимание механизмов развития хронических кожных заболеваний, когда нарушение адаптивных и резервных возможностей организма, включая иммунную систему, барьерную функцию и состав микробиоты кожи, являются не только следствием хронического или острого воспаления, но и в ряде случаев его причиной, что, безусловно, вносит коррективы в лечебный процесс и подразумевает применение методов восстановительного лечения [3, 4]. В соответствии с современными рекомендациям ВОЗ конечной целью терапевтических мероприятий при хронических заболеваниях является прежде всего улучшение качества жизни пациентов, что подразумевает использование адъювантной терапии, улучшающей комплаенс пациентов и способствующей повышению эффективности лечения и пролонгации периода ремиссии, когда отсутствуют видимые кожные проявления болезни. В то же время в связи с появлением в дерматологии нового направления — эстетической медицины, когда целью обращения пациентов в лечебное учреждение становится не болезнь, а улучшение внешнего вида, при этом назначаются достаточно агрессивные методы воздействия, требующие определенных щадящих реабилитационных мероприятий, или обращение с такими жалобами как дискомфорт, повышенная чувствительность кожи, когда нарушения носят пограничный характер и еще не вписываются в клиническую картину ни одного заболевания, но доставляют пациентам неудобства и снижают их качество жизни, весьма актуальным является применение топических препаратов, способствующих устранению и коррекции кожных симптомов и не вызывающих каких-либо побочных эффектов. В этом плане весьма привлекательным является научное обоснование целесообразности применения термальных вод в виде орошений проблемной области в качестве монотерапии при чувствительной коже и после агрессивных косметологических процедур, а также в составе комплексной терапии при дерматитах и дерматозах.
Одним из старейших центров бальнеотерапии в мире является центр Avène (юг Франции, Заповедник Верхний Лангедок), термальные источники которого используются с лечебной целью с 1743 г. Уникальный природный состав, включающий минеральную и биологическую составляющие, обусловливает достижение клинических эффектов при различных заболеваниях кожи. Помимо этого, высокотехнологичное производство, позволяющее разливать термальную воду в емкости непосредственно из источника, способствует полному сохранению всех уникальных природных свойств [5].
Термальная вода Авен (Avène) относится к водам с низкой минерализацией (до 500 мг/л) и содержит микроэлементы, играющие ведущую роль в обменных внутриклеточных процессах и способствующие восстановлению барьерной функции кожи (см. таблицу).

Особенности и минеральный состав термальной воды Авен (Avène)
На сегодняшний день показания для использования термальной воды Авен в дерматологической и косметологической практике довольно обширны. Так, в многочисленных публикациях отражены данные исследований, подтверждающие высокую эффективность и выраженное положительное влияние на качество жизни пациентов использования термальной воды Авен при псориазе, атопическом дерматите, ихтиозе, ожогах, а также в раннем послеоперационном периоде после аблятивных процедур на коже лица [8—10].
Материал и методы
На базе Московского научно-практического центра дерматовенерологии и косметологии были проведены клинические постмаркетинговые исследования по изучению эффективности применения термальной воды Авен в виде спрея у пациентов с проблемной кожей лица, а также в комплексной терапии больных острыми или хроническими заболеваниями с локализацией процесса на коже лица.
Критерии включения:
— изолированные проявления повышенной кожной чувствительности (например, из-за климатического стресса или влияния неправильно подобранной косметики);
— острые аллергические или воспалительные симптомы при дерматологических заболеваниях (аллергический контактный дерматит, простой дерматит, непереносимость косметики, атопический дерматит, себорейный дерматит, эритемо-телеангиоэктатическая папулопустулезная форма розацеа, акне, фотосенсибилизация);
— чувствительная или гиперреактивная (интолерантная) кожа после дерматологических процедур (сосудистый лазер, дермабразия, химический пилинг, электрокоагуляция, криотерапия, лазерная шлифовка).
Критерии исключения:
— обострения воспалительных дерматозов с неконтролируемым прогрессированием вторичной инфекции (бактериальной, вирусной).
Под нашим наблюдением находились 794 пациента (21,7% мужчин и 78,3% женщин) в возрасте от 3 до 76 лет (медиана возраста 34,9±12,5 года). Причины, послужившие поводом для обращения пациентов в медицинское учреждение и основанием для назначения термальной воды, представлены на рис. 1.

Рис. 1. Причины обращений пациентов на консультацию и основания для назначения термальной воды Авен.
Так, под наблюдением находились 374 пациента (47,1%) с воспалительным процессом на коже лица, связанным с основным кожным заболеванием: аллергический контактный дерматит (17,6%), простой дерматит (6,8%), акне (16,6%), себорейный дерматит (13,1%), интолерантная кожа (12,8%), атопический дерматит (12,3%), эритематозная стадия (4,8%) и папулопустулезная стадия розацеа (2,7%), фотодерматозы (4,0%), другие дерматозы (2,4%) (рис. 2).

Рис. 2. Наиболее часто встречаемые кожные заболевания у обследованного контингента пациентов.
Признаки чувствительной кожи отмечали 294 (37,0%) пациента после проведения различных косметологических процедур: химический пилинг (33,2%), лазерные процедуры (27,6%), другие процедуры (15,8%), сосудистый лазер (12,2%), криотерапия (7,7%), дермабразия (2,6%), электрокоагуляция (1,0%) (рис. 3).

Рис. 3. Наиболее часто встречаемые косметологические процедуры у обследованного контингента пациентов.
У 126 (15,9%) пациентов имелись признаки чувствительной или интолерантной кожи, что и послужило поводом обращения к дерматологу.
Все пациенты применяли термальную воду Авен в виде спрея 2 раза в день на протяжении 6,3±1,6 сут (в среднем 7 дней) в составе комплексного лечения (58,7%) или в качестве монотерапии (41,3%). Анализ эффективности проводили на основании осмотра, фотографирования и оценки эффективности и переносимости врачом и самим пациентом в двух конечных точках: ДО+5 — после первого применения (5 мин после орошения), и Д7 — через 7 дней. На последнем визите также оценивали комплаентность пациентов и сравнение ими предыдущих методов, которые применяли по тем же показаниям.
В работе использована разработанная и адаптированная шкала чувствительности кожи (Sensitive Scale), включающая основной критерий — степень выраженности ирритации (раздражения) кожи, два объективных признака (приливы, визуальное состояние кожи) и семь субъективных признаков (покалывание, зуд, боль, жжение, стянутость, общий дискомфорт, ощущение жара) по 10-балльной шкале (максимальное значение суммарного индекса составляет 100 баллов). У пациентов с атопическим дерматитом оценку проводили на основании индекса дерматологического статуса TIS (Three Iten Severity Scored), который учитывает степень выраженности эритемы, экскориаций и инфильтрации папулезных элементов по 3-балльной шкале (максимальное значение суммарного индекса составляет 9 баллов).
Результаты и обсуждение
Глобальная оценка лечебного действия термальной воды Авен как в виде монотерапии, так и в составе комплексной терапии показала высокую эффективность, что подтверждалось снижением индекса Sensitive Scale в среднем по группе пациентов на 23,8% после первого применения (визит ДО+5): с Q1=35,8 балла (Q2=32,3 балла, Q3=43,3 балла) до Q1=27,5 балла (Q2=24,6 балла; Q3=30,4 балла) и на 60,3% в конце периода наблюдений (визит Д7): до Q1=14,2 балла (Q2=10,3 балла; Q3=18,1 балла) (рис. 4).

Рис. 4. Динамика снижения индекса Sensitive Scale в среднем по группе (по оси ординат медианы значений индекса при *— р
При этом следует отметить, что основной критерий — степень выраженности ирритации (раздражение) кожи уже после первого применения (ДО+5) улучшился на 21,7%, на конечном визите (Д7) — на 63,0%.
Эффективность в зависимости от применения монотерапии или комбинированной терапии статистически достоверно не отличалась и была сопоставимой. Среди пациентов, которым была назначена монотерапия термальной водой, преобладали пациенты (40,6%) после косметологических процедур с выраженной эритемой и признаками раздражения кожи. У 30,8% пациентов отмечалась повышенная чувствительность кожи. С клинической картиной остаточных явлений аллергического контактного или простого дерматита было 28,6% пациентов, кожные симптомы у которых были выражены незначительно, так как эти лица уже получили стандартную медикаментозную терапию. После применения термальной воды Авен снижение индекса Sensitive Scale в среднем составило 25,4% после первого применения (визит ДО+5) — с Q1=31,9 балла (Q2=27,8 балла; Q3=36,2 балла) до Q 1 =23,8 балла (Q 2 =21,7 балла; Q 3 =25,9 балла) и на 58,9% в конце периода наблюдений (визит Д7): до Q 1 =13,1 балла (Q 2 =10,8 балла; Q 3 =15,4 балла) (рис. 5).

Рис. 5. Динамика снижения индекса Sensitive Scale у пациентов, применявших монотерапию термальной водой (по оси ординат медианы значений индекса при *— р
Основной критерий эффективности — степень выраженности ирритации после первого применения (ДО+5) улучшился на 25,6%, а на конечном визите (Д7) — на 61,5%.
В группе пациентов, применявших терапию термальной водой в комбинации с медикаментозным лечением, преобладали пациенты (60,3%) с различными кожными заболеваниями с локализацией процесса на коже лица, которые получали стандартную медикаментозную терапию: 34,5% пациентов были после проведенной косметологической процедуры и лишь 5,2% с признаками интолерантной кожи, которые помимо термальной воды применяли преимущественно декспантенол. В результате комплексного лечения у пациентов данной группы снижение индекса Sensitive Scale в точке ТО+5 составило 22,0% — с Q1=39,1 балла (Q2=36,8 балла, Q3=42,1 балла) до Q1=30,5 балла (Q2=28,5 балла, Q3=32,7 балла) и было менее выраженным по сравнению с таковым в группе пациентов, получавших монотерапию термальной водой, что объясняется более выраженной клинической симптоматикой, в том числе основного кожного заболевания. Однако редукция индекса на визите Д7 была даже более выражена, чем в группе монотерапии: 61,4% до Q1=15,1 балла (Q2=10,2 балла, Q3=19,4 балла), что, по-видимому, объясняется взаимно потенцирующим действием медикаментозной терапии и термальной воды (рис. 6).

Рис. 6. Динамика снижения индекса Sensitive Scale у пациентов, применявших термальную воду в составе терапевтического комплекса (по оси ординат — медианы значений индекса при * — р
Основной критерий (ирритация кожи) в конечной точке ДО+5 снизился на 19,6%, на конечном визите (Д7) — на 63,0%.
В работе отдельно была оценена эффективность применения термальной воды в комплексном лечении у пациентов с атопическим дерматитом, по данным индекса TIS, редукция которого составила 87,1% (визит Д7): с Q1=6,2 балла (Q2=5,3 балла; Q3=7,1 балла) до Q1=0,8 балла (Q2=0,6 балла; Q3=1,0 балла).
Как указывалось ранее, в работе проводился опрос пациентов для субъективной оценки ими удобства, комфортности и эффективности применения спрея термальной воды Авен по оценочной шкале от «очень хорошо» до «плохо». Так, на визите ДО+5 (сразу после орошения кожи) 97,3% пациентов оценили свои ощущения после применения спрея как «очень хорошо» и «хорошо» и лишь 2,6% пациентов — как «удовлетворительно». Анкетирование пациентов на визите Д7 показало, что оценку «очень хорошо» и «хорошо» после применения спрея дали 98,5% пациентов, «удовлетворительно» — 1,5% (рис. 7).

Рис. 7. Оценка пациентами комфортности и удобства применения термальной воды Авен.
Оценка врачом эффективности применения термальной воды по позициям «очень хорошо» и «хорошо» составила 77,1% (рис. 8).

Рис. 8. Оценка врачом общей эффективности применения термальной воды Авен.
В работе проводилось исследование еще одного показателя — «удовлетворенность», который отражает мнение пациента или врача на основании сопоставления ожидаемого и полученного эффекта в сравнении с применением других препаратов, применяемых по аналогичным показаниям. Показатель «удовлетворенность» по оценке исследователя (врача) и пациента по всем позициям был статистически сопоставимым (рис. 9).

Рис. 9. Показатель «удовлетворенность» применения термальной воды по мнению врача и пациента (визит Д7).
Выводы
1. Проведенное постмаркетинговое исследование эффективности термальной воды Авен в виде монотерапии или в комплексе с медикаментозным лечением у 794 пациентов с чувствительной кожей, аллергическими, воспалительными заболеваниями кожи или после косметологических процедур показало достоверно значимое улучшение всех показателей индекса дерматологического статуса, что свидетельствует о целесообразности ее назначения данной категории пациентов.
2. Применение термальной воды Авен, по оценке самих пациентов, обладает высоким эффектом, способствуя купированию воспаления, уменьшая субъективные признаки, сопровождающие повышенную чувствительность кожи, что в совокупности с удобством использования и отсутствием побочных эффектов обусловливает высокую комплаентность пациентов данному методу терапии.
3. Термальная вода Авен показана пациентам с различными аллергическими и воспалительными заболеваниями кожи (аллергический дерматит, контактный дерматит, акне, розацеа, себорейный дерматит, фотодерматит) при условии отсутствия неконтролируемого прогрессирования вторичной инфекции (бактериальная, вирусная), а также пациентам с чувствительной (интолерантной) кожей и после аблятивных косметологических процедур.
Что такое перхоть? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ляшко Маргариты Анатольевны, дерматолога со стажем в 10 лет.
Над статьей доктора Ляшко Маргариты Анатольевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Перхоть (Dander) — это мелкие чешуйки на волосистой части головы, которые делают её внешний вид неопрятным. К аждый человек в своей жизни так или иначе сталкивается с этой проблемой [1] . Чешуйки перхоти образуются в результате ускоренного роста кератиноцитов (основных клеток эпидермиса) во время обновления клеток кожи.
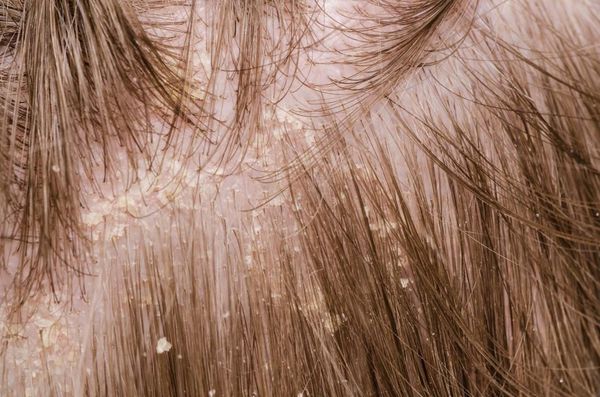
Перхоть не заразна, её появление не зависит от времени года. Основной причиной перхоти являются дрожжевые грибы Malassezia furfur (Pityrosporum ovale) [4] . Они входят в состав постоянной и временной микробиоты кожи большинства людей. Грибы могут проникать в эпидермис, дерму и волосяные луковицы [6] [7] . Их излюбленная локализация — участки, богатые кожным салом: грудь, спина, волосистая часть головы. Поскольку высокая плотность дрожжевых грибов не всегда сопровождается кожными симптомами, исследователи пришли к выводу, что патогенность присутствующих на коже Malassezia в большей степени зависит от их подтипа, чем от плотности распределения [8] .
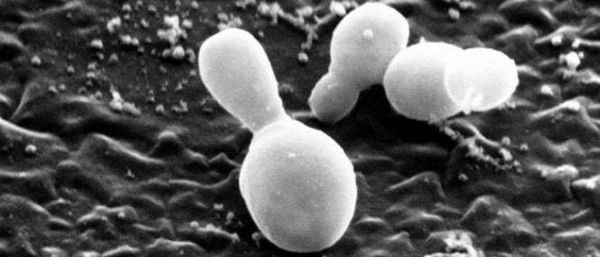
Предрасполагающие и провоцирующие факторы образования перхоти:
- Наследственность — наличие в семье родственников, страдавших себорейным дерматитом.
- Избыточная работа сальных желёз.
- Себорея — избыточное образование кожного сала, вызванное гормональными изменениями [1] .
- Поражения нервной системы — парез мимических мышц , параличи туловища, болезнь Паркинсона .
- Приём антипсихотических препаратов , таких как галоперидол , тиоридазин, тиопроперазин, сульпирид , хлорпротиксен, рисперидон . Однако их роль в образовании перхоти пока не доказана.
- Эмоциональные перегрузки — вызывают обострение перхоти [9] .
- Заболевания пищеварительного тракта — нарушение выработки ферментов, дисбактериоз кишечника .
- Авитаминозы — нехватка кисломолочных и молочных продуктов, а также еды, содержащей витамины А, В, С, Е, медь, кальций, цинк, селен.
- Конституциональные особенности — болезнь Иценко — Кушинга , сахарный диабет и др. [1] .
- Химическая и термическая обработка кожи головы — использование пенки, геля и лака для укладки волос, высушивание их феном, вытягивание горячими щипцами.
В редких случаях перхоть может возникнуть, если использовать шампуни с агрессивными поверхностно-активными веществами (л аурил- и лаурет сульфатами ), редко или слишком часто мыть и расчесывать волосы.
Перхоть — это синдром. Она является лёгким проявлением себорейного дерматита — хронического заболевания, при котором на лице, груди, спине и волосистой части головы возникают розовые или красные пятна с нечёткими границами, покрытые серебристыми чешуйками [10] . Условия, при которых перхоть может трансформироваться в себорейный дерматит, включают повышенную индивидуальную чувствительность кожи к компонентам жирных кислот, что проявляется разной степенью выраженности чешуйчатого дерматита [1] .
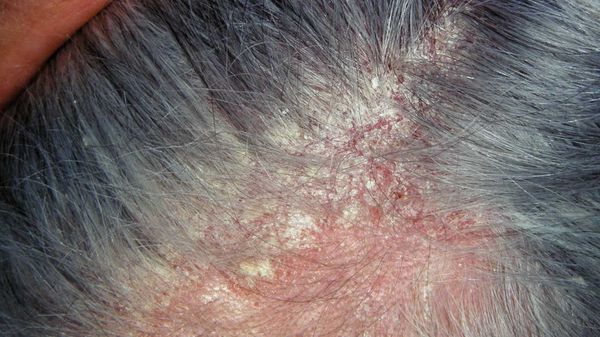
Причины перхоти у грудничков
- перхоть может появляться из-за нежной кожи и недоразвития сальных желез в первые месяцы жизни;
- у некоторых малышей перхоть выступает аллергической реакцией на продукты, которые ест кормящая мама;
- выбор "неподходящего" шампуня или других гигиенических средств.
Причины перхоти у подростков
Появление перхоти у подростков связано с усиленным образованием кожного сала из-за активной работы сальных желёз в пубертатный период.
Особенности возникновения у мужчин и женщин
У мужчин перхоть возникает чаще [9] . Это объясняется особенностями выработки кожного сала — себума. Так, влияние мужских половых гормонов чаще приводит к его избыточному выделению.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы перхоти
Так как перхоть является лёгким проявлением себорейного дерматита, она включает в себя признаки данного заболевания:
- жирный блес к и шелушение кожи головы;
- зуд и повышение чувствительности кожи;
- выпадение волос;
- обильное количество чешуек на волосах и одежде;
- появление красных пятен при ухудшении процесса [1] .
Чешуйки перхоти можно обнаружить на волосах. Как правило, они очень тонкие, полупрозрачные, при нормальном салоотделении — белого или бело-серого цвета. Иногда чешуйки образуют небольшие скопления на любом участке кожи головы .
Зачастую отмечается зуд и появляются пятна розового цвета с нечё ткими границами, которые покрыты тонкими хлопьями перхоти. Весь этот процесс может распространиться на участки кожи за пределами волосистой части головы.
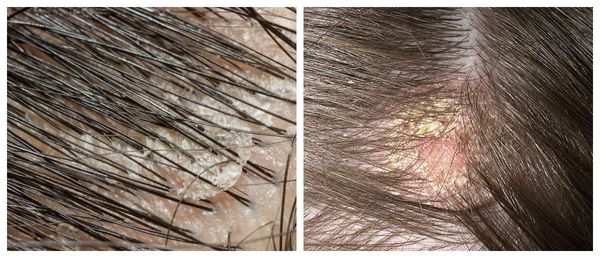
Перхоть распределяется на голове неравномерно. Количество чешуек увеличивается в местах сдавления кожи: под головными уборами и дужками очков, под волосами, собранными в пучок или косичку. Чешуйки перхоти легко осыпаются на плечи и одежду при расчёсывании волос и движении.
Патогенез перхоти
Ключевой фактор образования перхоти — гриб Malassezia globosa, генетически адаптированный к паразитированию на липидной (жирной) среде. Отсутствие способности синтезировать жирные кислоты, необходимые для жизнедеятельности, Malassezia globosa компенсирует выработкой большого количества липаз и фосфолипаз — ферментов, которые разлагают триглицериды кожного сала и способствуют получению необходимых жирных кислот. Изменения кожного покрова при перхоти провоцируют внеклеточные протеины, которые также секретирует Malassezia. Они взаимодействуют с кожей, тем самым приводя к развитию патологического процесса [1] .
Основными клетками эпидермиса кожи человека являются базальные кератиноциты. Физиологический цикл их развития длится около 25-30 дней. В случае возникновения патологического цикла они обновляются в разы быстрее — за 5-14 дней. При этом клетки не успевают терять воду, что приводит к их склеиванию и отшелушиванию в виде заметных бело-серых хлопьев. Эти хлопья и являются перхотью.
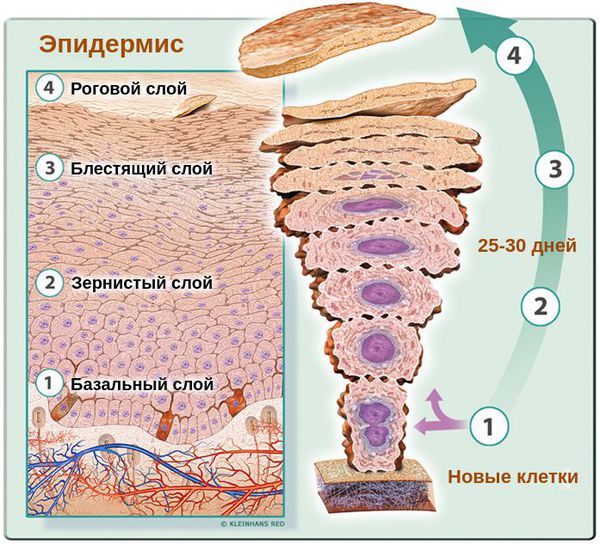
Как показывают исследования, при увеличении скорости обновления клеток в случае перхоти отсутствуют признаки усиленного роста клеток (гиперпролиферации) [2] . Это говорит о том, что повышение клеточной продукции скорее является следствием воспаления.
Верхний слой здорового эпидермиса, т. е. роговой слой представляет собой 25-35 плотно прилегающих друг к другу слоёв, состоящих из полностью кератинизированных (оформленных) корнеоцитов — плоских защитных чешуек. При развитии патологического процесса количество слоёв уменьшается максимум до 10-ти. При этом они, вместе с клетками в них, расположены хаотично [13] .
При перхоти корнеоциты отделяются друг от друга, соединения между клетками (десмосомы) становятся менее прочным или вовсе исчезают. Из-за этого между корнеоцитами появляется большое количество плотной салоподобной массы межклеточных липидов [11] [12] .
Классификация и стадии развития перхоти
Международная классификация болезни отн осит перхоть к себорейному дерматиту [14] .
Различают три вида себореи:
- Жирная себорея — возникает тогда, когда сальные железы выделяют избыточное количество кожного сала. Волосы и кожа с тановятся жирными и блестящими. В зависимости от консистенции кожного сала выделяют два типа жирной себореи :
- Густаясеборея — чешуйки перхоти, как правило, склеиваются друг с другом; волосы становятся грубыми, жёсткими; возникают чёрные угри — комедоны, при сдавлении которых выделяется густая сальная масса.
- Жидкаясеборея — кожа лоснится, напоминает апельсиновую корку из-за расширенных пор; жёлтые чешуйки перхоти плотно прилегают к коже, крепко сцеплены между собой; пряди волос склеиваются.
- Сухая себорея — возникает при плохом выделении кожного сала в результате высокой вязкости. Это приводит к сухости кожи головы, ломкости и истончению волос. Перхоть при этом легко отделяется от кожного покрова.
- Смешанная себорея — проявляется как совокупность жирной и сухой себореи. К примеру, на волосистой части головы имеются очаги сухой себореи, а на лице — жирной себореи [21][24] .

Осложнения перхоти
Перхоть — это доброкачественное состояние. При усиленной выработке кожного сала, недостатке цинка, первичном или вторичном иммунодефиците патогенные свойства грибов Malassezia globosa усиливаются. Это может привести к следующим осложнениям:
- Себопсориаз — доклиническая стадия псориаза. Проявляется шелушением волосистой части головы, бровей и образованием шелушащихся бляшек на туловище.
- Себорейный дерматит — хроническое воспаление кожи в себорейных зонах на фоне длительно существующей перхоти. У ВИЧ-инфицированных людей себорейный дерматит встречается чаще и протекает тяжелее, чем у других пациентов. Не поддающийся лечению себорейный дерматит — показание к обследованию на ВИЧ-инфекцию[22][23] .
- Выпадение волос. Перхоть опасна тем, что чешуйки перекрывают волосяным фолликулам доступ к кислороду. Из-за недостатка питания волосы ослабевают, истончаются, секутся, перестают расти, что способствует их постепенному выпадению. Иногда перхоть приводит к смерти волосяной луковицы, и тогда в зонах её локализации наступает облысение.
- Пиодермия — гнойные болезни кожи. В случае перхоти голова пациента постоянно чешется. Это чревато микротравмами и занесением в них стрептококковой и стафилококковой инфекции. Они в свою очередь приводят к появлению таких заболеваний, как фурункул, абсцесс, фолликулит, сикоз , импетиго.
- Атерома — киста сальной железы. Перхоть может заблокировать проток сальной железы, в результате чего выделяемый секрет будет скапливаться внутри неё. После разрешения атеромы на её месте появляется рубец.
- Юношеские угри . Юношеские угри возникают при обильной выработке кожного сала, увеличении сальной железы и неконтролируемом отделении клеток кожи в устьях волосяных фолликулов. Всё это приводит к воспалительным реакциям в окружающих тканях [24][25] .
Помимо прочего, перхоть вызывает социальный и психологический дискомфорт. Возникнув на фоне стресса, она может усилить и без того подавленное состояние.
Диагностика перхоти
Диагноз себорейного дерматита основывается на данных клинической картины. При каких-либо сомнениях необходимо:
- Тщательно собрать анамнез, т. е. узнать детали заболевания: когда появились высыпания, с чем их связывает пациент и др.
- Выявить факторы риска развития себоре и.
- Сделать биохимический анализ крови, чтобы исключить другие заболевания: системную красную волчанку, системную склеродермию и др. При перхоти будет наблюдаться дефицит микро- и макроэлементов (белка, железа, цинка, меди).
- Выполнить анализ крови на сахар для исключения сахарного диабета.
- Провести анализ крови на гормоны щитовидной железы для исключения гипертиреоза и гипотиреоза .
- Исследовать состояние кожи и волос визуально и с помощью дерматоскопа. В случае перхоти на коже головы будут наблюдаться чешуйки белого, бело-серого или жёлтого цвета, иногда — пятна розового цвета.
- Проконсультироваться с гастроэнтерологом.

При сомнениях в постановке диагноза необходимо провести гистологическое исследование биоптата кожи — взять кусочек кожи с поражённого участка и определить под микроскопом наличие морфологических признаков, характерных для заболевания [14] .
Дифференциальная диагностика
Для правильного постановки диагноза и назначения лечения себорейных дерматит следует отличать от таких заболеваний, как псориаз, ирритантный дерматит, трихомикозы (поражение волос другими грибками), асбестовидный лишай .
Псориаз волосистой части головы сопровождается появлением розовых или красных пятен, чешуйчатых бляшек с чётко ограниченными краями. Диагноз облегчается в случае обнаружения бляшек на других участках кожи или типичных поражений ногтей.
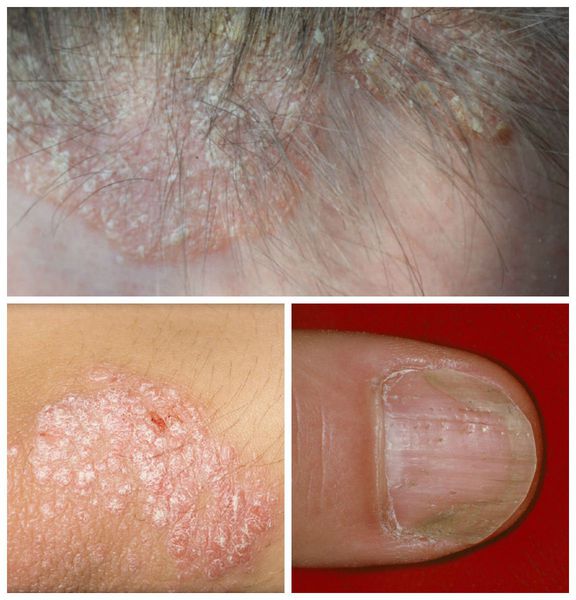
Ирритантный (раздражающий) дерматит возникает при попадании на кожу волосистой части головы кислоты или щёлочи. Характеризуется появлением сухих истончённых ломких чешуек, сопровождается симптомами жжения, покалывания и зуда. Данный дерматит встречается при использовании шампуня с сильными сурфактантами: лаурилсульфатом натрия, диэтаноламином, бензолами, парабенами, триклозаном. Все эти вещества хорошо пенятся, при этом нарушают pH кожи головы и вызывают раздражение. Также этот вид дерматита возможен при применении химических агентов во время укладки волос.
Трихомикозы , особенно инфекция, вызванная Trichophyton surans, могут напоминать перхоть. Обычно они возникают в детстве. Для них характерно наличие обломанных пеньков или выпадение волос в поражённой зоне, увеличение шейных и заушных лимфатических узлов.
Асбестовидный лишай не является дерматологической инфекцией. Он представляет собой большую массу волос, плотно склеенных белыми или желтоватыми чешуйками, часто в области макушки. Мнения многих авторов по поводу этого заболевания разнятся [1] .
Лечение перхоти
Средства против перхоти включают вещества для удаления чешуек, снятия зуда и подавления грибов Malassezia. Так как развитию себореи способствует нарушение работы сальных желёз, её лечение предполагает уменьшение выделения кожного сала. Оно направлено внутрь кожи. Для этого в первую очередь назначают себорегулирующие маски или лосьоны на основе цинка, салициловой кислоты, гормональных компонентов. Их нужно выдерживать после нанесения 20-30 минут. Шампунь же только дополняет лечение. Он помогает смыть сальный секрет, покрывающий кожу головы.
Когда необходимо обращаться к врачу
Как избавиться от перхоти в домашних условиях
Вылечиться самостоятельно можно с помощью аптечных линеек шампуней, направленных на лечение перхоти.
Чем мыть голову от перхоти: шампуни и маски
Основными ингридиентами большинства шампуней и масок от перхоти являются салициловая кислота, сульфат селена, сера, пиритион цинка. Самым эффективным шампунем будет тот, в котором будут присутствовать два или три нижеперечисленных компонента:
В настоящее время на рынке представлены следующие препараты:
Все существующие лосьоны и шампуни против перхоти бывают:
- терапевтическими — продаются в аптеке;
- косметическими — продаются в обычных магазинах.
Терапевтические шампуни применяются строго по инструкции, как правило, не менее 1-2 раз в неделю. Косметические шампуни используются ежедневно или через день до тех пор, пока количество перхоти не уменьшится, после этого — 2-3 раза в неделю.
Чтобы действующее средство шампуня успело подействовать и помогло избавиться от перхоти, средство необходимо тщательно втирать в кожу головы, оставляя его минимум на пять минут. Если спустя 2-3 недели использования шампуня перхоть не исчезает, то следует обратиться к дерматологу-трихологу.
Во время лечения важно придерживаться сбалансированной диеты: стараться меньше есть сладкую, жирную пищу; чаще употреблять кисломолочные продукты, а также еду с большим содержанием клетчатки и витаминов. Это позволит нормализовать работу сальных желёз.
Чем снять зуд от перхоти
Избавиться от зуда поможет правильно подобранный шампунь по типу кожи головы. Своевременный и адекватный гигиенический уход за волосами с использованием шампуней, содержащих пиритион цинка, позволяет контролировать появление перхоти и уменьшить зуд.
Лекарства и аптечные средства от перхоти
Препаратов в форме таблеток для уменьшения перхоти не существует. Лечение проводится с помощью специальных шампуней, описанных выше.
Как быстро избавиться от перхоти
Лечение предполагает длительное использование косметических и лечебных средств, поэтому быстро избавиться от перхоти не получится.
Как избавиться от перхоти народными средствами
Методы нетрадиционной медицины не имеют доказанной эффективности, их действие непредсказуемо, поэтому они не могут быть рекомендованы для лечения.
Прогноз. Профилактика
Прогноз благоприятный. При правильно назначенном, адекватном лечении выздоровление наступает в большинстве случаев. Длительность терапии обычно составляет от трёх до шести недель. В дальнейшем можно пользоваться обычными косм етическими шампунями против перхоти. Рецидивы могут возникать при развитии или обострении болезней желудочно-кишечного тракта или других хронических заболеваний кожи [15] .
Полезные советы по уходу за волосами
Людям с жирным типом волос желательно регулярно мыть голову, а лучше — каждый день. Это позволит снизить вероятность возникновения перхоти. Также необходимо как можно реже использовать лаки, спреи, гели и другие средства для волос, так как они усиливают выделение кожного сала.
В рамках профилактики по возможности нужно избегать стрессовых состояний. Они негативно влияют не только на состояние волос и кожного покрова, но и весь организм. Также стоит обратить внимание на свой рацион: употреблять больше продуктов, содержащих цинк, полинасыщенные жиры и витамин B.
С большой осторожностью пациенты с себореей должны относиться к нанесению макияжа и использованию косметических средств. Они повышают чувствительность кожи, тем самым приводя к нарушению образования чешуек рогового слоя кожи [18] [19] [20] .
Читайте также:

