Сухость губ при холецистите
Обновлено: 25.04.2024
Признаки болезни печени. Сигналы организма о нарушении работы печени
Гиппократ считал, что пессимистичный настрой человека и его раздражительность непременно связаны с застоем желчи в печени. И в некоторой степени "отец медицины" был прав. Во время злости и гнева рефлекторно задерживается отток желчи из печени и желчного пузыря. Вероятно, отсюда и корни выражения "желчный человек".
В наше время определять наличие заболеваний печени по настроению человека уже не будет ни один врач, так как существуют более явные признаки, сигнализирующие о проблемах с работой этого жизненного важного органа.
Печень выполняет огромное количество функций, среди которых главные - очищение организма от шлаков, токсинов и излишков гормонов, синтез холестерина и участие в обмене веществ. Поэтому крайне важно своевременно выявить признаки развития заболеваний печени и начать ее лечить, пока болезнь не успела нанести непоправимый вред здоровью. Вот характерные сигналы организма о нарушении работы печени:
- Боль в правом подреберье. Может быть от умеренной до интенсивной (трудно согнуться), отдавать в спину или правое плечо;
- Пожелтение склер глаз и кожи, тремор рук;
- Неприятные ощущения во рту: сухость, появление кисло-горького вкуса, тошнота;
- "Печеночные ладони". Внутренние стороны кистей (иногда подошвы) становятся ярко-красными. При надавливании бледнеют, затем красный цвет восстанавливается;
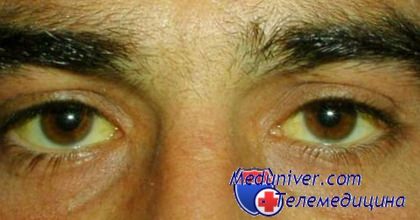
Желтуха при болезни печени - гепатите от воды
- Проблемы со сном. Он становится тревожным, прерывистым, особенно в один-три часа ночи, часто мучает бессонница;
- Язык становится ярко- красного цвета, иногда с фиолетовым оттенком, сухим, отечным, гладким;
- Запах - сладковатый, напоминающий запах свежего мяса или печени, чувствуется при дыхании и от тела больного;
- Постоянная жажда, которая не проходит даже после принятия достаточного количества жидкости;
- Поражение волос и ногтей. У мужчин волосы редеют на голове, у женщин - чаще под мышками и в лобковой области;
- Ногти становятся бледными и тусклыми, на них могут появиться бороздки, белые пятна;
- Пигментация кожи. Пятна обычно появляются на боковой поверхности щек с переходом на шею. Может темнеть кожа в подмышечных впадинах и на руках;
- Головокружение, головная боль, тахикардия;
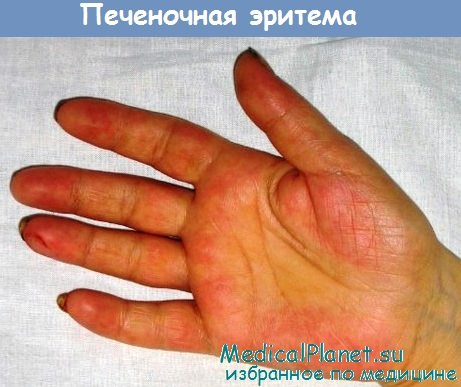
Пальмарная эритема - печеночные ладони
- Нарушение зрения, особенно в вечернее время;
- Появление аллергического дерматита, а также фурункулеза, атрофических полос (стрий) на бедрах, ягодицах, в нижней части живота;
- Кожный зуд. Чаще на отдельных местах туловища, ног и рук. Может сопровождаться сыпью. В основном имеет приступообразный, кратковременный характер;
- Появление натоптышей на мизинцах ног.
- Изменение окраса и запаха кала и мочи. Моча приобретает нездоровый коричневый оттенок, а кал меняется в цвете на светло-жёлтый или зелёный.
Чтобы избежать проблем в работе печени, не злитесь, не раздражайтесь по пустякам. А если обнаружили у себя признаки нарушения, не игнорируйте SOS-сигналы организма - пройдите обследование. Одним из самых опасных заболеваний является рак печени, которому характерно постепенное нарастание симптомов. Среди онкологических заболеваний он находится на 7-м месте по распространённости. Выявить рак печени можно по беспричинному резкому похудению и чувству тяжести под правым подреберьем. Мучают тупые боли в этой области, изжога и жажда.
При обнаружении первых симптомов неполадок в работе печени нужно, прежде всего, пересмотреть свой рацион. Исключить из рациона жирное мясо, консервы, копчености, острые блюда, алкоголь, наваристые бульоны. А также острые пряности и овощи: горчицу, хрен, чеснок, редис, поскольку они вызывают раздражение стенок желчного пузыря и, как следствие, спазмы.
Есть больше фруктов, особенно полезны для печени авокадо, свежие и запеченные яблоки, сырая и вареная свекла, зелень и мед. Пить свежевыжатые соки. Самая полезная для печени пряность - куркума. Добавляйте его по щепотке в каждое блюдо. Это поможет облегчить пищеварение, снизить уровень холестерина в крови, защитить от воздействия на печень токсичных веществ. Откажитесь от употребления сладостей, сахар тоже разрушает печень.
Для очищения печени от токсинов каждый день по утрам пейте на голодный желудок стакан теплой воды с добавлением 2 столовых ложек лимонного сока.
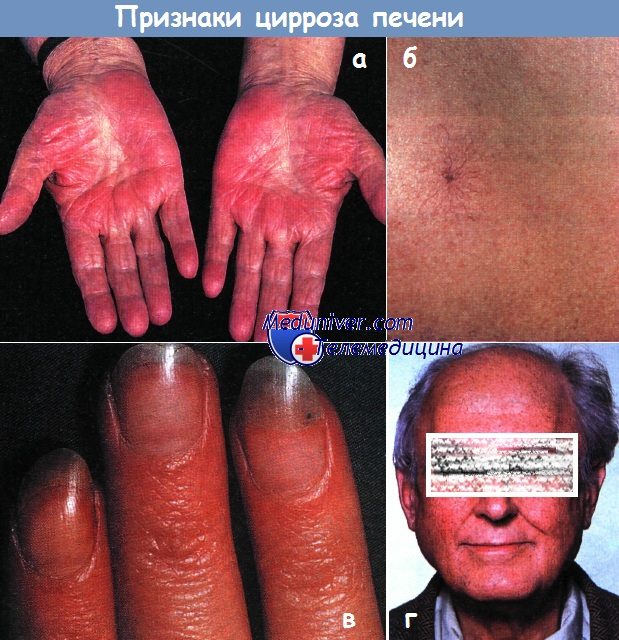
а - Пальмарная эритема («печеночные ладони»).
Выраженное покраснение кожи в области тенара, гипотенара и пальцев, в центре ладони кожа нормального цвета.
б - Типичная сосудистая звездочка с расширенной артериолой в центре и отходящими от нее радиально веточками.
в - Ногти больного хроническим активным гепатитом аутоиммунной этиологии в фазе декомпенсации, с хорошим ответом на применение глюкокортикоидов.
Учитывая неизмененные у основания ногти, при дальнейшем адекватном лечении возможно восстановление белоксинтетической функции.
г - Увеличение околоушных желез и телеангиэктазии на коже лица у больного алкоголизмом.
Холецистит – воспалительный процесс в желчном пузыре, частое осложнение желчнокаменной болезни. Воспаление вызывает нарушение функционирования желчевыделительной системы, и как следствие – застой желчи. Заболевание выявляется в 10 -12% всех патологий пищеварительной системы. Им страдают, как правило, женщины старше 40-а лет. Диагностирует и назначает лечение холецистита – врач гастроэнтеролог.
Холецистит: особенности
Когда отток желчи затруднен, в полости желчного пузыря возникает ее застой. Скопившаяся желчь неблагоприятно действует на эпителий: нарушается барьерная функция, и микроорганизмы, среди которых есть и патогенные, свободно проникают внутрь. Их бесконтрольное размножение и продуцирование токсинов повышает количество гистаминов. Прогрессирующее воспаление вызывает отек и боль. Так как на воспаленном участке активизируются лейкоциты, в эпителии желчного пузыря возникают неблагоприятные процессы: образуются гнойные, и даже некротические очаги. Без лечения воспаление распространяется не только на весь орган, но и на другие близлежащие органы и ткани.
Почему возникает болезнь
Главной причиной считается инфекция и замедление движения желчи. Патогенами служат разные виды кокков, вирусы гепатитов, гельминты, лямблии, иногда – кишечная палочка. Попадая через кровь или лимфу, они вызывают воспаление в нем.
Причины нарушенного оттока:
- наличие камней в желчном пузыре. У взрослых пациентов, страдающих холециститом, в 90% выявляются конкрементов в самой полости и протоках;
- недостаточность эвакуаторной функции – дискинезия;
- новообразования или генетические аномалии в ЖВП. Механически затрудняющие отток: сужение или искривление протоков, образование рубцов и кист;
- проблемы с жировым обменом;
- дисхолия – повышение вязкости желчи, вызванное изменением ее состава;
- дисфункции клапанов желчного пузыря;
- вредные привычки – курение, злоупотребление спиртными напитками. Они вызывают дискинезию и спазмы;
- тонус мускулатуры желчного пузыря может снижаться при проблемах с гормональным фоном.
Факторами, провоцирующими воспаление, являются также аллергические реакции, а также хронические стадии эндокринных нарушений и болезней ЖКТ, таких как диабет, гастрит, панкреатит. Например, при панкреатобилиарном рефлексе ферменты из поджелудочной железы забрасываются в полость, в результате развивается холецистит (так называемый, ферментативный)
Симптомы болезни, как правило, проявляются при больших психологических нагрузках, грубых нарушениях питания, гиподинамии.
В крупных городах заболевание диагностируется во все более молодом возрасте, это связано с нездоровыми привычками горожан и частыми стрессами у лиц трудоспособного возраста.
Виды и симптомы холецистита
Существует несколько типов холецистита, различающихся проявлениями, но существует и целый ряд общих признаков этого заболевания:
- боль, концентрирующаяся под ребрами справа, бывает острой или ноющей;
- диспепсия с тошнотой, рвотой, отрыжкой, метеоризмом. Отмечаются чередование поносов и запоров, и белый налет на языке;
- признаки воспаления и интоксикация. Температура повышается от 37,2 до 39 градусов, беспокоит озноб, повышенное потоотделение;
- аллергические проявления зуд и высыпания на коже. Этот симптом характерен для холецистита, вызванного паразитами;
- астения в виде подавленности, раздражительности, общей слабости, нарушений сна;
- появление желтухи. Желтеет кожа, слизистые, склеры глаз.
Степень проявления симптомов зависит от вида и стадии болезни.
Классификация холецистита
По активности проявления холецистит может быть:
- острый – с ярким течением и выраженной симптоматикой; характерна высокая интоксикация с приступообразным болевым синдромом;
- хронический – вялотекущий, с мягким проявлением симптомов (температура может отсутствовать, боль легкая, ноющая, тошнота не выражена, рвоты нет).
По наличию конкрементов:
- калькулезный – с камнями в полости желчного пузыря; встречается в 90% случаев заболевания; часто провоцирует обострения с желтушным синдромом, коликами, интоксикацией;
- некалькулезный – бескаменный холецистит; объединяет примерно 10% случаев; характерен в основном для молодежи.
По проявлению патологического процесса:
- катаральный – легкое течение с благоприятным прогнозом;
- флегмонозный и гнойный – острый воспалительный процесс с высоким риском осложнений;
- гангренозный – выраженные деструктивные изменения с некрозом тканей;
- смешанный.
Клиническая картина схожа с другими серьезными патологиями. Из этого следует, что попытки самостоятельной диагностики и лечения – чрезвычайно опасны и категорически не рекомендуются.
Осложнения болезни
- холангит – воспаление желчных протоков;
- дуоденит – воспаление двенадцатиперстной кишки;
- реактивный гепатит;
- эмпиема желчного пузыря – скопление гноя в полости органа;
- лимфаденит – воспаление прилегающих лимфоузлов;
- разрыв пузыря;
- появление свищей и гангренозных участков;
- перитонит — воспаление брюшины.
Как диагностируется холецистит
В обследование входит осмотр, затем собирается подробный анамнез, после чего врач выносит предварительный диагноз и назначает лабораторные анализы и инструментальные обследования для более подробной и точной картины.
- ОАМ;
- ОАК, по нему можно выявить воспаление: его показывает число нейтрофилов, лейкоцитов, а также СОЭ;
- биохимия крови. Выясняется уровень АСТ, АЛТ, и других показателей;
- биохимия желчи;
- бакпосев. Анализ дает возможность определить вид инфекционного возбудителя;
- исследование желчи под микроскопом. Выясняется присутствие микролитов, билирубина и холестерина в кристаллической форме, эпителиальных клеток, слизи.
Такие анализы как липидограмма, тестирование уровня амилазы, анализ на сахар, назначаются для того, чтобы выявить сопутствующие болезни: нарушения жирового обмена, панкреатит, диабет.
Также необходим ИФА, он показывает наличие антител к паразитам; копрограмма.
Инструментальные исследования нужны для уточнения диагноза, и в качестве дополнения к анализам.
-
. С его помощью можно определить точные размеры желчного пузыря, вероятные деформации, выявить конкременты в его полости и в протоках.
- ЭКГ. Используется для того, чтобы дифференцировать с сердечными патологиями.
- Гастроскопия. ЭКДС позволяет исключить проблемы в верхних участках ЖКТ;
- Рентгеновское и радиоизотопное исследование способны обнаружить камни малых размеров, а также незначительные нарушения в структуре.
- Томография (КТ или МРТ с контрастированием) позволяют проанализировать состояние тканей.
- Панкреатохолангиография дает возможность проанализировать функциональное состояние поджелудочной железы.
Забор желчи и других субстанций выполняется с помощью дуоденального зондирования.
Список методик инструментальных исследований может варьироваться и увеличиваться. Если болезнь протекает в тяжелой форме, неинвазивные методики дополняются лапароскопией. Она дает максимально точную картину.
Лечение холецистита в Первой клинике на Беломорской
Основные направления терапии:
- Устранение симптомов, или их значительное ослабление.
- Воздействие на основную причину болезни.
- Восстановление поврежденного органа
- Изменение образа жизни для исключения рецидивов.
Лечение включает в себя медикаментозную терапию. Физиотерапевтические процедуры, диету, хирургические манипуляции.
Важно! В первые несколько дней заболевания острой формой назначается голодание в сочетании с внутривенным питанием. Щадящее голодание помогает разгрузить пострадавшие органы.
Какие лекарственные препараты могут быть назначены:
- антибактериальные;
- спазмолитики;
- НПВС, снимающие воспаление;
- обезболивающие;
- ферменты;
- пробиотики, пребиотики, желчегонные;
- прокинетики, восстанавливающие нормальную эвакуаторную функцию органа.
Лекарства назначаются комплексно, в соответствии с состоянием больного. Если болезнь приняла хроническую форму, антибактериальные препараты назначаются в фазе обострения.
Физиотерапевтические процедуры назначаются по окончании острой стадии и в том случае, если отсутствуют конкременты. Чаще всего применяют:
- УВЧ;
- терапию микроволнами;
- импульсную терапию;
- ЛФК;
- аппликации озокерита.
В фазе ремиссии назначается санаторно-курортное лечение.
Если в фазе обострения холецистита появляются значительная деструкция или масштабный гнойный процесс, прибегают к хирургической операции.
Чтобы убрать инфицированную микроорганизмами и застойную желчь, выполняется дренирование методом лапароскопии (холецистэктомию). В некоторых случаях желчный пузырь удаляют полностью (холецистэктомия), по показаниям операцию выполняют открытым способом или лапароскопически.
Диета назначается индивидуально для каждого пациента на основе диетического стола №5 (по Певзнеру).
На сухость во рту часто не обращают внимание. Однако неприятные ощущения, особенно в сочетании с другими болезненными симптомами, могут указывать на развитие серьезного заболевания. Постоянная сухость в ротовой полости — весомый повод обратиться к врачу. В «Первой семейной клинике Петербурга» быстро установят причину неприятных ощущений и назначат соответствующее лечение.
Сухость во рту: как проявляется
В сутки у здорового человека вырабатывается 0,5-1,5 л слюны. Сухость во рту — неприятные ощущения, возникающие из-за снижения слюноотделения. В медицинской практике снижение количества суточной слюны до 150 мл и менее называется ксеростомией. Около 12% людей отмечает дискомфорт во рту, не проходящий в течение длительного времени. Среди пожилого населения на сухость во рту жалуются 25% пациентов.
Слюна не только увлажняет слизистую рта, но и участвует в пищеварении, сдерживает рост патогенных бактерий и грибов, защищает зубную эмаль и необходима для правильной речи. Пациенты со сниженным слюноотделением часто отмечают:
- неприятный запах изо рта и металлический привкус,
- ощущение вязкости и затрудненное глотание,
- жажда, трещины и сухость губ,
- дискомфорт во время разговора,
- жжение во рту и кровоточивость десен,
- налёт на языке.
В зависимости от выраженности и длительности проявлений различают несколько стадий развития сухости во рту.
- I степень — слюна вырабатывается в необходимом объеме, сухость возникает после продолжительного разговора, на фоне переутомления (например, после бессонной ночи) или после употребления на ночь тяжелой пищи. Человек ощущает вязкость и «синдром горящего рта» (жжение и зудящие ощущения), которые проходят после употребления стакана воды.
- II степень — количество слюны снижено, сухую пищу трудно глотать. Дискомфорт усиливается после непродолжительного разговора, пациент испытывает постоянную жажду.
- III степень — функция слюноотделения заметно снижена. Пациент жалуется на боль при проглатывании пищи и проблемы с речью. Слизистая сухая, язык обложен плотным налетом. Появляются язвочки во рту, корки и кровоточащие трещины на губах. Голос становится осиплым. Постоянно хочется пить, но употребление воды не приносит облегчения.
Диагностика




Консультация терапевта/врача общей практики на дому (в пределах г. Санкт-Петербурга) для пациента с подтвержденным COVID-19
Врачи
Выражаю благодарность Антоневич М.Е. за профессионализм и чуткое отношение к пациентам! Побольше бы таких врачей! Спасибо Вам огромное!
Мне повезло попасть на приём к Алине Юрьевне. Она невероятно чуткий и понимающий врач. Внимательно выслушает, расспросит, осмотрит и назначит то, что действительно нужно. И обращается всегда по имени, что особенно приятно. Записываюсь теперь только к ней. Это очень важно, когда человек с душой подходит к своему делу, а не работает для галочки. Алина Юрьевна, здоровья Вам и процветания!
Мне понравилось. Я получила ответы на свои вопросы и уже чувствую себя лучше. Доктор сначала меня выслушала, потом задала вопросы. Посмотрела меня, пощупала. Затем поговорила, написала рекомендации. Я порекомендовала бы этого специалиста.
От чего бывает сухость во рту: банальные причины
Нередко недостаточное слюноотделение вызвано обстоятельствами, связанными с образом жизни.
- Элементарное обезвоживание летом — сухость во рту сопровождается повышенной потливостью, головокружением и головной болью.
- Нагрузка на голосовые связки — при длительном разговоре и пении слизистая рта пересыхает, появляется жжение и першение в горле.
- Вдыхание сухого воздуха — кондиционеры и отопительные приборы снижают влажность воздуха в помещениях, провоцируя сухость во рту.
- Стресс — волнения вызывают спазм гладкой мускулатуры, в том числе протоков слюнных желез, человек ощущает внезапно нахлынувший жар, комок в горле и подташнивание.
- Приём некоторых лекарственных препаратов — сухость во рту и неприятный привкус являются побочным эффектом антибиотиков (коричневый налет на языке), антидепрессантов и некоторых средств от аллергии (всего более 400 наименований).
Вызванный перечисленными причинами дискомфорт во рту самостоятельно проходит после устранения провоцирующего фактора. Опасения вызывает лишь тепловой удар. При этом сухость во рту сопровождается одышкой, учащенным сердцебиением, повышением температуры до 40ºС, сонливостью вплоть до потери сознания.
Почему возникает сухость во рту: погрешности в питании
Неприятные ощущения во рту часто связаны с тем, что человек ел накануне:
- солёная пища — натрий задерживает жидкость в тканях организма, провоцирует сильную жажду и отеки;
- жирные блюда — шашлык, жареное мясо трудно перевариваются и часто провоцируют сухость во рту;
- недостаточное употребление жидкости — с течением времени признаки обезвоживания нарастают, пациент не может сконцентрироваться и ощущает нарастающую слабость;
- чрезмерное употребление кофе и крепкого чая — кофеин оказывает мочегонный эффект, резко увеличивая количество мочи на 50%;
- выпитый накануне алкоголь — после праздничного застолья развивается обезвоживание, утром человек испытывает жажду, неприятный привкус во рту и сухость;
- перец и другие пряности — острая пища раздражает рецепторы во рту, вызывая жжение и желание выпить воды.
У пациентов с заболеваниями ЖКТ пищевые излишества усиливают неприятные ощущения в ротовой полости. Если после нарушения диеты вас беспокоит неприятный запах изо рта и постоянная сухость слизистой, необходимо записаться на приём к гастроэнтерологу.
Ксеростомия как симптом стоматологических заболеваний
Сухость во рту нередко спровоцирована инфекционным поражением слюнных желез или пародонтитом. Пациент жалуется на чувствительность к холодной или горячей пище, жжение слизистой, кровоточивость десен и гнилостный запах изо рта. В тяжелых случаях на деснах появляются язвочки, формируются свищи, увеличиваются подчелюстные лимфоузлы, зубы шатаются.
Другая стоматологическая причина возникновения неприятных ощущений во рту — неправильно установленные зубные протезы, которые травмируют слизистую и вызывают болезненность. Невозможность сомкнуть зубы провоцирует сухость во рту. Без коррекции развивается стоматит, пациент не может нормально пережевывать пищу, что влечет за собой проблемы с ЖКТ.
Кратковременную сухость во рту могут спровоцировать обезболивающие, которые пациент принимает для снятия зубной боли. Иногда жжение слизистой вызывает некачественное отбеливания зубов или аллергическая реакция на анестетик. Если дискомфорт возник после лечения зубов, незамедлительно обратитесь к стоматологу.
С какими заболеваниями связана сухость во рту
Ощущение сухости во рту часто развивается на фоне серьезных патологий.
Воспалительные заболевания ЖКТ
При гастрите, эзофагите, язве желудка, синдроме раздраженного кишечника язык обложен плотным белым или сероватым налетом, неприятный запах изо рта не исчезает даже после чистки зубов. Сухость во рту сопровождается характерными симптомами: связанные с приемом пищи боли, урчание и вздутие живота, тошнота, запоры/понос. В кале присутствуют непереваренные фрагменты пищи.
Назначенные врачом препараты, снижающие кислотность (например, Ренни) и спазмолитики (Но-шпа) также могут вызвать резкую сухость во рту. При гепатите и холецистите дискомфорт в полости рта сопровождается привкусом горечи и жёлтым налетом на языке. После лечения у гастроэнтеролога неприятные ощущения проходят.
Кишечные инфекции
Дизентерия, сальмонеллез и другие инфекции ЖКТ сопровождаются неоднократной рвотой и диареей, что приводит к потере жидкости. Сухость во рту указывает на развитие обезвоживания и требует в/в вливаний.
Малое количество выделяемой слюны после употребления грибов или домашних консервов, может указывать на ботулизм. Сухость во рту развивается при аппендиците, кишечной непроходимости. При подозрении на эти заболевания необходимо незамедлительно вызвать скорую помощь.
Болезни органов дыхания
Бактериальные ОРЗ, ангина и вирусные инфекции (ОРВИ, грипп) часто сопровождаются заложенностью носа и насморком. Дыхание через рот высушивает слизистую рта. Для вирусных заболеваний характерны высокая температура тела (до 38ºС и выше), слабость, ломота в теле, сухость во рту. Прозрачные слизистые выделения из носа и сухой кашель появляются на 2-3 день болезни.
ОРЗ начинается с насморка, покраснения горла и незначительного подъёма температуры. При ангине боль в горле усиливается, на отечных нёбных миндалинах появляется белый налет, температура повышается до 40ºС, голос становится осиплым или вовсе пропадает.
Только врач имеет право назначать антибиотики при инфекции верхних дыхательных путей. На вирусы антибактериальные препараты не действуют. Их применение целесообразно только в случае развития осложнений, например, отита или бронхита.
Другие заболевания
Сухость во рту характерна для ряда системных патологий. При этом неприятные ощущения в ротовой полости сопровождаются следующими симптомами:
- диабет — постоянная жажда и чувство голода, учащенное мочеиспускание, ацетоновый запах изо рта, покалывание и онемение конечностей, плохо заживающие раны;
- анемия — головокружение (особенно по утрам), слабость, «мушки» перед глазами, шум в ушах, сухость губ и кожи лица, сонливость и раздражительность;
- тиреотоксикоз, гипотиреоз — бессонница, потеря веса или набор лишних кг, потливость, учащенное сердцебиение, ощущение жара;
- неврозы, депрессия — резкие перепады настроения, панические атаки, усталость, апатия, суицидальные мысли;
- болезнь Паркинсона — монотонная речь, бедная мимика, замедленные движения, дрожание головы, нарастающие нарушения координации;
- онкология (включая опухоли полости рта), курсы лучевой и химиотерапии — сухость во рту сопровождается потерей веса, рвотой, общей слабостью и увеличением лимфоузлов;
- ВИЧ — вирус иммунодефицита провоцирует рецидивирующий стоматит, герпес, увеличение лимфоузлов и боль в горле.
Если сухость во рту беспокоит на фоне ухудшения общего состояния, следует обратиться к семейному врачу или терапевту. Доктор назначит соответствующие анализы и при необходимости направит к узким специалистам.
Что означает сухость во рту у женщин
Ощущение сухости во рту у женщин часто связано с недостатком витамина В1 во время беременности и в период кормления грудью, при соблюдении строгой диеты и из-за сильных нервных перегрузок. Пациентки ощущают слабость, онемение рук/ног, раздражительность, боли за грудиной и в животе. Недостаток других витаминов и минеральных веществ снижает всасываемость тиамина.
Дискомфорт в ротовой полости и жжение слизистой вызывают:
- недостаточное употребление жидкости,
- агрессивное отбеливание зубов в домашних условиях,
- употребление слабительных и мочегонных средств с целью похудения,
- длительное голодание и булимия с намеренной провокацией рвоты,
- гормональные изменения при климаксе.
Женщины чаще мужчин страдают анемией и более подвержены неврозам, поэтому сухость во рту у них встречается чаще и нередко является причиной пробуждения среди ночи. Неприятный дискомфорт и жажда во время беременности может указывать на гипотиреоз. Данное заболевание негативно отражается на развитии плода, поэтому будущей маме следует уведомить гинеколога о малейших изменениях в своем состоянии.
О чем говорит сухость во рту у мужчин
Мужчины обычно не придают значения такой «пустяковой» проблеме, как сухость во рту. К тому же они привыкли молча переживать стресс, часто заглушая неприятности большим количеством выкуренных сигарет. Эта особенность поведения также часто является причиной сухости во рту. При этом вредная привычка значительно повышает риск развития рака губы и слюнных желез.
К наиболее частым провоцирующим факторам относятся:
- храп, апноэ во сне — человек не высыпается при достаточной продолжительности сна, утром чувствует сухость и жжение во рту;
- злоупотребление наркотиками, алкоголизм — помимо постоянной сухости во рту, длительная зависимость вызывает необратимые изменения в печени (цирроз) и нарушают работу нервной системы.
Невнимательное отношение к собственному организму чревато развитием серьёзных заболеваний. Сухость во рту может быть первым сигналом для обращения за медицинской помощью.
Сухость во рту у детей: когда необходимо обратиться к врачу
Ощущение сухости в ротовой полости у детей часто связано с некоторыми привычками. Например, дети часто пьют сладкую газировку, но спустя несколько минут после её употребления жажда возрастает. Из-за привычки постоянно жевать жвачку со временем меняется состав слюны и появляется сухость во рту. Однако есть более серьезные причины возникновения ксеростомии у детей:
- дыхание ртом при открытом прикусе и полипах в носу,
- недостаток витаминов А и группы В,
- психологические проблемы в подростковом возрасте,
- лимфома Ходжкина (40% всех детских лимфом),
- эпидемический паротит (свинка),
- пребывание на солнце с непокрытой головой и тепловой удар,
- обезвоживание при неоднократном поносе/рвоте,
- нераспознанный диабет,
- затрудненное дыхание при искривлении носовой перегородки,
- анемия на фоне неполноценного питания и в период полового созревания у девушек,
- муковисцидоз (наследственный кистозный фиброз),
- ношение брекетов.
Основной причиной жалоб ребенка на сухость и жжение во рту являются острые респираторные инфекции. При этом простуда у детей часто протекает на фоне высокой температуры (от 37,5ºС), а сухость во рту вызвана нарушением носового дыхания (заложенность носа, насморк). Температура 39ºС и выше у маленьких детей приводит к быстрому развитию обезвоживания, судорогам и нарушению сознания. При высокой температуре у ребенка необходимо вызвать бригаду неотложной помощи.
При частых жалобах ребенка на ощущение сухости во рту на фоне отсутствия других болезненных симптомов, необходимо посетить педиатра. Недостаточное выделение слюны в детском возрасте чревато образованием зубного камня, кариесом и ранней потерей молочных зубов.
Ощущение сухости во рту у пожилых людей
Пациенты преклонного возраста часто жалуются на сухость во рту, не догадываясь об истинной причине дискомфорта:
- приём гипотензивных таблеток, особенно с мочегонным компонентом гидрохлотиазидоом — сухость во рту частый побочных эффект препаратов данной группы;
- употребление успокаивающих средств — например, Корвалола (в составе фенобарбитал, вызывающий привыкание и сухость во рту);
- повышение сахара в крови и камни в слюнных железах при диабете — по ночам пациент встает опорожнить мочевой пузырь, отмечает жажду и сухость во рту;
- зубные протезы — вызывают дискомфорт, а при их неправильной гигиене нередко развивается стоматит;
- регулярное употребление слабительных средств — для борьбы со стойкими запорами пожилые пациенты часто употребляют сильные слабительные (например, Пурген);
- элементарная забывчивость — престарелые люди пьют мало воды.
Помимо перечисленных причин, с возрастом накапливается список хронических заболеваний (патология ЖКТ, хроническая обструктивная болезнь легких и т. д.), которые лишь усугубляют состояние пациентов в преклонном возрасте. Важно как можно раньше выявить причину нарушения, чтобы исключить опасные для жизни патологии.
Сухость во рту при коронавирусе
Последние исследования показали, что вирус не только проникает через носоглотку, но и поражает в том числе и клетки рта. Коронавирус обнаруживается в слюне даже у пациентов, переносящих инфекцию без симптомов. Причем в организм человека он проникает именно через клетки слюнных желез. Самые ранние и порой единственные симптомы заражения COVID-19: пропало обоняние, появилась сильная сухость во рту, на коже конечностей («ковидные пальцы»), слизистой рта и языке образовались белые волдыри (энантемы фиксируют у 20-30% больных), беспокоит жжение и боли при жевании. Повышение температуры, боли в горле и диарея, как правило, развиваются на 2-й день после появления сыпи на коже и слизистых.
Обнаружение первых признаков инфицирования коронавирусом и своевременное лечение поможет максимально снизить риск тяжелых осложнений и предотвратит распространение инфекции среди окружающих вас людей. Тест на COVID-19 вы можете сдать на дому. Специалисты «Первой семейной клиники Петербурга» возьмут у вас мазок из носо- и ротоглотки и отправят в лабораторию, аккредитованную Роспотребнадзором. Результаты исследования готовы через 2-3 дня. Точность ПЦР-теста составляет более 98%.
Диагностика
Необходимые анализы врач назначает только после тщательного сбора анамнеза (как давно появилась сухость во рту, сопутствующие симптомы и заболевания, особенности питания) и осмотра ротовой полости.
Список рекомендуемых исследований:
- общий анализ крови/мочи,
- ПЦР-тест на Ковид-19,
- биохимия крови,
- серологический анализ,
- определение уровня гормонов щитовидной железы,
- УЗИ, рентген, КТ.
Некоторым пациентам требуется консультация узких специалистов: гастроэнтеролога, гинеколога, эндокринолога, стоматолога. Чтобы попасть к доктору без долгого ожидания в очереди, запишитесь на приём в «Первую семейную клинику Петербурга» на сайте в удобное для вас время.
Как лечить сухость во рту
Единственный способ избавиться от ощущения сухости во рту — выявить и устранить причину нарушения. В зависимости от диагноза врач назначит лекарственную терапию. Не рекомендуем заниматься самолечением. Под этим, на первый взгляд, безобидным симптомом может скрываться тяжелое заболевание.
Что помогает от сухости во рту
- Обильное питьё в течение дня.
- Исключите кофе, сладкие напитки и чай.
- Не употребляйте острые блюда, соления и сладости.
- Добавьте в рацион фрукты и свежие овощи.
- Откажитесь от курения и алкоголя.
- Для стимуляции слюноотделения допустимо жевать жвачку без сахара.
- Дома используйте увлажнитель воздуха. Зимой откройте форточку.
- Для уничтожения микробов полощите рот бесспиртовым ополаскивателем.
- Воспользуйтесь спреем, увлажняющим слизистую рта.
Данные меры помогут уменьшить сухость во рту, но не заменят назначенного врачом лечения. Обратитесь в «Первую семейную клинику Петербурга». Опытный врач выяснит причину недомогания и назначит эффективное лечение.
Воспаление желчного пузыря называется холециститом. Оно бывает хроническим или острым и в 90% случаев сопровождается образованием желчных камней — холелитиазом, холедохолитиазом. Это калькулезный холецистит.


Если камней в желчном пузыре нет, а воспаление есть, это некалькулезный холецистит. На него приходится не более 10% случаев заболевания.
Калькулезный острый холецистит требует хирургического лечения — удаления желчного пузыря. Такие операции называются холецистэктомией.
По частоте проведения во всем мире операции холецистэктомии немногим уступают удалению аппендикса, занимая второе место в современной хирургической практике.
Вв международной клинике Медика24 хирургическое лечение калькулезного острого холецистита чаще всего выполняется щадящим, лапароскопическим способом.
Хирурги нашей клиники имеют большой опыт лечения этого заболевания. Операционная международной клиники Медика24 оснащена самым современным оборудованием, а наличие мощной, высокотехнологичной диагностической базы позволяет выполнить весь комплекс дооперационных обследований.
В результате холецистэктомии устраняется очаг воспаления, предотвращаются осложнения (в том числе жизнеугрожающие), исключается повторный холедохолитиаз.
Что такое желчь?
Желчный пузырь — это небольшой мешочек объемом 40 — 70 мл, в который поступает желчь. Здесь она накапливается, концентрируется, дозревает. Отсюда она поступает в кишку, чтобы переваривать пищу.
Желчь производится печенью. Это щелочная жидкость, которая необходима для расщепления жиров.
Процесс расщепления и усвоения жиров происходит в кишке. Сюда поступают желчь и панкреатический сок, производимый поджелудочной железой. Смешиваясь, они образуют среду, необходимую для пищеварения.
Жиры — это главный источник энергии, который по концентрации калорий в разы превышает белковую и углеводную пищу. Кроме того, это поставщик важных жирорастворимых витаминов A, D, K, E.
Калькулезный острый холецистит нарушает поступление желчи в кишку, этого возникают симптомы авитаминоза.
Почему возникают желчные камни?
Желчь — это не просто щелочь для растворения жиров. Она содержит холестерин, билирубин (токсичный продукт обмена веществ), кальций.
Причиной застоя желчи могут быть дискинезия желчевыводящих путей, сдавление или обтурация (закупорка) общего желчного протока (холедоха) опухолью, вялость мышечных стенок желчного пузыря.
При застое желчи из нее начинает выпадать осадок, который постепенно собирается в твердые конкременты — камни. В подавляющем большинстве случаев это холестериновые камни. Они имеют гладкую поверхность, округлую форму и могут достигать больших, даже гигантских размеров.
Значительно реже образуются билирубиновые, кальциевые или смешанные конкременты. В отличие от холестериновых камней, они имеют острые грани, неровную форму и малые размеры. Такие конкременты сильнее травмируют слизистую оболочку желчного пузыря, что приводит к ее воспалению.
Камни накапливаются на дне желчного пузыря. В результате тряски или по другой причине один из камней может сдвинуться, прийти в движение и закупорить общий желчный проток — холедох. В этом случае развивается механическая желтуха, которую сопровождает воспаление — калькулезный острый холецистит.
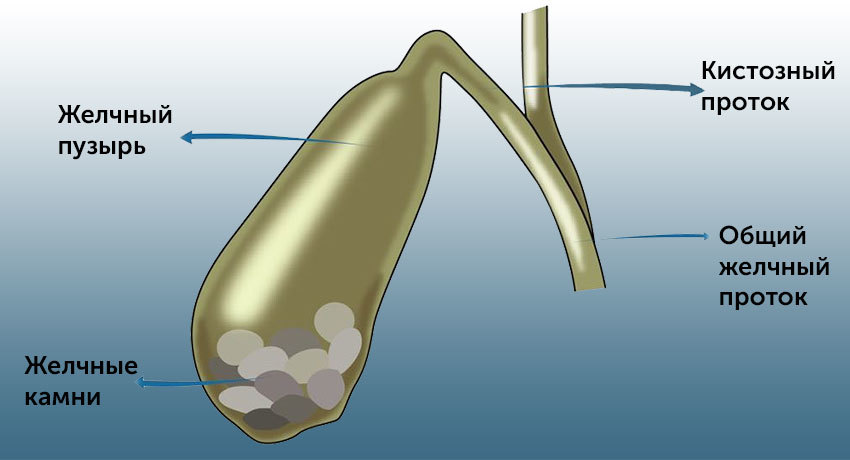
Причины заболевания
- Женский пол. Калькулезный острый холецистит чаще развивается у женщин. Это связано с гормональным фоном, а именно с женскими гормонами — эстрогенами. Эти гормоны защищают стенки сосудов от атеросклероза, но одновременно делают уязвимым желчный пузырь. Избыточный холестерин должен откладываться. И если эстрогены мешают ему отложиться в стенках сосудов, этот процесс происходит в просвете желчного пузыря.
- Неправильное питание. Одним из главных факторов образования желчных камней и развития калькулезного холецистита служит повышенный уровень холестерина неправильного питания (обычно на фоне избыточного веса).
- Пожилой возраст. Еще один фактор риска — возраст. Заболеваемость желчекаменной болезнью и калькулезным холециститом имеет возрастную зависимость. После 60 лет холелитиазом в той или иной степени страдает до 70% всех людей. Далеко не во всех случаях холедохолитиаз приводит к воспалению желчного пузыря. Тем не менее, возрастной фактор играет в развитии заболевания существенную роль.
Развитие калькулезного холецистита бывает спровоцировано длительным приемом гормональных препаратов, циррозом печени, сахарным диабетом. Существенную роль играет наследственный фактор (семейный анамнез).
По какой бы причине ни возник застой желчи, это создает условия для развития инфекции. Обычно это бактериальная микрофлора — кишечная, синегнойная палочки или стафилококки, которые поступают в желчный пузырь лимфогенным, гематогенным путем или напрямую из печени, кишки. Эти бактерии вызывают развитие воспаления.
Общие симптомы
Характерный симптом, который указывает на острый холецистит — желчная, или печеночная колика. Это приступ боли в правом подреберье, которая может отдавать под правую лопатку, в правую руку.
Боль усиливается в течение нескольких часов, становится нестерпимой, сопровождается тошнотой, рвотой, которая не приносит облегчения, обильным потоотделением, мышечным напряжением живота, общей слабостью, пожелтением кожи и склер глаз (механической желтухой).
Желчная колика чаще всего возникает после обильной, жирной пищи, сопровождаемой алкоголем, перед утренним пробуждением или во время него.
Дополнительные симптомы, указывающий на острый холецистит:
- высокая температура,
- сухость, горький привкус во рту,
- озноб,
- сухость языка, появление на нем коричневого налета.
Неосложненная форма заболевания это — катаральный калькулезный острый холецистит.
Осложнения
Острый холецистит может быстро привести к развитию жизнеугрожающих осложнений — некрозу пузырной стенки, образованию свища, перфорации, излиянию желчного содержимого в брюшную полость с развитием обширного перитонита.
Вот почему при подозрении на калькулезный острый холецистит, человек нуждается в оказании немедленной медицинской помощи.
Отделение реанимации и интенсивной терапии международной клиники Медика24 осуществляет срочную госпитализацию и оказание экстренной помощи таким больным.
Врачи нашей клиники имеют большой опыт проведения неотложных мероприятий, диагностики и лечения острого калькулезного холецистита в условиях стационара.
С патологией желчевыводящих путей современной медицине приходится сталкиваться довольно часто. И число таких заболеваний продолжает расти. Сегодня мы поговорим о холецистите: что это за заболевание, каковы его симптомы, причины появления, как его выявляют и лечат.
На наши вопросы отвечает врач-гастроэнтеролог «Клиника Эксперт» Пермь Николай Борисович Патрушев.
— Николай Борисович, есть данные, что сегодня холециститом страдает 10-20 % взрослого населения, и отмечается тенденция к дальнейшему росту этой патологии. Расскажите, пожалуйста, что она собой представляет?
— Если одной фразой, то холецистит – это воспаление желчного пузыря. Патология желчевыводящих путей остается актуальной проблемой для сегодняшней медицины. Да, тенденция к росту заболеваемости есть. Более того: по прогнозам учёных число заболеваний пищеварительной системы (куда относится и патология желчевыводящих путей) в ближайшие 15-20 лет вырастет в мире на 30-50 %.
— Какие виды холецистита известны современной медицине?
— Их два: острый и хронический холецистит. Первый развивается быстро, на фоне полного благополучия. Появляется болевой синдром в животе, боль локализуется в правом подреберье. Может появиться тошнота, рвота, может повыситься температура. Как правило, острый холецистит наиболее часто является проявлением желчнокаменной болезни. Такие больные госпитализируются по линии скорой помощи в хирургический стационар.
Хронический холецистит изначально развивается как самостоятельный процесс, исподволь, незаметно. Зачастую диагноз «холецистит» пациенту ставят при обследовании по поводу совершенно других заболеваний.
Надо учитывать и то, что болезням желчного пузыря и желчевыводящих путей свойственно разнообразие клинических проявлений, длительность течения, затяжные обострения – это обуславливает частую обращаемость за медицинской помощью, делает эти недуги социальной проблемой.
— Каковы причины холецистита? Из-за чего он возникает?
— В развитии этой патологии участвуют различные факторы. На первое место я бы поставил нарушение сократительной функции желчного пузыря. Это приводит к застою желчи, замедлению её эвакуации из желчного пузыря. Чаще всего на сократительную функцию желчного пузыря влияют психоэмоциональные перегрузки, невротические реакции и длительные стрессовые ситуации, гиподинамия.
Имеет значение и инфекционный фактор. Инфекционные агенты проникают в желчный пузырь из хронических очагов воспаления в организме – например, при болезнях ЛОР-органов, желудка, двенадцатиперстной кишки, из других отделов кишечной трубки.
Вносят свою лепту в развитие холецистита и глистные инвазии – скажем, описторхоз. К воспалению желчного пузыря может приводить и перенесённый гепатит А (болезнь Боткина).
Также это заболевание могут спровоцировать забросы сока поджелудочной железы в полость желчного пузыря – возникает так называемый химический ожог слизистой желчного пузыря, что может привести к его воспалению.
Читайте материалы по теме:
— Расскажите, пожалуйста, о признаках холецистита. Как он проявляется?
— Холецистит может протекать с разной степенью тяжести. От этого, а также от стадии заболевания, будут зависеть симптомы. В первую очередь, патология проявляется болевым синдромом. Возникают эти боли за счёт спазма желчного пузыря или за счёт его растяжения.
Боль появляется в правом подреберье, как правило, через 40 минут – 1,5 часа после погрешности в диете (например, при употреблении острой, жирной пищи, жареных блюд, переедании). Боль ощущается примерно полчаса и при лёгкой форме проходит самостоятельно. При тяжёлых формах боли носят более интенсивный и длительный характер.
Ещё боль может провоцироваться длительным пребыванием человека в положении сидя – за рулём автомобиля, за компьютером. Из правого подреберья такие боли могут отдавать вверх – в правое плечо, шею, правую лопатку.
Кроме болевого синдрома, пациента могут беспокоить так называемые диспепсические расстройства: отрыжка, тошнота, металлический привкус во рту, иногда рвота (если она возникает неоднократно, в ней может появиться желчь). Могут наблюдаться вздутие живота, чередование запоров и поносов.
Также холецистит может сопровождаться раздражительностью, бессонницей, снижением работоспособности.
Чем тяжелее форма холецистита, тем ярче и длительнее будут выражены перечисленные симптомы.
— А бывает бессимптомный холецистит? То есть человека ничего не беспокоит, и болезнь выявляется только при проведении каких-либо диагностических исследований – например, в рамках профилактического обследования
— Да, такое бывает. В 50 % случаев холецистит протекает скрыто, бессимптомно. На признаки патологии желчного пузыря до клинических проявлений заболевания могут указывать только данные ультразвукового исследования. Поэтому это исследование надо обязательно включать в программу обследования заболеваний пищеварительной системы.
Кроме того, существуют атипичные клинические формы, которые могут вводить врача в заблуждение, симулируя различные заболевания других органов и систем, например, сердечно-сосудистой, эндокринной и других (так называемые «маски»). А когда начинаем разбираться, выясняется, что речь идёт о патологии именно желчного пузыря. Наиболее известна и изучена так называемая кардиальная маска холецистита (или холецисто-кардиальный синдром): каждый третий-второй больной холециститом может жаловаться на проблемы с сердцем. Это учащённое сердцебиение, одышка, боли в области сердца. Электрокардиограмма у таких больных без каких-либо отклонений.
Холецистит также может протекать под маской патологии щитовидной железы – здесь жалобы пациента будут как при тиреотоксикозе (раздражительность, чрезмерная потливость, то же учащённое сердцебиение, дрожание пальцев рук, повышение температуры тела до значений 37-37,5 градуса). При этом щитовидная железа может оказаться несколько увеличенной, и здесь надо разбираться, вызваны ли симптомы именно её патологией, или проблема всё же в желчном пузыре.
Ещё у холецистита может быть аллергическая маска, и ряд других. Чтобы разобраться в этом, врач должен обладать немалым практическим опытом, правильно выстроить диагностический поиск.
— Давайте поговорим о диагностике холецистита. Что в неё входит? Как доктор может обнаружить эту патологию?
— Сегодня самый доступный и распространённый метод диагностики холецистита – это УЗИ брюшной полости. Ультразвуковая диагностика позволяет оценить состояние стенок желчного пузыря: если они утолщены более чем на 4 мм, это уже явный признак холецистита, если меньше – возможно, патология только в начале развития. Врач оценивает также сократительную способность желчного пузыря.
УЗИ поможет выявить и камни в желчном пузыре. Если они обнаружены и также имеется холецистит, то говорят о каменном (калькулёзном) холецистите.
Записаться на УЗИ органов брюшной полости можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Есть и другие методы исследования. Например, зондирование двенадцатиперстной кишки (дуоденальное зондирование). Оно позволяет оценить биохимический состав желчи, посеять её на наличие инфекции и выявить микробы, которые вызывают воспаление в желчном пузыре.
— Чем могут помочь врачи пациенту с этим недугом? Как лечат холецистит?
— Помочь мы можем только после того, когда в ходе полноценного обследования максимально полно выясним все причины, которые привели к появлению у пациента холецистита. Программа лечения строится следующим образом. На первом месте – лечебное питание. Прежде всего, это дробный приём пищи, пять-шесть раз в день. Желчный пузырь «любит», чтобы пищу мы принимали в одни и те же часы: этим мы его тренируем и предупреждаем застой желчи в нём. Важно, чтобы пища была не в горячем или холодном виде, а в тёплом.
Подбор лекарственных препаратов осуществляется с учётом функции желчного пузыря, в частности, его сократительной способности. Если функция повышена, если присутствуют резкие спастические боли, рекомендуются препараты спазмолитического действия. Когда при нормальной сократительной функции органа мы находим признаки вязкой, застойной желчи, используются средства с желчегонным действием.
Если исследования показывают плохую сократимость пузыря, тогда в программу лечения включаются препараты, стимулирующие его функцию, помогающие ему работать правильно.
В определённых случаях используются противопаразитарные, антибактериальные, противовоспалительные средства. Всё это решает доктор, в зависимости от результатов исследования.
Не будем забывать и о других методах лечения холецистита – о том же санаторно-курортном. Хроническим больным надо хотя бы года три-четыре подряд ездить на курорты – как раньше говорили, «на воды». Это очень полезно. Но ехать туда надо со всеми медицинскими документами, тогда пациенту там правильно подберут диету, режим приемы воды (её тип, количество и температурный режим).
— Что можно есть при холецистите, а что нельзя?
— Белков, жиров и углеводов должно быть ровно столько, сколько необходимо для нормального функционирования организма. В рацион следует включать нежирные сорта мяса (говядина, крольчатина), рыбу (лучше отварную или приготовленную на пару), обезжиренный творог, пшеничные отруби. Среди круп предпочтение отдаётся овсяной и гречневой.
Не будем забывать о свежих овощах и фруктах (лучше пусть это будут дыня, тыква, арбуз, морковь, яблоки).
Исключаются жирные, жареные блюда, копчёности, маринады, соленья, спиртные напитки, включая пиво. В этот же список включаем газированные напитки, острые приправы и яичные желтки (последние – на период обострения).
Не помешают разгрузочные дни (1-3 в неделю): это могут быть рисово-компотные, творожные, арбузные дни. Кроме того, рекомендуется обильное питьё.
— Как предотвратить развитие холецистита? Расскажите, пожалуйста, о профилактике
— Наверное, многое понятно уже из вышесказанного. Основная профилактика мало отличается от профилактики многих других заболеваний. Это здоровый образ жизни, рациональное питание – едим часто, не на бегу, пищу пережёвываем тщательно, не спеша.
Согласитесь, казалось бы, простые, прописные истины. Но, поверьте, прежде всего именно они важны в плане профилактики холецистита.
Беседовал Игорь Чичинов
Если вам нужна консультация врача-гастроэнтеролога, записаться на приём можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Редакция рекомендует:
Для справки:
Патрушев Николай Борисович
Врач-гастроэнтеролог, кандидат медицинских наук
Выпускник Пермского государственного института 1988 г.
Первичная специализация по гастроэнтерологии – 1995 г.
С 2005 по 2014 гг. работал в Центральном научно-исследовательском институте гастроэнтерологии (г. Москва). Сначала – врач отделения хронических заболеваний печени, затем заведующий консультативно-диагностическим отделением института.
С 2020 г. – врач-гастроэнтеролог в «Клиника Эксперт» Пермь.
Принимает по адресу: г. Пермь, ул. Монастырская, 42а.
Другие статьи по теме
Боль в животе, тошнота, запоры – наиболее частые симптомы дискинезии желчевыводящих путей. Дискинезия желчевыводящих путей: что скрывается за этим диагнозом?
Такое явление, как отрыжка, обычно не вызывает беспокойство. «Да у кого её. Как не стать драконом? Отрыжка и всё о ней
Это заболевание отличается тем, что трудно диагностируется на первых стадиях. Какими симптомами. Грыжа пищеводного отверстия диафрагмы: что делать, если вам поставили такой диагноз?
Читайте также:

