Сколько лечится герпесный отит
Обновлено: 25.04.2024
Гнойный отит, к сожалению, широко распространен в мире. От этого заболевания страдают люди разнообразных возрастов, социального статуса, уровня достатка. Самое главное, для гнойного отита характерно длительное и сложное лечение, требующее грамотного подхода. По этой причине затягивать с обращением к врачу при остром гнойном отите недопустимо.
Непозволительно самолечение при остром гнойном отите.
Гнойный отит у взрослых может привести к серьезным последствиям, опасным для жизни, здоровья человека.
Если лечение выбрано неправильно или проводится не в должной мере (особенно актуально, когда наблюдается катаральный гнойный отит, пока неоднозначен диагноз), возможно с высокой долей вероятности развитие тугоухости. Если для такого недуга лечение не соответствует стандартам, то наступают и более серьезные последствия. Гнойный отит может вызывать парез лицевого нерва, очаговое скопление гноя в веществе мозга.
Вне зависимости от возраста при малейших признаках гнойного отита необходимо предельно быстро обратиться к опытному, квалифицированному оториноларингологу.
Основная опасность заболевания заключается не только в возможности развития значимых для жизни больного внутричерепных осложнений:
Риногенных и отогенных внутричерепных.
Невропатии лицевого нерва.
Но и формировании прогрессирующей формы тугоухости, а, следовательно, снижении качества жизни пациентов.
Выраженная социальная значимость данных нозологических форм обусловлена не только временной потерей трудоспособности, но и высокой частотой случаев хронизации воспалительного процесса, развитием разнообразных осложнений и последующей стойкой инвалидизацией больного.
Описание болезни
Под гнойным отитом принято понимать заболевание, провоцирующее воспаление эпителий внутреннего, среднего уха. В этом случае гной вытекает во внешнее ухо, что позволяет диагностировать односторонний или двухсторонний гнойный отит.
Важно, гнойный отит уха бессимптомно не протекает. Вывод: прочитав статью, необходимо проанализировать свое самочувствие. Наличие симптомов – повод обратиться к врачу.
Виды
Перед тем как лечить любой гнойный отит, необходимо определить, к какому виду он относится в конкретном случае.
Различают два основных вида гнойного отита:
Особенности заболевания
Болезнь начинает развиваться достаточно быстро при проникновении в среднее и внутреннее ухо патогенных микроорганизмов. Для этого заболевания лечение зависит от стадии острого периода развития болезни. Стадии у взрослых подразделяются на:
Катаральную – начальная, первая стадия, лечение подразумевает прием антибиотиков, терапевтические процедуры (после гнойного отита катарального типа при правильном и адекватном лечении осложнений не бывает);
Вторую стадию, собственно, Гнойную, являющуюся следствием недобросовестного лечения, либо полного отсутствия медицинской помощи (либо попытка залечивания с помощью народных средств и «бабушкиных» рецептов);
В дальнейшем, если для такого заболевания как гнойный отит лечение не соответствует сложившейся ситуации, возможно затухание гнойных выделений, однако очень быстро пропадает слух, буквально за считанные дни (но самое печальное, что при подобном стадии у взрослых лечение уже малоэффективно).
Хронический гнойный средний отит – это хронический воспалительный процесс в области среднего уха. Характеризуется наличием устойчивой перфорации (щель) барабанной перепонки. Постоянным отделением гноя из уха через щель в барабанной перепонке и прогрессирующим снижением слуха.
Хронический гнойный средний отит имеет две формы:
Мезотимпанальная форма - характеризуется изменением строения тканей в основном в слизистой оболочки среднего и нижнего отделов барабанной полости, слуховой трубы.
Эпитимпанальная форма - при которой воспалительный процесс распространяется на костные структуры среднего уха и часто происходит развитие холестеатомы.
Осложнениями хронического гнойного среднего отита являются:
Абсцессы головного мозга.
Парезы лицевого нерва.
Лечение данной патологии – хирургическое (радикальная операция на височной кости).
Лечение хронического гнойного среднего отита крайне сложное, длительное и малоэффективно. По этой причине до такого положения дел ситуацию лучше не доводить.
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Причины
- Staphylococcus aureus,
- Pseudomonas aeruginosa,
- Bacterioides,
- Peptostreptococcus.
- Шейно-лицевой актиномикоз.
- Актиномикоз легких и грудной стенки.
- Брюшной полости.
- Гениталий у женщин.
- Трубогенный. В данном случае микроорганизмы, вызывающие развитие гнойного отита уха, попадают внутрь через слуховую трубу.
- Травматический. При механическом повреждении той же барабанной перепонки патогены легко попадают в среднее ухо, что, естественно, приводит к возникновению гнойного отита у взрослых, лечение которого затруднено необходимостью устранения механической травмы.
- Ретроградный. Принято думать, инфекции из среднего уха переходят в черепную коробку и мозг. Бывают и обратные случаи. Обратное проникновение инфекции приводит к появлению гнойного отита, лечение которого еще более сложное, требующее предельно профессионального подхода.
- Гематогенный отит. Огромное количество самых разных «нежелательных» элементов передается и перемещается в нашем организме через кровь. Некоторые из них могут попадать во внутреннее и среднее ухо, что приводит к развитию гнойного отита.
Как следствие, появление гнойного среднего отита может оказаться весьма неожиданным и даже непредсказуемым. Гной из уха появляется, а причины, на первый взгляд, абсолютно непонятны.
Симптомы
- Уж на ранних стадиях, признаком, является боль в области уха и покраснение кожного покрова.
- Гной из уха, или даже обоих, при отите – однозначный фактор, обязывающий обратиться к врачу.
- Гнойный отит, будучи инфекционным заболеванием, неминуемо приводит к повышению температуры тела.
- Признаки гнойного отита – постоянные шумы и звон в ухе.
Чехонина Элла Мстиславовна
Врач-отоларинголог, фониатр, кандидат медицинских наук, заслуженный врач РФ
Андрияшкин Дмитрий Вячеславович
Амутов Идрис Абдрахимович
Врач-отоларинголог, хирург, кандидат медицинских наук, врач высшей категории
Ефимова Софья Павловна
Кордоняну Татьяна Петровна
Врач-оториноларинголог, ведущий специалист по лазерной хирургии
Рожков Эдуард Алексеевич
Врач-оториноларинголог высшей квалификационной категории, ринохирург-эндоскопист
Габедава Виктория Александровна
Врач-отоларинголог высшей квалификации, кандидат медицинских наук
Лечение
- В первую очередь необходимо нивелировать боль. Для решения данной задачи используются самые разные методы и препараты, как системного, так и местного характера.
- Суживание сосудов с применением капель в нос.
- Прописывание антигистаминных препаратов.
- Использование полуспиртовых растворов для компрессорных процедур.
- Прием антибиотиков на протяжении всего курса лечения.
- Проведение парацентеза, если такая крайняя необходимость появляется.

Автор статьи: Чехонина Элла Мстиславовна
СПЕЦИАЛЬНОСТЬ: Врач-отоларинголог, фониатр, кандидат медицинских наук, заслуженный врач РФ
Симптомы поражения уха опоясывающим герпесом (синдрома Ханта) и его лечение
Ушной опоясывающий герпес (herpes zoster oticus), или синдром Ханта, -вторая по частоте после глазного опоясывающего герпеса (herpes zoster ophthalmicus) форма опоясывающего герпеса головы и шеи - наблюдается в любом возрасте, но главным образом - в 40-60 лет.
а) Клиническая картина ушного герпеса:
• Нарушение общего состояния, субфебрильная температура тела.
• Эритема, везикулярная сыпь на ушной раковине и в наружном слуховом проходе.
• Регионарный лимфаденит (изолированный).
• Мучительная невралгическая боль.
• Периферический паралич лицевого нерва (у 60-90% больных).
• Нейросенсорная тугоухость (у 40% больных).
• Головокружение и нарушение равновесия у 40% больных нистагмом, направленным в здоровую сторону.
б) Причины и механизмы развития. Ушной опоясывающий герпес - вирусная инфекция, входные ворота которой не установлены. Возможно, вирус через кровь попадает в ЦСЖ и оболочки мозга, вызывая энцефаломиеломенингит и воспаление спирального или преддверного ганглия.
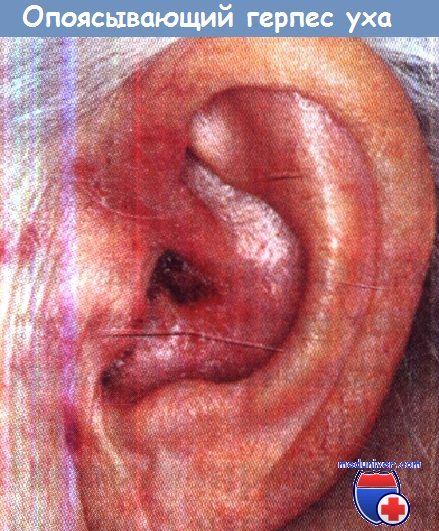
в) Диагностика поражения уха опоясывающим герпесом:
• Осмотр ушной раковины и отоскопия.
• Аудиография и акустическая импедансометрия.
• Вестибулярные пробы
• Исследование функции лицевого нерва.
• Проба Ширмера.
• Исследование функции языкоглоточного и блуждающего нервов.
• Серологическое исследование на противовирусные антитела.
• Поясничная пункция, исследование ЦСЖ (диагностика серозного менингита).
г) Дифференциальный диагноз:
• Буллезный мирингит.
• Идиопатический паралич лицевого нерва.
д) Лечение ушного герпеса:
• Противовирусная терапия ацикловиром или фамцикловиром (противовирусные препараты, блокирующие синтез ДНК вирусами простого герпеса 1-го и 2-го типа (ВПГ-1 и ВПГ-2) и вирусом varicella-zoster).
• у-глобулин.
• Антибиотики (профилактика суперинфекции).
• Местное лечение поражений кожи примочками или мазью.
е) Течение и прогноз. Полное выздоровление может наступить в течение 4 нед., но при поражении лицевого нерва оно бывает неполным. Нарушение функции улитки и преддверия обычно бывает необратимым.
ж) Другие вирусные инфекции. Грипп, корь, аденовирусная инфекция, ветряная оспа, коксаки-вирусная инфекция и эпидемический паротит часто вызывают вестибулярный нейронит с соответствующими симптомами.
Виру сэпидемического паротита (свинка) обладает особым тропизмом к улитке и обычно вызывает односторонний серозный лабиринтит, деструкцию волосковых клеток и дистрофию кортиева органа. Возможно также развитие нейролабиринтита с деструкцией спирального ганглия. Преддверная часть лабиринта при эпидемическом паротите почти никогда не поражается.
P.S. Эпидемический паротит - наиболее частая причина развития односторонней глухоты у детей младшего возраста.
- Течение. Основное заболевание обычно имеет легкое или абортивное течение.
- Прогноз. Прогноз неблагоприятный, что связано с необратимостью поражения.
з) Серозный лабиринтит. Серозный лабиринтит обусловлен серозным воспалением пери- и эндолимфатического пространства, вызванным вирусной инфекцией или токсинами и приводящим к частичной или полной деструкции сенсорных клеток улитки и преддверия. Нарушение функции улитки и преддверия обычно необратимо.
и) Аутоиммунные заболевания уха. Аутоиммунное заболевание или синдром могут привести к поражению внутреннего уха, приводящему обычно к быстрому асимметричному развитию двусторонней нейросенсорной тугоухости. Поражение лабиринта может иметь флуктуирующее течение и иногда сопровождается вестибулярными симптомами.
• Синдром Когана.
• Гранулематоз Вегенера.
• Рецидивирующий полихондрит.
• Первичное аутоиммунное заболевание.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Симптомы острого среднего отита и его лечение
Значимость воспалительных заболеваний среднего уха объясняется их распространенностью и возможными опасными для жизни осложнениями, связанными с близостью расположения среднего уха к полости черепа.
а) Клиническая картина среднего отита. В первой фазе, экссудативного воспаления, которая длится 1-2 дня, повышается температура тела до 39-40°С, в тяжелых случаях появляется озноб, а у детей иногда менингизм. Пациенты жалуются на интенсивную пульсирующую боль, усиливающуюся в ночное время, на приглушенный шум в ухе, синхронный с пульсом, снижение слуха и боль в сосцевидном отростке при надавливании. У пациентов пожилого возраста повышение температуры часто отсутствует.
Вторая фаза - сопротивления и демаркации — длится 3-8 дней. Гной и экссудат из среднего уха обычно выделяются спонтанно, после чего боль и температура тела спадают. Длительность этой фазы можно существенно сократить с помощью местной терапии (туалет наружного слухового прохода, закапывание вяжущих растворов). Раннее назначение не влияет на клиническое течение заболевания и не предупреждает спонтанной перфорации барабанной перепонки.
В третьей фазе - фазе заживления, длящейся 2-4 нед., - выделения из уха прекращаются и нормализуется слух.
P.S. Острое воспаление среднего уха может протекать тяжело, даже если нет перфорации барабанной перепонки.
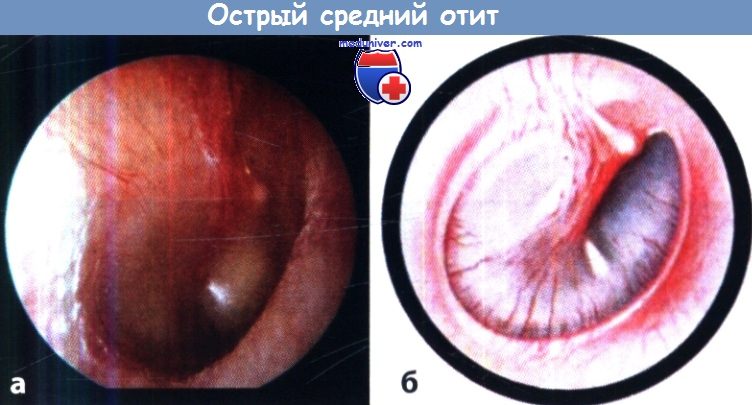
Острый средний отит:
а - Барабанная перепонка эритематозна и выбухает, область, соответствующая рукоятке молоточка, гиперемирована.
б - Гиперемия барабанной перепонки может также иметь вид лучистости.
б) Этиология и патогенез. Пути распространения инфекции. Наиболее частым путем распространения инфекции является тубарный. Гематогенный путь наблюдается редко, например при кори, скарлатине, брюшном тифе и сепсисе. При экзогенной инфекции необходимо выполнить разрез барабанной перепонки или расширить образовавшееся ранее перфорационное отверстие, чтобы можно было промыть полость среднего уха. Неправильная техника удаления инородного тела из наружного слухового прохода - еще одна причина развития инфекции.
P.S. У здоровых лиц полость среднего уха стерильна, если целостность барабанной перепонки не нарушена.
Тип возбудителя. Инфекция обычно вызывается одним возбудителем. Ими в порядке убывания частоты являются стрептококки у взрослых, пневмококки у детей, Haemophylus influenzae, Moraxella catarrhalis и различные виды стафилококков. Вирусная инфекция (простой и опоясывающий герпес, грипп) может осложниться бактериальной инфекцией. Воспалительный процесс обычно поражает не только слизистую оболочку среднего уха, но может охватить весь дыхательный тракт.
P.S. Каждый рецидив острого среднего отита сопровождается мастоидитом.
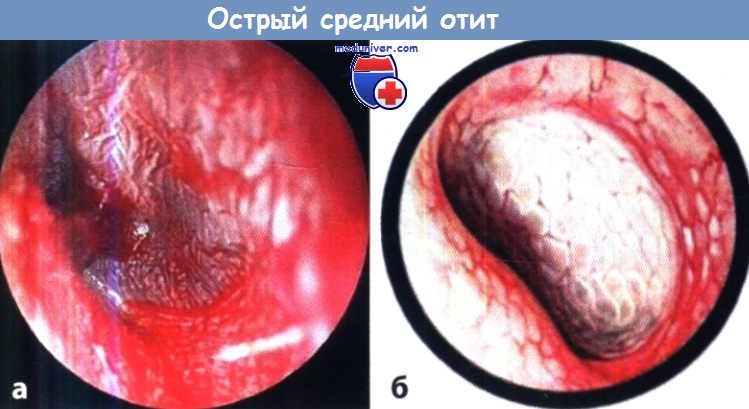
Острый средний отит (десквамативная фаза).
Барабанная перепонка резко выбухает в просвет наружного слухового прохода;
на ней из-за выраженной десквамации имеются участки серо-голубого и синюшно-красного цвета.
в) Диагностика. В первой фазе при отоскопии выявляют гиперемию, инфильтрацию и потускнение поверхности барабанной перепонки. Контуры рукоятки молоточка и его короткого отростка сглаживаются. У больного отмечается снижение слуха по кондуктивному типу. На высоте экссудативной фазы барабанная перепонка, особенно в ее задневерхнем квадранте выпячивается. Отмечается также пульсация.
Воспалительный процесс может распространиться на наружный слуховой проход и облитерировать границу между наружным слуховым проходом и барабанной перепонкой. При сопутствующем мастоидите отмечается болезненность сосцевидного отростка при надавливании на него. При гриппозном отите на коже наружного слухового прохода и барабанной перепонке появляются пузыри.
Во второй фазе острого среднего отита незадолго до разрыва обычно в задневерхнем квадранте появляется свищевое отверстие размером с булавочную головку. Из свища выделяется жидкий пульсирующий гной, не имеющий запаха. Рентгенография в проекции Шюллера или, что более предпочтительно, КТ выявляет матовое затемнение ячеек без признаков остеолиза, о чем свидетельствуют отчетливые контуры септ. Применение других методов визуализации показано лишь при тяжелой клинической симптоматике, например параличе лицевого нерва, головокружении, выраженной нейросенсорной тугоухости.
В третьей фазе острого среднего отита воспалительный процесс разрешается, инфильтрация рассасывается, толщина барабанной перепонки приближается к нормальной, пульсация исчезает, выделения приобретают слизистый характер и постепенно прекращаются. Перфорация спонтанно зарастает, и на ее месте остается тонкий рубец. Слух нормализуется. На КТ отмечается постепенное восстановление прозрачности ячеек.
г) Дифференциальный диагноз. Следует исключить наружный отит. При наружном отите надавливание на область козелка вызывает боль, экссудат не пульсирует, обычно зловонный и никогда не бывает слизистым. Тугоухость незначительная или вовсе отсутствует, и на рентгенограммах воздухоносные ячейки не изменены.
д) Лечение острого среднего отита:
1. Если при наблюдении в течение 48 ч состояние больного ухудшается, то назначают системную антибиотикотерапию. Показано внутривенное назначение амоксициллина и других пенициллинов широкого спектра действия. Гной берут на посев для определения микрофлоры и чувствительности к антибиотикам, если барабанная перепонка перфорирована.
2. Для уменьшения отека слизистой оболочки носоглотки вокруг устья слуховых труб в нос закапывают противоотечные средства.
3. Назначают также анальгетики (детям рекомендуется жидкий парацетамол) и муколитики.
Парацентез, выполняемый путем миринготомии с установлением тимпаностомической трубки, показан в следующих случаях:
• при выраженном выбухании барабанной перепонки;
• при длительно сохраняющейся высокой температуре тела и интенсивной боли;
• при неудовлетворительной спонтанной перфорации с неполной дифференциацией барабанной перепонки.
При развитии раннего мастоидита с признаками паралича лицевого нерва, острого менингита или лабиринтита, а также при нечеткой картине изменений барабанной перепонки показано хирургическое вмешательство.
P.S. При выделениях из наружного слухового прохода закапывать в ухо раствор глюкокортикоидов и антибиотиков не следует. Эти средства неэффективны, несут в себе риск развития резистентности возбудителя к антибиотикам. Тем не менее при осложнении острого среднего отита перфорацией барабанной перепонки следует регулярно промывать наружный слуховой проход. Наружный слуховой проход можно орошать водой, нагретой до температуры тела, после чего его высушивают.
При оставлении в наружном слуховом проходе ватной или марлевой полоски накапливающийся секрет в ухе становится идеальной средой для размножения грамотрицательных бактерий и грибов, поэтому наружный слуховой проход следует оставлять открытым.
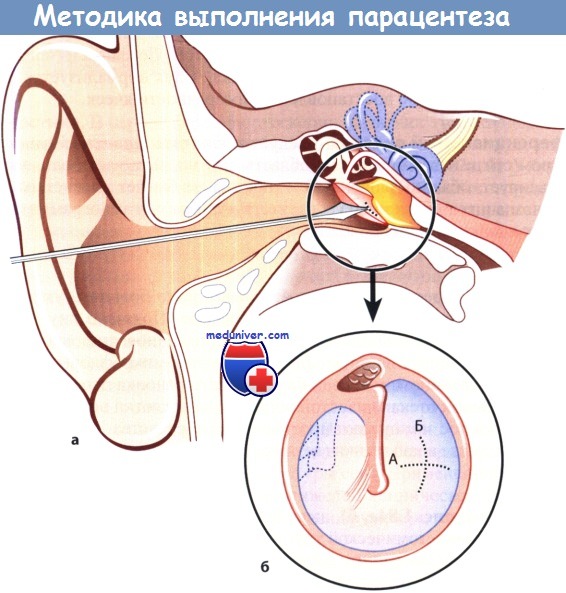
Принцип выполнения парацентеза:
а - Положение миринготомического ножа относительно наружного слухового прохода и барабанной перепонки.
б - Разрез передненижнего квадранта натянутой части барабанной перепонки.
А - правильно выполненный разрез; Б - альтернативный разрез.
е) Течение и прогноз острого среднего отита. В первой, острой, фазе существует опасность ранних отогенных осложнений в зависимости от вирулентности возбудителей и их резистентности, пока у больного не появится иммунитет и рост бактерий не будет подавлен с помощью антибиотиков.
Во второй фазе осложнения наблюдаются очень редко. Тем не менее в этой фазе могут развиться латентный средний отит и скрыто протекающий мастоидит, что может быть связано с повышенной резистентностью возбудителей или недостаточной сопротивляемостью больного. Общая картина при отоскопии не коррелирует с тяжестью патологических изменений, развивающихся в среднем ухе и сосцевидном отростке. Скудность симптоматики создает ложное впечатление о быстром и полном заживлении.
После некоторого бессимптомного интервала могут развиться поздние отогенные осложнения, знаменующие переход в третью фазу. Такое течение напоминает течение ранее описанного мастоидита, вызываемого пневмококками III типа.
Третья фаза характеризуется полным разрешением острого среднего отита и сопутствующего мастоидита. Тем не менее, если латентный средний отит и мастоидит развиваются во второй фазе, то поздние отогенные осложнения развиваются в третьем периоде, т.е. спустя 2-3 нед. после начала отита. К симптомам этих осложнений относятся:
• повторное повышение температуры тела;
• рецидив боли и выделений из уха;
• головная боль;
• ухудшение общего состояния больного;
• повышение СОЭ.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Воспалительные заболевания ушной области составляют около 17% от всех оториноларингологических патологий. При этом более 50% отита связано с поражением наружной части уха.
Отит наружного уха протекает очень болезненно, но редко служит причиной длительной утраты трудоспособности. Однако при сопутствующих иммунодефицитных состояниях, сахарном диабете возможно развитие злокачественной формы.
Что это такое
Под наружным отитом понимают воспаление тканей ушной раковины и начальной части слухового канала — вплоть до барабанной перепонки. Костно-хрящевой канал физиологически защищен изнутри от инфекционных возбудителей слоем серы. Её недостаток и переизбыток (в том числе и из-за попадания воды внутрь уха) способствует развитию заболевания.
После инфицирования возникает поверхностное воспаление и отек, что и вызывает определенную клинику. В редких случаях инфекция может проникать глубже в мягкие ткани, и даже затрагивать височную кость, провоцируя остеомиелитные изменения.
Виды
Различают несколько видов и подвидов наружного отита. В основном их разделяют на две основные группы - острую и хроническую.
Острый отит делят на:
Ограниченный. Развивается в результате внедрения инфекционного агента (часто из-за мелкой травмы) в протоки сальных желез или волосяные фолликулы. Выглядит как локализованный фурункул, карбункул
Диффузный. Возникает при попадании внутрь уха воды, а также при попытке прочистить ухо тампоном или палочкой. Другой причиной является хронический дерматит, представляющий идеальную среду для внедрения бактерий и грибов в кожу.
Если заболевание рецидивирует от 4-х раз в году и более, либо его продолжительность превышает месяц, наружный отит переходит в хроническую форму. Основная причина хронизации — некачественное лечение или отсутствие такового, а также регулярная механическая чистка слухового прохода. «Гигиенические» процедуры приводят к травматизации, огрублению, утолщению кожи и последующему стенозу слухового канала.
По этиологии различают:
- Вызванный бактериями и вирусами.
- Грибковыми;
- Появившийся по причине аллергии;
- Идиопатический наружный отит.
Кроме того, существует геморрагическая форма, которая возникает как осложнение на фоне инфицирования вирусом гриппа. Из-за резкого снижения проницаемости стенки мелких капилляров в слуховом проходе появляется выпот и высыпания в виде багрово-фиолетовых геморрагических пузырьков. Другой редкий вариант, злокачественный, развивается при диабете или слабом иммунитете и сопровождается остеомиелитом височной кости.
По степени тяжести отит наружного уха бывает легкий, умеренный и разлитой.
Рожистое воспаление наружного уха.
Основным диагностическим признаком которого является достаточно невыразительные симптомы:
Повышение (максимум 39–40 °С) температуры.
Лихорадка с дрожью.
Эритематозную. При этой под формы, отмечается яркое покраснение всех кожных покровов ушной раковины c отеком и выраженными краями, в том числе и мочки уха. При надавливании определяется выраженная болезненность.
Буллезную. Патогенетическим симптомом является покраснение ушной раковины на фоне образования пузырей, содержащих серозную жидкость.
Буллезно-геморрагическую. При последней форме определяются те же симптомы, что и в предыдущей только пузыри содержат серозно-геморрагическим жидкость.
Необходимо отметить, что одним из вариантов классического течения стрептококковой инфекции, вызванной S. pyogenes., является рожистое воспаление.
Возможно также распространение этого заболевания на барабанную перепонку, при этом возникает рожистый средний отит.
Хондроперихондрит ушной раковины – еще один подвид наружного отита. Характеризуется воспалением надхрящницы и кожи наружного уха. В свою очередь, по форме подразделяется на серозный и гнойный перихондрит. Для клинической картины характерна боль в области ушной раковины или наружного слухового прохода с переходом на прилегающие ткани. При нем распространены по всей ушной раковине (за исключением мочки) - отечность и покраснения.
При прогрессировании заболевания, возможно, появление гнойных выделений. Происходит деформация ушной раковины по причине расплавления хряща с отторжением некротизированных тканей. При этом дифференциальный диагноз проводят с рожистым воспалением и отогематомой.
Основным свойственным фактором, приводящим к воспалению наружного уха, являются травматическое повреждение кожных покровов наружного слухового прохода.
Зачастую во время самостоятельного туалета наружного слухового прохода с «гигиеническими» целями.
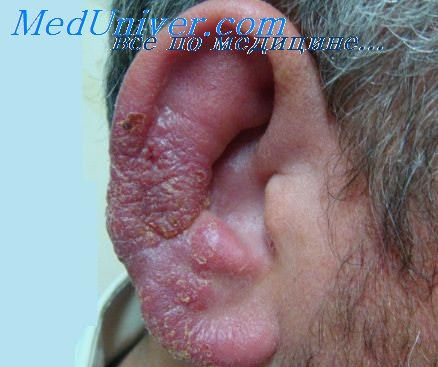
Герпетический отит – заболевание с острым интоксикационным и лихорадочным периодом. Данной форме заболевания присущи также:
Резкая боль в ухе
Высыпания в виде розовых пятен с последующим образованием везикул с прозрачным содержимым.
Последнее является ярким симптомом герпетического поражения уха. Локализация высыпания проходит по ходу чувствительных нервов (задней поверхности ушной раковины, мочки уха, слухового прохода).
Завершающая стадия высыпания происходит через 7-10 дней –самостоятельным вскрытием пузырьков с образованием корки.
При данном заболевании возможны осложнения:
Серозное воспаление паутинной оболочки головного или спинного мозга.
Расстройства вестибулярного аппарата.
Периферический парез лицевого нерва.
Причины
Основные возбудители диффузной формы:
- Staphylococcus aureus (золотистый стафилококк);
- Proteus vulgaris (протей);
- Escherichia coli (кишечная палочка);
- Pseudomonas aeruginosa (синегнойная палочка).
Из грибковых агентов — Candida albicans, Aspergillus niger (грибок кандида, аспергиллы). Фурункулез наружного уха вызывают инфекции, обусловленные S. aureus, в особенности его метициллин-резистентной формой.
При ограниченном наружном отите поражается окружающая волосяной фолликул подкожная клетчатка и он сам. Возбудителем как показывает практика больше, чем 90% случаев является S. aureus.
В числе предрасполагающих факторов можно назвать:
- аллергические реакции;
- дерматологические патологии — экземы, себорейный дерматит, псориаз;
- раздражители — краска или лак для волос, другие химические вещества, металл сережек и пр.;
- снижение pH серы при частом контакте с водой;
- использование наушников и слуховых аппаратов;
- узкий от природы проход уха.
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Наружный отит: симптомы
- За 1-2 дня до развития клинической картины больной может жаловаться на утрату слуха или звон, шум в ушах, чувство давления, заложенности. Легкая форма наружного диффузного отита начинается с внутреннего зуда, покраснения, дискомфорта. Симптоматика становится выраженнее при надавливании на козелок. Возможно выделение прозрачной воспалительной жидкости.
- По мере нарастания воспаления усиливается зуд, увеличивается площадь покраснения. Присоединяется болевой синдром. Выделяющаяся жидкость желтеет, в ней могут появиться белые хлопья — гной. Больной говорит о «наполненности» уха — это симптом отека слухового канала и задержки отделяемого.
- На третьей стадии отита наружного уха боль становится нестерпимой, иррадиирует в щеку, шею, височную область. Проход полностью перекрыт, внешне ухо краснеет, опухает. На шее можно прощупать увеличенные лимфоузлы. Отмечается высокая температура. Ушной канал отёчен , сужен, из него исходит влажное, гнойное отделяемое.
Клиника ограниченного наружного отита — это сильная локальная боль, наличие абсцесса. На начальных стадиях фурункул выглядит как плотный, красный, отечный узел. При вскрытии получают гнойное отделяемое с кровью.
При наружном грибковом отите пациентов в большей степени беспокоит зуд и заложенность, жидкое отделяемое, образование пробок и корочек. Нередко можно увидеть белые выделения, желтые точки в воспаленной зоне (в зависимости от вида возбудителя). В острой стадии пациенты предъявляют жалобы на повышенную температуру, чувствительность пораженной зоны, головную боль. Как правило, при отомикозе не наблюдается слуховых расстройств, либо они крайне незначительны.
Дифференциальную диагностику диффузного наружного отита необходимо проводить с острым средним отитом, мастоидитом, а также с гнойным паротитом.
Наружный отит: принципы лечения
Основная цель терапии — задержать распространение инфекции и поддержать самоочистку слухового канала. При наружном неосложненном отите лечение будет состоять из следующих пунктов:
Промывание. На приеме врач при помощи хирургической ложечки освобождает канал от слущенного эпителия, засохших выделений, застрявших частиц серы. Это помогает облегчить проникновение лекарственных капель. Затем проход промывают раствором фурацилина и другими антисептиками. Все растворы должны иметь температуру тела.
Закапывание препаратов с антибиотиками и кортикостероидами (например, ципрофлоксацин + дексаметазон). Первые воздействуют на инфекцию, вторые снижают интенсивность воспаления. При сильной боли могут использоваться и анальгетики.
При наружном отите лечение у взрослых может быть затруднено из-за выраженного отека. Поэтому капли вначале заменяют специальными турундами, пропитанными лекарством.
При большой распространенности процесса антибиотики назначают дополнительно внутрь в таблетках. В запущенных случаях, при некротических изменениях антибактериальные препараты (в порошках) разводят в физиологическом растворе и вводят внутривенно.
Абсцедирующие формы подлежат иссечению и дренированию. Для ускорения разрешения фурункулов используют сухое тепло. Антибиотики при этом назначают внутрь, так как капли неэффективны. Если провоцирующим фактором выступает грибок или аллергическая реакция, наружный отит требует соответственно лечения противогрибковыми или антигистаминными средствами.
Ухо является одним из самых восприимчивых органов человеческого тела. Оно состоит не только из ушной раковины, видимой глазу. Это сложная система маленьких анатомических структур, совместная работа которых даёт возможность улавливать и обрабатывать звуковые волны. Помимо этого, данные структуры выполняют вестибулярную функцию и служат органом, обеспечивающим сохранение равновесия. Поэтому любое поражение уха вызывает множество неприятных симптомов, нуждающихся в скором лечении.
Одной из наиболее распространённых ушных болезней является буллезный отит (он же — вирусный или гриппозный).
Что это такое
Буллезный отит — это воспалительное заболевание среднего уха, характеризующееся молниеносным началом, быстрым течением и ярко выраженной клинической картиной. Как правило, он развивается на фоне перенесённого ранее ОРВИ и имеет односторонний характер. Зачастую буллезный отит отмечается во время эпидемической вспышки гриппа, поэтому его нередко относят к сезонным патологиям (приходится осенне-зимний период). Этому заболеванию более подвержены дети и лица с ослабленным иммунитетом (пожилые люди, ВИЧ-инфицированные и т.д.).
Отличительной особенностью вирусного отита является образование специфичных кровянистых пузырей на барабанной перепонке, которые называются буллами.
Для диагностирования острого среднего буллезного отита используются жалобы пациента, данные анамнеза отоскопической картины и результаты лабораторных или инструментальных исследований. Чаще всего с этой целью назначается определение титров к вирусам герпеса 1 и 2, а также изучение сыворотки человека на присутствие вируса Эпштейн-Бара. В большинстве случаев этой информации достаточно для подтверждения буллезного отита и подбора оптимальной тактики лечения. Для исключения других возможных диагнозов применяется анализ крови на антитела, отомикроскопия содержимого буллы, камертонная проба (помогает оценить степень потери слуха) и аудиометрия.
Причины
- ОРВИ и грипп (согласно официальным статистическим данных ВОЗ, на их долю приходится больше 80% случаев).
- Аденовирусы.
- Стафилоккок.
- Герпес (1 и 2).
- Стрептококк.
- Гемофильная палочка.

Симптомы
- Болезненность и дискомфорт в области поражённого уха. Боль имеет интенсивный и разлитой характер, усиливается во время ходьбы и бега, купируется приёмом обезболивающих лекарственных препаратов, может распространятся на голову и лицо.
- Головокружение, тошнота и рвота, не приносящая облечения (редко). Подобные симптомы возникают при поражении буллезным отитом вестибулярных нервов.
- При прогрессировании заболевания также присоединяется неуверенная и шаткая походка, из-за чего больной опасается ходить.
- Появление пузырьков с жидким содержимым и отделение сукровицы, образующийся при разрыве буллы. Буллезный отит отличается образованием этих пузырей, из-за которых происходит заметное снижение слуха, нуждающееся в особом лечении.
- Горизонтальный мелкоразмашистый нистагм с пораженной стороны.
- Ассиметрия мышц лица. Этот симптом возникает при развитии буллезного отита и вовлечении в патологический процесс лицевого нерва.
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Осложнения
Чехонина Элла Мстиславовна
Врач-отоларинголог, фониатр, кандидат медицинских наук, заслуженный врач РФ
Андрияшкин Дмитрий Вячеславович
Амутов Идрис Абдрахимович
Врач-отоларинголог, хирург, кандидат медицинских наук, врач высшей категории
Ефимова Софья Павловна
Кордоняну Татьяна Петровна
Врач-оториноларинголог, ведущий специалист по лазерной хирургии
Рожков Эдуард Алексеевич
Врач-оториноларинголог высшей квалификационной категории, ринохирург-эндоскопист
Читайте также:

