Раздражение кожи у ребенка при поносе
Обновлено: 02.05.2024
Острая кишечная инфекция у детей и взрослых занимает второе место по распространённости после респираторных болезней. Этот группа инфекционных заболеваний, протекающих в ЖКТ и сопровождающихся местными и общими симптомами. Особенно остро кишечная инфекция проходит у младенцев. Согласно статистике ВОЗ, каждый год в мире от кишечных инфекций умирает примерно 2 млн детей младше 5 лет. Поэтому очень важно своевременно обращаться за квалифицированной помощью.
Всплески заболевания обычно приходятся на теплое время года, особенно когда влажно. Болезнетворные микроорганизмы живучи и могут существовать до нескольких дней вне тела человека. Это могут быть вирусы и бактерии. Дети раннего возраста наиболее подвержены заражению и сложнее переносят инфекцию. У них велик риск осложнений и серьезного вреда здоровью в целом. Микроорганизмы проходят через рот и желудок, потом закрепляются в кишечнике и размножаются, от этого происходит общая интоксикация.
Разновидности инфекций
Все инфекции делятся на бактериальные и вирусные, которые в свою очередь тоже классифицируются на несколько видов.
Бактериальные виды
- Стафилококковая – на ее фоне появляется рвота, диарея, незначительно повышается температура тела. Может быть насморк, желудочные и кишечные спазмы, покраснение горла.
- Сальмонеллезная – ребенка лихорадит, у него повышается температура, стул становится жидким, но сохраняет нормальный цвет.
- Брюшно-тифозная – возникает лихорадка, ломота в теле, может носом идти кровь, болеть горло, при мочеиспускании ребенку больно.
- Эшерихиоз – рвота, понос, повышение температуры тела, колики в животе. Источник:
А.Н. Сурков
Тактика лечения острых кишечных инфекций у детей
// Вопросы современной педиатрии, 2011, т. 10, №6, с.141-147
Вирусные формы
- Ротавирус – при кишечном гриппе температура тела повышается до 39℃, болит горло, может быть понос и сильная рвота – «фонтаном».
- Энтеровирус – температура тела может повышаться до 40℃, могут быть осложнения в виде нарушений работы сердца, сосудов, мышц и нервной системы.
- Аденовирус – у детей протекает на фоне ринита и конъюнктивита.
Причины развития заболевания
Возбудителями острых кишечных инфекций могут выступать патогенные и условно-патогенные бактерии, вирусы.
Основные формы передачи вируса: орально-фекальная, а для вирусной инфекции характерен воздушно-капельный путь. Нередко заражение происходит от грязных, несвежих или недостаточно приготовленных продуктов, сырой воды. Вирус или бактерия проходит через рот и желудок и далее укрепляется в кишечнике, где начинается активное размножение, приводящее к интоксикации организма.
Основные причины заражения:
- контакт с людьми-носителями;
- некачественные или несвежие продукты питания;
- низкое качество и загрязненность воды;
- плохо вымытые овощи и фрукты.
Симптомы кишечной инфекции у детей
Признаки заболевания разделяют на местные и общие. К последним относятся:
- высокая температура;
- недомогание;
- головная боль;
- обезвоживание.
Местные симптомы:
- поражения желудка и кишечника;
- диарея;
- боли в животе;
- рвота.
При тяжёлой форме острой кишечной инфекции у ребёнка могут развиться осложнения с различной симптоматикой:
- Нейротоксикоз: спутанность сознания, нервозность, судороги.
- Нарушение кровообращения: снижение давления, бледность и синюшность кожи, ухудшение работы сердца.
- Почечная недостаточность: снижение выработки мочи, боли в районе поясницы.
- Гиповолемический шок от обезвоживания: резкое похудение, пониженная температура, у младенцев — западение родничка.
- Кровотечения в органах ЖКТ.
Самые распространенные признаки, по которым можно определить инфекцию – это некоторые изменения поведения ребенка. Он становится сонливым, отказывается от еды, у него вялость.
Родителей всегда интересует, сколько дней длится заболевание. Вообще, не всегда болезнь начинается с высокой температуры. Часто сразу возникает рвота и небольшая боль в животе (первые 12 часов), а температура тела может даже снижаться. Рвота может быть до 30 раз. Сначала выходит пища, потом «вода», потом желчь. Под конец идет «пустая» рвота. Потом рвота проходит, ребенок вялый, аппетита нет. Может начаться лихорадка до 39℃ и водянистая диарея. За 2-7 дней диарея стихает, возвращается аппетит, улучшается общее самочувствие – ребенок выздоравливает. Все это время ребенок должен находиться под наблюдением специалиста и получать соответствующее лечение.
Болезнь может иметь инкубационный период. Первые симптомы могут появляться через 6-48 часов после заражения.
Способы клинической диагностики
Чтобы точно установить диагноз и исключить другие заболевания, проводятся:
- бактериологические посевы кала и рвоты;
- анализ крови (общий, иммуноферментный);
- копрологический анализ кала. Источник:
Д.В. Усенко, А.А. Плоскирева, А.В. Горелов
Острые кишечные инфекции у детей в практике педиатра: возможности диагностики и терапии
// Вопросы современной педиатрии, 2014, т.13, №3, с.12-20
Очень важно отличить инфекцию кишечника от других болезней с похожими симптомами. Например, от небактериального отравления пищей или лекарствами, воспаления аппендикса, пневмонии. Если появились симптомы, нужно обратиться к детскому инфекционисту или гастроэнтерологу. Врач назначит бактериологические исследования и/или дополнительные серологические способы диагностики, чтобы выявить антитела к возбудителям инфекции. При вирусных инфекциях ухудшается общее состояние, поднимается высокая температура, а при бактериальных возникают четкие локальные симптомы.
Лечение острой кишечной инфекции у детей
Первое желание родителей – что-то дать ребенку, как-то начать его лечить еще до консультации с врачом.
Важно! Если ребенок жалуется, что у него затуманилось и ухудшилось зрение, есть признаки косоглазия, нужно немедленно вызывать «Скорую». Это признаки ботулизма, который смертельно опасен.
До прихода врача нужно оказать первую помощь:
- Уложить ребенка в постель, рядом поставить емкость для рвоты.
- При ознобе накрыть ребенка одеялом, в ноги положить грелку.
- Постоянно давать теплое питье, а перед этим промыть желудок, дав 1-1,5 л воды и вызвав рвоту.
- Если ребенка мучает сильная рвота и понос, нужно давать «Регидрон», чтобы не допустить обезвоживания.
- При сильной боли в животе дань «Но-Шпу». Однако обезболивающие перед приходом врача могут затруднить постановку диагноза.
Если соблюдать все рекомендации врача, бороться с обезвоживанием и соблюдать диету, ребенок сможет выздороветь за 4-5 дней.
Рекомендации при острой форме заболевания
Профилактика обезвоживания
Многие инфекции проходят самостоятельно под действием детского иммунитета. Поэтому главная задача – помочь организму в этот период. И самое опасное – это обезвоживание из-за рвоты и диареи. Нужно восполнять физиологический уровень жидкости. Для этого ребенку можно дать «Регидрон», «Орасан», «Хумана электролит», «Гастролит» и др. Похожий раствор можно сделать самостоятельно: на 1 л воды – 2 ст. л. сахара, 1 ч. л. соды и 1 ч. л. соли. Перед тем как дать раствор, его нужно нагреть до температуры тела ребенка в данный момент для максимальной скорости всасывания. Источник:
Х.С. Хаертынов, В.А. Анохин
Современные принципы терапии острых кишечных инфекций
// Казанский медицинский журнал, 2010, т. 1, №XCI
Меры против высокой температуры
Любую повышенную температуру нужно сбивать. Это связано с тем, что жар дополнительно выводит из организма воду, усиливая обезвоживание. Чтобы избежать не только обезвоживания, но и общей интоксикации, нужно обязательно дать жаропонижающее – «Ибуклин», «Нурофен детский», «Ибупрофен» и др.
Антибиотики
ВОЗ дала рекомендации, когда при кишечных инфекциях показана терапия именно противомикробными препаратами:
- диарея на протяжении нескольких дней;
- кровь в рвотных и каловых массах;
- холера в тяжелой форме.
Сорбенты
Это именно то, что можно дать ребенку при кишечной инфекции, чтобы избежать интоксикации. Согласно данным ВОЗ, нет прямых доказательств действенности таким препаратов именно против заболевания. Однако и вреда они не наносят, поэтому педиатры часто их назначают.
Диета при кишечной инфекции у детей
Болезнь будет протекать хуже, если кормить ребенка молочными и мясными продуктами. Почти любая еда может ухудшить состояние. Поэтому в идеале показано голодание на 1-2 дня. Однако далеко не все родители согласны на такое и такие меры не подходят детям с низкой массой тела. ВОЗ предлагает кормить ребенка так же, как и до болезни, но лучше перевести его на вегетарианскую диету с преобладанием жидкой пищи. Полезны овощи, крупы.
Профилактика кишечных инфекций
Чтобы снизить вероятность заражения кишечной инфекции специалисты медицинского центра «СМ-Клиника» рекомендуют:
- соблюдать личную гигиену;
- употреблять в пищу только чистые и свежие продукты;
- подвергать их необходимой термической обработке;
- пить только кипячёную воду;
- избегать контактов с больными.
Педиатры медицинского центра «СМ-Клиника» не рекомендуют самостоятельно лечить ребёнка от острой кишечной инфекции. При ухудшении самочувствия малыша обратитесь к специалисту.
Источники:
- А.Н. Сурков. Тактика лечения острых кишечных инфекций у детей // Вопросы современной педиатрии, 2011, т.10, №6, с.141-147.
- Д.В. Усенко, А.А. Плоскирева, А.В. Горелов. Острые кишечные инфекции у детей в практике педиатра: возможности диагностики и терапии // Вопросы современной педиатрии, 2014, т.13, №3, с.12-20.
- Х.С. Хаертынов, В.А. Анохин. Современные принципы терапии острых кишечных инфекций // Казанский медицинский журнал, 2010, т.1, №XCI
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
На сервисе СпросиВрача доступна бесплатная консультация педиатра онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно. Задайте свой вопрос и получите ответ сразу же!


Сыпь зудит?
Элементы очень похожи на крапивницу, она может возникать вследствие вирусной инфекции.
Есть что-то из антигистаминных? Зодак, зиртек, супрастин?



Юлия, здравствуйте! Да, сегодня начала давать энтеросгель за 30 минут до еды, и хилак форте во время еды

Скорее всего на хилак форте
Давайте его уберём, оставим энтеросгель
Плюс антигистаминные, зодак или фенистил по 10 капель 2 раза в день, на 5 дней

Юлия, последний приступ был примерно в 7 часов вечера, после этого времени больше диареи не возникало


По описанию аллергическая реакция. Возможно и пищевая. Хилак не давайте. Энтерос гель и Зиртек с разницей по времени в 2-3 часа можно давать 2-5 дней. Поите часто водичкой, чаем. И соблюдайте гипоаллергенную диету по Адо. Проанализируйте: ничего не меняли в быту(порошок, средства для ухода и пр)? Купайте с эмолентами. Все пройдет постепенно. Не переживайте! Планово сдайте копрограмму и кал на паразитов методом парасеп.

Анальная трещина у детей – заболевание прямой кишки, которое сопровождается образованием дефекта слизистой оболочки в области заднего прохода. Выявлением и лечением проблемы занимается детский проктолог или хирург.
Описание заболевания

Анальная трещина у детей развивается реже, по сравнению со взрослыми пациентами. Это обусловлено небольшим количеством провоцирующих факторов и быстрым восстановлением слизистой оболочки на фоне правильного лечения.
Болезнь одинаково часто поражает мальчиков и девочек. С анальной трещиной редко сталкиваются дети в возрасте до 3-5 лет, у которых кал крайне редко бывает густым. Исключением могут быть случаи врожденных пороков развития прямой кишки.
Симптомы анальной трещины у детей

Клиническая картина заболевания зависит от стадии развития, индивидуальных особенностей ребенка и размеров дефекта слизистой оболочки.
- Боль в области анального отверстия во время дефекации. Это один из наиболее частых признаков заболевания, который вызван механическим повреждением внутренней поверхности кишки. Между актами дефекации малыш может вести себя абсолютно нормально и не предъявлять никаких жалоб.
- Кровь в стуле. Это наиболее распространенная причина обращения родителей к детскому проктологу, которые при очередной смене подгузника или во время уборки горшка замечают прожилки алой крови. Ее появление обусловлено наличием дефекта слизистой и травмированием мелких сосудов.
- Нарушение стула по типу запора. Из-за боли в аноректальной области ребенок старается подавить рефлекс акта дефекации. Появляется страх опорожнения кишечника.
- Беспокойство, нарушение сна, капризность. Все эти симптомы обусловлены раздражением ребенка, которое развивается на фоне болей в области заднего прохода и нарушения стула.
Причины анальной трещины
- Надрыв тканей из-за прохождения слишком густых каловых масс.
- Неправильная постановка очистительных клизм или газоотводящих трубок, когда слизистая травмируется жесткими элементами лечебных изделий.
- Неправильно проведенные оперативные вмешательства в аноректальной области.
- Генетическая предрасположенность или наличие врожденных пороков развития аноректальной области или всего желудочно-кишечного тракта (ЖКТ).
- Хронические кишечные инфекции, сопровождающиеся диареей. В таких случаях слизистая оболочка истончается и становится более уязвимой перед механическим воздействием густых каловых масс.
- Проктиты и другие заболевания прямой кишки, которые непосредственно снижают резистентность тканей.
- Нарушения метаболизма. Сахарный диабет, патология всасывания отдельных компонентов пищи создают условия для расстройства дефекации и изменения нормальной архитектуры тканей.
- Травматические повреждения аноректальной зоны – падения, удары, расчесывания анальной области на фоне глистной инвазии.
Мнение эксперта
Аноректальная трещина у ребенка – в сравнении со взрослыми относительно благоприятное состояние. При своевременном обращении за специализированной помощью проблему можно устранить консервативно в короткие сроки. Благодаря хорошим способностям к восстановлению слизистой оболочки у детей терапия может занять всего 4-5 дней. Главное – не игнорировать первые признаки заболевания. В противном случае острая трещина переходит в хроническую форму, становится причиной ежедневного дискомфорта для пациента, и требует уже оперативного вмешательства.
Диагностика анальной трещины

Диагностикой анальной трещины занимается детский проктолог или хирург. Еще при первичном обращении родителей к врачу специалист может заподозрить наличие этого заболевания. Врач обращает внимание на характерные жалобы ребенка, влияние провоцирующих факторов, анамнез развития патологического процесса.
Для постановки окончательного диагноза требуется проведение пальцевого ректального исследования. Однако чтобы не доставлять психоэмоционального дискомфорта при наличии выраженного болевого синдрома сначала врач может ограничиться простым осмотром анальной области. Иногда дефект можно выявить сразу.
Если ректальное исследование не было проведено сразу, оно переносится на следующее посещение. Дело в том, что анальные трещины часто являются следствием других проктологических заболеваний, которые без полноценного обследования могут быть не диагностированы. А это означает, что патология прямой кишки будет неуклонно прогрессировать.
-
и мочи. Позволяет выявить сопутствующие заболевания, первую очередь анемию, воспаление.
- Копрограмма – микроскопический анализ каловых масс, что особо важно при подозрении на дисфункцию других отделов ЖКТ.
- Биохимический анализ крови. Обнаруживает метаболические сдвиги в организме. . Выявляет аномалии развития внутренних органов.
При выявлении сопутствующей патологии параллельно проводится ее лечение, которое позволяет избежать рецидива анальной трещины.
Лечение анальной трещины
Анальная трещина у детей – заболевание, которое на ранних этапах своего развития хорошо поддается консервативному лечению. Операция может быть показана только при неэффективности медикаментозной терапии или длительном хроническом течении процесса, когда вокруг трещины образуется валик из плотной рубцовой ткани, мешающий заживлению.
Консервативное лечение
Ключевым аспектом эффективного лечения анальной трещины у детей на раннем этапе развития заболевания является коррекция пищевого рациона и водного баланса. Это позволяет смягчить каловые массы и предотвратить повторную травматизацию слизистой оболочки.
Рекомендуется временно исключить из рациона жирные и жареные блюда, снизить количество потребляемого мяса. Стоит увеличить количество фруктов и овощей, которые богаты клетчаткой. Грубое волокно притягивает жидкость, увеличивает объем каловых масс и тем самым способствует нормализации стула.
- Мягкие слабительные средства (при наличии запоров).
- Заживляющие мази и кремы, суппозитории.
- Противовоспалительные свечи.
Хирургическое лечение
Хирургическое иссечение анальной трещины у детей проводится при неэффективности консервативных методов лечения. Оно показано при хронической форме заболевания и практикуется преимущественно в подростковом возрасте, когда процесс из острого перешел в хронический.
Суть операции заключается в иссечении патологических рубцовых тканей и самой трещины с дальнейшим ушиванием дефекта. После этого пациент получает стандартную консервативную терапию, направленную на стабилизацию стула и заживление послеоперационной раны.
Профилактика анальной трещины
- Сбалансированное питание ребенка с достаточным объемом выпиваемой жидкости.
- Регулярный (в идеале ежедневный) стул.
Реабилитация
В послеоперационном периоде важно следить за стулом. При склонности к запорам показан прием мягких слабительных средств.
Для ускорения заживления после каждого акта дефекации необходимо проводить бережный туалет промежности, который хорошо дополнять сидячими ванночками с ромашкой.
Вопросы
- Какой врач занимается лечением анальной трещины у детей? Выявлением и лечением анальной трещины занимается детский проктолог или хирург.
- Можно ли вылечить анальную трещину народными средствами? Консервативная терапия анальной трещины у детей направлена на стабилизацию стула и быстрое заживление поврежденных тканей. В некоторых случаях этого эффекта удавалось достичь с помощью средств народной медицины – ванночек с ромашкой, облепиховые свечи и другие местные средства в сочетании с диетой. Однако в любом случае предварительно нужно проконсультироваться со специалистом. Анальные трещины часто являются следствием других проктологических заболеваний, которые без адекватного лечения могут прогрессировать.
- Нужна ли ребенку операция при анальной трещине? В 90% случаев при своевременном обращении пациента за помощью оперативное вмешательство не требуется. Вовремя начатая консервативная терапия способствует полному заживлению дефекта слизистой без последующих рецидивов. Исключением являются запущенные случаи, когда образуется плотная рубцовая ткань по краям трещины, которая мешает заживлению. В рамках оперативного вмешательства проводится ее иссечение и ушивание дефекта, после чего назначает стандартные медикаменты для ускорения заживления.
- Как самостоятельно выявить анальную трещину у ребенка? Боль во время дефекации и алая кровь в кале – верные признаки проблемы. Также можно самостоятельно осмотреть анальную область ребенка. В 50-60% случаев дефект слизистой оболочки виден без использования дополнительных инструментов. Однако такой комплекс самодиагностики не заменяет консультации у специалиста. Только комплексное обследование и персонифицированное лечение способно радикально решить проблему анальной трещины в детском возрасте.
Источники
- Воробьев Г.И. Основы колопроктологии. Ростов-на-Дону, 2001, 413 с.
- Braun J., Raguse T. Pathophysiologic role of the internal anal sphincter in chronic anal fissure. Z Gastroenterol. 1985;10(23):565-572.
- Klosterhalfen B., Vogel P., Rixen H., Mittermayer C. Topography of the inferior rectal artery: a possible cause of chronic, primary anal fissure. Dis Colon Rectum. 1989;1(32):43-52.
Врачи:

Детская клиника м.Марьина Роща

Детский хирург, детский уролог-андролог, детский проктолог, оперирующий специалист, врач высшей категории


Детская клиника м.Молодежная



Детская клиника м.Чертановская
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Диарея: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Диарея определяется как неоформленный или жидкий стул три или более раз в день с выделением жидких каловых масс объемом более 200 мл. При этом частый оформленный стул не считается диареей. Неоформленный жидкий стул у новорожденных и детей, находящихся на грудном вскармливании, также является нормой.
Диарея, или понос, возникает вследствие нарушения всасывания воды в кишечнике. Значительная потеря жидкости может привести к обезвоживанию, а выведение большого количества электролитов (ионов калия, натрия, хлора) - к нарушению нормального протекания внутри- и межклеточных процессов. По данным Всемирной организации здравоохранения, острая диарея является причиной смерти свыше 2 млн человек в год.
Разновидности диареи
По клиническому течению:
- острая диарея - продолжается до 4 недель, вызвана бактериальными, паразитарными или вирусными инфекционными заболеваниями кишечника;
- хроническая диарея - длится более 4 недель, а ее причиной являются патологические состояния желудочно-кишечного тракта.
Отдельно выделяют «диарею путешественников» – клинический синдром, который развивается у лиц, путешествующих в другие страны и климатические зоны. Она продолжается, как правило, не более 7 дней.
- секреторная диарея (обильный водянистый стул более 1 л/сут.);
- осмолярная диарея (обильный стул (полифекалия) с большим количеством остатков полупереваренной пищи (стеаторея));
- гипер- и гипокинетическая диарея (жидкий или кашицеобразный необильный стул);
- эксудативная диарея (жидкий необильный стул со слизью и/или кровью).
Диарея может быть спровоцирована пищевой токсикоинфекцией, приемом несвежих или несовместимых между собой продуктов, алкоголем, большим количеством кофе, слишком жирной или острой пищей.
Обычно диарея является симптомом инфекционного поражения желудочно-кишечного тракта, который может быть вызван различными бактериями, вирусами и паразитами. Инфекция распространяется через загрязненные пищевые продукты, питьевую воду или от человека человеку в результате несоблюдения гигиены. У больного наблюдаются симптомы интоксикации: жар, озноб, ломота в теле, общее недомогание, отсутствие аппетита, тошнота, рвота. Высокая лихорадка в большей степени свойственна инвазивным инфекциям, вызывающим воспалительную реакцию. При тяжелом воспалении в кишечнике развиваются эрозии и язвы и, как следствие, кровавая диарея.
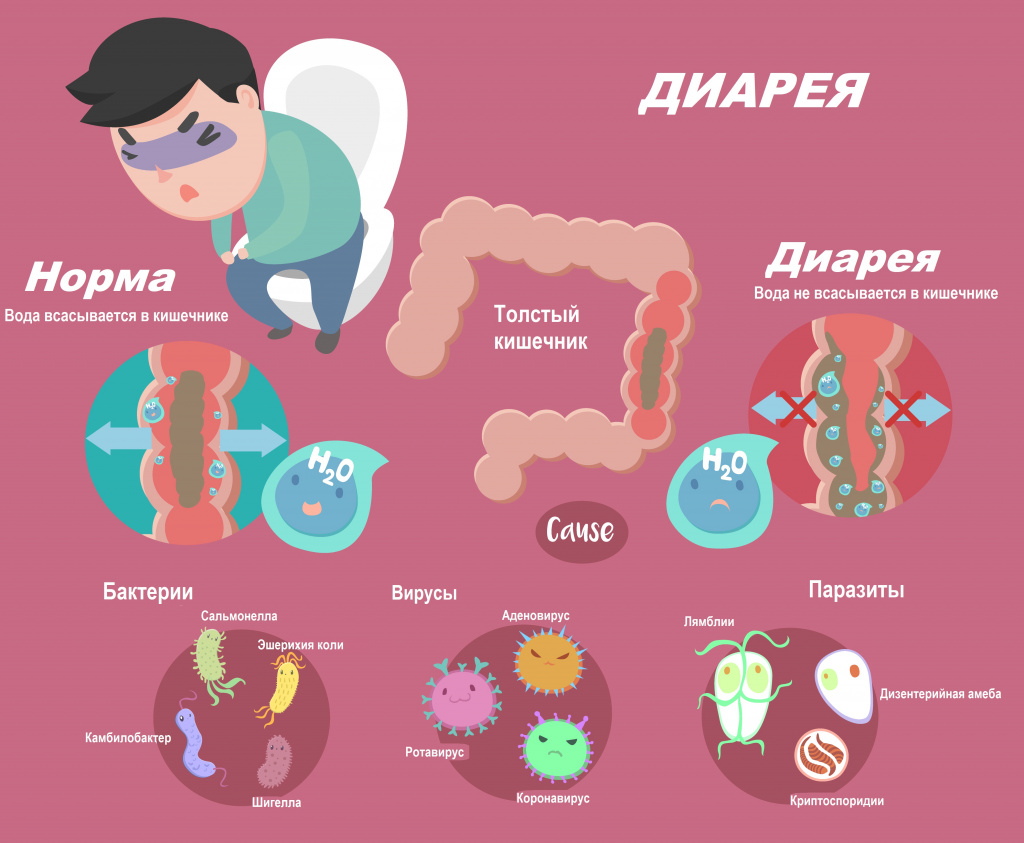
Помимо этого, диарею могут вызвать различные заболевания и патологические состояния:
- недостаток ферментов поджелудочной железы, хронический панкреатит;
- новообразования поджелудочной железы, надпочечников или кишечника;
- ишемия тонкой и толстой кишки;
- синдром раздраженного кишечника;
- дисбактериоз кишечника;
- резекция желудка или кишечника с формированием слепой петли либо короткой тонкой кишки;
- врожденные нарушения процесса всасывания;
- механическая желтуха любой природы;
- заболевания щитовидной железы (гипертиреоз, тиреотоксикоз);
- сахарный диабет;
- радиационное воздействие;
- прием некоторых лекарственных препаратов (слабительных, антибиотиков, антацидов и др.);
- неврогенные расстройства.
- синдромы острого гастрита и рита характерны для сальмонеллеза, бактериальных пищевых отравлений, кишечного иерсиниоза (псевдотуберкулеза);
- синдром острого энтерита типичен для холеры, вирусной диарей, коли-инфекции, вызванной кишечными палочками, кишечного иерсиниоза;
- синдром острого колита развивается при дизентерии, коли-инфекции, амебиазе (амебной дизентерии);
- синдром острого роколита характерен для сальмонеллеза, кишечного иерсиниоза, кампилобактериоза;
- обильная диарея со значительной примесью крови может свидетельствовать о начале развития язвенного колита, болезни Крона;
- острые инфекционные заболевания вирусной этиологии (ротавирус, норовирус, аденовирус, коронавирус) протекают с симптомами интоксикации и преимущественным поражением нескольких отделов желудочно-кишечного тракта (желудка, тонкой и толстой кишки) и с развитием синдромов энтероколита и роколита.
Особую опасность представляет диарея у ребенка, поскольку чревата очень быстрым развитием обезвоживания, тахикардией, падением артериального давления и шоком.
К каким врачам обращаться при диарее
При диарее следует обратиться к врачу-терапевту , врачу общей практики или гастроэнтерологу . Врач назначит необходимое обследование и установит причину болезни. Часто для постановки правильного диагноза требуются консультации инфекциониста.
Диагностика и обследования при диарее
Алгоритм диагностики острой диареи предусматривает определение ее причины, выявление воспалительного или другого этиологического фактора и верификацию заболевания.
Диагностические трудности возникают редко, только когда диарея становится первым проявлением системного заболевания или доминирует в клинической картине.
Наряду с физикальным обследованием (измерением веса, температуры, частоты сердечных сокращений и артериального давления), выполняют проктологический осмотр.
Характер стула определяется локализацией поражения кишечника (тонкая или толстая кишка). В зависимости от цвета и консистенции каловых масс можно предположить причину диареи:
- Желтый понос – возникает в результате усиления кишечной перистальтики (каловые массы продвигаются быстро и не сформированы полностью), может сопровождаться резью, тяжестью в животе.
- Жидкий кал зеленого цвета регистрируется при вирусных и бактериальных инфекционных болезнях. Цвет кала объясняется активным ростом количества возбудителей и скоплением лейкоцитов. Может сопровождаться частыми позывами к рвоте, болью в животе.
- Понос с кровью возникает при желудочно-кишечных кровотечениях. Если поражены верхние отделы пищеварительной системы, кал окрашивается в черный цвет. Кал с кровью алого цвета свидетельствует о кровотечении из прямой кишки.
- Белый жидкий стул возникает при наличии в организме новообразований или камней, сдавливающих желчный проток. Это состояние также сопровождается потемнением мочи и желтушностью кожных покровов.
- Понос водой встречается при холере. В этом случае испражнения очень частые, существует большой риск быстрого обезвоживания.
Метод определения Определение физико-химических параметров выполняется на автоматическом анализаторе методом «сухой химии». Аппаратная микроскопия проводится методом планарной цитометрии с использованием осевого гидродинамического фокусирования и автоматического распозна.
Проведена оценка проявлений гастроинтестинального синдрома, ассоциированного с аллергией к белкам коровьего молока, и факторов риска у детей. Диетотерапия с включением лечебных и профилактичских продуктов питания помогает купировать клинические проявления
Assessment of presentations of children’s gastro-intestinal syndrome associated with allergy to cow’s milk proteins and risk factors have been done. Dietary treatment including healing and prophylactic foodstuffs allows stopping clinical presentations of gastro-intestinal allergy.
.jpg)
Гастроинтестинальная аллергия — это поражение желудочно-кишечного тракта аллергической природы, которое занимает второе место среди патологии, связанной с пищевой аллергией [1, 2].
Гастроинтестинальную аллергию вызывают пищевые аллергены.
На первом месте стоит аллергия к белкам коровьего молока, которое содержит до 15 антигенов, из них наиболее активны αS1-казеин, γ-казеин. На втором месте — белок куриного яйца. На третьем месте — рыба и морепродукты.
Из пищевых волокон растительного происхождения играют роль такие злаки, как пшеница, рожь, овес, греча. В настоящее время много реакций на рис и сою. Аллергические реакции могут вызывать фрукты (цитрусовые, яблоки, бананы и др.), ягоды (малина, смородина и др.), овощи (помидоры, морковь, свекла).
Факторы риска развития гастроинтестинальной аллергии
К факторам риска по развитию гастроинтестинальной аллергии относят:
- генетические факторы — повышенная частота антигенов HLA-B8 и DW3;
- антенатальные факторы, приводящие к внутриутробной сенсибилизации плода: злоупотребление беременной облигатными аллергенами, ОРВИ, применение антибиотиков, профессиональные вредности и др.;
- роды путем кесарева сечения, что приводит к нарушению микрофлоры кишечника;
- раннее искусственное вскармливание;
- гигиенические факторы: снижение антигенной микробной нагрузки в связи с малочисленностью семьи и улучшением жизненных условий.
В основе развития гастроинтестинальной пищевой аллергии лежит:
- снижение оральной толерантности к пищевым аллергенам;
- аллергическая реакция в желудочно-кишечном тракте;
- развитие аллергического воспаления в слизистой оболочке желудочно-кишечного тракта.
Причины снижения оральной толерантности к пищевым аллергенам:
У детей раннего возраста:
- функциональная незрелость, в том числе ферментативная недостаточность;
- недостаточность секреторного IgA;
- избыточный кишечный антигенный контакт;
- иммуносупрессивное воздействие перенесенных вирусных инфекций.
У детей старшего возраста:
- следствие воздействия кишечных ирритантов, гельминтов, кишечного кандидоза.
Типы аллергических реакций, вызывающих гастроинтестинальную аллергию:
- IgE-опосредованные;
- не-IgE-опосредованные;
- иммунокомплексные и клеточно-опосредованные.
В ответ на аллерген происходит активация Т-хелперов 2-го типа — Th2-клеток, которые выделяют интерлейкины IL4, IL5 и IL13, переключающие В-лимфоцит на гиперпродукцию IgE. IgE фиксируется на клетках-мишенях: тучных клетках, базофилах. При повторном поступлении аллергена происходит реакция антиген–антитело, выделение преформированных медиаторов (гистамин и др.) и синтез новых (лейкотриены, простагландины), которые вызывают раннюю и позднюю фазы аллергической реакции. В раннюю фазу аллергической реакции происходит действие медиаторов на слизистую оболочек желудочно-кишечного тракта, которая является в данном случае шоковым органом. Медиаторы вызывают спазм гладкой мускулатуры (кишечные колики, боли в животе), гиперсекрецию слизи (рвота, диарея) и отек слизистой оболочки желудочно-кишечного тракта. В позднюю фазу аллергической реакции отмечается миграция в очаг воспаления эозинофилов, активированных Т-лифмоцитов, выработка провоспалительных цитокинов, что поддерживает хроническое аллергическое воспаление в слизистой оболочке желудочно-кишечного тракта [3–6].
Реже в патогенезе гастроинтестинальной аллергии могут иметь место не-IgE-опосредованные аллергические реакции:
- Иммунокомплексные реакции — в ответ на аллерген синтезируются IgG, IgM, образуются иммунные комплексы, активируется комплемент, что приводит к выделению медиаторов аллергии, развитию иммунного воспаления в ЖКТ.
- Клеточно-опосредованные реакции — образуются сенсибилизированные Т-лимфоциты, выделяющие цитокины, приводящие к аллергическому воспалению.
По не-IgE-опосредованному типу развиваются: энтероколит на пищевой белок, проктит.
Имеется зависимость клинических проявления гастроинтестинальной аллергии от уровня сенсибилизации и возраста ребенка.
Формы гастроинтестинальной аллергии
В зависимости от уровня сенсибилизации выделяют следующие формы гастроинтестинальной аллергии:
Оральный аллергический синдром
- аллергический эзофагит;
- аллергичеcкий гастрит;
- кишечная колика;
- аллергическая энтеропатия;
- аллергический колит;
- признаки хейлита, гингивита, глоссита: отечность губ, слизистой оболочки полости рта, языка;
- рецидивирующего афтозного стоматита.
Аллергический эзофагит
У детей раннего возраста:
- напоминает клинику пилороспазма: рвота в течение одного часа после кормления;
- выраженный болевой синдром во время приема пищи.
У детей старшего возраста:
- ощущение онемения, жжения по ходу пищевода;
- боли в горле и за грудиной;
- затруднение глотания из-за дискинезии и отека пищевода.
Аллергический гастрит
При аллергическом гастрите через несколько минут после приема аллергена:
- схваткообразные боли в эпигастрии;
- рецидивирующая рвота.
Аллергическая энтеропатия
Рецидивирующая диарея, возникающая после приема пищевого аллергена.
Кишечная колика
- начало приступа после кормления пищевым аллергеном;
- громкий пронзительный крик;
- покраснение лица, бледность носогубного треугольника;
- живот вздут и напряжен, ноги подтянуты к животу, стопы холодные;
- руки прижаты к туловищу.
Аллергический колит
- боли в животе через 12–36 ч после приема пищи;
- наличие в стуле стекловидной слизи;
- ректальное кровотечение — гемоколит.
Тяжелые формы гастроинтестинальной аллергии
К тяжелым формам гастроинтестинальной аллергии относят аллергический гастроэнтероколит с такими клиническими симптомами, как:
- многократная рвота;
- вздутие живота;
- частый жидкий стул;
- большое количество слизи и крови;
У детей старшего возраста длительное антигенное раздражение слизистой оболочки желудочно-кишечного тракта может приводить к формированию язв.
Особенности гастроинтестинальной аллергии
Особенностями гастроинтестинальной аллергии у детей являются:
У детей до 3 лет:
- боли в животе (у детей грудного возраста чаще кишечные колики);
- метеоризм;
- неустойчивый стул (до 5–6 раз в сутки, разжижен с примесью слизи, иногда крови);
- срыгивания, рвота;
- явные и скрытые кишечные кровотечения, приводящие к анемии;
- симптомы связаны с приемом пищевых аллергенов и исчезают после устранения их из рациона питания.
У детей от 3 до 6 лет:
- более выражены симптомы желудочной диспепсии: изжога, тошнота, рвота;
- реже, чем в раннем возрасте, возникают симптомы кишечной диспепсии: метеоризм и диарея;
- абдоминальные боли менее интенсивные, чем у детей грудного возраста;
- симптомы связаны с приемом пищевых аллергенов и исчезают после устранения их из рациона питания.
У детей школьного возраста:
- клиническая картина имеет более стертый характер;
- наиболее часто наблюдаются абдоминальные боли;
- проявления желудочной диспепсии (отрыжка, изжога, тошнота);
- проявления кишечной диспепсии (запоры);
- снижение аппетита и полное отвращение к продукту, вызвавшему аллергический процесс.
Диагностика гастроинтестинальной аллергии
При диагностике гастроинтестинальной [7, 8] аллергии необходимы:
1. Сбор аллергологического анамнеза:
- наследственная отягощенность по аллергии;
- наличие у ребенка кожных или респираторных форм аллергии.
2. Определение клинических особенностей:
- связь заболевания с пищевыми аллергенами;
- абдоминальные боли, кишечные колики;
- диспептические явления (рвота, жидкий стул с прозрачной слизью и кровью);
- нормальная температура тела, отсутствие интоксикации;
- положительная динамика после элиминации аллергена и назначения антигистаминных препаратов.
3. Лабораторные методы исследования включают:
- общий анализ крови — эозинофилия;
- копрограмма — в кале светлая слизь и эритроциты;
- эндоскопия: пищевод, желудок, двенадцатиперстная кишка — бледная слизистая оболочка, слизь, симптом манной крупы, линейные бороздки;
- гистология ≥ 20 эозинофилов в поле зрения.
4. Специфическое аллергологическое обследование:
- кожные тесты с пищевыми аллергенами (скарификационные, prik-test);
- определение общего IgE;
- определение аллергенспецифических IgE и IgG4.
Лечение гастроинтестинальной аллергии
Лечение гастроинтестинальной аллергии включает:
- диетотерапию с элиминацией причинно-значимых аллергенов (исключаются высокосенсибилизирующие и индивидуально непереносимые продукты);
- фармакотерапию:
- антигистаминные средства;
- мембраностабилизаторы;
- энтеросорбенты;
- ферменты.
Диетотерапия в грудном возрасте
При естественном вскармливании: строгая гипоаллергенная диета матери. Из рациона питания исключаются продукты с высокой сенсибилизирующей активностью и индивидуально непереносимые продукты.
При искусственном вскармливании назначаются только лечебные смеси:
- белковые гидролизаты: полные — сывороточные и казеиновые;
- соевые смеси используют у детей старше 6 месяцев. Их применение ограничено, поскольку к ним быстро развивается сенсибилизация;
- смеси на основе новозеландского козьего молока: Нэнни классика с рождения до 1 года, Нэнни 1 с пребиотиками для детей от 0 до 6 месяцев, Нэнни 2 с пребиотиками для детей от 6 месяцев до 1 года, Нэнни 3 — для детей старше 1 года.
Имеются отличия белкового состава новозеландского козьего молока от коровьего молока. В нем практически отсутствует αS1-казеин, основным казеиновым белком является β-казеин. Такая пропорция близка к составу женского молока. В желудке образуется менее плотный сгусток. Его переваривание значительно облегчается. Формирование мягкого казеинового сгустка ускоряет расщепление сывороточных белков. Полное переваривание белков козьего молока объясняет низкий риск развития аллергических реакций при употреблении новозеландского козьего молока.
Преимущества смесей новозеландского козьего молока:
- практически отсутствует αS1-казеин, являющийся основным белком коровьего молока, вызывающим аллергические реакции;
- не содержит сахарозы и глюкозы;
- не содержит вкусовых добавок и красителей;
- по составу смеси Нэнни для детей с рождения максимально приближены к женскому молоку.
Противопоказания к назначению смесей Нэнни:
- лактазная недостаточность;
- аллергия на козье молоко;
- при иммунологическом обследовании диагностированная сенсибилизация к белкам козьего молока.
Особенности введения прикорма детям с гастроинтестинальной аллергией
Особенности введения прикорма детям с гастроинтестинальной аллергией:
- прикорм вводится не ранее 5 месяцев;
- овощное пюре только монокомпонентное;
- каши безмолочные гипоаллергенные, например гречневая, рисовая, кукурузная. При отсутствии аллергии на белки козьего молока рекомендуются гречневая и рисовая Бибикаши на основе новозеланского козьего молока;
- мясо кролика, конины, индейки, свинины, баранины, говядины.
Примерное меню ребенка 7 месяцев, больного пищевой аллергией, находящегося на искусственном вскармливании:
- 6 ч. Смесь Нэнни 2 с пребиотиками 200 мл.
- 10 ч. Гречневая Бибикаша 200 мл.
- 14 ч. Овощное пюре из кабачков 150 мл, мясное пюре (мясо кролика) 50 г.
- 18 ч. Смесь Нэнни 2 с пребиотиками 200 мл.
- 22 ч. Смесь Нэнни 2 с пребиотиками 200 мл.
Детям грудного возраста не рекомендуется цельное козье молоко. Это неадаптированный продукт. В нем слишком высокий уровень минеральных веществ, что является повышенной нагрузкой на пищеварительную систему и почки ребенка, и недостаточное количество витаминов и особенно фолиевой кислоты, что может быть причиной развития мегалобластной анемии.
Фармакотерапия
Антигистаминные препараты: с 1-месячного возраста — Фенистил (капли), Супрастин (таблетки) 2–3 раза в день, с 6 месяцев — Зиртек (капли) — 1 раз в день, с 1 года — Эриус (сироп) 1 раз в день. Курс лечения 2–3 недели.
Мембраностабилизаторы в периоде ремиссии — Кетотифен 2 раза в день, Налкром 3–4 раза в день. Курс лечения 2–3 месяца.
Энтеросорбенты. В периоде обострении 10–14 дней — Энтеросгель (паста, гель) 2–3 раза в день, Смекта, Фильтрум, Лактофильтрум.
Ферменты — Креон, Мезим форте, Панцитрат 2–3 недели.
Симптоматическая терапия: при рвоте — Мотилиум, при метеоризме, кишечных коликах — Эспумизан, Саб симплекс.
Профилактика гастроинтестинальной аллергии
В группах риска по развитию пищевой аллергии, в которую включаются дети, имеющие семейную отягощенность по аллергическим заболеваниям, рекомендуется:
- соблюдение беременной и во время лактации рациональной диеты. При наличии у беременной аллергической реакции из диеты исключают высокоаллергенные продукты;
- устранение профессиональной вредности;
- прекращение курения;
- грудное вскармливание как минимум до 4–6 месяцев жизни;
- не рекомендуется раннее (до 4 месяцев жизни) введение прикорма;
- при невозможности грудного вскармливания детям из группы риска по развитию аллергических заболеваний рекомендуется использовать частичные гидролизаты белка или смеси Нэнни на основе козьего молока: Нэнни классика, Нэнни 1 с пребиотиками, Нэнни 2 с пребиотиками, Нэнни 3;
- формирование толерантности ребенка к действию распространенных аллергенов.
Литература
- Баранов А. А., Балаболкин И. И., Субботина О. А. Гастроинтестинальная пищевая аллергия у детей. М.: Издательский дом «Династия». 2002. 180 с.
- Хаитов Р. М., Пинегин Б. В. Оценка иммунного статуса человека в норме и при патологии // Иммунология. 2001. № 4. С. 4–6.
- Gómez-Llorente C., Muñoz S., Gil A. Role of Toll-like receptors in the development of immunotolerance mediated by probiotics // Proc Nutr Soc. 2010, Aug; 69 (3): 381–389. Epub 2010 Apr 23.
- Shanahan F. Nutrient tasting and signaling mechanisms in the gut V. Mechanisms of immunologic sensation of intestinal contents // Am J Physiol Gastrointest Liver Physiol. 2000, Feb; 278 (2): G191–196.
- Van der Sluys Veer A., Biemond I., Verspaget H. W. et al. Faecal parameters in the assessment of activity in inflammatory bowel disease // Scand J Gastroenterol. 1999; 34 (Suppl 230): 106–110.
- Mantis N. J., Forbes S. J. Secretory IgA: arresting microbial pathogens at epithelial borders // Immunol Invest. 2010; 39 (4–5): 383–406. Review.
- Brandtzaeg P. Update on mucosal immunoglobulin A in gastrointestinal disease // Curr Opin Gastroenterol. 2010, Nov; 26 (6): 554–563.
- Chahine B. G., Bahna S. L. The role of the gut mucosal immunity in the development of tolerance versus development of allergy to food // Curr Opin Allergy Clin Immunol. 2010, Aug; 10 (4): 394–399.
Т. Г. Маланичева* , 1 , доктор медицинских наук, профессор
Н. В. Зиатдинова*, кандидат медицинских наук
С. Н. Денисова**, доктор медицинских наук
* ГБОУ ВПО КГМУ МЗ РФ, Казань
** ГБОУ ВПО РНИМУ им. Н. И. Пирогова МЗ РФ, Москва
Читайте также:

