При отравлении сыпь на животе у ребенка
Обновлено: 01.05.2024
Пищевое отравление - симптомы, первая помощь и профилактика
Летом из-за жаркой погоды число отравлений возрастает почти в 2 раза! Вчерашние салаты, немытые фрукты и овощи, недожаренные шашлыки, а в результате всем известные симптомы отравления: тошнота, боль в животе, понос, рвота, озноб и повышенная температура.
Первые симптомы пищевого отравления обычно проявляются уже через два-три часа после приема пищи, а стафилококковые энтеротоксины могут "сработать" уже через 30 минут. В основном пищевые токсикоинфекции возникают при употреблении молочных продуктов, зараженного мяса, рыбы, некоторых овощных блюд (салатов, винегретов, картофельного пюре), изделий с добавлением сырых яиц, нарезанных арбузов и дыни.
При первых признаках пищевого отравления надо больному оказать первую помощь, которая включает:
- промыть желудок слабым раствором марганцовки, пищевой соли или поваренной соды;
- одной из самых частых ошибок при отравлении является прием таблеток от диареи. Этого делать не следует, так как небольшой понос механически удаляет из организма микроорганизмы и их токсины;
- принять 10 таблеток активированного угля. С помощью активированного угля из организма выводятся токсины. Более современные препараты из группы сорбентов - энтеросгель, полисорб и другие;
- для предотвращения обезвоживания пить крепкий горячий чай без сахара или раствор регидрона: 1 пакетик на 1 литр воды или другие жидкие напитки;
- при ознобе укутаться одеялом, к ногам и рукам приложить грелки;
- если понос непрерывен, а температура за 38 (это указывает на дизентерию), дальнейшие действия по назначению врача;
- для уничтожения бактерий, которые вырабатывают токсины необходимо принять антибиотики. Лучшим выбором является гентамицин в ампулах, который при приеме внутрь не всасывается. Его обязательно необходимо дополнить метронидазолом, который уничтожит простейшие. К сожалению, метронидазол всасывается при приеме внутрь и необходимо исключить наличие противопоказании к его приему.
При пищевом отравлении принимать обезболивающие типа аспирина, анальгина и прикладывать грелку к животу нельзя.

Существуют простые правила, соблюдая которые можно максимально обезопасит себя от пищевого отравления:
1. Мойте руки до и после еды. Руки нужно тщательно мыть после туалета, после улицы или общественного транспорта и даже если вы на минутку выбегали из дома.
2. Не употребляйте немытые овощи и фрукты. Даже если у вас собственный огород, или производитель говорит, что овощи мытые.
3. Намыливайте руки не менее 15 секунд, так вы наверняка избавитесь от вредоносных бактерий.
4. Покупайте продукты только в магазинах, где имеется холодильники. Колбасные изделия выбирайте только в вакуумной упаковке.
5. Обращайте внимание на срок годности продуктов. Не стесняйтесь нюхать еду, если не нравится ее запах, лучше откажитесь от покупки.
6. Не покупайте готовые салаты, заправленные майонезом: они очень быстро портятся.
7. Выбирайте цельные, не гнилые фрукты и овощи. Не пробуйте немытые овощи и фрукты на рынке, не покупайте арбузы нарезанные и треснутые.
8. Сильномороженные продукты размораживайте в холодильнике или микроволновке, а не при комнатной температуре.
9. Не употребляйте молочные продукты или готовое мясо в пищу, если они более двух дней находились вне холодильника.
10. Прежде чем разбить яйцо, помойте его с мылом.
11. Не покупайте пирожки, шашлык и другую еду в уличных палатках;
12. Защитите окна от мух сетками, мусорное ведро держите закрытым, все продукты храните в упаковке.
13. Маринуйте мясо для шашлыка не менее суток (и только в холодильнике) и тщательно прожаривайте, также стоит быть осторожным с сырым мясом, рыбой и яйцами.
14. Продукты, которые быстро портятся, держать при комнатной температуре около 20 градусов можно не более 2-х часов. А если их оставлять на столе в жару, не убрав в холодильник, то время их хранения снижается до 1 часа.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Что такое сальмонеллез? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Сальмонеллёз — это острое инфекционное заболевание желудочно-кишечного тракта с возможностью дальнейшей генерализации процесса (распространением заболевания по всему организму). Причина развития сальмонеллёза — различные серотипы бактерий рода Salmonella. К клиническим характеристикам сальмонеллёза относят синдром общей инфекционной интоксикации, синдром поражения желудочно-кишечного тракта (гастрит, энтерит), синдром обезвоживания, гепатолиенальный синдром (увелечение печени и/или селезёнки) и иногда синдром экзантемы (высыпания).
Возбудитель
семейство — кишечные бактерии (Enterobacteriaceae)
род — Сальмонелла (Salmonella)
Существует 7 подвидов (более 2500 сероваров). Наиболее актуальные серовары: typhimurium, enteritidis, panama, london.
Представлены следующей антигенной структурой:
- О-антиген (соматический, термостабильный);
- H-антиген (жгутиковый, термолабильный);
- К-антиген (поверхностный, капсульный);
- Vi-антиген (антиген вирулентности — степень способности штамма вызвать заболевание; является компонентом О антигена);
- М-антиген (слизистый).
К факторам патогенности (механизмам приспособления бактерий) относятся:
- холероподобный энтротоксин — интенсивная секреция жидкости в просвет кишки;
- эндотоксин (липополисахарид) — общее проявление интоксикации;
- инвазия — заражение.
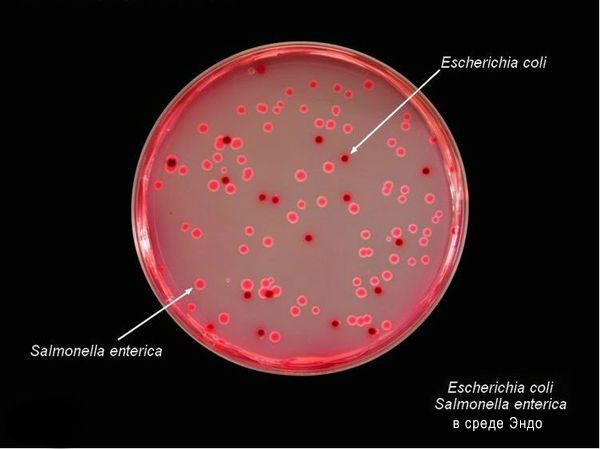
Тинкториальные свойства: разлагают глюкозу и маннит, образовывая кислоту и газ, продуцируют сероводород. Грамм-отрицательные палочки подвижны, спор и капсул не образуют. Растут на обычных питательных средах, образуя прозрачные колонии, на мясо-пептонном агаре с образованием колоний голубоватого цвета, на среде Эндо образуют прозрачные розовые колонии, на среде Плоскирева — бесцветные мутные, на висмут-сульфитном агаре — чёрные с металлическим блеском.
Высокоустойчивы во внешней среде (без агрессивных воздействий), активно размножаются в мясе и молоке (до 20 суток), в воде сохраняют жизнесособность до 5 мес., в почве — до 9 мес., в комнатной пыли — до 6 мес., в колбасе — до 1 мес., в яйцах — до 3 мес., в фекалиях сохраняются до 4 лет. При 56 °C погибают через 3 минуты, при кипячении мгновенно. Сальмонеллы, которые находятся в куске мяса массой 400 гр и толщиной до 9 см, погибают при его варке за 3,5 часа. Соление и копчение оставляет сальмонелл в живых. Воздействие кислот и хлорсодержащих дезинфицирующих средств вызывает их гибель. В последнее десятилетие появились штаммы сальмонелл, устойчивые ко многим антимикробным препаратам. [2] [5]
Эпидемиология
Зооантропоноз, распространённый повсеместно.
Источники инфекции: домашние животные (сами не болеют), птицы, человек (больной и носитель).
Резервуары инфекции и причина эпидемических вспышек сальмонеллеза: грызуны, дикие птицы, тараканы, улитки, лягушки, змеи.
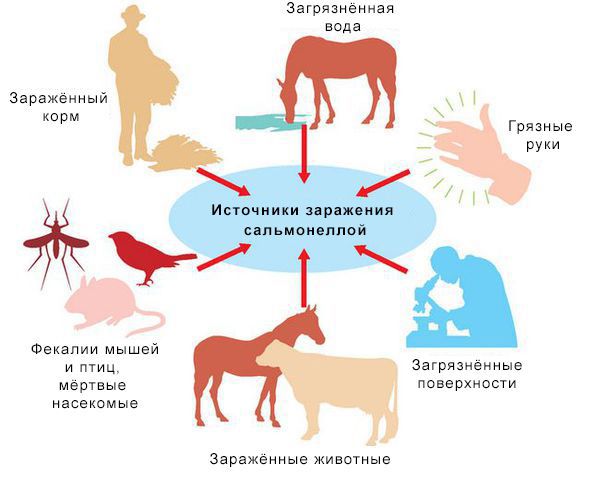
Механизм передачи: фекально-оральный (пути — алиментарный, т. е. через органы ЖКТ, водный, контактно-бытовой). В основном источниками заражения являются птицы, яйца и молочные продукты. Инфицирующая доза 10*5-10*8 микробных тел.
Факторы риска
- детский возраст до 5 лет;
- возраст до 12 месяцев, особенно высока вероятность заболеть без грудного вскармливания;
- иммунодефицит (в основном у младенцев и лиц старше 65 лет, а так же у пациентов с ВИЧ в стадии СПИДа, принимающих иммунодепрессивные препараты);
- регулярный приём препаратов, снижающих кислотность желудка;
- употребление сырого и недостаточно термически обработанного мяса, молочных продуктов и яиц;
- частый контакт с животными с несоблюдением правил гигиены;
- посещение стран с низким уровнем жизни.
В России в 2016 г. заболеваемость была – 26 на 100 тыс. населения, у детей в до 14 лет – 71 на 100 тыс. Для сравнения в США среднегодовая заболеваемость — 15 на 100 тыс. (1,35 миллиона заболеваний, 26 500 госпитализаций и 420 смертей ежегодно). Иммунитет строго типоспецифичен (возможно многократное инфицирование различными штаммами) и непродолжителен [2] [6] [9] [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы сальмонеллеза
Инкубационный период — от 6 часов (при алиментарном заражении) до 3 суток. При внутрибрюшном заражении (искусственно) — до 8 дней.
Начало заболевания острое (т. е. развитие основных синдромов происходит в первые сутки заболевания).
Пищевое отравление у ребенка – острое инфекционно-токсическое поражение, возникающее вследствие употребления в пищу недоброкачественных продуктов, содержащих болезнетворные микроорганизмы и их токсины, растительных или иных ядов. Пищевое отравление у ребенка проявляется диареей, рвотой, лихорадкой, интоксикацией, обезвоживанием. Диагностика пищевого отравления у детей предполагает выяснение эпидемиологического анамнеза; идентификацию возбудителя или токсина в крови, испражнениях, рвотных массах, пробах продуктов. Лечение пищевого отравления у детей требует незамедлительного промывания желудка или постановки очистительной клизмы, приема энтеросорбентов, регидратации.

Общие сведения
Пищевое отравление у ребенка – пищевая токсикоинфекция или интоксикация, связанная с употреблением инфицированной пищи, воды либо ядовитых (растительных, химических, лекарственных) веществ. Пищевые отравления у детей занимают ведущее место в ряду инфекционной патологии и токсикологии детского возраста и представляют серьезную проблему практической педиатрии.
Пищевое отравление у ребенка протекает гораздо тяжелее, чем у взрослых, что объясняется особенностями детского организма: низкой кислотностью желудочного сока, незаконченным формированием микрофлоры кишечника, более быстрым всасыванием яда и его распространением по всему организму, относительно низкой дезинтоксикационной способностью печени и фильтрационной функцией почек и т. д. Нередко одни и те же продукты, не вызывающие у взрослого никаких признаков отравления, служат причиной пищевого отравления у ребенка.

Классификация
У ребенка могут встречаться следующие виды пищевых отравлений:
- Инфекционные пищевые отравления, вызванные микробами и их токсинами (пищевые токсикоинфекции и пищевые токсикозы - бактериотоксикозы, ботулизм).
- Неинфекционные пищевые отравления, вызванные ядовитыми продуктами растительного, животного происхождения, ядовитыми примесями.
В клиническом течении пищевого отравления у ребенка различают 3 стадии:
- Латентную (бессимптомную) – длится с момента приема токсина/яда до появления у ребенка первых симптомов пищевого отравления. Продолжительность латентного периода зависит от возраста и индивидуальных особенностей ребенка, количества попавшего с пищей в организм токсического вещества, скорости его всасывания. Латентная стадия пищевого отравления – это наиболее благоприятное «окно» для лечения ребенка, когда яд еще не попал в кровь и не оказал своего токсического действия. Первая помощь в этом случае – промывание желудка и прием энтеросорбентов.
- Токсикогенную – длится от появления первых признаков отравления до элиминации бактерий и яда из организма. Токсикогенный период проявляется развернутой симптоматикой пищевого отравления у ребенка, характерной для данной токсикоинфекции или яда. В этой стадии необходима идентификация бактерий и яда, их удаление (промывание желудка, очистительная клизма, форсированный диурез), детоксикация и т. д.
- Стадию реконвалесценции – восстановления нарушенных функций (пищеварительной, выделительной, иммунной и др.).
Причины
Инфекционные пищевые отравления у ребенка (пищевые токсикоинфекции) могут вызываться стафилококком, протеем, клебсиеллами, клостридиями, цитробактерами, энтеротоксигенными штаммами кишечной палочки и др. Данные возбудители проникают в организм исключительно с пищей, в которой предварительно размножаются и вырабатывают токсины. Контаминации пищи и накоплению токсинов благоприятствует несоблюдение санитарно-гигиенических норм в процессе хранения, приготовления и реализации пищи. При этом продукты могут выглядеть как недоброкачественные (неприятный запах, вкус, измененный цвет, консистенция) или иметь нормальные органолептические качества.
Микробными источниками, обсеменяющими пищу, могут выступать лица, страдающие кишечными инфекциями, гнойными заболеваниями (ангинами, фурункулезом, стрептодермией, панарициями, маститом и др.), а также животные, загрязняющие своими испражнениями воду, почву, растения и другие объекты внешней среды. Пищевое отравление у ребенка может быть вызвано употреблением некипяченой воды, инфицированного молока и молочных продуктов, яиц, кондитерских изделий с кремом, рыбы и морепродуктов, колбас, мяса (говядины, свинины, кур и др.), консервов домашнего приготовления и т. д.
Пищевые отравления у детей могут протекать в виде спорадических, семейных случаев или массовых вспышек. Для них характерен подъем заболеваемости в летне-осенний период, когда имеются благоприятные условия для размножения микробных возбудителей и накопления токсинов.
Неинфекционные пищевые отравления обычно связаны со случайным употреблением ребенком ядовитых ягод (паслена, волчьей ягоды, бузины черной, вороньего глаза и др.), растений (болиголова, белены, веха ядовитого, дурмана и др.), грибов (бледной поганки, мухоморов, ложных лисичек или опят). Пищевое отравление у ребенка может возникать при употреблении в пищу сельхозпродуктов, загрязненных ядовитыми химическими примесями (фунгицидами, инсектицидами, неорганическими соединениями).
Симптомы пищевого отравления у ребенка
Клиническая картина пищевого отравления у ребенка при различных токсикоинфекциях очень похожа. Обычно латентная стадия продолжается 2-6 часов; иногда укорачивается до 30 мин. или удлиняется до 24 ч. Пищевое отравление у ребенка проявляется признаками гастроэнтерита, общеинфекционными симптомами, интоксикацией, обезвоживанием.
Начинается заболевание остро, с тошноты, многократной рвоты съеденной пищей, болей в животе (главным образом, в области желудка), водянистой диареи с примесями зелени, слизи, прожилками крови. Частота стула достигает 5-10 раз в сутки.
Течение пищевого отравления короткое; в большинстве случаев симптомы регрессируют через 2–3 дня, хотя слабость, боли в животе могут сохраняться дольше. Тяжелые формы пищевого отравления может наблюдаться у детей раннего возраста, ослабленных лиц с сопутствующим фоном (недоношенность, гипотрофия, дисбактериоз и др.). В тяжелых случаях у ребенка может развиться некротический энтерит, инфекционно-токсический или гиповолемический шок, эндокардит, сепсис.
При пищевом отравлении ядовитыми растениями у ребенка нередко поражается ЦНС, что может проявляться заторможенностью, эйфорией, галлюцинациями, нарушениями зрения, расстройствами речи, судорогами, комой. При токсическом воздействии на сердечно-сосудистую систему возникает тахикардия или брадикардия, аритмия, артериальная гипотония. Большинство растений главным образом поражает ЖКТ, что делает пищевое отравление у ребенка менее опасным.
Пищевое отравление ребенка грибами всегда происходит по вине взрослых, допускающих употребление в пищу неизвестных или сомнительных «даров леса». Отравление бледной поганкой сопровождается неукротимой рвотой, кишечными коликами, холероподобным поносом с примесью крови, судорогами, расстройством дыхания. Действие яда приводит к развитию токсического гепатита, а в 90% случаев – к летальному исходу вследствие острой печеночной недостаточности.
При отравлении мухоморами возникают повышенное слюноотделение, рвота, одышка, бронхоспазм, галлюцинации, судорожный синдром. Смертность при отравлении мухоморами составляет 1%. С клинической картиной, диагностикой и лечением ботулизма можно ознакомиться здесь.
Диагностика пищевого отравления у ребенка
Пищевое отравление у ребенка может обычно диагностируется педиатром или детским инфекционистом. Постановке диагноза пищевого отравления у ребенка способствует выяснение эпидемиологического анамнеза, типичная клиническая картина, указание на групповые случаи отравления лиц, употреблявших одну и ту же пищу.
Специфические диагностические тесты включают выделение возбудителя из бактериологического посева испражнений, рвотных масс, промывных вод желудка, остатков зараженного продукта. В случае подозрения на генерализованную форму инфекции проводится бакпосев крови. При массовых вспышках пищевых токсикоинфекций в детских коллективах обследованию подлежат кухонные работники, у которых берутся мазки с рук, из носоглотки, прямой кишки. Экспресс-методы выявления возбудителя (РИФ, ИФА, ПЦР) имею вспомогательное значение.
В отдельных случаях ребенку с пищевым отравлением может потребоваться консультация детского невролога, детского гастроэнтеролога, детского хирурга. Дифференциальную диагностику пищевого отравления осуществляют с острым гастритом, острым аппендицитом, холециститом, панкреатитом, лямблиозом, ОКИ, менингитом у ребенка.
Лечение пищевого отравления у ребенка
Неотложная помощь при установлении факта пищевого отравления у ребенка состоит в промывании желудка до чистых вод и постановке очистительной клизмы для удаления токсинов из ЖКТ. С этой же целью показано назначение энтеросорбентов (активированного угля, комбинированных препаратов).
Для ликвидации обезвоживания необходимо проведение пероральной регидратации (сладкий чай, солевые растворы) при среднетяжелых формах – парентеральной регидратационной терапии солевыми растворами. При пищевом отравлении ребенку назначается заместительная терапия полиферментными препаратами с панкреатином. Противомикробная терапия ребенку с пищевым отравлением проводится только при тяжелых токсикоинфекциях под контролем врача.
Целесообразно воздержание от приема пищи в течение 12–24 часов. После прекращения рвоты ребенку рекомендуется щадящая диета (жидкие каши, слизистые супы, сухари, компоты, кефир).
При отравлении бледной поганкой ребенку требуется проведение экстренной экстракорпоральной гемокоррекции (гемосорбции).
Прогноз и профилактика пищевого отравления у ребенка
Пищевое отравление у ребенка, протекающее в легкой или средней степени тяжести обычно заканчивается полным выздоровлением. Последствиями пищевого отравления у ребенка могут являться различные нарушения функции органов и систем. Так, исходом пищевой токсикоинфекции нередко служит дисбактериоз, а отравления грибами - почечная и печеночная недостаточность. При тяжелом пищевом отравлении у ребенка может развиваться тяжелая полиорганная недостаточность, требующая проведения интенсивной терапии. При токсикоинфекциях летальность невелика (около 1%), чего нельзя сказать об отравлениях грибами.
Профилактика пищевого отравления у ребенка диктует необходимость правильного хранения и проведения адекватной термической обработки пищевых продуктов, употребления только кипяченой воды, тщательного мытья рук и продуктов питания под проточной водой. Необходимо регулярное гигиеническое обследование лиц, работающих на детских кухнях и в общепите; недопущение на пищеблок работников с гнойничковыми заболеваниями кожи (пиодермией), инфекциями дыхательных путей, кишечными инфекциями.
Необходимо знакомить детей с ядовитыми растениями и грибами, строжайшим образом запрещать им употреблять в пищу неизвестные ягоды, плоды, семена т. д.
Многие родители сталкиваются с тем, что у их маленьких детей появляется сыпь на разных участках тела, которая может идти вслед за высокой температурой. Такое встречается и у взрослых, причем обычно, такое явление не вызывает сильного беспокойства — оно быстро проходит и не несет каких либо последствий. Однако отсутствие внимательного наблюдения и отсутствие своевременного оказания медицинской помощи может привести к ряду осложнений, влияющих на здоровье человека.
Сыпь, сопровождающаяся температурой, может возникнуть по нескольким причинам. Некоторые лекарственные препараты и аллергические реакции могут спровоцировать это явление как у взрослых, так и у детей.
Наиболее распространенной причиной сыпи с температурой – ряд вирусных инфекций. Дети до двух лет наиболее подвержены таким заболеваниям. Их иммунная система еще не функционирует в полной мере и может остро реагировать на внешних возбудителей. У взрослых подобная клиническая картина наблюдается реже, и в основном как осложнение другого заболевания или из-за ряда внешних факторов.
Несмотря на то, что некоторые из этих инфекций могут привести к ряду негативных последствий, большинство из них не нуждаются в лечении, а симптомы исчезают самостоятельно.
Важно: В некоторых случаях, сыпь может возникнуть уже после того, как температура тела начала приходить в норму. Это является своеобразным признаком эффективной борьбы организма с инфекцией. Однако некоторые пациенты могут начать паниковать, полагая что их состояние усугубляется.
Помимо лихорадки и сыпи, у пациента могут наблюдаться следующие общие симптомы:
- Быстрая утомляемость;
- Озноб;
- Сильный зуд и боли на пораженных участках кожи;
- Головные боли.
Сама сыпь, в зависимости от вида инфекции, может выглядеть как обычные красные пятна, так и в виде шишек или папул с жидкостью внутри. Локализация сыпи также зависит от типа инфекции, что позволяет сузить круг заболеваний при диагностике.
Следует помнить, что вирусные заболевания передаются воздушно-капельным путем при разговоре, кашле или чихании. Человек может распространять болезнь уже за несколько дней до того как появиться сыпь. При этом контакт с пораженным участком кожи пациента не вызывает заражения.
Несмотря на то, что подхватить вирусное заболевание может любой человек, дети уязвимы к ним в большей степени. Самые распространенные инфекции, которые вызывают лихорадку, сопровождающуюся сыпью, поражают преимущественно детей до 5 лет.
Розеола
Один из самых распространенных видов заболевания, при котором наблюдается сыпь с температурой. Вызывается вирусом герпеса 6-го типа. Поражает детей в возрасте от 6 месяцев до 2 лет. Взрослые подвержены данному заболеванию значительно реже.
Розеола не нуждается в активном лечении, потому что болезнь не опасна для здоровья ребенка и проходит за 7-10 дней как обычная простуда. В данном случае сыпь возникает после лихорадки и представлена плоскими или выпуклыми розовыми пятнами. Они начинают развиваться на животе, постепенно переходят на руки и лицо.
Инкубационный период составляет 5 - 15 дней, после которого начинают проявляться симптомы:
- Диарея;
- Боль в горле и легкий кашель;
- Раздражительность;
- Плохой аппетит;
- Опухшие гланды.
Ветрянка
Ветрянку вызывает вирус ветряной оспы. Обычно её считают детской болезнью (хотя если заболеть ей в старшем возрасте, то она может стать значительно опаснее). Переболев ветрянкой 1 раз, человек приобретает к ней иммунитет на всю жизнь.
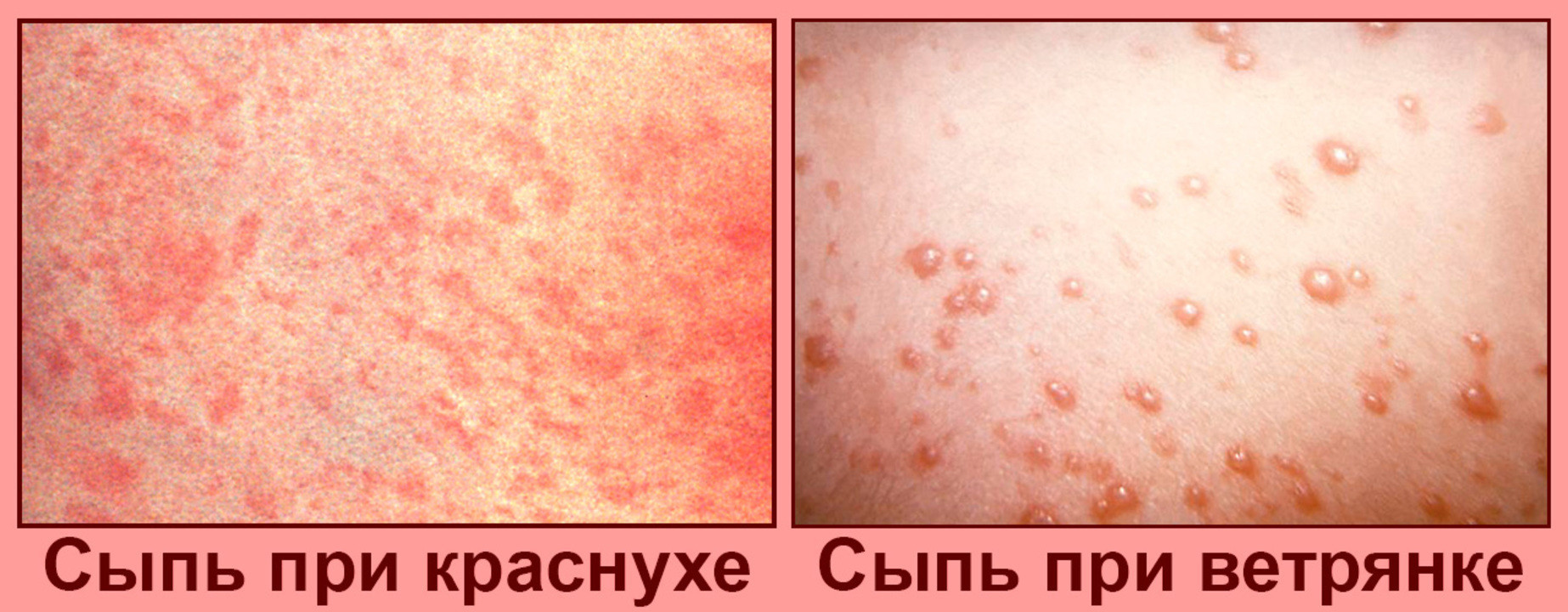
Рисунок 1. Сыпь при краснухе и при ветрянке. Источник: PHIL CDC
Инкубационный период от 7 до 21 дня, после которого появляется сыпь: красные или розовые шишки, которые в течении 14 дней покрываются коркой и исчезают. Сыпь сопровождается головными болями и лихорадкой.
Лечение ограничивается мазями местного применения и изоляцией больного от окружающих. Также рекомендуются теплые ванны.
Ветрянка наиболее опасна для беременных. Возрастает риск рождения детей со следующими отклонениями:
- Проблемы с интеллектуальным развитием;
- Патологии глаз;
- Физическая недоразвитость (малый рост).
Краснуха
Заболевание, которое обычно поражает детей от 5 до 9 лет. Помимо температуры и сыпи наблюдается увеличение лимфатических узлов. Краснуха представляет собой легкую инфекцию, которая проходит в течение одной недели даже без лечения.
Сыпь представляет собой розовые или красные пятна, которые возникают на лице, постепенно распространяясь на другие части тела.
Данное заболевание может представлять опасность для беременных, так как это может привести к хронической краснухе плода, что повышает вероятность выкидыша или физических отклонений после рождения малыша.
Мононуклкоз
Мононуклеозу подвержены все возрастные группы, но наиболее он распространен у подростков. Распространяется через слюну, поэтому его еще иногда называют болезнью поцелуев.
Инкубационный период длится в течении 4-6 недель, после чего проявляются такие симптомы:
- Головная боль;
- Быстрая утомляемость;
- Сыпь, в виде розовых и пурпурных бляшек или дисков на коже или во рту;
- Воспаление миндалин;
- Повышенная потливость.
Симптомы наблюдаются от 1 до 2 месяцев и их иногда сложно отличить от симптомов гриппа.
Болезнь может протекать незаметно без вреда для организма, но в редких случаях может вызвать осложнения:
- Ангина;
- Тонзиллит;
- Анемия;
- Менингит.
Вирусные заболевания, которые опасны для здоровья взрослого человека

Источник: Polina Tankilevitch: Pexels
Существует ряд вирусных заболеваний, которые могут вызвать сыпь с лихорадкой и у взрослого человека. Эти болезни не распространены в России, но ими можно заразиться во время отпуска в тропических и жарких странах.
Вирус Зика. Заболевание распространено в Центральной и Южной Америке. Передается через укусы насекомых, переливании крови и половом акте. Симптомы представляют собой сыпь в виде розовых плоских пятен или гноящихся бугорков. Часто болезнь проходит бессимптомно.
Сама сыпь не опасна для здоровья, но заболевание может вызвать ряд осложнений, особенно у беременных женщин:
- Увеличивается вероятность рождения детей с микроцефалией (маленькой головой или головным мозгом);
- Менингит;
- Менингоэнцефалит;
Синдром Гийена-Барре — аутоиммунного заболевания способного привести к параличу.
Лихорадка Западного Нила. Вирус передается человеку от птиц через укус насекомых. Симптомы развиваются редко, однако они могут привести к серьезным последствиям:
- Потеря зрения;
- Паралич;
- Судороги;
- Кома.
Заболеванию наиболее подвержены люди пожилого возраста (от 60 лет).
Лихорадка денге. Также распространяется преимущественно через укусы насекомых. Симптомы схожи с симптомами гриппа и длятся около 10 дней.
У небольшого процента заболевших может развиться более тяжелая форма заболевания – геморрагическая лихорадка денге. В таком случае у пациента могут наблюдаться такие признаки:
- Кровотечение из носа и десен;
- Нарушение кровообращения и повреждение сосудов;
- Увеличение печени.
Эти симптомы могут привести к шоковому синдрому денге, который может привести к смерти.
Когда обращаться за врачебной помощью
Многие вирусные заболевания не несут серьезной опасности для организма. Болезнь протекает гладко и проходит без особых осложнений в течении 7-14 дней. Несмотря на это, такие заболевания могут с трудом поддаваться лечению. Некоторые вирусные заболевания полностью резистентны к антибиотикам и требуют особого подхода и наблюдения специалистов.
Симптомы, при которых необходимо обратиться за врачебной помощью:
- Сыпь не проходит долгое время (более 10 дней) и не наблюдается признаков улучшения;
- Температура выше 39 градусов;
- Вместо пятен начинают образовываться пузырьки c жидкостью;
- Сыпь распространяется очень быстро по всему телу;
- Сыпь вызывает явно выраженные болевые ощущения;
- Пораженные части тела опухают.
Особое внимание следует уделять и общему состоянию пациента. Плохой аппетит, быстрая утомляемость и постоянная слабость, при которой больной не может выполнять повседневные действия, говорят о необходимости консультации с лечащим врачом.
Беременным женщинам следует внимательно относится к таким симптомам, потому что вирусные заболевания могут негативно повлиять на здоровье ребенка.
Важно: При появлении симптомов вирусных заболеваний во время посещения тропических районов или после возвращения из них, необходимо немедленно обратиться за медицинской помощью. Такие заболевания могут быть крайне опасны для здоровья человека.
Диагностируются такие заболевания быстро. Врач может установить тип заболевания по характеру сыпи и другим характерным симптомам. Для подтверждения диагноза, в большинстве случаев, достаточно анализа крови.

Источник: Howcast / YouTube
При обычных условиях, во время лечении подобных вирусных заболеваний, врач назначает курс антибиотиков, в зависимости от типа заболевания.
Чтобы бы смягчить симптомы, назначают мази или кремы местного применения. Для большего эффекта, при больших площадях поражения – компрессы.
Облегчить симптомы позволяют не сложно, например можно:
- Носить свободную и мягкую одежду;
- Принимать теплые ванны;
- Соблюдать постельный режим.
Самый эффективный метод профилактики таких заболеваний — вакцинация. Обычно детям её назначают в возрасте от 12 до 15 месяцев. Повторную вакцинацию проводят в 4-6 лет.
Не следует забывать о том, что такие заболевания заразны, и поэтому важно иметь возможность изолировать пациента — или как минимум обеспечить здоровых членов семьи средствами индивидуальной защиты. При этом и заболевшим и ухаживающим важно соблюдать правила личной гигиены, чтобы снизить риск развития осложнений.
К вирусным заболеваниям, которые сопровождаются сыпью и лихорадкой, следует относится внимательно, но без излишней осторожности. В подавляющем большинстве случаев, такие болезни проходят сами, не вызывая значительного дискомфорта и вреда. Наблюдение за симптомами и общим состоянием здоровья позволят избежать редких осложнений, а постельный режим и хороший уход ускорят выздоровление.

Пищевой аллергией называют патологическую реакцию организма на компоненты пищи. В этой статье врач педиатр Текутьева Ольга Николаевна подробно рассказывает о симптомах и принципах лечения аллергии у новорожденных.
Распространённость пищевой аллергии у грудных детей по данным ВОЗ составляет около 10%. Это достаточно большой процент и, последнее время наблюдается тенденция к его росту. Встретить в кабинете педиатра маму с жалобами на симптомы пищевой аллергии у малыша — не редкость. Чтобы эффективно лечить пищевую аллергию у грудничков врач должен, стараться не только назначить лекарственные препараты, но и объяснить правила ухода за малышом, растолковать тонкости диетотерапии.
В развитии аллергии большое значение имеет наследственная предрасположенность. Поэтому, если у мамы или папы есть аллергические реакции, то у малыша риск развития пищевой непереносимости становиться выше.
Виды пищевой аллергии у грудных детей
Различают два основных вида пищевых аллергий — реакция, которая развивается непосредственно после попадания аллергена в организм, и накопительная аллергия. Когда аллерген должен неоднократно попасть в организм, что бы развилась аллергическая реакция. Кроме того аллергию разделяют на виды, в зависимости от той системы органов, которая наиболее повреждена – кожные проявления, пищевые, дыхательные.
Симптомы пищевой аллергии у грудничков
1. Проявления пищевой аллергии разнообразны. Самым частым проявлением является сыпь. Сразу после попадания аллергена в организм может развиться острая аллергическая реакция — крапивница. На коже малыша появляются ярко-красные отечные пятна разного размера и формы. В центре пятна может возникнуть пузырек с прозрачным содержимым. Размер его может быть разнообразным от нескольких миллиметров до нескольких сантиметров. Такая сыпь обычно проходит в течении 1-3 дней. Но показать малыша врачу, все равно, стоит. Так как иногда ребенку требуется назначения лекарств, а при обширной сыпи, или неудачном ее расположении, даже экстренная помощь. Нужно запомнить, какой продукт вызвал такую реакцию и больше его не давать.
2. Другие виды сыпи проявляются не так остро. Поэтому не всегда возможно определить четкую связь ее появления с продуктом. Такие сыпи обычно не яркие, мелкоточечные. Они склонны к волнообразному течению. Сыпь, обычно, становиться более яркой к вечеру и бледнеет утром. Кожа становиться сухой, шелушиться, иногда трескается. Чаще всего, такая сыпь располагается на щеках, ягодицах, наружных поверхностях бедер и предплечий. Такой вид сыпи требует особого внимания специалистов — обследования и специфического лечения.
3 Вторыми проявлениями по частоте являются симптомы со стороны ЖКТ. К ним относятся: отек слизистых оболочек ротовой полости, отек пищевода, одно-или многократная рвота. Чаще всего такие симптомы проявляются остро, непосредственно после употребления аллергена. Кроме того, малыша могут беспокоить боли в животе. Он может кряхтеть, капризничать, сучить ножками. Пищевые аллергии могут проявляться неустойчивым стулом. Это может быть, как диарея, так и запоры. Менее яркими признаками пищевой аллергии у малыша могут быть частые обильные срыгивания, малая прибавка массы тела, плохой аппетит, слабость. Проявления со стороны ЖКТ могут быть вместе с сыпью или без нее.
4 Гораздо реже в грудном возрасте возможны проявления со стороны дыхательной системы, при попадании пищи на слизистые может возникнуть отек верхних дыхательных путей. Это состояние острое, угрожающее жизни. Оно требует немедленного обращения к врачу. При длительном контакте с аллергеном может развиться аллергический ринит или астма. Чаще, такие реакции появляются не после попадания пищи внутрь, а после вдыхания ее частиц. Наиболее частой причиной респираторной аллергии является вдыхание паров при варки или жарки рыбы.
Кроме того существуют тяжелые острые аллергические реакции, такие как отек Квинке или анафилактический шок. Возникают такие реакции непосредственно после контакта с аллергеном, развиваются очень быстро. Они встречаются крайне редко и требуют неотложной медицинской помощи.
Причины пищевой аллергии у новорожденных
Пищевая аллергия у малышей, которые только что родились — большая редкость. Ребенок получает только материнское молоко. Это еда, которая создана природой для вашего малыша и ничего не может быть лучше нее. Поэтому, пиком возникновения пищевых аллергий у грудных детей на естественном вскармливании можно считать возраст около 4–5 месяцев, когда малыш начинает получать прикорм — продукты добавленные к грудному молоку: овощи, фрукты, каши, мясо, кисломолочные продукты и другие. Несколько по другому обстоит дело с малышами на искусственном вскармливании. Сама молочная смесь может стать причиной пищевой непереносимости. Поэтому в выборе смеси, лучше посоветоваться со специалистом.
Что чаще всего является аллергеном у грудных детей?
1. Первое место занимает непереносимость белка коровьего молока. Надо отметить, что большинство современных смесей для вскармливания грудных детей в своей основе имеют именно белки коровьего молока. Именно этой причиной обусловлена аллергия малыша на смесь. Кроме того реакция на белок коровьего молока может быть у ребенка и на естественном вскармливании, если у мамы в рационе избыток молочных продуктов. Речь не идет про конкретный компонент молока или смеси. В состав коровьего молока входит много разных белков: альбумины, глобулины, казеин. Некоторые из них чаще вызывают аллергическую реакцию, другие реже. Казеин составляет около 80% от всех белков молока. Состав его в коровьем молоке идентичен козьему. Этим объясняется перекрестная реакция у малышей на коровье и козье молоко. Поэтому, не рекомендуется при непереносимости коровьего молока заменять его козьим, или смесями на основе козьего молока, в рационе ребенка. Некоторые белки разрушаются при термической обработке. Этим обусловлена меньшая реактогенность (способность вызывать реакции) кипяченого молока. Есть белок сходный по составу с белком мяса говядины или телятины. При непереносимости этого вида белка у малыша будет перекрестная реакция на молоко и мясные продукты.
2. Следующей по частоте причиной возникновения аллергии у грудного ребенка является куриное яйцо. В составе яйца аллергеном выступает так же белок —овальбумин. Поэтому начинать вводить яйца в рацион советуют с желтка и небольшими порциями. Внимательнее наблюдайте за реакцией малыша на этот продукт. При первом прикорме яйца вместе с белком стоит также внимательно наблюдать за реакцией. Не стоит забывать, что яйца содержатся в некоторых макаронных и хлебобулочных изделиях.
3. Частой причиной пищевой непереносимости является глютен. Это белок, который содержится в некоторых злаках. Для того, что бы предотвратить нежелательную реакцию, советуют начинать прикорм с каш, не содержащих глютен. К ним относятся: гречневая, кукурузная, рисовая. Крупы же, богатые глютеном, такие как манная, пшенная, овсяная — стоит вводить ближе к годику. На первом году реакция на глютен встречается реже, чем непереносимость белка коровьего молока или яичного белка.
4. Кроме того пищевые реакции могут вызвать ярко окрашенные фрукты и овощи. Такие, как морковь, свекла, тыква, персик. Их введение в рацион лучше отложить и отдать предпочтение зеленым и белым овощам – например кабачку, цветной капусте и брокколи. А знакомство малыша с фруктами лучше начинать с зеленых яблок и груш. С экзотическими фруктами, такими как манго или киви, также лучше не спешить.
Не стоит забывать, что аллергическая реакция возможна на любой продукт. Давая впервые лакомство малышу, мама должна помнить о риске непереносимости. Стараться не спешить, особенно с введением самых первых продуктов прикорма. Давать незнакомые ребенку продукты утром небольшими порциями, что бы была возможность контролировать реакцию на них в течение дня.
Как распознать пищевую аллергию и не перепутать ее с другими заболеваниями?
Чаще всего, что бы поставить диагноз пищевой аллергии врачу требуется только осмотр и подробный опрос мамы. Мама может указать на то, что она сама имеет пищевую аллергию или указать врачу на конкретный продукт. Иногда поставить такой диагноз сразу затруднительно. Тогда доктор может назначить обследование. Для начала, общий анализ крови. А затем, если потребуется, специфические аллергологические пробы: обследование на иммуноглобулины, а в более позднем возрасте, провокационные пробы. Именно эти пробы выбраны, как наиболее информативные, в последних клинических рекомендациях. Кроме того, малышу может понадобиться консультация аллерголога, дерматолога или гастроэнтеролога, в зависимости от беспокоящих его симптомов. А также, дополнительное обследование со стороны органов ЖКТ.
Лечение и профилактика аллергии
Согласно последним рекомендациям ВОЗ, основой профилактики пищевых аллергий у детей является грудное вскармливание. Дети получающее исключительно грудное молоко в первые месяцы жизни, гораздо реже страдают пищевой аллергией. При этом мамам здоровых детей, находящимся на грудном вскармливании, не требуется особенных диет. Их питание должно быть полноценным и разнообразным, включать белки, жиры, углеводы. А так же микроэлементы и витамины. Мамам деток, находящимся в группе риска по пищевой непереносимости, советуют так же сильно не ограничивать рацион. Нужно полностью исключить те продукты, на которые есть реакция у самой мамы и вести пищевой дневник.
При необходимости искусственного вскармливания, детям, предрасположенным к аллергии, выбирают специальные гипоаллергенные смеси. Для лечения уже имеющихся проявлений, смесь должен подбирать специалист. Согласно последним клиническим рекомендациям, при непереносимости белка коровьего молока, выбирают смеси с полностью гидролизованным белком или аминокислотным составом. Назначать в этом случае гипоаллергенные смеси и смеси на основе белка козьего молока не верно. Смеси на основе сои, сами по себе, могут вызвать аллергическую реакцию.
Другим важным шагом для профилактики и лечения пищевой аллергии является правильное введение прикорма. Прикорм должен вводиться своевременно – не ранее 4 месяцев и не позднее 6. Для начала выбираются гипоаллергенные продукты – белые и зеленые овощи, безглютеновые каши. В один день малышу дают только один продукт прикорма, в небольшом количестве и наблюдают за возможной реакцией. В начале новый продукт следует вводить не чаще 1-го раза в неделю. Мамам малышей предрасположенным к аллергии или уже имеющим аллергические проявления, рекомендуют ведение пищевого дневника. Там мама записывает все продукты, которыми она кормила ребенка в течение дня и возможные реакции на них.
Доктор, при необходимости, может назначить малышу лекарственные препараты. Они могут быть, как для приема внутрь, так и для обработки кожи. Детям с хроническими аллергическими сыпями показан особый уход за кожей. Необходимо использовать специальные детские моющие средства с нейтральным рН. А после мытья использовать специальные средства по уходу – эмоленты. Какой именно подобрать эмолент, лучше проконсультироваться с врачом. При проявлениях со стороны желудочно-кишечного тракта или дыхательной системы ребенку необходимо специфическое лечение, которое может назначить только врач при очном осмотре.
Читайте также:

