Подапоневротическая гематома головы что это
Обновлено: 29.04.2024
Травма головы — понятие, объединяющее повреждение только мягких покровов головы (скальп) без повреждения костей черепа и вещества мозга и повреждения черепа и мозга.
Определения
- Травмы скальпа: рваные раны, гематомы
- Рваная рана: фокальный разрыв скальпа
- Различной протяженности и толщины
- Часто обнаруживаются инородные тела, подкожная эмфизема
- Отек скальпа
- Отек мягких тканей
- Гематома скальпа
Этиология и эпидемиология
- Кефалогематома
- Встречается у 1% новорожденных
- Cвязана с родовой травмой
- Инструментальные роды
- Иногда при вакуум-экстракции
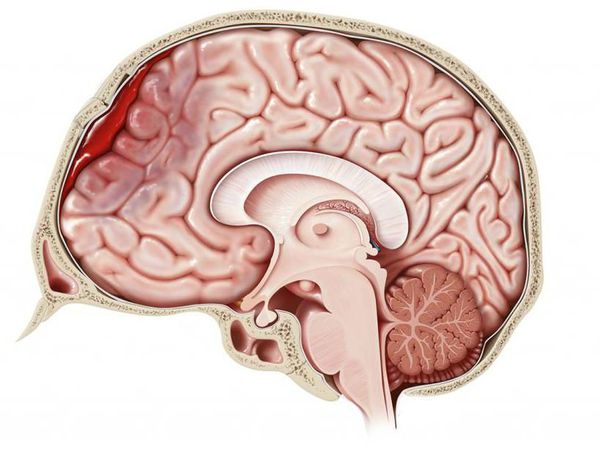
- Подапоневротическая гематома
- Часто встречается при черепно-мозговых травмах
- Характерна для всех возрастов
- Линейный
- Низкая интенсивность травмирующего воздействия
- Воздействие травмирующей силы на большой площади
- Высокая интенсивность травмирующего воздействия
- Часто тупым предметом
- Центробежное распространение травмирующей силы
- Воздействие травмирующей силы на ограниченной площади
Патология
Локализация
- Кефалогематома
- Поднадкостничная гематома
- Между наружной пластинкой костей свода черепа и надкостницей
- Приподнимает надкостницу
- Не распространяется за швы
- Экстракраниальный эквивалент внутричерепной эпидуральной гематомы
- Обычно односторонняя
- Гематома, располагающаяся под апоневрозом(сухожильным шлемом) затылочно-лобной мышцы
- Располагается снаружи по отношению к надкостнице
- Не ограничивается швами
- Переломы свода черепа
- Если и формируются без сопутствующей гематомы скальпа, то редко
- Основание черепа(ОЧ)(в том числе сосцевидные отростки, придаточные пазухи носа)
- Височная, клиновидная кости, скат и т.д.
- Осмотрите на предмет распространения линии перелома на каналы артерий и вен.
- Кефалогематома
- Редко имеет большие размеры (ограничивается надкостницей)
- Может быть обширной, даже жизнеугрожающей
- Не ограничена швами
- Часто двусторонняя, часто распространяется диффузно вокруг всего свода черепа
- Вариабельные размеры
- Могут быть простыми или оскольчатыми
- Могут быть закрытыми или открытыми
- Кефалогематома
- Сферичная форма
- Форма полукупола
- Диффузная, плохо отграниченная
- Как правило, распространенная, нефокальная
- Линейный: резко отграниченный дефект
- Наиболее частая локализация—средняя черепная ямка
- Обычно сочетается с линейным переломом костей черепа, который распространяется на соседний шов
- Травматический шовный диастаз формируется обычно у детей с тяжелыми переломами основания черепа
- Паутинная оболочка и ушибленный головной мозг выпячиваются через линию разрыва твердой мозговой оболочки
- Вызывают черепно-мозговую эрозию
- Растущие переломы черепа характеризуются медленным расширением в течение времени
- Могут обнаруживаться через несколько месяцев или лет после травмы
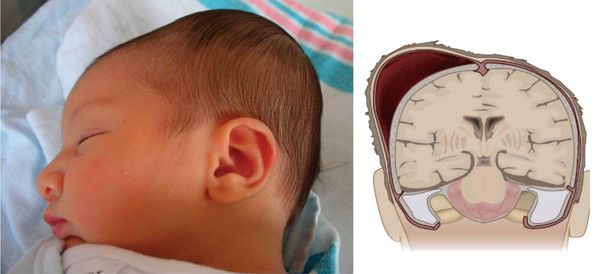
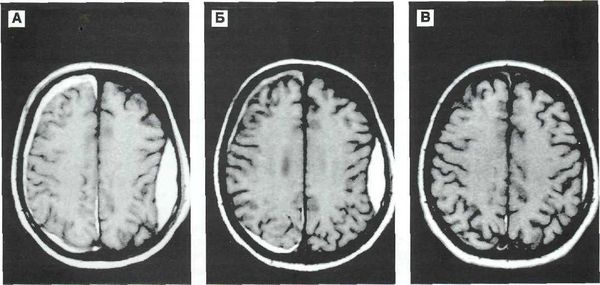
Первые 3 изображения - кефалогематомы.
4 изображение соответствует подапоневротической гематоме.
5, 6 изображения - отек мягких тканей головы младенца.
Радиологические находки:
Общие характеристики
Перелом черепа по сравнению с нормальной его структурой (например, шов или сосудистая борозда): редко не сопровождается повреждениями скальпа
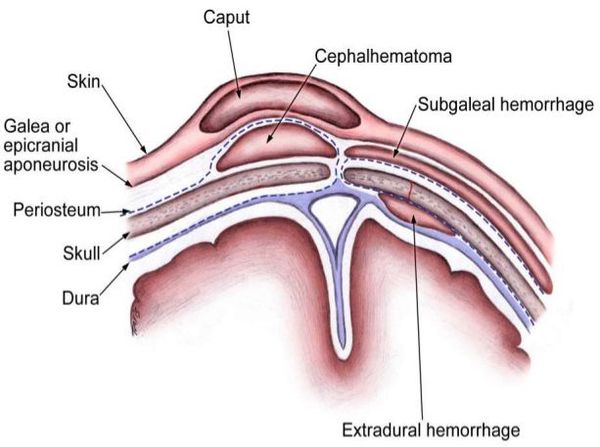
Важно различать два типа гематомы скальпа:- Кефалогематома
- Подапоневротическая гематома
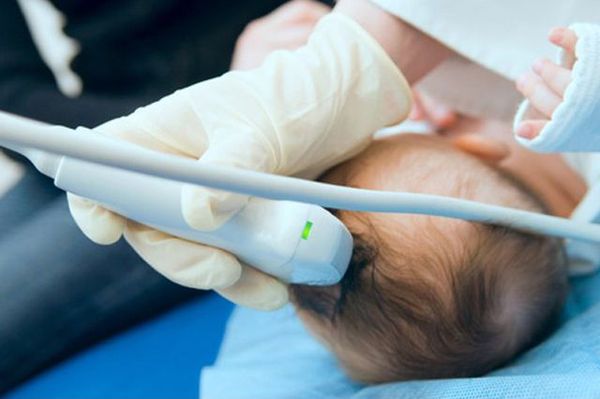
Ультразвуковая диагностика (УЗД)
УЗИ позволяет определить точные размеры, исключить мозговую грыжу, а также используется для оценки головного мозга у новорожденных.
Что такое кефалогематома? Причины возникновения, диагностику и методы лечения разберем в статье доктора Месяцева Сергея Олеговича, остеопата со стажем в 18 лет.
Над статьей доктора Месяцева Сергея Олеговича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Актуальной темой на сегодняшний день остаются осложнения перинатального (околородового) поражения плода. Одним из осложнений родовой деятельности является родовой травматизм, в частности — кефалогематома.
Кефалогематома — это кровоизлияние, локализованное в своде черепа, возникающее под надкостницей в результате сдавления и смещения тканей и костей черепа во время родов.
![Кровоизлияние в своде черепа]()
Эпидемиология
Кефалогематома у новорождённых возникает в 1-3,2% случаях, в зарубежной литературе такой показатель достигает 4%. [1] Вопрос об истинной причине возникновения кефалогематомы остаётся открытым и носит мультифакторный характер.
Причины кефалогематомы
Внутриутробные факторы и осложнения беременности. Немаловажные причины образования кефалогематом (согласно результатам отечественных исследований) — совокупность следующих внутриутробных (пренатальных) факторов:
- угроза прерывания беременности и УЗИ-признаки врождённой инфекции;
- умеренная преэклампсия и уреаплазмоз;
- умеренная преэклампсия и хроническая плацентарная недостаточность.
Приём препаратов. Существует предположение о влиянии на образование кефалогематом определённых препаратов, которые беременные принимают по профилактическому назначению в женской консультации или по собственному усмотрению. [2]
Другие заболевания. К другим причинам возникновения кефалогематомы относятся сочетания болезней и синдромов, которые возникают при беременности, но не относятся к гинекологическим патологиям:
- хронический пиелонефрит и врождённые пороки развити (ВПР) мочеполовой системы у матери;
- хронический бронхит и хроническая железодефицитная анемия;
- тромбофилия и хронический пиелонефрит;
- анемия при беременности и ВПР мочеполовой системы у матери.
Факторы риска кефалогематомы во время родов. Помимо дородовых причин существуют факторы, увеличивающие риск появления кефалогематомы во время родовой деятельности:
- первые роды;
- быстрые и стремительные роды;
- обвитие шеи плода пуповиной [3] ;
- узкий таз;
- применение экстракторов.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы кефалогематомы
Кефалогематома проявляется как безболезненное образование на костях свода черепа с валикообразным уплотнением по переферии. Возникшей гематоме характерен симптом флюктуации — скопления крови в полости. Данное образование не пульсирующее, однако при нажатии на него ощущается пульсация и перемещение крови. Гематома имеет чёткие границы в пределах одной кости. При пальпации — упругая. Реже возможно появление у новорождённых множественных кефалогематом, которые поражают несколько участков головы.
Появляются данные симптомы в течение 2-3 часов после рождения либо в течение 2-3 суток. Они обнаруживаются неонатологом или педиатром в первые дни патронажа.
Патогенез кефалогематомы
Травма возникает в связи одновременным смещением (отслойкой) кожи и надкостницы, а также разрывом сосудов в момент прохождения головы ребёнка через родовые пути. В результате возникает кровотечение, которое постепенно заполняет образовавшуюся полость. В связи с таким характером кровотечения опухоль может увеличиваться в размерах на протяжении 2-3 дней независимо от того, проявилась она до или после рождения.
![Смещение кожи и надкостницы]()
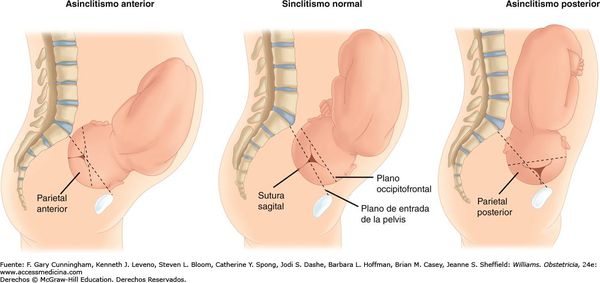
Основной причиной травмирования головки ребёнка является асинклитизм — неправильное положение головки плода относительно входа или полости малого таза. В таком случае головка (по стреловидному шву) отклонена от срединной линии таза к крестцу (передний асинклитизм) или лону (задний асинклитизм). При этом теменные кости расположены одна ниже другой.
![Передний и задний асинклитизм]()
Данная аномалия может возникнуть по причине расслабленного состояния брюшной стенки и нижней части матки, а также её появление зависит от размера готовки плода и состояния таза матери (суженный, плоский таз) и его угла наклонения.
Классификация и стадии развития кефалогематомы
Код кефалогематомы по МКБ-10: P12.0 Кефалогематома при родовой травме.
По количеству возникших гематом различают:
- одиночную кефалогематому;
- множественные кефалогематомы.
По размеру кефалогематомы бывают (при множественных образованиях их объём суммируется):
- гематомы I степени — диаметром до 4 см;
- гематомы II степени — 4,1-8 см;
- гематомы III степени — от 8,1 см.
По локализации образования выделяют:
- лобную гематому;
- теменную гематому;
- височную гематому;
- затылочную гематому.
![Классификация кефалогематомы]()
По наиболее частым вариантам повреждения выделяют кефалогематомы:
- с переломом костей черепа (подлежащим и отдалённым);
- с повреждением головного мозга;
- с неврологической симптоматикой (очаговой и общемозговой). [4]
Осложнения кефалогематомы
Кефалогематома может осложниться инфицированием, нагноиться и стать причиной остеомиелита, менингита, менингоэнцефалита, эпидурального абсцесса, субдуральной эмпиемы и даже смерти ребёнка. Симптомы инфицированной кефалогематомы: раздражительность, повышенная возбудимость, нежелание брать грудь, сонливость, увеличение опухоли и колебание жидкости в ней (флюктуация), покраснение кожи над гематомой и повышение температуры тела.
Для установки диагноза нагноения проводится аспирация, т. е. удаление содержимого кефалогематомы с помощью шприца, и последующее лабораторное исследование. Аспирацию проводят по строгим показаниям, когда исключены другие возможные источники инфекции. Не следует выполнять её, чтобы ускорить рассасывание кефалогематомы: при пункции инфекция может попасть в изначально стерильную среду.
Инфицирование гематомы при аспирации возникает очень редко в связи с нечастым проведением данной операции. Последствия кефалогематом у таких детей в неонатальном периоде — желтуха и анемия. [5]
Одно из осложнений кефалогематомы — это кальцификация. Кальций в кефалогематоме начинает откладываться обычно через четыре недели с момента её возникновения. Кальцификация связана с неспособностью организма растворить кровь, находящуюся в гематоме. Этот процесс может привести к изменению формы головы ребёнка, что иногда требует специального лечения. Предполагается, чем больше объём крови в кефалогематоме, тем сложнее организму её растворить.
Хирургическое лечение кефалогематом диаметром более 6 см показано из‑за опасности в дальнейшем оссификации гематомы, что может привести к деформации черепа.
![Деформация черепа в связи с кефалогематомой]()
Крайне редким последствием кефалогематомы является остеолизис костей черепа новорождённого — проявляется разрушением костной ткани [6] и считается показанием к проведению хирургического вмешательства.
Диагностика кефалогематомы
Диагностика кефалогематом не представляет сложности и выявляется, как описывалось выше, в течение 2-3 часов или двух суток после рождения. Подтверждается с помощью УЗИ мягких тканей головы, при котором выявляется наличие крови между надкостницей и костями свода черепа.
Возможные очаги повреждения в мозге и эхонегативную зону определяют с помощью нейросонографии.
![Нейросонография]()
К методам первичной диагностики относится рентгенологическое исследование костей черепа без введения контрастного вещества кефалогематома — краниография. С её помощью можно исключить костные повреждения и переломы.
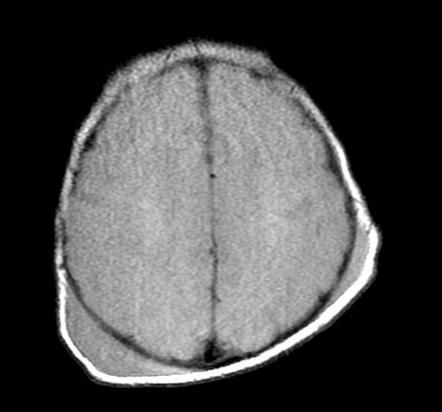
Также проводится мультиспиральная КТ, при которой диагностируются явления оссификации кефалогематомы или остеолизиса с образованием дефекта кости.
![Кефалогематома на КТ-снимке]()
МРТ с контрастированием при кефалогематоме считается одним из наиболее чувствительных диагностических методов, позволяющих заподозрить признаки воспаления в надкостнице — предвестники инфицирования кефалогематомы.
Допплерография для диагностики кефалогематомы не проводится.
Как отличить кефалогематому от родовой опухоли
Родовая опухоль — это скопление тканевой жидкости в области макушки. Её обнаруживают сразу после родов, и через несколько дней опухоль исчезает. При ощупывании она мягкая, дряблая, обычно безболезненная, иногда с кровоизлияниями на коже. При перемене положения головы опухоль обычно смещается в противоположную сторону.
Кефалогематома — это скопление крови между надкостницей и костями черепа. Она, как правило, отсутствует при родах и становится видна только через несколько часов либо даже дней. Рассасывается такая гематома за 2–6 недель. Проявляется выраженным уплотнением с одной или двух сторон, цвет кожи при этом не меняется, кровоизлияний на ней нет. Ребёнок может реагировать на ощупывание кефалогематомы, особенно если она сопровождается переломом кости черепа.
Дифференциальная диагностика также проводится с субгалеальным кровоизлиянием, энцефалоцеле, менингоцеле и опухолями, например гемангиомой.
Лечение кефалогематомы
Консервативное лечение
Лечение кефалогематомы носит в большинстве случаев охранительный характер и предполагает:
- кормление ребёнка сцеженным молоком около 3-4 дней;
- назначение противовоспалительной терапии — трёхдневный приём глюконата кальция и витамина К на 3 дня, способствующий более быстрому разрешению гематомы.
Показания к госпитализации: нагноение кефалогематомы и кальцификация, которая может привести к значительной деформации черепа.
Хирургическое лечение
При отсутствии выраженного уменьшения кефалогематомы у новорождённого на протяжении 10-12 дней его должен быть осмотрен детским хирургом (но не позднее 15 дней с момента рождения). Осмотрев пациента и оценив состояние гематомы, врач принимает решение о дальнейшей тактике лечения. Если же кефалогематома уменьшилась, то хирургическое вмешательство не требуется.
Хотя возникновение кефалогематом — достаточно распространённое явление, всё же на сегодняшний день не существует единой схемы и единого представления при определении показаний к применению хирургического (пункционного) метода лечения. Несмотря на это данная терапия является весьма эффективным способом избавления от кефалогематом, так как препятствует оссификации и дальнейшему осложнению образования. [7]
Перед началом операции проводят общеклиническое обследование, краниографию, нейросонографию. В случае отсутствия противопоказаний согласно результатам обследований проводится пункция кефалогематомы.
![Лечение кефалогематомы]()
Лечение кефалогематомы при болезнях крови и нагноении
Основная цель лечения при болезнях крови — компенсация показателей формулы крови, восстановление баланса свёртывающей и противосвёртывающей системы.
При инфицировании кефалогематомы назначаются антибиотики широкого спектра действия. Их применяют внутривенно до двух недель. После выделения микроорганизма, вызвавшего нагноение, антибиотик можно сменить, ориентируясь на чувствительность возбудителя. Если на фоне приёма антибиотиков состояние ребёнка не улучшается, то вскрывают полость абсцесса, удаляют гной и проводят дренирование. Чтобы исключить воспаление в спинномозговой жидкости, выполняется диагностическая люмбальная пункция.
Питание и уход за ребёнком при кефалогематоме
Специальный уход не требуется, вскармливание обычное. Если повреждена кожа, то могут применяться мази с антибиотиками.
После того, как пациента выписали, на следующие сутки участковый педиатр посещает его. Спустя 7-10 дней необходимо пройти контрольный осмотр у детского хирурга в поликлинике. В дальнейшем диспансерном наблюдении дети с кефалогематомой после пункционного лечения не нуждаются. [8]
Однако бывают случаи, когда заболевание обнаруживается только после выписки из род. дома. В таком случае следует обратиться к педиатру и придерживаться выжидательной тактики.
Прогноз. Профилактика
В большинстве случаев прогноз благоприятный, особенно при малых размерах кефалогематомы у новорождённого. Единственный возможный дефект — косметический — может возникнуть в связи с оссификацией содержимого. Однако со временем он будет незаметен, так как его можно будет обнаружить только при прощупывании (незначительные бугры).
Профилактика возникновения кефалогематом у новорождённых заключается прежде всего в профилактике осложнений и заболеваний у женщин в период беременности и их подготовке к родам. Это связано с тем, что процент рождаемости детей с такими травмами как кефалогематома достаточно велик по причине патологии беременности и родов. [9]
Применением антитромботических средств при риске невынашивания беременности, плацентарной недостаточности, позднем гестозе следует проводить курсами, а не беспрерывно, с отменой этих препаратов в 36 недель. [5]
За дополнение статьи благодарим Петра Галкина — нейрохирурга, научного редактора портала «ПроБолезни».
Что такое гематома головного мозга? Причины возникновения, диагностику и методы лечения разберем в статье доктора Яковлева Дмитрия Вячеславовича, нейрохирурга со стажем в 11 лет.
Над статьей доктора Яковлева Дмитрия Вячеславовича работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
![Яковлев Дмитрий Вячеславович, нейрохирург - Белгород]()
Определение болезни. Причины заболевания
Гематома головного мозга — это грозное патологическое состояние, при котором кровь изливается из повреждённого сосуда внутрь черепной коробки. Скапливаясь во внутричерепном пространстве или в веществе головного мозга, кровь сдавливает мозг и повреждает его. Стремительно появляются и прогрессируют неврологические симптомы, столь же быстро, а иногда и молниеносно, гематома приводит к угнетению сознания, вплоть до комы. Данное состояние является тяжёлым и зачастую угрожает жизни, поэтому требует своевременной диагностики и лечения [1] .
![Гематома головного мозга]()
Согласно зарубежным источникам:
- ежегодно инсульт головного мозга с формированием гематомы случается у 2400 человек из 1 млн жителей западных развитых стран ;
- из них более 700 человек ежегодно погибает;
- менее половины из этих 2400 человек восстанавливаются и способны полноценно обслуживать себя [11] .
Причины развития гематомы головного мозга:
- Основная — артериальная гипертензия и атеросклеротическая болезнь[2] . Риск инсульта с формированием гематомы среди пациентов с артериальной гипертензией составляет 60 %;
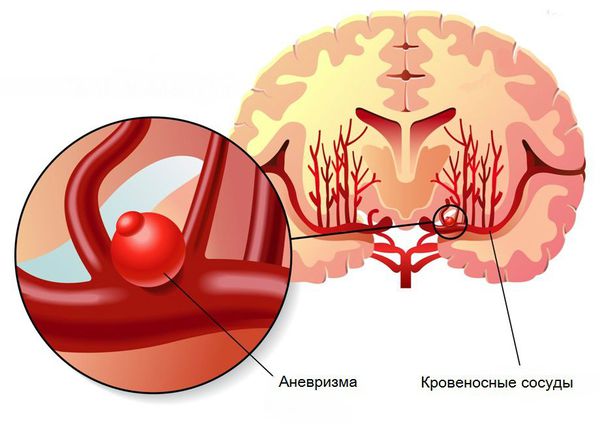
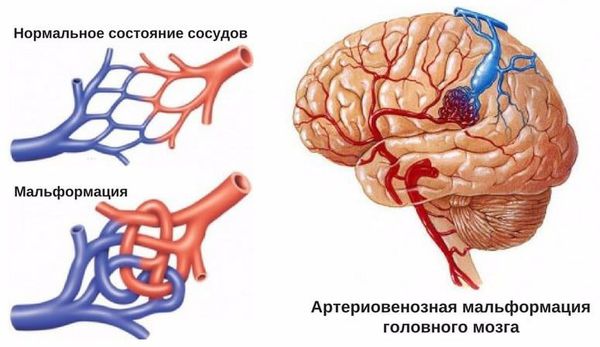
- Пороки развития сосудов головного мозга. К ним относят аневризму (выпячивание стенок мозговых артерий) и артериовенозную мальформацию (патологическое переплетение артерий и вен).
![Аневризма головного мозга]()
- Опухоли головного мозга, воспалительные заболевания сосудов, нарушения свёртывающей системы крови с повышением кровоточивости.
- Препараты, повышающие кровоточивость: антикоагулянты, антиагреганты и фибринолитики. Эти медикаменты назначают пациентам со склонностью к образованию тромбов и после тяжёлых шунтирующих операций. Приём лекарств необходим, но риск развития гематомы головного мозга при этом возрастает.
- Черепно-мозговые травмы. Гематомы возникают в 55 % всех случаев черепно-мозговых травм и являются причиной 2/3 смертей при данных повреждениях [12] . Травмы мозга — одна из самых частых причин смерти в развитых странах. По статистике они находятся на третьем месте после летальных исходов от сердечно-сосудистых заболеваний и онкологии [7] .
Причины развития гематом головного мозга зависят от возраста пациента:
- у детей — пороки развития сосудов головного мозга и болезни системы крови [3] ;
- у молодых взрослых — артериальная гипертензия, алкогольная и наркотическая интоксикации;
- у лиц среднего и пожилого возраста — артериальная гипертензия, опухоли головного мозга, артериовенозные мальформации и аневризмы.
![Сосудистая мальформация]()
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гематомы головного мозга
Гематома головного мозга проявляется различными способами. Симптомы делятся на две группы:
1. Общемозговые — головная боль, головокружение, тошнота или рвота. Вызваны значительным повышением внутричерепного давления.
2. Очаговые — слабость в руке или ноге, нарушение зрения или движений глаз и др. Напрямую зависят от расположения гематомы.
Симптомы острой нетравматической гематомы:
- интенсивная головная боль, вызванная физической нагрузкой, эмоциональным перенапряжением, повышенным артериальным давлением [3] ;
- тошнота, рвота;
- нарушение речи;
- слабость в руке или ноге;
- асимметрия лица;
- крайне важные и тяжёлые признаки — судороги, кратковременная потеря или стойкое угнетение сознания, кома;
- пульсирующий шум в голове, нарушение координации или зрения, икота.
Патогенез гематомы головного мозга
К кровоизлиянию могут приводить травмы и различные заболевания. Однако при патологии всегда повреждается кровеносный сосуд и внутри или снаружи от вещества головного мозга скапливается кровь, для которой в норме нет места. Она сдавливает головной мозг и повреждает его отделы.
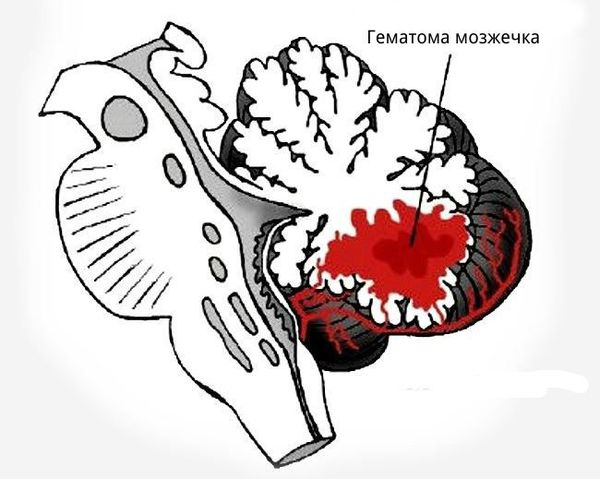
При внутримозговом кровоизлиянии гематома может формироваться в больших полушариях головного мозга и мозжечке. Расположение влияет на клиническую картину и косвенно указывает на причину кровоизлияния:
- гематомы, вызванные повышенным артериальным давлением, располагаются в глубоких отделах полушарий головного мозга вблизи таламуса или в мозжечке;
![Гематома мозжечка]()
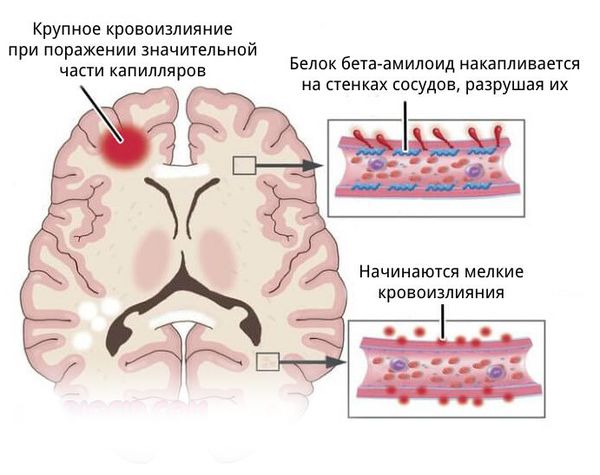
- более поверхностно локализованы гематомы, связанные с разрывом аневризм головного мозга, амилоидной ангиопатией (заболеванием мелких сосудов мозга), длительным приёмом препаратов, влияющих на свёртываемость крови, кавернозной ангиомой (сосудистой опухолью) или кровоизлиянием в опухоль;
![Амилоидная ангиопатия]()
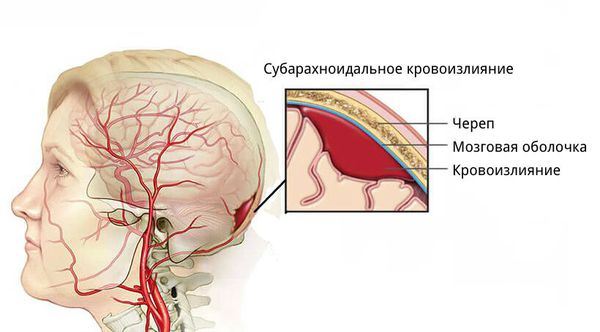
- для артериовенозных мальформаций характерно расположение гематомы под корой головного мозга, а также прорыв крови в полость между мозговыми оболочками.
![Кровоизлияние в субарахноидальное пространство]()
Классификация и стадии развития гематомы головного мозга
Все гематомы головного мозга подразделяются на две группы:
- нетравматические, или спонтанные;
- травматические, возникшие при травме.
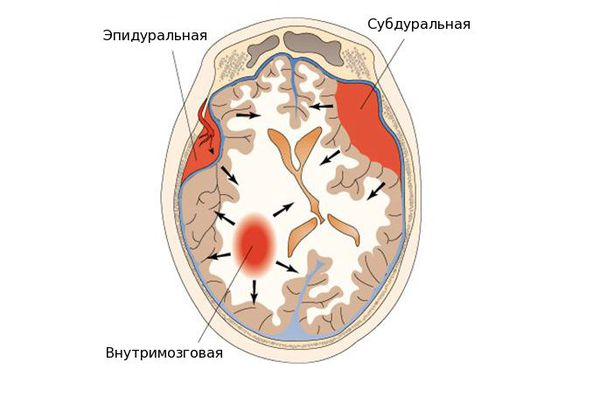
По локализации во внутричерепном пространстве выделяют:
- эпидуральные гематомы — располагаются между внутренней поверхностью костей черепа и твёрдой мозговой оболочкой;
- субдуральные — локализованы между твёрдой мозговой оболочкой и веществом головного мозга;
- внутримозговые гематомы — залегают в веществе головного мозга.
![Виды гематом]()
По срокам давности гематомы головного мозга подразделяются на три типа:
- острые — обнаружены в течение трёх суток после возникновения;
- подострые — выявлены через 3-21 день после травмы;
- хронические — после травмы и появления гематомы прошло более 21 дня.
Врач может определить приблизительный возраст гематомы по снимкам компьютерной и магнитно-резонансной томографии (КТ и МРТ). От срока давности зависит выбор методов лечения.
По глубине расположения гематомы делятся на два вида:
- поверхностные (подкорковые);
- глубокие (в центральных отделах полушария).
Внутримозговые кровоизлияния, приводящие к гематомам, разделяют на две группы:
- первичные, вызванные артериальной гипертензией (70-90 % всех внутримозговых гематом) [9] ;
- вторичные, связанные с нарушениями свёртываемости крови, сосудистой патологией и кровоизлиянием в опухоль.
Существует два механизма развития кровоизлияния:
- излившаяся кровь расслаивает вещество головного мозга и формирует полость с жидкой средой и кровяными свёртками;
- кровь пропитывает вещество мозга, перемешиваясь с ним.
Осложнения гематомы головного мозга
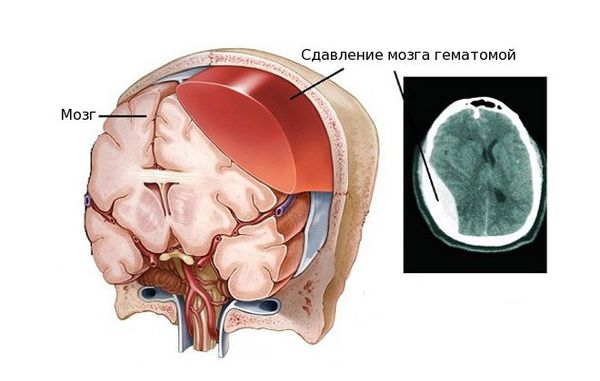
Внутричерепная гематома как частое последствие черепно-мозговых травм вызывает ряд нарушений, связанных с работой мозга. Так как череп является замкнутой жёсткой костной структурой, он не способен растягиваться и увеличиваться в объёме. Поэтому образовавшееся внутри черепной коробки скопление крови давит на головной мозг, спинномозговую жидкость и сосуды головного мозга, вытесняя и занимая их место. Именно из-за этого состояние пациента осложняется ещё сильнее [4] [5] .
![Сдавление мозга гематомой]()
Вне зависимости от того, вызвана гематома травмой или заболеванием, проявление патологии схожее. Гематома вызывает следующие нарушения:
- Двигательные и чувствительные нарушения, например в ногах и руках. Возникают вследствие ограниченного проведения нервных импульсов.
- Гибель клеток мозга и отёк в результате сдавления сосудов головного мозга, ухудшения кровоснабжения и оттока крови.
- Смещение участков головного мозга.
- Повышение внутричерепного давления.
- Нарушение движения спинномозговой жидкости внутри черепа.
- Самое опасное последствие — вклинение ствола головного мозга в большое затылочное отверстие. Это приводит к остановке дыхания и сердечно-сосудистой деятельности.
Все вышеперечисленные процессы взаимосвязаны и влияют друг на друга. Последствия различаются в зависимости от объёма гематомы, расположения, наличия прорыва крови в желудочковую систему, нарушения циркуляции спинномозговой жидкости и других факторов. В самом худшем варианте — это смерть.
Часто после травмы головы с повреждением сосудов гематома развивается в течение трёх часов. Однако известны случаи отсроченных гематом, возникших через 72 часа. Невозможно точно указать время, когда гематома начнёт ухудшать состояние пациента, так как это зависит от её объёма. Малые гематомы, расположенные вне зон, регулирующих деятельность мышц и органов чувств, могут остаться незамеченными без проведения КТ и МРТ исследований.
Диагностика гематомы головного мозга
Как правило, пациенты или их родственники (если пациент находится в бессознательном состоянии) сперва сталкиваются не с неврологом или нейрохирургом, а с врачом скорой помощи, общей практики или терапевтом. Врач предполагает наличие внутричерепного кровоизлияния на основании состояния пациента, жалоб и сведений, полученных от него и сопровождающих лиц. В некоторых случаях определить гематому оказывается сложной задачей, и дальнейшую диагностику проводят врач-невролог или нейрохирург.
Для определения степени поражения головного мозга невролог и нейрохирург проводят оценку неврологического статуса (осмотр, проверка рефлексов). После этого подбирается тактика лечения.
Для подтверждения или опровержения гематомы, определения её расположения, сроков появления, размеров, степени сдавления головного мозга применяют методы нейровизуализации:
- Бесконтрастная компьютерная томография (КТ) — достоверный способ диагностики острых гематом головного мозга. КТ позволяет распознать гематому, её объём, воздействие на различные структуры головного мозга. На основании снимков КТ нейрохирург определяет тактику и объём оперативного вмешательства. Большинство стационаров, особенно оказывающих экстренную помощь, оснащены КТ аппаратами. Однако в хронической стадии и при пороках сосудов головного мозга без кровоизлияния КТ может не предоставить врачу нужной информации. В этих случаях применяют МРТ [8] .
- Магнитно-резонансная томография (МРТ) позволяет более подробно рассмотреть мягкотканные структуры. Поэтому в случае затруднений при диагностике, несмотря на проведённое КТ исследование, врач может назначить МРТ.
![МРТ-динамика гематомы]()
- Церебральная ангиография (золотой стандарт визуализации аневризм головного мозга [10] ), магнитно-резонансная ангиография (МРА) или КТ-ангиография дополняют МРТ исследования для определения патологии сосудов головного мозга. Преимущество КТ-ангиографии — возможность получить 3D-модель сосудов головного мозга и определить расположение относительно сосудистых или костных структур.
Ранее для диагностики широко применяли люмбальную пункцию. Однако этот метод имеет существенные недостатки и постепенно вытесняется вышеперечисленными, хотя в лечебных учреждениях, не оснащённых КТ и МРТ аппаратурой, применяется до сих пор.
Лечение гематомы головного мозга
Выделяют два вида лечения: консервативное и хирургическое.
Консервативное лечение
Методы консервативного (медикаментозного) лечения нормализуют жизненные функции организма:
- поддерживают артериальное давление на необходимом уровне: так, чтобы кровоснабжение головного мозга сохранялось, но объём гематомы при этом не увеличивался;
- воздействуют на свёртывающую систему крови;
- предотвращают и устраняют отёки;
- укрепляют сосудистую стенку.
Это крайне важный и ответственный этап лечения. Все мероприятия проводит врач, глубоко анализируя патогенетические процессы в организме человека. Многие методы основаны на лабораторных данных. Консервативную терапию ни в коей мере не могут контролировать или регулировать родственники либо сочувствующие лица из-за отсутствия у них этих знаний. Например снижение давления при гипотензивной терапии не должно быть резким. Его понижают до уровня, который не совпадает с показателями нормы для здорового человека. Давление поддерживают в определённых пределах: оно не должно быть слишком высоким, но и слишком низким. Это позволяет снизить риск продолжения кровоизлияния и сохранить адекватное кровенаполнение головного мозга для его защиты от вторичного повреждения из-за кислородного голодания.
Консервативные методы применяют для лечения в следующих случаях:
- гематомы небольших размеров и не оказывают значительного давления на мозг;
- гематомы не вызывают смещение структур головного мозга, грубого угнетения сознания, сопровождаются умеренными неврологическими нарушениями.
Хирургическое лечение
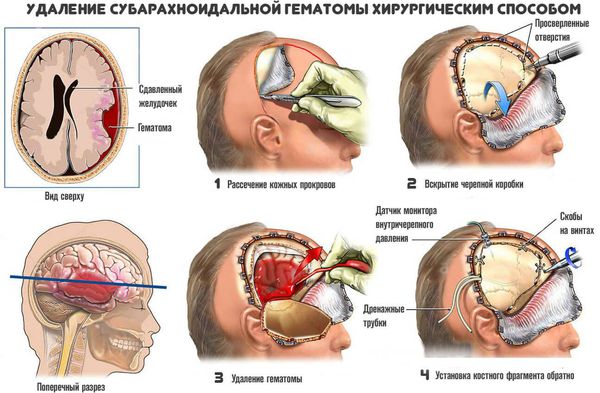
Хирургическое лечение заключается в механическом удалении гематомы. В результате прекращается давление гематомы на мозг.
![Хирургическое удаление гематомы]()
Применяют несколько методов хирургичекого удаления внутримозговых гематом:
- Пункционный метод — выкачивание жидкой части гематомы (аспирация) через отверстие. Однако удалить всю гематому таким способом невозможно, так как обычно она на 80 % состоит из кровяных сгустков, а жидкий компонент составляет 20 % и меньше. Метод применяют только при тяжёлой форме заболевания для спасения жизни. Если после операции состояние пациента не улучшается, то используют радикальные методы удаления.
- Открытый метод — традиционный способ удаления гематомы путем создания отверстия в костной ткани черепа (трепанации), рассечения участка мозга (энцефалотомии) и аспирации отсосом как жидкой крови, так и её сгустков. Метод позволяет полностью удалить гематому. Однако сопровождается дополнительной хирургической травмой мозга, что приводит к нарастанию отёка, усилению смещения и деформации структур мозга и нередко вызывает повторное кровоизлияние.
- Эндоскопический метод — перспективная технология удаления внутримозговых гематом. Совмещает низкую травматичность пункционного метода с возможностью полного удаления гематомы. Но метод можно применять только при условии прозрачности среды в зоне операции. Например, при кровотечении проведение операции затруднено, а часто и невозможно.
- Стереотаксический метод — проводят при помощи специальных инструментов, погружённых в головной мозг через отверстие диаметром 5–10 мм. Особенность метода — перенос координат гематомы с помощью компьютерной томографии или рентгенографии. Технология уменьшила летальность глубоких гематом на 22 % в сравнении с консервативными методами лечения. Однако в 10-16 % случаев возможны повторные кровоизлияния в первые несколько суток после операции.
- Нейронавигационный метод — применяют нейронавигационные системы: ОртiсаI Тracking System «Radionics Inc» Compass Cygnus PFS System, «Compass» Vectorvision ВrаinLАВ. Метод с высокой точностью определяет расположение гематомы. Технология особенно эффективна при очагах в функционально значимых зонах мозга. Её широкое применение пока невозможно из-за высокой стоимости оборудования и ограниченного опыта операций у врачей [13] .
Тактика оперативного вмешательства, его объём, меры для устранения сдавления головного мозга, сроки проведения операции и многое другое зависят от конкретной ситуации. Решение принимает врач-нейрохирург на основании состояния пациента, лабораторных данных и КТ/МРТ снимков.
Прогноз. Профилактика
Гематома головного мозга — это результат патологических изменений в организме, которые формируются постепенно под влияние различных причин. Поэтому прогноз в каждом конкретном случае будет различаться [3] .
Исход во многом зависит от объёма и расположения гематомы. Быстрое ухудшение состояния с угнетением сознания является негативным признаком. Согласно зарубежным источникам, гематомы головного мозга в 55 % случаев приводят к значительному ухудшению состояния пациента и смерти [6] . Поэтому очень важно незамедлительно доставить пациента в специализированный стационар и оказать медицинскую помощь.
После выздоровления могут остаться последствия повреждения мозговой ткани: слабость в руке или ноге, когнитивные расстройства (нарушение мышления, памяти, снижение критики к своему состоянию и поведению).
Профилактика заболевания заключается в здоровом образе жизни в любом возрасте и внимательном отношении к своему состоянию в случае уже имеющихся болезней. Нередко пациенты с артериальной гипертензией не посещают кардиолога и терапевта, не контролируют уровень давления и показатели крови. Пациенты с сахарным диабетом зачастую игнорируют рекомендации эндокринолога, способствуя ухудшению своего состояния. Конечно, длительный приём препаратов и соблюдение диеты могут быть психологическим испытанием для человека, но это важный шаг к сохранению своего здоровья.
Диагностика травмы скальпа и черепа на МРТ, КТ
а) Терминология:
1. Синонимы:
• Отек скальпа, отек мягких тканей, гематома скальпа
2. Определения:
• Травмы скальпа: рваные раны, гематомы:
о Рваная рана: фокальный разрыв скальпа:
- Различной протяженности и толщины
- Часто обнаруживаются инородные тела, подкожная эмфизема
о Гематома: кровоизлияние в или между слоями скальпа
• Травмы черепа: переломыб) Визуализация:
1. Общие характеристики травм скальпа и черепа:
• Лучшие диагностические критерии:
о Перелом черепа по сравнению с нормальной его структурой (например, шов или сосудистая борозда): редко не сопровождается повреждениями скальпа
о Важно различать два типа гематомы скальпа:
- Кефалогематома
- Подапоневротическая гематома
• Локализация:
о Кефалогематома:
- Поднадкостничная гематома:
Между наружной пластинкой костей свода черепа и надкостницей
Приподнимает надкостницу
Не распространяется за швы
Экстракраниальный эквивалент внутричерепной эпидуральной гематомы
Обычно односторонняя
о Подапоневротическая гематома:
- Гематома, располагающаяся под апоневрозом (сухожильным шлемом) затылочно-лобной мышцы
- Располагается снаружи по отношению к надкостнице
- Не ограничивается швами
о Переломы:
- Свода черепа:
Если и формируются без сопутствующей гематомы скальпа, то редко
- Основание черепа (ОЧ) (в том числе сосцевидные отростки, придаточные пазухи носа):
Височная, клиновидная кости, скат и т.д.
Осмотрите на предмет распространения линии перелома на каналы артерий и вен
• Размер:
о Кефалогематома:
- Редко имеет большие размеры (ограничивается надкостницей)
о Подапоневротическая гематома:
- Может быть обширной, даже жизнеугрожающей
- Не ограничена швами
- Часто двусторонняя, часто распространяется диффузно вокруг всего свода черепа
о Переломы:
- Вариабельные размеры
- Могут быть простыми или оскольчатыми
- Могут быть закрытыми или открытыми
• Морфология:
о Кефалогематома:
- Округлая форма
- Форма полукупола
о Подапоневротическая гематома:
- Диффузная, плохо отграниченная
- Как правило, распространенная, нефокальная
о Переломы:
- Линейный: резко отграниченный дефект:
Наиболее частая локализация - средняя черепная ямка
- Вдавленный: смещение костных фрагментов внутрь черепа
- Приподнятый: подъем костных фрагментов (часто сопровождается их ротацией)
- Анастатический: расширение шва или синхондроза:
Обычно сочетается с линейным переломом костей черепа, который распространяется на соседний шов
Травматический шовный диастаз формируется обычно у детей с тяжелыми переломами ОЧ
- «Растущий»: посттравматическая лептоменингеальная киста
о Паутинная оболочка и ушибленный головной мозг выпячиваются через линию разрыва твердой мозговой оболочки:
Вызывают черепно-мозговую эрозию
Растущие переломы черепа характеризуются медленным расширением в течение времени
Могут обнаруживаться через несколько месяцев или лет после травмы2. Рентгенологические признаки при травме скальпа и черепа:
• Не играет роли в современной диагностике черепно-мозговой травмы3. КТ при травме скальпа и черепа:
• Травмы кожи головы:
о Кефалогематома:
- Одностороннее объемное образование скальпа, ограниченное швами
- Хронические кефалогематомы могут обызвествляться
о Подапоневротическая гематома:
- Протяженное объемное образование мягких тканей
- Может распространяться по всей окружности черепа
• Переломы черепа:
о Линейный перелом костей черепа:
- Резко отграниченная гиподенсная линия(и)
о Вдавленный перелом костей черепа:
- Вдавление костных отломков внутрь черепа
о Приподнятый перелом костей черепа:
- Возвышение и ротация участка черепа
о Анастатический перелом костей черепа:
- Расширение шва или синхондроза
- Как правило, сопровождается линейным переломом костей черепа
о «Растущий» перелом костей черепа:
- Трудно обнаружить в острой стадии
- Постепенное расширение перелома, отсутствие его консолидации
- Гиподенсный дефект с закругленными фестончатыми краями
- Спинномозговая жидкость и мягкие ткани оказываются «захвачены» расширяющимся переломом
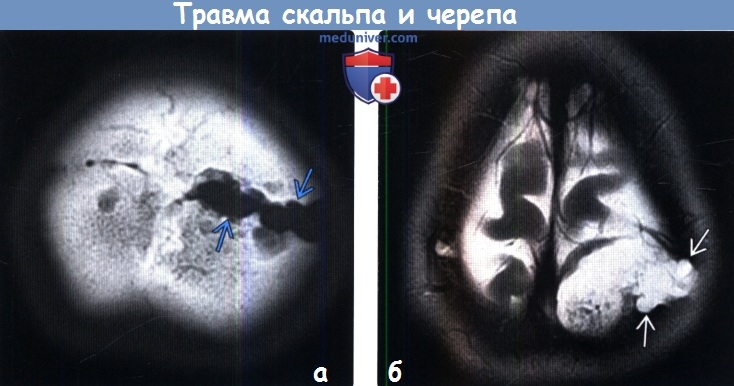
- Как правило, сопровождается энцефаломаляцией(а) КТ, костное окно: лацерация и отек мягких тканей, прилежащих к двусторонним линейным переломам черепа. Отмечается диастаз правого ламбдовидного шва.
(б) КТ, 3D изображение оттененных поверхностей: у этого же пациента определяется линейный перелом свода черепа справа. Также представлен другой линейный перелом, переходящий на правый ламбдовидный шов, вызывая диастатический перелом. Краниально расположенная часть ламбдовидного шва выглядит более нормальной. (а) Бесконтрастная КТ: у пациента с черепно-мозговой травмой, полученной при езде на велосипеде по гравийной дороге без шлема, определяется рваная рана скальпа, обширная подкожная эмфизема , а также наличие множественных гиперденсных инородных тел («дорожная сыпь»).
(б) Бесконтрастная КТ, костный алгоритм реконструкции, широкое окно, аксиальный срез: вдавленный оскольчатый перелом черепа с повреждением чешуйчатой части правой височной кости. Обратите внимание на подкожную эмфизему и гематому в мягких тканях, прилежащих к перелому.4. МРТ при травме скальпа и черепа:
• Используется для оценки осложнений, а не диагностики острых проявлений5. Ангиография при травме скальпа и черепа:
• Рассмотреть применение КТ/МР-ангиографии, если:
о Линия перелома пересекает сонный канал или синус твердой мозговой оболочки
о Имеется перелом ската:
- Высокая вероятность сочетания с нейрососудистыми повреждениями
о Высокий риск травмы шейного отдела позвоночника:
- Перелом и/или вывих позвонков шейного отдела позвоночника
- Дистракционная травма
- Проникающее ранение шеи6. Рекомендации по визуализации при травме скальпа и черепа:
• Лучший инструмент визуализации:
о Бесконтрастная КТ:
- С применением как мягкотканного, так и костного алгоритмов реконструкции
- Тонкосрезовые мультипланарные реформации при сочетанных переломах ОЧ
- КТ, режим 3D изображения оттененных поверхностей (SSD):
Особенно полезно для вдавленных, диастатических переломов
Полезно, если присутствуют сложные переломы лица
о КТ-ангиография (для травм с высоким риском повреждения сосудистых структур)
• Советы по протоколу исследования: О МРТ:
- Используйте Т2*(GRE / SWI) для диагностики кровотечения
- Используйте ДВИ для диагностики ишемических осложнений![Травмы скальпа и черепа на КТ, МРТ]()
(а) Бесконтрастная КТ, аксиальный срез: у пациента с «растущим» переломом черепа определяется расширение перелома, а также фестончатый вид его краев.
(б) МРТ, Т2-ВИ, аксиальный срез: у этого же пациента определяется дольчатое скопление СМЖ , заполняющее «растущий» перелом. Пульсации СМЖ привели к расширению зоны перелома и формированию фестончатых краев.в) Дифференциальная диагностика:
1. Нормальные структуры:
• Сосудистые борозды:
о Края с хорошо выраженным кортикальным слоем
о Не такие отчетливые и гиподенсные, как линейные переломы черепа
о Прилегающая гематома скальпа отсутствует
• Швы:
о В предсказуемых местах (венечный, сагиттальный, сосцевидные и т.д.)
о ≤ 2 мм, прилегающий линейный перелом черепа отсутствует
о Плотный кортикальный слой
о Менее отчетливы, чем переломы
• Венозные гемангиомы, арахноидальные грануляции:
о В предсказуемых местах:
- Парасагиттально
- Рядом с/в пределах синусов твердой мозговой оболочки
о Часто имеют связь с сосудистыми структурами
о Округлая/яйцевидная форма
о Ровные, кортикальный слой хорошо выражен2. Нормальные варианты строения:
• Вормиевы кости:
о Встречаются часто (> 1 у 50% детей)
о Редко: несовершенный остеогенез
о Типичная локализация (например, ламбдовидный шов)
о Травмы прилежащих мягких тканей отсутствуютг) Клиническая картина:
1. Проявления:
• Наиболее частые признаки/симптомы:
о Отек тканей скальпа
о Дети с черепно-мозговой травмой, имеющие повреждения внутричерепных структур в сочетании с мягкой при пальпации гематомой скальпа
• Другие признаки/симптомы:
о Зависят от типа и степени повреждения головного мозга2. Этиология и эпидемиология:
• Кефалогематома:
о Встречается у 1 % новорожденных
о Как правило, связана с родовой травмой:
- Инструментальные роды
- Иногда при вакуум-экстракции
• Подапоневротическая гематома:
о Часто встречается при черепно-мозговых травмах
о Характерна для всех возрастов
• Переломы:
о Линейный:
- Низкая интенсивность травмирующего воздействия
- Воздействие травмирующей силы на большой площади
о Вдавленный:
- Высокая интенсивность травмирующего воздействия:
Часто тупым предметом
- Центробежное распространение травмирующей силы
- Воздействие травмирующей силы на ограниченной площади3. Течение и прогноз:
• Кефалогематома:
о Диагностируется клинически; нередко применяется диагностическая визуализация
о Обычно разрешается самостоятельно без лечения
о Иногда кальцифицируется, образуя твердую пальпируемую структуру
о Осложнения встречаются редко
• Подапоневротическая гематома:
о Крупная распространяющаяся гематома у грудных детей может являться жизнеугрожающим состоянием
• Переломы:
о Обычно консолидируются самостоятельно
о Осложнения:
- Повреждение сосудистых структур
- Разрыв твердой/паутинной мозговой оболочки ± ликворея
- Повреждение черепных нервов
- Лептоменингиальная киста (редко)д) Диагностическая памятка:
1. Обратите внимание:
• КТ/МР-ангиография показана при высоком риске повреждения сосудистых структур:
о Пересечение линией перелома сосудистого канала, синуса твердой мозговой оболочки
2. Советы по интерпретации изображений:
• Линейный перелом черепа по сравнению с нормальной его структурой (например, шов или сосудистая борозда): перелом черепа если и возникает без отека прилежащих мягких тканей, то редкоВиды травм головы при рождении у детей
Травмы головы при рождении возникают в результате механических сил, действующих во время родов и/или нормального или вспомогательного вагинального родоразрешения. Неправильное предлежание, цефало-тазовые диспропорции, большой вес плода, использование щипцов или вакуум-экстрактора и необходимость быстрого родоразрешения являются основными факторами риска.
Травмы головы при рождении включают травму мозга (ушиб головного мозга, отек, инфаркт, кровоизлияние), внутричерепные скопления крови (эпидуральная, субдуральная гематомы и субарахноидальное кровоизлияние), перелом черепа и травмы скальпа.
а) Подкожная гематома. Подкожная гематома (ПК) представляет собой диффузное, подкожное, экстрапериостальное скопление жидкости, состоящей из лимфы и крови. Она возникает при сдавлении скальпа суженной шейкой матки, и часто связана либо с преждевременным отхождением околоплодных вод или маловодием. ПК распространяется на среднюю линию и за линии швов, как правило, над несколькими костями черепа. Обычно поражается сегмент головы, рождающийся первым.
Подкожная гематома (ПК) выглядит как поверхностный отек мягких тканей с плохо различимыми границами, пересекающий линии швов. Кожа может быть бесцветной из-за возможного кровотечения и с кровоподтеками. ПК редко бывает связана с внутричерепными осложнениями. Она полностью и спонтанно разрешается в первые несколько дней после рождения, поэтому, как правило, визуализационные исследования или лечение не показаны. Череп сохраняет нормальный контур.
б) Кефалогематома (поднадкостничная гематома). Кефалогематома (КГ) является наиболее частой черепно-мозговой травмой у новорожденных, встречающейся у 0,2-2,5% живорожденных. Она вызывается кровотечением из вен надкостницы (маленькие сосуды, пересекающие надкостницу и сообщающиеся с диплоитическими венами), которые могут быть повреждены во время родов, особенно длительных, или при использовании щипцов или вакуум-экстрактора.
В результате кровотечения надкостница поднимается с последующим поднадкостничным скоплением крови. КГ ограничивается швами, поскольку у младенцев между костями черепа надкостница плотно сращена с твердой мозговой оболочкой, а диплоитические вены каждой кости обособлены. КГ выглядит как хорошо ограниченное, флюктуирующее образование, увеличивающееся после рождения, становясь твердым и напряженным на второй-третий день жизни. Теменная локализация встречается наиболее часто. Кожа головы может свободно смещаться относительно образования и не обесцвечена.
Кефалогематома (КГ) можно легко отличить от ПГ или подапоневротического кровотечения, так как она не распространяется за пределы швов. Отсутствие пульсации и повышения давления с плачем позволяет дифференцировать ее от менингоцеле. КГ могут быть связаны с линейными переломами черепа (10-25% случаев) или с травматическими интракраниальными повреждениями. КГ реабсорбируются полностью в течение от 2-4 недель до 3-4 месяцев более чем в трех четвертях случаев. В противном случае она может сохраняться и кальцифицироваться. Кальцификация появляется в течение первых недель, иногда имитируя вдавленный перелом черепа.
В этом случае для правильного диагноза необходимо выполнение КТ. При значительном накоплении крови КГ может осложняться желтухой из-за возникающей при реабсорбции крови гипербилирубинемией, а также анемией, особенно при использовании иглы для взятия пробы крови. Может потребоваться фототерапия и/или переливание крови. Следует избегать чрескожной аспирации из-за риска инфицирования и последующего менингита и/или остеомиелита. Операция показана только в косметических целях для устранения деформации черепа после кальцификации гематомы.
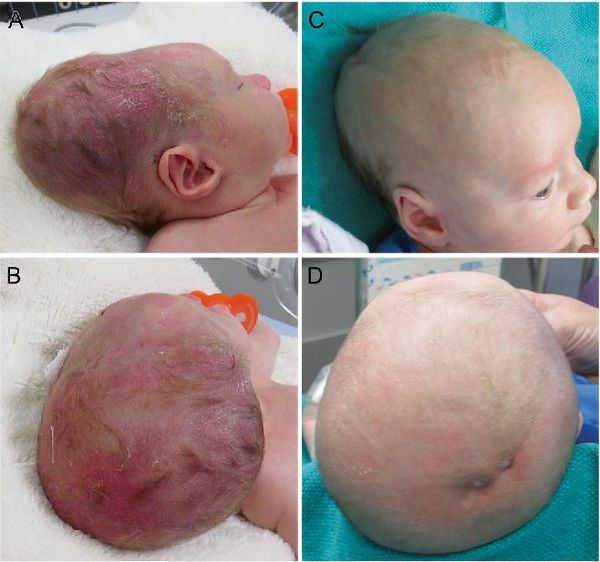
в) Подапоневротическая гематома (подапоневротическое кровотечение). Подапоневротическая гематома (ПАГ) является редкой, но потенциально смертельной травмой головы при рождении. Она заключается в кровоизлиянии в пространство между надкостницей и апоневрозом. Это виртуальное пространство простирается от супраорбитального края до шеи, при этом в околоушной области может накапливаться значительное количество крови. Кровотечение обычно возникает в результате длительного применения вакуумной экстракции или щипцов.
Наличие коагулопатии существенно увеличивает риск. ПАГ выглядит как флюктуирующее, мягкое образование, постепенно развивающееся через несколько часов/дней после рождения. Гематома может распространяться на весь череп, пересекая швы, но чаще ограничивается затылочной областью. Рост может протекать без симптомов, приводя к заметной кровопотере или даже масс-эф-фекту. Кальцификация, как правило, отсутствует. Тяжелые ПАГ выявляются сразу же после родов и могут инициировать геморрагический шок. Лечение ПАГ фактически состоит из тщательного наблюдения, в том числе за возможными осложнениями: анемией и гипербилирубинемией. Для ограничения распространения гематомы может быть использована давящая повязка.
Как и другие травмы головы, ПАГ часто связана (в 40% случаев) с другими повреждениями, а именно переломом черепа и внутричерепными кровоизлияниями, для обнаружения которых потребуется нейровизуализация. Прогноз, однако, зависит от степени последующей гиповолемии, а не от сопутствующих травматических повреждений.
Локальная черепная деформация, вызванная кальцифицированной кефалогематомой (стрелка). A-В. Перинатальные травмы головы. А. Двусторонняя теменная кефалогематома.
На КТ выявляется субпериостальное скопление жидкости и сопутствующий отек головного мозга с очагами ушибов затылочных долей.
Б, В. При рентгенографии черепа в переднезадней и косых проекциях определяется субгалеальное скопление жидкости и сопутствующее расхождение черепных швов (стрелки).Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также: