Почему шрамы становятся фиолетового цвета
Обновлено: 26.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Цианоз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Во многих случаях состояние и цвет кожи являются для врача важным диагностическим критерием. Синюшность кожного покрова (медицинский термин - цианоз) говорит о недостаточности кислорода в крови. К сожалению, при постепенном развитии цианоза человек и окружающие его люди зачастую не замечают прогрессирующего изменения оттенка кожи, в то время как врач имеет особую настороженность в отношении цианотичности кожного покрова, которая может свидетельствовать о заболеваниях жизненно важных органов человека.
Разновидности цианоза
Цианоз классифицируется по нескольким параметрам, каждый из которых важен для диагностического поиска.
В зависимости от распространенности цианотичной окраски кожного покрова выделяют тотальный цианоз, характеризующийся изменением цвета всей поверхности кожи, и местный, локализованный на определенных участках кожи.
Местный цианоз по своей локализации может быть центральным и периферическим. К центральному цианозу относится цианоз слизистой ротовой полости (периоральный цианоз), носогубного треугольника, области вокруг глаз (периорбитальный цианоз). Кроме того, выделяют цианоз периферический, или акроцианоз, для которого характерна синюшная окраска участков тела, наиболее отдаленных от сердца, находящихся на периферии, - цианоз пальцев кистей и стоп, цианоз мочек уха и т.д.
В зависимости от скорости развития выделяют остро возникший цианоз (быстро прогрессирующий) и хронический цианоз, развивающийся постепенно и имеющийся у человека на протяжении продолжительного времени.
Возможные причины развития цианоза
Окраска кожного покрова формируется двумя основными факторами: наличием красящих пигментов (например, меланина) и состоянием поверхностных кровеносных сосудов (степенью раскрытия их просвета и цветом крови в них).
Известно, что одна из важнейших функций крови – перенос кислорода путем присоединения его к белку гемоглобину, входящему в состав эритроцитов.
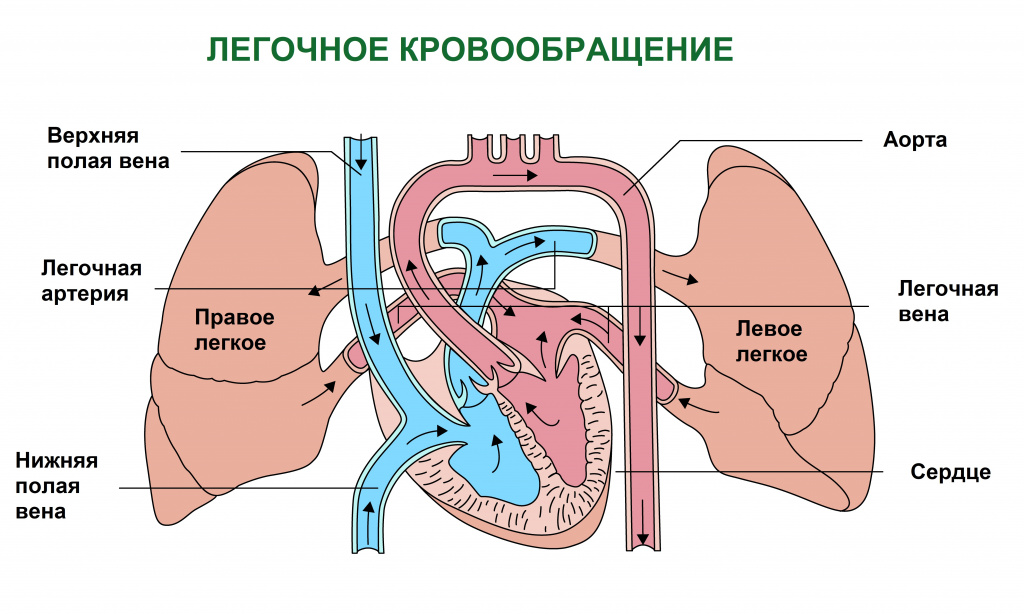
По мере насыщения кислородом клеток органов и тканей в крови кислорода становится меньше и она приобретает вишневый оттенок. Кровь, бедная кислородом, называется венозной. Именно скопление в тканях венозной крови и определяет характерный синюшный оттенок кожи.
Есть две основные причины накопления венозной крови в тканях. Первая причина – нарушение кровообращения, при котором нарушается отток венозной крови от клеток. Этот механизм лежит в основе развития синюшности кожного покрова при заболеваниях сердца и сосудов. Вторая причина – нарушение обогащения крови кислородом в легких, что имеет место при заболеваниях органов дыхания, при поражении дыхательного центра (функциональной структуры головного и спинного мозга, регулирующей работу дыхательных мышц) или при снижении концентрации кислорода в воздухе, например в высокогорье.
При каких заболеваниях развивается цианоз?
Цианоз в большинстве случаев является проявлением патологии сердечно-сосудистой или дыхательной систем.
Из заболеваний сердца стоит отметить группу врожденных пороков сердца, которые формируются в процессе внутриутробного развития плода и проявляются цианозом уже с младенческого возраста, и группу приобретенных заболеваний сердца, включающую широкий спектр болезней, приводящих к развитию сердечной недостаточности. Перечислим основные из них:
- Ишемическая болезнь сердца, к которой среди прочих относятся стенокардия и последствия перенесенного инфаркта миокарда. В основе данного заболевания лежит недостаточное снабжение кислородом сердечной мышцы.
- Кардиомиопатии – первичное поражение клеток сердечной мышцы.
- Аритмии, например фибрилляция предсердий.
- Инфекционные миокардиты – воспалительное поражение сердечной мышцы инфекционного происхождения.
- Пороки клапанов сердца, например аортальный стеноз, митральная недостаточность и др.
Примером служит хроническая венозная недостаточность нижних конечностей, при которой наблюдается варикозное расширение вен и синюшный оттенок кожи стоп и голеней.
К заболеваниям дыхательной системы, часто приводящим к развитию дыхательной недостаточности с появлением цианоза, относят:
- Пневмонию (воспаление легких).
- Бронхиолит (воспаление мельчайших бронхиол – дыхательных путей).
- Хроническую обструктивную болезнь легких (ХОБЛ).
- Бронхиальную астму, не контролируемую приемом специальных лекарственных препаратов, и другие более редкие заболевания.
К каким врачам обращаться в случае развития цианоза
Зачастую заболевания органов кровообращения и дыхания лечатся совместно несколькими специалистами. Среди них практически всегда фигурирует терапевт. Именно к нему необходимо обратиться в случае появления синюшного оттенка кожи. После проведенного обследования решается вопрос о направлении к врачам узкой специализации, например, кардиологу, пульмонологу (врач, специализирующийся на заболеваниях легких), аллергологу, эндокринологу, хирургу.
Диагностика и обследования при цианозе
Успех диагностики заболевания, приведшего к развитию цианоза, во многом зависит от беседы врача с пациентом и от клинического исследования. Пациенту необходимо рассказать, когда появился цианоз, насколько интенсивно он развивался, на каких частях тела манифестировал вначале.
Необходимо описать сопутствующие жалобы, например, кашель, одышку, перебои в работе сердца, отеки и т.д.
Как правило, остро возникший цианоз сопровождается другими значимыми проявлениями, и именно они служат поводом обращения к врачу.
После беседы врач обследует состояние сердечно-сосудистой системы, дыхательной системы и исключит поражение других органов. Как правило, уже на этом этапе врач предполагает то или иное заболевание, наличие которого можно подтвердить при помощи лабораторно-инструментальных методов исследования:
-
Электрокардиограмма с физической нагрузкой поможет диагностировать заболевания сердца и предположить заболевания легких.
Исследование функциональной активности миокарда на фоне физической нагрузки, позволяющее выявить ряд патологий сердечно-сосудистой системы.
поняла, из- за постоянной травматизации рубца происходит рост соединительной ткани Мажьте Ферменколом 2 раза в сутки 1 мес.

Маргарита, удаляли селезенку. Затем была перфорация кишечника(колостома),на этом месте стоял дренаж 6 месяцев(свищ отключенной кишки),вот все это дело зашили в ноябре

Здравствуйте , Елена !
По фото чёткости не хватает , чтобы сказать что - либо за или против пигментации !Маловероятно всё - же ,что это гиперпигментация , а скорее всего застой в венах, отводящих кровь с рубца и из - за этого застой крови и синюшный оттенок !
Вам правильнее выбрать удобное время и показаться один раз дерматологу , чтобы очно , с хорошим освящением осмотрели рубец ! После исключения гиперпигментации можно будет значительно улучшить ситуацию местным применением крема ДЕРМАТИКС 2 раза в вдень в течение месяца !
Удачи Вам !

Я вижу больше данных за застой в венах ! Если это так , то это нисколько не страшно ! Крем , который Вам рекомендовал улучшит ситуации ! НО чтобы убедится точно , что проблема в венозном стазе нужен осмотр дерматолога !

Здравствуйте, по фото абсолютно нормальный рубец, если не считать что он келлоидный (особая форма так скажем ). Страшного ничего быть не должно. Самым лучшим и правильным вариантом будет очный осмотр дерматолога , а если сделать дерматоскопию так это и вовсе все вопросы снимет. Стараться не травмировать рубец - ремни , расчесы и тд ограничить этогл места и все будет в порядке. Если повторно после операции образовался такой же то иссекать уже скорей всего бессмысленно повторно - склонность к келлоидобразованию у вас есть. Можно или мазать мазями /кремами - медленно и результат сомнительный или шлифовку сделать у косметолога - результаты разные. Но все это после осмотра доктора. Будьте здоровы!
На сервисе СпросиВрача доступна консультация дерматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!



Илона, спасибо большое за ответы! С Праздником Вас! Буду как- то с этим жить..Бороться с депрессией..



Здравствуйте Елена.
В этой ситуации можно порекомендовать только камуфлирующую косметику.
Заменить рубец на нормальную кожу невозможно.



Елена, вы пишите, что дно рубца поднялось, вы имеете ввиду, что он стал более сглаженным по отношению к окружающей коже или наоборот, углубился? уточните, пожалуйста.
Лариса, после операции он был уже, но глубже, и розовый,потом стал как- бы расправляться вширь и стал белый. И стал не такой глубокий, почти вровень с кожей остальной

Елена, полное формирование рубца занимает порядка 12 месяцев. На сегодня он уже сформирован и вряд ли будет видоизменяться со временем. К сожалению, в рубцовой ткани нет меланоцитов, поэтому он имеет цвет, отличный от окружающих тканей.
В лазерной шлифовке рубца нет смысла, она применяется при лечении гипертрофических рубцов. Если атрофия сохраняется можно поработать с заполнением рубца филлером на основе коллагена. С точки зрения маскировки возможен еще медицинский татуаж, есть мастера, которые работают с рубцами, но здесь важно понимать, что при загаре эта область опять же будет выделяться.

После удаления родинок, ожогов и других травмирующих действий на кожу остаются некрасивые рубцы. Они разные по форме, внешнему виду и причинам появления, но сегодня мы поговорим о самом неприятном из них — о келоидном рубце.
Что такое келоидный рубец и как он выглядит
Келоидный рубец представляет собой разрастание соединительной ткани на травмированном месте кожи. Это грубый рельефный шрам красного цвета, который со временем увеличивается, зудит, чешется и значительно превышает размеры первоначальной раны.
Чаще всего келоидные рубцы образуются в зоне декольте, на спине, шее, лице и на мочках ушей.
Причины появления келоидных рубцов
Есть люди, генетически предрасположенные к рубцам: это связано с повышенным синтезом коллагена при травмировании кожи. В месте заживления раны коллагеновых волокон образуется слишком много, поэтому быстро растет выпуклый рубец. Замечено, что темнокожие люди и люди с азиатской внешностью чаще других имеют склонность к образованию келоидных рубцов.
Некоторые специалисты считают, что кожа, склонная к келоидным рубцам, чаще встречается у людей, имеющих определенные пищевые привычки. Потребление мяса большими порциями и протеина (спортивное питание) способствует активной выработке коллагена.
Чтобы уберечь себя от образования келоидного рубца, важно знать несколько важных правил.
Рассмотрим факторы, которые влияют на заживление раны, а значит, и на формирование шрама. Они бывают локальные и общие.
- Кровоснабжение. Чем лучше кровь поступает к поврежденным тканям, тем быстрее идет процесс заживления.
- Направление раны. Если разрез располагается параллельно частым движениям конечностей (например, рана на лодыжке неизбежно задевается при ходьбе), то риск образования келоида увеличивается.
- Попадание грязи или инфекции.
- Гематома.
- Количество и качество хирургической нити, с помощью которой накладывались швы.
- Возраст. В детстве и юности организм вырабатывает достаточно коллагена и эластина, чтобы раны затягивались быстро и практически без следов. В зрелые годы необходимые вещества вырабатываются с нарушениями в сторону дефицита либо переизбытка, последнее фактически означает склонность к образованию рубцов.
- Иммунитет. При травме иммунная система уничтожает инородные микроорганизмы. Слабая защита способствует инфицированию поврежденного участка.
- Истощение и дефицит витаминов приводят к нарушению обменных процессов и затрудняют нормальное заживление ран, так как организму требуются источники энергии и материал для формирования новых тканей. Кожа, склонная к образованию рубцов, как правило, заметно истощена либо отличается повышенной жирностью и угревыми высыпаниями.
- Ряд заболеваний, например, сахарный диабет и почечная недостаточность. При них нарушается углеводный обмен в тканях, снижается иммунитет, и вследствие этого появляется предрасположенность к келоидным рубцам.
- Онкологические заболевания, гормональные нарушения и необходимость проведения химиотерапии или лучевой терапии.
Виды келоидных рубцов
Келоиды — самые трудные в лечении шрамы. Они отличаются патологически высокой выработкой коллагена и способностью разрастаться со временем, поражая здоровые участки кожи.
Выделяют несколько типов келоидов:
- Истинные (спонтанные). Видимых причин для их возникновения, как правило, нет. Специалисты считают, что склонность к рубцам возникает из-за микротравм. Чаще всего истинные келоиды наблюдаются на лице и груди. Шрамы имеют причудливую форму с ветвящимися отростками, отходящими от основного шрама.
- Ложные (рубцовые). Ложный келоид образуется после операций, порезов, ожогов, фурункулеза и акне. Линейный, может появиться на любом участке тела. Такой рубец может образоваться после выдавливания воспалительного элемента (прыщика) и даже от небольшой царапины.
- Келоидные акне. Обычно встречаются у мужчин. Представляет собой фолликулярный дерматит волосистой части головы. Высыпания (папулы и пустулы) обычно располагаются на затылке.
Также по времени и развитию рубцы классифицируются на активные (растущие) и неактивные.
Активный келоид увеличивается и вызывает зуд, боль, онемение, гиперемию.
Неактивный не беспокоит и находится в стабильном состоянии.
Келоиды классифицируют и по возрасту. Молодым рубцам менее 5 лет, они имеют красный цвет и блестящую поверхность. Старые рубцы образовались более 5 лет назад, их окраска приближается к цвету кожи, а поверхность неровная.

Профилактика келоидных рубцов
Предсказать поведение рубца после травмы невозможно, но можно сократить риски появления келоидных рубцов. В этом помогут силиконовые гели и пластыри, за счет давления на поврежденную область они препятствуют росту рубцовой ткани. Данный метод эффективен только в начале формирования рубца (первые полгода). Силиконовые средства улучшают гидратацию в рубцово-измененной коже и создают кислородное голодание, благодаря которому сосуды в рубце уменьшаются.
Начинать профилактику образования рубца рекомендуется через 3 — 4 недели, когда от ранки полностью отойдут корочки. Заживающее место надо держать в чистоте, мыть с мылом и ни в коем случае не снимать ороговевший слой с ранки — так вы занесете инфекцию, а это верный путь к образованию келоидного рубца!
Возможные методы лечения келоидных рубцов
Несмотря на обилие советов в интернете, народными средствами не избавиться от келоидных рубцов, они могут применяться лишь в комплексе с медикаментами, физиотерапией или косметологией.

Самые популярные способы избавления от келоидных рубцов — это медикаментозное лечение, то есть использование гелей, мазей, кремов и инъекций в сочетании с физиотерапией, например, с ультрафонофорезом или электрофорезом и введение под кожу гормонов-кортикостероидов. Также эффективна мезотерапия — инъекции в ткань рубца витаминных комплексов и лечебных веществ, рассасывающих избыточный коллаген и избыточную гиалуроновую кислоту.
Если консервативные методы не дают ожидаемого результата, то прибегают к хирургии.
Медикаментозное лечение

Аптечные и косметические средства бывают разных направлений:
- содержат интерферон;
- кортикостероиды;
- ферменты или ферментосодержащие препараты.
Содержащие интерферон средства затормаживают выработку коллагена. Иными словами, рубец перестает расти в размерах, однако, он остается на той стадии, до которой дорос сейчас. К подобному способу лечения келоидного рубца прибегают после хирургического вмешательства в виде инъекций альфа- и бета-интерферона.
Уколы делают через сантиметр по всей длине рубца, продолжительность курса длится 4 месяца.
Кортикостероиды могут вводиться как сами по себе, так и комплексно с другими веществами и какой-либо терапией. Их вводят не в сам келоидный рубец, а ближайшее место рядом с ним. Это оберегает от дальнейшего уплотнения шрама, и, несмотря на курс лечения – 5 недель, у 20–30% пациентов наблюдаются рецидивы.
В качестве профилактики повторного образования рубца терапию дополняют лазерным или хирургическим удалением шрама. Данные методы являются очень болезненными и не исключают рецидив (повторное образование рубца). Лазерная шлифовка требует длительного периода восстановления.
Ферментосодержащие препараты расщепляют избыточный коллаген и избыточную гиалуроновую кислоту – основные составляющие рубцовой ткани. За счет этого восстанавливается рельеф и цвет кожи. Рубец становится эластичным, предотвращается его активный рост.
Прессотерапия

Способ, скорее близкий к профилактике, чем к лечению, но некоторые специалисты отмечают положительный эффект.
На проблемное место накладывают различные силиконовые повязки, бинты и пластины. Считается, что постоянно сдавливаемый рубец уменьшается в размерах. К средствам прессотерапии причисляют:
- хлопчатобумажное белье и специальные бандажи (рекомендовано носить полгода, делаются по индивидуальным меркам);
- силиконовые и гелевые давящие пластины;
- жидкости на основе геля — коллодий с полисиликоном или силиконом.
Все это можно найти в любом ортопедическом салоне или аптеке, но данный способ сам по себе не сможет полностью убрать келоидный рубец. Метод прессотерапии эффективен только в комплексном терапии в сочетании с другими способами коррекции рубца.
Микротоковая физиотерапия
Во время процедуры на организм ведется воздействие слабым током, из-за чего стимулируются обменные процессы в тканях эпидермиса, келоид уменьшается в размере и разглаживается.
Этапы проведения терапии:
- обработка шрама антисептиком;
- нанесение препарата, разрушающего рубец;
- подключение прибора, воздействие на рубец током;
- удаление оставшегося лекарства салфеткой.
Процедура не сложная по исполнению, однако, к ней есть противопоказания:
- обостренные вирусные заболевания;
- плохая свертываемость крови;
- патологии с сердцем;
- обострение хронических заболеваний;
- неврологические отклонения от нормы.
Эта процедура считается малоэффективной, по сравнению с другими видами физиотерапии. К тому же она стоит недешево.
Лучевое воздействие
Подразумевает регулируемое рентгеновское излучение, разрушающее фибробласты внутри рубцовых тканей. Интенсивность лучей назначается исходя из серьезности проблемы: ведь 90% от всего потока поглотит эпидермис, и только 10% достигнут глубинных слоев кожи.
Однако терапия проводится лишь в комплексе с другим лечением, иначе риск рецидива повышается на 50%.
Противопоказания к применению:
- шрамы на лице, шее и груди;
- онкология;
- заболевания почек;
- нарушенное кровообращение.
Обычная доза облучения 15–20 Гр. Процедуру повторяют раз в 2 месяца, но не более 6 раз.
Однако лучевое воздействие считается одним из самых эффективных методов в борьбе с рубцами, независимо от причины их появления.
Удаление келоида лазером

Бывает нескольких видов лизерной шлифовки: аргоновая, углеродная и дермабразия. Цель процедуры состоит в выпаривании жидкости из соединительных тканей шрама, из-за чего он высыхает и уменьшается в размере. Мертвые клетки убирают хирургическим путем, а сама лазерная процедура проводится под местной анестезией.
Достоинства лазерного удаления:
- во время первого сеанса исчезает до 70% шрама, что говорит о быстром видимом результате;
- длительность терапии от 20 минут до полутора часов, в зависимости от сложности проблемы.
Процедура достаточно болезненная и требует длительного периода реабилитации.
Чтобы избежать рецидива, врачи советуют сочетать лазер с другими видами лечения келоидных рубцов: применение противорубцовых гелей станет отличным помощником на пути к здоровой коже.
Криометодика
Влияние на келоид жидким азотом. Он выжигает клетки рубцовой ткани, на месте которых образуется здоровая кожа. Время соприкасания рубца с азотом 10–30 секунд, при передозировке возможна пигментация, также велик риск заработать атрофический рубец. Нужно быть крайне осторожным с данным методом коррекции!
Видимый эффект достигается за 1–3 сеанса, но для лучшего результата криотерапию совмещают с гормональными уколами с глюкокортикостероидами.
Однако при больших шрамах прижигание азотом лучше совместить с хирургией. Главным недостатком метода является болезненность.
Косметология

Сделать рубец менее заметным помогут косметические процедуры. Полностью избавиться от рубца с их помощью не получится, но в сочетанной терапии эти методы очень даже эффективны:
- дермабразия;
- пилинг;
- мезотерапия.
Пилинг. С помощью пилингов можно отшлифовать рубец, выровнять рельеф кожи и устранить пигментацию. В результате кожа становится более гладкой, а рубец более эластичным.
Глубокая дермабразия — отшелушивание рогового слоя эпидермиса. Процедура чувствительная, предполагает использование аппаратной техники. Как глубоко и долго проводить сеанс, решает косметолог.
Мезотерапия — инъекции гепарина, иммуномодулятора или витаминного комплекса в проблемный участок. Оказывает противовоспалительный и смягчающий эффект.
При небольшом шраме рекомендована дермабразия или мезотерапия, а большие и застарелые келоиды удаляются в комплексе с медикаментозной терапией.
Хирургия
Назначается в крайнем случае когда другие терапии недостаточно эффективны. Иссечение келоида проводят через пару лет после его образования и в несколько этапов:
- небольшой надрез скальпелем на шраме под местным наркозом;
- края рубца сшиваются косметическими стежками для лучшего срастания надреза;
- после рассасывания швов — гормональные инъекции и ферментативная терапия.
После операции показана профилактика против рецидива, ведь свежий рубец лучше поддается коррекции. Во время реабилитационного периода часто прописывают лучевую терапию, инъекции с иммуномодуляторами и гормонами, а также наружные средства в виде гелей и мазей.
Лечение с Ферменколом

Вся продукция линейки Ферменкол содержит комплекс из 9 ферментов коллагеназы — вещества, расщепляющего избыточный коллаген и избыточную гиалуроновую кислоту до простейших элементов.
Ферменкол используют в виде аппликаций (просто мазать), а также в сочетании с физиотерапией. Так, гель Ферменкол подходит для процедур фонофореза, а Ферменкол в виде раствора — для электрофореза.
Чем быстрее вы начнете лечение келоидного рубца, тем проще и дешевле от него будет избавиться! Не упускайте возможность вернуть красивую кожу, как можно скорее.
Получить бесплатную консультацию по своей проблеме можно, задав вопрос специалисту. Вам ответят в ближайшие два дня и подскажут оптимальный метод коррекции келоидного рубца.
Помните! Молодые рубцы быстрее и проще поддаются коррекции, чем застарелые. Не упускайте время, начните заботиться о себе уже сегодня!
Гипертрофический рубец – это дефект, возникающий из-за усиленного образования патологического коллагена при заживлении раны. Такой шрам выступает над кожным покровом, на ощупь грубый и плотный. На ранних стадиях заживления имеет яркий красный или фиолетовый цвет. Позже становится белым или приближенным к естественному.
Гипертрофия рубца отличается от других разновидностей шрамов присутствием не только косметического, но и болевого эффекта. В некоторых случаях происходит даже ограничение подвижности сустава, поэтому во избежание деформации конечностей от шрама необходимо избавляться. Но как и где удалить гипертрофический рубец?
В чем причина появления гипертрофических шрамов?
Поводом для образования подобного рубца становятся серьезные повреждения эпидермиса и процессы, которые протекают в ране:
- снижение местной реактивности — способности противостоять вирусам и болезнетворным бактериям;
- присоединение вторичной инфекции — повторное заражение и общее ухудшение состояния;
- нарушение микроциркуляции — расстройство кровообращения (гипертензия, гипотензия, ишемия);
- хроническое воспаление (как следствие) — совокупность процессов (реакции организма) на присутствие различных агентов;
- гипоксия — снижение уровня кислорода в крови.
Механизм формирования шрама запускают лейкоциты — клетки крови, отвечающие за иммунитет и прибывающие на место травмы. Производимые ими молекулы начинают стимулировать повышенную выработку коллагена. Чем серьезнее травма, тем больше активных фибробластов (клеток строителей). И на фоне сниженного уровня коллагеназы (фермент, который разрушает коллагеновые волокна и содержится в том числе в нашем организме) образуется большое количество соединительной ткани в виде нароста. Это и есть гипертрофический рубец на коже.
Гипертрофические рубцы (Cicatrix hypertrophica) часто путают с келоидными по причине схожести процессов, которые ведут к их формированию. Но келоидные рубцы отличаются еще большей интенсивностью выработки коллагена, поэтому процесс нарастания соединительной ткани не заканчивается на протяжении нескольких лет, и в итоге рубец разрастается, захватывая соседние ткани, выходит далеко за границы раны. Келоиды — самый агрессивный тип рубцов, который требует обязательной коррекции.
Симптомы и особенности
Курс лечения напрямую зависит от типа сформировавшегося рубца. В зависимости от симптомов и клинической картины гипертрофические ткани делятся на три характерные группы:
- Шрамы, которые отличаются слабовыраженной симптоматикой. Дискомфорт, связанный с рубцом, практически неощутим или полностью отсутствует. Можно заметить небольшую выпуклость над кожным покровом. Симптомы выражены в течение 2–3 месяцев с момента получения травмы. Постепенно ослабевают.
- Для рубцов второй группы характерны более четкие проявления. Шрам ярче, цвет интенсивнее. Присутствуют болевые ощущения, которые со временем не проходят. В отличие от первой группы гипертрофия не исчезает самостоятельно. Без дополнительного лечения рубец частично может стать нормотрофическим, но надеяться на его полное исчезновение не стоит.
- Третья группа обладает яркой симптоматикой. Главные жалобы пациента — сильные постоянные боли, жжение, скованность движений, если рубец располагается в области сустава, и опухолевидное разрастание ткани на месте травмы.
Понять, каким будет рубец, можно еще на стадии заживления, не обладая специальными знаниями. Если ранка была небольшой и быстро затянулась, то у вас появится нормотрофический шрам — тонкая белая полосочка вровень с кожей. Но если повреждение было серьезным и глубоким, а площадь поражения достаточно большой, скорее всего, у вас образуется патологический рубец — гипертрофический либо келоидный.
На нашем теле есть участки, которые наиболее подвержены образованию подобных рубцов. Нормотрофические шрамы формируются в местах с хорошим кровоснабжением. А вот для гипертрофических рубцов свойственно образование на подвижных участках кожи. Например, сустав на сгибе или шея. Безусловно, шрамы сами по себе неприятное явление. Но избавиться от них можно с помощью современных способов коррекции.
Современные методики лечения

Современные косметология и медицина располагают множеством способов и средств для избавления от гипертрофических рубцов. Стоимость и эффективность методов зависит от исходной картины. Ключевые из них:
- Препараты на основе кортикостероидов — гормонов, производимых корой надпочечников, подходят для свежих рубцов (после ожога, операции, травмы). Средство вводят в рубцовую ткань, и оно начинает угнетать активность фибробластов, которые производят избыточный коллаген. В результате рубец становится мягким, разглаживается, исчезают воспаление и зуд. Лечение проводится курсом с обязательным перерывом на две — три недели. Но использование подобного метода имеет ряд побочных эффектов и противопоказаний. Например, стероидные угри или атрофия кожи. В некоторых случаях у женщин происходят гормональные нарушения, сбивается менструальный цикл или появляется гипертрихоз. Кортикостероиды противопоказаны беременным и кормящим, с осторожностью применяют для детей. Также важно иметь в виду, что гормональная терапия дает временный результат: да, рубец сдувается, и создается ложное впечатление о том, что он разрушился, но это не так. После завершения курса гормонотерапии рубец имеет свойство возвращать себе первоначальный вид, если дополнительно не воздействовать на него другими методами.
- Силиконовые гели и пластины — эффективны в начале формирования рубцовой ткани, препятствуют разрастанию коллагеновых волокон за счет давления на рубец. Достаточно просты в применении. Но видимые результаты от применения появятся нескоро.
- Криотерапия – коррекция шрамов жидким азотом. Суть методики в кратковременном воздействии на поврежденный участок кожи. Эффективность достигается понижением температуры в точке обработки. Поверхностные клетки при этом подвергаются дегенерации и умирают. После процедуры рубец очищают и вводят инъекционный препарат для быстрой стимуляции формирования фибробластов и синтеза здорового коллагена.
- Применение гиалуронидазы – средство, которое также подавляет активность и деление клеток соединительных тканей. Лекарство вводят подкожно в непосредственной близости от рубца. Механизм воздействия основан на способности гиалуронидазы нейтрализовать гиалуроновую кислоту, которая содержится в рубце в избыточном количестве. В результате проницаемость сосудов повышается, что приводит к снижению отечности и размягчению шрама, лишняя гиалуроновая кислота выводится естественным путем из организма. Длительность курса зависит от клинической картины и может варьироваться от 6 до 15 инъекций.
- Хирургическое вмешательство — подразумевает устранение рубцовой ткани (иссечение), а иногда и пересадку кожного покрова на место шрама. В результате этих манипуляций вместо старого уродливого рубца образуется новый, но более аккуратный. В идеале на месте иссечения должен образоваться нормотрофический рубец, но не всегда все идет по плану. Зачастую случается рецидив, и из гипертрофического рубец превращается в келоидный, а это еще более опасно. Подобному стрессу организм подвергать стоит только в том случае, когда другие методы бессильны. — показан для коррекции свежих и застарелых гипертрофических рубцов. Ферменкол разрушает не только избыточную гиалуроновую кислоту, но и патологический коллаген — это основа рубцовой ткани. Таким образом, Ферменкол воздействует комплексно, эффективно устраняя гипертрофические и даже келоидные рубцы.
- СВЧ-терапия — в качестве самостоятельного метода в лечении гипертрофических рубцов не используется. Но сочетание способа с криодеструкцией дает хорошие результаты, улучшая показания гидратации в рубце (увлажненность).
- Рентгенотерапия — часто применяется для избавления от грубых рубцов. Суть метода заключается в воздействии рентгена на патологическую рубцовую ткань с целью разрушения деформированных волокон коллагена в дерме.
- Микродермабразия и химический пилинг — эффективны на небольших, свежих гипертрофических рубцах у людей, несклонных к образованию келоидов.
- Избавление от шрамов с помощью лазерной шлифовки — широкое применение получили углекислотные и эрбиевые лазеры. Положительный эффект достигается за счет того, что пучок лучей воздействует непосредственно на рубцовую ткань. В результате излучения травмируется верхний слой кожи, провоцируя синтез коллагена. Из минусов — болезненность, длительность курса лечения, дороговизна процедур и период реабилитации после. Не рекомендуется удалять лазером свежие рубцы, это может, наоборот, спровоцировать их рост. Данный метод эффективно зарекомендовал себя в случае сформировавшихся шрамов — год после травмы. Также следует с осторожностью прибегать к лазерной терапии у детей. Основной принцип заключается в том, чтобы не сдирать образовавшуюся после процедуры корочку, поэтому у детей могут возникнуть с этим трудности. Очень важен сознательный подход к лечению рубцов при лазерной шлифовке. — через 7–10 процедур электрофореза с Ферменколом шрамы бледнеют, уменьшаются в объеме и размерах, становятся эластичными и менее плотными, полностью проходит или снижается зуд, возвращается естественный цвет кожного покрова. — Ферменкол оказывает комплексное воздействие на проблемную зону, выравнивая рельеф и цвет кожи. Рекомендован к применению через 2–3 недели после травмы уже на зажившую рану. Быстро убирает некрасивые шрамы и восстанавливает здоровый каркас кожи, курс применения геля Ферменкол длится 30–40 дней. Выраженный противорубцовый эффект наблюдается уже через 2 недели регулярных накожных аппликаций. Из плюсов — безопасность, возможность использования у беременных, кормящих и детей. Не содержит гормонов, действует местно, не всасываясь в кровь.
Активные компоненты Ферменкол воздействуют на всю глубину гипертрофического шрама, подобно лазеру восстанавливая кожу на 90%.
Купить Ферменкол можно в ближайшей аптеке или оформить покупку онлайн с удобной доставкой. Вы также можете получить бесплатную консультацию нашего врача по вопросам рубцов и шрамов в рубрике «Вопрос-Ответ», врач отвечает в течение 2-3- рабочих дней. Не терпите боль и дискомфорт. Сделайте шаг навстречу здоровой коже уже сегодня!
Читайте также:

