Почему от кожи пахнет йодом
Обновлено: 02.05.2024
Йододерма – одна из форм медикаментозной токсикодермии, обусловленная повышенным поступлением в организм йода или его соединений либо наличием у больного идиосинкразии к ним. Симптомами этого состояния является развитие на коже лица, туловища, конечностей высыпаний различного типа в зависимости от формы заболевания. Диагностика йододермы включает в себя выявление источника поступления йода в организм (изучение истории болезни и анамнеза пациента), гистологическое исследование тканей из патологических очагов. Лечение сводится к отмене использования препаратов йода, ускорению его выведения из организма, профилактике вторичных инфекционных поражений кожных покровов.
Общие сведения
Йододерма – дерматологическое состояние, вызванное неконтролируемым чрезмерным использованием препаратов йода или наличием повышенной чувствительности к его соединениям. Это состояние известно в медицине давно, но лишь в конце XIX века удалось достоверно связать характерные кожные поражения с использованием препаратов йода. Этот химический элемент-галоген используется в медицине в чистом виде (спиртовой антисептический раствор) и в виде соединений для лечения заболеваний щитовидной железы, атеросклероза. Кроме того, он входит в состав многочисленных рентгеноконтрастных препаратов. Подмечено, что наиболее часто развитие йододермы наблюдается после использования йодида калия. Заболевание чаще встречается у мужчин. Предрасполагающими факторами к его появлению выступают поражения сердца, почек, некоторые эндокринные заболевания и иммунологические нарушения.

Причины йододермы
При употреблении повышенных доз соединений йода происходит его накопление (кумуляция) в различных тканях, в том числе и в кожных покровах. Йододерма развивается в тех случаях, когда имеется более или менее выраженная чувствительность к этому элементу – гистологические исследования подтверждают развитие лейкоцитарной инфильтрации кожи при данном состоянии. В результате развивается иммунологическое асептическое воспаление, которое и является основным фактором повреждения тканей. Точный механизм патогенеза йододермы на сегодняшний день неизвестен, имеется несколько основных теорий на этот счет, однако ни одна из них не дает всеобъемлющего объяснения всех проявлений и форм этого заболевания. Поэтому некоторые дерматологи предполагают наличие нескольких вариантов развития таких нарушений.
Большинство случаев йододермы возникает на фоне длительного приема препаратов йода, частого использования йодсодержащих контрастов при рентгенологических исследованиях. В этой ситуации, по всей видимости, действительно имеют место процессы кумуляции этого элемента в тканях кожи с последующим развитием воспаления. При других, более редких вариантах йододермы, развитие симптомов может наступить после однократного использования контраста или приема препаратов йода и даже из-за его нанесения на поверхность кожи при антисептической обработке. В этом случае, вероятно, имеется сильная гиперчувствительность к йоду, и механизм развития нарушений должен быть совсем иной.
Симптомы йододермы
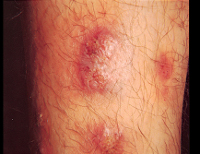
По своим проявлениям йододерма схожа со многими другими медикаментозными токсикодермиями, в частности, с бромодермой. На фоне приема препаратов йода у больного появляются высыпания различной структуры с преимущественной локализацией на коже лица, ушных раковин, шеи, верхних конечностей. В зависимости от клинической формы йододермы высыпания могут быть представлены эритемой, папулами, везикулами, пустулами, эрозиями и язвами. Иногда кожные проявления заболевания могут принимать характер крапивницы и сопровождаться сильным кожным зудом. В некоторых случаях йододермы высыпания на разных участках тела могут иметь неодинаковый характер. В дерматологии выделяют четыре разновидности клинических проявлений этого заболевания: простая, буллезная, туберозная йододерма и йодистые угри.
Простая йододерма характеризуется развитием высыпаний на лице, шее и конечностях различного характера – эритематозного, папулезного, в форме крапивницы. Чаще всего такая форма заболевания возникает после использования йодсодержащих рентгеноконтрастных препаратов или однократного приема значительной дозы йодида калия и других соединений этого элемента. Высыпания сопровождаются выраженным зудом, однако через несколько часов или дней при отсутствии повторного поступления провоцирующих веществ самопроизвольно разрешаются без всяких следов.
Йодистое акне, или йодистые угри – более выраженная форма йододермы, причиной которой является длительная терапия лекарственными средствами на основе этого элемента. Характеризуется появлением на лице и шее узелков и пустул диаметром до 5 миллиметров, окруженных выраженным воспалительным валиком. При продолжении приема препаратов йода возможно развитие новых высыпаний или возникновение более тяжелых форм йододермы. После заживления пустул на их месте могут оставаться рубцы красного цвета.
Буллезная йододерма – достаточно серьезная форма заболевания, которая характеризуется развитием на коже лица или шеи напряженных пузырей диаметром 4-12 миллиметров, наполненных серозным или геморрагическим содержимым. Они могут срастаться между собой, формируя бугристые очаги неправильной формы. При дальнейшем развитии буллезной йододермы происходит вскрытие пузырей, на месте которых формируется глубокая язва, в ее центре начинает формироваться плотный узелок, который со временем размягчается и нагнаивается. Заживление таких поражений кожи происходит очень долго и оставляет после себя заметные шрамы.
Туберозная йододерма – наиболее тяжелая, но редкая форма заболевания, при которой на поверхности кожи сначала формируется небольшой пузырек, быстро превращающийся в пустулу. Она также не сохраняется на длительный срок и трансформируется в опухоль или резко воспаленную бляшку диаметром до 5 сантиметров. Вокруг этого очага туберозной йододермы наблюдаются многочисленные пузырьки с геморрагическим или гнойным содержимым. Консистенция опухоли или бляшки мягкая, в дальнейшем они могут изъязвляться, заживление занимает очень много времени. На месте патологического очага йододермы формируется заметный рубец.
В некоторых случаях развитию кожных симптомов йододермы может предшествовать лихорадка, рвота, разбитое и усталое состояние. В случае развития таких неспецифических проявлений на фоне приема препаратов йода следует незамедлительно прекратить их применение для предотвращения кожного поражения. Частым осложнением йододермы является вторичная бактериальная инфекция кожи.
Диагностика йододермы
Йододерма диагностируется путем выявления источника поступления соединений йода в организм (изучение амбулаторной карты больного, расспрос), осмотра кожных проявлений, в некоторых случаях производят биопсию кожи и гистологическое изучение пораженных тканей. Как правило, в анамнезе пациента определяются заболевания, для лечения которых применяют йодистые соединения (поражения щитовидной железы, например), рентгеноконтрастные исследования, случаи более ранних необычных реакций на йод. Все это свидетельствует о наличии у пациента гиперчувствительности к этому элементу, а развитие дерматологических симптомов после приема средств на его основе указывает на йододерму.
Гистологическая картина кожи при простой йододерме может сводиться к расширению кровеносных сосудов и незначительной нейтрофильной инфильтрации тканей. При буллезной и туберозной форме на первоначальных этапах наблюдается выраженная лейкоцитарная инфильтрация (представленная в основном нейтрофилами), участки некроза дермы, иногда внутриэпидермальные абсцессы. В дальнейшем в очаге йододермы появляются лимфоциты и гистиоциты, возможна гиперплазия тканей кожи, внешне напоминающая картину карциномы. Дифференциальную диагностику заболевания следует проводить с аллергической крапивницей (простая йододерма), бромодермой, туберкулезными и сифилитическими поражениями кожи, злокачественными новообразованиями.
Лечение йододермы
Все лечение йододермы направлено на уменьшение чувствительности организма к соединениям йода, ускорение его выведения и профилактику осложнений. Обязательным условием начала терапии является полное прекращение приема препаратов йода и запрет на рентгеноконтрастные исследования с их использованием. Десенсибилизирующая терапия включает в себя применение антигистаминных средств (например, хлоропирамин) и хлорида кальция, однако она эффективна далеко не во всех случаях йододермы. Лучше всего антигистаминные средства проявляют себя в устранении симптомов простой формы этого заболевания.
Для ускорения выведения йода из организма назначают капельные вливания физиологического раствора, в рацион вводят повышенные количества поваренной соли (до 10-20 грамм в сутки), иногда используют мочегонные средства. Для профилактики инфекционных осложнений йододермы со стороны кожи местно используют антисептические мази и растворы, накладывают стерильные повязки. В тяжелых случаях необходимо применение кортикостероидных средств, а при симптомах бактериальной инфекции – антибиотиков и противомикробных средств. Ультрафиолетовое облучение пораженных участков кожи также оказывает при йододерме благотворный эффект.
Прогноз и профилактика йододермы
В большинстве случаев прогноз йододермы относительно выздоровления благоприятный, отмена препаратов йода, десенсибилизирующая терапия и выведение этого элемента из организма способствуют быстрому исчезновению симптомов. Однако в тяжелых случаях, особенно при буллезной и туберозной формах заболевания, на коже могут оставаться заметные рубцы. Учитывая, что излюбленной локализацией подобных высыпаний является лицо, шрамы способны стать значительным косметическим дефектом. Для профилактики йододермы не следует использовать препараты йода без рекомендации врача, а при необходимости их длительного применения предусматривать в курсе периоды отмены для детоксикации организма.

Потеть для человека – естественно, более того, жизненно необходимо. Однако этот совершенно нормальный процесс и его последствия способны время от времени значительно омрачать нашу жизнь. Мокрые пятна на одежде, неприятный запах могут надолго испортить настроение или впечатление о человеке.
Мы не можем не потеть. В норме, у здоровых людей пот вырабатывается постоянно, однако, с разной скоростью и в разном объёме. В среднем, при комфортной температуре взрослый человек выделяет в сутки около 500 мл. пота, а в жару до 10 литров, и даже больше.
Различают потовые железы двух разновидностей
эккриновые железы расположены равномерно в коже всех участков тела, начинают активно работать с момента рождения, выполняя в основном функцию регулирования температуры тела. Секрет, выделяемый железами этого типа, бесцветный, прозрачный, состоит из воды и солей.
апокриновые железы расположены в коже лба, промежности, гениталий. Активизируются только в подростковом возрасте, не участвуют в терморегуляции, выделяя секрет при переживании боли, страхе, при физической нагрузке. Секрет этих желез непрозрачен, беловатого цвета, густой, в состав его входят помимо воды и солей – белки, жиры, гормоны.
Зачем мы потеем.
- Потоотделение обеспечивает поддержание нормальной температуры тела, предотвращает перегревание организма, то есть, выполняет функцию терморегуляции. Пот испаряется с поверхности кожи, охлаждая в процессе испарения все тело. Так происходит при повышении температуры окружающей среды ( жарко на улице, или в помещении), или, при повышении температуры тела ( физические нагрузки, повышение температуры при инфекционных заболеваниях).
- С потом выводится ряд продуктов метаболизма, токсичных веществ, тем самым, реализуется выделительная функция потоотделения.
- На участках тела, кожа которых лишена жировых желез, потовые железы «берут на себя» их функцию. Так, кожу ладоней и стоп именно пот увлажняет, обеспечивает сохранение ее эластичности, выполняя защитную функцию.
- Отдельный вид потоотделения – психогенное, возникающее как ответ на стрессовую ситуацию (волнение, испуг).
Интересно, что при терморегуляторном потоотделении испариной покрывается более- менее равномерно вся кожа тела, а при стрессе – увлажняются только локальные участки кожи, обычно ладони, подмышки, стопы, лоб.
Откуда у пота запах.
Сам по себе пот практически лишен запаха, то, что мы подразумеваем под запахом пота, по сути, им не является. Специфический аромат появляется в результате жизнедеятельности бактерий, в норме обитающих на поверхности кожи, которые, питаясь белковыми и жировыми компонентами пота, разлагают эти органические вещества до ненасыщенных жирных кислот и аммиака, которые и ответственны за ощущаемый нами неприятный запах. Чем больше численность бактерий, тем более явным будет запах. Кроме того, на интенсивность потоотделения оказывают влияние некоторые особенности образа жизни, привычки.
– Питание
Приправы, придающие пище острый вкус (острый перец, горчица, чеснок, лук, имбирь, хрен) усиливают теплоотдачу организма и стимулируют потоотделение и придают поту более резкий и неприятный запах.
Употребление свинины и фасоли так же придают поту очень неприятный запах.
Продукты, содержащие кофеин и теобромин (кофе, чай, шоколад, какао, кока-кола), являясь стимуляторами, обладают аналогичным действием.

– Вредные привычки
Алкоголь, никотин, синтетические наркотические вещества нарушают баланс системы терморегуляции, способствуют неадекватно обильному потоотделению.
– Одежда
Одежда из тканей с низкой воздухопроницаемостью (полиэстер, нейлон) препятствует испарению влаги с поверхности тела, способствуя дальнейшей активизации потоотделения.
– Гигиена
Наличие волос в подмышечных областях замедляют процесс испарения пота с поверхности кожи и способствуют более длительному сохранению неприятного запаха.
– Физическая активность
Недостаточная двигательная активность, избыточный вес снижают устойчивость к физическим нагрузкам, провоцируя обильное потоотделение даже при минимальном напряжении.
– Психическая устойчивость
Длительное нервное напряжение, эмоциональная нестабильность, частое переживание стрессовых ситуаций нередко являются единственной причиной потливости .
Если человек здоров, и не пренебрегает правилами гигиены – запах его пота не будет зловонным или отталкивающим. Специфический, часто неприятный запах, может сопутствовать некоторым заболеваниям.
Изменение привычного запаха или количества пота может быть первым сигналом начала заболевания.
В прошлом, на запах пота врачи ориентировались при постановке диагноза. Так, от больного краснухой исходит запах свежеощипанных перьев, тиф сопровождает аромат теплого ржаного хлеба, дифтерия пахнет сладковато-приторно. Запах ацетона или альдегидный запах груш может появиться при сахарном диабете. При патологии почек присоединяется запах аммиака. Уксусный, кислый запах – спутник туберкулеза. При нехватке витамина Д в организме пот так же приобретает кислый запах. Запах вареного яичного белка или серы указывает на проблемы с желудком или кишечником. Пот с запахом хлора или свежей рыбы, возможен при серьезных заболеваниях печени.
Внезапно изменившийся запах или количество пота опасно игнорировать, обязательно обратитесь к врачу, для уточнения причин таких изменений.

Как снизить интенсивность запаха пота.
- Принимать душ дважды в день
- Ежедневно менять нижнее белье и другую одежду, которая была увлажнена потом.
- Выбирать одежду из материалов с высокой воздухопроницаемостью.
- Ограничить употребление соли, специй, кофеина, алкоголя.
- По мере возможности избегать стрессов, волнений. Возможно, потребуется применение успокаивающих препаратов растительного происхождения (на основе валерианы, пустырника).
- Радикально решить проблему потливости можно с помощью инъекций ботулотоксина в область подмышечных впадин, работа потовых желез в месте введения препарата будет блокирована на срок до полугода, после чего необходимо повторить процедуру.
- Использования дезодоранта или антиперсперанта.
Механизм действия этих средств кардинально отличается.
Дезодорант не окажет влияние на процесс потоотделения и количество выделяемого пота не изменится, но, в составе дезодоранта присутствуют антибактериальные компоненты, которые снижают численность бактерий, в результате, образуется меньше пахучих продуктов их жизнедеятельности. Также, в состав входят ароматические композиции.
Эффект от использования дезодоранта – временный, так как бактерии довольно скоро восстанавливают численность своей популяции, и нанесение средства приходится повторять вновь и вновь.
Антиперсперант снизит количество выделяемого пота но не окажет влияния на бактерии, обитающие на коже. Эффективность антиперсперанта определяется наличием в его составе солей алюминия, которые при нанесении на кожу вызывают сужение выводных протоков потовых желез, что препятствует потоотделению , и обработанная средством поверхность кожи остается сухой.

Процесс потоотделения – это нормальное естественное явление, которое необходимо для поддержания внутреннего постоянства организма. Выделение пота позволяет защищаться от перегревания. Скорость потоотделения у разных людей может быть разной, равно как и запах пота. Иногда встречаются ситуации, когда обычный запах пота изменяется на неприятный. С чем это может быть связано и что делать, чтобы жить полноценной жизнью и не испытывать дискомфорт?
Потовые железы бывают разными
В коже расположены 2 вида потовых желез. Каждая из этих структур активируется разными факторами.
- Эккриновые железы. Эти структуры начинают работать с рождения человека. Равномерно располагаясь на поверхности кожного покрова, они регулируют внутреннюю температуру тела. Когда t тела повышается, железы начинают активнее работать – выделяется пот. И наоборот, когда температура снижается, железы переходят в «режим ожидания» - выработка пота временно прекращается. Пот, вырабатываемый эккриновыми железами, состоит только из воды и минеральных соединений.
- Апокриновые железы. Они расположены в строго определенных местах – лоб, промежность и наружные половые органы. Эти структуры начинают работать только с пубертатного периода, т.к. контролируются половыми гормонами. Вырабатываемый секрет содержит не только воду и минералы, но также протеины, липиды и витамины. Эти компоненты могут служить «пищей» для бактерий, обитающих на коже. Стимуляция апокриновых желез происходит в ответ на стрессовую ситуацию, боль, физические нагрузки. Эти железы не участвуют в терморегуляции.
Почему человек потеет

Главная функция потоотделения – это поддержание внутренней температуры на оптимальном уровне. Это обеспечивает правильное протекание обменных процессов в клетках. Испарение пота с кожного покрова по законам физики вызывает их охлаждение. Этот процесс активизируется в жаркое время года, при физических нагрузках, во время лихорадки или тяжелых психоэмоциональных волнениях.
Однако терморегулирующая функция не единственная, присущая потовым железам. Процесс потоотделения сопряжен еще с рядом важных обстоятельств:
В ответ на стрессовую ситуацию происходит активация вегетативной нервной системы, волокна которой подходят к каждой потовой железе. Поэтому при волнении, страхе, испуге потоотделение повышается, причем в определенных местах – подмышечная область, кожа ладоней и стоп, лоб.
Причины неприятного запаха пота

Потовые железы вырабатывают секрет, который сам по себе не имеет запаха. Последний появляется в результате жизнедеятельности микроорганизмов, обитающих на коже. Они начинают разлагать компоненты, которые входят в состав пота, в частности белки и жиры. Образующиеся в большом количестве ненасыщенные жирные кислоты и аммиак как раз становятся причиной резкого запаха пота. Совершенно очевидно, что чем больше подобных бактерий обитает на коже, тем сильнее и выраженее у пота запах.
Однако если резко появился запах пота под мышками, то это может быть результатом изменения образа жизни и привычек. Основными факторами подобной ситуации являются следующие.
- Особенности питания. Изменить запах пота могут такие продукты, как горький перец, горчица, лук, хрен, чеснок, свиное мясо и бобовые, кофе, чай, кофеин-содержащие напитки. Одни из них напрямую выводятся с потом, придавая ему сильный запах, а другие – усиливают потоотделение, тем самым стимулируя активную жизнедеятельность бактерий.
- Вредные привычки. Алкогольные напитки, сигареты и айкос способны изменять активность потовых желез, т.к. нарушают терморегулирующий баланс.
- Синтетические ткани. Они обладают низкой воздухопроницаемостью, поэтому образующийся пот не может испаряться. Это активирует жизнедеятельность бактерий и приводит к появлению неприятного запаха пота.
- Особенности гигиенического ухода. Наличие волос в подмышечной области не позволяет жидкой составляющей пота быстро испаряться. А влажные условия, как известно, благоприятны для размножения бактерий.
- Психоэмоциональное волнение. Стрессы и переживания изменяют особенности функционирования вегетативной нервной системы, в результате потовые железы находятся в постоянном режиме стимуляции.
Гормоны также могут оказывать влияние на запах пота. По этой причине у беременных может измениться привычный запах пота. После родов секреция пота нормализуется.
В медицине прошлого, когда о полноценных лабораторных исследованиях не могло и быть речи, запах пота мог многое рассказать врачам. При краснухе появлялся запах, который напоминал тот, что характерен для ощипанной курицы, при брюшном тифе – это аромат свежего ржаного хлеба, при дифтерии – приторно сладкий. Ацетоновый запах отмечается у людей с нарушениями углеводного обмена, в частности при сахарном диабете. Аммиачный запах появляется при почечной патологии. Запах с кисловатым оттенком нередко встречается у больных с туберкулезной инфекцией или у пациентов с недостаточными запасами в организме холекальциферола (витамина Д). Серосодержащий запах может быть признаком желудочно-кишечных патологий. Длительно существующие заболевания печени могут иметь хлорный оттенок или запах свежей рыбы.
О чем говорит неприятный запах пота, поможет разобраться специалист. Первоначально можно обратиться к терапевту. Врач проанализирует ваш клинический случай и составит программу диагностического поиска.
Резкий запах пота – диагностика
В программу диагностики при неприятном запахе пота могут входить следующие обследования:
- общеклинический анализ крови и мочи;
- биохимическое исследование крови для оценки функционального состояния печени и почек;
- определение уровня гормонов, электролитов;
- определение концентрации железа и 25-гидрокси-холекальциферола в крови;
- УЗИ внутренних органов;
- консультация дерматолога;
- консультации других профильных специалистов по показаниям.
Как избавиться от неприятного запаха пота
От того, с чем связан неприятный запах пота, будут зависеть мероприятия, которые помогут от него избавиться. Если будет выявлено фоновое состояние, то в первую очередь потребуется соответствующая терапия.
Общие рекомендации, которые помогут избавиться от пота:
- принимайте душ утром и вечером;
- каждый день меняйте нижнее белье и верхнюю одежду, которая была загрязнена потом;
- отдавайте предпочтение «дышащим» тканям, которые хорошо пропускают воздух;
- старайтесь уменьшить потребление кофеин-содержащих напитков и продуктов питания, острых блюд и алкоголя;
- по возможности откажитесь от курения, в т.ч. электронных сигарет;
- постараться нормализовать психоэмоциональный фон (можно применять релаксирующие и медитационные техники);
- используйте дезодорант (помогает устранять бактерии, которые приводят к появлению неприятного запаха) или антиперсперант (частично блокирует активность потовых желез);
- рассмотрите вместе с дерматологом возможность проведения ботулинотерапии – ботулинический токсин блокирует мышцы, которые способствуют выделению пота из потовых желез (в среднем эффект от этой процедуры сохраняется примерно 6 месяцев).

Моча образуется в результате фильтрации крови через почки и является продуктом жизнедеятельности организма, с которым выводятся токсические вещества. Состав и свойства урины отражают состояние организма и функцию мочевыделительной системы. Отклонения параметров урины от нормы могут указывать на нарушения в организме. Самостоятельно заподозрить изменения можно по специфическому запаху и цвету урины.
С проблемой неприятного запаха мочи у женщин можно обратиться в медицинский центр «МедПросвет» к врачу - терапевту для сбора первичного анамнеза, осмотра, пальпации, составления плана диагностики. При необходимости врач перенаправит к специалисту узкого профиля (уролог, эндокринолог, гинеколог и др.). Также в клинике можно пройти ультразвуковое, лабораторное и инструментальное обследование для установления точной причины нарушений.
Нормальный запах мочи
Моча — это раствор минеральных и органических веществ в воде. В ее состав входит множество компонентов. В основном это соединения, которые уже не нужны организму и должны быть выведены для сохранения постоянства внутренней среды.
В норме урина имеет слабый характерный запах, который практически не ощущается при обычных обстоятельствах. Нормальный запах мочи часто характеризуют как «морской». Некоторые сходства с морской водой возможны, поскольку в урине преобладают натриевые соли.
Состав урины зависит от условий внешней среды и состояния организма, поэтому постоянно меняется. Когда колебания не выходят за рамки нормы, моча имеет специфический слабый запах, который не привлекает внимания.
Как может пахнуть моча
Восприятие ароматов очень индивидуально, а описание запахов субъективно. Именно поэтому запах мочи не является широко используемым физико-химическим параметром (в отличие от цвета), который используется в диагностике заболеваний. Однако при обращении к врачу точное описание запаха пациентом может быть полезным.
При нарушениях в организме запах мочи может быть следующим:
- гнилостным (часто сопровождает гнойно-воспалительные процессы);
- мясным (сопровождает выделение крови с мочой);
- тухлым (возникает на фоне деструктивных процессов);
- рыбным (сопутствует инфекционным заболеваниям);
- ацетоновым (сопровождает обменные нарушения);
- аммиачным (может быть обусловлен патологиями печени, нарушениями обмена веществ, инфекциями);
- мышиным (часто описывают, как запах «грязных носков», сопровождает нарушения обмена фенилаланина);
- кислым (напоминает запах кисломолочных продуктов и возникает обычно при грибковых заболеваниях);
- «аптечным» (возникает на фоне употребления медикаментов);
- «витаминным» (появляется при приеме витаминов группы В);
- запах жженого сахара (сопровождает редкую патологию — лейциноз).
Прилагать усилия для точного определения запаха не обязательно. Наличие резкого специфического аромата уже является поводом для настороженности. Определить суть нарушений в организме только по запаху невозможно, даже если он ярко выраженный и специфический. Для выявления причин требуется обследование.
Причины неприятного запаха

Запах мочи может меняться под воздействием внешних или внутренних факторов. В случае, если функционирование организма быстро нормализуется, симптом исчезает. Если причиной является патологический процесс, симптоматика сохраняется продолжительное время, дополнительно могут присоединяться другие патологические симптомы.
Почему меняется запах мочи?
Неопасные причины
Причинами изменения запаха мочи у женщины могут быть следующие факторы:
- употребление недостаточного количества жидкости (в результате моча концентрируется, а запах становится более резким);
- употребление алкоголя (вместе с мочой выводятся метаболиты не только спирта, но и красителей, ароматизаторов и других химических компонентов, присутствующих в спиртных напитках);
- диета (голодание, несбалансированный рацион, избыток определенных нутриентов и пр.);
- активное употребление продуктов с ароматными веществами (пряности, чеснок, лук, кофе и пр.);
- прием медикаментов (препаратов кальция, магния, витаминов, антибиотиков);
- определенная фаза цикла (в связи с изменениями гормонального фона меняется водно-солевой баланс и пищевое поведение женщины, что может отражаться на свойствах мочи).
Патологические причины
Причинами того, что моча у женщины изменила запах, могут быть следующие заболевания:
- системные нарушения обмена веществ (сахарный диабет, подагра и др.);
- заболевания печени;
- эндокринные патологии;
- тяжелые системные инфекции (туберкулез, сифилис и пр.);
- патологии мочевыводящей системы (пиелонефрит, цистит, уретрит и пр.);
- гинекологические заболевания (половые инфекции, дисбиоз влагалища);
- интоксикации;
- опухоли.
Как правило, изменения мочи на фоне заболеваний сопровождаются различными симптомами, о которых следует рассказать врачу.
Что делать, если изменился запах мочи?
В случае выявления резкого запаха мочи женщине стоит проанализировать свой образ жизни и самочувствие за последние 2-3 дня. Если женщина чувствует себя удовлетворительно и замечает хотя бы одну из непатологических причин появления специфического запаха, необходимо постараться нормализовать образ жизни (например, отказаться от алкоголя, пить больше воды, сбалансировать рацион и пр.) За 1-2 дня запах мочи должен прийти в норму.
Обратиться к врачу необходимо, если кроме запаха урины женщину беспокоят следующие проявления:

- явно изменился цвет мочи (стал зеленоватый, бурый, красный или розовый);
- появилась слизь, гной или кровяные прожилки;
- участились позывы в туалет;
- появилась необходимость тужиться, чтобы опорожнить мочевой пузырь;
- микция (мочеиспускание) сопровождается резями и/или жжением;
- болит поясница или низ живота;
- моча выделяется непроизвольно.
Перечисленные симптомы указывают на нарушения в мочевыделительной системе. В этом случае следует обратиться к урологу.
Какие еще симптомы требуют внимания?
Иногда изменение цвета урины является единственным симптомом со стороны урологического тракта. Однако это не означает отсутствие заболевания. Пациента должны насторожить следующие проявления:
- сильная жажда и связанное с этим употребление большого количества жидкости за сутки;
- увеличение диуреза (суточного объема мочи);
- сонливость, слабость, апатия;
- нарушение сознания;
- речевые и двигательные расстройства;
- боли в животе;
- нарушение пищеварения (тошнота, рвота, диарея);
- повышение температуры тела;
- желтуха;
- кожный зуд;
- боли в теле любой локализации и пр.
При наличии перечисленных симптомов зловонность мочи может быть признаком развития осложнений основного заболевания.
Диагностика при неприятном запахе мочи
Наиболее простым и доступным способом определения причины неприятного запаха урины является лабораторное исследование мочи - общий анализ мочи с микроскопией осадка. В процессе анализа определяется состав и микроскопические характеристики урины, что позволяет выявить патологические процессы.

При неприятном запахе мочи также целесообразно пройти следующие диагностические процедуры:
- Клинический анализ крови с лейкоцитарной формулой и СОЭ;
- Посев мочи на флору с определением чувствительности к антибиотикам и бактериофагам
- Биохимия: анализ на глюкозу, креатинин, мочевину, мочевую кислоту;
- УЗИ почек и мочевого пузыря
При необходимости пациенту назначаются другие диагностические процедуры (с учетом симптомов, возраста, анамнеза).
Какое нужно лечение при неприятном запахе мочи у женщины
Зловонность урины не является заболеванием. Это проявление возможных нарушений в организме, которые могут быть симптомом патологии. Соответственно, лечению подлежит не плохой запах мочи у женщины, а состояние, которое его спровоцировало. Терапевтическая тактика полностью зависит от причины. Например, при сахарном диабете подбирают инсулинотерапию или сахароснижающий препарат, при урогенитальных инфекциях назначают антибиотики, при отравлениях проводят детоксикацию, опухолевые заболевания лечатся в онкоцентрах с применением хирургических методов и противоопухолевой терапии.
Взрослые пациенты, перенесшие коронавирусную инфекцию COVID-19, часто страдают патологическими проявлениями, которые могут сохраняться от одного месяца до полугода. Это выражается в целом наборе астено-вегетативных реакций. Наряду со слабостью, головокружением, головной болью, депрессивным состоянием, имеется также гипергидроз.

Как проявляется постковидная потливость
Избыточная потливость непосредственно в период борьбы с любым вирусом является нормой. При помощи интенсивного потоотделения поддерживается температурный баланс тела. Организм таким способом защищается от перегрева и нарушения различных функций. Одним из неприятных и стойких последствий вирусной атаки является гипергидроз.
В отдельных случаях люди чувствуют потливость по ночам после коронавируса, другие в дневное время. Могут становиться потными голова, ноги, подмышечные впадины, спина, ладони.
Переболевшие кавидом также жалуются, что пот приобрел другой запах. Люди выделяют целый набор «ароматов» – луковый, ацетоновый, бензиновый, и даже «ноты» гари. Это может быть связано как с нарушением обоняния под влиянием вируса, так и с изменением химического состава выделяемого пота.
Онлайн консультация по лечению COVID
Терапевт - 950 рублей
Педиатр - 1 500 рублей
Причины гипергидроза после коронавируса
Причины обильной потливости после коронавируса пока точно неизвестны. Специалисты выделяют несколько факторов, которые могут привести к гипергидрозу. Рассмотрим подробно каждый:
- Прием препаратов. Медики для лечения пациентов с КОВИД-19 используют широкий спектр лекарств – противовирусные, жаропонижающие, антибиотики, гормоны. Возможной причиной гипергидроза может являться изменение гормонального фона из-за приема препаратов. В результате ухудшается работа эндокринной системы.
- Эндокринологические нарушения. На фоне ковида может развиться сахарный диабет, заболевания щитовидной железы. Частым симптомом эндокринных патологий является потливость. Ночные приливы связаны с падением уровня инсулина. При тиреотоксикозе щитовидная железа начинает вырабатывать гормоны в повышенном количестве, что тоже приводит к избыточному потению.
- Поражение ЦНС. Коронавирус способен негативно воздействовать на нервную ткань. Это подтверждается изменением вкусового восприятия и обоняния. Болезнетворное влияние дополнительно оказывают накопившиеся токсины, которые вырабатываются возбудителем.
- Патологии кровеносной системы. Вирус действует непосредственно на свертывающую систему крови, вызывает сгущение, которое приводит к образованию тромбов. Это отражается и на процессах метаболизма. Организм через эпидермис выделяет продукты распада, что сопровождается повышенной потливостью. Такой гипергидроз часто наблюдается ночью и может являться первым предвестником заболеваний сердечно-сосудистой системы.
- Психологические и эмоциональные расстройства. Пандемия коронавируса вызывает у многих людей сильный страх за свое здоровье и близких. В отдельных случаях возникает мощная тревога, которая переходит в панические атаки. Такие состояния часто сопровождаются тахикардией, скачками артериального давления, головокружением, онемением в ногах, повышенным потоотделением. Особенно характерны для тревожного расстройства приливы во время ночного сна.
Чем опасно повышенное потоотделение
Повышенное потоотделение не стоит игнорировать. Такое патологическое проявление может привести к обезвоживанию организма. Если человек отмечает редкое мочеиспускание, ощущает жажду, сухость во рту, заторможенность, тахикардию, то нужно незамедлительно обратиться за врачебной помощью.
Программы реабилитации после коронавирусной инфекции

Включает 30 исследований

Включает 29 исследований

Включает 3 исследования
Консультации: ведущего врача превентивной медицины

Включает 32 исследования
Консультации: Смольянинова Е.И.
Что делать при сильной потливости после COVID-19
Методы борьбы с потливостью определяет врач. Но и самостоятельно можно принять меры – например, пересмотреть образ жизни и привычки. Опишем, что ещё необходимо при выявлении проблемы.
К какому специалисту обращаться
Если гипергидроз долго не проходит, пот продолжает пахнуть неприятно, а также ощущается сильная астенизация, необходимо обратиться к терапевту. После осмотра и сбора анамнеза врач может порекомендовать полное обследование, чтобы установить причину проявления.
Специалисты Клиники La Salute разработали программы для восстановления организма и устранения постковидного синдрома. Реабилитация включает исследования и лечение. Оздоровительный курс особенно показан пациентам после искусственной вентиляции легких.
Как убирать потливость
Для скорейшего восстановления организма специалисты рекомендуют пересмотреть питание. Необходимо исключить или ограничить жирную и острую пищу, выпечку. В рацион следует добавить белковые продукты, овощи и фрукты. Дополнительно можно повышать иммунитет с помощью витаминов и минерального комплекса, биодобавок.
Также полезно проводить больше времени на свежем воздухе, совершать пешие прогулки, исключить повышенную физическую нагрузку. Отрегулировать режим сна и бодрствования.
Записаться на тестирование
COVID-19 в Клинике La Salute
Отзывы
Надежда , 36 лет:
КТ показало правостороннюю пневмонию как следствие ковида. После выписки из больницы уже месяц не проходит постоянная слабость, стало потеть тело, часто бросает в жар. Сильное потоотделение появилось еще и ночью в последнее время. Поэтому плохой сон. Пот пахнет луком. Такого противного, тошнотворного запаха раньше никогда не было. От мяса тоже стало тянуть чем-то отвратительным, сероводородом.
Людмила , 42 года:
Моя тетя после перенесенной короновирусной инфекции боится одна оставаться дома и выходить на улицу, был приступ панической атаки. Сильная фобия опять заболеть. Также испытывает слабость, мучается диареей. Наблюдается резкая потеря веса. По ночам беспокоят сильные приливы жара, все тело стало кидать в пот. Кроме этого изменилось обоняние. Некоторые продукты приобрели ненормальный запах.
Вячеслав , 50 лет:
После короны сильно потею. Днем стал носить с собой дезодорант. Пот приобрел странный запах, который начал преследовать меня везде. Отдает ужасно гнилью или тухлым. Ночью просыпаюсь от того, что буквально обливаюсь потом с головы до ног. Подушку и постельное белье приходится менять. Спать невозможно. Сильно похудел. Остальные запахи тоже воспринимаются необычно. Я курю, табак пахнет кислым. Мясо есть невозможно, кажется вонючим. Собираюсь избавляться и восстанавливаться от постковидных проявлений и возвращать здоровье.
Перенесла двухстороннюю пневмонию, вызванную вирусом covid. Заболевание протекало тяжело, была направлена в коронавирусный госпиталь. После выписки уже месяц продолжает держаться субфебрильная температура, сохраняется небольшой кашель, воспалился тройничный нерв. Стала уставать. Днем постоянно потеет подмышечная ямка, ладони, шея. Ночью просыпаюсь с мокрой спиной, заливает холодный пот. Запах поменялся, и все воняет чем-то отвратительным. От этих проявлений плохо сплю, наутро чувствую себя разбитой.
Можно ли избавиться от потливости самостоятельно
Если гипергидроз продолжает беспокоить в течение длительного времени после выздоровления, при этом пот неприятно пахнет, по ночам ощущаются сильные приливы, необходимо обратиться за медицинской консультацией и пройти обследование.
В Клинике La Salute специалисты разработали комплексные реабилитационные программы для мужчин и женщин с постковидным синдромом. Врачи помогут восстановить здоровье и силы, избавиться от потливости и других проявлений, возникающих после коронавируса.
Читайте также:

