Можно ли траумель после пилинга
Обновлено: 04.05.2024
Мезотерапия – настоящее чудо современной косметологии. Процедуру используют для лечения и профилактики возрастных изменений и нормализации роста волос. Мезотерапия способна вернуть коже молодость, избавить от неэстетичных дефектов, раскрыть потенциал кожи, заложенный природой. Но чтобы полноценно насладиться результатами процедуры и не вызвать осложнений, необходимо знать, что нельзя делать после мезотерапии.
Мезотерапия предусматривает коррекцию возрастных изменений путем введения под кожу коктейли из активных веществ – гиалуроновая кислота, витамины, минералы, кислоты, фосфолипиды. Почти все они присутствуют в кремах и сыворотках, но не способны настолько глубоко проникнуть в кожу, как при мезотерапии. Процедура позволяет доставить питательные компоненты во все зоны кожи, где их не хватает. В среднем курс мезотерапии составляет от 5 до 10 инъекции. Мезотерапия:
- убирает шрамы и рубцы
- устраняет сосудистые сеточки
- борется с акне и постакне
- возвращает коже упругость и тонус
- разглаживает морщины
- выравнивает рельеф и цвет лица и т.д.
И хотя мезотерапия – безопасная процедура, инъекционные манипуляции всё-таки – стороннее вмешательство в естественные процессы организма. Чтобы избежать негативных последствий, стоит знать, что нельзя после мезотерапии и сколько дней.
Как долго длится эффект от мезотерапии?
Мезотерапия – процедура с накопительным эффектом. Но результаты инъекции видны практически сразу. К примеру, если утром выполнена процедура, то к вечеру видны изменения – кожа становится более свежей и отдохнувшей, упругой и сияющей. Полный курс мезотерапии поможет избавиться от существенных дефектов кожи. Базовый курс зачастую состоит из 5 процедур, которые проводят раз в неделю. Повторять процедуру необходимо регулярно. И если придерживаться правильного образа жизни и использовать средства домашнего ухода, подобранные косметологом, эффект мезотерапии продлится до 1,5 лет.

Как мезотерапия влияет на волосы?
Мезотерапия – эффективный способ остановить выпадение волос. Инъекции питательных веществ помогут избавиться от чрезмерной сухости или жирности кожи головы. Коктейль из витаминов и аминокислот напрямую воздействует на волосяной фолликул. Именно поэтому мезотерапия – мощнейший инструмент воздействия на рост волос. Мезотерапия для волос способна:
- устранить выпадение волос
- активизировать рост волос, пробудить новые фолликулы
- улучшить тонус сосудов головы
- укрепить фолликулы
- нормализовать питание кожи головы
- устранить ломкость и тусклость волос
- убрать признаки себореи
- улучшить структуру волос по всей длине
- предотвратить появление ранних седин
- увеличить густоту волос
Что нельзя делать после мезотерапии волос?
Мезотерапия эффективна и в отношении заболеваний волос. Коктейль из витаминов и аминокислот имеет направленное действие – стимулирует рост волос, улучшает их структуру, устраняет выпадение и т.д.
Но чтобы процедура оказалась действительно результативной, необходимо тщательно к ней подготовиться. За несколько дней рекомендовано отказаться от лекарственных препаратов, которые влияют на свертываемость крови. За 2-3 дня до процедуры нельзя употреблять спиртные напитки. Подготовка включает отказ от активных занятий спортом, посещения бани и сауны за пару дней до процедуры.

Что нельзя делать после мезотерапии волос:
- в течение недели проводить окрашивание – нужно дождаться, пока все места инъекций заживут.
- в день процедуры нельзя мыть голову
- несколько дней пребывать под прямым солнцем
- посещать бассейн и баню
- употреблять алкогольные напитки
Что нельзя делать до мезотерапии?
Мезотерапия – процедура, не требующая специфической подготовки. Но, как и для любой инъекционной манипуляции, существуют ограничения, что нельзя делать до и после мезотерапии:
- Пить алкогольные напитки (за 2-3 дня)
- Находиться под прямыми солнечными лучами (за 3-5 дней)
- Принимать препараты, разжижающие кровь (за 2 дня)
- Пить кофе и энергетики (за 2-3 часа)
Чем опасна мезотерапия?
Мезотерапия – безопасная процедура. Для инъекций используют только сертифицированные препараты, одобренные Минздравом. Но, как и любая инъекционная процедура, мезотерапия вызывает кожные реакции, которые быстро проходят. Небольшие синяки и отечность после процедуры – нормальная реакция организма на инъекции. Введение препаратов может вызвать незначительные болевые ощущения и покраснения в местах уколов.
В течение нескольких дней после мезотерапии возможны следующие эффекты:
- Эритема. Локальные покраснения кожи, которые проходят через 14 дней после процедуры. Это состояние не опасно для здоровья, и представляет собой исключительно косметический дефект.
- Микротравмы. В местах уколов могут возникать незначительные отёки, которые не стоит маскировать декоративной косметикой.
Чтобы избежать негативных последствий, следует знать, что после мезотерапии лица нельзя:
- Использовать декоративную косметику. Она забивает поры, провоцирует воспаления и аллергии. После мезотерапии в первые дни стоит отказаться от использования новой косметики, чтобы не спровоцировать аллергические реакции.
- Прикасаться к коже лица руками сразу после процедуры. Кожа после процедуры чувствительна и уязвима. Через пальцы в поры кожи могут проникнуть бактерии, которые станут причиной серьезных дерматологических проблем.
- Умываться в первые 6-7 часов. Умывание может вызвать воспалительные процессы и раздражения. Вечернее умывание лучше проводить с использованием фильтрованной воды без гелей и пенок.
- Принимать кроворазжижающие препараты. Они могут усилить отечность.
Не стоит забывать и о противопоказаниях к мезотерапии:
- сосудистые заболевания
- болезни кожи
- хронические воспаления
- онкология
- нарушение свертываемости крови
Об имеющихся патологиях стоит заранее сообщить врачу-косметологу.
Можно ли делать чистку лица после мезотерапии?
Уход после мезотерапии – важнейшая часть омоложения кожи. В списке «что нельзя после мезотерапии» нет чистки лица. Наоборот, эту процедуру активно проводят после мезотерапии. Инъекции гиалуроновой кислоты и витаминов, как правило, выполняют после химических и механических пилингов или в качестве подготовки к этим процедурам.

Но важно грамотно соблюдать интервалы между мезотерапией и чисткой, и последовательность процедур. Интервал зависит от глубины пилинга и индивидуальных особенностей пациента.
По правилам сначала проводят чистку лица (за 1-2 недели), и только потом – процедуры по омоложению. После чистки и пилинга в коже нормализуются обменные процессы и способность к регенерации. Такая подготовленная кожа лучше всего подходит для проведения мезотерапии. Но стоит помнить – строжайше запрещено проводить чистку и пилинги в период, пока не зажили места введения инъекций.
Сколько дней нельзя пить алкоголь после мезотерапии?
Алкоголь – нежелательный компонент любого рациона питания. Но в частности он запрещён после мезотерапии. Почему нельзя пить после мезотерапии?
В глубокие слои кожи путем инъекций вводят различные витамины и гиалуроновую кислоту. Все эти вещества плохо сочетаются с сосудорасширяющие напитками. И особенно неблагоприятно воздействие алкоголя на кожу при регулярном употреблении:
- Алкоголь вызывает обезвоживание организма. И в первую очередь влагу теряет подкожная клетчатка – кожа становится сухой и безжизненной.
- Алкоголь разрушает витамины C и E, которые отвечают за синтез коллагена и эластичность кожи.
- Алкоголь провоцирует отечность, снижает тонус кожи, приводит к провисанию контура.
Не только после мезотерапии нельзя пить алкоголь, но и до неё. Готовясь к процедуре, необходимо знать не только, сколько нельзя пить после мезотерапии, но и за сколько дней отказаться от алкоголя до процедуры. До мезотерапии лучше неделю, а то и месяц не пить алкоголь.
Злоупотребление алкоголем до процедуры может вызвать:
- Травматический эффект. После процедуры алкоголь вызовет отеки, покраснения в местах инъекций, которые будут держаться около 3 дней. Под влиянием алкогольных напитков кожные реакции становятся более глубокими.
- Расширенные сосуды. Мезококтейль не будет концентрироваться в определенной зоне, его концентрация будет снижаться.
После мезотерапии нельзя употреблять алкоголь ещё несколько недель. Если мезотерапию проводят курсом, воздержаться от спиртных напитков рекомендуют на весь период лечения. Только в таком случае можно рассчитывать на видимое омоложение кожи.
Можно ли курить после мезотерапии?
После мезотерапии нельзя не только употреблять алкоголь, но и курить. Почему? Ответ на поверхности. Восстановление кожи не проходит автономно, а зависит от общего состояния человека. Организму нужно время, чтобы восстановиться после мезотерапии. Курение, наоборот, замедляет процессы регенерации кожного покрова.
Можно ли в баню после мезотерапии?
После процедуры противопоказан любой нагрев кожи. Поэтому после мезотерапии нельзя в сауну, баню и даже принимать горячий душ. Стоит воздержаться от приема горячей и острой пищи.
Почему нельзя в баню после мезотерапии? При нагреве кожи из нее выводится гиалуроновая кислота, микроэлементы и витамины. Процедура теряет свою эффективность. Все разогревающие процедуры сделают мезотерапию бесполезной – компоненты инъекций не успеют подействовать и быстро выводятся из организма. Интенсивное потоотделение, от которого невозможно застраховаться в бане, провоцирует развитие воспалительных очагов.
Сколько дней после мезотерапии нельзя ходить в баню? Минимум на 2-3 дня.

Можно делать массаж после мезотерапии?
Нельзя после мезотерапии массажи, трения, контакт с другими поверхностями – они мешают усвоению питательных компонентов мезококтейля. После процедуры не рекомендовано спать лицом в подушку, сильно растирать лицо полотенцем или руками. Даже лёгкие прикосновения могут спровоцировать воспалительные реакции.
От массажа следует отказаться до полного восстановления кожи. Массаж рекомендуют делать как минимум через 3 дня после мезо, когда все компоненты успеют проникнуть в клетки кожи.
Можно ли загорать после мезотерапии?
После фракционной мезотерапии нельзя загорать или посещать солярий. Любое повышение температуры стимулирует образование меланина, что негативно сказывается на состоянии эпидермиса после мезотерапии – возникает сухость, в глубоких слоях дермы запускаются воспалительные процессы, образуются пигментные пятна, усиливается покраснение.
Можно ли заниматься спортом после мезотерапии?
После мезотерапии нельзя заниматься спортом. И на это есть три причины:
- Сильное образование пота. Стимулирует появление воспалительных очагов.
- Повышение температуры тела. Нарушает регенерацию, усиливает выделение мезококтейля через поры.
- Интенсивное кровообращение. Замедляет отток жидкости, что провоцирует отеки и покраснения. Как результат – компоненты коктейля всасываются хуже.
Сколько времени после мезотерапии нельзя заниматься спортом, рассчитывается индивидуально. Но, как правило, ограничение длится около недели.
Автор статьи: Что нельзя делать после мезотерапии

Охремчук Елизавета Дмитриевна
С отличием окончила лечебный факультет Кировской медицинской академии, затем клиническую ординатуру на кафедре неврологии и клиническую интернатуру на кафедре дерматовенерологии Краснодарского государственного медицинского университета. Профессиональная переподготовка по программе «Косметология».

Траумель ® Космо Гель ухаживает за кожей после эстетических процедур, нарушающих кожный покров, таких как:
Траумель ® Космо Гель
применяют для ухода после агрессивных эстетических манипуляций, вызывающих:
Отеки
после инъекционных процедур, пилинга, нитевой подтяжки
Покраснение
после дермабразии, химического пилинга, лазерных и инъекционных процедур
Гематомы
после механической чистки и инъекционных процедур
Высыпания
после чисток, механического и химического пилинга, инъекционных и лазерных процедур, нитевого лифтинга
Чувство жжения
после чисток, микротоковой терапии, механического и химического пилинга, инъекционных и лазерных процедур
Болезненность
после чисток, механического и химического пилинга, инъекционных и лазерных процедур, нитевого лифтинга
У вас проблемная кожа, склонная к образованию прыщей?
Траумель ® Космо Гель подходит для длительного ухода за проблемной кожей при склонности к воспалению, развитию угревой сыпи или при наличии постакне. В отличие от многих привычных средств не содержит антибиотики и гормоны.
Применение Траумель ® Космо Гель после чистки лица может продлить время до следующей процедуры.

100 причин * иметь
Траумель ® Космо Гель под рукой
Уменьшает
последствия процедур
Помогает уменьшить выраженность последствий агрессивных косметологических процедур, таких как: покраснение, жжение, гематомы, отек и раздражение кожи

Подходит
для длительного ухода
В отличие от средств, содержащих гормоны и антибиотики, подходит для длительного ухода за проблемной кожей, склонной к появлению прыщей

Комплексно воздействует на кожу
Благодаря уникальной формуле, включающей 14 растительных компонентов, гель комплексно воздействует на проблемные зоны

Содержит
натуральные компоненты
Натуральность состава делает его безопасным для длительного применения

Соответствует высоким
стандартам качества

Траумель ® Космо Гель
особенности
Гель легко комбинируется как со стандартными, так и с натуропатическими средствами
и методами лечения, а также может
использоваться самостоятельно.
Безопасен как при немедленном применении
на поврежденной коже, так и при длительном
уходе за проблемной кожей.
Благодаря натуральным компонентам
не вызывает побочных эффектов.
* 100 причин и их нумерация являются элементами креативной маркетинговой концепции
Информация, размещённая на веб-сайте, носит справочный характер и не может считаться консультацией медицинского работника или заменить её. Для получения более подробной информации мы рекомендуем вам обратиться к специалисту.
© 2020 Heel. RU-Mark.Con.Trau.06.27012021
ООО «ХЕЕЛЬ РУС»,125040, г. Москва, Ленинградский проспект, дом 15, стр.12, этаж 3, помещение IV, комнаты №2-4.
Химический пилинг, микродермабразия, лазерная шлифовка — все эти процедуры подразумевают повреждение определенных слоев кожи, которое сопровождается закономерным развитием воспаления.
Химический пилинг, микродермабразия, лазерная шлифовка — все эти процедуры подразумевают повреждение определенных слоев кожи, которое сопровождается закономерным развитием воспаления. Неправильная оценка исходного состояния кожи (толщины, фототипа, регенераторных способностей) нередко приводит к «неожиданным» реакциям в постпилинговый период. При этом, как показывает практика, большую часть осложнений можно заранее спрогнозировать и избежать их.
ВСЕ ОЖИДАЕМЫЕ РЕАКЦИИ и осложнения, возникающие в постпилинговый период, можно разделить на группы:
- немедленные реакции (возникающие на 1—14 день после процедуры),
- реакции, возникшие в период регенерации (2—6 неделя после процедуры),
- стойкие изменения, сформировавшиеся после периода регенерации (3—10 неделя реабилитационного периода).
Немедленные реакции – ожидаемые
Эти реакции появляются в результате нарушения целостности эпидермиса и являются прямым следствием воспалительного процесса.
Дегидратация эпидермиса.
Повреждение и удаление (полное или частичное) рогового слоя – основного компонента эпидермального барьера – всегда приводит к дегидратации кожи.
Эритема
Выраженность и продолжительность эритемы может сильно различаться в зависимости от глубины воздействия, механизма повреждения и характера химического агента. Так, при проведении пилинга альфа-гидроксикислотами неравномерная эритема умеренной интенсивности сохраняется не более 1—З часов. В то же время пилинги раствором Джеснера (с резорцином), трихлоруксусной кислотой (до 15%) вызывают развитие яркой равномерной эритемы, сохраняющейся на протяжении 1—2 суток. Для ретиноевых и срединных ТСА-пилингов (концентрация кислоты 25-30%) характерна яркая стойкая эритема (3—5 дней).
Шелушение
Наблюдается практически всегда после процедуры химического пилинга (пилинг — от англ. tо рееl — шелушиться). Наиболее комфортными в этом плане являются поверхностные пилинги фруктовыми кислотами: на 2—3 день после процедуры наблюдается микропластинчатое шелушение, которое сохраняется, как правило, не более 1-3 дней. Все другие виды пилингов (с использованием ретиноидов, резорцина, салициловой и трихлоруксусной кислот) сопровождаются крупнопластинчатой десквамацией в течение 2—7 суток.
Пастозность и отек кожи
Пастозность и отек развиваются вследствие выброса огромного количества провоспалительных медиаторов (интерлейкинов, гистамина, брадикинина) при повреждении мальпигиевого слоя эпидермиса и дермы. Вследствие повышения проницаемости сосудистой стенки (порозности) плазма крови «выпотевает» в межклеточную среду, что сопровождается развитием отека тканей и появлением пастозности. Пастозность чаще всего наблюдается на участках с тонкой кожей (веки, шея) после пилинга ретиноидами и ТСА в концентрации не выше 15% и крайне редко встречается при проведении пилинга фруктовыми кислотами.
Отек неизбежно развивается при проведении срединных ТСА-пилингов.
Потемнение кожи
Потемнение кожи наблюдается после проведения комбинированных кислотно-энзимных пилингов (15—25% трихлоруксусная кислота + папаин), а также у пациентов с IV-V фототипом кожи.
Для уменьшения выраженности ожидаемых немедленных реакций постпилинговый уход должен включать увлажнение кожи и восстановление эпидермального барьера. Эти две основные составляющие необходимы для нормальной регенерации и эпителизации кожи.
В первые дни реабилитационного периода удобнее всего использовать
косметические средства в виде гелей или пены — они легко наносятся, быстро впитываются, не требуют дополнительных «втирающих» движений. В более поздние сроки (в момент появления шелушения, на 3-5 день реабилитационного периода) предпочтение отдается кремам.
Активное увлажнение эпидермиса позволяет не только нивелировать субъективные некомфортные ощущения (чувство стянутости кожи), но и является необходимым условием нормальной эпителизации, снижает риск образования рубцов. Наиболее выраженным гидратирующим действием обладают гиалуроновая кислота, компоненты натурального увлажняющего фактора (NМF): аминокислоты, мочевина, пирролидонкарбоновая кислота, ионы натрия, кальция, а также белки и их гидролизаты, альгинаты, гидрогели.
Целенаправленное восстановление эпидермального барьера позволяет снизить трансэпидермальную потерю воды (ТЭПВ), уменьшить повышенную чувствительность кожи. Именно поэтому при выборе косметических средств по уходу за кожей в постпилинговый период следует отдавать предпочтение тем из них, которые содержат масло ши, фосфолипиды, церамиды, омега-6 жирные кислоты, воски, масла черной смородины, примулы вечерней, косточек винограда и другие природные эмоленты.
Стимуляторы регенерации (плацента, пантенол, ретинол, бисаболол) ускоряют процессы ранозаживления и включаются в схему ухода за кожей после проведения поверхностно-срединных, срединных и глубоких пилингов.
Антиоксиданты (селен, токоферол, убихинон, пикногенол и другие биофлавоноиды) в составе косметических средств для постпилингового ухода значительно снижают выраженность воспалительной реакции, предотвращают перекисное окисление липидов и, что самое важное, снижают риск развития поствоспалительной гиперпигментации.
Немедленные реакции — побочные
Эти реакции уже можно отнести к осложнениям.
Герпетическая инфекция
Обострение герпетической инфекции чаще всего наблюдается после проведения химического пилинга ретиноидами или трихлоруксусной кислотой (25—30%). И если в первом случае типичная локализация высыпаний – красная кайма губ, крылья носа, то при срединном ТСА-пилинге очень высок риск появления генерализованных высыпаний. При этом многократно повышается вероятность образования атрофических или, реже, гипертрофических рубцов. Именно поэтому курс противогерпетичекой терапии (ацикловир, валтрекс) является обязательным для пациентов с регулярными обострениями (2 раза в год и чаще). Если профилактика по какой-либо причине не проводилась, то в случае осложнения назначается антивирусная пульс-терапия по схеме: ацикловир 1 г однократно в сутки в течение 1—5 дней (в зависимости от скорости регресса высыпаний).
Инфицирование
Причина инфицирования кроется в несоблюдении правил асептики и антисептики как в момент проведения процедуры, так и в постпилинговый период. Чаще всего встречается смешанная инфекция — стрептостафилодермия, для лечения которой назначается стандартная антибактериальная терапия (кефзол, таваник, оксикорт, банеоцин мазь).
Аллергические реакции
Это осложнение встречается крайне редко и может быть спровоцировано койевой и аскорбиновой кислотами в составе раствора для пилинга. Спектр «проблемных» ингредиентов средств для постпилингового ухода гораздо шире. В случае возникновения выраженного зуда, нарастающей гиперемии, отека рекомендуется немедленное внутримышечное введение антигистаминных средств или стероидных препаратов (тавегил, гидрокортизон, дексаметазон, преднизолон). Стероидные препараты в виде кремов в данном случае недостаточно эффективны.
Тщательно собранный анамнез позволяет в значительной степени снизить риск развития аллергической реакции!
Продолжительное воспаление
Стойкая воспалительная реакция (эритема и отек кожи лица, век, шеи, сохраняющиеся 2—3 суток и более) — крайне неблагоприятная ситуация. Это косвенный признак того, что повреждающее действие пилинга не соответствовало индивидуальным регенеративным способностям кожи. Следствием этого нередко становятся дегенеративные изменения в эпидермисе и дерме, формирование повышенной чувствительности кожи, значительное снижение ее тургора и эластичности.
Для купирования воспаления необходимо принять самые активные меры. С этой целью рекомендуется применение антиоксидантов и противовоспалительных препаратов (содержащих цинк, глицирритиновую кислоту), вольтарена, индометацина, крема траумель либо нефторированных стероидов (в виде кремов).
Осложнения периода регенерации (2-6_неделя)
Правильная оценка состояния кожи (типа и фототипа, толщины, репаративных резервов, реактивности сосудов), проведенная до курса процедур, позволяет избежать всех перечисленных ниже осложнений.
Персистирующая эритема
Обычно развивается у пациентов с телеангиэктазиями после проведения срединных и глубоких пилингов или лазерной шлифовки. При правильном выполнении поверхностных химических пилингов альфа-гидроксикислотами, ТСА (до 15%) усиления сосудистого рисунка не наблюдается.
Персистирующая эритема может сохраняться в течение 1—6 месяцев, а
ряде случаев после лазерной шлифовки— даже в течение года. Как правило, персистирующая эритема всегда имеет тенденцию к саморегрессу даже при отсутствии медикаментозной терапии.
Следует придерживаться следующих рекомендаций:
- избегать инсоляции, физической нагрузки, посещения сауны,
- исключить применение алкогольных напитков (особенно красного вина), острой, пряной пищи, маринадов.
В качестве поддерживающей терапии рекомендуются БАД на основе омега-3 жирных кислот, которые способствуют повышению эластичности сосудистой стенки и предотвращают появление новых телеангиэктазий. Они назначаются как на стадии предпилинговой подготовки «проблемных» пациентов, таки в период реабилитации.
«Сосудосуживающий тоник» (3,0—5,0 мл 0,1% раствора адреналина гидрохлорида + 100,0 мл дистиллированной воды) позволяет быстро и эффективно уменьшить выраженность эритемы, что дает возможность пациентам чувствовать себя более комфортно и скорее включаться в повседневную деятельность. При необходимости тоник наносится 1—4 раза в сутки.
Фотокоагуляция — единственный безопасный метод лечения (а не косметической коррекции) телеангиэктазий. Проведение фотокоагуляции рекомендуется не ранее, чем через 2—3 месяца после пилинга. Интенсивность светового потока подбирается индивидуально, исходя из фототипа и чувствительности кожи. Количество сеансов — не менее 3-х, периодичность — 1 раз в месяц.
Важный компонент терапии персистирующей эритемы — препараты-вазотоники: гепатромбиновая мазь/гель, лиотон-гель, арника-крем. В некоторых случаях рекомендуется мезотерапия с использованием экстрактов гинкго билоба или донника в комплексе с рутином. Ограничивает проведение мезотерапии значительная болезненность инъекций, которая усугубляет и без того нелегкое психоэмоциональное состояние пациентов после срединных и глубоких химических пилингов, лазерной шлифовки.
Микротоковая терапия способствует улучшению микроциркуляции и лимфооттока, уменьшает выраженность эритемы, активизирует регенерацию тканей после пилингов. Проведение сеансов микротоковой терапии рекомендуется уже с первых дней постпилингового периода.
Поствоспалительная гиперпигментация (ПВГП)
Главная причина развития этого осложнения—усиление синтеза меланоцитстимулирующего гормона (МСГ) кератиноцитами. Инициирующим фактором становится именно постпилингоное воспаление, а не избыточная инсоляция в период реабилитации (как было принято считать раньше). Чаще всего ПВГП наблюдается после срединных ТСА-пилингов или лазерной шлифовки у пациентов с исходной склонностью к гиперпигментации или с IV-V фототипом кожи. В то же время после пилингов с использованием фитиновой и фруктовых кислот, ретиноидов, фенола, а также после дермабразии это осложнение встречается крайне редко.
По нашим наблюдениям проведение физиотерапии в постпилинговый период (электрический лимфодренаж, УЗ) может спровоцировать развитие поствоспалительной гиперпигментации.
Для профилактики ПВГП рекомендуется принять следующие меры:
- тщательный отбор пациентов позволяет исключить группу высокого риска. При коррекции уже имеющихся гиперпигментаций, хлоазм предпочтение следует отдавать ретиноевым, АНА или феноловым пилингам.
- перед проведением срединных ТСА-пилингов или лазерной шлифовки кожи пациентам с IV-V фототипом кожи рекомендуется предпилинговая подготовка в течение 1 месяца с применением ингибиторов тирозиназы: ретиноевой (0,025— 0,05%), койевой (3—5%), азелаиновой (5—20%) кислот, арбутина, глабридина, аскорбиновой кислоты (в форме аскорбил 2-фосфата магния), N-ацетилцистеина.
В постпилинговый период обязательным становится проведение противовоспалительной терапии (препараты цинка, бисаболол, траумель, различные актиоксиданты), а также целенаправленное угнетение меланогенеза. Рекомендуется использование средств, содержащих N—ацетилцистеин, который является мощным антиоксидантом, уменьшает выраженность воспалительной реакции и снижает риск развития поствоспалительной гиперпигментации. Помимо этого N – ацетилцистеин «встраивается» в процесс синтеза меланинов, способствуя синтезу феомеланина (светло-коричневый пигмент) вместо эумеланина (темно-коричневый пигмент), тем самым предотвращая формирование темной пигментации.
В случае уже появившейся поствоспалительной гиперпигментации для осветления кожи проводятся следующие мероприятия:
- дополнительные химические пилинги ретиноидами (2—5%) или комбинацией гликолевой (50%) и койевой кислот,
- фонофорез или мезотерапия с использованием препаратов на основе аскорбиновой кислоты (10—20%), наружное применение средств с гидрохиноном (2—4%).
Себорея, милиумы, обострение акне
Провоцирующим фактором является выраженная воспалительная реакция, активизирующая себоциты. Эти осложнения чаще всего развиваются после срединных и глубоких пилингов, дермабразии и лазерной шлифовки у пациентов с жирной кожей либо с отягощенным анамнезом (себорея, акне в пубертатном возрасте). Что предпринять?
Иногда достаточно простого динамического наблюдения за пациентами:
90% случаев уменьшение себопродукции происходит уже через 2—3 месяца после проведения процедуры.
При необходимости можно назначить себосупрессоры: аевит (по 1 капсуле 2 раза в сутки в течение 1—3 месяцев), цинктерал или цинкит (по 1 таблетке 2 раза в сутки в течение 1—2 месяцев).
Наименее травматичный метод удаления милиумов — механический, при помощи иглы для внутримышечных инъекций.
Проведение электро-, радиоволновой или лазерной коагуляции в постпилинговый период может спровоцировать образование «штампованных» рубчиков.
При появлении воспалительных акне элементов рекомендуется проведение стандартной терапии (системными и местными антибактериальными препаратами, себосупрессорами и т.д.).
В постпилинговый период не рекомендуется назначение ретиноевой мази и базирона АС.
Повышенная чувствительность кожи
У пациентов с тонкой кожей, со сниженными резервами регенерации проведение в течение года повторного срединного или глубокого пилинга на том же участке кожи с большой степенью вероятности приводит к повышению чувствительности кожи в течение 6—12 месяцев.
Для коррекции этого состояния рекомендуются активные мероприятия по восстановлению эпидермального барьера, увлажнению и стимуляции регенерации (экстракт плаценты в составе наружных средств или препаратов для мезотерапии), проведение микротоковой терапии.
Демаркационная линия
Демаркационная линия чаще формируется у пациентов с толстой, пористой кожей после проведения срединно-глубоких и глубоких пилингов, дермабразии и лазерной шлифовки. Именно в этом случае становится заметной четкая граница между зоной проведения пилинга и окружающей кожей. Для ее сглаживания после полного восстановления кожи проводятся дополнительные поверхностно-срединные пилинги (ТСА 15%, пилинг Джеснера) и микрокристаллическая дермабразия.
Мраморность кожи
Причина формирования мраморной окраски кожи — неравномерная гибель меланоцитов в результате селективного цитотоксического действия фенола либо чрезмерно глубокой лазерной шлифовки. Наиболее заметна она у пациентов с IV—V фототипом кожи. К сожалению, мраморность не поддается косметической коррекции. С целью выравнивания цвета кожи рекомендуется проведение поверхностных и поверхностно-срединных пилингов.
Расширение пор
Стойкое расширение пор связано с дегенеративными изменениями дермы и значительным снижением эластичности кожи после чрезмерно глубокого пилинга/шлифовки кожи. Это достаточно частое осложнение у пациентов с себореей после лазерной шлифовки или дермабразии. Косметической коррекции не поддается. Рекомендуется «. спокойствие, спокойствие и только спокойствие. »
Стойкие изменения кожи
Эти изменения формируются через 3—10 недель после процедуры.
Гипо- и депигментация
Встречаются после глубоких феноловых пилингов, крайне редко— после лазерной шлифовки кожи. Единственным методом коррекции является применение маскирующей декоративной косметики (дермабленд). Перманентный макияж в этих случаях относится к компетенции специалистов самого высокого профессионального уровня и требует использования качественных красителей.
Лечение рубцов инъекциями стероидных препаратов требует чрезвычайной осторожности, так как в случае попадания триамцинолона в дерму и/или подкожно-жировую клетчатку в 80-100% случаев возможно
формирование атрофии. Препараты вводятся строго в рубцовую ткань небольшими объемами до образования папул диаметром не более 1 мм.
Гипертрофические и келоидные рубцы
Формируются после глубоких химических пилингов (ТСА 50%, фенол 88%) и в случае нарушения технологии срединных ТСА-пилингов (концентрация кислоты 25—30%) при склонности к образованию гипертрофических и келоидных рубцов, присоединении вторичной инфекции, обострении герпетической инфекции.
В качестве средства профилактики патологического рубцевания проводится букки-терапия. В том случае, когда рубец уже сформировался, можно рекомендовать инъекции триамцинолона (кеналог или дипроспан): в зависимости от выраженности рубца препарат разводится физиологическим раствором или лидокаином в соотношении 1:1 — 1:5. Инъекции проводятся не чаще, чем 1 раз в 10—14дней.
Криодеструкция позволяет эффективно уменьшать объем рубцовой ткани. Оптимальные результаты достигаются при сочетании криодеструкции и введения триамцинолона (1 раз в 3—4 недели).
Озонотерапия является безопасной и эффективной альтернативой инъекциям стероидных. Инъекции кислородно-озоновой смеси (концентрация озона 5—7 мг/моль) проводятся через день курсом в 10—15 сеансов.
Препараты для наружного применения (силиконовые пластыри, гидрогели, дерматикс, контрактубекс) в значительной степени снижают вероятность образования гипертрофических и келоидных рубцов и рекомендуются в качестве дополнения к вышеперечисленным методам.
Эктропион
Выворот века — это редкое осложнение, характерное только для глубоких химических пилингов (50% ТСА, 88% фенол). Эктропион подлежит хирургической коррекции.
В заключение хотелось бы подчеркнуть, что вероятность развития осложнений зависит от профессионального уровня специалиста, соблюдения методики процедуры и, самое главное, правильного отбора пациентов для той или иной процедуры.
Пилинг – процедура особой интенсивности, позволяющая отшелушить мертвые клетки эпидермиса, очистить от загрязнений, устранить недостатки и омолодить кожу. Эффект от процедуры во многом зависит от ухода за кожей после пилинга в домашних условиях.
Правильный уход за кожей после пилинга: ответы косметолога
Химический пилинг основан на контролируемом ожоге кожи. Благодаря стрессу запускается процесс регенерации и омоложения. Но после процедуры кожа сверхчувствительна к внешним факторами и требует бережного отношения. Если уход за кожей после пилинга будет неверный, вместо улучшения состояния лица вы столкнетесь с гиперпигментацией и даже появлением шрамов.
Что нельзя делать перед пилингом лица?
Необходимо не только разбираться, какой уход за кожей после пилинга самый эффективный, но и знать, как подготовиться к процедуре. Чтобы пилинг оказался результативным и не возникло неприятных реакций, кожа должна быть подготовлена. Для этого достаточно придерживаться простых правил:
- Ежедневный уход. После пилинга организм восстанавливает силы, и как результат – усиленно работают железы. Избыток их секрета может привести к закупорке пор и высыпаниям. Если заблаговременно подготовить кожный покров, можно застраховаться от послепиллинговых осложнений.
- Витамины. Пилинг – достаточно агрессивная процедура, которая влияет на весь организм в целом. От процедуры стоит отказаться в период простудных заболеваний до полного выздоровления. Чтобы поддержать иммунитет, лучше пропить курс витаминов.
- Защита кожи. Перед процедурой пилинга следует беречь кожу от солнца, используя крема с защитой не менее 30. Перед процедурой не стоит увлекаться скрабами и другими отшелушивающими средствами, проводить лазерную и восковую эпиляцию.
- Отказ от бани, сауны и бассейна. Чтобы пилинг оказался действительно эффективен, подготовку лучше начать за 2 недели.
- Лечение. Если на коже есть острые угревые воспаления, сначала необходимо устранить их.
Подготовка зависит от глубины проникновения кислотного состава. Чем глубже пилинг, тем тщательнее следует готовить кожу. Поверхностные пилинги не требуют специальной подготовки. Чего не скажешь о срединных и глубоких пилингах.
Перед пилингом обязательно следует проконсультироваться с врачом-косметологом. Он подробно расскажет, как будет проходить процедура, какой именно пилинг необходим и сколько процедур, какой уход за кожей после пилинга потребуется.
Благодаря подготовке, кожа становится мягче, лучше воспринимает действующие вещества и адаптируется к кислотам. Кислотный состав равномерно проникают в кожу и эффективно воздействует на эпидермис.
Что нельзя делать после химического пилинга?
Независимо от типа используемого кислотного состава, после процедуры есть несколько единых ограничений. После пилинга нельзя:
- Посещать баню и сауну. Высокие температуры повышают потоотделение, которое провоцирует раздражение кожи. Теплая среда оптимальна для размножения бактерий.
- Посещать бассейн. Водные процедуры чреваты занесением инфекции в кожу. Хлорированная вода в бассейне может вызвать раздражения и пересушивание кожи.
- Загорать и посещать солярий. Солнечные ванны независимо от происхождения (натуральные или искусственные) опасны гиперпигментацией. Кожа после пилинга чувствительна к ультрафиолету. После процедуры в течение месяца стоит воздержаться от загара. Именно по этой причине пилинги назначают в период минимальной солнечной активности.
- Употреблять алкоголь. После процедуры минимум 2 недели нельзя пить спиртные напитки. А если пилинги проводят курсом, запрещено употреблять спиртное весь период. Почему? Ответ прост – алкоголь, взаимодействуя с кислотами пилинга, может усилить ожог, вызвать интенсивное покраснение и отёчность. Злоупотребление алкоголем сделает процедуру неэффективной или приведет к нежелательным последствиям.
- Использовать декоративную косметику. После процедуры запрещено использование тонального крема, пудры, хайлайтера. Декоративную косметику после поверхностного пилинга нельзя использовать день, после глубокого – 7-14 дней.
Как ухаживать за кожей после миндального пилинга?
Миндальный пилинг – щадящая деликатная процедура. Кислотный состав затрагивает только верхние слои кожного покрова. Миндальный пилинг – самый безопасный и наименее травмоопасный. Шелушение после процедуры длится в среднем 3 дня, а на 10 день от неприятных ощущений не остается и следа.
Но чтобы добиться выраженного эффекта, следует придерживаться после пилинга ухода за кожей лица:
- Исключить умывание водой в 1-2 день, когда появляется ощущение стянутости
- Не применять тональный крем и пудру в первую неделю после процедуры
- Пить много воды
- Следить за увлажненностью кожи
- Оберегать кожу от солнца
- Применять для умывания гели без частиц и спирта
- Важно! Самостоятельно не убирать корочки и плёнки с кожи, чтобы не занести инфекцию в дерму и исключить формирование рубцов.
Реабилитация после миндального пилинга направлена на:
- Минимизацию неприятных ощущений
- Исключение очагов воспалений
- Защиту от прямых солнечных лучей
- Стимуляцию восстановления эпидермиса
Что наносить на кожу после пилинга?
Процесс регенерации кожи помогут ускорить различные лекарственные средства, обладающие заживляющим и противовоспалительным эффектом. Если пилинг выполняют в зимнее время, в уход обязательно включают питательные крема. Но важно правильно подобрать их текстуру – легкий крем должен быстро впитываться, не формировать на коже липкую пленку. Ускорить восстановительные процессы в коже позволят крема, содержащие следующие компоненты:
- Аминокислоты
- Витамины А и Е
- Экстракты растений
- Коллаген
- Гиалуроновая кислота
Стандартная процедура ухода за кожей после пилинга:
- Кожу обрабатывают тоником без спирта
- После равномерно наносят крем
- Крем распределяют мягкими движениями, без втирания
- В период шелушения применяют крем несколько раз в сутки
Уход за кожей после поверхностного или глубокого пилинга обязательно включает использование крема с SPF не менее 30.
Можно ли накладывать маску на лицо после пилинга?
Уход за кожей лица после пилинга в домашних условиях может включать использование масок через пару дней после салона. Но их применение должно быть согласовано с врачом-косметологом, чтобы маски не обернулись осложнениями.
Зачастую маски используют для увлажнения и регенерации кожи. Отдельные маски способны снять раздражение, успокоить кожу после процедуры, устранить покраснение. Они могут быть на основе гиалуроновой кислоты, пантенола, белой глины, аминокислот. Противовоспалительные, антисептические, восстанавливающие маски назначает врач-косметолог после процедуры пилинга.

Можно ли заниматься спортом после химического пилинга?
Уход за кожей лица после пилинга – это не только использование защитных кремов, но и правильный образ жизни с соблюдением рекомендаций врача. Чтобы пилинг оказался максимально полезен для красоты кожи, на время стоит отказаться от спорта. Любой активный спорт провоцирует усиленное образование пота и покраснения. Эти процессы мешают регенерации эпидермиса после пилинга.
Сколько нельзя выходить на улицу после пилинга?
Изучая все об уходе за кожей после пилинга, не забудьте про прогулки на улице. В течение около 20 дней на улицу нельзя выходить без солнцезащитного крема. В обратном случае – есть риск образования пигментных пятен на коже. Ежедневно кожу следует защищать отражающими средствами. После пилинга рекомендовано отказаться от путешествий в жаркие страны, где неизбежен контакт с агрессивным солнцем.
Как ведет себя кожа после пилинга?
Принцип пилинга базируется на кислотном повреждении кожи под контролем врача. И поэтому после процедуры неизбежен период регенерации. Если для поверхностного пилинга он минимален, то срединный и глубокий пилинг могут спровоцировать неприятные ощущения в течении нескольких дней. Среди них:
- Покраснение. Незначительная эритема от влияния кислот может сохраняться до 5 дней в зависимости от используемой кислоты.
- Отёчность. Может появляться на 1-3 день, как сосудистая реакция – плазма выходит в мягкие ткани. Отеки характерны для срединного пилинга.
- Шелушение. Самая ожидаемая реакция на воздействие кислот. Отмершие клетки отслаиваются, их место занимают молодые. Процесс шелушения может продолжаться от 2 дней до нескольких недель в зависимости от используемого химического состава.
- Гиперчувствительность. Реакция свойственна обладателям тонкой кожи, с низким уровнем регенерации. Повышенная чувствительность может длиться несколько дней.
Всем эти состояния кожи являются прогнозируемыми после пилинга, и быстро проходят, не причиняя вреда здоровью.
Какая реакция является нормой после пилинга?
Для пилинга используют кислоты различной активности и интенсивности действия. Они вызывают в кожном покрове контролируемый ожог. Поэтому нормой считают:
- Легкое покалывание
- Незначительное покраснение
- Отшелушивания кожи спустя 1-2 дня после пилинга
Но особый уход за кожей после пилинга в салоне необходим, если:
- На коже возникли очаги воспаления
- Повысилась температура
- Возник зуд
- Покраснения кожи долго не проходят
Сколько дней держится краснота после пилинга?
Покраснение – прогнозируемая реакция на воздействие кислот. Продолжительность и выраженность эритемы зависит от глубины проникновения химического коктейля и характера самой кислоты.
После поверхностного пилинга эритема держится около 3 часов, после срединного – до трёх суток, после глубокого – примерно 7 дней. Покраснение кожи можно минимизировать, прикладывая холодные компрессы и поддерживая уровень увлажненности кожи.
Как быстро восстанавливается кожа после пилинга?
Период реабилитации зависит от характера используемых кислот и глубины их проникновения. После срединного пилинга кожа восстанавливается через 21 день, но здоровый вид приобретает уже на пятый день. Регенерация после поверхностного пилинга проходит куда быстрее. Если соблюдать правила ухода за кожей лица после пилинга, кожа восстановится быстрее.
Как узнать, восстановилась кожа после пилинга или нет?
Выполняя все рекомендации по уходу за кожей после пилинга, вы сразу поймёте, когда закончится восстановительный период:
- Тон кожи станет ровнее
- Появится здоровый румянец
- Улучшится упругость кожи
Лицо после пилинга будет выглядеть свежим и отдохнувшим, появится здоровое сияние, которое не захочется скрывать под декоративной косметикой.
Автор статьи: Как ухаживать за кожей после пилинга

Охремчук Елизавета Дмитриевна
С отличием окончила лечебный факультет Кировской медицинской академии, затем клиническую ординатуру на кафедре неврологии и клиническую интернатуру на кафедре дерматовенерологии Краснодарского государственного медицинского университета. Профессиональная переподготовка по программе «Косметология».
Розацеа и купероз на лице – два заболевания, которые до сих пор многие не различают. Эти болезни кожи связаны с патологией сосудов, имеют общие симптомы и проявления, из-за чего происходит путаница. Чем отличается купероз от розацеа, следует знать, чтобы навсегда избавиться от сосудистых патологий кожи.
Отличие купероза от розацеа: ответы врача-косметолога
Розацеа и купероз – это разные болезни со множеством схожих признаков. Если купероз связан с патологическим изменением сосудов, то розацеа – болезнь, которая сопровождается специфическими уплотнениями.
Что такое купероз и розацеа?
Розацеа и купероз – разновидности сосудистых патологий, которые характеризуются появлением расширенных сосудов. В итоге кожа приобретает красноватый оттенок.
Розацеа – хроническое поражение кожи, протекающее с высыпаниями и покраснениями. Именно поэтому патология получила наименование, которое говорит само за себя, – розовые прыщи.
Сегодня пока не существует точных объяснений, почему возникает розацеа. Заболевание могут спровоцировать диеты, дисбаланс гормонов, предрасположенность. Способствуют возникновению розацеа употребление алкоголя, стрессы, переохлаждения, аллергии – любые факторы, которые провоцируют расширение сосудов.

Купероз – расширение мелких капилляров, которое вызывает покраснения кожи. Из-за расширений стенки сосудов истончаются и утрачивают эластичность. Сосуды переполняются кровью, придавая коже красноватый оттенок. Если заболевание прогрессирует, на коже формируются устойчивые сеточки из сосудов, покрывающие значительные зоны лица.
Купероз можно отнести к физиологической особенности, которая требует лечения. Длительные проявления купероза приводят к недостатку в клетках кожи кислорода и питательных компонентов. Кожа теряет воду, становится сухой, ухудшается её цвет, преждевременно запускаются процессы увядания.
Как выглядят розацеа и купероз? На коже появляются сосудистые звездочки и сеточки. Зачастую они возникают в Т-зоне. Наиболее подвержены сосудистым патологиям обладательницы чувствительной светлой кожи.
Какие отличия купероза и розацеа?
Что такое купероз и розацеа понять легко. Но заболевания сложно отличить друг от друга без квалифицированной помощи. Купероз или розацеа определить можно по симптомам. Главное отличие – купероз никогда не сопровождается гнойными воспалениями, кожа гладкая, без уплотнений.
Купероз и розацеа на лице имеют отличия в симптоматике. При куперозе поражаются малые и большие кровеносные сосуды, из-за чего кожа приобретает красноватый оттенок. В редких случаях купероз сопровождается огненным цветом кожи – возникает чувство, что кожа горит, но на самом деле болезненных симптомов нет.
В отличие от купероза розацеа сопутствуют болезненные ощущения. Кроме покраснений образуются гнойные воспаления, неровный рельеф. Отличие розацеа от купероза на лице – зуд.
Разница между куперозом и розацеа – течение заболевания. Розацеа проходит в несколько стадий:
- Эритематозная. Возникает временное покраснение кожи. В последующем покраснение приобретает стойкий характер.
- Папуло-пустулезная. В зоне покраснения появляются высыпания, наполненные красноватой жидкостью. Они возникают из-за нарушений метаболизма в коже и расширения сосудов. Кровь просачивается в окружающие ткани, окрашивая их в характерный цвет.
- Фимозная. На коже формируются уплотненные узелки и бляшки.
- Риноформа. Сопровождается увеличением размеров носа. Эта стадия характерна только для мужчин.
Как понять, что у тебя розацеа?
«Как понять, у меня купероз или розацеа?» – распространенный вопрос к врачу-косметологу.

Характерные признаки розацеа:
- Розовые высыпания. Со временем розовые бугорки наполняются гноем, под ними располагается покрасневшая кожа
- Покраснения лица в Т-зоне
- Возникновение сосудистой сеточки
Как ставят диагноз розацеа?
Независимо от характера болезни (купероз, демодекоз, розацеа), лечению предшествует диагностика. Врач-косметолог определит, розацеа или купероз у пациента. Потребуется осмотр, анализ крови, в отдельных случаях – соскобы пораженных зон кожи. При необходимости врач назначит УЗИ внутренних органов, чтобы исключить заболевания, которые могут провоцировать кожные реакции.
Задача врача-косметолога не только устранить внешние проявления розацеа на коже, но и установить причину заболевания. Для этого необходимо исследовать состояние ЖКТ и эндокринной системы – исключить гастриты, колиты, дисбаланс гормонов и т.д.
Что нельзя есть при розацеа?
Розацеа и купероз на лице – заболевания, к лечению которых нужно подходить комплексно. В первую очередь, это касается питания. Чтобы избавиться от розацеа, из рациона нужно исключить опасные и вредные продукты:
- Сладкое и мучное. Они содержат сахара, которые провоцируют воспаления
- Молочные продукты. Прогестерон, которым богаты молочные продукты, усиливает функции сальных желёз – гнойных воспалений на коже становится больше.
- Алкоголь. Научно доказано, что алкогольные напитки сами по себе не вызывают розацеа, но усугубляют течение болезни. Алкоголь расширяет сосуды и вызывает дополнительный румянец на лице.
- Продукты, содержащие кофеин (чай и кофе). Стимулируют выработку гормона кортизола, который запускает стресс. Стрессовые ситуации нередко приводят к появлению воспалений на коже.
- Консервированные, маринованные, соленые, жареные и острые продукты. Приводят к возникновению прыщей на коже, расширяют сосуды, ослабляют иммунитет.
- Цитрусовые и сладкие фрукты. Вызывают кожные воспаления.
Можно ли вылечить розацеа навсегда?
Независимо от того, телеангиэктазия, купероз или розацеа, лечение должно быть комплексным. Особенность розацеа в том, что несмотря на внешние признаки, причины скрываются глубоко в организме. И чтобы избавиться навсегда от розацеа, нужно установить и устранить причину заболевания.
Лечение розацеа и купероза проводят в нескольких направлениях. Как правило, эндокринолог и косметолог разрабатывают комплексный план терапии, который нацелен на быстрое устранение внешних проявлений заболевания и глубокое лечение причин розацеа.
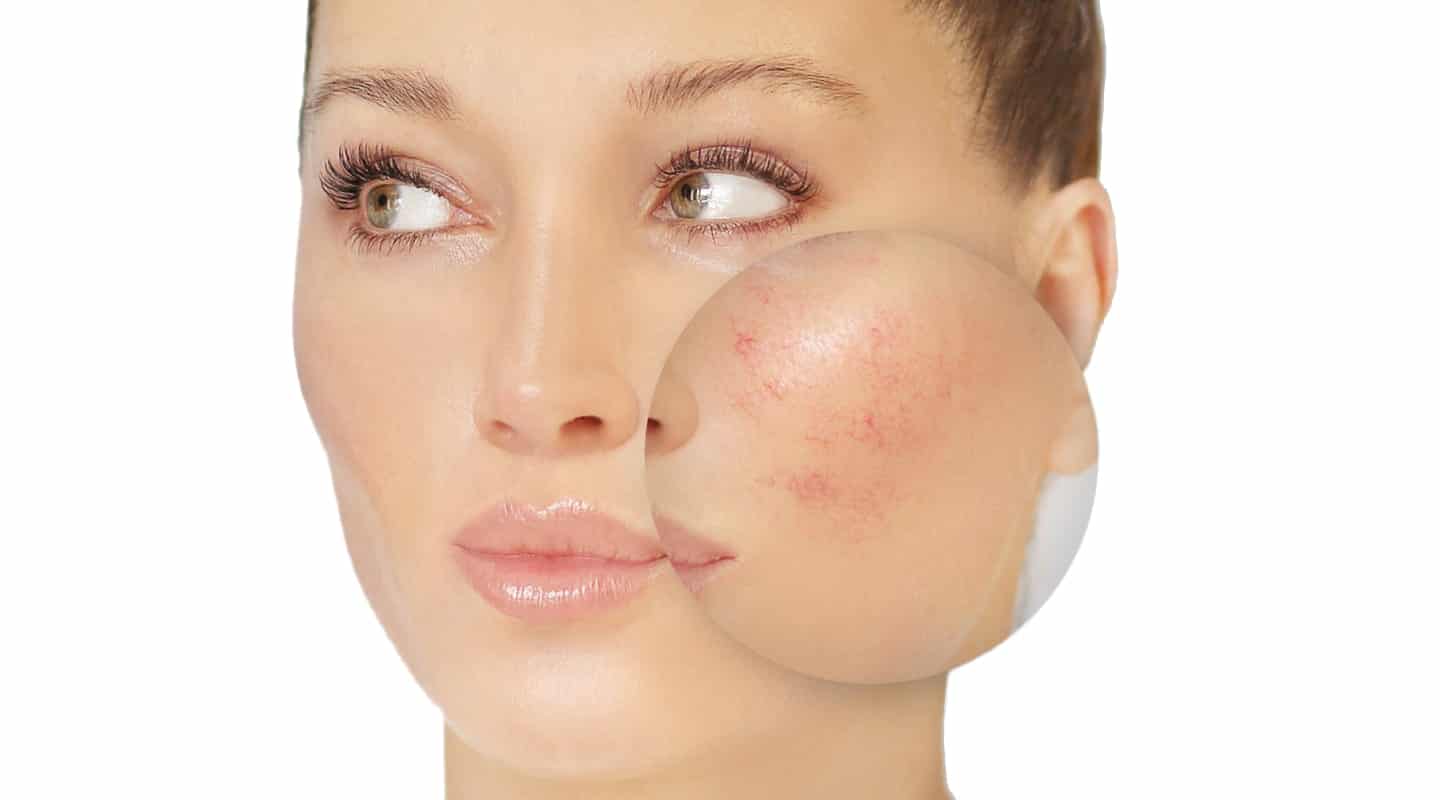
Лечение розацеа и купероза состоит из следующих этапов:
- Правильный уход за кожей. Тщательная гигиена, подбор косметических средств, ежедневное использование крема с SPF защитой. Кислотные пилинги, средства, содержащие спирт, грубые скрабы противопоказаны при розацеа.
- Терапевтическое лечение. Основано на использовании антибактериальных и антисептических средств, которые устраняют причины и последствия акне.
- Медикаментозное лечение. В зависимости от показаний пациенту могут быть назначены медикаменты, гормональные препараты и т.д.
- Аппаратное лечение. Устранение сосудистых звездочек аппаратными методами.
Какие косметические процедуры можно делать при розацеа?
При лечении купероза и розацеа на лице не обойтись без косметологических процедур. Но далеко не все они разрешены при сосудистых патологиях.
Эффективно избавиться от купероза и розацеа помогают:
- Фотолечение. Импульсный свет воздействует на патологические ткани. Мишени лучей – микроорганизмы и измененные капилляры. Под влиянием фотовспышек разрушаются старые коллагеновые волокна, запускается выработка новых. Главная особенность фотолечения – способность к склеиванию сосудов. Лучи нагревают сосуд до 60 градусов, что провоцирует свертывание крови и сосуды становятся пустыми.
- Плазмотерапия. Процедура основана на использовании аутогенной плазмы. Плазмотерапия запускает процессы восстановления клеток кожи, нормализует метаболизм, насыщает кожу полезными веществами. В дерме усиливается синтез коллагена, уменьшаются процессы воспаления.
Можно ли вылечить розацеа лазером?
Устранить купероз и розацеа можно лазером. Сосудистые сетки прижигают лазерными лучами. Метод эффективен на разных стадиях заболевания – как на начальной, так и в запущенных случаях.
Лазерные лучи быстро и надолго устраняют покраснения и сосудистые звездочки с поверхности кожи. От стадии розацеа и купероза зависит количество сеансов.
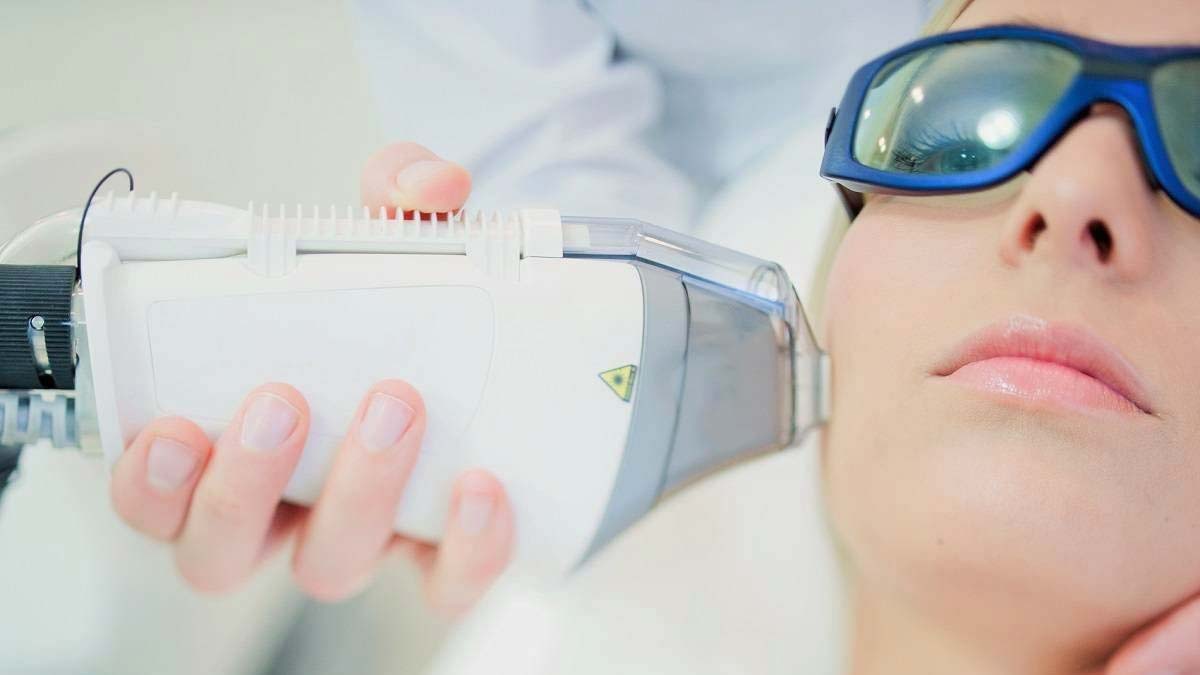
Удаление лазером купероза и розацеа – действенный метод от сосудистых звездочек. Процедура позволяет получить выраженный результат, не требует длительного периода восстановления. Эффект от процедуры длится несколько лет.
Сколько стоит лазерное лечение розацеа?
Прежде чем приступить к устранению купероза и розацеа лазером, врач-косметолог проведет диагностику – определит тяжесть заболевания и подберет эффективный комплекс процедур. Длительность корректировки кожных дефектов определяется запущенностью заболевания. От количества сеансов зависит стоимость лазерного лечения.
Можно ли делать химический пилинг при розацеа?
Купероз или розацеа на лице – заболевания, требующие бережного ухода за кожей. Агрессивные химические пилинги могут только усугубить течение заболевания. Непрофессионально проведенный кислотный пилинг провоцирует стойкие покраснения – кожа после процедуры долго заживает. Неквалифицированный подход к терапии и неграмотный подбор домашних средств усугубят течение заболевания. Как лечить розацеа и купероз на лице, знает врач-косметолог.
При розацеа и куперозе показаны только деликатные пилинги (например, с использованием миндальной или молочной кислоты). Антиоксидантные монопилинги назначают при эритематозной форме розацеа. Поверхностный миндальный пилинг не вызывает шелушений и жжения.
При пустулезной форме можно использовать комбинации азелаиновой и молочной кислоты. Они угнетают выработку активных форм кислорода, регулируют образование секрета кожных желёз. Кислотный состав для пилинга врач подбирает индивидуально в зависимости от характера и течения заболевания.
Что такое купероз и как от него избавиться?
Купероз может быть как самостоятельным проявлением изменений в коже, так и признаком серьезных болезней. Купероз протекает в несколько стадий:
- Быстрое покраснение без явных причин. Через время краснота пропадает без последствий – сосуды еще эластичны, чтобы восстановить свое первоначальное состояние.
- На коже появляется характерный узор из сосудов. Это признак того, что сосуды не могут вернуться к нормальному состоянию.
- Хронические нарушения циркуляции крови и недостаток питания клеток кожи.
Как лечить розацеа и купероз знает врач-косметолог. Избавиться от кожных патологий можно комплексно, установив причину заболевания. Если купероз вызван болезнью внутренних органов, в первую очередь лечить нужно их. Применение только наружных средств устранит проявления купероза, но не застрахует от появления новых сосудистых звёздочек. Сочетание методов терапии, которые дополняют друг друга, позволит добиться стойкого результата.
Почему появляется купероз?
Купероз на лице и розацеа отличаются причинами возникновения. Купероз вызывают следующие факторы:
- аутоиммунные заболевания
- резкие температурные перепады – бани, ледяные компрессы
- злоупотребление веществами, которые сужают сосуды – алкоголь, никотин
- продолжительное воздействие ультрафиолета
- постоянные стрессы
- хронические патологии ЖКТ и сердечно-сосудистой системы
Что нельзя делать при куперозе?
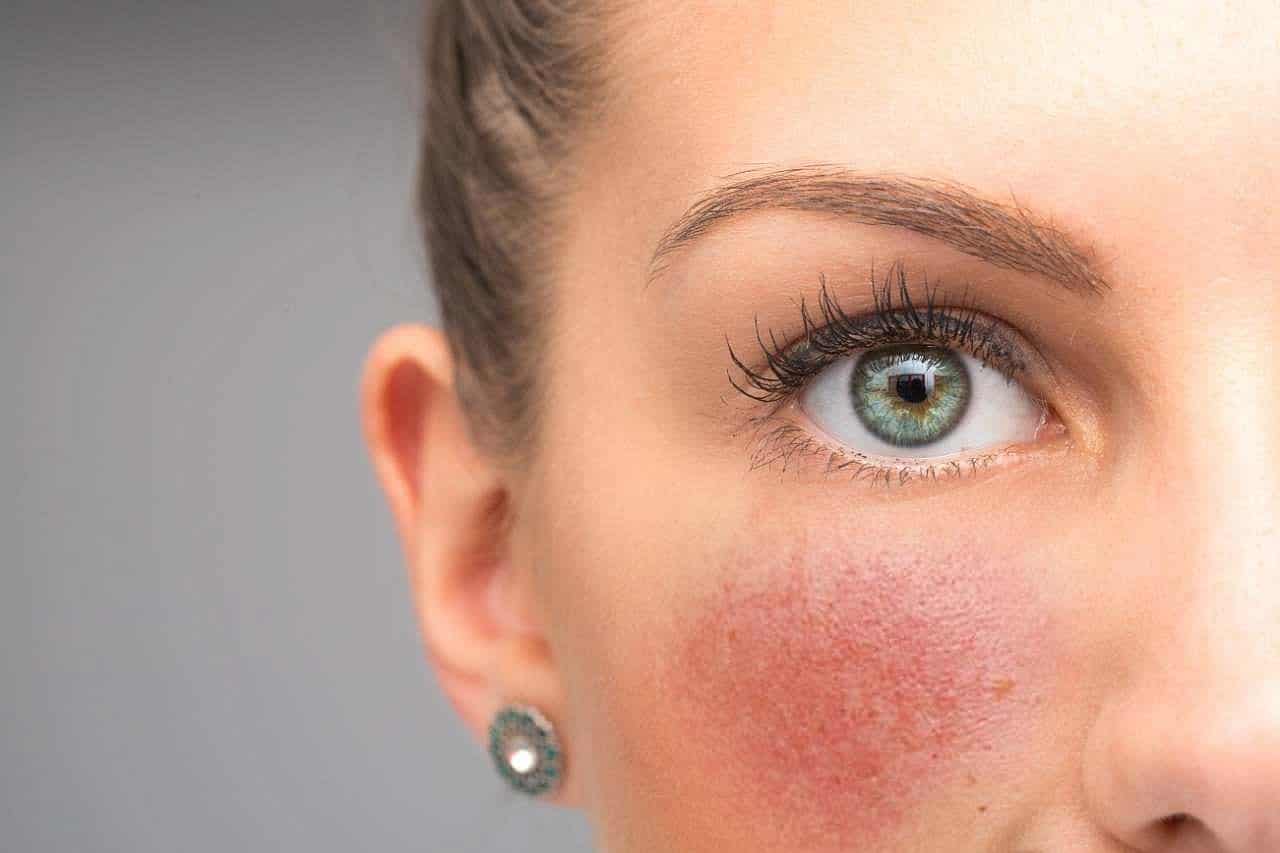
Розацеа и купероз хотя и не одно и то же, но имеют сходные ограничения. При куперозе стоит отказаться от следующего:
- бани и сауны
- искусственный загар в солярии
- травматические чистки лица
- лазерные шлифовки
- косметические средства с кислотами и спиртом
- скрабы и пилинги с жесткими частичками
- термальные маски
- контрастные умывания
Акне, купероз и розацеа следует лечить, исключив из рациона вредные продукты:
- алкоголь и газированные напитки
- хлебобулочные изделия, конфеты и пирожные
- все виды красного мяса
- консервированные, острые и соленые продукты
Как лечить купероз?
Чем лечить купероз и розацеа зависит от тяжести заболевания. Врач-косметолог проведет диагностику и подберет оптимальные методы устранения сосудистых патологий.
Эритроз, купероз и розацеа – заболевания, требующие комплексного подхода. Чтобы успешно устранить дефекты, нужно скорректировать рацион питания, физическую активность, гормональный фон, правильно подобрать домашний уход.
Лечение купероза и розацеа включает:
- Диета. Из рациона исключают продукты, которые провоцируют ломкость сосудов (алкогольные напитки, кофе, сладкое, острые и горячие блюда).
- Ежедневный уход. При куперозе используют щадящие средства ухода, не содержащие спирт и агрессивные компоненты.
- Очищение. Для купероза характерно обезвоживание кожи. Если использовать для умывания мыльные средства, они будут провоцировать разрушение защитной липидной пленки на поверхности кожи – чувствительная кожа будет терять воду. Чтобы исключить обезвоживание, при куперозе применяют деликатные очищающие средства. Для умывания нельзя применять горячую или холодную воду.
- Увлажнение и питание. Косметолог подберет средства, содержащие витамины и аминокислоты, которые укрепляют стенки сосудов. Чтобы уберечь кожу от ультрафиолета, следует применять дневные крема с SPF защитой.
Лечение купероза и розацеа базируется на применении косметологических процедур. Их подбирает врач-косметолог относительно особенностей организма и запущенности заболевания.
Как лечить купероз и розацеа – новые методы:
- Мезотерапия. Микроинъекции укрепляют стенки капилляров и нормализуют движение крови. Процедура показана в качестве профилактики и лечения сосудистых патологий.
- Лазеротерапия. Лазерные лучи прижигают стенки сосудов, позволяют быстро избавиться от сосудистых сеток.
- Фототерапия. Вспышки света помогут устранить обширные сосудистые сеточки, пигментные пятна, акне и морщины.
Автор статьи: Чем отличается купероз от розацеа

Охремчук Елизавета Дмитриевна
С отличием окончила лечебный факультет Кировской медицинской академии, затем клиническую ординатуру на кафедре неврологии и клиническую интернатуру на кафедре дерматовенерологии Краснодарского государственного медицинского университета. Профессиональная переподготовка по программе «Косметология».
Читайте также:

