Почему на ляшках появляются красные маленькие прыщики
Обновлено: 27.04.2024
Лишай – это кожное заболевание, характеризуется появлением пятен, которые шелушатся. Может встречаться в разном возрасте. Чаще всего бывает у молодых людей. Болезнь встречается в осенний и весенний период. Может передаваться от больного человека или животного.
Причины возникновения:
- стрессы;
- сниженный иммунитет;
- переохлаждения;
- наследственность;
- переутомления.
Симптомы: начинается болезнь с единичной бляшки. Но может увеличиваться до двух или трех штук. Бляшки могут быть в диаметре от 3 до 5 см. Примерно в течение недели высыпания приобретают более характерный тип. Их становится все больше и больше. Появляются на животе, спине и сопровождаются сильным зудом. Если лишай на волосистой части тела, то выпадают волосы. Продолжительность заболевания длится от 1 до 2 месяцев, после чего они сами исчезают.
В группе риска находятся:
- маленькие дети;
- беременные женщины;
- люди с ослабленным иммунитетом;
- люди, которые не соблюдают правил личной гигиены;
- те, у кого имеются домашние животные.
Что может вызвать заболевание?
Вызвать заболевание могут микроскопические грибы, они живут на коже, шерсти животных. В почве и на коже человека.
Виды лишая
- Стригущий лишай – болеют чаще всего детки. Заболеть им очень легко, достаточно прикосновения с больным. Появляется на лице, шее, плечах и голове. Характеризуется круглыми, красными и розовыми пятнами.
- Отрубевидный или разноцветный лишай – появляется из-за высокой потливости организма, что приводит к изменениям химического состава пота. Чрезмерное и длительное пребывание на солнце, использование жирных кремов. Пятна находятся на поверхности всего тела, исключая голову и конечности. Первые дни пятна зеленоватого цвета, но со временем становятся светло-коричневые.
- Опоясывающий лишай – высыпания появляются по ходу нерва, появляются там, где проходит нерв. Чаще всего у взрослых, но может поражать и детей. Возникает из-за стрессов, переохлаждения организма. Сначала возникают красноватые пузырьки, наполненные жидкостью. Через несколько дней пузыри лопаются, и на их месте появляются корочки.
- Красный плоский лишай — это хроническое заболевание, которое поражает кожу и слизистые оболочки. Появляется в возрасте от 35 до 65 лет. Причина возникновения неизвестна. Но чаще всего бывает у людей с сахарным диабетом и заболеваниями желудочно-кишечного тракта. Мужчины болеют меньше, чем женщины. У больного крошатся ногти, а на коже появляются красные и фиолетовые узелки. На коже живота, ногах и груди.
- Солнечный лишай – характеризуется появлением белых пятен на коже разной формы. Не всегда может быть зуд и жжение. Воспаление возникает зимой. Пятна достигают диаметром 4 см.
- Чешуйчатый лишай – имеет хроническую форму. Могут быть поражены кожные покровы по всему телу. Может передаваться и не передаваться при бытовом контакте.
- Мокнущий (экзема) лишай – может передаваться контактно-бытовым путем. Имеет вид красного пятна, которые появляются на руках и лице. Потом появляются пузырьки, которые потом лопаются и выпускают серозную жидкость. Подсыхая, они покрываются коркой.
Диагностика
Осмотр у врача-дерматолога. Делают йодную пробу, а после этого протирают спиртом. Соскоб. Анализ крови и мочи.
Какие могут быть осложнения?
Лечение
Лечить самостоятельно лишай категорически нельзя. Разные формы лишая лечатся неодинаково. Необходимо продезинфицировать все вещи, которыми пользовался больной. Мыть руки после контакта с зараженным. В среднем лечение занимает 1-3 недели, но если болезнь не запущена. Необходимо ограничить водные процедуры. Не наносить косметические средства. Назначают мази, иммуностимулирующие и антигистаминные препараты, поливитамины, антидепрессанты, седативные средства.
Диета: исключить употребление алкоголя, чая, кофе, яиц, шоколада, цитрусовых, консервированных и копченых продуктов.
Профилактика
Чтобы предотвратить такое заболевание, как лишай, необходимо придерживаться здорового образа жизни, хорошо питаться. Вовремя лечить заболевания. И не заниматься самолечением.
Здравствуйте! По фото фолликулит. Носите свободную одежду из х/б тканей, для лечения можно использовать бепантен крем 2 раза в день в течении 7 дней.

Добрый вечер! Фолликулит. Наружно обрабатывать водным раствором хлорнексидина 2 раза в день-10дней. Раствор зеркалина 2-3 раза в день до 14дней. Проверить глюкозу крови.

Здравствуйте, у вас фолликулит, гель клиндавит 2 раза в день 10 дней. и точечно рр бетадин 2 раза в день 5 дней. Старайтесь не мочить и не носить тесную одежду.


Здравствуйте! По фото проявление остиофолликулитов. Возможно из - за тесной одежды, повышенном потоотделении и т.д. Наружно используйте средства с антибиотиком ( зеркалин лосьон) - протирайте 2 раза в день, 7-10 дней. По питанию ограничьте сладкое, мучное.

Здравствуйте! Это фолликулит.Отменить Акридерм.Раствор "зеркалин" или крем "фуцидин" 2 раза в день 2-3 недели. Контроль сахара крови.

Здравствуйте, у вас фолликулит, бактериальная инфекция. Связываете появление с бритьем? рр хлоргексидин 2 раза в день 4 дня, крем фуцидин 2 раза в день 10 дней. Максимально щадящий уход и ограничение водных процедур
Алёна, здравствуйте, не связываю с бритьём. Спасибо за ответ. Как мыться, если нужно ограничивать водные процедуры?


Здравствуйте. Это может быть из-за жары, возможно это потница. Чаще принимайте душ, носите платья, брюки пока лучше не надевать. Смазывать нужно цинковой мазью



Здравствуйте! У вас фолликулит.
Смените станок или лезвие бритвы.
Обрабатывайте раствором Хлоргексидина, затем мазью Банеоцин 2 раза в день.
Не носите в жару плотную и обтягивающую бедра одежду.


Напоминаем, что консультации специалистов сайта даются исключительно в справочных целях и не являются постановкой диагноза или основанием
для назначения лечения. Необходима очная консультация специалиста, в том числе для выявления возможных противопоказаний.
Коварным прыщам свойственно появляться не только на лице, но и на теле. Причин появления прыщей на теле несколько, исходя из них и следует ликвидировать незваных гостей.
Привычка ковырять ранки на теле и выдавливать прыщи
Так бывает: выступил на теле один-единственный прыщик, и некоторые считают своим долгом немедленно его выдавить. Столь опрометчивый поступок не преминет аукнуться: постепенно на теле появляются новые прыщи. То же самое относится и к ранкам, порезам, укусам насекомых: расчесывание, выдавливание, а также простые, но частые прикосновения — все это чревато занесением инфекции, усилением инфекции и, как следствие, либо новыми прыщами, либо тем, что небольшой прыщик раздуется в неслабую шишку. Что, в свою очередь, может повлечь за собой и более серьезную инфекцию, вплоть до сепсиса.
Неправильное питание
Его нужно срочно пересмотреть! И если имеется слабость к тортам, пирожным, копченостям, чипсам и фастфуду, с ней непременно нужно бороться. Сладости рекомендуется заменить зефиром, как продуктом куда более безобидным. А тем, кто не может жить без вредных снеков с пикантными приправами, стоит перейти на орехи и сухофрукты. Копчености хороши по великим праздникам, в очень небольшом количестве и желательно, в сочетании с овощами. И то, это будет… потом. По мере избавления от прыщиков. А вот от фастфуда в идеале стоит отказаться.
Что же касается продуктов, которые в принципе должны присутствовать в рационе, то не следует игнорировать:
- овощи;
- фрукты;
- рыба, преимущественно морская;
- нежирные сорта мяса и птицы;
- маложирные молочные, а в первую очередь, кисломолочные продукты;
- растительное масло, в приоритете оливковое.
Нарушение водного баланса
Истина, ставшая прописной — НЕОБХОДИМО выпивать в день не менее 1,5-2 литров воды. А утренний кофе лучше заменить зеленым чаем или травяным настоем, сдобренным мятой. Это бодрит не меньше, чем кофе.
Закупоривание сальных и потовых желез
Во избежание проблем с кожей необходимо ежедневно принимать душ. Приветствуется баня или сауна в сочетании со скрабом для тела. Впрочем, в душе его использование также весьма желательно. А в летнюю жару душ следует принимать, насколько это возможно, несколько раз в день.
Одежда из синтетики
Так как синтетика препятствует доступу кислорода к телу, чрезмерного потоотделения, приводящего к появлению прыщиков, не избежать. Поэтому, выбирая одежду, нужно отдать предпочтение вещам из натуральных материалов — хлопка, льна, натурального шелка, шерсти. Но и одежду из перечисленных и других натуральных тканей, следует носить строго в зависимости от сезона. Блуза из натурального, но чрезмерно плотного шелка в жаркий летний день лишь усугубит ситуацию.
Воспалительные процессы
Воспаление дермы замечательно снимет настой ромашки, который можно купить в аптеке или изготовить самостоятельно. А использование — проще некуда: протирание проблемных зон ватным диском, смоченным в настое.
Однако если проблема кроется внутри, без консультации дерматолога, а затем других узких специалистов, не обойтись.
Стресс
Здесь все просто: прежде чем нервничать по пустякам, стоит вспомнить о том замечательном платье с декольте, которое элементарно будет невозможно надеть!
Крапивница – это группа заболеваний (в основном аллергической природы), характерным симптомом которых является сыпь на коже в виде красных волдырей.
В России крапивница очень распространена – от 10 до 20% населения как минимум один раз в жизни наблюдали у себя ее проявления. При этом у большинства она проходит в острой форме (70-75%), у остальных принимает хроническое течение. ВОЗ (Всемирная организация здравоохранения) прогнозирует, что XXI век станет веком аллергии. Каждый год число пациентов с той или иной формой аллергии увеличивается на 5%.
Симптомы и механизмы развития крапивницы

Появление основных симптомов крапивницы – волдырей и покраснений – связано с механизмом развития заболевания. Это повышение проницаемости сосудов и острый отек в тканях, которые окружают сосуды.
Ведущую роль в развитии крапивницы играет тучная клетка. Это специальные иммунные клетки, в гранулах которых содержатся особые биологически активные вещества (медиаторы). Самый изученный из них – гистамин. Именно из-за его действия и возникают симптомы крапивницы – высыпания, краснота, отек, кожный зуд.
Сыпь в виде волдырей появляется внезапно на любой части тела, быстро и без следа проходит в течение 24 часов, а затем возникает в другом месте. При надавливании по центру покраснения видно белое пятно.
Зуд начинается одновременно с сыпью. Так проявляется действие гистамина на нервные окончания.
В зависимости от фактора, который активировал высвобождение гистамина из гранул тучных клеток, выделяют различные виды крапивницы.
У детей при крапивнице может наблюдаться ухудшение общего состояния: повышение температуры тела, нарушением работы пищеварительной системы (диарея).
Виды крапивницы
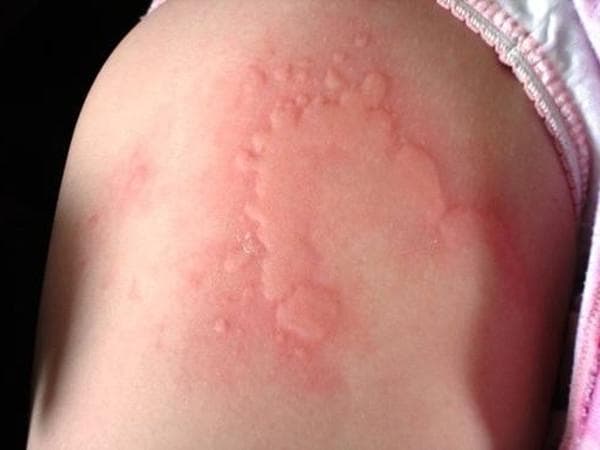
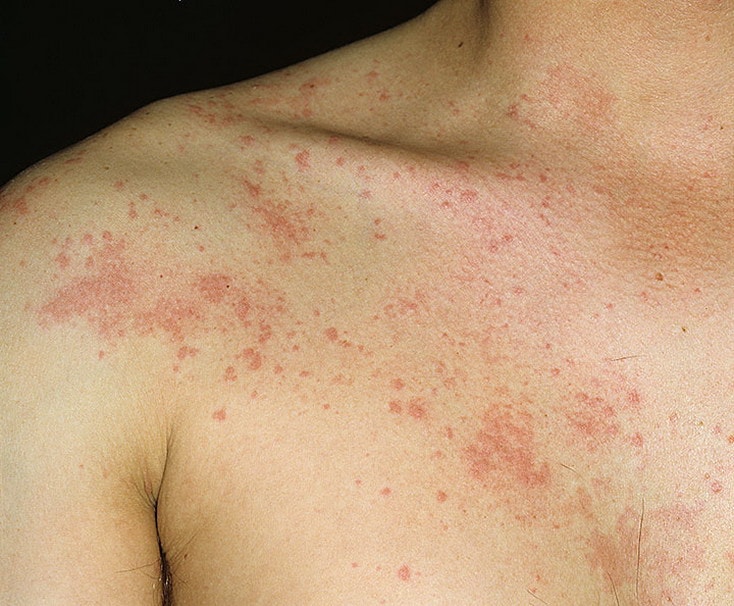
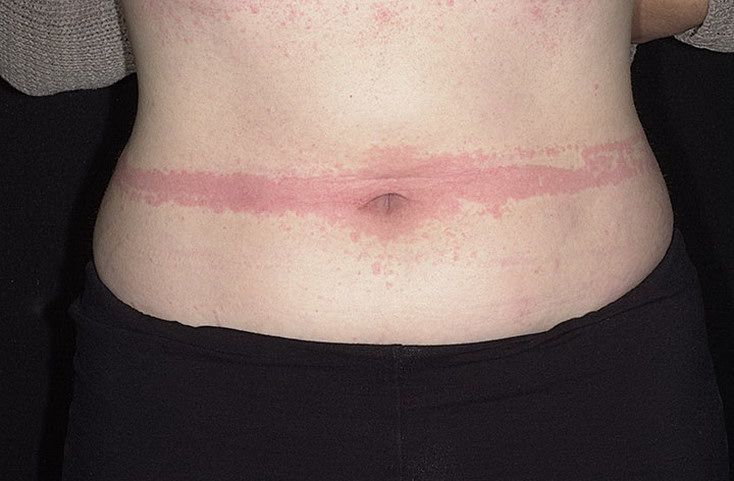
Существует несколько классификаций крапивницы.
1. По времени:
острая – длится до 6 недель;
хроническая – более 6 недель.
2. По природе:
аллергическая (иммунная) – реализуется через развитие иммунной реакции, часто сочетается с другими аллергозаболеваниями (бронхиальная астма, ринит, конъюнктивит, дерматит и т.д.);
неаллергическая – через прямое высвобождение гистамина.
3. По причине:
- аллергическую крапивницу могут вызвать:
прием лекарственных препаратов;
аллергены насекомых (инсектная аллергия);
- неаллергическая форма заболевания возникает из-за прямого влияния на тучную клетку:
физических факторов – таких, как холод, тепло, ультрафиолет, радиация, вибрация, сдавливание;
химических (провоцирующими факторами являются растворители, кислоты, щелочи и другие химические вещества);
некоторых лекарственных средств, например, аспирина;
инфекционных агентов – вирусов (аденовирусов, вируса Эпштейна-Барр, энтеровирусов), стрептококков, гельминтов, Helicobacter pylori;
при системных и других хронических заболеваниях (ревматоидный артрит, системная красная волчанка);
при резком увеличении уровня гистамина и других активных веществ в крови из-за большого употребления в пищу продуктов с их высоким содержанием: баклажаны, консервы, орехи, бананы, шоколад и другие.
Возможна также наследственная, психогенная, а также идиопатическая крапивница (так называют заболевание, причину которого установить не удалось).
Большое разнообразие факторов и схожие механизмы развития отдельных видов затрудняют поиск причины. Чаще всего для этого необходима помощь специалиста.
Оставьте телефон –
и мы Вам перезвоним
Когда и к какому врачу обращаться
Обычно к врачу обращаются:
если сыпь распространяется на большой площади;
при нарастании симптомов;
при присоединении признаков общей интоксикации;
если крапивница не проходит самостоятельно после устранения фактора, который ее вызвал;
если заболевание переходит в хроническую форму или часто рецидивирует,
Желательно не затягивать с визитом к доктору и прийти, когда возникли первые проявления заболевания. Тогда установить причину будет проще, а лечение займет меньше времени. Кроме того, врач порекомендует, что делать для профилактики крапивницы.
Оказать помощь при крапивнице могут терапевт или педиатр, дерматолог, а прицельной диагностикой и лечением занимается врач-аллерголог.
Диагностические процедуры при крапивнице
Обычно диагностика острой крапивницы довольно проста. Достаточно осмотра и расспроса пациента об истории его болезни. Выяснить же причину бывает не так легко, и для этого проводят дополнительные исследования:
1. Лабораторные анализы:
биохимия крови (печеночные пробы – АлАТ, АсАТ, билирубин, ревмопробы, глюкоза крови);
Крапивница — заболевание, характеризующееся высыпаниями в виде узлов и пузырей на коже, которые похожи на ожог крапивы. Могут происходить беспорядочно, постепенно высыпаясь и исчезая на разных участках тела. Бывает острой либо хронической формы, может возникать как аллергическая реакция. Чаще всего крапивница — это аллергическая реакция либо в редких случаях симптом заражения организма глистами.
Формы крапивницы
Острая форма. Проявляется резко, симптомы беспокоят 1-2 недели. В области сыпи появляется зуд, поверхность кожи горячая. Если крапивница появилась из-за аллергической реакции, то при избавлении от воздействующего аллергена симптомы быстро исчезают.
Хроническая форма. Сыпь распространяется медленнее, но держится дольше — больше 2 недель или месяц. Теряется аппетит, появляется головная боль, слабость, тошнота, а иногда происходят невротические расстройства. Особенно у детей, которые расчёсывают папулы, и в результате может развиться дерматит из-за попаданий бактерий на расчёсанные раны. На хроническое течение влияют внешние факторы (солнце, холод и т.д.).
Виды крапивницы
- Легкая. Внешние признаки почти незаметны, человек чувствует себя нормально.
- Средняя. Высыпания заметны, поднимается температура тела, появляется зуд, тошнота и головная боль. Возможно появление первых симптомов отеки Квинке.
- Тяжелая. Сыпь сильно зудит, развивается отек Квинке. При тяжелом состоянии требуется вмешательство врачей.
Симптомы крапивницы
- Выпуклые осыпания на кожи красного цвета
- Зуд в области сыпи
- Повышение температуры
- Слабость, суставная и головная боль
- Затруднительное дыхание
- Затруднённое глотание
- Нарушение стула
- Умеренный или мучительный зуд
При аллергической крапивнице возникают симптомы простуды: насморк, слезоточивость глаз и высокая температура. При осложнённой форме возникает отек Квинке, который может появиться на слизистой оболочке, губах, щёках, веках или в носоглотке.
Причина появления крапивницы
Крапивница может появиться не только по одной конкретной причине. В разном возрасте она может проявляться по разным причинам. Наиболее распространёнными являются:
- определённые пищевые продукты;
- химические добавки, сульфиды или салицилаты;
- пух, пыль, сигаретный дым, пыльца определённых растений, различные моющие и косметические средства и другие домашние аллергены;
- антибиотики и другие лекарственные препараты;
- реакция на прививки, укусы насекомых;
- донорская кровь или препараты, основанные на ней;
- физические нагрузки, озноб, контакт кожи с солнцем (солнечная крапивница), потливость или перегрев;
- инфекции;
- психогенная реакция, стресс;
- хроническая инфекция или гельминтоз;
- гормональные сбои при беременности, половом созревании, лактации и менопаузы.
У большинства случаев крапивницы неизвестная причина возникновения. Велика вероятность, что она может и резко пропасть. Но рассчитывать в полной мере на это не стоит.
Лечение крапивницы
Не рекомендуется заниматься самолечением. При первых симптомах следует обратиться к дерматологу. Специалист может точно сказать, что делать. Но общие рекомендации не помешают, и, возможно, даже помогут избавиться от крапивницы. Особенно, если говорить об остром симптоме.
- Внимательно просмотреть свою историю болезней, по которой можно определить аллерген или сдать аллергопробы, чтобы выявить аллерген. Если есть подозрения, что крапивница появилась из-за внешних факторов (холод, давление, тепло и т.д.), нужно провести физическую провокационную пробу и устранить аллерген;
- постараться исключить контакт с аллергеном или хотя бы минимизировать;
- заняться повышением иммунитета, начать вести здоровый образ жизни;
- при мытье использовать мягкую мочалку, чтобы не травмировать кожу;
- относиться к кожной гигиене с максимальной внимательностью, чтобы не получить гнойничковые заболевания.
Препараты для лечения крапивницы
При самостоятельном лечении (что крайне запрещается), необходимо учесть противопоказания и побочные эффекты от препаратов.
Читайте также:

