Ожоги в репаративной стадии что это
Обновлено: 27.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ожоги: причины появления, симптомы, диагностика и способы лечения.
Определение
Ожоги - это травмы, возникающие в результате высокотемпературного, химического, электрического или радиационного воздействия, которое повреждает кожу и подлежащие ткани. Ингаляционной травмой называют повреждение слизистой оболочки дыхательных путей и/или легочной ткани за счет воздействия термических и/или токсикохимических факторов.
Причины появления ожогов
К наиболее частым относят термические ожоги, которые связаны с воздействием высоких температур. Обычно это ожоги горячими жидкостями и паром, реже – открытым пламенем. Контактные термические ожоги развиваются при контакте с горячими предметами или веществами, например, раскаленным металлом, горячей смолой, битумом, асфальтом и т.д.
Химические ожоги возникают вследствие агрессивного воздействия на кожу или слизистые оболочки химических веществ. Кроме ожогов эти вещества вызывают и другие поражения кожи - контактные дерматиты и экземы.
Электротравма (травма в результате действия на организм электрического тока) также может привести к ожогу и сопровождаться местной и общей реакцией. У взрослых электротравмы, как правило, связаны с профессиональной деятельностью, у детей - с использованием домашних электроприборов.
Поражения молнией встречаются с одинаковой частотой у лиц всех возрастных групп, чаще это происходит за городом у жителей сельской местности.
Лучевые ожоги вызывает ультрафиолетовое, инфракрасное и ионизирующее излучение. Солнечные ожоги кожи знакомы многим, они обусловленные чрезмерным воздействием на нее солнечных лучей. Ионизирующее излучение приводит как к местным, так и к общим изменениям в организме, получившим название «лучевая болезнь».
Ингаляционные травмы происходят при вдыхании горячего воздуха, пара и/или под действием токсичных химических соединений (продуктов горения), попадающих в дыхательные пути вместе с дымом.
Классификация ожогов
По этиологии (причинам) формирования:
- Термические ожоги (пламенем, кипятком, контактные).
- Электрические ожоги.
- Химические ожоги.
- Лучевые ожоги.
- Смешанные ожоги.
- Ингаляционные травмы:
- термические (термоингаляционное поражение дыхательных путей);
- токсикохимические (острые ингаляционные отравления продуктами горения);
- термохимические (смешанные).
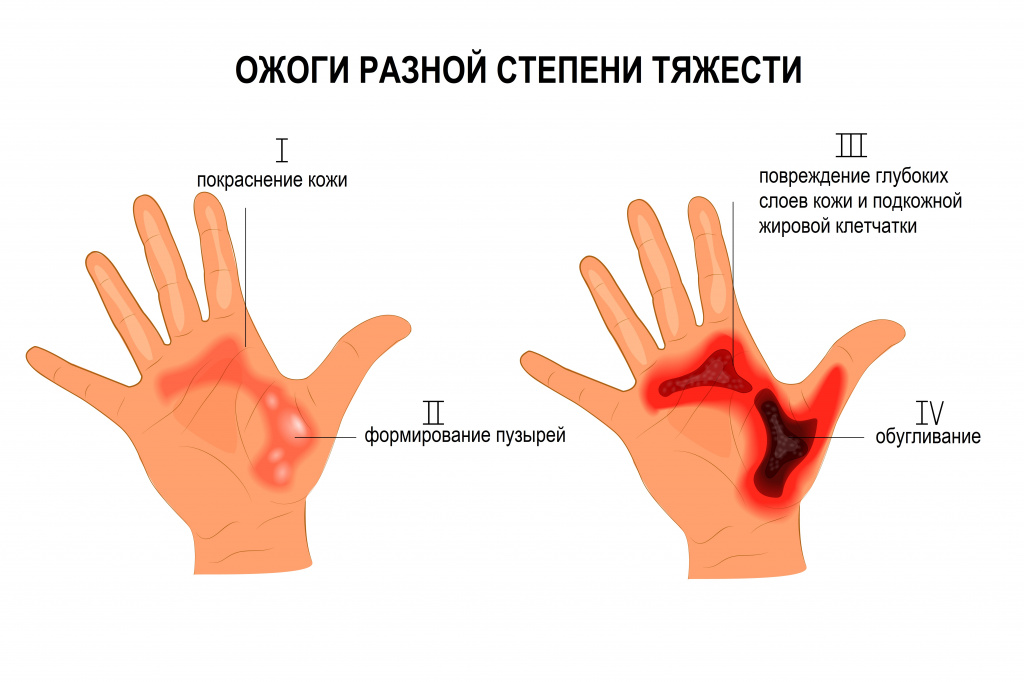
- I степень – ожоги на уровне верхних слоев эпидермиса.
- II степень – поражение на всю глубину эпидермиса.
- III степень – некроз (омертвление) поверхностных и/или глубоких слоев кожи, включая дерму.
- IV степень – некроз всех слоев тканей (обугливание).
По площади повреждения ожоги делятся на ограниченные (локальные) и обширные.
![Степени ожогов.jpg]()
Симптомы ожогов
Клиническая картина ожоговых состояний зависит от глубины и площади поражения и включает местные и общие проявления. Для поверхностных ожогов, площадь которых составляет менее 10% поверхности тела, характерны только местные проявления. Ожоги I степени проявляются отечностью, гиперемией (покраснением) кожи, выраженной болезненностью. При II степени образуются пузыри, заполненные прозрачной жидкостью. Для ожогов III и IV степени характерно появление пузырей с геморрагическим (кровянистым) содержимым, обугливание кожи, подкожной жировой клетчатки и подлежащих тканей вплоть до костей; болевая и тактильная чувствительность отсутствуют.
При поражении органов зрения больной жалуется на сильную резь в глазах, светобоязнь, отек и покраснение век и конъюнктивы.
При ингаляционных ожогах отмечается осиплость голоса, кашель со скудной вязкой, возможно, черной мокротой (копотью). Часто сопровождаются ожогами лица, шеи, передней поверхности грудной клетки.
Распространенные поверхностные ожоги (более 30% поверхности тела у взрослых) и глубокие ожоги (более 10% поверхности тела у взрослых), а также ожоги меньшей площади и глубины у детей и пожилых людей или у лиц с хроническими заболеваниями сопровождаются развитием ожоговой болезни.
Выделяют несколько стадий этого состояния.
Ожоговый шок продолжается от 12 до 72 часов и связан с нарушением кровообращения и водно-солевого баланса. Сразу после травмы пострадавший возбужден, у него может повышаться давление, учащаться пульс и дыхание, через 1-2 часа возбуждение сменяется заторможенностью, наблюдаются озноб, мышечная дрожь, повторяющаяся рвота, температура тела может как повышаться, так и снижаться. Отмечается уменьшение количества мочи, при этом моча приобретает темный цвет.
Следующая стадия – острая токсемия, которая развивается вследствие всасывания в кровь продуктов распада поврежденных тканей и длится до 10-15 дней. Эта стадия проявляется самыми разнообразными нарушениями психики (возбуждением, спутанностью сознания, галлюцинациями, нарушениями сна), а также поражением внутренних органов (сердца, легких, органов желудочно-кишечного тракта), поэтому у пациента наблюдаются перебои в работе сердца, кашель, одышка, боль в животе. Третий период – септикотоксемия, продолжающаяся от 2-3 недель до 2-3 месяцев. Проявления связаны с гнойными осложнениями (обильным гнойным отделяемым из раны, плохо заживающей раной), пациент испытывает вялость, отсутствие аппетита, снижается вес.
Прогноз в каждом конкретном случае определяется распространенностью поражения, исходным состоянием здоровья пострадавшего и адекватностью проводимого лечения.
Диагностика ожогов
Постановка диагноза, как правило, затруднений не вызывает. Для определения тактики лечения врач оценивает выраженность болевого синдрома, площадь и глубину ожогов, наличие признаков сочетанной травмы, поражения дыхательных путей, ожогового шока.Поскольку при обширных, глубоких ожогах в той или иной степени страдают все органы и системы организма, проводится расширенная лабораторная и инструментальная диагностика.
Лабораторная диагностика может включать самый разнообразный спектр анализов.
-
Клинический анализ крови.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
И. А. Зупанец, Н. В. Бездетко
Национальный фармацевтический университетВозникновение повреждений как на работе, так и в быту в целом ряде случаев может быть связано с воздействием высоких или низких температур.
В случае поверхностных, небольших по площади, неосложненных инфицированием ожогов и отморожений возможно местное лечение с помощью безрецептурных препаратов. За последние годы фармацевтической промышленностью предложено для этой цели значительное количество новых лекарств неорганического и органического, растительного и животного происхождения: растворы, эмульсии, мази, полимерные пленки, аэрозоли с антисептиками, дубильными, поверхностно-активными веществами и др. Выбор и рациональное использование указанных лекарств возможно только при условии, если работник аптеки владеет сведениями о характерных особенностях каждого из препаратов.
В то же время провизор должен уметь четко определять степень тяжести поражения у пациентов, обращающихся в аптеку, оказывать в случае необходимости первую доврачебную помощь, определять контингент лиц с повреждениями, которые нуждаются в обязательной помощи врача.
Ожоги
Ожог (combustio) — поражение тканей, вызванное воздействием на организм термических факторов любого происхождения (пламя, раскаленные предметы, горячие жидкости), химических веществ, электрического тока, ионизирующей радиации (солнечными лучами или радиационным излучением).
В зависимости от причины различают ожоги термические, химические, лучевые (в том числе солнечные ожоги).
Наиболее часто встречаются термические поражения кожи, более редко — термические и химические ожоги полости рта и дыхательных путей, еще реже — ожоги пищевода и желудка.
Термические ожоги кожи разделяют на 4 степени:
- I степень (легкая) — поражается только наружный слой кожи (эпидермис) — проявляется разлитой краснотой (гиперемией), отеком кожи и сильной жгучей болью в месте поражения;
- II степень — поражается как эпидермис, так и лежащие под ним слои кожи — покраснение и отек кожи выражены значительнее и сопровождаются образованием пузырей, заполненных прозрачной жидкостью, которая затем быстро мутнеет;
- III А степень — частичный некроз кожи с сохранением островков эпителия, из которых при благоприятных условиях возможна самостоятельная эпителизация;
- III Б степень — некроз кожи на всю ее глубину;
- IV степень — обугливание — поражение не только кожи, но и подлежащих тканей (подкожножировой клетчатки, мышц, костей).
Ожоги III и IV степени могут протекать по типу сухого некроза (кожа бурого цвета, сухая, безболезненная) или влажного некроза (рана желтовато-серого цвета с выраженной отечностью и наличием пузырей по всей окружности).
Ожоги I, II и III А степени — поверхностные, кожа после них может регенерировать самостоятельно, ожоги III Б и IV степени глубокие, требуют хирургической помощи.
Химические ожоги возникают при попадании на кожу, слизистые и/или приеме внутрь сильных неорганических кислот, оснований, солей тяжелых металлов. Химические ожоги кислотой приводят к коагуляционному (сухому) некрозу тканей в результате их дегидратации и коагуляции. Основания вызывают колликвационный (влажный) некроз как следствие их взаимодействия с белками, образования щелочных альбуминов и омыления жиров. Тяжесть ожога определяется силой химического агента и его экспозицией. В клинической симптоматике химических ожогов превалируют местные изменения и интоксикация вследствие всасывания с обожженной поверхности агрессивных веществ. Ожоговая болезнь развивается редко.
По степени тяжести повреждения выделяют ожоги легкие, средней тяжести, тяжелые и крайне тяжелые. Степень тяжести ожогов определяется не только глубиной поражения кожи, но и площадью ожоговой поверхности, наличием сопутствующего ожога дыхательных путей, а также возрастом и сопутствующими заболеваниями пострадавшего. Поверхностные ожоги площадью до 10% поверхности тела и глубокие до 5% поверхности протекают как местное поражение. Ожоги большей площади вызывают специфические изменения во всем организме и рассматриваются как ожоговая болезнь. При тяжелых ожогах более 8–10% тела или поверхностных ожогах более 10–15% поверхности развивается ожоговый шок. У детей до 10 лет развитие ожогового шока возможно при поражении менее 10% поверхности тела.
Для определения площади ожоговой поверхности пользуются правилом ладони, согласно которому площадь ладони взрослого человека составляет около 1% общей поверхности тела.
Признаками ожогового шока легкой степени являются возбужденное состояние (эйфория), озноб, бледная, «гусиная» кожа вне ожога, иногда тошнота и рвота, одышка, тахикардия 100–120 ударов в минуту, нормальное или несколько повышенное АД. При шоке средней тяжести и тяжелом краткий период возбуждения сменяется депрессией при сохраненном сознании. Наблюдаются выраженная боль в месте ожога, резкий озноб, жажда, тошнота, рвота, снижение температуры тела, учащенное дыхание, тахикардия до 120–140 ударов в минуту, умеренное снижение АД. Необожженная кожа — сухая, холодная на ощупь.
«Угрожающие» симптомы при ожогах, требующее обязательного вмешательства врача
При термическом или химическом ожоге
- Ожоги III А, III Б, IV степени.
- Образование пузырей более 5 см в диаметре на обширном участке кожи.
- Поверхностные ожоги более 10% поверхности.
- Признаки ожогового шока — озноб, тошнота, рвота, изменение АД.
- Любые ожоги у детей.
- Химический ожог глотки, гортани, пищевода, глаз.
При солнечном ожоге
- Нарушение сознания.
- Сухость во рту, снижение или отсутствие мочеотделения.
- Повышение температуры тела более 39,0°С.
- Сморщенная или обвисшая кожа.
- Образование пузырей более 5 см в диаметре на обширных участках кожи.
- Сильная боль в месте ожога.
Направления лечения ожогов. Меры первой помощи при ожогах
Следует помнить, что свежий ожог представляет собой типичную рану, которая болезненна и подвержена инфицированию из-за наличия некротизированных тканей. Общепринятыми методами первой помощи (самопомощи) при термических ожогах являются:
- немедленно прекратить действие термического фактора (погасить горящую одежду, удалить раскаленный предмет и т. п.);
- охладить пораженные участки (холодной водой, снегом, льдом);
- принять меры для предотвращения любых загрязнений ожоговой поверхности;
- защитить ожоговую поверхность от инфицирования;
- уменьшить болевые ощущения.
При химических ожогах неотложная помощь заключается в быстрейшем удалении и химической нейтрализации повреждающего вещества. Пораженную кожу и слизистые оболочки в первую очередь следует промыть большим количеством холодной проточной воды. Промывание ожоговой поверхности водой следует проводить не менее 10–15 минут, а если помощь начата с опозданием — не менее 1 часа. Вслед за промыванием ожоговой поверхности проточной водой проводится химическая нейтрализация агента.
Средства для нейтрализации химического агента, вызвавшего ожог
Сравнительная характеристика лекарственных средств, применяемых для симптоматического лечения ожогов
Фармацевтическая опека при лечении термических ожогов
- Любые ожоги у детей до 1 года требуют консультации врача.
- Недопустимо самостоятельно вскрывать пузыри, так как повышается риск присоединения инфекции и происходит торможение регенерации.
- При солнечных ожогах необходимо обильное питье.
- При лечении ожогов, по возможности, не следует пользоваться лекарственными препаратами, содержащими местные анестетики, так как они могут тормозить заживление и вызвать аллергическую реакцию.
- Обожженный участок необходимо оберегать от воздействия высокой температуры, солнца.
- При лечении ожогов предпочтительно применение препаратов, содержащих декспантенол.
- При применении актовегина, солкосерила могут наблюдаться преходящие локальные болевые ощущения, которые не требуют отмены препарата.
- В редких случаях при применении декспантенола могут наблюдаться кожно-аллергические реакции.
- При применении метилурациловой мази, мази этония могут наблюдаются кожно-аллергические реакции.
Фармацевтическая опека при лечении химических ожогов
- Промывание ожоговой поверхности водой следует проводить не менее 10–15 минут, а если помощь начата с опозданием — не менее 1 часа.
- При химических ожогах категорически противопоказано наложение жировых повязок или мазей на жировой основе — агрессивное вещество может оказаться жирорастворимым, что ускорит и усилит его действие и может стать причиной системного токсического поражения.
- Если ожог вызван органическими соединениями алюминия, следует промывать этиловым спиртом или бензином — при смывании водой возможно воспламенение.
- Если ожог вызван серной кислотой, промывать водой нельзя — при взаимодействии с водой выделяется тепло и усиливается ожог.
- При ожогах фосфором его окончательное удаление с пораженной поверхности следует проводить в темном помещении, так как на свету частицы фосфора не видны.
Отморожения
Отморожение — местное повреждение тканей, вызванное воздействием на них низких температур. Местные и общие изменения в организме при отморожениях обусловлены спазмом периферических сосудов, что является компенсаторной реакцией, направленной на уменьшение теплоотдачи и поддержание оптимальной температуры тела. При продолжающемся воздействии холодового агента этот механизм компенсации быстро истощается, что сопровождается формированием внутрисосудистого тромбоза, нервно-трофическими и обменными нарушениями в тканях и в итоге заканчивается развитием в них некротических изменений.
В зависимости от условий, при которых происходит повреждающее воздействие холода, отморожения делят на три вида.
- Отморожения, возникающие при температуре ниже 0°С, характеризуются преимущественным поражением пальцев конечностей, ушей, носа, щек, подбородка.
- Отморожения, возникающие при температуре выше 0°С в результате продолжительного воздействия низкой температуры в сочетании с высокой влажностью.
- Отморожения контактного характера, возникающие при прикосновении к сильно охлажденным металлическим предметам.
В зависимости от глубины поражения тканей выделяют 4 степени отморожения.
- I степень — поражается только поверхностный слой эпидермиса с обратимыми нарушениями кровообращения. Возникает при непродолжительном воздействии холода. Наблюдается побледнение кожи, снижение чувствительности и небольшие боли. При дальнейшем охлаждении кожа полностью теряет свою чувствительность. После отогревания пораженные участки кожи краснеют и припухают, появляется жгучая боль и зуд.
- II степень — поражается как эпидермис, так и лежащие под ним слои кожи — резко побледневшая кожа при отогревании приобретает багровато-синюшную окраску, на участке отморожения и вокруг него появляется отек и пузыри, наполненные светлой или кровянистой жидкостью. Вокруг пузырей кожа темно-синюшная с багровыми или фиолетовыми пятнами (отморожение І степени).
- III степень — некроз кожи на всю ее глубину. При этом наблюдаются выраженный отек окружающих тканей, темно-багровые пузыри, содержащие геморрагическую жидкость, в тканях образуются кристаллы льда. Встречается при длительном охлаждении и очень низких температурах.
- IV степень — наблюдается такая же картина отморожения, что и при третьей степени, но происходит отморожение не только мягких тканей, но и кости. Заканчивается отторжением пораженной части тела.
Важно помнить, что в период действия холодового агента симптомы отморожения ограничиваются бледностью или синюшностью кожи в месте отморожения и потерей чувствительности в охлажденных тканях. Полное проявление всех клинических симптомов и структурных изменений в тканях отмечается после согревания. Определить истинную тяжесть отморожения в первые часы (а иногда и дни) после согревания достаточно трудно.
«Угрожающие» симптомы при отморожениях, требующее обязательного вмешательства врача
- Боль, не стихающая после отогревания.
- Отечность обмороженных частей тела.
- Покалывание или жжение кожи.
- Синюшный цвет кожи (после изменения от белого до красного).
- Образование волдырей.
- Общие расстройства: дрожь, невнятная речь, потеря памяти.
Направления лечения отморожений. Меры первой помощи при отморожениях
При отморожениях лечение заключается в максимально быстром отогревании пораженных холодом участков кожи с целью восстановления кровообращения в этих зонах.
Лучшим методом согревания тканей при отморожениях является погружение пораженных частей тела в слабый (бледно-розовый) раствор калия перманганата с температурой 42–44°С на 20 мин. После этого отмороженную часть тела следует аккуратно высушить, наложить асептическую повязку и покрыть теплой одеждой. При невозможности согревания теплой водой следует растереть пораженные участки кожи спиртом или водкой, соблюдая все меры предосторожности, чтобы предотвратить механическое повреждение кожи и инфицирование. Во время согревания пораженных участков может появиться сильная боль. В этом случае можно принять анальгетики (парацетамол, ацетилсалициловую кислоту).
Замерзание наблюдается при длительном пребывании человека в среде с температурой ниже 14° С в состоянии нарушенной терморегуляции (алкогольное опьянение, отравление и др.). Различают 4 стадии общего охлаждения.
- I степень — сознание несколько спутано, больной возбужден, жалуется на озноб, боль в кончиках пальцев. Температура в прямой кишке снижена до 34°С.
- II степень — больной апатичен, сознание угнетено (сопор), рефлексы ослаблены, отмечается ригидность мышц, температура в прямой кишке снижена до 30°С.
- III степень — сознание отсутствует, зрачки расширены, реакция их на свет вялая, пульс нитевидный, частота дыхания и сердцебиения резко снижены, кожа приобретает синюшную окраску, температура в прямой кишке снижена до 27°С.
- IV степень — зрачки широкие, на свет не реагируют, пульс определяется только на сонной артерии. Температура в прямой кишке ниже 27°С.
Направления лечения и меры первой помощи при замерзании
При переохлаждении необходимо срочно начать согревание больного — поместить его в теплое помещение, укрыть, обложить теплыми грелками, напоить горячим чаем. При возможности необходимо поместить больного в теплую ванну с температурой воды 40° С на 30–40 мин.
ОЖОГ (combustio) - специфическое повреждение тканей и органов, вызванное воздействием термической, химической, электрической или лучевой энергии.
Этиология. По физической природе термические агенты можно разделить на твердые, жидкие и газообразные. По виду взаимодействия с тканями пострадавшего выделяют контактные поражения (при непосредственном взаимодействии с тканями пострадавшего: пламя, горячие жидкости и т. д. ) и дистантные (без непосредственного контакта: ультрафиолетовое, инфракрасное, тепловое излучение) поражения.
Патогенез местных изменений при ожогах кожи.
Температурный оптимум для активности многих биологически важных ферментов соответствует 36-37˚С, интервал температур от 37 до 41˚С для кожи является приемлемым, дальнейшее нагревание приводит к повреждению клеток. Продолжительность существования тканевой гипертермии многократно превосходит время действия самого термического агента.
При воздействии высоких температур на поверхности тела образуются ожоги различных степеней. При перегревании тканей свыше 520С коагуляционное свертывание белков невосстановимо. Последствия ожогов зависят от размеров и глубины повреждения тканей.
Различают 3 концентрические зоны поражения при глубоких ожогах в зависимости от степени нарушения кровообращения. Центральная область раны, наиболее тесно соприкасающаяся с источником тепла, носит название зоны коагуляции. Вокруг нее располагается зона паранекроза, названная Jackson D (1953) зоной стаза (ишемическая средняя зона) и эритемная периферическая зона. При микроскопии визуализируется сосудистый тромбоз в средней и периферической зонах.
Интенсивность нагревания тканей (глубина поражения) зависит от физических характеристик термического агента (низкотемпературные, высокотемпературные), способа теплопередачи (проведение, конвекция, испарение), теплозащитных свойств одежды. Объем поражения кожи зависит не только от фактической температуры, но и от времени ее воздействия, которое удлиняется за счет того, что кожа обладает достаточно высокой теплоемкостью и теплопроводностью. Степень тканевой гипертермии прямо пропорциональна продолжительности нагревания. Краткосрочное воздействие даже очень высоких температур может не приводить к развитию ожогов. Чем выше степень перегрева тканей, тем быстрее происходит гибель клеток.
Классификация. В настоящее время в нашей стране используется классификация, принятая на XXVII Всесоюзном съезде хирургов. Выделяют следующие степени поражения (рис. 20. 1):
1 степень - поверхностный эпидермальный ожог
2 степень - ожог верхнего слоя кожи
3 степень - коагуляция и некроз всего сосочкового слоя или более глубоких слоев кожи.
3А степень - некроз эпителия распространяется на глубину эпителиального слоя до герминативного, но захватывает последний не полностью, а лишь на верхушках сосочков, сохраняются придатки кожи.
3Б степень - некроз распространяется на глубину всего эпителиального слоя и дермы.
4 степень - поражение глубжележащих тканей (подкожной клетчатки, фасций, мышц, сухожилий и костей).
За рубежом широко распространена классификация, выделяющая четыре степени поражения:
- первая степень – соответствует первой степени отечественной классификации;
- вторая поверхностная степень – соответствует II степени отечественной классификации;
- вторая глубокая степень – соответствует IIIа степени;
- третья степень – соответствует IIIб степени;
- четвертая степень – соответствует IV степени.
Клиническая картина.
Для ожоговых повреждений в зависимости от глубины (степени поражения) характерна различные местные клинические проявления (табл. 20. 1).
Ожог 1 степени характеризуются разлитой краснотой, отечностью и выраженной болезненностью кожи, местным повышением ее температуры. Термический агент за счет раздражения сосудистых нервов вызывает интенсивное расширение сосудов. Через несколько дней все проявления проходят, оставляя коричневую пигментацию кожи. Типичным примером ожога 1 степени является ожог солнечными лучами.
При ожоге 2 степени на различной глубине в толще эпидермального слоя образуются пузыри, наполненные прозрачной серозной жидкостью. Содержимым таких пузырей является бесклеточная серозная жидкость с высоким содержанием в ней белков. Заживление происходит за счет регенерации эпителия.
При ожоге 3а степени кожа местами покрыта пузырями, пятнистая, пятна бледного или темного оттенка, иногда даже черные. Нежизнеспособные ткани образуют струп, который отторгается от живых тканей с образованием демаркационной линии. Если в зоне ожога явно выражен отек, то можно рассчитывать на островковую эпителизацию и заживление без пересадки кожи. На месте ожога остаются нежные рубцы.
При ожогах 3б степени кожа поражается на всю толщину с вовлечением поверхностных слоев подкожной клетчатки. Кожа бледно-серого цвета, пятниста, чувствительность ее снижена или отсутствует. При заживлении на месте поражения образуются грубые рубцы.
Для ожогов 4 степени характерно глубокое поражение тканей, нередко их обугливание. Ткани превращаются в почерневшие ломкие массы. Самостоятельное заживление этих ожогов невозможно.
Тяжесть общего состояния больных главным образом зависит от площади обожженной поверхности и степени ожога, выраженность которых в конечном итоге и определяют прогноз заболевания. В первые дни тяжесть течения зависит в основном от площади обожженной поверхности. Глубина поражения сказывается главным образом на дальнейшем течении болезни.
Диагностика
При диагностике глубины поражения необходимо учитывать комплекс данных полученных при сборе анамнеза, осмотре пострадавшего и при проведении диагностических проб.
Анамнез позволяет установить вид и продолжительность воздействия повреждающего агента, факторы изменяющие интенсивность теплового воздействия, наличие сопутствующей патологии.
При осмотре оценивается изменение цвета эпидермиса и дермы, наличие и распространенность отека, наличие пузырей и характер их содержимого, наличие признаков нарушения кровообращения, наличие некроза тканей и его вид.
При физикальном обследование определяется состояние болевой чувствительности: уколы иглой, эпиляционный тест (выдергивание волосков), тесты с красителями.
Определение площади ожога.
Одной из важных составляющих диагноза при термической травме является определение площади поражения. Наиболее удобным является определение площади пораженной поверхности по Уоллесу (A. Wallace 1951г. ) – «правило девяток»: голова и шея - 9%, рука - 9%, нога - 18%, туловище сзади и спереди по 18%, промежность, гениталии - 1% (рис 20. 2).
Другим распространенным способом является «правило ладони». Согласно исследованиям J. Grazer (1997г. ) площадь ладони взрослого человека составляет 0, 78% от общей площади поверхности тела.
Местное лечение ожогов.
В качестве первой помощи при ожогах необходимо немедленно прекратить воздействие поражающего фактора, обеспечить доступ свежего воздуха охладить обожженные участки тела (холодная проточная вода, криопакеты «Comprigel» «Articare» и т. д. ), при обширных повреждениях ввести обезболивающие препараты (анальгин, морфин, омнопон, промедол, морадол), наложить на пораженные поверхности стерильные повязки. Следует отметить, что ключевым моментом оказания первой помощи является быстрое проведение охлаждения обожженной поверхности, правильное проведение которой снижает глубину (степень) ожога на единицу. Адекватно проведенная первая помощь на месте происшествия позволяет снизить риск ожоговой болезни и уменьшить количество осложнений.
Поверхностные ожоги не большой площади адекватно лечатся амбулаторно, поскольку в большинстве случаев, не требуют хирургического лечения. Местно применяются различные мазевые повязки, которые обладают местно охлаждающим действием, защищают раневую поверхность, стимулируют заживление, препятствуют присоединению вторичной инфекции. Наиболее часто используются мази-спреи «Олазоль», «Пантенол».
В последние годы при лечении пограничных ожогов IIIA степени и глубоких ожогов IIIБ-IV степени широко используются различные раневые покрытия, в течение многих лет успешно используется перфорированная свиная кожа - ксенокожа. Последняя помещается на ожоговые раны, обеспечивая их покой и защиту от инфекции, не препятствуя очищению ран и одновременному применению для местного лечения других препаратов.
В настоящее время существует два основных пути подготовки глубоких ожоговых ран к аутодермопластике (табл. 20. 3. ): химическая некрэктомия с отсроченной аутодермопластикой и хирургическая некрэктомия с одномоментной или отсроченной аутодермопластикой. Тактика местного лечения с использованием химической некрэктомии вполне оправдана при обширных глубоких ожогах более 40 % поверхности тела при условии крайне тяжелого общего состояния больных. Особенно при лечении больных пожилого и старческого возраста, у которых тяжелая сопутствующая патология делает оперативные вмешательства в ранние сроки невозможными.
В этих случаях с первых суток после травмы местное лечение должно быть направлено на быстрое формирование сухого ожогового струпа, профилактику инфицирования и углубления ожоговых ран. С этой целью применяют ватно-марлевые повязки с мазями на водорастворимой основе. Это способствует уменьшению потери жидкости с ожоговой поверхности, согреванию больного, формированию сухого струпа, не требует ежедневных перевязок.
В последующие дни формирование сухого ожогового струпа достигается применением влажно-высыхающих повязок. Оптимальными препаратами в этот период также являются 1 % растворы йодопирона или йодовидона, обеспечивающие высушивание струпа и обладающие широким спектром антимикробного и противогрибкового действия. Возможно также использование ватно-марлевых повязок с мазями на водорастворимой основе. Применение мази на жировой основе противопоказано.
Значительно ускоряет формирование сухого струпа лечение больного в условиях абактериальной среды. В этом случае используется открытый метод лечения с обработкой ожоговых ран два-три раза в день 1 % раствором йодопирона, йодовидона или препаратом "Наксол" и применением абактериальных изоляторов или кровати "Клинитрон". Способствует высушиванию струпа инфракрасное облучение ран. Образование сухого струпа уменьшает потери белка с ожоговой поверхности, способствует уменьшению интоксикации, улучшению общего состояния больного.
При глубоких циркулярных ожогах конечностей, когда высок риск сдавления и ишемии глубжележащих тканей формирующимся ожоговым струпом при циркулярных ожогах грудной клетки, ограничивающих еe экскурсию, в ближайшие дни после травмы показано выполнение некротомии.
После образования сухого "мумифицированного" струпа производится химическая некрэктомия с использованием 40 % салициловой мази. Толщина слоя мази должна составлять 1-2 мм. Одновременно применяется не более 200 граммов мази в связи с опасностью отравления салицилатами, уровень которых в крови может превысить допустимую норму. Через 48 часов ожоговый струп бескровно отделяется от подлежащих тканей. С учетом указанного обстоятельства химическую некрэктомию одномоментно можно осуществить на площади до 10-15% поверхности тела.
После очищения ожоговой поверхности от некроза для подготовки раны к аутодермопластике целесообразно применение мазей на водорастворимой основе, содержащих антибактериальные препараты, возможно и чередование с антисептическими растворами. Положительное влияние на раневой процесс оказывают ультрафиолетовое облучение, монохроматический красный свет лазера, низкочастотный ультразвук.
Если площадь глубоких ожогов пострадавших превышает 10-15 % поверхности тела целесообразно в это же время выполнить следующую, этапную химическую некрэктомию и подготовить гранулирующие раны к одномоментной аутодермопластике на площади до 20 % поверхности тела. Выполнение такой операции возможно только с использованием расщепленного перфорированного сетчатого кожного аутолоскута, позволяющего увеличить площадь трансплантата в соотношении 1: 2, 1: 4, 1: 6 и более.
В последние годы все большее число сторонников находит метод хирургического иссечения некротических тканей. Ведущим методом лечения является ранняя хирургическая некрэктомия ожоговых ран - радикальное иссечение всех пораженных тканей до развития воспаления и инфицирования с последующей одномоментной аутодерматопластикой кожных дефектов. Операция выполняется до 5-7 суток с момента травмы непосредственно по выведению больного из шока.
В структуре хирургических методов лечения так же применяются: раннее хирургическое очищение ожоговых ран - заведомо нерадикальное иссечение основного массива некроза с целью уменьшения интоксикации, отсроченная хирургическая некрэктомия - радикальное иссечение всех пораженных тканей при развившемся воспалении и инфицировании (выполняется на 5-14 сутки с момента травмы), поздняя хирургическая обработка раны (в т. ч. хирургическая обработка гранулирующей раны), ампутации и дезартикуляции конечностей и их сегментов.
При ожогах III степени хирургическая некрэктомия производится тангенциально (послойно) специальным инструментом (дерматом, нож Гамби) до появления мелкоточечного кровотечения из непораженного ожогом слоя кожи. При ожогах IV степени хирургическаяи некрэктомия выполняется чаще до фасции скальпелем или электроножом с последующим тщательным гемостазом. Ранняя хирургическая некрэктомия (тангенциальная или фасциальная) с одномоментной аутодермопластикой позволяет при глубоких ожогах IIIБ-IV степени восстановить целостность кожных покровов уже через 3-4 недели после травмы на площади до 20 % поверхности тела.
Следует отметить, что использование современных принципов и методов лечения тяжелой ожоговой травмы, включающих раннюю хирургическую некрэктомию с одновременной последующей аутодерматопластикой (непосредственно после выведения больного из состояния шока), позволяет у большинства пациентов избежать развития всех дальнейших периодов ожоговой болезни, либо уменьшить тяжесть ее проявлений и последствий.
В настоящее время разработан и применяется новый метод активного хирургического лечения обожженных с использованием культивированных аллофибробластов. Суть метода заключается в применении для пластического закрытия ожоговых ран искусственно выращенных в лабораторных условиях аллофибробластов - клеток соединительной ткани, определяющих активность процессов регенерации, в т. ч. эпителизации. Они могут быть получены из кожи донора или трупного материала, при культивировании неприхотливы и полностью утрачивают антигенспецифичность.
Метод предусматривает трансплантацию культивированных фибробластов на обширные ожоговые раны IIIA степени, донорские раны в т. ч. длительно не заживающие, или комбинированную аутодермопластику с использованием культуры фибробластов и сетчатых кожных аутолоскутов, перфорированных в соотношении 1: 6 и 1: 8 при глубоких ожогах IIIБ-IV степени. Операции предшествует выполнение химической или хирургической некрэктомии.
Источник: Н.А.Кузнецов в соавт. Основы клинической хирургии. Практическое руководство. Издание 2-е, переработанное и дополненное. - М.:ГЭОТАР-Медиа, 2009.
Сегодня лечение ожогов является актуальной проблемой. По данным госстата за 2018 год не менее 30000 людей подверглись термическим или химическим повреждениям. Это одна из самых распространенных бытовых травм. Однако часто ожог можно получить и на производстве, где не соблюдаются условия безопасности.
При возникновении ожогов надо суметь вовремя оказать правильную первую помощь. От того, как быстро вы окажете помощь себе или пострадавшему человеку, будет зависеть его дальнейшее состояние и скорость лечения.
Организм человека способен сам регенерировать и убирать легкие ожоги без серьезных последствий для здоровья. Более серьезные ожоги требуют неотложной медицинской помощи для предотвращения осложнений. За подобными ранами нужно следить, не допускать проникновения инфекции и регулярно обрабатывать противовоспалительными лекарствами или накладывать противоожоговые салфетки.
Если вы оказались рядом с обожженным, вам твердо нужно знать, как лечить ожог, иначе вы причините своими действиями больше вреда, чем пользы.
Причины ожогов
Ожог может произойти вследствие воздействия:
- огня;
- горячей жидкости или пара;
- горячего металла, стекла или других предметов;
- электрического тока;
- радиации (рентгеновское излучение или лучевая терапия);
- ультрафиолета (солнце или солярий);
- активных химических веществ.
Стоит отметить, что причины ожогов могут быть и иными, но все виды такого рода травм классифицируются в зависимости от степени нанесенного повреждения и симптоматики:
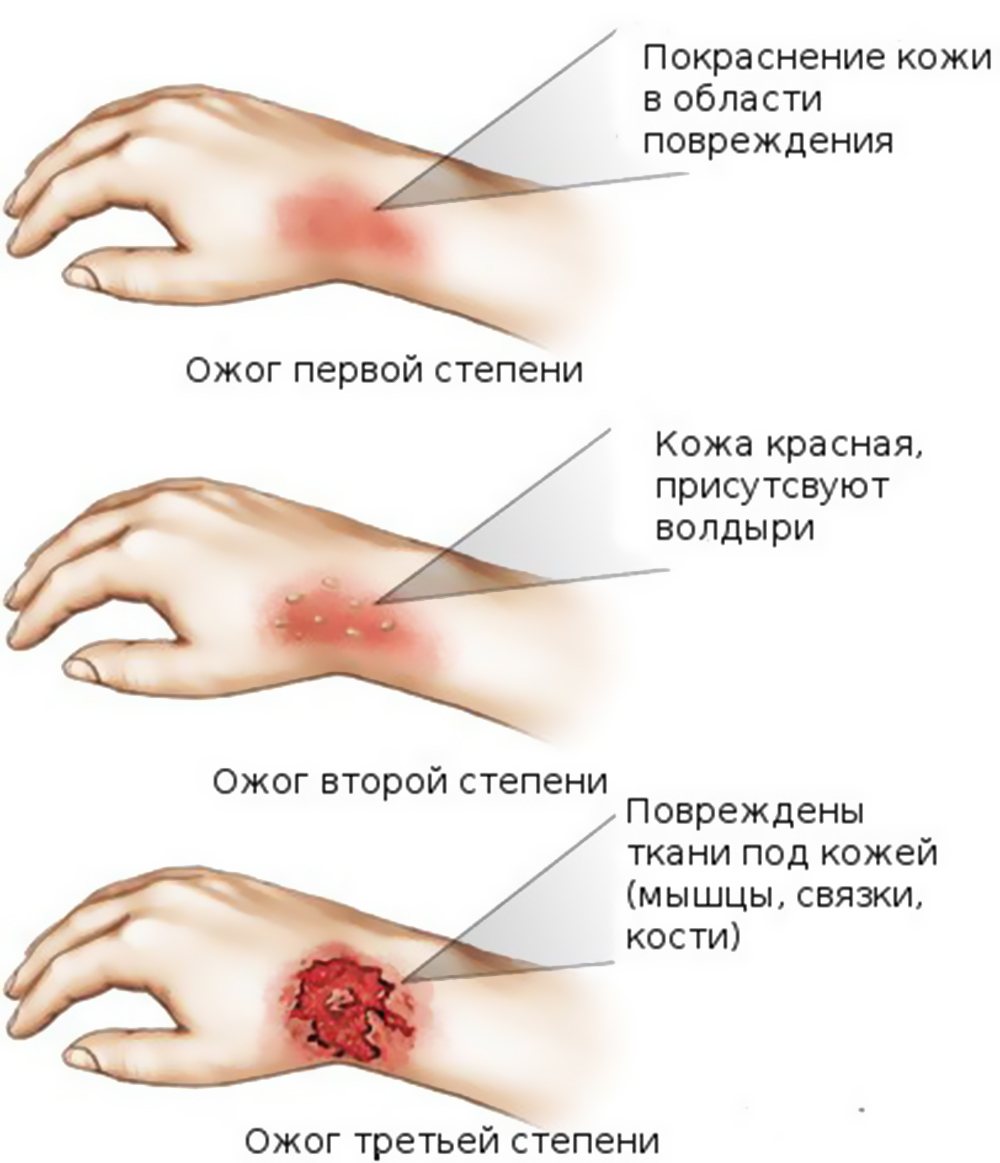
- Первая степень. Таким ожогом затрагивается только внешний слой кожных покровов. Травма характеризуется покраснением, отечностью и болевыми ощущениями. Пострадавшему оказывается первая помощь и назначается непродолжительный курс лечения.
- Вторая степень. Этот ожог ведет к поражению не только эпидермиса, но и подлежащего слоя – дермы. Повреждение характеризуется покраснением, побелением или пятнистостью кожи, болью и отечностью. Возможно развитие пузырей от ожогов и сильного болевого синдрома.
- Третья степень. При таком повреждении затрагивается жировой слой под кожными покровами. Обгоревшие участки тела обугливаются, чернеют или белеют. Часто ожогами третьей степени нарушается работа нервной и дыхательной системы.
Первые действия для нейтрализации термических ожогов
- как можно дальше убрать пострадавшего от источника тепла;
- если тлеет одежда или снаряжение, следует немедленно от нее избавиться. Если одежда прилипла к коже, надо аккуратно срезать ее или снять;
- к месту повреждений приложить сухой лед или использовать холодную воду;
- обработать поврежденные участки тела мазью от ожогов;
- в случае серьезных травм обратиться вызвать скорую.
Нейтрализация химических ожогов
- промыть пораженное место сильным потоком воды. Ни в коем случае не следует обрабатывать рану маслом.
- если получен ожог от негашеной извести или серной кислоты, его следует
- обработать сухой салфеткой, использование воды недопустимо;
- нанести стерильную антисептическую повязку.
Случаются ситуации, когда люди получают тяжелые ожоги. Лечение их вне стационара требует специальных знаний и навыков. Если человек ими не обладает - лучше немедленно обратиться к врачу.
Степень ожогов
Существует три основных степени ожогов: первая, вторая и третья. Оценка каждой степени основана на серьезности повреждения кожи: первая степень является самой незначительной, а третья - самой серьезной.
![]()
Признаки повреждений выглядят следующим образом:
- ожоги первой степени: происходит нарушение эпидермального слоя, кожа красная, чуть вздувшаяся;
- ожоги второй степени: появляются волдыри и наблюдается отслоение кожи;
- ожоги третьей степени: наблюдается некроз тканей, кожа становится белой, образуется корка;
Есть также ожоги четвертой степени. Эта степень включает в себя все симптомы ожога третьей степени. Повреждения проникают за пределы кожи и распространяются на сухожилия и кости. Именно в этом случае остаются шрамы после ожога.
Химические и электрические ожоги требуют немедленной медицинской помощи, поскольку они могут повлиять на внутренние органы, даже если внешние повреждения едва видимы.
Тип ожога не зависит от причины его возникновения. Ошпаривание, например, может вызвать все три типа ожога – термический, химический и физический, в зависимости от того, насколько горячая жидкость и как долго она остается в контакте с кожей.
Лечение после ожогов
![]()
Мазь или гель от ожога кипятком хорошо помогает при кухонных проблемах. Если были получены ожоги второй или третьей степени требуется стационарное лечение. Его следует проходить в клинике под присмотром врачей. Терапевт порекомендует, чем обработать ожог или как лечить ожог с волдырями.
Как лечить ожоги с волдырями в домашних условиях
- ни в коем случае не прокалывайте волдырь - это может привести к образованию инфекции;
- промыть ожог под прохладной проточной водой;
- нанесите противоожоговый крем или гель с обезболивающим эффектом тонким слоем;
- наложить бинт на место ожога после обработки;
- обрабатывать ожог с волдырем и менять повязку ежедневно.
Восстановление кожи после ожога
Что помогает от ожогов, так это точное соблюдение гигиены и регулярная обработка раны.
После получения травмы, на коже сразу же образуется волдырь, наполненный прозрачной плазмой, которая может просачиваться сквозь обожженные ткани. При правильной обработке можно избежать воспаления и нагноения, и регенерация пройдет быстрей.
Уже через несколько дней пузыри от ожогов начнут спадать и отшелушиваться, под волдырем начнет образовываться новая кожа. В это время раны могут чесаться, но прикасаться к пораженному участку нельзя - к концу первой недели зуд пройдет сам собой.
Если рану запустить в ней может развиться процесс нагноения. Он может сопровождаться повышением температуры, внезапной слабостью и ознобом. При таком анамнезе регенерация кожных покровов может затянуться на недели. В этом случае вероятно появление уплотненных наростов и валиков.
Как предотвратить появление рубцов после ожога?
Рубцы от ожогов появляются в зависимости от особенностей организма пострадавшего. В любом случае их появление можно предотвратить, своевременно используя противорубцовые гели и мази, а также специальные силиконовые покрытия для ран и увлажняющие кремы.
Лечение рубцов и шрамов после ожогов
Если вас интересует, как избавиться от внешних последствий ожога, нужно знать, что при серьезных нарушениях кожного покрова, шрам останется в любом случае. Здесь потребуется помощь косметолога, который поможет восстановить нормальный вид кожи.
Обычно для подобной операции используется методика иссечения рубца, после чего на ткани накладывается несколько косметических швов. Когда швы снимают, поврежденный участок обрабатывают мазями, которые препятствуют образованию новых шрамов на коже.
Для особо сложных случаев, например, при ожогах кипятком, используется методика лазерной шлифовки. Современное оборудование позволяет полностью удалить шрамы и достичь идеальной кожи. Если же сила ожога незначительна, рекомендуется химический пилинг с фруктовыми кислотами.
Средства от ожогов
Чем же лечить ожог, и какую оперативную помощь можно оказать самостоятельно в полевых или домашних условиях?
![]()
Использование кремов типа Левомиколя или Спасателя гарантированно помогает при незначительных повреждениях, таких как краткое прикосновения к горячей кастрюле. Декспантенол очень хорошо работает при ожогах первой степени. Если же степень повреждений более серьезна, кремы могут использоваться только как профилактическое средство и надеяться на них как не стоит.
Такие средства от ожогов, как спреи или гели - например, Гидрогель противоожоговый Burnshield, являются более эффективными, так они дисперсны и лучше впитываются кожей. Эти препараты сочетают в себе две функции – противовоспалительную и обезболивающую.
![]()
![]()
![]()
Есть еще один вид обработки – специальные противоожоговые повязки. Их рекомендуют, когда пациенту нужно быть на открытом воздухе. Такие повязки не допускают попадания в рану грязи и пыли.
Что нельзя использовать для лечения ожога
При получении ожога любой степени в лечебных целях не следует пользоваться:
- масло;
- мед и прополис;
- лед;
- зубная паста;
- химические вещества.
Чтобы снизить риск общих ожогов
В быту можно достаточно просто снизить риск ожогов, следует только соблюдать несколько рекомендаций:
- нельзя оставлять готовящуюся или уже приготовленную пищу на плите без присмотра;
- сковородки размещаются на плите рукоятками к ее задней части;
- любую горячую жидкость нужно размещать в недоступном для ребенка и животного месте – кипяток является частой причиной термического ожога;
- нельзя хранить электрические приборы рядом с водой;
- не стоит готовить в легковоспламеняющейся одежде;
- следует заблокировать ребенку доступ к электро- и газовым приборам;
- на розетки, которые не используются, нужно надеть защитные колпачки;
- не следует курить дома;
- датчики дыма требуют регулярного обслуживания и замены батареек;
- дом или квартиру нужно оснастить огнетушителем;
- причиной химических ожогов являются химикаты – их необходимо хранить в месте, которое недоступно для ребенка и животного.
Куда обратиться при ожоговых травмах?
У человека не всегда может получиться эффективно убрать волдыри от ожогов или оказать требуемую помощь дома, и тогда не нужно терять время и заниматься самолечением.
В случае осложнений следует незамедлительно обратиться к вашему лечащему терапевту. Специалист скажет, какие анализы требуется сделать, определит по признакам ожога степень и разработает курс лечения с учетом специальных средств.
Термические ожоги кожи сопровождаются разрушением клеточных структур и их гибелью. При этом тяжесть клинической картины зависит от высоты температуры и общей площади поражения кожных покровов. Скорость процессов регенерации после ожогов тоже зависит от степени поражения, но при правильно выбранной врачебной тактике и корректно назначенном лечении есть возможность полностью или частично восстановить функции поражённых частей тела.
Степени ожогов и поражение кожных покровов
Степень термического повреждения принято оценивать таким образом:
- первая степень — её называют эпидермальным ожогом. Проявляется покраснением кожных покровов и отёком окружающих тканей. Такая рана может зажить самопроизвольно, время регенерации составляет от 5 до 12 дней, рубцы не остаются.
- вторая степень — термический ожог захватывает более глубокий слой кожи, дерму. Несмотря на то, что речь идёт о поверхностном повреждении, при отсутствии должного лечения ожог второй степени может перейти в третью - по причине того, что в местах поражения не восстановлена микроциркуляция. Клинически он проявляется в виде пузырей, на месте которых потом появляется струп. Он может быть светло-жёлтым, коричневым или серым, в зависимости от степени некротического поражения и характера повреждения.
- третья степень. Глубокий ожог дермы с отслоением поверхностных слоёв кожи. Пузыри сливаются, на поверхности видны обрывки обожжённой кожи. Дерма обнажена, может быть мраморного, серого или багрового оттенка. В месте ожога нарастает отёк, ткани поражены до поверхностного фасциального слоя.
- четвёртая степень. Речь идёт уже о субфасциальном ожоге, когда поражаются ткани, находящиеся глубже собственных фасций. При этом в тканях быстро развиваются вторичные процессы, причиной которых является субфасциальный отёк. В тяжёлых случаях бывает сосудистый тромбоз, а если человек получил сильный электрический ожог, могут быть повреждены и внутренние органы.
Таким образом, практически любой ожог опасен и нуждается в серьёзном лечении. В зависимости от клинической картины терапию проводят дома либо в условиях стационара, с использованием комплекса эффективных препаратов.
Способы регенерации кожи после ожогов
Ожоги первой степени обычно лечат в домашних условиях. Такие симптомы как покраснение кожи, небольшой отёк и неприятные болевые ощущения можно снять дома, применяя местное лечение в виде спреев.
При ожогах второй степени обязательно использование антисептических средств, так как пузыри, образующиеся при них, склонны к нагноению и присоединению вторичной инфекции. Для того, чтобы избежать появления шрама или рубца, пациентам выписывают антисептические или антибактериальные мази. Кроме того, необходимо регулярно накладывать на место ожога асептическую повязку и ежедневно её менять. Если необходимо, можно пить обезболивающие таблетки.
Ожоги третьей степени несут угрозу не только здоровью, но и жизни человека. На месте ожога образуется чёрный или коричневый струп, а кожа полностью уничтожена. Необходима срочная госпитализация пациента с целью устранения болевого шока и инфекции раны. Госпитализация в стационар нужна и при ожогах четвёртой степени, когда в патологический процесс вовлечены мышечная и костная ткани. Противошоковая терапия в данном случае должна стоять на первом месте.
Что касается лекарственных препаратов, применяемых при лечении ожогов, их выпускают в форме:
- спреев;
- аэрозолей;
- кремов;
- мазей;
- гелей;
- лечебных и антисептических повязок.
Спреи применяют обычно при ожогах первой степени, при сильных болях, вызываемых контактом с раневой поверхностью. Распыление спрея происходит безболезненно и легко. Для лечения ожогов второй степени используют более широкий спектр препаратов.
![169.jpg]()
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Первая степень
Главная задача при лечении ожогов первой степени состоит в скорейшем заживлении и регенерации кожных покровов. Чаще всего речь идёт о незначительном поражении кожи, но пациенты испытывают неприятные и тянущие ощущения, иногда боль малой или средней интенсивности. Один из лучших препаратов в данном случае — спрей декспантенол. Оказываясь на поверхности кожи, он становится пантотеновой кислотой. В свою очередь, она представляет собой часть одного из кофакторов, обеспечивающих продуцирование энергии. Такая форма обеспечивает активное участие декспантенола:
- в регенеративных процессах кожи и слизистых оболочек;
- в нормализации клеточного обмена;
- в ускорении клеточного деления;
- в повышении прочности волокон коллагена.
Декспантенол является основой для подавляющего большинства противоожоговых спреев, каждый из которых имеет свою специфику.
Из них особенно популярным является немецкий препарат «Пантенол спрей». Кроме основного действующего компонента декспантенола, в его составе есть жидкий воск, минеральное масло и несколько пропеллентов в виде бутана, изобутана и пропана. Состав оптимально сбалансирован, благодаря чему каждый компонент несёт свою полезную лечебную функцию, устраняя все негативные симптомы и жалобы, предъявляемый пациентами с ожогами первой степени.
В целом, «Пантенол спрей» и другие лекарственные формы на основе декспантенола обладают следующими действиями:
- защищают клеточные мембраны от разрушения;
- снимают боли и воспаление;
- обладают антиоксидантным эффектом.
Что касается болевого синдрома, его устраняют пропелленты, охлаждая и успокаивая воспалённую и отёчную кожу.
Жидкий воск, входящий в состав «Пантенола спрей» и других подобных препаратов, способствует сохранению влаги в повреждённых участках кожи, а минеральное масло, сохраняя её эластичность, ускоряет процессы заживления. Кожа становится гладкой, а неприятное ощущение стянутости проходит. При регулярном применении спрея после заживления на месте ожога не остаётся шрамов и следов.
Перед распылением спрея нужно держать ёмкость в вертикальном положении - так, чтобы клапан был расположен кверху. Для получения пышной пены ёмкость надо энергично встряхнуть перед применением, после чего равномерно распылить лекарство по всем поражённым кожным участкам. Частота нанесения — от одного до нескольких раз ежесуточно.
Вторая степень
При лечении ожогов второй степени важна правильная и своевременная обработка волдырей, чтобы под ними как можно скорее начала образовываться новая кожа. Если лечение верное, регенеративные процессы длятся не больше одной или двух недель, после чего на месте пузыря появляется бледно-розовая, новая кожа.
При неблагоприятных обстоятельствах может присоединиться вторичная инфекция: пузыри нагнаиваются и воспаляются. Безусловно, восстановление в таких случаях проходит тяжело, мучительно и медленно, а рубцы и шрамы, к сожалению, остаются почти всегда. Для того, чтобы избежать инфицирования, рубцовых контрактур, кожной деформации и других серьёзных осложнений, важно вовремя проводить местное консервативное лечение. Именно по этой причине терапия должна носить, прежде всего, антисептический характер: подавлять развитие патогенных микробов и предотвращать появление рубцовых образований.
Третья степень
При ожогах третьей степени лечение проводят только в условиях стационара. К сожалению, без хирургического вмешательства не обойтись:
- проведение декомпрессионных операций или некротомии с иссечением некротизированных тканей. Показания: глубокий ожоги конечностей, тела;
- проведение некрэктомии или иссечения струпа. Сюда же включают полную или частичную ампутацию конечностей;
- проведение дерматопластики с целью компенсировать косметический дефект.
Декомпрессионные хирургические вмешательства обычно находятся на первом месте. Их проводят в экстренном порядке, ещё на стадиях ожогового шока, чтобы уменьшить тяжесть его проявления и предотвратить субфасциальные отёки, приводящие к нарушению кровотока в нервных стволах и мышцах. Некрэктомию проводят после того, как состояние пациента удаётся стабилизировать. Отмершие ткани опасны тем, что могут стать источником генерализованного сепсиса, так как в них содержится большое количество токсинов. Только после некрэктомии и её благополучного исхода врачи приступают к кожной пластике, чтобы минимализировать или устранить возникший косметический дефект.
Читайте также: