Липома в спинном мозге что это
Обновлено: 29.04.2024
Липома – это распространенная доброкачественная мезенхимальная опухоль, состоящая из зрелых жировых клеток. Представляет собой округлое или продолговатое образование мягкоэластической консистенции, покрытое неизмененной кожей. Опухоль медленно увеличивается в размерах, не вызывая неприятных ощущений. При локализации в непосредственной близости от сосудов и нервов может сдавливать их, провоцируя развитие осложнений. Диагностика включает визуальный осмотр и биопсию, при глубоко расположенных образованиях показано УЗИ или МРТ. Лечение – хирургическое удаление опухоли.
МКБ-10
Общие сведения
Липомы выявляются примерно у 1 из 100 человек. Мужчины и женщины заболевают одинаково часто. Средний возраст пациентов, обратившихся к хирургу по поводу жировика, составляет 40-60 лет. Для детей формирование липом нехарактерно. В 98% случаев новообразования расположены в толще подкожной жировой клетчатки, 2% случаев приходится на липомы головного мозга, сердца, органов желудочно-кишечного тракта. В 94% случаев жировики представлены единичными узлами. Частота встречаемости липом ЦНС составляет 0,5% от числа всех новообразований головного и спинного мозга. На долю липом приходится 60% всех неэпителиальных опухолей кишечника.
Причины липомы
Опухоль может быть самостоятельным новообразованием или одним из проявлений некоторых дерматологических, неврологических и других заболеваний. Липоматоз – это полиэтиологическая патология, для развития которой необходимо сочетание нескольких причинных факторов. К числу основных обстоятельств, повышающих риск появления образований, можно отнести:
- Генетическую предрасположенность. В литературе описаны семейные случаи формирования жировиков. Семейный липоматоз наследуется по аутосомно-доминантному типу, при наличии патологии у родителей вероятность появления образований у детей составляет 75%. Частота выявления опухолей не зависит от пола.
- Нарушения эмбриогенеза. Обнаружение липом в нехарактерных для них местах обусловлено дистопией зачаточных жировых клеток. Например, в ЦНС жировики развиваются при перемещении адипоцитов в первичную нервную трубку. При этом скопления жировой ткани нередко являются частью комплекса врожденных аномалий.
- Некоторые заболевания и синдромы. Существует большое количество патологических процессов, которые сопровождаются формированием множественных липом. Это болезнь Деркума с многочисленными болезненными образованиями, болезнь Маделунга, для которой характерно появление жирового «хомута» в области шеи, синдром Коудена и другие.
Вероятность липомы повышают эндокринные нарушения, в первую очередь – гипофункция гипофиза, щитовидной и поджелудочной желез, хронический алкоголизм, злоупотребление наркотиками, злокачественные новообразования верхних дыхательных путей. Множественные липомы чаще встречаются у женщин, что может указывать на связь липоматоза с изменением уровнем эстрогенов, заболеваниями женской половой сферы.
Патогенез
Ключевая роль в развитии локального скопления адипоцитов отводится хромосомным аномалиям, затрагивающим длинное плечо 12-й хромосомы. Здесь расположены гены, ответственные за синтез ТАГ-липазы – фермента, регулирующего процесс расщепления жиров и обеспечение организма энергией. Согласно другой теории, появление жировиков обусловлено чрезмерным депонированием липидов в клетках жировой ткани.
Предпосылки для образования липом создаются на этапе эмбрионального развития, когда идет закладка жировой ткани эмбриона. Опухоль окружена рыхлой капсулой, которая слабо отграничивает жировик от окружающих неизмененных тканей. Глубоко расположенная липома имеет многочисленные псевдоподиеподобные отростки, которые проникают в промежутки между мышцами и сухожильные влагалища, разрушают апоневрозы.
Классификация
Липомы отличаются по расположению, анатомическому и гистологическому строению, ряду сопутствующих патологических изменений. Все перечисленное определяет особенности клинического течения заболевания, выбор предпочтительного метода лечения, прогноз. Современная классификация включает восемь клинических разновидностей липом:
- Периневральная. В 90% случаев развивается в месте прохождения срединного нерва. Часто сопровождается макродактилией.
- Люмбосакральная. Ассоциируется с пороками развития позвоночника, незаращением дужек позвонков, нарушением формирования спинного мозга. Часто появляется одновременно с жировиком, располагающимся в позвоночном канале.
- Внутри- или межмышечная. Располагается в пространствах между отдельными мышцами. Не имеет четких границ, что затрудняет ее полное удаление. Часто рецидивирует.
- Разлитая. Внешне представляет собой гроздевидное скопление жира без четкого отграничения от окружающих тканей, значительно увеличивает объем анатомической области, в которой локализуется.
- Липома сухожильного влагалища. Скопления адипоцитов разрастаются во влагалищах сухожилий и на синовиальных оболочках суставов.
- Миолипома мягких тканей. Имеет в своем составе некоторое количество мышечных волокон.
- Ангиолипома. У пациентов обоих полов обычно выявляется в почках. У мужчин старше 50 лет встречается в подкожной жировой клетчатке верхних и нижних конечностей.
- Аденолипома. Имеет в составе компоненты потовой железы.
Симптомы липомы
Жировик может развиться на любом участке тела за исключением ладоней и стоп. Имеет вид уплотнения желейной плотности или мягкоэластичного узла, который не спаян с окружающими тканями, легко смещается относительно кожи и подлежащих мышц. Образование медленно растет, достигая 5-20 см в диаметре. Покрывающая узел кожа не изменена. Вес тела пациента и толщина слоя подкожной клетчатки не влияют на объем новообразования. Все липомы, за исключением периневральной, безболезненны. Пальпация узлов не вызывает неприятных ощущений.
Липома во внутренних органах в течение длительного времени никак себя не проявляет, часто становится случайной находкой во время обследования, проводимого по другому поводу. Когда новообразование достигает значительных размеров, оно может нарушать работу органа, что сопровождается характерными для данной анатомической области симптомами. Проявления, как правило, нарастают постепенно, что обусловлено медленным ростом опухоли.
Осложнения
Поверхностно расположенные жировики не вызывают проблем. Исключением могут стать крупные подкожные липомы, расположенные в проекции крупных сосудов и нервных стволов, поскольку сдавление указанных анатомических структур приводит к нарушению кровотока и иннервации. Липома, локализованная на открытых участках тела, голове или шее становится причиной заметного косметического дефекта. Узел, растущий рядом с крупными суставами, может ограничивать движения конечностей.
Липомы мозга провоцируют появление неврологической симптоматики: судорог, упорных головных болей, нарушения работы тазовых органов. Жировые скопления в подслизистом слое кишечника нарушают пассаж кишечного содержимого. Жировики в камерах сердца могут потенцировать артериальную гипертензию, недостаточность кровообращения. Описаны случаи злокачественного перерождения.
Диагностика
Постановка диагноза подкожной липомы производится дерматологом. Характерный внешний вид, отсутствие жалоб, указание на медленный рост дают врачу возможность установить вид новообразования во время первого обращения пациента. Дополнительные обследования осуществляются для дифференциации липом с другими доброкачественными опухолями кожи и подкожно-жировой клетчатки. Диагностику жировиков внутренних органов проводят врачи соответствующего профиля. Больным могут быть назначены:
- Гистологическое исследование. При изучении образца ткани, взятого при биопсии узла, выявляются зрелые адипоциты разного размера. Внутри новообразования хорошо развита капиллярная сеть. Длительно существующая липома большого размера может включать участки атрофии. Наличие липобластов указывает на миксоидную липосаркому.
- Ультразвуковое исследование.УЗИ мягких тканей применяется для определения размеров узла, выявления межмышечных тяжей, дифференциальной диагностики жировика с эпидермоидной кистой, иными доброкачественными новообразованиями мягких тканей. УЗИ сердца позволяет обнаружить жировые узлы в желудочках и предсердиях.
- Магнитно-резонансная томография.МРТ головного мозга помогает выявить скопления адипоцитов в полости черепа. МРТ брюшной полости дает возможность визуализировать объемные образования в полых органах. На томограммах грудной клетки хорошо видны жировики в стенках пищевода.
Лечение липомы
Удаление поверхностно расположенных жировиков проводится с косметической целью и для восстановления нарушенных функций пораженного сегмента. Особого внимания со стороны хирурга требуют липомы значительных размеров, быстрорастущие узлы, сдавливающие внутренние органы, болезненные и плотные образования, спаянные с подлежащими тканями. Удаление таких опухолей проводится безотлагательно.
Консервативная терапия
Медикаментозное удаление жировиков применяется в отношении новообразований, расположенных под кожей. С этой целью инъекционным способом вводятся препараты, которые расщепляют липиды, накопленные в адипоцитах. Липолитической активностью обладают глюкокортикостероиды, некоторые мезотерапевтические средства. Метод эффективен в отношении поверхностных жировиков, диаметр которых не превышает 3 мм. Липолитики уменьшают объем узла, но не изменяют характер обменных процессов в опухолевых клетках, поэтому через некоторое время липома может рецидивировать.
Хирургическое лечение
Оперативное удаление жировика является предпочтительным методом лечения, поскольку позволяет устранить опухоль любой локализации и размеров. Фрагменты капсулы и измененной жировой ткани, которые остаются после удаления новообразования, могут стать причиной рецидива. В связи с этим узел во время операции должен быть вылущен полностью, со всеми структурными компонентами. Иссечение подкожной липомы осуществляется следующими способами:
- Эндоскопическая операция. Удаление некрупных поверхностных узлов выполняется с использованием эндоскопической техники. С ее помощью можно провести все манипуляции через небольшие проколы кожи без риска формирования крупных рубцов на месте разрезов. Недостатком методики является сложность определения границ узла с рыхлой капсулой.
- Открытая операция. Предотвратить повторное появление жировика позволяет его полное иссечение вместе с капсулой, что возможно только при достаточных по протяженности операционных разрезах. В области молочной железы удаление опухолей производится методом секторальной резекции с целью сохранения правильной формы женской груди.
Подкожные узлы иссекаются под местной анестезией в амбулаторных условиях, не требуют длительного восстановительного периода. Операции на сердце, внутренних органах и кишечнике выполняются в стационаре после тщательного обследования, предварительной подготовки, под наркозом. Показания для хирургического удаления определяются с учетом степени нарушения функций пораженного органа и риска развития осложнений для пациента.
Профилактика и прогноз
Прогноз в отношении жизни и здоровья благоприятный. Меры профилактики не разработаны. Имеющиеся подкожные новообразования рекомендовано наблюдать у дерматолога или дерматоонколога с частотой посещений 1 раз в год. Это необходимо для своевременного выявления возможных осложнений изначально доброкачественной неоплазии. Скопления жира в ЦНС, сердце, почках, печени, кишечнике целесообразно удалять сразу после обнаружения, чтобы не допустить нарушения функций пораженных органов.
2. Врожденные липомы головного и спинного мозга: клиническая и МРТ-диагностика/ Бейн Б.М., Сырчин Э.Ф., Якушев К.Б.// Медицинский альманах – 2013 - №3.
3. Ультразвуковая диагностика липом мягких тканей с использованием методик цветного допплеровского картирования и эластографии/ Е.А. Вецмадян, Г.Е. Труфанов, В.В. Рязанов, О.Т. Мостовая, К.В. Новиков, Н.С. Караиванов// Вестник Российской Военно-медицинской Академии. - 2012 - 2(38).
МРТ, КТ, УЗИ липомы спинного мозга и позвоночника
а) Терминология:
• Интрадуральная (юкстамедуллярная, субпиальная) или терминальная липома
б) Визуализация липомы спинного мозга и позвоночника:
• Липома, интимно связанная со спинным мозгом (интрадуральная) или дистальным его концом/терминальной нитью (терминальная)
• Интенсивность сигнала, плотность и эхогенность соответствует жировой ткани
в) Дифференциальная диагностика:
• Липомиелоцеле/липомиеломенингоцеле
• Фибролипома терминальной нити
• Дермоидная киста
(Слева) Аксиальная схема грудного позвонка: неполное закрытие дорзальной поверхности спинного мозга в области юкстамедуллярной липомы конуса спинного мозга, заключающей в себе дорзальные корешки спинного мозга.
(Справа) На этом аксиальном Т1-ВИ определяется типичная гиперинтенсивная юкстамедуллярная (субпиальная) липома конуса спинного мозга. Обратите внимание на интрадуральную локализацию образования и его интимную связь с дорзальной поверхностью конуса спинного мозга. (Слева) Аксиальный бесконтрастный КТ-срез после интратекального введения контраста: типичное в значительной мере гиподенсное образование-дорзальная юкстамедуллярная (субпиальная) липома. Липома окружает и деформирует вершину конуса спинного мозга. Обратите внимание на умеренное вдавление задней покровной пластинки тела позвонка.
(Справа) Поперечный монохромный УЗ-скан в режиме реального времени: гиперэхогенная интрадуральная юкстамедуллярная липома, расположенная внутри дурального мешка. Липома является продолжением дорзальной поверхности верхушки конуса спинного мозга.
г) Патология:
• Развивается вследствие преждевременного отделения (преждевременного разделения) кожной эктодермы от нейроэктодермы в фазу нейруляции:
о Окружающая мезенхима проникает в выстланный эпендимой центральный канал спинного мозга, препятствуя закрытию нервной трубки и формируя открытую невральную плакоду
о Мезенхимальная ткань дифференцируется в жировую клетчатку
• Над мальформацией формируются нормальные кожные покровы (закрытый дефект нервной трубки)
д) Клинические особенности:
• Симптоматика определяется уровнем образования и наличием компрессии спинного мозга
• Небольшие липомы в младенческом возрасте могут характеризоваться очень быстрым ростом
е) Диагностическая памятка:
• Глубоко гиподенсное образование при КТ-миелографии и гиперинтенсивность сигнала на Т1-ВИ - характерные признаки липомы
• Для подтверждения жировой природы образования используются МР-режимы химического насыщения жировой ткани или инверсия-восстановление
Лучевая диагностика фибролипомы терминальной нити
а) Терминология:
1. Синонимы:
• Фибролипома терминальной нити, жировая перестройка терминальной нити, «жир в нити»
2. Определения:
• Бессимптомное присутствие жировой ткани в толще нормальной во всех остальных отношениях терминальной нити
• Конус спинного мозга располагается на нормальном уровне, признаки фиксированного спинного мозга отсутствуют
б) Визуализация фибролипомы терминальной нити:
2. КТ при фибролипоме терминальной нити:
• Бесконтрастная КТ:
о Точечное ослабление сигнала в дорзальном отделе дурального мешка на поясничном уровне
о Отсутствие признаков дизрафии позвоночника
• КТ с КУ:
о Отсутствие КУ
3. МРТ:
• Т1-ВИ:
о Линейный высокоинтенсивный сигнал, ориентированный на сагиттальных изображениях в кранио-каудальном направлении:
- Может располагаться на любом участке между конусом спинного мозга и крестцом
о Располагается в дорзальной половине дурального мешка там, где должна располагаться терминальная нить спинного мозга
о Потеря сигнала при использовании режима подавления сигнала жировой ткани
• Т2-ВИ:
о Сигнал жировой ткани
• Т1 -ВИ с КУ:
о Отсутствие усиления сигнала
4. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о На Т1-ВИ визуализируется типичная жировая ткань, морфология конуса спинного мозга не изменена, расположение его нормальное
• Протокол исследования:
о Т1-ВИ с подавлением сигнала жировой ткани для выявления гиперинтенсивности сигнала
(Слева) Схема сагиттального среза пояснично-крестцового отдела позвоночника: жировая инфильтрация терминальной нити спинного мозга. Конус спинного мозга располагается на нормальном уровне - L1 -L2.
(Справа) МРТ, Т1-ВИ, сагиттальная проекция: жировая инфильтрация терминальной нити. Конус спинного мозга Ев располагается, как обычно, на уровне L1-L2. В этом случае фибролипома терминальной нити признана случайной находкой, поскольку она не может быть причиной нарушения походки у данного пациента. (Слева) На схеме аксиального среза поясничного отдела позвоночника показан характерный вид жировой инфильтрации терминальной нити спинного мозга Терминальная нить располагается в дорзальном отделе дурального мешка и никак не влияет расположение корешков конского хвоста.
(Справа) Данное аксиальное Т1-ВИ подтверждает диагноз жировой инфильтрации терминальной нити спинного мозга, Конус спинного мозга располагается нормально на уровне L1/2 (здесь не показано). Жировую инфильтрацию терминальной нити, как правило, лучше всего видно на аксиальных Т1-ВИ.
в) Дифференциальная диагностика фибролипомы терминальной нити:
1. Интраспинальная липома:
• Более крупное липоматозное образование (>5 мм)
• Утолщение терминальной нити (>2 мм)
• Низкое расположение или нечеткие контуры конуса спинного мозга
2. Фиксированный спинной мозг:
• Утолщенная терминальная нить, нечеткое окончание конуса спинного мозга, отсутствие четкой границы между ним и терминальной нитью
3. Липомиелоцеле:
• Дорзальная дизрафия позвоночника
4. Эпидермоидная/дермоидная киста:
• Интрадуральное образование сложного строения, различная степень подавления сигнала жировой ткани
5. Субарахноидальное кровоизлияние:
• Жидкостно-жидкостные уровни в дуральном мешке
6. Опухоль с парамагнитными эффектами:
• Меланома, меланотическая менингиома и шваннома могут характеризоваться высокой интенсивностью сигнала на Т1-ВИ
г) Патология:
1. Общие характеристики фибролипомы терминальной нити:
• Этиология:
о Врожденная
• Сочетанные аномалии:
о Отсутствие кожных проявлений в нижней части спины при бессимптомном течении фибролипомы терминальной нити
• Жировая инфильтрация терминальной нити
2. Макроскопические и хирургические особенности:
• Небольшой очаг жировой инфильтрации в толще нормальной во всех остальных отношениях терминальной нити
3. Микроскопические особенности:
• Типичная жировая ткань
д) Клинические особенности:
1. Клиническая картина:
• Наиболее распространенные симптомы/признаки:
о По определению бессимптомное лечение, случайная находка
2. Демография:
• Возраст:
о Дети и взрослые
• Пол:
о М=Ж
• Эпидемиология:
о Случайная находка в 4-6% случаях по данным вскрытий
3. Течение заболевания и прогноз:
• Вариант нормы
4. Лечение:
• При бессимптомном течении лечение не требуется
д) Диагностическая памятка. Следует учесть:
• При наличии клиники следует подозревать интраспинальную липому, поскольку фибролипома всегда существует бессимптомно
• При больших размерах образования, развитии клиники, утолщении терминальной нити > 2 мм всегда думайте об интраспинальной липоме
е) Список литературы:
1. Harada A et al: Intraspinal lesions associated with sacrococcygeal dimples. J Neurosurg Pediatr. 14(1):81—6, 2014
2. Thompson EM et al: Clinical significance of imaging and histological characteristics of filum terminate in tethered cord syndrome. J Neurosurg Pediatr. 13(3):255—9, 2014
Интрамедуллярные опухоли спинного мозга — спинальные новообразования, возникающие в спинномозговом веществе. Наиболее часто это глиомы, реже — сосудистые опухоли, крайне редко — липомы, тератомы, дермоид, холестеатомы, шванномы и др. Проявляются болевым синдромом, сенсорными нарушениями, парезами, тазовой дисфункцией. Наиболее точно интрамедуллярные опухоли диагностируются по данным МРТ и ангиографии спинного мозга, а также результатам исследования тканей новообразования. Лечение хирургическое: по возможности выполняется радикальное удаление опухоли с последующей комплексной реабилитационной терапией.
МКБ-10
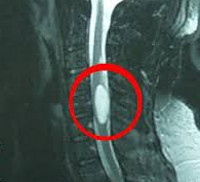
Общие сведения
Попытки удаления интрамедуллярных опухолей предпринимались с 1911 г. Однако они не имели успеха и еще в 70-х гг. прошлого века нейрохирурги при обнаружении в ходе операции внутримозгового характера опухоли предпочитали оставлять ее неудаленной, а лишь рассекать дуральную оболочку для декомпрессии спинномозгового канала. Применение в нейрохирургической практике микрохирургической техники, ультразвукового аспиратора, операционного лазера, точного планирования операции при помощи МРТ значительно увеличило возможности удаления интрамедуллярных опухолей и дало надежду многим пациентам. Дальнейшее усовершенствование операционных методик и реабилитационного послеоперационного лечения является сегодня насущной проблемой для специалистов в области нейрохирургии и неврологии.

Классификация интрамедуллярных опухолей
В зависимости от типа среди интрамедуллярных спинальных новообразований выделяют глиомы (астроцитомы, эпендимомы, олигодендроглиомы, олигоастроцитомы), сосудистые опухоли (гемангиобластомы, каверномы), липомы, невриномы, дермоидные опухоли, тератомы, холестеатомы, лимфомы, шванномы. По распространенности сосудистые опухоли занимают второе место после глиом, их доля среди всех внутримозговых спинальных опухолей составляет около 15%. Остальные виды новообразований встречаются значительно реже. По локализации классифицируют медуллоцервикальные, шейные, шейно-грудные, грудные, поясничные новообразования и опухоли эпиконуса и конуса. Интрамедуллярные опухоли спинного мозга могут быть метастатическими, что имеет место при раке молочной железы, раке легкого, почечно-клеточном раке, меланоме и пр.
С нейрохирургической точки зрения важное значение имеет классификация опухолей по типу их роста на диффузные и фокальные. Диффузно (инфильтративно) растущие новообразования не дают четкого разграничения со спинномозговыми тканями, их распространенность варьирует от поражения одного сегмента до нарушения структуры всего спинного мозга. Диффузный рост типичен для астроцитом, глиобластом, олигодендроглиом, некоторых эпендимом. Фокально растущие опухоли могут охватывать от 1 до 7 спинальных сегментов, но они четко разграничены с тканями спинного мозга, что благоприятствует их радикальному удалению. Фокальным ростом отличаются эпендимомы, гемангиобластомы, кавернозные ангиомы, липомы, тератомы, невриномы.
В хирургической практике применяется также классификация итрамедуллярных опухолей на экзо- и эндофитные. Экзофитные новообразования распространяются за пределы пиальной оболочки и продолжают расти на поверхности спинного мозга. К таким опухолям относятся гемангиобластомы, липомы, дермоиды, тератомы. Эндофитные образования растут внутри спинного мозга, не выходя за его пиальную оболочку. Эндофитными являются эпендимомы, астроцитомы, метастатические опухоли.
Симптомы интрамедуллярных опухолей
Внутримозговые спинальные опухоли зачастую характеризуются относительно медленным развитием клинической картины с существованием длительного периода слабо выраженных проявлений. По некоторым данным, время от появления первых симптомов до обращения пациента к нейрохирургам варьирует от 3 мес. до 11 лет, но в среднем составляет 4,5 года. Типичным симптомом дебюта опухоли выступает боль вдоль позвоночника в области расположения новообразования. Она носит протопатический характер — длительная ноющая и тупая боль, точную локализацию которой пациенты затрудняются указать. Отличительной особенностью боли является ее появление в горизонтальном положении и ночью, в то время как боли связанные, например, с остеохондрозом позвоночника, напротив, в положении лежа уменьшаются и проходят. Подобный болевой синдром отмечается примерно в 70% случаев.
У 10% пациентов боль имеет радикулярный характер — острые пекущие или жгучие «прострелы», идущие в нисходящем направлении по ходу иннервации 1-2 спинальных корешков. Редко интрамедуллярные опухоли манифестируют возникновением дизестезий — сенсорных расстройств в виде холода/жара в 1 или нескольких конечностях. Обычно клиника внутримозговых спинальных новообразований включает локализующиеся соответственно уровню поражения нарушения поверхностных видов чувствительности (чувство боли и температуры) при сохранности глубоких (тактильные ощущения и позиционная чувствительность). В ряде случаев первичным симптомом выступает слабость в ногах, которая сопровождается повышением мышечного тонуса и атрофией мышц. При поражении шейных и грудных спинальных сегментов пирамидные проявления (спастика, гиперрефлексия, патологические стопные знаки) могут наблюдаться довольно рано.
Клиника интрамедуллярных опухолей варьирует в соответствии с их местоположением по длиннику спинного мозга. Так, медуллоцервикальные новообразования сопровождаются церебральной симптоматикой: признаками внутричерепной гипертензии, атаксией, зрительными нарушениями. Опухоли шейных сегментов зачастую дебютируют затылочными болями с последующим присоединением пареза и гипестезии в одной руке. Нижний парапарез возникает по прошествии нескольких месяцев или даже лет, а тазовая дисфункция — только на поздних стадиях. Интрамедуллярные опухоли грудной локализации часто манифестируют появлением легкого сколиоза. Затем возникают боли и тоническое напряжение паравертебральных мышц, дискомфорт при движениях. Сенсорные расстройства мало характерны, среди них преобладают парестезии и дисестезии. Тазовые нарушения относятся к поздним проявлениям. Интрамедуллярные опухоли эпиконуса/конуса отличаются ранним возникновением тазовой дисфункции и нарушениями чувствительности аногенитальной зоны.
Диагностика
Эпендимомы и астроцитомы, достигшие крупных размеров, могут давать фиксируемое при фронтальной рентгенографии позвоночника расширение позвоночного канала, однако наличие этого рентген-признака позволяет лишь заподозрить опухоль. Исследование цереброспинальной жидкости дает неврологу возможность исключить воспалительные поражения спинного мозга (миелит) и гематомиелию. В пользу опухолевого процесса свидетельствует наличие белково-клеточной диссоциации и выраженного гиперальмубиноза. Опухолевые клетки в ликворе являются довольно редкой находкой. Объективизация неврологических изменений и динамическое наблюдение за ними выполняется методами электронейромиографии и исследованием вызванных потенциалов.
Ранее диагностика спинальных новообразований осуществлялась при помощи миелографии. В настоящее время на смену ей пришли томографические методы нейровизуализации. Использование КТ позвоночника позволяет дифференцировать интрамедуллярные опухоли спинного мозга с его кистами, гематомиелией и сирингомиелией; диагностировать сдавление спинного мозга. Но наиболее информативным способом диагностики спинальных опухолей на сегодняшний день выступает МРТ позвоночника.
МРТ позволяет предположить тип опухоли, определить ее диффузный или фокальный характер, установить точную локализацию и распространенность. Все эти данные необходимы не только с диагностической точки зрения, но и для адекватного планирования хирургического лечения. Т1-режим более информативен в отношении кистозных и солидных составляющих новообразования, Т2-режим — в отношении кист и визуализации цереброспинальной жидкости. Применение контраста значительно облегчает дифференцировку опухоли от окружающих ее отечных тканей.
Диагностика сосудистых интрамедуллярных новообразований требует проведения спинальной ангиографии. Сегодня методом выбора является КТ сосудов или МРТ-ангиография. С целью предоперационного определения питающих и дренирующих опухоль сосудов предпочтительнее применение последней. Окончательная верификация интрамедуллярной опухоли возможна лишь по результатам гистологического исследования ее тканей, забор которых обычно осуществляется интраоперационно.
Лечение интрамедуллярных опухолей
Эффективность лучевой терапии в отношении интрамедуллярных опухолей находится под вопросом, поскольку влечет за собой радиационное поражение спинного мозга, более чувствительного к излучению, чем церебральные ткани. В связи с этим, несмотря на все сложности проведения операции, хирургический метод является основным. Объем удаления интрамедуллярной опухоли диктуется ее типом, характером роста, местоположением и распространенностью.
Доступом к опухоли является ламинэктомия. При эндофитных опухолях производят миелотомию — вскрытие спинного мозга, при экзофитных новообразованиях удаление начинают с их экзофитной составляющей, постепенно углубляясь в спинной мозг. На первом этапе удаления сосудистых опухолей выполняют коагуляцию питающих их сосудов. После как можно более радикального микрохирургического иссечения тканей опухоли с помощью интраоперационной ультрасонографии осуществляется поиск остатков опухоли и очагов ее дополнительного роста. Операционное вмешательство заканчивается ушиванием дуральной мозговой оболочки, созданием корпородеза и фиксацией позвоночника пластинами и винтами. Удаление гемангиобластом возможно при помощи эмболизации их сосудов.
Фокальные интрамедуллярные опухоли спинного мозга могут быть удалены наиболее радикально, диффузные — лишь частично. Однако многие нейрохирурги отмечают положительный эффект операции и при диффузных новообразованиях. Основная проблема послеоперационного периода — это отек мозговых тканей, в связи с которым после операции отмечается усугубление неврологической симптоматики, а при медуллоцервикальной локализации опухоли возникает риск дислокационного синдрома с вклинением головного мозга в затылочное отверстие и гибелью пациента.
В большинстве случаев постоперационные неврологические изменения регрессируют в период от 1 до 2 недель. При глубоком неврологическом дефиците это время увеличивается. В ряде случаев образовавшийся в результате операции дополнительный неврологический дефицит имеет стойкий характер. Поскольку глубина постоперационных неврологических изменений прямо коррелирует с имеющимся до операции неврологическим дефицитом, многие хирурги рекомендуют раннее проведение хирургического лечения.
Прогноз интрамедуллярных опухолей
Прогноз внутримозговых спинальных новообразований неоднозначен и определяется характеристикой и параметрами роста опухоли. Основное осложнение в отдаленном периоде после радикального хирургического лечения — это продолженный рост и рецидив опухоли. Относительно благоприятный прогноз имеют эпендимомы. Есть данные об отсутствии рецидивов спустя 10 лет от момента операции. Астроцитомы дают меньше возможности для радикального удаления, у половины пациентов они рецидивируют в течение 5 лет после хирургического вмешательства. Неблагоприятный прогноз имеют тератомы, поскольку они склонны к малигнизации и способны давать системные метастазы. Прогноз метастатических интрамедуллярных опухолей зависит от первичного очага, но в целом не внушает особых надежд.
Степень восстановления неврологического дефицита при успешно проведенной операции во многом зависит от тяжести симптоматики до начала хирургического лечения, а также от качества реабилитационной терапии. Известны неоднократные случаи, когда своевременно прооперированные по поводу эпендимомы пациенты возвращались к своей обычной трудовой деятельности.
Синдром фиксированного спинного мозга — это комплекс патологической симптоматики, вызванной натяжением спинного мозга вследствие фиксации его каудального отела. Состояние возникает в результате врожденных пороков развития, либо на протяжении жизни вследствие травм, новообразований. Синдром проявляется нарушениями чувствительности и двигательной функции нижних конечностей, дисфункцией органов таза, кожными симптомами в области поясницы. Для диагностики болезни назначается спинальное МР-сканирование, нейросонография с эхоспондилографией, ЭНМГ. Лечение оперативное: иссечение фиксирующих образований, шунтирование, краниовертебральная костнодуральная декомпрессия.
МКБ-10
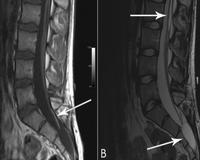
Общие сведения

Причины
СФСМ бывает врожденным и приобретенным. В первом случае он обусловлен аномалиями спинномозгового канала, к которым относят spina bifida, пояснично-крестцовые миеломенингоцеле, терминальные липомы медуллярного конуса, мальформации. У детей и взрослых может развиваться приобретенный синдром фиксации, который провоцируют следующие причины:
- Рубцово-спаечный процесс. Около 2/3 операций на спинном мозге и позвоночнике сопровождаются формированием соединительнотканных перетяжек, нарушающих нормальную структуру спинномозгового канала.
- Посттравматические изменения. СФСМ возникает как осложнение тяжелых механических повреждений спины при ДТП, бытовых или производственных травмах, вследствие которых происходят переломы позвонков, поражаются спинномозговые оболочки.
- Новообразования. Приобретенная аномалия формируется при кистах, других доброкачественных спинальных опухолях, а также является типичным последствием злокачественных образований нервной ткани или костно-хрящевых структур.
Среди факторов риска врожденного синдрома фиксированного спинного мозга выделяют дефицит фолиевой кислоты во время первого триместра беременности, что чревато серьезными дефектами формирования нервной трубки. Другие предрасполагающие факторы синдрома включают воздействие тератогенных факторов на эмбрион, наследственную предрасположенность, отягощенный акушерский анамнез.
Патогенез
В норме при сгибании туловища позвоночный канал удлиняется на 7%, при этом не происходит поражение спинальных тканей за счет его растяжения. Физиологически за функцию амортизации отвечает конечная нить, которая состоит из эластиновых, коллагеновых, ретикулярных волокон. Патофизиологической основой синдрома является тракция каудальной части спинного мозга, ее стойкая фиксация на уровне пояснично-крестцовых позвонков.
В случае СФСМ при растяжении спинного мозга ухудшается кровоток в его дистальных отделах, угнетается электрическая активность клеток. На биохимическом уровне аномалия проявляется снижением интенсивности окислительного фосфорилирования в митохондриях нейронов. Исследования демонстрируют функциональный характер возникших дисциркуляторно-метаболических нарушений, о чем свидетельствует сохранность спинномозговых проводящих путей.
Симптомы
Манифестация синдрома происходит в возрасте от 1 года до 4 лет, когда дети учатся ходить, у них происходит заметный скачок роста. Второй пик выявления заболевания приходится на период активного удлинения тела у детей подросткового периода: в 11-15 лет у девочек, в 13-18 лет — у мальчиков. Диагностика фиксированного спинного мозга осложняется из-за распространенности скрытого или малосимптомного течения.
Основную группу симптомов составляют неврологические нарушения, вызванные поражением дистальных спинномозговых отделов. У детей ощущается слабость в ногах, беспокоят неуверенная походка, неуклюжесть движений. Зачастую присоединяются нарушения температурной, тактильной, болевой чувствительности нижних конечностей. Со временем становится заметной гипотрофия мышц, непропорциональность строения тела.
Вторым по частоте встречаемости является кожный синдром, представленный видимыми изменениями в зоне поясницы (подкожная липома, усиленная пигментация, локальный гипертрихоз). Реже определяются гемангиома, дермальный синус. Постепенно у детей появляются и нарастают ортопедические нарушения: деформация стоп, укорочение конечностей, искривление позвоночника (сколиоз, кифоз). Нередко присоединяется дисфункция тазовых органов.
Осложнения
При отсутствии лечения неврологический дефицит у детей прогрессирует, возникают параличи в нижних конечностях, утрачиваются моторные навыки. Тазовые расстройства усугубляются, что проявляется недержанием кала и мочи, императивными позывами к мочеиспусканию, у девушек возможно чувство инородного тела во влагалище. До 37% пациентов сталкиваются с сильными постоянными или приступообразными болями в ногах и пояснице.
Опасным последствием болезни является гидроцефально-гипертензионный синдром, который обусловлен критическими нарушениями циркуляции цереброспинальной жидкости. У детей СФСМ обычно дополняется аномалией Арнольда-Киари. Патология проявляется мозжечковыми расстройствами (нистагм, атаксия, дизартрия), множественными поражениями черепных нервов (бульбарный, псевдобульбарный синдромы), нарушениями функций мозгового ствола.
После нейрохирургической коррекции в 5-50% случаев возможны рецидивы СФСМ, которые сложнее поддаются лечению. При неполном устранении фиксированного спинномозгового участка частота рецидивов достигает 80%. К ранним послеоперационным осложнениям относятся ликворея, краевой некроз кожного лоскута, смещение костных структур. Они требуют ревизии операционной раны.
Диагностика
Прием детского невролога начинается со сбора жалоб и анамнеза заболевания, детального клинического осмотра, проверки мышечной силы, поверхностной и глубокой чувствительности. При синдроме фиксированного спинного мозга симптомы у детей неспецифичны, поэтому для верификации диагноза применяются следующие диагностические методы:
- МРТ спинного мозга. Исследование демонстрирует низкое расположение и иммобилизацию конуса органа на фоне утолщенной или укороченной терминальной нити. К косвенным признакам относят незаращение задней стенки позвоночного канала, нарушения сегментации позвонков, патологические образования в канале позвоночника.
- Нейросонография. УЗИ головного и спинного мозга проводится у детей первого года жизни как скрининговый метод диагностики структурных аномалий ЦНС. Для дополнительного исследования позвоночника назначается высокоинформативная эхоспондилография.
- ЭНМГ. Электрофизиологическое исследование нервно-мышечной передачи необходимо для дифференциальной диагностики поражений центральной и периферической нервной системы у детей, уточнения объема и глубины поражения.
- Консультации специалистов. Помимо невролога, больного должны осмотреть другие профильные врачи: ортопед, уролог, специалист функциональной диагностики. Для решения вопроса о целесообразности оперативного лечения ребенка показано обследование у детского нейрохирурга.
- Исследование биологического материала. Ткани, иссеченные в ходе нейрохирургической операции, подлежат биохимическим, гистологическим, иммуногистохимическим исследованиям, чтобы уточнить природу патологического процесса, исключить злокачественные новообразования.
Лечение синдрома фиксированного спинного мозга
Основной метод лечения СФСМ — устранение фиксирующих компонентов, позволяющее высвободить спинной мозг, устранить его патологическое натяжение. Для повышения точности нейрохирургических операций используются системы интраоперационного нейрофизиологического мониторинга, в том числе регистрация ССВП, электростимуляционное картирование. Все хирургические методы объединяются в 2 группы:
- Полное устранение фиксации. Радикальный способ коррекции синдрома, который восстанавливает нормальные анатомические взаимоотношения в позвоночном канале. Применяется при врожденных пороках развития, небольших опухолях, посттравматических спайках.
- Неполное устранение фиксации. Такие операции выполняются, если фиксирующие ткани прочно соединены со структурами ЦНС, их разделение чревато неврологическим дефицитом. Это наблюдается при рубцово-спаечных процессах, крупных липомах с вовлечением спинного мозга.
При выраженном гидроцефально-гипертензионном синдроме (отек дисков зрительных нервов, нарушения сознания, индекс Эванса более 0,3) коррекция гидроцефалии производится до устранения фиксации спинного мозга. Проводятся ликворошунтирующие операции, эндоскопическая вентрикулоцистернотомия, вентрикулярный дренаж. При аномалии Арнольда-Киари детям показана костнодуральная краниовертебральная декомпрессия, пластика твердой мозговой оболочки.
Прогноз и профилактика
Вероятность излечения определяется степенью фиксации, причиной развития патологических изменений, наличием сопутствующих врожденных пороков или органических болезней ЦНС у ребенка. При радикальном нейрохирургическом устранении фиксирующих элементов прогноз благоприятный, удается достичь полной ликвидации неврологического дефицита. Менее оптимистичный прогноз для детей с осложненным течением заболевания, рецидивами после хирургического лечения.
Первичные превентивные меры: исключение тератогенных влияний на плод, всесторонняя акушерско-гинекологическая помощь беременным, предупреждение бытового и производственного травматизма. Вторичная профилактика заключается в диспансерном наблюдении пациентов у детского невролога с выполнением контрольных МРТ ежегодно в течение 3-х лет, а затем каждые 2-3 года.
1. Результаты хирургического лечения детей с синдромом фиксированного спинного мозга. Прогноз на основании данных спинальной ЗТл МРТ-трактографии/ К.В. Сысоев, А.Р. Тадевосян, Ю.В. Назинкина, В.А. Хачатрян// Вопросы нейрохирургии. — 2016. — №3.
2. Синдром фиксированного спинного мозга у детей (клиническое наблюдение и обзор литературы)/ К.В. Сысоев, Е.Н. Жарова, Ю.М. Забродская, В.А. Хачатрян// Нейрохирургия. — 2016. — №2.
3. Диагностика и лечение синдрома фиксированного спинного мозга у детей. Клинические рекомендации. — 2015.
4. Синдром фиксированного спинного мозга (клиника, диагностика, хирургическая коррекция, ближайшие и отдаленные результаты) в детском возрасте: автореферат диссертации/ А.А. Зябров. — 2012.
Читайте также:

