Как восстановить мозоль после перелома
Обновлено: 01.05.2024
Костная мозоль — это многослойная структура, возникающая в процессе сращения тканей после перелома. Ее основная причина – нарушение целостности структур. В ходе регенерации вырастает хрящевая провизорная ткань. Она выступает в качестве соединителя в месте травмы.
Что за болячка – костная мозоль
Что такое костная мозоль? Это патолого-анатомический субстрат, который появляется при заживлении. Образуется после переломов или неправильного сращения. Имеет специфический вид, допускается консолидация с элементами фосфора и кальция. Проявляется в виде шишки в области перелома.
Отлично лечится на первичной стадии развития и не вызывает отрицательных последствий. Важно не запускать патологию. В противном случае возникает риск осложнений, связанных с ограничением подвижности.

Типы и причины формирования костной мозоли
Формирование костной мозоли происходит по следующим причинам:
- Старческий возраст.
- Лучевая болезнь.
- Ожирение.
- Беременность.
- Сифилис.
- Остеопороз.
- Амилоидоз.
- Истощение.
- Гипопротеинемия.
- Туберкулез.
- Эндокринные нарушения.
- Авитаминоз.
Среди форм мозолей можно выделить:
- Периостальные или наружные. Растут после перелома кости, возможно быстрое заживление.
- Интермедиальные. Появляются в пространстве между обломками сломанных костей. Зона заполнена сетью сосудов. Высока вероятность устранения мозоли.
- Эндостальные или внутренние. Возникают в клетках костного мозга.
- Параоссальные. Неблагоприятная форма. Мозоль растет из мягких соединительных тканей, заживление происходит медленно. Образует крупный выступ.

Как выявить её наличие
Диагностика патологии происходит после таких исследований как:
- Рентген. Мозоль становится видимой на 4-ю неделю после кальцинирования тканей. Через 3 месяца после травмы приобретает выраженные очертания.
- КТ и МРТ.
Как лечить костную мозоль?
Лечение подбирается в индивидуальном порядке. Для ускоренного восстановления рекомендуют:
- Витаминотерапию.
- Препараты крови.
- Гормоны анаболического ряда.
- Кровезамещающие составы.
- Инфузию плазмы.
В сложных ситуациях проводят хирургическое лечение. В качестве восстановительных процедур – массаж и ЛФК. Необходимо придерживаться здоровой диеты, содержащей:
- Белки (бобы, мясо, творог, сыр).
- Минералы (молочные продукты, йогурты, морепродукты).
- Антиоксиданты и витамины (овощи, смузи, зелень, морсы).
- Жиры (орехи, семечки, нерафинированное масло).
- Углеводы (цельнозерновые продукты, каши).
Профилактика костных образований включает:
-
под контролем врача.
- Антибактериальную профилактику.
- Коррекцию костных, суставных патологий.

И.Н. Ярухин , 11 января, 2022
Любые медикаментозные препараты – это дополнительная, зачастую очень существенная нагрузка на организм. При болезнях суставов злоупотребление таблетками может нанести серьезный ущерб желудку печени, почкам, другим внутренним системам и органам. Избежать этого помогает такой метод как акупунктура, или иглоукалывание. О том, что это за метод, а также в чем состоит его эффективность – читайте в нашей […]

Б.В. Вечкутов , 25 мая, 2022
Авторской разработкой доктора Вечкутова Бориса является проведение мануальной терапии сразу после медицинского массажа, где мануальная терапия производится только на «разогретое» подготовленное тело. Комплексное использование массажа и мануальных техник обеспечивают результат здесь и сейчас за счёт проработки организма на всех уровнях, а сочетание техник позволяет проводить процедуры абсолютно безболезненно и максимально эффективно. Кратчайший путь к выздоровлению […]
Врач-остеопат Добриков А.Л. , 9 октября, 2020
Остеопатия – одно из популярных направлений в современной медицине. По принципам остеопатии фактором, провоцирующим заболевание, выступает не один орган, а искажение структурно-анатомических связей различных частей тела и органов, что вызывает болевой синдром, воспалительный процесс и прочие остеопатические дисфункции. В этой статье мы обсудим, какие болезни лечит остеопат и какие методы воздействия на системы организма он […]
Костные мозоли появляются после перенесенного перелома в ходе восстановления костной ткани. Такие мозоли не являются патологией, они представляют собой небольшие участки уплотнения. Костные мозоли не следует путать с обычными мозолями.
Виды костных мозолей
Костные мозоли могут быть следующих видов:
Эндостальная. Такая мозоль локализуется на внешней стороне костей. Она не снабжается кровеносными сосудами, поэтому часто утолщается и выступает над поверхностью кости.
Интермедиальная. Такая мозоль сосредоточена в области полученной травмы, между внешней и внутренней стороной кости. Рентгенологическое исследование не всегда позволяет обнаружить такую мозоль.
Периостальная. Такая мозоль растёт в месте сращения кости. Чаще всего она формируется у пациентов, которые долгое время были полностью иммобилизированы.
Околоостальная мозоль может появиться не только после полученного перелома кости, но и даже после сильного ушиба мягких тканей. Нарост часто достигает значительных размеров, поэтому от него сложно избавиться. В области формирования мозоли мышцы отёкают, человек жалуется на боль во время попытки совершить движение.
Параоссальная мозоль появляется на трубчатых костях. Лечение такого нароста длительное. Если эта мозоль локализуется на губчатых костях, то её размеры небольшие.
Патогенез
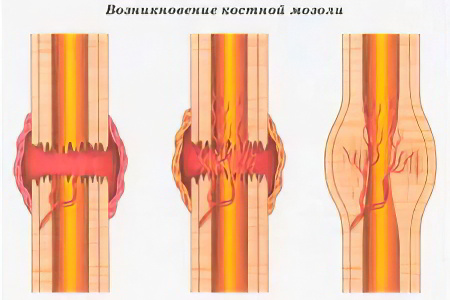
Мозоль не формируется за один день.
Процесс её образования проходит в несколько этапов:
В первую неделю после полученного перелома у человека появляется провизорная мозоль.
Затем запускается процесс формирования остеоидной ткани. За непродолжительный временной отрезок мозоль окостеневает.
Следующим этапом развития мозоли является формирование хрящевой мозоли.
Со временем хрящи уплотняются, в результате чего у пациента образуется костная мозоль.
Перед тем как у человека начнет формироваться мозоль, травмированные кости должны будут срастись. В целом, образование костной мозоли – это нормальный процесс, который сопутствует регенерации тканей.
За какое время формируется костная мозоль?
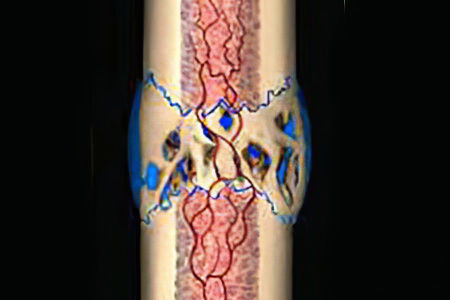
Время формирования мозоли зависит от некоторых причин, среди которых:
Как быстро пациенту была оказана квалифицированная медицинская помощь.
Размеры кости, которая подверглась травме.
Состояние нервной системы больного.
Скорость обменных процессов в организме.
Качество работы желёз внутренней секреции.
Средний срок формирования костной мозоли составляет 4-6 месяцев. Хотя иногда этот период может быть растянут во времени:
Если была повреждена ключица. Когда у человека была сломана ключица, время формирования мозоли составляет около 2 месяцев. После того как ключица полностью срастется, мозоль должна рассосаться, но в ряде случаев этого не происходит.
Если был поврежден палец ноги. После перелома пальцев ног мозоль может появиться на самих пальцах, либо в промежутках между ними. Срок формирования нароста составляет 4-6 недель. Чтобы мозоль не была травмирована, человек должен носить правильную и удобную обувь.
Если был сломан нос. После перелома носа мозоль появляется очень часто. Чем сильнее была повреждена костная ткань, тем больше будет нарост.
После перелома ребер. На сломанных ребрах мозоль формируется в течение 3-4 месяцев. Полностью она рассосется только через год после её образования. На ранних сроках развития мозоли человек может испытывать болезненные ощущения и чувство дискомфорта.
Если была сломана пятка. Сроки формирования мозоли после перелома пятки составляют 2-3 месяца.
После ринопластики. Когда в процессе проведения операции врач удалял костную ткань, то мозоль обязательно сформируется. Время её развития составляет 3-4 месяца. После этого она начнет трансформироваться в костную ткань. Полностью нос сформируется только через 12-24 месяца после вмешательства.
Симптомы костной мозоли
Чтобы понять, что у пациента формируется костная мозоль, необходимо пройти рентгенологическое обследование.
К симптомам, которые указывают на появление костной мозоли, относят:
Боль, которая сосредоточена в области полученной травмы на этапе сращения костей.
Гиперемия кожных покровов, их отечность.
Местное повышение температуры тела.
Организм может запускать защитный механизм и у человека разовьется остеопороз.
В области перелома может наблюдаться нагноение.
Если у пациента возникают такие симптомы, то процесс восстановления костной ткани нарушен. При этом ему должна быть оказана экстренная медицинская помощь.
Лечение костной мозоли

Лечить костную мозоль лучше всего консервативными методами, так как при хирургическом вмешательстве повышается вероятность воспаления.
Основные направления терапии:
Термолечение. Воздействие на повреждённый участок инфракрасными лучами позволяет ускорить регенеративные процессы, разогнать метаболизм, улучшить питание костной ткани.
Магнитотерапия. При обработке костей магнитными полями, они быстрее заживают.
Электрофорез. Токи высокой частоты способствуют укреплению костной ткани. Если мозоль крупная, то нужно использовать специальные крема и мази, которые ускорят процесс выздоровления.
В восстановительный период человек должен отказаться от чрезмерных физических нагрузок. Меню нужно обогатить продуктами, которые содержат витамин Д и кальций. Важно отказаться от вредных привычек, от злоупотребления спиртными напитками и кофе.

Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность - "Лечебное дело" в 1991 году, в 1993 году "Профессиональные болезни", в 1996 году "Терапия".
Наши авторы
На первый взгляд кость выглядит, как неживая, обездвиженная часть нашей опорно-двигательной системы. Но весь наш скелет является таким же живым, как и любая часть организма. Тело сохраняет минералы в жесткой части кости. Во внутреннем красном костном мозге производятся красные кровяные клетки, а в желтом костном мозге жиры. Важно помнить, что кости постоянно меняются. Старая костная ткань заменяется новой - этот процесс называется костное ремоделирование. Костная ткань состоит из остеокластов, остеобластов и хондробластов. Последние отвечают за формирование хрящей, а все они в комплексе формируют всю костную ткань.
Хондробласты, остеобласты и остеокласты
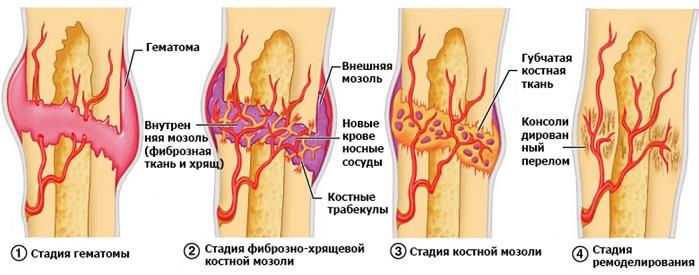
После перелома организм сразу же пытается восстановить костную ткань в первоначальное состояние. Когда кость сломалась, трещина разрывает кровеносные сосуды, находящиеся по всей длине кости. Утечки крови образуют сгусток, называемый гематомой. Это помогает придерживать кость в первоначальном положении и отсекает приток крови к поврежденным краям кости. Без свежей крови эти костные клетки быстро погибают. Крошечные кровеносные сосуды разрастаются в гематоме, чтобы питать процесс заживления. После нескольких дней в местах гематомы развивается жесткая ткань, называемая мозолями. Клетки, называемые фибробластами, начинают вырабатывать волокна коллагена, главного белка в костной и соединительной ткани. Затем хондробласты начинают производить волокнистые хрящи. Эта ткань делает мозоли жестче, устраняя разрыв между частями костей. Данный процесс длится около трех недель.
Костная мозоль после перелома
Далее остеобласты начинают производить костные клетки, превращая мозоли в костные мозоли. Эта костная скорлупа обеспечивает необходимую защиту в течение 3-4 месяцев, прежде чем кость пройдет финальную стадию исцеления.
Должно пройти достаточно большое количество времени, прежде чем кость будет готова взять на себя полную нагрузку. Остеокласты и остеобласты в течение нескольких месяцев будут трудиться над превращением мозоли в полноценную костную ткань. Эти клетки так же уменьшают выпуклость, возвращая кости первоначальный вид. Кровообращение улучшается вместе с притоком таких питательных веществ, как кальций и фосфор, которые укрепляют кости.
Даже самые незначительные переломы требуют медицинской помощи, чтобы процесс заживления прошел максимально быстро. Для скорейшего восстановления может потребоваться физиотерапия и электрофорез.
Много ли внимания мы уделяем таким, на первый взгляд, мелочам, как мозоль и комфорт при ходьбе? Это ведь кажется таким незначительным. Но развитие этого и возникающие последствия говорят нам о важности этого. И лучше прочитать об этом и поучиться на чужом


ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети



ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети


Стопа тоже требует внимания
«Подумаешь! Мозоль или дискомфорт при ходьбе. Приду домой, обую любимые домашние тапочки и все будет хорошо. Но все не так просто, к сожалению». Любые наши неправильные действия (или бездействия) рано или поздно приводят к последствиям.
Стопа человека – аналог амортизатора в автомобиле. Продольный и поперечный своды позволяют противодействовать давлению при ходьбе. С самого детства наша стопа, ее подвижность, сухожильно-мышечный комплекс требуют тренировок. Вовремя уделив этому внимание, мы получим здоровые и крепкие ноги на долгие годы. Но это все в теории, которая зачастую очень далека от практики.
Обычно же врач-ортопед видит у своих пациентов, которые обращаются с мозолью, уже не дающей спокойно ходить, куда большее число проблем. И деформация большого пальца, и на ровной (а здоровая стопа всегда вогнута) подошве красная грубая мозоль, с очень болезненной при прикосновении кожей, как на ней, так и вокруг нее. Рентгенография лишь подтвердит очевидный диагноз – плоскостопие с мозолью-натоптышем.
Проблема из глубины времен
С давних времен человек в наших краях ходит много. Сначала босиком да в лаптях, с ходом времени «переобуваясь» в сапоги да валенки. Но из «окна в Европу», прорубленного Петром Первым, пришла парижская мода на туфли, парики, пеструю одежду. Вот только правила гигиены и в Петербурге, и в Париже появились позже. Поэтому о ежедневном хотя бы мытье ног никто и не помышлял. Были, конечно, и исключения из правил. Но даже для таких людей внешний лоск и пафос играл куда большую роль, чем чистота ног.
И сошла на нет традиция русской баньки. Пробежаться босиком с пара по снежку, одеть после этого мягкие сапоги… Все больше это стало какой-то диковинкой, а не еженедельным обыденным ритуалом нашего человека.
Индивидуальная обувь
Все мы читали прекрасную сказку «Золушка», где события вращались вокруг Хрустальной туфельки. Как мы помним, лишь одной Золушке подходила эта диковинная обувь. Крестная Фея сделала ей его по «индивидуальному заказу» с учетом ее ножки. Но это все же сказка, а реальность куда менее волшебна. Поэтому приходится нашим женщинам (бесспорно, они все так же прекрасны, как и Золушка, но…) обувать на свои многострадальные ножки жесткие конструкции с внушительным каблуком, которые совершенно не учитывают особенности их стопы, подъема, пальцев, пятки. В итоге положение и рельеф стопы нарушаются.
Если идти босиком, то нагрузка равномерно распределяется между пяточной областью и основанием пальцев. Также правильно включаются в работу своды стопы, которые тем самым выполняют свою главную амортизирующую функцию. А в нынешней обуви, а в особенности туфлях на каблуке, основная нагрузка ложится на плюсно-фаланговые сочленения (основание пальцев). Природа же не предусматривала такого. И при ходьбе суставы деформируются, испытывают нагрузку, на которую не рассчитаны, «распрямляется» стопа. Появляются мозоли, которые быстро «обзаводятся» слизистой сумкой. Именно она, хоть и скрыта от глаз, и вызывает боли. А в будущем вполне может воспалиться и нагноиться. Вот если бы каждая женщина могла себе позволить обувь из мягкой кожи на невысоком устойчивом каблуке с продуманный внутренним рельефом, то пациентов у ортопедов было бы значительно меньше.
Наши ноги стоят заботы о них
Если вы не знали, что такое деформация стопы, и какие последствия у этого явления, следуйте нашим советам. Ведь вы же не хотите искать советы, как бороться с уже появившимися мозолями?
В первую очередь можно вернуться к истокам и больше ходить босиком. Естественно, если вы придёте босиком на работу, то этого не поймут, но дома вполне можно позволить себе это. Также перед сном обмывайте ноги прохладной водой и протирайте стопы с небольшим массажем. Для этого прекрасно подойдут махровые или холщевые полотенца. Если вы проводите вечер в неподвижной обстановке за компьютером или просмотром телепередач, то обзаведитесь каким-нибудь скалкоподобным массажером и катайте его сводом стопы. Также не забывайте разминать и тренировать мышцы и суставы ног. Для этого уделите несколько минут и просто походите попеременно то на пятке, то на пальчиках. Все эти процедуры абсолютно не сложные, занимают минимум времени и дают максимум пользы.
Если же выполнять эти упражнения уже поздно, и плоская стопа и натоптыш уже вошли в вашу жизнь, то не отчаивайтесь и следуйте следующим рекомендациям. Прежде всего, нужно отказаться от неудобной обуви. Да, это может быть не так красиво, как вы привыкли, но чем-то придется жертвовать. И пусть этой жертвой будут не ваши ноги. Проследите, чтобы обувь имела ортопедические стельки супинаторы, или, в крайнем случае, подкладывайте стельку из поролона. В ней можно вырезать отверстие под мозолью, снизить давление на нее при ходьбе, тем самым облегчив боль и уменьшив раздражение этого участка с последующим усугублением проблемы. Ну и используйте противомозольные пластыри и жидкости для ванночек.
Возможно, это позволит избежать оперативных методов лечения деформированной стопы. Это всегда сложный вариант, которого стоит пытаться избежать. Консервативными же методами пренебрегать не стоит. Но только после консультации специализированного врача. Не относитесь с пренебрежением к воспалительным процессам на стопе. Они весьма опасны. Так же повышенное внимание к этим проблемам стоит уделить пожилым людям, диабетикам и людям с лишним весом. Это своеобразная «группа риска», чаще других сталкивающаяся с осложнениями.
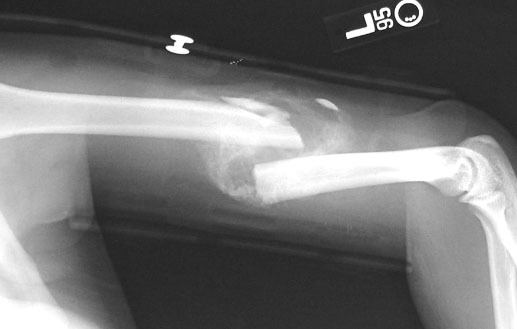
Переломы лучезапястного сустава встречаются довольно часто и от них никто не застрахован. Им больше всего подвержены люди, занимающиеся активными видами спорта, и старики. Важно вовремя распознать травму и обратиться за медицинской помощью.


ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети



ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети


Переломы достаточно распространенная проблема. Чаще всего такой вид травм встречается у спортсменов, например, при неудачных падениях на тренировках. Очень часто люди пожилого возраста, особенно после 60 лет, а также женщины с наступлением климакса, страдают остеопорозом, что дает повышенную хрупкостей костей и очень часто приводит к травмам. Но бывают случаи, когда люди среднего возраста и даже дети попадают в такую неприятную ситуацию.
Перелом лучезапястного сустава: какие виды бывают
Чаще всего применяется консервативное лечение перелома. Что это значит? После тщательного осмотра, а если это потребуется, то выполнения рентгеновского снимка, травматолог оценивает тяжесть перелома. Если имеется смещение костей, то врач по возможности вручную вправляет кость на свое место. После этого пациенту накладывается жесткая гипсовая повязка на предплечье и кисть для фиксации конечности в неподвижном состоянии и правильного ее сращения.
Но бывают ситуации, когда после травмы человек не сразу обращается за медицинской помощью, или консервативное лечение не дает должного результата. Все это приводит к более тяжелым последствиям. Очень часто при таком исходе требуется хирургическое вмешательство – открытый остеосинтез – установка титановых пластин или винтов, они совместимы с тканями и не подвергаются отторжению. Это способствует лучшему сращению костей и значительно уменьшает потребности в гипсовой повязке, а также позволяет в более короткие сроки перейти к реабилитации и разработке сустава.
Скорость сращения перелома, в первую очередь, зависит от состояния здоровья пациента, но немаловажную роль играет опыт и профессиональные навыки самого врача. На протяжении некоторого времени после травмы наличие боли считается нормой. На это время пациенту назначаются анальгезирующие и противовоспалительные препараты, но если боль длится слишком долго или усиливается, то требуется обратиться к врачу.
Особенности реабилитация после перелома. Методы реабилитации
Период фиксации конечности в неподвижном состоянии длится примерно полтора месяца. После этого гипс меняют на съёмный лучезапястный бандаж жёсткой фиксации. Это делается для того, чтобы человек постепенно начинал разрабатывать подвижность кисти и увеличивать на неё нагрузку.
Выделяют следующие основные методы реабилитации:
- основным методом реабилитации служит лечебная физкультура. Она помогает разработать сустав и вернуть конечности былую подвижность;
- расслабляющий массаж благотворно влияет на восстановление мышц и возобновление их работоспособности после длительного покоя, препятствуя их атрофии, а также нормализует кровоснабжение больной кисти;
- мануальная терапия. Направлена на восстановление подвижность сустава и возвращение мышц в тонус посредством специальных техник;
- электрофорез служит для лучшего и более быстрого восстановления кости и препятствует образованию спаек и рубцов на мягких тканях;
- электростимуляция направлена на скорое восстановление и срастание кости.
План реабилитации составляется врачом реабилитологом индивидуально для каждого пациента в зависимости от тяжести травмы и особенностей самого человека.
Особенно важно в период реабилитации не перенапрягать руку, но и не создавать абсолютный покой. Первое время делать совсем незначительные нагрузки и постепенно их увеличивать.
Хорошее влияние на восстановление лучезапястного сустава оказывают тренировки мелкой моторики. Такие занятия можно уже начинать через несколько дней после снятия гипса. Они не будут перенапрягать сустав, но и будут оказывать благотворное воздействие на его работу.
В качестве таких занятий вполне подойдет:
- перекладывание крупы или фасоли из одной емкости в другую пинцетным захватом;
- нанизывание крупных бусин на нить;
- собирание пазлов;
- собирание детской мозаики;
- рисование.
Также стоит отметить, что для лучшего срастания костной ткани требуется полноценное питание и прием витаминов и минералов, особенно важными из них являются кальций и витамин D.
Важность реабилитации и негативные последствия ее отсутствия
Весь вышеперечисленный комплекс служит для нормализации работы сустава: восстановления его подвижности и возвращение человека к нормальной жизни, а также для нормализации мышечного тонуса и кровообращения. Посредством постепенных физических нагрузок уходит и болевой синдром.
Отказ от профессиональной реабилитации и слишком быстрое возвращение к прежней жизни грозит серьезными осложнениями. В будущем это чревато постоянными болями, отеками конечности, развитием артрита. В тяжелых случаях происходит неправильное сращение кости и образование отростков хряща в несвойственных ему местах, которые в свою очередь будут нарушать подвижность сустава. Также к серьезным осложнениям можно отнести разрыв нервов и воспаление сухожилий. Это приводит к полной (разрыв нерва) или частичной (сухожилия) потере чувствительности руки. Встречаются повреждения артерий и вен – это приводит к гематомам.
Сколько времени потребуется на восстановление?
С момента снятия гипса и до полного восстановления лучезапястного сустава проходит немало времени. В течение нескольких недель или даже месяцев человека могут беспокоить болезненные ощущения на месте перелома, также доставлять дискомфорт будут некоторые виды физических нагрузок. При непрерывных ежедневных реабилитационных занятиях может потребоваться до 5-6 месяцев.
Таким образом, очень важно беречь себя, если случилась такая беда, как перелом лучезапястного сустава. Нужно своевременно обратиться за помощью и не пренебрегать реабилитационной терапией до полного заживления.
Читайте также:

