Как удалить бородавку с анального отверстия
Обновлено: 25.04.2024
Анальные остроконечные кондиломы поражают область вокруг и внутри заднего прохода, а также кожу половых органов. Вначале у пациентов появляются маленькие пятна или наросты величиной с булавочную головку. Они могут увеличиться до размера горошины, не вызывают клинических симптомов: боли или дискомфорта. Поэтому пациенты могут не знать, что у них есть кондилома на анальном отверстии. Некоторые больные кондиломой анального канала обращаются в Юсуповскую больницу с жалобами на наличие зуда, кровоточивости, выделения слизи, ощущения инородного тела в области анального канала.
Врачи отделения проктологии с помощью современных методов диагностики устанавливают причину появления анальной кондиломы у данного пациента. Считается, что анальная остроконечная кондилома (фото в интернете) появляется при инфицировании вирусом папилломы человека. Образования характеризуются быстрым ростом, и, если их не удалять, могут увеличиваться до больших размеров, занимать большую площадь. Врачи Юсуповской больницы индивидуально подходят к выбору метода лечения каждого пациента, у которого выявлена анальная остроконечная кондилома, назначают современные лекарственные препараты иммуномодулирующего действия и, при наличии показаний, проводят деструктивные вмешательства.

Характеристика возбудителя анальной остроконечной кондиломы
Учёные считают, что анальная кондилома начинает расти после инфицирования человека вирусом папилломы человека. После попадания возбудителя инфекции в организм человека никаких клинических проявлений не наблюдается. Через 9-15 месяцев после заражения в большинстве случаев происходит самопроизвольное излечение и «вымирание» вируса. Наличие признаков инфекционного процесса и проявлений и исход заболевания зависят от типа вируса. Хроническая инфекция, вызванная типами вируса низкого онкогенного риска, приводит к образованию анальных остроконечных кондилом у мужчин и женщин.
Анальные кондиломы вызывают вирусы папилломатоза человека шестого и одиннадцатого типов. Кондиломы в анальном отверстии наносят существенный вред здоровью человека, снижают качество жизни. Проктологи Юсуповской больницы при выявлении у больного кондиломы анального канала проводят длительное лечение современными лекарственными препаратами. Невзирая на качественную терапию, кондиломы в анальном отверстии весьма часто рецидивируют.
Источником возбудителя инфекции является больной человек или носитель. Заболевание передаётся в основном половым путём, во время анального секса. Барьерные методы контрацепции при этой инфекции недостаточно эффективны. Возбудитель может попадать в организм человека и при непосредственном соприкосновении (кожном контакте).
Считается, что кондиломы в анальном отверстии возникают на фоне снижения реактивности гуморального иммунитета. В большинстве случаев клинические проявления развиваются при наличии предрасполагающих факторов;
- Молодого возраста (около 20 лет);
- Высокой половой активности;
- Частой смены партнёров;
- Незащищённых половых контактов;
- Анального секса;
- Наличия сексуальных партнёров, которые вступали в сексуальные контакты с больными анальными кондиломами.
У ВИЧ-инфицированных пациентов часто наблюдаются гигантские анальные остроконечные кондиломы.
Симптомы анальной остроконечной кондиломы
Кондиломы анального канала бывают единичными или множественными. Они представляют собой наросты вокруг заднепроходного отверстия. Анальная кондилома не только является эстетическим дефектом. Она часто разрастается, увеличивается в размерах, перекрывает задний проход и создаёт дискомфорт. Больные на приёме у проктолога предъявляют следующие жалобы:
- Ощущение инородного тела в заднем проходе;
- Зуд перианальной области;
- Выделение сукровицы и слизи;
- Кровоточивость.
Нередко к анальной кондиломе присоединяется бактериальная инфекция, которая вызывает боль, отёк и покраснение тканей вокруг заднего прохода. При отсутствии своевременного лечения патологический процесс распространяется, а длительном травмировании кондиломы анального канала часто перерождаются в злокачественную опухоль.
Для диагностики заболевания проктолог проводит опрос и визуальный осмотр перианальной области. Иногда может понадобиться проведение аноскопии или ректороманоскопии. Пациент обязательно сдаёт кровь на наличие вируса папилломы человека и анализ крови RW для исключения других заболеваний, передающихся половым путём.
Лечение кондиломы в анальном отверстии
При наличии анальных остроконечных кондилом врачи Юсуповской больницы проводят комбинированное лечение, которое сочетает консервативную терапию с удалением анальных кондилом хирургическими методами. В большинстве случаев лечение носит симптоматический и общеукрепляющий характер. Терапия, направленная на устранение причины заболевания, заключается в уничтожении вируса папилломы в организме человека. Она затрудняется полиморфностью вируса и характеризуется высокой стоимостью. В Юсуповской больнице врачи проводят лечение анальных кондилом по цене, которая меньше, чем в других столичных клиниках.
Проктологи Юсуповской больницы применяют следующие методы лечения анальных кондилом:
- Физические (криодеструкцию, удаление полипов лазером, диатермокоагуляцию, электрохирургическое иссечение, радиоволновую хирургию);
- Химические (деструкцию трихлоруксусной кислотой, ферезолом, солкодермом);
- Иммунологические (альфа-, бета- и гамма-интерферонами);
- Комбинированные (сочетанное применение различных физических, химических и медикаментозных методов).
Врачи отделения проктологии предупреждают пациентов о том, что частота рецидивов при деструктивных методах высока вследствие того, что вирус папилломы человека сохраняется в клинически непоражённой ткани, которая окружает кондилому. По этой причине пациентам назначают интерферон или его индукторы (Виферон, гепон, кипферон, циклоферон ридостин), а также другие активаторы противовирусного иммунитета (иммуномакс) в качестве адъювантной терапии в комбинации с хирургическим иссечением. Кроме этого, проводится обследование и лечение при наличии кондилом в анальном отверстии обоим половым партнёрам. В период проводимой терапии пациентам рекомендуют воздержаться от половых контактов. Барьерная контрацепция должна применяться в течение шести месяцев после окончания лечения. Наибольшей эффективностью обладают комбинированные методы терапии анальной остроконечной кондиломы, которые основаны на сочетании деструкции видимых поражений с назначением активаторов противовирусного иммунитета (интерферонов и их индукторов).
Основным отличием деструктивных методов является то, что при их использовании кондиломы разрушаются быстро, часто одномоментно. При использовании других методов они ликвидируются в течение нескольких часов или недель. Как правило, это время сопоставимо со временем заживления очагов после воздействия физических методов. По данным разных авторов, частота рецидивов не зависит от выбора метода лечения. Таким образом, очевидные преимущества физических методов нивелируются. Для применения физических деструктивных методов необходимы специальные помещения, дорогостоящее оборудование, обученный персонал, имеющий сертификаты на данный вид медицинской деятельности. Все это ограничивает применение данных методов в широкой практике, особенно в условиях небольших медицинских центров или в районах, где в поликлинике имеются лишь дерматовенерологический, гинекологический или урологический кабинеты. В связи с этим особый интерес представляют консервативные методы лечения, которые может применить любой практикующий врач.
Чем лечить анальные кондиломы
Для удаления кондилом врачи применяют концентрированные растворы кислот, щелочей, солей, перекись водорода, растворы хингамина и акрихина, препараты на основе молочной и салициловой кислот, азотную и уксусную кислоту, соки чистотела и туи. Особенно эффективен солкодерм. Это водный раствор, активным ингредиентом со которого являются продукты взаимодействия уксусной, молочной и щавелевой и кислот, а также ионов металлов с азотной кислотой. При местном применении солкодерма на поражённых участках происходит прижизненная фиксация (сохраняется структура новообразования). В последующем патологически изменённые ткани мумифицируются. Заживление происходит под струпом. Это исключает образование открытой раневой поверхности.
Подофиллотоксин относится к цитотоксическим препаратам. Лекарственное средство выпускается в виде 0,25, 0,3 и 0,5% растворов, а также в виде 0,15, 0,3 и 0,5% крема. Оно больше подходит для терапии бородавок половых органов, но малоэффективно для лечения анальных кондилом.
Большим терапевтическим эффектом обладают ингибиторы ДНК. 5-Фторурацил является антагонистом пиримидина. Его проктологи назначают для лечения анальных кондилом в виде 5%-ного крема. Несмотря на достаточно высокую эффективность, доступность и невысокую стоимость препарата, применение 5-Фторурацила в широкой практике ограничено из-за высокой частоты развития побочных эффектов. Препарат также противопоказан при беременности и кормлении грудью. Крем необходимой концентрации готовят по рецепту в аптеках по рецепту, который выписывает врач.
Для лечения анальных кондилом местно применяют низкомолекулярное производное имихидазохинолинамина – имихимод, в виде 5%-ного крема 3 раза в неделю либо ежедневно на ночь до полного исчезновения высыпаний. После применения препарата иногда возникает покраснение, отёчность перианальной области, эрозии.
Врачи воздействуют на противовирусный иммунитет с помощью активатора противовирусного иммунитета – иммуномакса. Это растительный препарат, который выпускается в виде лиофилизированного порошка по 200 ЕД во флаконах для инъекций. Проктологи удаляют больным анальные кондиломы одним из деструктивных методов или с помощью солкодерма и одновременно назначают внутримышечные инъекции иммуномакса. У 68% больных по окончании лечения наблюдается отсутствие повторного образования остроконечных анальных кондилом, а после проведения дополнительных сеансов деструкции эффективность комбинированной терапии достигает 98%.
Изопринозин – это иммуномодулятор, который стимулирующий противовирусную защиту организма. Он нормализует дефицит или нарушенную функцию клеточного иммунитета. Помимо иммунотропного, Изопринозин оказывает прямое противовирусное действие. Препарат успешно применяют для лечения анальных кондилом.
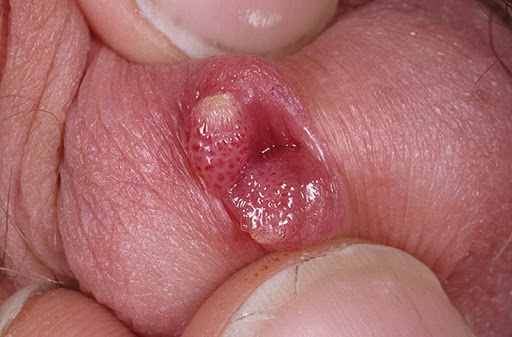
Профилактика остроконечных анальных кондилом
Первичная профилактика заболеваний, которые ассоциированы с папилломавирусной инфекцией, заключается в снижении вероятности или предотвращении заражения. Это достигается путём реализации комплекса профилактических и противоэпидемических мероприятий. Врачи рекомендуют не вступать рано в половые отношения, стараться иметь одного полового партнёра, прибегать к барьерным методам контрацепции, которые снижают риск развития анальных кондилом, но не обеспечивает надёжной защиты против инфицирования вирусом папилломы человека.
Для того чтобы предотвратить заражение, врачи проводят вакцинацию лицам обоего пола в возрасте от 9 до 17 лет (женщинам - до 26 лет), не инфицированным вирусом папилломы человека типов 6, 11, 16, 18. Для достижения наибольшего эффекта полный курс вакцинации проводят до первого сексуального контакта. Прививки также проводятся лицам, инфицированным вирусом папилломы человека одного, двух или трёх генотипов, включенных в состав вакцины. Вакцинация проводится с целью предотвращения инфицирования другими типами вируса папилломы человека и развития заболеваний, связанных с ними (анальных кондилом). Для того чтобы пройти эффективный курс лечения анальных кондилом или профилактическую вакцинацию, записывайтесь на приём к проктологу Юсуповской больницы онлайн или позвонив предварительно специалистам контакт центра.
Бородавки, расположенные в области ануса , иначе называются аногенитальными бородавками, или остроконечными кондиломами.
Они являются самым характерным признаком папилломавирусной инфекции.
Папиллома – это доброкачественное новообразование.
Вырост на кожных покровах имеет форму бугорка.
Окрасом о розового до коричневого оттенка.
Вирус папилломы человека (ВПЧ) в более, чем 80% случаев, передается половым путем.
В редких случаях возможна контактная передача вируса через ободок унитаза, общие банные принадлежности или белье.

Этим объясняются случаи инфицирования девочек и девственниц.
Аногенитальные бородавки чаще всего возникают у мужчин, практикующих гомосексуальные отношения.
Причины появления бородавок в области ануса
Для проникновения вируса папилломы человека, особую роль играет снижение иммунной системы человека.
Больной долгое время может быть носителем этого вируса и о нём не подозревать.
По статистическим данным приблизительно 70-80 % людей являются носителями данного вируса.
Основными причинами снижения защитных функций организма можно назвать:
- Незащищённые половые контакты;
- Период беременности и родов;
- Утомляемость и недосыпание;
- Стрессы, депрессии;
- Простудные и другие инфекционные болезни;
- Не правильный режим и качество питания;
- Употребление спиртных напитков и табачных изделий;
- Нарушение правил личной гигиены.
Стоит отметить! Главными причинами для появления кондилом и полипов является нарушение защитных функций организма.
Разновидности бородавок в области ануса
Классифицировать наросты на заднем проходе можно по внешнему виду и по уровню канцерогенной опасности.
Врачи выделяют следующие виды новообразований:
- Остроконечные;
- Опухолевидные;
- Папуловидные;
- Кератотические.
Для остроконечных характерно наличие тонкого основания.
Внешне могут напоминать гребень.
Опухолевидные похожи на небольшой вздутый опухолевый участок.
В районе ануса такой вид встречается достаточно редко.
На половых органах можно заметить папуловидные образования с темно-розовым окрасом.
Кератотические новообразования имеют вид твердого нароста с сухой поверхностью.
Новообразования способны располагаться хаотично.
Встречаются как единичные случаи, так и множественные наросты.
Могут окружать анальное отверстие.
Бородавки вокруг ануса
начинают появляться приблизительно через два-три месяца после попадания вируса в организм во время секса с инфицированным партнером.
В некоторых случаях, при высокой степени сопротивляемости организма, инкубационный период вируса может оказаться намного длиннее.
Болезнь в течение года и даже нескольких лет может никак себя не проявлять.
Течение папиллома вирусной инфекции нередко бывает скрытым или хроническим, с периодически возникающими рецидивами в период ослабления иммунитета.
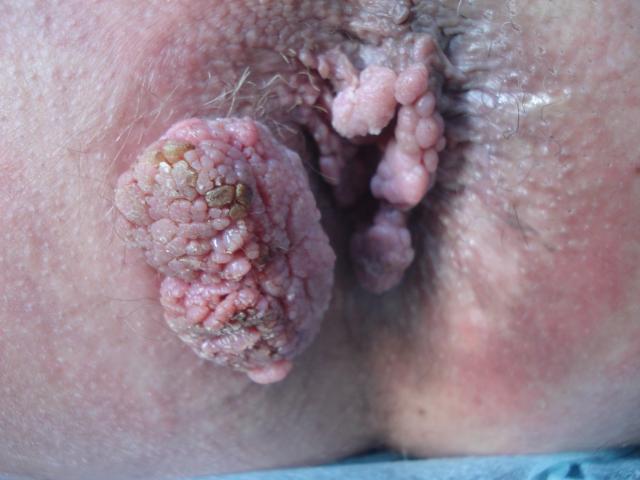
Бородавки на анусе
вначале почти не причиняют больному дискомфорта, они могут лишь немного чесаться.
Кожа вокруг папиллом слегка гиперемирована.
По своему внешнему виду кондиломы напоминают цветную капусту.
Они имеют суженную верхушку, за что и получили свое название.
Постепенно бородавки возле ануса растут и увеличиваются в размерах.
Достигая 1-1,5 см в высоту, их количество также растет, рядом с ними возникают новые бугорки, пузырьки и бородавки, зуд становится сильнее.
Бородавки могут располагаться не только возле ануса, но и на слизистой оболочке гениталий, реже в полости рта, на губах и языке.
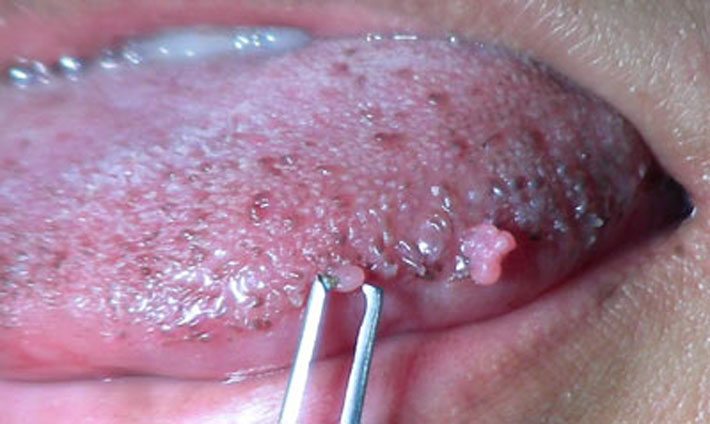
Чем опасны остроконечные кондиломы и какие осложнения они могут вызывать?
Новообразования в области заднего прохода часто приводят людей в замешательство и угнетенное состояние духа.
Первое, что приходит в голову многим: “А не рак ли это?”.
Как правило, речь идет о кондиломах или бородавках в анальной области.
Это доброкачественные образования, которые, тем не менее, требуют наблюдения и лечения.
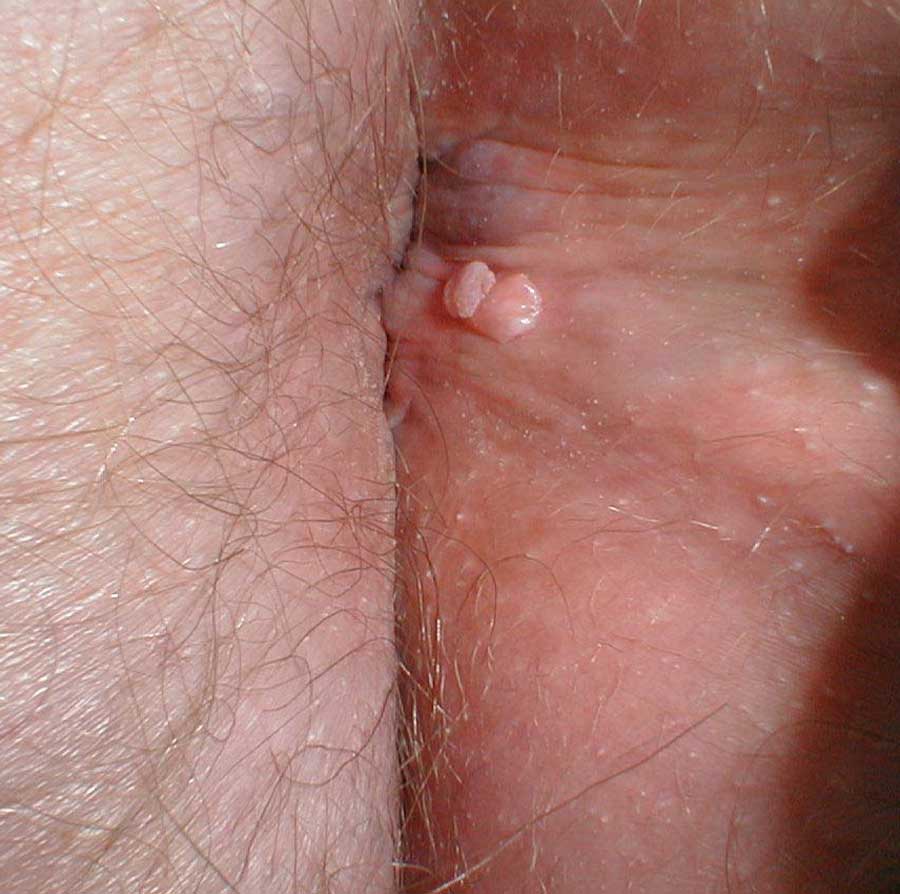
Заниматься этой деликатной проблемой должен врач, имеющий не только достаточные знания, но и опыт в избавлении пациентов от вирусных половых инфекций.

О том как проходит лечение
бородавок возле ануса
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| Радиоволновое удаление кондиломы до 2 мм | 500.00 руб. | |
| Коагуляция кондилом, папиллом до 2 мм | 400.00 руб. |
Бородавки в заднем проходе
Разрастания кожи или слизистой оболочки, известные, как анальные бородавки вокруг заднего прохода, в анальном канале и нижней части прямой кишки.
Виновником их появления становятся вирусы папилломы человека, которые передаются половым путем.
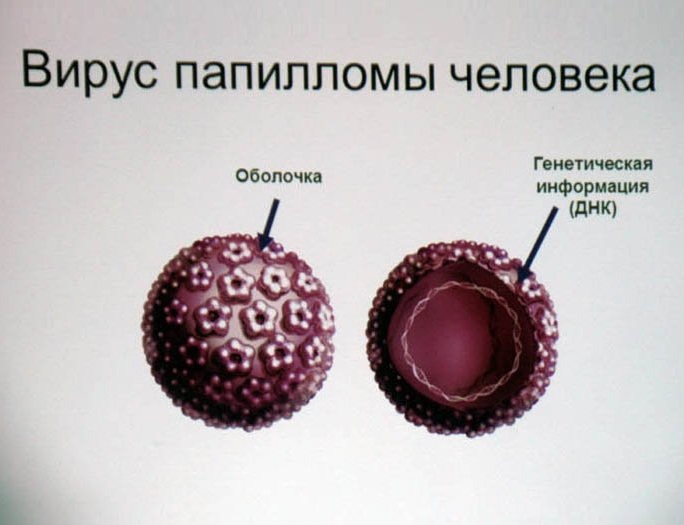
Однако, бытовое инфицирование в случае кондилом также не исключается:
- При пользовании общими гигиеническими принадлежностями,
- несоблюдении личной гигиены
- в саунах или бассейнах

- вирусы также можно получить, при условии наличия кожных дефектов в перианальной области.
Скрытый период существования вируса в организме может длиться до нескольких месяцев.
Чаще всего клинические проявления возникают у тех, чей иммунный ответ снижен.
На ранних стадиях своего существования бородавки могут быть совсем незаметными из-за своих малых размеров или расположения за анальным сфинктером.
Нередким симптомом особенно в периоды размножения вируса становится зуд в области разрастания кожи или слизистой.
Вирус внедряется в верхние кожные или эпителиальные слои, вызывая их превращение в наросты.
Бородавчатые разрастания могут быть одиночными или их может быть множество.
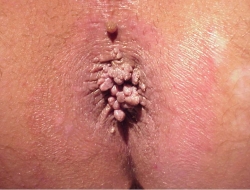
Размеры, как правило колеблются в пределах от 2 мм до нескольких сантиметров.
Поимо конической формы бородавки могут иметь вид пятен.
Нередко кондиломы дополняются трещинами заднего прохода
Нередко кондиломы дополняются трещинами заднего прохода, при которых боль и жжение сопровождают дефекацию, а вне ее сохраняется дискомфорт в области ануса или прямой кишки.
Также могут быть небольшие кровянистые выделения.
Диагностика бородавок заднего прохода
Безотлагательный визит к дерматовенерологу необходим в тех случаях, когда бородавки:
- повреждены,
- кровоточат или
- изменили свой цвет,
- форму,
- размеры,
- симметрию,
- тканевой рисунок,
- стали чесаться,
- болеть,
то есть когда возникают любые необычные и дискомфортные явления в этой области.
Частое травмирование бородавок заднего прохода может приводить к их инфицированию, злокачественному перерождению с превращением в меланому, раковую опухоль кожи.
Диагностика производится с помощью физикального обследования, визуального осмотра папиллом, а также их инструментального исследования с помощью дерматоскопа.
Дерматоскопия дает возможность детально оценить состояние тканей новообразования, увидеть тканевой рисунок, морфологию тканей, их асимметрию, выявить атипичное перерождение тканей и определить природу опухоли.
При необходимости берется биопсия с последующим патоморфологическим исследованием отобранного образца тканей.
Для выяснения степени онкогенности вируса папилломы у пациента берется анализ крови – он выполняется с помощью ПЦР.
Этим же методом устанавливается и наличие самой папилломавирусной инфекции – качественным методом.
Самое главное при обнаружении бородавок в области ануса - обратиться за квалифицированной консультацией к врачу (венерологу или урологу).
Не стоит стесняться проблемы, от которой можно избавиться с помощью опытного специалиста.
Возможности нашего платного КВД позволяют провести точную лабораторную диагностику вируса папилломы человека.
Затем проводится полноценный курс лечения, результатом которого станет излечение от недуга.
Бородавки могут быть замечены во время визуального осмотра.
Также диагноз может подтвердить анализ ПЦР на папилломавирусы.
Бородавки вокруг заднего прохода: лечение
Терапия заболевания сводится к назначению курсов противовирусных препаратов, иммуноглобулинов, направленных на борьбу с вирусом.
В обязательном порядке проводится и иммуностимуляция, так как при полноценном иммунном ответе организм способен в более короткие сроки избавиться от разрастаний.
Непосредственное воздействие на ткани папиллом осуществляется химическими или оперативными методами.
Химический способ предполагает прижигание тканей кислотами, щелочами или специальными лекарственными препаратами (кондилин и др.).
Оперативные методы удаления папиллом включают в себя:
- I. Криодеструкцию. Этот метод заключается в воздействии на папиллому экстремально низкой температурой – жидким азотом. Действующее вещество направляется на кожу с помощью специального аппарата или будучи нанесенным на ватный тампон. Из-за низкотемпературного воздействия измененные ткани коагулируют, происходит спазм кровеносных сосудов, прекращаются обменные процессы и ткани некротизируются. Через 7-10 дней происходит самопроизвольное отделение образовавшегося струпа.
- II. Лазерное лечение. Является одним из самых эффективных методов удаления бородавок заднего прохода. Благодаря бактерицидности лазерных лучей отсутствует риск септического заражения и распространения измененных клеток в соседние здоровые участки. За счет тромбирующего эффекта лазера происходит мгновенное «запаивание» кровеносных сосудов, благодаря чему исключается риск кровотечения. После операции на коже не остается шрамов и рубцов, ткани быстро заживают, риск возникновения осложнений чрезвычайно мал, реабилитационный период короткий. Кроме того, практически отсутствует риск появления рецидивов. Лазерная деструкция папиллом отличается малой травматичностью и безболезненностью. В ходе вмешательства обеспечивается высокая степень контроля воздействия на глубину тканей.
- III. Радиокоагуляция. Так же эффективна и популярна, как лазерное воздействие. Радиоволны обладают бактерицидными и тромбирующими свойствами, поэтому операция проходит без риска инфекционных осложнений и кровотечения. Воздействие атравматично и безболезненно, не требует применения наркоза. На коже не остается рубцов и шрамов, период реабилитации короткий.
- IV. Электрокоагуляция. Обладает чуть большей травматичностью, чем два предыдущих способа.
- V. Хирургическое иссечение. Отличается высокой травматичностью, болезненностью, повышенным риском возникновения осложнений, сопровождается кровотечением, на коже остаются шрамы и рубцы, могут возникать рецидивы. Однако этот метод используют для иссечения бородавок крупного размера, а также при их злокачественном перерождении – при этом удаленные ткани отправляют на гистологическое исследование с целью установления точной природы и характера новообразования.
На сегодняшний день возможности медицины таковы, что хирургическое лечение кондилом – это не обязательный путь к выздоровлению.
Специалисты нашего платного КВД имеют богатый положительный клинический опыт консервативного лечения анальных бородавок.
При возникновении бородавок в области заднего прохода обращайтесь к автору этой статьи – венерологу, урологу в Москве с 15 летним опытом работы.
Анальные бородавки – это лишь одна из разновидностей проявления очень распространенного в наши дни ВПЧ (вируса папилломы человека). В данном случае заболевание проявляет себя в виде сухих наростов или остроконечных кондилом, сосредоточенных вокруг заднего прохода и на примыкающем к нему участке прямой кишки.
Зачастую такие новообразования сливаются между собой, образуя конгломераты, в исключительных случаях полностью перекрывающие анальное отверстие и затрудняющие процесс дефекации. Как правило, подобное происходит, если, помимо ВПЧ, зараженный страдает сахарным диабетом или вирусом иммунодефицита.
Какие бывают анальные бородавки?

Остроконечные кондиломы — один из видов анальных бородавок.
В зависимости от своего внешнего вида, проявления ВПЧ в виде анальных бородавок можно разделить на несколько больших групп. Их классификация будет выглядеть следующим образом:
- Остроконечные кондиломы. Данные образования имеют вид вытянутых «сосочков». При сосредоточении нескольких бородавок в одном месте, внешне напоминают петушиный гребень.
- Папулы. Такие образования характеризуются небольшими размерами и отсутствием «пальцеобразных» (иначе говоря, вытянутых) элементов. В небольшом количестве, зачастую, почти незаметны над кожей.
- Обыкновенные бородавки. Как правило, эти новообразования имеют вид плоских пятен и отличаются большим разнообразием форм, цветов и размеров.
- Кондиломы Бушке-Ловенштейна. Данные образования на практике встречаются достаточно редко. От обычных кондилом они отличаются необычайно крупными, почти гигантскими размерами.
- Болезнь Боуэна. При этом диагнозе новообразования поражают всю площадь слизистой оболочки в области заднего прохода. Второе название данного заболевания – интраэпителиальная неоплазия.
Где можно подхватить ВПЧ?
ВПЧ в редких случаях передается от матери к ребенку.
Самым распространенным способом заражения ВПЧ вообще и анальными бородавками в частности считается половой акт.
Особенно велика вероятность подхватить вирус, занимаясь незащищенным анальным сексом (возможно, именно поэтому больные с данным диагнозом столь часто встречаются в среде гомосексуалистов).
Как правило, заражение происходит в результате микротравм папиллом и следующего за этим слабого кровотечения, что практически неизбежно в процессе интимной близости с носителем заболевания.
Попав в организм, вирус первое время находится в «спящем» состоянии и не характеризуется никакими внешними проявлениями. Именно поэтому диагностировать ВПЧ на ранней стадии заболевания, зачастую, невозможно. Стоит, однако, учитывать, что если в моногамных отношениях один из партнеров страдает от анальных бородавок, другой, вероятнее всего, является обладателем аналогичного диагноза.
В некоторых случаях ВПЧ способен передаться и от матери к ребенку (обычно такое происходит, непосредственно, во время прохождения младенцем родовых путей). При такой модели заражения вирус ведет себя непредсказуемо, не обязательно проявляясь в виде анальных бородавок. В частности, среди младенцев, чьи матери были инфецированы, весьма распространены случаи заболевания папилломатозом гортани.
Можно ли избежать передачи ВПЧ «по наследству»? В некоторых случаях, с целью не допустить заражения ребенка, врачи принимают решение о родоразрешении путем кесарева сечения. Впрочем, обычно такая практика применяется по отношению к тем лишь беременным, чье заболевание анальными бородавками заметно прогрессировало за время вынашивания плода.
К сожалению, вышеописанная крайняя мера не является панацеей, защищающей ребенка от риска заразиться анальными бородавками или прочими типами ВПЧ.
По статистике, большинство случаев инфицирования грудничков происходит в результате того, что уход за ними осуществлялся переносчиком заболевания. В то же время, самой распространенной причиной возникновения ВПЧ у деток постарше являются, как это ни страшно, сексуальные домогательства со стороны взрослых.
Симптомы анальных бородавок

Жжение в области заднего прохода — симптом появления анальных бородавок.
Хотя у многих инфицированных ВПЧ протекает бессимптомно, медикам давно известен полный список «классических» проявлений данного заболевания. Помимо анальных бородавок носители вируса папилломы часто озвучивают следующие жалобы:
- зуд и жжение в области заднего прохода;
- гиперемия;
- трещины и нагноения в районе анального отверстия;
- выделения из заднего прохода;
- нехарактерная боль, появляющаяся в процессе занятий анальным сексом.
При наличии сопутствующих заболеваний (например, ВИЧ) симптомы ВПЧ могут многократно усиливаться.
Также могут начать проявляться и некоторые побочные признаки вируса. Так, например, бородавочные наросты, будучи инфицированными, начинают издавать неприятный запах и провоцировать образование в области заднего прохода свищей, запуская процесс интоксикации всего организма.
Это, в свою очередь, приводит к выделениям из анального отверстия сукровицы пополам с гноем и появлению резких, почти нестерпимых болевых ощущений при дефекации.
Как диагностируют анальные бородавки?

При обнаружении симптомов ВПЧ нужно обращаться к проктологу.
Подтвердить или опровергнуть диагноз «анальные бородавки» может специализирующийся на данной проблеме врач.
Поэтому при обнаружении у себя симптомов того или иного типа ВПЧ, любой заботящийся о своем здоровье сознательный гражданин обязан записаться на прием к проктологу и дерматовенерологу.
В том случае, если бородавки локализуются не только в области анального отверстия, но и на наружных половых органах, не лишним будет также посетить гинеколога (для женщин) или уролога (для мужчин).
При подозрении ВПЧ у маленького ребенка его, в любом случае, сначала записывают к педиатру. Как производится сама процедура диагностики? Сегодня обследование пациента на наличие анальных бородавок происходит в несколько этапов:
- Детальное визуальное обследование заднего прохода при помощи аноскопа.
- Забор крови на анализ для определения конкретного типа поразившего пациента вируса.
- Гистологическое исследование, призванное исключить (или подтвердить) вероятность онкологии.
- Обзорный мазок, выявляющий часто сопутствующие ВПЧ венерические заболевания.
Отдельно проводится исследование, направленное на выявление четких границ распространения кожных высыпаний. Для этого задний проход обрабатывают слабым раствором уксусной кислоты. Пораженная бородавками кожа при этом значительно светлеет, что делает удобным последующую биопсию (которую, в любом случае, полагается сделать перед удалением мешающих папиллом).
Как лечат анальные бородавки?
Лазерная терапия — метод удаления бородавок.
Комплексное лечение анальных бородавок включает в себя два основных аспекта: борьбу с вирусом, ставшим первопричиной заболевания и избавление от мешающих нормальной жизнедеятельности наростов на коже.
На сегодняшний день существует огромное количество способов для безопасного удаления папиллом. Вот лишь некоторые из них:
- Лазерная терапия. Суть метода заключается в точечном тепловом воздействии на пораженные участки кожи, что влечет за собой «выпаривание» бородавок.
- Электрокоагуляция. В данном случае разрушение клеток бородавки и образование на ее месте струпа происходит за счет воздействия электрическим током. Данная процедура достаточно болезненна и, поэтому, проводится исключительно под местной анестезией.
- Иссечение радиоволновым ножом. В процессе такой операции папиллома срезается при помощи специального оборудования, а оставшаяся на ее месте ранка моментально безболезненно прижигается.
- Криодеструкция. По данной технологии пораженные участки кожи заливаются жидким азотом, что влечет за собой отмирание бородавок.
- Лечение химическими препаратами. Суть операции заключается в выжигании (вплоть до некроза) участков пораженной бородавками кожи при помощи средств на основе трехуксусной кислоты.
Для того чтобы лечение анальных бородавок прошло максимально успешно, врачи зачастую просят своих пациентов соблюдать некоторые несложные рекомендации. Так, чтобы не спровоцировать рецидив заболевания, нужно:
- полностью отказаться от курения и алкоголя;
- правильно и сбалансировано питаться;
- вести активный образ жизни;
- регулярно проверяться у соответствующих специалистов (проктолога, дерматовенеролога и гинеколога или уролога).
О профилактике анальных бородавок
Важно понимать, что 100%-ной гарантии избежать заражения ВПЧ (и, в частности, анальными бородавками) не существует. Однако, некоторые меры могут помочь свести такой риск к минимуму. Медики дают по этому поводу следующие рекомендации:
Кондиломы в прямой кишке (фото в интернете) возникают при заражении пациента вирусом папилломы человека. Чаще заболевание развивается у лиц, которые практикуют анальный секс. Длительное время болезнь не проявляется клиническими симптомами. Проктологи Юсуповской больницы устанавливают диагноз на основании визуальных признаков (наличия наростов вокруг заднего прохода), результатов вирусологического, иммунологического и гистологического исследования.
Большая кондилома прямой кишки может вызывать боль и нарушение акта дефекации. Врачи отделения проктологии проводят комплексное лечение кондиломы в прямой кишке: иссечение нароста или деструкцию при воздействии различных видов энергии (электрической, лазерной, радиоволновой), воздействие на причину заболевания противовирусными и иммуномодулирующими фармакологическими препаратами. Невзирая на применение современных эффективнейших лекарственных средств, довольно часто кондиломы в прямой кишке появляются вновь по окончании курса терапии. По этой причине проктологи рекомендуют пациентам пройти вакцинацию против вируса папилломы человека до первого полового контакта.
Причины возникновения кондиломы прямой кишки
Вирус папилломы человека, вызывающий развитие кондиломы в прямой кишке, передаётся от человека к человеку половым путём или при непосредственном контакте кожных покровов и слизистых оболочек. При этом инфекция не имеет традиционных групп риска. Заболеть могут все люди, которые живут половой жизнью. Барьерные методы контрацепции не гарантируют защиты от вируса папилломы человека.
К существенным факторам риска развития кондиломы в прямой кишке относят:
- Раннее начало половой жизни;
- Большое число половых партнеров;
- Наличие других инфекций, которые передаются половым путём.
Учёным известно около 100 типов вируса папилломы человека. 90% кондилом прямой кишки вызывают вирусы шестого и одиннадцатого типов. Заболевание неуклонно прогрессирует, однако проктологи иногда наблюдают спонтанное обратное развитие болезни или длительную стабилизацию патологического процесса. Кондиломы прямой кишки редко обнаруживаются выше зубчатой линии.
Виды, симптомы кондилом прямой кишки
Кондиломы прямой кишки может быть остроконечной, папиллярной, папуловидной формы. Проктологи называют их остроконечными кондиломами. Однако форма образования не всегда соответствует названию, что в значительной степени затрудняет диагностику.
Чаще встречаются простые кондиломы. Изредка проктологи наблюдают образования гигантских размеров – более 18 см. Их врачи называют опухолями Бушке – Левенштейна. Иногда гигантские кондиломы врастают в прямокишечный канал. В этом случае гистологи выявляют в них атипичные клетки. К основным клиническим формам кондиломы прямой кишки относят фиброэпителиальные одиночные или множественные образования с широким основанием или тонкой ножкой в виде папиллом, папул, а также образования в виде пятен, «цветной капусты» или «петушиного гребня», которые локализуются в прямой кишке.
Для диагностики кондилом прямой кишки проктологи применяют аноскопию. При атипичных кондиломах, которые создают трудности диагностики, пигментированы или рецидивируют, берут биопсию и проводят гистологическое исследование биологического материала. Обязательно проводят исследование крови на сифилис и вирус иммунодефицита человека. Определение дезоксирибонуклеиновой кислоты вируса папилломы человека методом полимеразной цепной реакции (ПЦР) позволяет обнаружить не только сам вирус, но и его разновидности. При латентной форме инфекции этот метод малоинформативен.
Клинические проявления папилломавирусной инфекции сопровождаются изменениями локального и системного иммунитета, которые способствуют активизации вируса. Заболевание протекает длительно. Часто к нему присоединяется вторичная инфекция, которая усугубляет основные симптомы кондиломы прямой кишки: зуд, боль, кровотечения. У пациентов нарушается качество жизни, возникает выраженный физический и психологический дискомфорт, беспокойство по поводу развития рака. Следует отметить, что кондиломы редко трансформируются в раковую опухоль прямой кишки.

Лечение кондилом прямой кишки
При выявлении у пациента, страдающего кондиломой прямой кишки, нарушений иммунной системы, врачи Юсуповской больницы проводят иммуномодулирующую терапию. После проведения лечения выздоровление больных при75-80% пациентов с единичными кондиломами прямой кишки небольшого размера выздоравливают. При наличии у пациента иммунодефицитного состояния его консультирует врач-иммунолог. Он решает вопрос коррекции иммунных нарушений (лечения системными иммуномодуляторами).
Хирургическое лечение кондиломы в прямой кишке начинают при наличии подписанного согласия пациента на лечение, отсутствии хронических заболеваний в стадии декомпенсации, тяжелых нарушений функции органов. Пациенту предлагают выполнить оперативное вмешательство в случае при наличии следующих показаний:
- Неэффективности консервативной терапии;
- Невозможности деструкции образований в амбулаторных условиях:
- Подозрения на злокачественную трансформацию.
Противопоказаниями для хирургического лечения кондиломы прямой кишки являются тяжёлые заболевания различных органов и систем в стадии декомпенсации. Операцию проводят после улучшения состояния пациента вследствие проведенного лечения. Сроки выполнения радикальной операции определяются клиническим течением болезни. Большинство больных прологи Юсуповской больницы оперируют в плановом порядке.
При наличии у пациента кондиломы в прямой кишке проктологи Юсуповской больницы применяют следующие виды деструкции новообразований:
- Химическую;
- Цитотоксическую;
- Физическую (иссечение кондилом, воздействие холодом, электричеством, лазером).
Выбор метода операции определяется площадью поражения, наличием или отсутствием поражения анального канала, наличием либо отсутствием подозрения на озлокачествление образований. При единичных кондиломах небольших размеров проводят химическую деструкцию препаратом «Солкодерм». После аппликации лекарственного средства основное действующее вещество быстро проникает в поражённую ткань и мумифицирует её. При локализации кондилом в прямой кишке проктологи не выполняют химическую деструкцию препаратом ферезол.
Иссечение кондилом проводят острым путем, электрокоагуляцией, применяя радиоволновую хирургию. Пациенту выполняют спинальную анестезию. Проктологи используют стандартный набор хирургических инструментов, монополярный электрокоагулятор со стандартными насадками или аппарат «Сургитрон». При расположении кондилом в анальном канале прямой кишки дном раны является внутренний сфинктер.
После удаления образований проводят морфологическое исследование. При наличии данных за малигнизацию случай обсуждают на заседании Экспертного Совета с участием профессоров, докторов медицинских наук, ведущих проктологов, онкологов и радиологов. Пациентам с верифицированным плоскоклеточным раком проводят лучевую терапию в клинике онкологии. В случае выявления рецидива заболевания при размерах кондилом одного сантиметра проводят химическую деструкцию. Если размер образования более одного сантиметра выполняют иссечение в пределах здоровых тканей.
Для удаления кондилом в прямой кишке проктологи Юсуповской больницы применяют лазерную вапоризацию. В связи с высокой температурой происходит чрезвычайно быстрое испарение тканевой и внутриклеточной жидкости, а затем сгорание сухого остатка. При криодеструкции (разрушении кондилом низкой температурой) происходит гибель опухолевых клеток путем образования внеклеточных и внутриклеточных кристалликов льда, стаза крови, которые приводит к некрозу ткани, к гуморальному и клеточному иммунному ответу организма на криовоздействие. Метод применяют при единичных образованиях небольших размеров.
Пациентам, которые перенесли операцию по поводу кондилом прямой кишки, в послеоперационном периоде регулярно выполняют перевязки. Они заключаются в санации раневых поверхностей растворами антисептиков и нанесении на раневую поверхность мазевых основ на водорастворимой основе. После операций удаления кондилом прямой кишки проводят следующие мероприятия:
- Смягчение стула с помощью диеты;
- Приём слабительных препаратов;
- Интимная гигиена аноректальной зоны;
- Ограничение физических нагрузок, связанных с повышением внутрибрюшного давления и напряжением мышц тазового дна.
После выписки из отделения проктологии, на период заживления раны пациенты находятся под наблюдением проктолога Юсуповской больницы. Для того чтобы пройти обследование и лечение кондилом прианальной области, звоните по телефону контакт центра.
Читайте также:

