Как различить псориаз от микоза
Обновлено: 26.04.2024
Признаки сочетания грибка ногтей и псориаза
Псориаз — дерматоз, который чаще всего поражает ноготь; онихомикоз — самое распространенное заболевание ногтей. Именно поэтому псориаз ногтей и грибковая инфекция ногтей нередко встречаются одновременно.
Некоторые исследователи предполагают, что псориаз делает ногти, в частности, пальцев ног, более уязвимыми для микотической инфекции. Псориаз и микотическая инфекция имеют сходные симптомы и часто встречаются одновременно: ноготь может быть поражен и псориазом, и онихомикозом. Зачастую один ноготь может поражаться псориазом, а соседний — онихомикозом.
Гистопатология и культуральное исследование могут только дифференцировать эти состояния или показать, что один и тот же ноготь страдает от них обоих. Некоторые критерии дифференциальной диагностики помогают правильной диагностике.
Некоторые авторы считают, что онихомикоз реже бывает при псориатических ногтях, так как дерматофиты не выживают в паракератозных тканях и не обнаруживаются при значительной экссудации и при включении экссудата в паракератоз. Однако в ходе многих исследований, в том числе с использованием глубокой биопсии ногтей, такое мнение не подтвердилось.

Постановка правильного диагноза очень важна по нескольким причинам:
— для успешного лечения;
— для объяснения природы заболевания;
— для объяснения терапевтического ответа;
— для эффективного предотвращения рецидивов при успешном лечении.
Псориатические изменения ногтей выявляются примерно у 7-13% детей, больных псориазом, у 50% больных псориазом в любом возрасте и у 80—90% больных псориазом в течение жизни.
Некоторые симптомы псориаза и онихомикоза приведены в таблице ниже. Дальнейшие детали рассматриваются ниже.
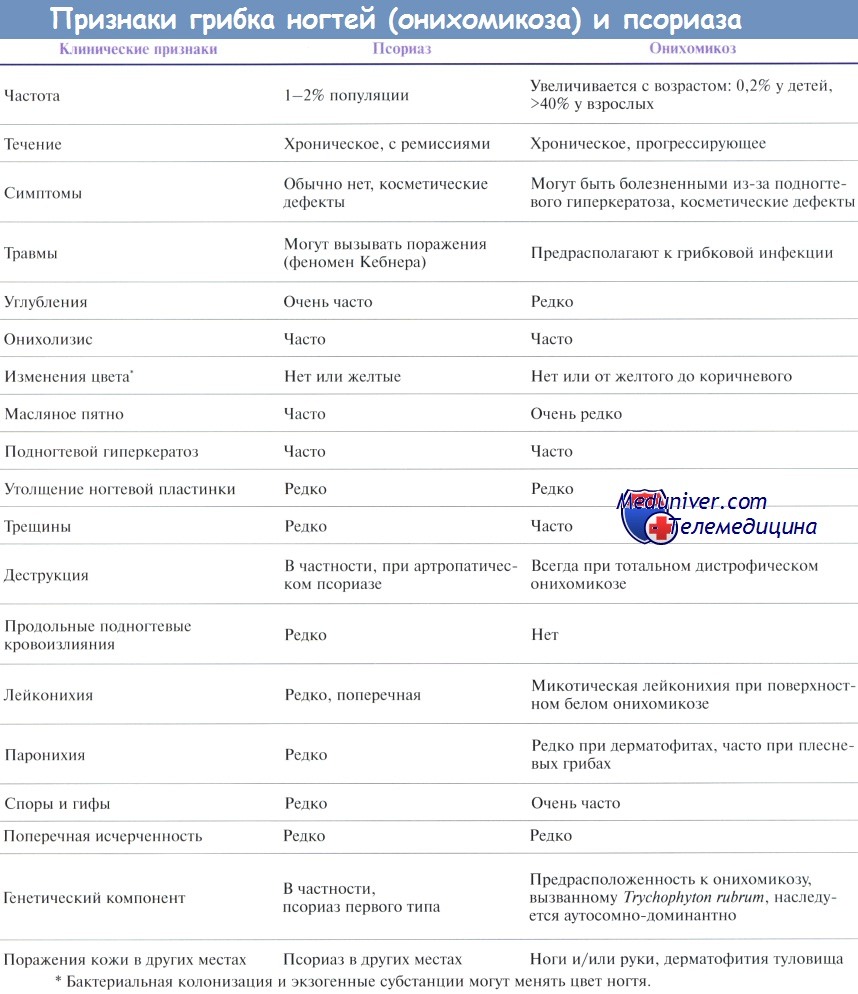
Онихолизис нередко встречается и при псориазе, и при онихомикозе. При псориазе проксимальная граница онихолизиса обведена красновато-коричневой полоской, которая отсутствует при онихомикозе и других состояниях, характеризующихся онихолизисом. Онихолизис представляет собой активный псориатический процесс и, таким образом, идентичен изменениям в виде масляного пятна.
Онихолизис часто возникает также вследствие травм, применения косметики, инфекций, долгого пребывания в воде и растворах соли, сахара, детергентов и органических растворителей, дефицита железа, атопической экземы, аллергического контактного дерматита, пузырьковых заболеваний кожи, многоформной экссудативной эритемы, при синдроме Стивенса—Джонсона, токсическом эпидермальном некролизе, в результате применения многих лекарств и фотоонихолизиса. Любое из этих состояний может встречаться одновременно с псориазом или онихомикозом.
Подногтевой гиперкератоз также часто бывает при псориазе и онихомикозе. При псориазе отмечают большое количество паракератоза, обычно послойно. Между паракератозными слоями могут быть нейтрофилы, формирующие абсцессы Мун-ро. Могут содержаться мелкие серозные включения, напоминающие грибковые элементы, дающие положительную PAS-реакцию. При псориазе ногтевая пластинка обычно бывает шероховатой, матовой, лишенной блеска.
При онихомикозе подногтевой кератоз в основном ортокератотический, перемежающийся малочисленными паракератотическими островками. Наблюдаются изогнутые гифы, очень часто со спорами. Они PAS-позитивны и находятся под поверхностью ногтевой пластинки при дистальной форме онихомикоза или внутри всей ногтевой пластинки при проксимальной форме онихомикоза. В отличие от мелких серозных включений, их клеточные стенки дают более сильную положительную шик-реакцию. Микроабсцессы в роговом слое обнаруживаются очень часто.
Подногтевой гиперкератоз нередко встречается, кроме того, при повторяющихся травмах, хронической экземе, при красном отрубевидном волосяном лишае, перегибе ногтевой пластинки, красном плоском лишае, эритродсрмии, паранеопластическом акрокератозе, чесотке, фолликулярном дискератозе Дарье и при врожденной пахионихии (в этом случае подногтевой гиперкератоз очень сильно выражен).
В схеме ниже показана взаимосвязь между псориазом и онихомикозом.
а - Псориатический подногтевой гиперкератоз, связанный с инвазией Trichophyton rubrum.
б - Псориатический онихолизис, связанный с инвазией Trichophyton rubrum. а - Кандидозная инфекция при псориатическом дистальном подногтевом гиперкератозе.
б - Псориатический онихолизис, связанный с инвазией Trichophyton rubrum. Псориатический онихолизис, ограниченный ногтями и связанный с Trichophyton rubrum (а).
Тот же пациент после лечения итраконазолом (б).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Псориаз ногтей или онихия псориатическая редко бывает первичным. Обычно эта форма развивается на фоне уже имеющегося заболевания. Ей страдают приблизительно 10% больных псориазом. Интересно, что чаще всего поражения ногтей сопутствуют псориатическому поражению суставов. Еще одной особенностью является преимущественное поражение ногтевых пластин на руках. Эффективно лечить это заболевание умеют специалисты московской клиники Парамита.
Причины псориаза на ногтях
Псориаз ногтей является хроническим кожным заболеванием аутоиммунного (с аллергией на собственные ткани) характера. Болезнь полностью не изучена, в ней остается много белых пятен. Но точно известно, что в ее развитии большую роль играет наследственность: в одной семье нередко несколько человек болеют эти незаразным дерматозом. В последние годы предположения о ведущем значении наследственности подтверждаются генетическими исследованиями, то есть, наличием особых генов.
Псориаз любой локализации может распространиться по всему телу, поэтому не стоит затягивать с лечением.
Но не все, кто имеет отягощенную наследственность, заболевают. Для этого требуется также воздействие определенных общих и местных факторов. К общим (оказывающим воздействие на весь организм) факторам способствующим развитию ногтевого псориаза относятся:
- любые хронические заболевания и очаги инфекции;
- эндокринные и аллергические заболевания;
- употребление только высококалорийной пищи;
- регулярное употребление спиртного, курение;
- постоянное эмоциональное напряжение, стрессы, тяжелая физическая работа;
- отсутствие физических нагрузок, лишняя масса тела;
- нарушение режима «сон – бодрствование»;
- нарушение периферического кровообращения – при атеросклерозе конечностей, облитерирующем эндартериите и др.;
- анемия – нарушается питание ногтевых пластин;
- уже имеющийся псориаз любой формы, особенно псориатический артрит.
Местные факторы (имеют не меньшее значение):
- кожные инфекции, особенно грибковые, с поражением ногтевых пластин;
- любые механические и химические воздействия на ногтевые пластины.
При воздействии нескольких причин нарушается обмен веществ и иммунитет. Организм начинает отвергать собственные клетки, что и приводит к появлению псориатического воспалительного процесса в области ногтей. Важно вовремя заметить проблему, обратиться к врачу и начать лечить заболевание.
Симптомы псориаза на ногтях
Псориаз ногтей чаще вего развивается при уже имеющемся псориатическом поражении суставов. Гораздо реже он осложняет течение кожных форм этой болезни. Чтобы понять, как распространяется патологический процесс на ногтях рук и ног, нужно рассмотреть строение ногтя:
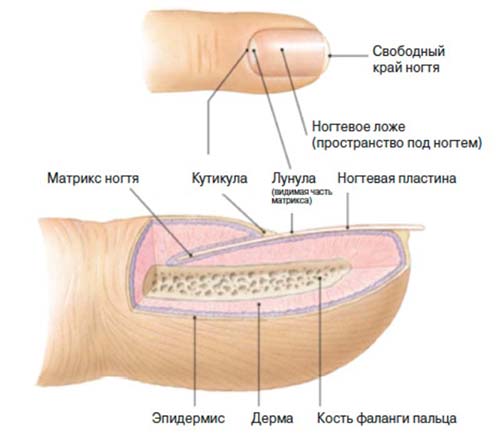
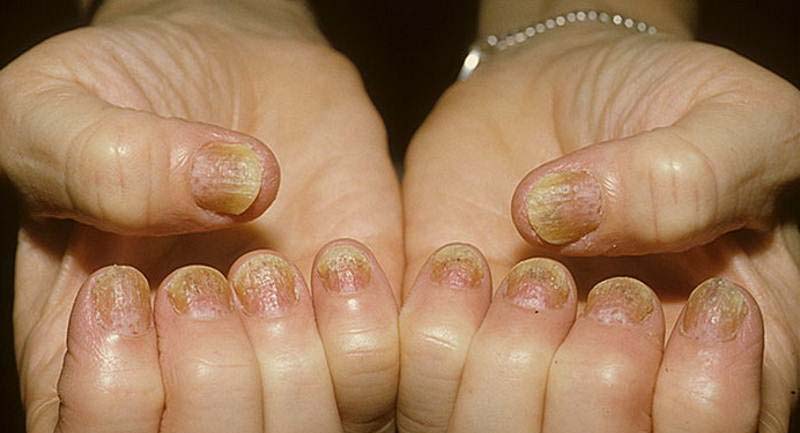
Псориаз на ногтях рук встречается чаще, протекает он медленно и незаметно. Постепенно утолщается ногтевая пластина за счет быстрого ороговения поверхностных слоев. Одним из первых симптомов псориаза ногтей является появление на ногтевых пластинках единичных белых пятен или продольных черточек, а также точечных вдавлений, похожих на уколы. Постепенно такими ямками покрывается весь ноготь (симптом наперстка).
При распространении ногтевого псориаза поражается матрица ногтя (ростковая зона, отвечает за образование тканей ногтевой пластины), что приводит к расплавлению тканей ногтя – онихолизису. Процесс начинается с появления желто-коричневой каймы у свободного края ногтевой пластины. Затем пластинка отделяется от ложа. Изменяется ее цвет, толщина, консистенция и форма. Поверхность ее становится бугристой, серовато-коричневой или желтой. Дальнейшее разрушение пластины приводит к ее атрофии (уменьшении в объеме) или гипертрофии (увеличении в объеме). Часто она приобретает вид клюва хищной птицы. Состояние может осложняться сильным зудом.
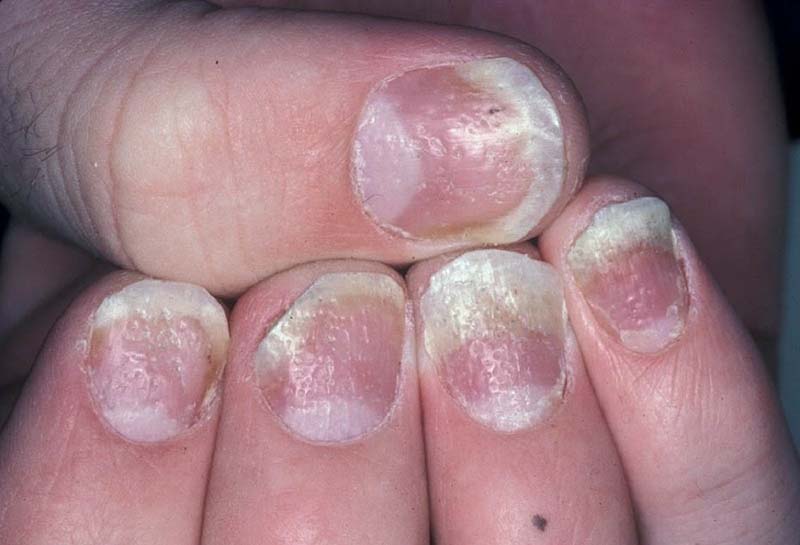
При поражении ногтевого ложа (слоя соединительной ткани под ногтевой пластинкой) развивается подногтевой гиперкератоз – утолщение пластинки. Под пластинкой появляются пятна, напоминающие масляные (феномен масляного пятна).
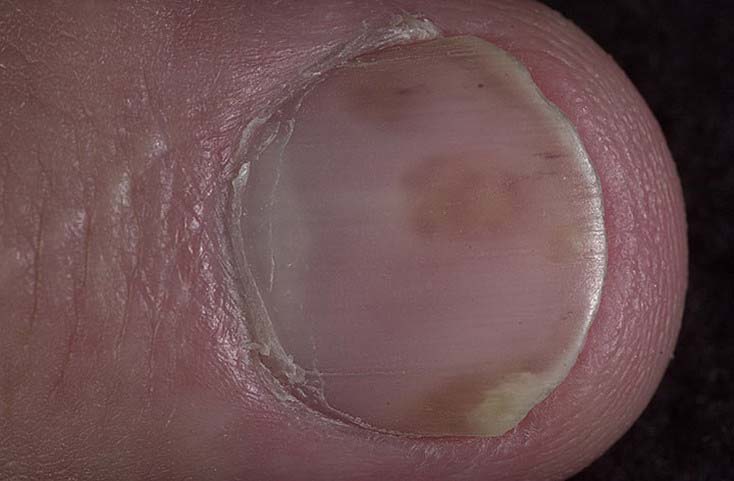
На ногтевых пластинках появляются также единичные или множественные точечные кровоизлияния. Вместо них иногда появляются коричневые продольные полосы, что также говорит о кровоизлиянии.
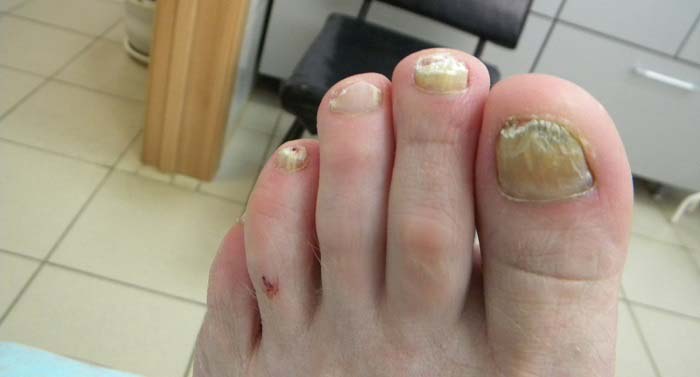
Ногтевой псориаз на ногах встречается реже. Проявления его такие же, как на руках. Но эту форму заболевания иногда трудно отличить от грибковой инфекции, которая имеет похожие проявления. Иногда псориатические поражения на ногах сочетаются с грибковыми.
Ногтевой псориаз может сопровождаться воспалением кожи и околоногтевых тканей вокруг ногтевой пластины – псориатическими паронихиями. При присоединении инфекции воспаление пораженного участка приобретает гнойный характер.
Как отличить псориаз ногтей от грибка
- грибок – это инфекционное заболевание, которое появляется после ношения чужой обуви, посещения сауны или бассейна и т.д.; в отличие от грибкового псориатический процесс не заразен;
- грибок чаще поражает ногти на ногах, а незаразный дерматоз на руках;
- грибком чаще происходит поражение ногтей крайних пальцев на ногах (1-го и 5-го) и 1-го пальца руки, так как именно они больше всего травмируются при ношении обуви и в быту; псориатический процесс поражает все ногти рук или ног; избирательное поражение ногтей позволяет отличить симптомы этих заболеваний;
- внешний вид грибковых поражений также можно отличить от псориатических: грибок вызывает утолщение или деформацию ногтевой пластины, а незаразный дерматоз – ее отслоение от ногтевого ложа;
- если по клинике отличить не получается, по анализу крови определяют наличие аутоиммунного процесса и берут кусочек ткани методом биопсии для гистологического исследования – это самый точный способ, так как вид тканей пораженных грибком и псориатическим процессом под микроскопом отличен.
Стадии протекания псориаза ногтей
Псориаз ногтей протекает медленно и вначале незаметно. Так же, как и при других формах, течение делится на следующие три стадии:
- начальную или прогрессирующую – все симптомы медленно нарастают; вовремя начатое лечение псориаза ногтей останавливает прогрессирование и переводит течение в следующую стадию;
- стационарную – определить эту стадию можно по тому, что заболевание не прогрессирует, но и не уменьшается; эта стадия может продолжаться долго;
- регрессирующую – симптомы постепенно исчезают; при правильно проводимом лечении внешний вид конечности восстанавливается.
Красные пятна на коже после стресса
Диагностика кожных заболевания
Методы лечения псориаза на ногтях
Вопрос о том, как вылечить псориаз ногтей, не стоит. Это хроническое заболевание, полностью вылечить которое невозможно. Но предупредить рецидив вполне реально. Чтобы лечение псориаза ногтей было эффективным, оно должно быть комплексным и систематическим. В его состав должны входить:
- изменение образа жизни;
- диета;
- медикаментозная (лекарственная) терапия;
- современные методы немедикаментозного лечения;
- традиционные восточные способы лечения;
- народные средства.
Какие лекарства помогут устранить рецидив
Медикаментозное лечение псориаза ногтей – задача достаточно сложная, требующая индивидуального подхода врача к каждому пациенту. Чем лечить псориаз ногтей, врач решает после осмотра, учитывая форму заболевания, наличие или отсутствие поражений других органов и систем, а также сопутствующих заболеваний. Местно назначают:
- Дитранол, Цигнодерм, Антралин - мази и кремы, подавляющие пролиферацию (слишком быстрое размножение) клеток, образованных в матрице; препараты токсичны, могут оказывать раздражающее воздействие на здоровую кожу в области ногтя;
- кортикостероидные мази, кремы и растворы – бетаметазон (Акридерм, Целестодерм),преднизолон и др.; подавляют воспаление, зуд и пролифкрацию;
- салициловая мазь 1% - удаляет ороговевшие клетки, обладает антибактериальным и противогрибковым действием;
- 70% раствор Циклоспорина – обработка пораженных ногтевых пластин с целью подавления иммунной активности;
- препараты дегтя – оказывает очищающее и восстановительное действие;
- мази и кремы с синтетическим аналогом витамина D кальципотриола (Дайвонекс, Псоркутан);
- комбинированные средства – мази, кремы и растворы, в состав которых входят противопсориатические средства разных групп.
Прием препаратов общего (системного) действия назначают при тяжелых поражениях ногтей, которые сопровождаются воспалением, зудом и болью.
Современные методы немедикаментозного лечения ногтевого псориаза
Существует множество современных немедикаментозных методов лечения псориатических процессов. Наиболее эффективными являются:
-
; относительно недавно было установлено, что тромбоциты (кровяные пластинки) принимают активное участие в восстановлении тканей; метод заключается во введении в пораженные участки ногтевых пластинок обогащенной тромбоцитами крови пациента, взятой из его вены; положительный эффект от проведенного курса лечения отмечают все пациенты; лечатся даже запущенные случаи ногтевого псориаза; – внутримышечное введение взятой из вены крови больного; метод не нов, но продолжает применяться, так как помогает излечивать и предупреждать рецидивы; – современные схемы медикаментозного лечения обычно включают в себя специально подобранные растительные средства, способные потенцировать (усиливать) действие лекарств; это помогает уменьшить лекарственную нагрузку на организм пациента.
Традиционные восточные способы лечения
На Востоке, в Китае и Тибете стойкой ремиссии добиваются при помощи рефлексотерапии (РТ)– воздействием на активные акупунктурные точки (АТ), рефлекторно связанные с различными органами и тканями.
Врачи Древнего Китая понимали, что излечить псориаз ногтей невозможно, но его рецидивы успешно вылечиваются. Поэтому большое внимание уделяли не только лечению, но и предупреждению обострений. В своей практике они применяли различные методики РТ – акупунктуру (иглоукалывание), прижигание полынными сигаретами, воздействие на АТ вакуумом (вакуум-терапия), точечный массаж, в том числе АТ на ушной раковине и т.д. Результаты такого лечения впечатляют.
Все эти методики с успехом применяются и сегодня. Но следует знать, что качественную подготовку по рефлексотерапии можно пройти только в китайских или тибетских клиниках. В руках настоящего мастера методом РТ можно вылечить рецидив ногтевого псориаза без применения лекарств. Противорецидивные курсы РТ позволяют больным надолго забыть об обострениях.
Лечение нотевого псориаза народными способами
При псориазе ногтей применяются и народные средства. Но применять их без консультации дерматолога нельзя. Псоритический процесс коварен - при малейшем нарушении правил лечения может ускоряться его прогрессирование. Правильно назначенные народные средства не дают побочных эффектов, их можно использовать как в составе комплексного лечения, так и самостоятельно (при легком течении). Вылечить рецидив в домашних условиях помогут следующие народные средства:
- компрессы (аппликации) из отвара лавровых листьев; отвар готовят из расчета 15 -20 листиков на литр воды; его следует выдержать на водяной бане полчаса; после процеживания отвар остужают и используют для компрессов; подойдет при воспалении околоногтевых тканей, так как обладает антисептическим и противовоспалительным действием;
- салидоловая мазь; смешать в равных частях медицинский салидол (купить в аптеке) и вазелин; после получения однородной массы наносить на пораженные ногти 2 – 3 раза в день в течение трех недель; способствует быстрому очищению, предупреждает развитие осложнений.
Лечение псориаза ногтей в клинике Парамита
Пациенты с псориазом ногтей лечат в нашей клинике в Москве не только рецидивы заболевания, но и постоянно проводят поддерживающие противорецидивные курсы лечения, что позволяет им на долгие годы забыть о неприятных ощущениях. Клиника Парамита дает своим пациентам ощущение защищенности, ведь в нее можно обратиться в любой момент.
За годы врачебной практики (работаем с 2008 года) наши врачи разработали уникальные методики лечения псориатических процессов, которые включают наиболее эффективные техники восточной и западной медицины. На данный момент, мы единственная клиника, которая может гарантировать устранение всех симптомов псориаза на ногтях и стойкую ремиссию с полным отсутствием побочных эффектов.
Отличительными особенностями клиники являются:
- комфортные условия посещения врача;
- индивидуальный подход к каждому пациенту;
- многосторонне подготовленные опытные специалисты; все врачи имеют базовую подготовку по дерматологии, прошли обучение по отдельным современным и восточным методам лечения; восточным методикам все специалисты обучались в Китае и Тибете;
- лечение пациента до полного устранения симптомов заболевания с последующим систематическим проведением противорецидивных курсов.
«Вы задумались о собственном здоровье и обратились к нам – этим шагом Вы доверили нам свою жизнь. Мы высоко ценим Ваш выбор, и от имени коллектива клиники «Парамита» я хочу Вас заверить, что мы сделаем всё возможное, чтобы его оправдать.»
Образ жизни и питание при псориазе ногтей
Образ жизни и питание имеют большое значение в лечении псориаза ногтей, так как в основе этой болезни лежит нарушение обменных процессов. При малоподвижном образе жизни обмен веществ замедляется, что сказывается на иммунитете и вызывает цепную реакцию развития запрограммированного псориатического процесса. Но и тяжелые физические нагрузки противопоказаны людям, находящимся в группе писка по этому заболеванию. Поможет только размеренный образ жизни с занятиями легкими видами спорта, достаточным пребыванием на свежем воздухе и отрегулированным режимом «сон – отдых».
Суточный рацион питания определяет поступление в организм питательных веществ, из которых затем получается энергия и строятся собственные ткани человека. Механизм развития болезни связан также с аутоиммунным процессом – аллергией на собственные ткани больного. Поэтому аллергия на продукты питания усилит все проявления болезни.
Специальной диеты для этого заболевания не существует. Но было замечено, что рецидивы часто возникают при употреблении высококалорийной пищи с большим содержания животных белков, жиров и легкоусвояемых углеводов. Поэтому больным следует придерживаться определенных правил в питании, отдавая предпочтение растительной, богатой витаминами пище. Не употреблять:
- алкоголь, кофеинсодержащие напитки;
- острые приправы;
- сладости и сдобу;
- овощи из семейства пасленовых: помидоры, перец, баклажаны;
- жирные продукты животного происхождения.
Употреблять можно, но не каждый день:
- нежирные мясо, рыбу, молочные продукты;
- кислые фрукты и ягоды;
Употреблять без ограничений рекомендуется:
- любые овощи, кроме запрещенных в сыром, отварном и тушеном виде;
- любые фрукты, кроме кислых;
- самостоятельно выжатые соки (без консервантов);
- питьевую воду.
Профилактика псориаза ногтей
Для предупреждения рецидивов требуется постоянно придерживаться определенных правил, исключающих воздействие на организм факторов риска:
- вести здоровый образ жизни, правильно питаться;
- своевременно лечить все заболевания, устранять очаги инфекции;
- избегать высоких эмоциональных и физических нагрузок;
- не употреблять спиртных напитков, не курить;
- прикасаться к любым химическим и раздражающим кожу средствам только в перчатках;
- не раздражать ногтевые пластинки маникюром; их желательно покрывать защитным лаком;
- регулярно наносить на ногтевые пластины жирный крем, а на зону роста - крем с витамином А.
Избавиться от псориаза ногтей навсегда не получится, так как больной постоянно сталкивается с какими-то факторами риска. Но сделать так, чтобы эти факторы не оказывали отрицательного воздействия, вполне возможно: нужно просто придерживаться рекомендаций лечащего врача и регулярно проводить противорецидивное лечение.
Что такое перхоть? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ляшко Маргариты Анатольевны, дерматолога со стажем в 10 лет.
Над статьей доктора Ляшко Маргариты Анатольевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Перхоть (Dander) — это мелкие чешуйки на волосистой части головы, которые делают её внешний вид неопрятным. К аждый человек в своей жизни так или иначе сталкивается с этой проблемой [1] . Чешуйки перхоти образуются в результате ускоренного роста кератиноцитов (основных клеток эпидермиса) во время обновления клеток кожи.
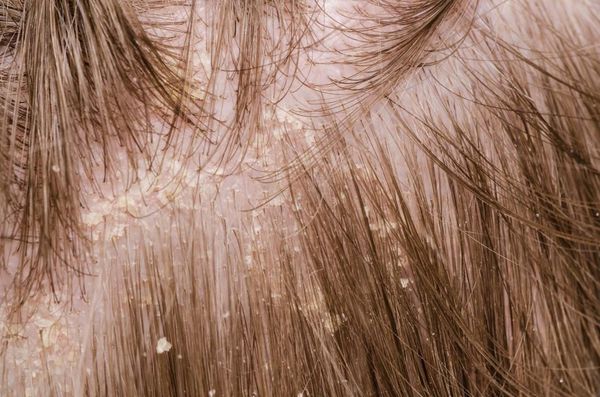
Перхоть не заразна, её появление не зависит от времени года. Основной причиной перхоти являются дрожжевые грибы Malassezia furfur (Pityrosporum ovale) [4] . Они входят в состав постоянной и временной микробиоты кожи большинства людей. Грибы могут проникать в эпидермис, дерму и волосяные луковицы [6] [7] . Их излюбленная локализация — участки, богатые кожным салом: грудь, спина, волосистая часть головы. Поскольку высокая плотность дрожжевых грибов не всегда сопровождается кожными симптомами, исследователи пришли к выводу, что патогенность присутствующих на коже Malassezia в большей степени зависит от их подтипа, чем от плотности распределения [8] .
Предрасполагающие и провоцирующие факторы образования перхоти:
- Наследственность — наличие в семье родственников, страдавших себорейным дерматитом.
- Избыточная работа сальных желёз.
- Себорея — избыточное образование кожного сала, вызванное гормональными изменениями [1] .
- Поражения нервной системы — парез мимических мышц , параличи туловища, болезнь Паркинсона .
- Приём антипсихотических препаратов , таких как галоперидол , тиоридазин, тиопроперазин, сульпирид , хлорпротиксен, рисперидон . Однако их роль в образовании перхоти пока не доказана.
- Эмоциональные перегрузки — вызывают обострение перхоти [9] .
- Заболевания пищеварительного тракта — нарушение выработки ферментов, дисбактериоз кишечника .
- Авитаминозы — нехватка кисломолочных и молочных продуктов, а также еды, содержащей витамины А, В, С, Е, медь, кальций, цинк, селен.
- Конституциональные особенности — болезнь Иценко — Кушинга , сахарный диабет и др. [1] .
- Химическая и термическая обработка кожи головы — использование пенки, геля и лака для укладки волос, высушивание их феном, вытягивание горячими щипцами.
В редких случаях перхоть может возникнуть, если использовать шампуни с агрессивными поверхностно-активными веществами (л аурил- и лаурет сульфатами ), редко или слишком часто мыть и расчесывать волосы.
Перхоть — это синдром. Она является лёгким проявлением себорейного дерматита — хронического заболевания, при котором на лице, груди, спине и волосистой части головы возникают розовые или красные пятна с нечёткими границами, покрытые серебристыми чешуйками [10] . Условия, при которых перхоть может трансформироваться в себорейный дерматит, включают повышенную индивидуальную чувствительность кожи к компонентам жирных кислот, что проявляется разной степенью выраженности чешуйчатого дерматита [1] .
Причины перхоти у грудничков
- перхоть может появляться из-за нежной кожи и недоразвития сальных желез в первые месяцы жизни;
- у некоторых малышей перхоть выступает аллергической реакцией на продукты, которые ест кормящая мама;
- выбор "неподходящего" шампуня или других гигиенических средств.
Причины перхоти у подростков
Появление перхоти у подростков связано с усиленным образованием кожного сала из-за активной работы сальных желёз в пубертатный период.
Особенности возникновения у мужчин и женщин
У мужчин перхоть возникает чаще [9] . Это объясняется особенностями выработки кожного сала — себума. Так, влияние мужских половых гормонов чаще приводит к его избыточному выделению.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы перхоти
Так как перхоть является лёгким проявлением себорейного дерматита, она включает в себя признаки данного заболевания:
- жирный блес к и шелушение кожи головы;
- зуд и повышение чувствительности кожи;
- выпадение волос;
- обильное количество чешуек на волосах и одежде;
- появление красных пятен при ухудшении процесса [1] .
Чешуйки перхоти можно обнаружить на волосах. Как правило, они очень тонкие, полупрозрачные, при нормальном салоотделении — белого или бело-серого цвета. Иногда чешуйки образуют небольшие скопления на любом участке кожи головы .
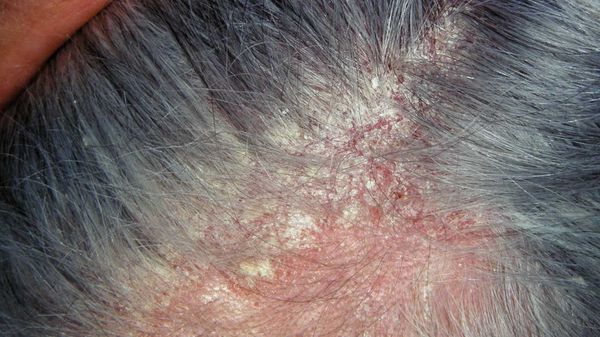
Зачастую отмечается зуд и появляются пятна розового цвета с нечё ткими границами, которые покрыты тонкими хлопьями перхоти. Весь этот процесс может распространиться на участки кожи за пределами волосистой части головы.
Перхоть распределяется на голове неравномерно. Количество чешуек увеличивается в местах сдавления кожи: под головными уборами и дужками очков, под волосами, собранными в пучок или косичку. Чешуйки перхоти легко осыпаются на плечи и одежду при расчёсывании волос и движении.
Патогенез перхоти
Ключевой фактор образования перхоти — гриб Malassezia globosa, генетически адаптированный к паразитированию на липидной (жирной) среде. Отсутствие способности синтезировать жирные кислоты, необходимые для жизнедеятельности, Malassezia globosa компенсирует выработкой большого количества липаз и фосфолипаз — ферментов, которые разлагают триглицериды кожного сала и способствуют получению необходимых жирных кислот. Изменения кожного покрова при перхоти провоцируют внеклеточные протеины, которые также секретирует Malassezia. Они взаимодействуют с кожей, тем самым приводя к развитию патологического процесса [1] .
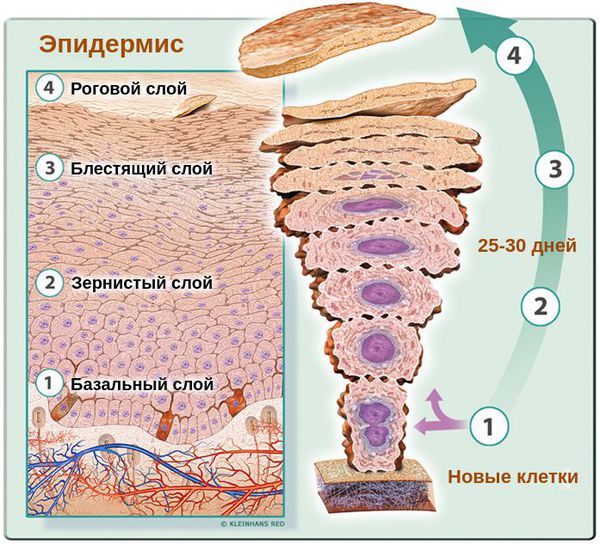
Основными клетками эпидермиса кожи человека являются базальные кератиноциты. Физиологический цикл их развития длится около 25-30 дней. В случае возникновения патологического цикла они обновляются в разы быстрее — за 5-14 дней. При этом клетки не успевают терять воду, что приводит к их склеиванию и отшелушиванию в виде заметных бело-серых хлопьев. Эти хлопья и являются перхотью.
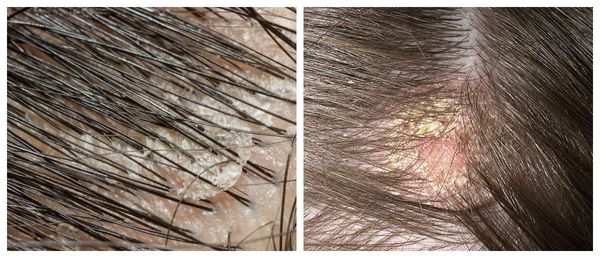
Как показывают исследования, при увеличении скорости обновления клеток в случае перхоти отсутствуют признаки усиленного роста клеток (гиперпролиферации) [2] . Это говорит о том, что повышение клеточной продукции скорее является следствием воспаления.
Верхний слой здорового эпидермиса, т. е. роговой слой представляет собой 25-35 плотно прилегающих друг к другу слоёв, состоящих из полностью кератинизированных (оформленных) корнеоцитов — плоских защитных чешуек. При развитии патологического процесса количество слоёв уменьшается максимум до 10-ти. При этом они, вместе с клетками в них, расположены хаотично [13] .
При перхоти корнеоциты отделяются друг от друга, соединения между клетками (десмосомы) становятся менее прочным или вовсе исчезают. Из-за этого между корнеоцитами появляется большое количество плотной салоподобной массы межклеточных липидов [11] [12] .
Классификация и стадии развития перхоти
Международная классификация болезни отн осит перхоть к себорейному дерматиту [14] .
Различают три вида себореи:
- Жирная себорея — возникает тогда, когда сальные железы выделяют избыточное количество кожного сала. Волосы и кожа с тановятся жирными и блестящими. В зависимости от консистенции кожного сала выделяют два типа жирной себореи :
- Густаясеборея — чешуйки перхоти, как правило, склеиваются друг с другом; волосы становятся грубыми, жёсткими; возникают чёрные угри — комедоны, при сдавлении которых выделяется густая сальная масса.
- Жидкаясеборея — кожа лоснится, напоминает апельсиновую корку из-за расширенных пор; жёлтые чешуйки перхоти плотно прилегают к коже, крепко сцеплены между собой; пряди волос склеиваются.
- Сухая себорея — возникает при плохом выделении кожного сала в результате высокой вязкости. Это приводит к сухости кожи головы, ломкости и истончению волос. Перхоть при этом легко отделяется от кожного покрова.
- Смешанная себорея — проявляется как совокупность жирной и сухой себореи. К примеру, на волосистой части головы имеются очаги сухой себореи, а на лице — жирной себореи [21][24] .

Осложнения перхоти
Перхоть — это доброкачественное состояние. При усиленной выработке кожного сала, недостатке цинка, первичном или вторичном иммунодефиците патогенные свойства грибов Malassezia globosa усиливаются. Это может привести к следующим осложнениям:
- Себопсориаз — доклиническая стадия псориаза. Проявляется шелушением волосистой части головы, бровей и образованием шелушащихся бляшек на туловище.
- Себорейный дерматит — хроническое воспаление кожи в себорейных зонах на фоне длительно существующей перхоти. У ВИЧ-инфицированных людей себорейный дерматит встречается чаще и протекает тяжелее, чем у других пациентов. Не поддающийся лечению себорейный дерматит — показание к обследованию на ВИЧ-инфекцию[22][23] .
- Выпадение волос. Перхоть опасна тем, что чешуйки перекрывают волосяным фолликулам доступ к кислороду. Из-за недостатка питания волосы ослабевают, истончаются, секутся, перестают расти, что способствует их постепенному выпадению. Иногда перхоть приводит к смерти волосяной луковицы, и тогда в зонах её локализации наступает облысение.
- Пиодермия — гнойные болезни кожи. В случае перхоти голова пациента постоянно чешется. Это чревато микротравмами и занесением в них стрептококковой и стафилококковой инфекции. Они в свою очередь приводят к появлению таких заболеваний, как фурункул, абсцесс, фолликулит, сикоз , импетиго.
- Атерома — киста сальной железы. Перхоть может заблокировать проток сальной железы, в результате чего выделяемый секрет будет скапливаться внутри неё. После разрешения атеромы на её месте появляется рубец.
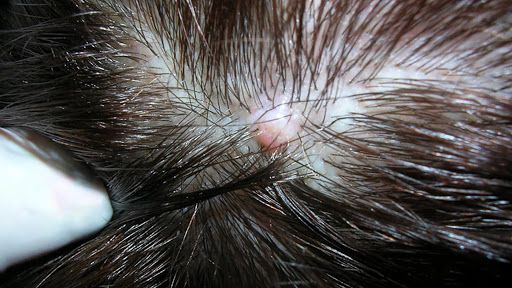
- Юношеские угри . Юношеские угри возникают при обильной выработке кожного сала, увеличении сальной железы и неконтролируемом отделении клеток кожи в устьях волосяных фолликулов. Всё это приводит к воспалительным реакциям в окружающих тканях [24][25] .
Помимо прочего, перхоть вызывает социальный и психологический дискомфорт. Возникнув на фоне стресса, она может усилить и без того подавленное состояние.
Диагностика перхоти
Диагноз себорейного дерматита основывается на данных клинической картины. При каких-либо сомнениях необходимо:
- Тщательно собрать анамнез, т. е. узнать детали заболевания: когда появились высыпания, с чем их связывает пациент и др.
- Выявить факторы риска развития себоре и.
- Сделать биохимический анализ крови, чтобы исключить другие заболевания: системную красную волчанку, системную склеродермию и др. При перхоти будет наблюдаться дефицит микро- и макроэлементов (белка, железа, цинка, меди).
- Выполнить анализ крови на сахар для исключения сахарного диабета.
- Провести анализ крови на гормоны щитовидной железы для исключения гипертиреоза и гипотиреоза .
- Исследовать состояние кожи и волос визуально и с помощью дерматоскопа. В случае перхоти на коже головы будут наблюдаться чешуйки белого, бело-серого или жёлтого цвета, иногда — пятна розового цвета.
- Проконсультироваться с гастроэнтерологом.

При сомнениях в постановке диагноза необходимо провести гистологическое исследование биоптата кожи — взять кусочек кожи с поражённого участка и определить под микроскопом наличие морфологических признаков, характерных для заболевания [14] .
Дифференциальная диагностика
Для правильного постановки диагноза и назначения лечения себорейных дерматит следует отличать от таких заболеваний, как псориаз, ирритантный дерматит, трихомикозы (поражение волос другими грибками), асбестовидный лишай .
Псориаз волосистой части головы сопровождается появлением розовых или красных пятен, чешуйчатых бляшек с чётко ограниченными краями. Диагноз облегчается в случае обнаружения бляшек на других участках кожи или типичных поражений ногтей.
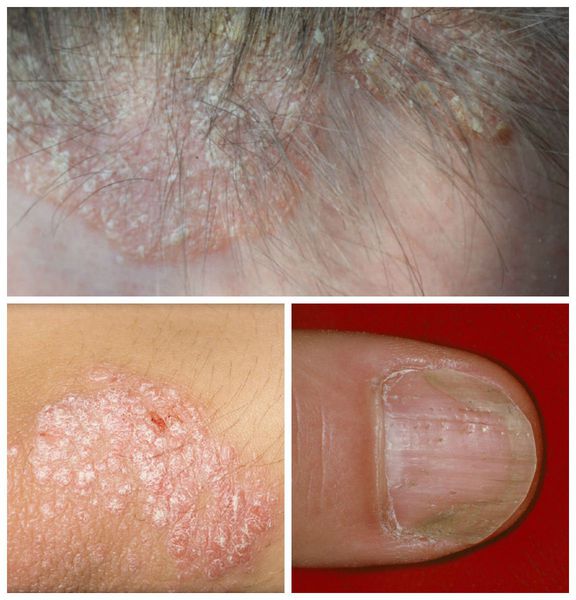
Ирритантный (раздражающий) дерматит возникает при попадании на кожу волосистой части головы кислоты или щёлочи. Характеризуется появлением сухих истончённых ломких чешуек, сопровождается симптомами жжения, покалывания и зуда. Данный дерматит встречается при использовании шампуня с сильными сурфактантами: лаурилсульфатом натрия, диэтаноламином, бензолами, парабенами, триклозаном. Все эти вещества хорошо пенятся, при этом нарушают pH кожи головы и вызывают раздражение. Также этот вид дерматита возможен при применении химических агентов во время укладки волос.
Трихомикозы , особенно инфекция, вызванная Trichophyton surans, могут напоминать перхоть. Обычно они возникают в детстве. Для них характерно наличие обломанных пеньков или выпадение волос в поражённой зоне, увеличение шейных и заушных лимфатических узлов.
Асбестовидный лишай не является дерматологической инфекцией. Он представляет собой большую массу волос, плотно склеенных белыми или желтоватыми чешуйками, часто в области макушки. Мнения многих авторов по поводу этого заболевания разнятся [1] .
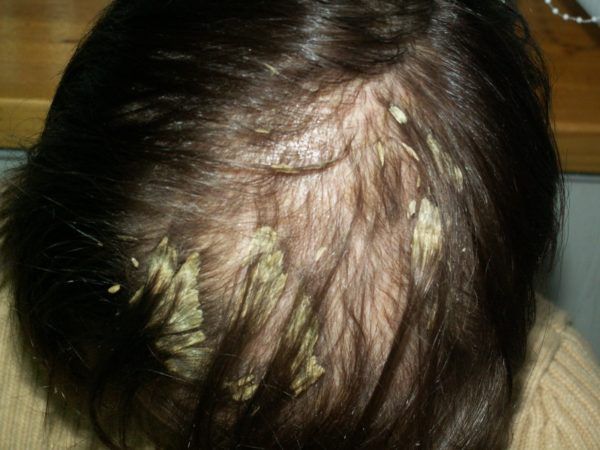
Лечение перхоти
Средства против перхоти включают вещества для удаления чешуек, снятия зуда и подавления грибов Malassezia. Так как развитию себореи способствует нарушение работы сальных желёз, её лечение предполагает уменьшение выделения кожного сала. Оно направлено внутрь кожи. Для этого в первую очередь назначают себорегулирующие маски или лосьоны на основе цинка, салициловой кислоты, гормональных компонентов. Их нужно выдерживать после нанесения 20-30 минут. Шампунь же только дополняет лечение. Он помогает смыть сальный секрет, покрывающий кожу головы.
Когда необходимо обращаться к врачу
Как избавиться от перхоти в домашних условиях
Вылечиться самостоятельно можно с помощью аптечных линеек шампуней, направленных на лечение перхоти.
Чем мыть голову от перхоти: шампуни и маски
Основными ингридиентами большинства шампуней и масок от перхоти являются салициловая кислота, сульфат селена, сера, пиритион цинка. Самым эффективным шампунем будет тот, в котором будут присутствовать два или три нижеперечисленных компонента:
В настоящее время на рынке представлены следующие препараты:
Все существующие лосьоны и шампуни против перхоти бывают:
- терапевтическими — продаются в аптеке;
- косметическими — продаются в обычных магазинах.
Терапевтические шампуни применяются строго по инструкции, как правило, не менее 1-2 раз в неделю. Косметические шампуни используются ежедневно или через день до тех пор, пока количество перхоти не уменьшится, после этого — 2-3 раза в неделю.
Чтобы действующее средство шампуня успело подействовать и помогло избавиться от перхоти, средство необходимо тщательно втирать в кожу головы, оставляя его минимум на пять минут. Если спустя 2-3 недели использования шампуня перхоть не исчезает, то следует обратиться к дерматологу-трихологу.
Во время лечения важно придерживаться сбалансированной диеты: стараться меньше есть сладкую, жирную пищу; чаще употреблять кисломолочные продукты, а также еду с большим содержанием клетчатки и витаминов. Это позволит нормализовать работу сальных желёз.
Чем снять зуд от перхоти
Избавиться от зуда поможет правильно подобранный шампунь по типу кожи головы. Своевременный и адекватный гигиенический уход за волосами с использованием шампуней, содержащих пиритион цинка, позволяет контролировать появление перхоти и уменьшить зуд.
Лекарства и аптечные средства от перхоти
Препаратов в форме таблеток для уменьшения перхоти не существует. Лечение проводится с помощью специальных шампуней, описанных выше.
Как быстро избавиться от перхоти
Лечение предполагает длительное использование косметических и лечебных средств, поэтому быстро избавиться от перхоти не получится.
Как избавиться от перхоти народными средствами
Методы нетрадиционной медицины не имеют доказанной эффективности, их действие непредсказуемо, поэтому они не могут быть рекомендованы для лечения.
Прогноз. Профилактика
Прогноз благоприятный. При правильно назначенном, адекватном лечении выздоровление наступает в большинстве случаев. Длительность терапии обычно составляет от трёх до шести недель. В дальнейшем можно пользоваться обычными косм етическими шампунями против перхоти. Рецидивы могут возникать при развитии или обострении болезней желудочно-кишечного тракта или других хронических заболеваний кожи [15] .
Полезные советы по уходу за волосами
Людям с жирным типом волос желательно регулярно мыть голову, а лучше — каждый день. Это позволит снизить вероятность возникновения перхоти. Также необходимо как можно реже использовать лаки, спреи, гели и другие средства для волос, так как они усиливают выделение кожного сала.
В рамках профилактики по возможности нужно избегать стрессовых состояний. Они негативно влияют не только на состояние волос и кожного покрова, но и весь организм. Также стоит обратить внимание на свой рацион: употреблять больше продуктов, содержащих цинк, полинасыщенные жиры и витамин B.
С большой осторожностью пациенты с себореей должны относиться к нанесению макияжа и использованию косметических средств. Они повышают чувствительность кожи, тем самым приводя к нарушению образования чешуек рогового слоя кожи [18] [19] [20] .

Дифференциальная диагностика псориаза и красного плоского лишая играет важную роль в дерматологии. У этих двух заболеваний есть общие черты, но много и отличий. Сегодня расскажем о самых основных.
Что нужно знать о псориазе
Псориаз — это лишай. Несмотря на то, что в сознании многих лишай ассоциируется исключительно с чем-то заразным, псориаз имеет второе название "чешуйчатый лишай", хотя не представляет угрозы для окружающих. Болезнь часто рецидивирует, снижает качество жизни. Полностью избавиться от псориаза невозможно, но убрать неприятные симптомы можно с помощью мази и коррекции образа жизни.
Число больных псориазом ежегодно увеличивается. У чешуйчатого лишая есть несколько типичных симптомов:
- розовые выступающие над поверхностью кожи пятна, которые шелушатся;
- на этих пятнах есть белые чешуйки;
- псориатические бляшки имеют тенденцию к слиянию;
- зуд разной степени интенсивности — от легкого покалывания до желания расчесать кожу до крови;
- белые слоящиеся пятна на ногтях;
- сухость и шелушение.
Чаще всего псориаз появляется на локтях, коленях, на голове и в паху. Возникнуть впервые он может в любом возрасте, не редко первые симптомы отмечаются в пубертатном периоде и в возрасте от 20 до 30 лет. Ученые считают, что основная причина псориаза — аутоиммунный процесс, когда собственный иммунитет атакует клетки кожи и вызывает хроническое воспаление.
Как распознать красный плоский лишай

О том, что у человека именно этот тип лишая, могут говорить плоские папулы красного или пурпурного цвета. В самом начале заболевания папулы очень маленькие, они достигают размеров не более 2-4 мм, при этом их поверхность слегка блестит при смешанном свете. Чаще всего высыпания появляются на сгибательных участках рук и ног, на туловище, половых органах, в том числе и на слизистых, а также во рту. Как и при псориазе, больному нестерпимо хочется расчесать пораженные места.
Считается, что КПЛ вызван также аутоиммунными факторами, как и псориаз. Триггером к появлению высыпаний могут быть самые разные факторы, например, гепатит С или прием некоторых препаратов.
Как понять, лишай или псориаз перед нами
Если резюмировать все вышесказанное, то можно выделить несколько похожих черт двух заболеваний:
- аутоиммунная природа;
- сыпь в виде папул;
- зуд;
- папулы красного цвета;
- часто поражаются сгибы рук и ног.
Возникает вопрос, как отличить псориаз от лишая. У болезней есть несколько отличий:
- псориатические бляшки шелушатся, на поверхности можно увидеть чешуйки, а при красном плоском лишае поверхность папул гладкая;
- псориаз не возникает на слизистых, а вот КПЛ часто поражает полость рта и слизистые поверхности гениталий;
- бляшки псориаза больше тех, что образуются при лишае;
- если красный плоский лишай поражает кожу головы, может возникнуть рубцовая алопеция.
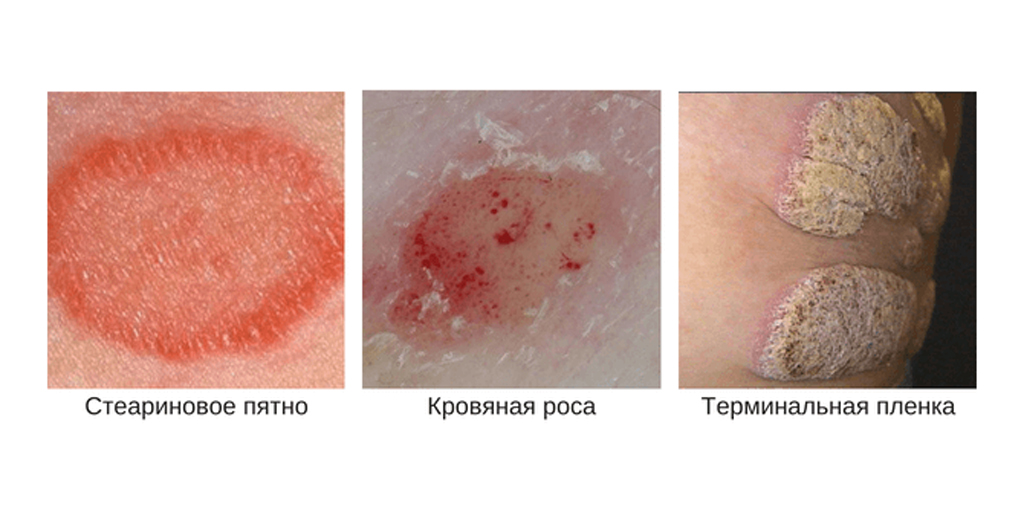
Псориатическая триада
Во время осмотра, если перед врачом стоит задача подтвердить или опровергнуть псориаз, специалист оценивает наличие признаков псориатической триады:
- феномен стеаринового пятна — при соскабливании с поверхности пятна отделяются мягкие белесые чешуйки;
- феномен псориатической пленки — при соскабливании чешуек обнажается розовая гладкая поверхность бляшки;
- феномен точечного кровотечения — при полном соскабливании папул появляются мелкие капельки крови, напоминающие росу.
Так как лечение псориаза и КПЛ существенно отличается, важно обратиться к врачу при первых проявлениях, чтобы не терять времени и не усугублять положение.
Дарья, спасибо. Стационар не могу себе позволить -трое детей и работа. А нельзя ли какие-то крема на дому посильнее?

Крема посильнее я вам назвала. Сильнее некуда. Госпитализация нужна недолгая, 7-10 дней. Больничный дадут. Да и детям нужен здоровый отец. Подумайте.
Дарья, у нас в Московской области в Раменском нет в городе стационара для псориазников, всех кладут в деревенский стационар, а там такая жуть и лечения в принципе никакого. Я поэтому и хотел узнать может как-то обойтись можно или на дому капельницы какие-то поделать. Потому что тогда они мне вообще не помогли.

Я тоже работаю в районной больнице, где для таких пациентов лечат только амбулаторно. Поэтому даю направление в межрайонный или областной центр. Где есть КВД. Все решаемо, всегда можно спросить направление. Тем более в плановом порядке.
Дарья, я написал ниже что у нас направляют только в один деревенский стационар где всем ставят одинаковые капельницы. Я лежал мне не помогло.



Да, сначала на прием к дерматологу. Желательно, что бы он имел опыт применения подобных препаратов. Проводится обследование, выписывается рецепт.

Здравствуйте.что в вашем выражении обычное лечение ?если вы не лечились в стационаре ,а у вас поражено большое количество кожного покрова ,то нужен стационар.суставы болят?
Юлия, делал капельницы 8 лет назад, но после них не было никакого улучшения. С тех пор просто пользуюсь разными мазями.

Так нужен полный ответ ,чем наружно,внутрь и тд.какие названия препаратов.капельрицы делали в стационаре?проходило после него и опять ухудшалось в холодное или в тёплое время года?
Юлия, не помню что конкретно но один из препаратов был Гептрал. Не было никаких изменений вообще. Изменения только от мазей. В данный момент Белодермом мадусь- все сходит. Прекращаю мазать- высыпает мелкими красными прыщами которые потом обрастают бляшками и разрастаются огромными. Лежал в прошлом году на удалении аппендицита и чудесным образом после капельниц с метронидазолом обнаружил улучшение. Но капельницы закончились и все снова высыпало.

Вы должны состоять на диспансере ом учёте у своего лечащего дерматолога по месту жительства,обращаться к нему 2 раза в год и более при каждом обострении и он,исходя из вашей клинической картины ,назначает вам лечение .препараты меняются по стадии ,по сезону,в аптеках появляются новые
Юлия, вот сколько раз обращался всегда назначают препараты для печени одни и теже ту же мазь что и 10 лет назад, дерматологу нашему вообще сугубо все равно, он просто даёт направление в деревенский стационар, там всем независимо от возраста капают абсолютно одинаковые препараты кальция, Гептрал, я узнавал. Мне это не помогло тогда. Ещё раз ходил снова направление в деревню.

Хорошо,вот Гептрал (биохимия не норма у вас?),кальция глюконат?наружно что мажете?какими вообще препаратами пользовались ?гормональные препараты кололи?

В какое время обострение в зимнее в тёплое?есть ли стресс?на солнце проходят ?в ремиссии чем пользуетесь?анализы хорошие?ногти изменены?


Смотрите.покупаете сейчас препарат дипроспан внутримышечно однократно!!через 2 недели его можно повторить ,но не больше 2х раз и не ранее чем через 2 недели от первого введения! Внутрь вам нужен атаракс по 1/2 таб-ки на ночь до 1 мес,если есть стресс.Если чешется,то можно таб.блогир -3 -по 1 таб в день 7 дней. Наружно вам подойдет ксамиол 1 раз в сутки (или белосалик ) до покраснения без шелушения,далее им на постоянной основе 2 раза в неделю, +использовать дайвонекс в остальные дни (если обострение зимой),если летом-то крем лостерин постоянно.
Читайте также:

