Как проявляется лямблиоз на коже у детей
Обновлено: 25.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Эритема: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Эритема – это специфическое покраснение кожи или слизистой оболочки, либо сыпь на определенном участке тела, которые провоцируются сильным приливом крови к капиллярным сосудам. Этот симптом возникает как при психоэмоциональных состояниях здорового человека, так и в результате различных проблем со здоровьем.
Если на гиперемированное пятно надавить пальцем, оно исчезнет, но по окончании давления появится вновь.
Эритема может рассматриваться как:
- компонент клинического симптомокомплекса различных заболеваний кожи;
- физиологическая реакция организма на различные внутренние и внешние раздражители (механические, биологические, лучевые, температурные, химические, интоксикационные, лекарственные, психогенные и др.);
- симптом инфекционного поражения кожи, аллергической реакции, врожденной генетической патологии, токсического поражения, хронических заболеваний внутренних органов, системных аутоиммунных заболеваний;
- самостоятельная патология.
Разновидности эритемы
Эритема манифестирует в результате расширения кровеносных сосудов сосочкового слоя дермы. Выделяют активный и пассивный процесс:
- Активная эритема характерна для острой фазы воспалительного процесса. Активностью обладают и физиологические эритемы, но они кратковременные (то есть быстро проходят). Кожа в зоне активной эритемы горячая, ярко-красного цвета, может быть отечной. Эти изменения объясняются расширением сосудов кожи и усилением кровотока. Эритематозные пятна чаще имеют округлую форму, а при слиянии напоминают гирлянду.
- Пассивная эритема связана с расширением венозных сосудов дермы и стазом крови, в результате чего кожа приобретает синюшно-красный цвет с цианотичным оттенком. Пассивная эритема распространяется диффузно и имеет нечеткие границы.
Возможные причины возникновения эритемы
Неинфекционные эритемы
- Эмотивная эритема, как следует из названия, возникает на фоне сильных эмоций или стресса. Обычно локализуется на лице, шее и груди. Ярко-красный или пунцовый цвет пятен объясняется транзиторным (временным) расширением сосудов кожи.
- Солнечная эритема – сосудистая реакция на повреждающее воздействие ультрафиолетовых лучей (вплоть до ожога 1-й степени).
- Тепловая эритема возникает вследствие продолжительного либо регулярного теплового или инфракрасного воздействия (включая физиотерапевтические процедуры), которого недостаточно для полноценного ожога. Проявляется в виде красноватой сосудистой сетки. Локализация определяется зоной, на которую было оказано тепловое воздействие.
Холодовая эритема манифестирует под действием на кожу и слизистые оболочки низких температур. Проявляется сине-красной сыпью с локальными отеками и зудом.
К эритродермии относят атопический, контактный, себорейный дерматиты, псориаз, красный отрубевидный лишай, красный плоский лишай, розацеа, чесотку, лимфому кожи и т.д.
- Симптоматическая эритема характеризуется гиперемированными пятнами неправильной формы, возвышающимися над кожей, и является аллергической реакцией на некоторые лекарства либо развивается на фоне полиартрита.
- Стойкая возвышающая эритема – это признак аллергического васкулита.
- Пальмарная эритема («печеночные» ладони) проявляется малиновыми пятнами на ладонях и кончиках пальцев у больных циррозом печени. Схожие пятна могут наблюдаться во время беременности, а также при полиартрите, патологиях легких, подостром бактериальном эндокардите и т.п.
- Кольцевидная эритема представляет собой монетовидные, отечные пятна красного, ярко-розового или цианозного цвета на коже туловища и конечностей. Пятна могут увеличиваться в размере и сливать. Может наблюдаться повышение температуры тела. Выделяют несколько видов кольцевидной эритемы:
- центробежная эритема Дарье – относится к инфекционно-аллергическим проявлениям и чаще встречается у мужчин среднего возраста;
- маргинальная эритема (болезнь Лендорфф-Лейнера) – одно из проявлений острой ревматической лихорадки;
- круговидная мигрирующая эритема Гаммела – представляет собой концентрические высыпания, похожие на древесные волокна и ассоциированные с различными видами онкологических процессов.
- Пятнистая инфекционная эритема Розенберга – самостоятельное заболевание, которым болеют по большей части подростки и молодые люди до 25 лет. Проявляется асимметричной сыпью красного цвета на теле и слизистой оболочке полости рта, лихорадкой, сильной головной и суставной болью, бессонницей.
- Инфекционной эритемой Чамера, как правило, болеют дети. Возбудителем является парвовирус В19. Характеризуется внезапным началом – на лице появляется мелкая сыпь, которая по мере прогрессирования заболевания сливается в эритематозное пятно («синдром пощечины») с пятнисто-папулезной сыпью на туловище и руках.
- Узловатая эритема («красные шишки») характеризуется болезненными подкожными узелками красного или фиолетового цвета (отсюда и название), которые находятся преимущественно на передних поверхностях ног, на предплечьях и на бедрах. Узелки плотные и припухшие. Часто появляется на фоне тонзиллита, скарлатины, туберкулеза, сопровождает системные заболевания, включая стрептококковую инфекцию, ревматические заболевания, мононукулеоз, саркоидоз и воспалительное заболевание кишечника (неспецифический язвенный колит, болезнь Крона), болезни Бехчета, синдром Лефгрена. Провоцирующим фактором может стать прием противозачаточных и сульфаниламидных препаратов.
- Экссудативная многоформная эритема характеризуется симметрично расположенными отечными красно-розовыми пятнами на коже, кайме губ, слизистой оболочке рта, гениталиях. Поражения имеют вид мишени или радуги с центральной папулой и четкими границами пятен. Папулы, наполненные серозным или кровянистым содержимым, лопаются с образованием язвочек. Провоцировать такую эритему могут пульпит, гайморит, корь, герпес, скарлатина, обезьянья оспа и др. инфекционные заболевания, а также прием некоторых лекарственных препаратов.
- Синдром Стивенса-Джонсона – острое токсико-аллергическое заболевание, для которого характерно появление пузырей на слизистых оболочках рта, глаз, горла, половых органов. Заболевание обычно протекает хронически, с постоянными рецидивами.
- Скарлатиноподобная рецидивирующая эритема Фереоля-Бенье – остро протекающее рецидивирующее заболевание кожи аллергического генеза. Характеризуется доброкачественным течением и благоприятным прогнозом. Нередко развивается после лекарственных интоксикаций, переохлаждения, стресса, на фоне гриппозной и другой инфекции. Высыпания, склонные к слиянию, появляются в виде ярко-красных пятен различной величины – от точечных до крупных. После исчезновения сыпи кожа шелушится, на ладонях и подошвах роговой слой отходит в виде «перчаток» и «чулок».
- Мигрирующая эритема Липшютца – основное клиническое проявление начальной стадии болезни Лайма. Заболевание вызывает бактерия боррелия, которую переносят клещи. Эритема расположена по центру, окружена бледным кольцом и наружной воспаленной каймой.
- вегетативная (трофозоиты) — стадия активного размножения внутри организма;
- цистная — образуется при неблагоприятных условиях среды.
- через водопроводную воду;
- при употреблении плохо промытых зелени и овощей (или промытых под водопроводной водой без последующей термической обработки);
- при нарушении правил санитарной гигиены, особенно в детских коллективах.
- Симптомы интоксикации и вегетативных изменений — повышенная утомляемость, плаксивость, раздражительность, нарушение ритма сна, головокружения, аритмии, субфебриллитет и другие.
- Симптомы поражения ЖКТ — дискомфорт и боли различной интенсивности и характера в различных отделах живота, тошнота, снижение аппетита, появление чувства горечи во рту, нарушения стула (запоры и поносы), налёт на языке и неприятный запах изо рта, снижение массы тела и другое.
- Симптомы поражения кожи — аллергические высыпания различного характера и локализации, атопический дерматит, бледность и шероховатость кожи, повышенная сухость покровов, хейлит (воспалительные изменения кожи губ и их слизистой), заеды (трещинки в уголках рта), нетипичное/неконтролируемое течение хронических патологий кожи.
- Усиление развития и обострения заболеваний, прямо не связанных с лямблиозом — бронхиальная астма, псевдоаллергические явления, гастриты, язвы желудка и двенадцатиперстной кишки, холецистит, неспецифический язвенный колит, артриты и другое.
- Симптомы мальабсорбции (потери питательных веществ) — авитаминозы, отставание в физическом и умственном развитии, дистрофия (эти проявления более характерны для детей).
- метеоризм;
- дискомфорт и боли в животе преимущественно в околопупочной области и правом подреберье;
- нарушения стула в различных сочетаниях;
- появление налёта на языке;
- иногда горечь во рту и кожные проявления (усиление выраженности угревой сыпи, хронических полиэтиологических заболеваний, например, псориаза и дерматитов);
- возможны вегетативные расстройства, головные боли, головокружения, неустойчивость артериального давления, повышения температуры тела, чувствительность лимфоузлов.
- бессимптомным (носительство);
- кишечным — преимущественно симптомы кишечной формы, но можгут быть и гастритические проявления (дискомфорт в животе, неустойчивый стул, тошнота);
- билиарно-панкреатическим (рефлекторный) — дискомфорт в эпигастрии и правом подреберье, привкус горечи во рту, повышенная частота развития плохо контролируемых гастродуоденитов и панкреатитов;
- астено-невротическим — слабость, вялость, повышенная утомляемость, раздражительность, эмоциональная неустойчивость;
- токсико-аллергическим — периодические высыпания на теле, обострение хронических кожных заболеваний и бронхиальной астмы, эозинофилия;
- смешанным.
- острым — до одного месяца;
- подострым — 1-3 месяца;
- хроническим — более трёх месяцев.
- отёк Квинке — выраженный отёк подкожной клетчатки, иногда сопровождающийся зудоим и чувством удушья;
- офтальмопатия — нарушения восприятия органом зрения;
- артрит — дискомфорт и боли в суставах;
- гипокалиемическая миопатия — слабость определённых групп мышц.
- наслоение интеркуррентных заболеваний (вторичная флора);
- белково энергетическая недостаточность (гипо- и авитаминоз, снижение веса, анемия и другие). [1][2][8][10]
- Клинический анализ крови — в остром периоде наблюдается эозинофилия, базофилия и повышение СОЭ; в последующие периоды — умеренная эозинофилия или нормальное значение эозинофилов, иногда незначительная базофилия.
- Биохимический анализ крови — иногда отмечается повышение уровня общего билирубина и амилазы.
- Копроовоскопическое исследование кала — "золотой стандарт" диагностики. Оно позволяет выявить цисты (наиболее часто) и вегетативные формы лямблий (в редких случаях). В виду прерывистого цистообразования показано неоднократное исследование с некоторым интервалом (семь дней). Существует широко распространённое заблуждение о том, что кал нужно сдавать "тёплым" (свежим). На самом деле, в этом нет никакой необходимости. Так как данное исследование предполагает обнаружение цист лямблий, которые очень устойчивы во внешней среде, период от дефекации до исследования никоим образом не влияет на информативность результата анализа.
- Иммунохроматографический метод и ПЦР-диагностика кала (выявление антигенов и нуклеиновых кислот паразита) — имеет хорошую информативность и вполне может применяться в комплексе с другими методами исследований.
- ИФА-диагностика — малоинформативное исследование, так как локализация лямблий в просвете кишечника не создаёт условий для полноценного иммунного ответа, который наблюдается в основном у детей при остром заболевании, что создаёт значительное число ошибочных результатов как гипо-, так и гирпедиагностики.
- Дуоденальное зондирование (выявление вегетативных форм лямблий в двенадцатиперстной кишке) — может применяться в сложных диагностических случаях и при подозрении на коинвазирование (например, описторхами при описторхозе).
- УЗИ органов брюшной полости и ФГДС — позволяют выявить признаки нарушения моторики гепатобилиарной области. [2][3][5][6][9]
- паразитарные заболевания другой этиологии (как кишечной, так и внекишечной локализации);
- хронический гастродуоденит (симптомосходная симптоматика);
- кишечные инфекции (сальмонеллёз, дизентерия, ротавирус и другие);
- дисбиоз кишечника (сборное понятие, характеризующееся неустойчивостью стула, дискомфортом в животе различного характера, снижением веса и другими симптомами). [1][5][9]
- диета (потреблять меньше углеводов);
- средства этиотропного воздействия (химиопрепарат);
- приём желчегонных препаратов;
- иммунотерапию (усиление фагоцитоза и восполнение дефицита IgA);
- устранение дисбиоза кишечника (пробиотики).
- Лямблиоз регистрировался чаще у детей из организованных коллективов.
- Причиной заболевания чаще всего служили несоблюдение правил личной гигиены, ониго- и геофагия.
- Клинически лямблиоз проявлялся болью в животе, снижением аппетита, тошнотой и нарушением сна, а также реактивными изменениями со стороны поджелудочной железы.
- Положительное двукратное лабораторное исследование после проведенного лечения может свидетельствовать о хроническом течении заболевания.
- Алиева А. А., Бедлинская Н. Р., Чернышева А. Х., Стулова М. В., Аймашев Н. Б., Калашникова Т. Д. Сезонность распространения малярии в Астраханской области / В сб.: «Комариные» паразитозы: эпидемиология, клиника, диагностика. 2016. С. 11–16.
- Бедлинская Н. Р., Галимзянов Х. М., Буркин А. В., Аршба Т. Е., Лазарева Е. Н., Горева О. Н., Мирекина Е. В. Клинико-лабораторные особенности течения Астраханской риккетсиозной лихорадки у больных с гипертонической болезнью // Астраханский медицинский журнал. 2012. Т. 7. № 2. С. 44–47.
- Бедлинская Н. Р., Галимзянов Х. М., Лазарева Е. Н., Горева О. Н., Бабаева М. А. Роль антигипоксантной терапии в коррекции гемокоагуляционных нарушений у больных Астраханской риккетсиозной лихорадкой // Астраханский медицинский журнал. 2016. Т. 11. № 1. С. 72–80.
- Захарова И. Н., Авдюхина Т. И., Дмитриева Ю. А., Будаева Е. К., Скоробогатова Е. В. Лямблиоз у детей // РМЖ. 2013. Т. 21. № 24. С. 1161–1165.
- Карпенко С. Ф., Галимзянов Х. М., Касимова Н. Б., Рубальский О. В., Вишневецкая И. Ф., Михайловская Т. И., Абдрахманова Н. Р. Клиника и показатели неспецифической резистентности при лихорадке Ку // Эпидемиология и инфекционные болезни. 2010. № 6. С. 38–42.
- Карпенко С. Ф., Галимзянов Х. М., Касимова Н. Б., Рубальский О. В., Михайловская Т. И. Динамика клинических проявлений и каталазной активности сыворотки крови у больных коксиеллезом моложе 50 лет // Астраханский медицинский журнал. 2012. Т. 7. № 2. С. 64–68.
- Кимирилова О. Г., Харченко Г. А., Галимзянов Х. М., Башкина О. А. Вирусные нейроинфекции у детей // Астраханский медицинский журнал. 2016. Т. 11. № 2. С. 33–42.
- Кимирилова О. Г., Харченко Г. А., Галимзянов Х. М., Кимирилов А. А. Клинико-эпидемиологические особенности арбовирусных менингитов у детей // Астраханский медицинский журнал. 2014. Т. 9. № 2. С. 118–126.
- Кутьина А. В. Анализ дегидрогеназной активности нейтрофилов у больных Астраханской риккетсиозной лихорадкой // Современные научные исследования и разработки. 2016. № 7 (7). С. 419–420.
- Кутьина А. В., Казьмирчук Е. Е., Хаустова Е. С. Дифференциально-диагностические критерии дирофиляриоза человека / В сб.: Актуальные вопросы современной медицины Материалы Международной конференции Прикаспийских государств. 2016. С. 131–132.
- Мирекина Е. В., Галимзянов Х. М., Лазарева Е. Н., Хок М. М., Бабаева М. А. Агрегационная активность тромбоцитов в зависимости от клинических проявлений геморрагического синдрома при Крымской геморрагической лихорадке // Журнал инфектологии. 2010. Т. 2. № 4. С. 89.
- Насакаева Г. Е., Бегайдарова Р. Х., Ходжаева Н. М. Эпидемиология, клиника, диагностика лямблиоза у детей // Вестник Авиценны. 2012. № 3 (52). С. 154–158.
- Приворотский В. Ф., Луппова Н. Е. Лямблиоз у детей: современное состояние проблемы // Педиатр. 2013. Т. 4. № 3. С. 101–110.
- Рамиакатрариву У. Ж., Рафараанта Н. Н., Каральская Ж. Ж., Бакытжанова А. Е. Лямблиоз: взгляд из России и Мадагаскара // Бюллетень медицинских интернет-конференций. 2013. Т. 3. № 2. С. 335.
- мясо говядины, инфицированную финнами (личинками) бычьего цепня;
- свинину, пораженную финнами свиного цепня;
- малосоленую и сырую рыбу с личинками описторхиса или широкого лентеца;
- сырую воду или обработанные этой водой овощи, фрукты.
- в толстой кишке - свиной, бычий, карликовый цепни, нематоды (анкилостомы, аскариды, стронгилоиды), острицы, власоглав. Из просвета кишки личинки свиного цепня могут попадать в кровоток и распространяться по организму, оседая в жировой клетчатке, сосудах мышц, камерах глаза, мозге;
- в печени и желчных путях - трематоды (описторхис, клонорхис, фасциола). В печени первично располагаются эхинококковые кисты, а после их разрыва дочерние пузыри можно обнаружить в брыжейке, листках брюшины, селезенке и других органах;
- в органах дыхания - эхинококки, альвеококки, легочные сосальщики, вызывающие парагонимоз;
- в нервной системе - шистосомозы, парагонимоз, эхинококкоз и альвеококкоз;
- в органах зрения - онкоцеркоз, лоаоз, осложненные формы тениоза;
- в органах кровообращения - некатороз, шистосомозы, дифиллоботриоз;
- в лимфатической системе - филяриатозы, трихинеллез;
- в коже и подкожной клетчатке - анкилостомидоз, онкоцеркоз, лоаоз, личиночная стадия шистосомозов;
- в костной системе - эхинококкоз;
- в скелетной мускулатуре - трихинеллез, цистицеркоз мышечной ткани.
- Nemathelminthes – круглые черви, класс Nematoda;
- Plathelminthes – плоские черви, которые включают в себя классы
- Cestoidea – ленточных червей,
- Trematoda – класс сосальщиков.
- биогельминтозы;
- геогельминтозы;
- контактные гельминтозы.
На организм человека гельминты оказывают различное воздействие:
- антигенное воздействие, когда развиваются местные и общие аллергические реакции;
- токсическое действие (продукты жизнедеятельности гельминтов вызывают недомогание, слабость, диспепсические явления);
- травмирующее действие (при фиксации паразитов к стенке кишечника происходит нарушение кровоснабжения с некрозом и последующей атрофией слизистой оболочки; могут нарушаться процессы всасывания; механическое сдавление тканей гельминтами);
- вторичное воспаление в результате проникновение бактерий вслед за мигрирующими личинками гельминтов;
- нарушение обменных процессов;
- в результате поглощения крови некоторыми гельминтами возникает анемия;
- нервно-рефлекторное влияние - раздражение гельминтами нервных окончаний провоцирует бронхоспазм, дисфункцию кишечника и т.д.;
- психогенное действие, проявляющееся невротическими состояниями, нарушением сна;
- иммуносупрессивное действие.
Для гельминтозов характерна стадийность развития. Каждая стадия характеризуется своими клиническими симптомами.
Жалобы пациентов в острой стадии:
- повышение температуры от нескольких дней до двух месяцев (субфебрильная или выше 38ºС, сопровождающаяся ознобом, резкой слабостью и потливостью);
- зудящие рецидивирующие высыпания на коже;
- локальные или генерализованные отеки;
- увеличение регионарных лимфатических узлов;
- боли в мышцах и суставах;
- кашель, приступы удушья, боль в грудной клетке, длительные катаральные явления, бронхит, трахеит, симптомы, симулирующие пневмонию, астматический синдром, кровохарканье;
- боль в животе, тошнота, рвота, расстройства стула.
Острая стадия переходит в подострую, когда «юные» гельминты постепенно созревают. Затем наступает хроническая стадия, соответствующая развитию паразитов в половозрелые особи. Клиническая картина развивается на фоне токсического влияния продуктов жизнедеятельности гельминтов, травматического действия гельминтов на органы (анкилостомоз, трихоцефалез и т.д.), механического воздействия (эхинококковая киста в печени растет, сдавливает соседние органы; цистицерки - в головном мозге), вторичного воспалительного процесса (при стронгилоидозе наблюдается дуоденит), нарушения обменных процессов (гипо- или авитаминоз), функциональных нарушений деятельности желудка и 12-перстной кишки, вторичных иммунодефицитов и др.
Для кишечных гельминтозов характерны следующие синдромы:
- диспепсический (дискомфорт в животе, чувство переполнения после еды, раннее насыщение, вздутие живота, тошнота);
- болевой;
- астеноневротический (чувство сильной усталости, повышенная нервная возбудимость и раздражительность).
Кишечные цестодозы (тениаринхоз, дифиллоботриоз, гименолепидоз, тениоз и другие) протекают бессимптомно или с малым количеством симптомов (с явлениями диспепсии, болевым синдромом, анемией).
Трематодозы печени (фасциолез, описторхоз, клонорхоз) вызывают:
- хронический панкреатит;
- гепатит;
- холецистохолангит;
- неврологические нарушения.
Мочеполовой шистомоз проявляется появлением в самом конце мочеиспускания крови, частыми позывами к мочеиспусканию, болью во время мочеиспускания.
Альвеококкоз, цистицеркоз, эхинококкоз могут длительное время протекать бессимптомно. На позднем этапе нагноение или разрыв кист, содержащих паразитов, приводит к анафилактическому шоку, перитониту, плевриту и другим тяжелейшим последствиям.
Для заболеваний, обусловленных паразитированием мигрирующих личинок зоогельминтов, когда человек не является естественным хозяином, различают кожную и висцеральную формы. Кожная форма обусловлена проникновением под кожу человека некоторых гельминтов животных: шистосоматид водоплавающих птиц (трематоды), анкилостоматид собак и кошек, стронгилид (нематоды). При контакте человека с почвой или водой личинки гельминтов проникают в кожу. Возникает чувство жжения, покалывания или зуда в месте внедрения гельминта. Может наблюдаться кратковременная лихорадка, признаки общего недомогания. Через 1-2 недели (реже 5-6 недель) наступает выздоровление.
Висцеральная форма развивается в результате заглатывания яиц гельминтов с водой и пищевыми продуктами. В начале заболевания может быть недомогание, аллергическая экзантема (кожная сыпь). В кишечнике человека из яиц гельминтов выходят личинки, которые проникают через кишечную стенку в кровь, достигают внутренних органов, где растут и достигают 5-10 см в диаметре, сдавливают ткани и нарушают функцию органов. При расположении личинок цепней (цистицерки, ценура) в оболочках и веществе головного мозга наблюдается головная боль, признаки церебральной гипертензии, парезы и параличи, эпилептиформные судороги. Личинки также могут располагаться в спинном мозге, глазном яблоке, серозных оболочках, межмышечной соединительной ткани и др.
Исходом гельминтозов может быть полное выздоровление с ликвидацией гельминтов или развитие необратимых изменений в организме хозяина.
Диагностика гельминтоза
Диагноз гельминтоза устанавливается на основании совокупности жалоб, полученных от пациента сведений о течении болезни, данных лабораторных и инструментальных методов обследования.В острой фазе гельминтозов имеется реакция крови на присутствие гельминта в организме, поэтому рекомендованы следующие исследования:
-
клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:
Возникают в результате попадания инфекции (бактерий, вирусов, простейших, гельминтов) в капилляры кожи. К группе инфекционных эритем относятся:
Диагностику эритемы проводит врач-дерматолог, дерматовенеролог или аллерголог . Первичный прием может осуществить терапевт или врачу общей практики. Возможно, впоследствии понадобится консультация ревматолога, пульмонолога, эндокринолога , фтизиатра и инфекциониста. При появлении эритемы у ребенка следует обратиться к врачу-педиатру или детскому дерматологу.
Диагностика и обследования при эритеме
Диагноз обычно основывается на характерной клинической картине с учетом возраста пациента и прицельной дифференциальной диагностики с крапивницей, корью, краснухой, энтеровирусной экзантемой, сифилисом, лепрой и др. Для исключения прочих патологий подбираются методы комплексной диагностики, в том числе:
-
анализ крови общий. При эритеме выявляют лейкопению, палочкоядерный сдвиг влево, эозинофилию, ускорение СОЭ;
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
Что такое лямблиоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
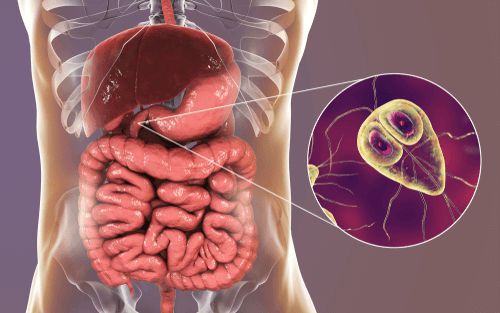
Лямблиоз — это острое и хроническое паразитарное заболевание человека в виде манифестных форм или носительства, вызываемое кишечными лямблиями, которые колонизируют слизистую оболочку преимущественно тонкого кишечника, нарушают процессы пристеночного пищеварения и способствуют развитию и усугублению поражения желудочно-кишечного тракта и других заболеваний.
Этиология
Возбудитель — лямблия. Данный род паразитов включает в себя шесть типов, но заболевание человека вызывает только один тип — кишечная лямблия (Giardia duodenalis, Giardia lamblia, Giardia intestinalis). Это жгутиковое микроскопическое простейшее, впервые описанное чешским медиком-анатомом Д.Ф. Лямблем в 1859 году. Оно имеет до восьми генетических подтипов, но для человека патогенны только А и В (также имеют подтипы).
Вид — Giardia lamblia
Возбудитель лямблиоза (кишечная лямблия) существует в виде двух жизненных форм:
Трофозоиты — это анаэробные, грушевидные микроорганизмы размерами 9-18 мкм. Они обитают в верхних отделах тонкого кишечника. Подвижны (имеют характерное движение в виде вращения вокруг продольной оси — боковое движение), тело спереди расширено и закруглено, сзади сужено и заострено. Имеют в составе два ядра (между ними пролегают опорные нити — аксостили) и парные органоиды — четыре жгутика и два медиальных тела.
Трофозоиты не имеют цитостома — органа заглатывания пищи и пищеварительной вакуоли, поэтому они всасывают пищу, переваренную хозяином (в основном, углеводы), всей поверхностью тела. Это называется осмотическим питанием.
Как выглядят лямблии:
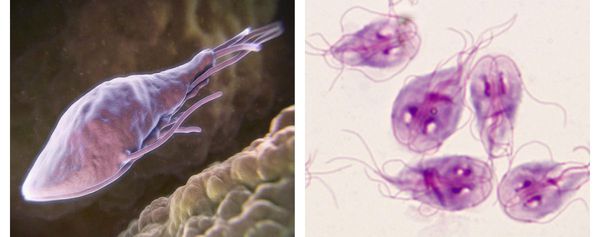
В передней их трети тела расположен присасывательный диск в виде специального углубления. С его помощью лямблии прикрепляются к ворсинкам слизистой оболочки тонкого кишечника. Цитоплазматическая мембрана задней поверхности имеет по краям булавовидные выросты, что также создаёт дополнительную прикрепляющую составляющую.
Размножаются путём продольного деления. Слабо устойчивы в условиях окружающей среды при покидании организма хозяина: при комнатной температуре даже в отсутствии агрессивных факторов быстро погибают.
Цистная форма неподвижна. Паразиты имеют овальную форму, лишены свободных жгутиков (сложно свёрнутые), их размеры достигают 10-14 мкм, окружены толстой, несколько отделённой от тела оболочкой (данная особенность имеет значение при распознавании вида).
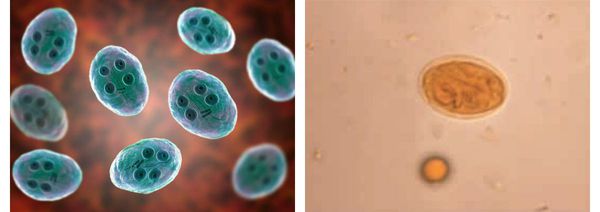
Зрелые цисты внутри имеют четыре ядра, незрелые — два ядра. Образуются в нижних отделах кишечника в процессе выхода из организма с фекалиями. Очень устойчивы во внешней среде: могут сохраняться месяцами в воде при температуре 4-20°C, при хорошей влажности способны сохраняться на контаминированных (обсеменённых) продуктах питания до недели. При кипячении цисты погибают мгновенно, а при высушивании и низкой влажности гибель наступает в течении суток. Устойчивы к бытовому хлорированию воды, действию щелочей и кислот, ультрафиолетовому излучению. Низкие температуры переносит относительно хорошо, но при этом снижая свою жизнеспособность. [1] [3] [6] [9]
Эпидемиология
Распространение заболевания повсеместное, преимущественно в странах с влажным тёплым климатом. Только официально выявляемые случаи в России приближаются к 150 тысячам в год.
Сезонность выражена неярко, некоторый всплеск заболеваемости отмечается в тёплое время года. Возрастной состав больных склоняется в сторону детей.
Источник заражения — люди (больные различными формами лямблиоза и паразитоносители), причём наибольшая заразность наблюдается в подостром периоде заболевания, когда в 1 г фекалий может содержаться до нескольких десятков миллионов цист. Лямблии животных (нечеловеческие типы паразитов) не имеют доказательной базы в плане распространения и заражения человека.
Факторами передачи паразитов выступает загрязнённая цистами термически не обработанная питьевая вода, пища, грязные руки (возможна прямая передача от человека к человеку). Определённую роль в передаче лямблий играют насекомые (тараканы, мухи) и животные (собаки, кошки) — они являются механическими переносчиками (паразиты располагаются на их теле, шерсти, лапках, транзитом в кишечнике).
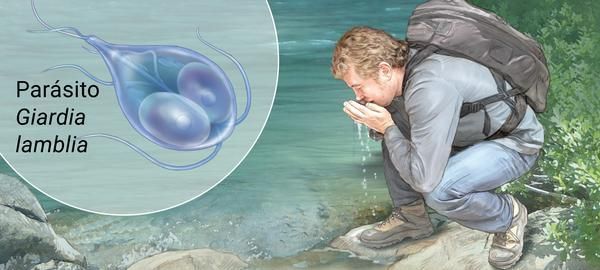
Механизм передачи — фекально-оральный (водный, пищевой и контактно-бытовой пути). Наиболее часто передача осуществляется:
Доза заражения — от 10 до 100 цист (в зависимости от индивидуальных свойств иммунной реактивности кишечника). Возможны случаи невосприимчивости к паразитам: цисты лямблий, встречая агрессивно настроенную среду кишечника, проходят транзитом и выделяются в окружающую среду в неизменённом виде.
Иммунитет после лямблиоза нестойкий и ненапряжёный, возможно повторное заражение. Повышенный риск заболевания имеют лица с патологией иммунитета кишечника и дефицитом IgA. [2] [3] [5] [8] [10]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы лямблиоза
Инкубационный период длится от нескольких дней до месяца и более. Чаще всего при заболевании не наблюдается вообще никаких клинических проявлений, особенно у взрослых.
К основным возможным симптомам лямблиоза относятся:
Лямблиоз у детей
Как правило, у детей первыми симптомами лямблиоза становится появление субфебрильной или фебрильной температуры (37,1–38,0°C или 38,0–39,0°C), болей в животе, тошноты, иногда рвоты, метеоризма, жидкого стула. Живот при этом болезнен, вздут, урчит по ходу кишечника. Грудные дети становятся беспокойными, кричат, нарушается сон, симптомы лямблиоза усиливаются во время и после кормления, возможно появление аллергодерматозов и опрелостей. В динамике при отсутствии лечения это может приводить к нарушению роста и психоэмоционального развития, частым простудным или аллергическим заболеваниям, развитию хронических проблем органов ЖКТ.
У детей более позднего возраста и взрослых яркие симптомы лямблиоза наблюдаются редко — на первый план выходит постепенное развитие диспепсических явлений со стороны ЖКТ умеренного характера:
Лямблиоз у беременных
Лямблиоз у беременных не имеет каких-либо специфичных отличий от лямблиоза у остальных людей, но может приводить к повышению риска развития у беременной В-12 дефицитной анемии и снижению веса плода (гипотрофии). [1] [3] [5] [7] [10]
Патогенез лямблиоза
Характерен так называемый "симптом манной крупы" — белёсые полусферические выбухания слизистой оболочки двенадцатиперстной кишки, представляющие собой зоны очагового отёка со скоплением увеличенного количества лейкоцитов.
Посредством механического раздражения и выделения паразитами продуктов жизнедеятельности (токсическое влияние) происходит стимуляция образования слизи, повышение регенераторной функции кишечника, нарушение выработки факторов нейрогуморальной регуляции пищеварения (холецистоцикин и других) и двигательной активности гепатогастродуоденальной области. Это ведёт к дезорганизации висцеро-висцеральных связей области двенадцатиперстной кишки, поджелудочной железы и желчевыводящей системы, а также к нарушению функционирования органов ЖКТ, нарушению микробиоценоза кишечника, активизации анаэробной флоры, расстройствам расщепления и всасывания белков, жиров, углеводов, витаминов и микроэлементов.
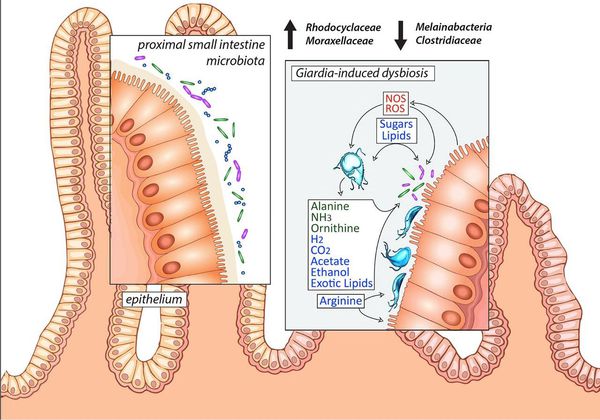
Возникает воспаление слизистой кишечника по типу реакций гиперчувствительности замедленного типа, происходит воздействие на иммунорегуляторные белки (мимикрия), снижение выработки иммуноглобулинов (в частности IgA) из-за нарушения всасывания белков и снижение фагоцитарной активности. Всё это в совокупности со всасываемыми продуктами жизнедеятельности лямблий становится причиной истощения иммунной системы (как кишечника, так и общего иммунитета), развития хронического поражения кишечника, провоцирует длительное обострение имеющихся хронических заболеваний и усугубление ряда аллергозависимых дерматозов. [1] [4] [7] [8]
Классификация и стадии развития лямблиоза
По клинической форме лямблиоз бывает:
Течение лямблиоза бывает трёх типов:
По наличию осложнений лямблиоз бывает:
Выделяют три степени заболевания:
Осложнения лямблиоза
Возможны специфические и неспецифические осложнения лямблиоза.
К специфическим относятся:
-
— зудящие обширные высыпания на теле;
К неспецифическим осложнениям относятся:
Диагностика лямблиоза
Лабораторная диагностика лямблиоза включает в себя:
Дифференциальная диагностика предполагает исключение следующих заболеваний:
Лечение лямблиоза
Лечение острой формы лямблиоза, которая возникает в основном у детей, должно осуществляться в стационаре и включать в первую очередь дезинтоксикационную и дегидратационную терапию, а также щадящее питание.
Медикаментозная терапия
При подтверждении диагноза проводится этиотропное лечение одним из противолямблиозных препаратов (нитрогруппа) в сочетании с желчегонными средствами, и лекарствами, улучшающими микрофлору кишечника.
При длительном хроническом течении в виду персистирующей колонизации лямблиями слизистой оболочки тонкого кишечника и местным иммунодефицитом курс лечения должен быть комплексным, включающим:
К сожалению, в последнее время всё чаще встречаются штаммы лямблий, устойчивых к различным видам противопаразитарной терапии, поэтому средняя вероятность успешной эрадикационного лечения не превышает 85%.
Гигиена при лечении лямблиоза
Лямблиоз редко передаётся между членами семьи, если соблюдать простейшие гигиенические правила: мыть руки после посещения уборной, перед едой и после контакта с животными.
Лечение народными средствами
Эффективность и безопасность методов народной медицины научно не доказана. Без адекватного лечения лямблиоз может привести к различным осложнениям: крапивнице, отёку Квинке, нарушениям зрения, артриту и слабости мышц.
Лечение лямблиоза у детей
Новорождённых от лямблиоза, как правило, не лечат, так как нет подходящих препаратов. В основном рекомендуется улучшать микрофлору и работу кишечника.
Детей старшего возраста лечат так же, как и взрослых, но подбирают необходимую дозировку и форму препарата.
Лечение лямблиоза у беременных
Беременным лечение, как правило, противопоказано (потенциальный вред препаратов превышает пользу от лечения), в основном предпочтение отдаётся улучшению флоры и работы кишечника.
Контроль излеченности
После курса лечения проводится паразитологический контроль методом копроовоскопии или ПЦР не ранее двух недель после завершения курса лечения длительностью в три месяца со сдачей анализа раз в месяц. [1] [3] [4] [5]
Прогноз. Профилактика
При назначении адекватного лечения прогноз благоприятен, осложнения редки.
Специфической профилактики не разработано. Основной упор следует делать на меры соблюдения санитарных норм:
Лямблиоз у детей – паразитарная инвазия, вызываемая одноклеточными организмами – лямблиями. Лямблиоз у детей может протекать с диспепсическим, болевым, астено-невротическим, интоксикационным, аллерго-дерматологическим синдромами. Диагностика лямблиоза у детей предполагает проведение микроскопического и ПЦР исследования кала и дуоденального содержимого, ИФА крови. Лечение лямблиоза у детей включает специфическую противолямблиозную терапию, диетический режим, проведение тюбажей с холекинетиками, прием ферментативных препаратов и энтеросорбентов.

Общие сведения
Лямблиоз у детей – протозойная инфекция, вызываемая микроскопическими паразитами Lamblia intestinalis (лямблиями). Согласно эпидемиологическим данным, общая распространенность лямблиоза в популяции составляет 2-5%, их них более половины случаев заболевания приходится на детей. В организованных детских коллективах (яслях, садах, школах, интернатах) зараженность детей лямблиозом достигает 30-50%. Восприимчивость к лямблиозной инфекции среди детей младшего возраста в 3 раза выше, чем среди взрослых. Лямблиоз у ребенка может протекать под маской многочисленных заболеваний, поэтому его выявление и предупреждение распространения составляет сложную проблему детской гастроэнтерологии и педиатрии.

Причины
Возбудителем лямблиоза у детей и взрослых выступает Lamblia intestinalis (син.- Giardia lamblia, Giardia intestinales, Giardia duodenalis) - одноклеточный жгутиковый микроорганизм, паразитирующий в кишечнике. В организме человека лямблии могут существовать в двух формах – вегетативной (в верхних отделах тонкого кишечника - двенадцатиперстной и начальном отделе тощей кишки) и споровой (цистной) в толстой кишке, откуда выделяются с испражнениями во внешнюю среду. Вне организма хозяина вегетативные формы лямблий быстро погибают, цисты же сохраняют свою жизнеспособность до 60-70 дней во влажной среде и до 3-х месяцев в водопроводной воде.
Заражение детей лямблиозом происходит посредством фекально-орального механизма, при попадании цист паразитов в пищеварительный тракт ребенка с водой, пищей, при пользовании общими игрушками, посудой и предметами гигиены (носовыми платками, полотенцами), через грязные руки. Новорожденные дети могут заражаться лямблиозом в родах при прорезывании головки. В семьях, где один или несколько детей больны лямблиозом, обычно инфекция имеется у всех остальных членов семьи.
Патогенез
Особенности жизнедеятельности лямблий обусловливают их патогенное воздействие на организм ребенка. При попадании в организм человека лямблии паразитируют в просвете кишечника, многократно присасываясь и открепляясь от слизистой оболочки, чем вызывают повреждение энтероцитов. Вследствие механического повреждения слизистой оболочки в тонком кишечнике активизируется условно-патогенная и патогенная микрофлора. При исследовании кала у детей с лямблиозом нередко обнаруживаются грибы, H.pylori; снижение уровня бифидо- и лактобактерий, кишечной палочки. Дисбактериоз создает благоприятные условия для размножения лямблий в кишечнике, проникновения токсинов во внутреннюю среду организма.
Кроме этого, лямблии выделяют токсические продукты метаболизма, которые нарушают всасывание углеводов, жиров, белков, микроэлементов, витаминов и минеральных веществ в тонком кишечнике, формируя дефицит микронутриентов и поливитаминную недостаточность. При лямблиозе у детей страдает синтез пищеварительных ферментов, что находит свое выражение в развитии лактазной недостаточности и синдрома мальабсорбции.
Раздражение нервных окончаний стенки кишки запускает патологические висцеро–висцеральные рефлексы, способствуя развитию абдоминального синдрома. Сенсибилизация организма продуктами метаболизма и гибели лямблий вызывает различные формы аллергических проявлений.
Длительное персистирование лямблий, воздействие их токсинов и продуктов обмена на различные системы, вызывает у ребенка синдром хронической эндогенной интоксикации, невротические реакции, вторичную иммунную недостаточность.
Классификация
В соответствии с классификацией ВОЗ, различают бессимптомное лямблионосительство и клинически выраженный лямблиоз у детей. По особенностям клинических проявлений выделяют первичную инвазию (острый лямблиоз чаще встречается у детей младшей возрастной группы) и затяжную рецидивирующую инфекцию (хронический лямблиоз обычно регистрируется у старших детей и взрослых).
В зависимости от клинического варианта лямблиоз у детей может протекать в кишечной форме (в виде дуоденита, дискинезии двенадцатиперстной кишки, энтерита, энтероколита), гепатобилиарной форме (в виде дискинезии желчевыводящих путей, холангита, холецистита), как сопутствующее заболевание.
У детей разного возраста лямблиоз может приобретать клиническую форму с преобладанием болевого, диспепсического, аллерго-дерматологического, астено-невротического, интоксикационного синдрома или их сочетаний.
Симптомы лямблиоза у детей
Практически у всех детей с лямблиозом наблюдается абдоминальный синдром, характеризующийся приступообразной болью в животе (в эпигастрии, в районе пупка, правом подреберье), не связанной с приемом пищи. Иногда выраженность болевого синдрома у детей может напоминать клинику острого живота.
Диспепсический синдром у ребенка с лямблиозом может выражаться в снижении аппетита, наличии отрыжки, изжоги, тошноты, горечи во рту, вздутия живота. На фоне сопутствующего дисбиоза кишечника стул становится жидким, пенистым, зловонным; частота дефекаций увеличивается до 3-5 раз в сутки. При исследовании копрограммы обнаруживается стеаторея. Иногда у детей с лямблиозом отмечается чередование запоров и диареи. Следствием нарушения кишечного всасывания и расстройства стула служит снижение массы тела, гипотрофия.
Аллерго-дерматологические проявления лямблиоза у детей малоспецифичны. В ряде случаев на коже появляется мелкоточечная розовая сыпь по типу крапивницы, неукротимый кожный зуд; у подростков возникает или усиливается юношеская угревая сыпь. Может развиваться аллергический ринит, аллергический конъюнктивит, атопический дерматит, отек Квинке, бронхиальная астма. Иногда лямблиоз у детей заявляет о себе приступами артралгий и артрита.
Астено-невротический синдром при лямблиозе у детей является следствием угнетающего действия на ЦНС продуктов жизнедеятельности лямблий. Проявления синдрома находят свое выражение в повышенной утомляемости, снижении работоспособности и эмоционального тонуса ребенка, раздражительности, плаксивости, головных болях, головокружениях, появлении скрипа зубами (бруксизма), тиков.
Интоксикация при лямблиозе у детей сопровождается гепатолиенальным синдромом, лимфаденопатией, увеличением миндалин и аденоидов, беспричинным подъемом температуры тела до 37,5-38°С.
Хронический лямблиоз у детей не имеет ярко выраженных клинических проявлений. Его течение характеризуется сухостью и шелушением кожи, фолликулярным кератозом, обострением или манифестацией аллергических заболеваний, утяжелением течения соматической патологии, неустойчивостью стула, периодическим субфебрилитетом, признаками вегето-сосудистой дистонии и т. д.
Диагностика
Поскольку признаки инфекции не являются специфичными, дети с лямблиозом часто длительно и безрезультатно лечатся у аллерголога-иммунолога, детского дерматолога, детского пульмонолога. Обследованию на лямблиоз должны подвергаться дети с патологией ЖКТ, вегетативными и невротическими нарушениями, аллергическими заболеваниями, стойкой эозинофилией по данным гемограммы.
Наиболее доступной формой диагностики лямблиоза у детей считается выявление цист лямблий в кале. Для этого требуется, как минимум, трехкратная сдача анализа, однако, поскольку цистовыделение происходит непостоянно, циклично, лямблии в кале обнаруживаются не всегда. В некоторых случаях информативнее оказывается исследование дуоденального содержимого, полученного путем зондирования.
В настоящее время широко используется серологическая диагностика лямблиоза у детей (ИФА), направленная на выявление специфических антител к антигенам лямблий в крови, а также высокочувствительное ПЦР-исследование кала и дуоденального содержимого.
В рамках обследования детям с лямблиозом могут быть рекомендованы дополнительные диагностические процедуры: УЗИ органов брюшной полости, анализ кала на дисбактериоз, копрограмма, биохимическое исследование крови.
Лечение лямблиоза у детей
Целевой установкой терапии лямблиоза у детей является полная эрадикация паразита и устранение клинических проявлений. При подтверждении диагноза лямблиоза у детей должно проводиться лечение всех членов семьи и домашних питомцев.
Проведению противолямблиозной терапии предшествует подготовительный этап, включающий соблюдение диеты и режима питания и устранение холестаза. Для повышения эффективности лечения лямблиоза у детей рекомендуется соблюдение диеты: употребление каш, отрубей, сухофруктов, печеных овощей и фруктов; снижение доли легкоусвояемых углеводов. С целью устранения эндогенной интоксикации рекомендуется прием энтеросорбентов; при синдроме мальдигестии и мальабсорбции назначаются ферменты на основе панкреатина. При лямблиозе у детей показан прием холекинетиков, проведение слепых тюбажей по Демьянову. При выявлении дисбактериоза проводится соответствующая коррекция микробного пейзажа кишечника.
Для проведения этиотропной терапии лямблиоза у детей используются противолямблиозные препараты группы нитроимидазолов (метронидазол, тинидазол, ниридазол, орнидазол) и производные нитрофуранов (фуразолидон, нифуратель). Выбор препарата, схему и длительность лечения лямблиоза у детей определяет детский гастроэнтеролог. На 2-3 день приема противопаразитарных препаратов у детей могут обостриться аллергические проявления, усилиться боли в животе, однако это не является поводом для прекращения лечения.
После завершения назначенного курса должно быть проведено повторное обследование ребенка на лямблиоз. При упорном течении лямблиоза у детей проводятся два цикла лечения разными препаратами.
Прогноз и профилактика лямблиоза у детей
При проведении полного курса терапии клинико-лабораторная ремиссия достигается у 92-95% детей. Тем не менее, нередки случаи реинфекции и рецидива лямблиоза у детей. После завершения лечения дети должны наблюдаться педиатром с проведением 2-3–кратного обследования на лямблиоз. При отрицательных лабораторных результатах, но возобновлении типичных симптомов лямблиоза ребенку необходимо провести противорецидивный курс лечения.
Профилактика лямблиоза у детей требует выявления и лечения бессимптомных паразитоносителей и цистовыделителей; привития детям гигиенических навыков; использования кипяченой воды для питья и мытья фруктов; проведения противоэпидемических мероприятий в детских учреждениях.
Проанализирована клинико-эпидемиологическая ситуация по лямблиозу у детей раннего возраста. Лямблиоз регистрировался чаще у детей из организованных коллективов. Причиной заболевания служили несоблюдение правил личной гигиены, ониго- и геофагия. Клинически
The clinical and epidemiological situation of giardiasis (lambliosis) in children of early age was analyzed. Giardiasis was registered more often in children from organized groups. The cause of the disease was non-adherence to the rules of personal hygiene, ongo- and geophagy. Clinically, giardiasis (lambliosis) was manifested by abdominal pain, decreased appetite, nausea and sleep disturbances, and by reactive changes in the pancreas. A positive double laboratory study after treatment may indicate a chronic course of the disease.
В Астраханской области и ряде регионов юга России в последние годы все чаще стали отмечаться случаи различных бактериальных, вирусных и паразитарных инфекций: чумы, туляремии, лихорадок — Ку, Крым-Конго, Западного Нила, малярии, дирофиляриоза и ряда других инфекций. Некоторые из этих инфекций регистрируются и на территории Астраханской области [1–3, 5–11].
Одним из таких паразитозов, которому в последнее время уделяется пристальное внимание, является лямблиоз.
Лямблиоз (жиардиаз) — паразитарная инвазия, вызываемая одноклеточным паразитом Lamblia intestinalis, протекающая как бессимптомно в виде носительства, так и в виде манифестных форм с явлениями энтерита, холепатии и астении, часто принимающая хроническое рецидивирующее течение [14].
По данным Всемирной организации здравоохранения, лямблиозом страдают примерно 20–25% детей в мире. Лямблии занимают 3-е место по распространенности после энтеробиоза и аскаридоза. Заболеваемость лямблиозом зависит от социально-экономического уровня стран. В развитых странах она встречалась с частотой 2–7%, в развивающихся — достигает 40% [4].
Лямблиоз является серьезной проблемой современной педиатрии. Актуальность ее обусловлена как высокой распространенностью этого вида простейших, так и полиморфизмом клинических проявлений, сложностью диагностики и неоднозначными подходами к лечению [13].
Клинические проявления лямблиоза регистрируются во всем мире почти у 500 млн больных в год. Среди детей пораженность лямблиями составляет от 27–70%, причем наибольший процент приходится на детей младшего возраста [12].
Целью настоящего исследования было проанализировать клинико-эпидемиологическую ситуацию по лямблиозу у детей раннего возраста.
Материалы и методы исследования
В 2016 г. под нашим наблюдением находилось 95 детей с клиническим диагнозом «лямблиоз», в т. ч. 60% — дети в возрасте до 7 лет. Во всех случаях диагноз был поставлен на основании копроовоскопического исследования.
Результаты исследования
Из всего числа обследованных детей более половины — 68,4% составляли дети из организованных коллективов (посещение детских садов или школ). Другая часть (31,6%) — дети из неорганизованных коллективов (нахождение дома с родителями или членами семьи). Возраст всех обследуемых детей колебался от 9 месяцев до 7 лет. Так, на долю детей в возрасте от 9 месяцев до 3 лет приходилось 35,1%, на долю детей в возрасте от 3 до 7 лет — 64,9%.
По половому признаку показатели практически одинаковые: 50,9% составляли мальчики и 49,1% — девочки.
Большая часть детей, обратившихся за медицинской помощью, проживали в различных районах г. Астрахани — 94,7%. В редких случаях (5,3%) — дети проживали в районах Астраханской области, в т. ч. в Камызкском, Приволжском и Красноярском районах (по 1 ребенку из каждого района).
Причины обследования на лямблиоз были разнообразные. В большинстве случаев дети обращались за медицинской помощью в связи с наличием у них разнообразных жалоб — 64,9%. В редких случаях (15,8%) — лямблиоз был выставлен на основании медицинских осмотров и только в одном случае (1,8%) диагноз был поставлен ребенку, контактному по члену семьи.
При сборе эпидемиологического анамнеза было выяснено, что большая часть детей (47,4%) не соблюдала правила личной гигиены, т. е. не моет руки перед едой и после посещения улицы. Почти половина детей указала, что дома имеются домашние животные (кошки или собаки), с которыми они постоянно имели тесный контакт, в т. ч. 26,3% — имели тесный контакт с домашними кошками, а 12,3% детей — с собаками. Другая часть детей (24,6%) имели привычку грызть ногти и сосать пальцы рук. Привычку есть землю (геофагия) отмечали 21,1% детей.
У 17,5% детей, со слов родителей, вредные привычки отсутствовали.
Клинические проявления отмечались у 87,7% детей. Так, в частности, большинство обратившихся детей предъявляли жалобы на боль в эпигастральной области — 57,9%, снижение аппетита — 38,6%, жидкий стул — 28,1%. В редких случаях у детей отмечались жалобы на плохой сон — 21,1%, тошноту и различные аллергические реакции в виде крапивницы — по 19,3%. В единичных случаях у детей отмечались жалобы на рвоту — 10,5%, незначительное повышение температуры до субфебрильных цифр — 7% и выпадение волос — 3,5%. У 12,3% детей жалобы отсутствовали.
Всем детям, обратившимся за медицинской помощью, проводилось ультразвуковое исследование органов брюшной полости. Так, в большинстве случаев у детей отмечались реактивные изменения со стороны поджелудочной железы– 56,1%. У трети больных — по 26,3% отмечались реактивные изменения со стороны печени и признаки дискинезии желчевыводящих путей. В редких случаях отмечался мезаденит — 8,8%, спленомегалия — 7% и полиаденопатия — 3,5%. У 26,3% детей данные ультразвукового исследования без патологии.
Кроме ультразвукового исследования всем детям перед началом медикаментозного лечения проводили общий анализ крови. Так, в большинстве случаев (82,5%) результаты исследования без изменений. В редких случаях отмечалась эозинофилия — 8,8%, лейкоцитоз — 5,3% и анемия — в 3,5% случаев.
В качестве медикаментозного лечения назначались противолямблиозные препараты: альбендазол и Макмирор. Так, большая часть детей — 56,1% в качестве лечения получали препарат Макмирор из расчета 15–30 мг/кг массы тела в 2–3 приема в течение 7 дней для детей старше двух лет. Другая часть детей — 43,9% получали препарат альбендазол. Препарат назначался по 12 мг/кг массы тела 1 раз в день после еды для детей старше двух лет в течение 6 суток.
После проведенного медикаментозного лечения дважды проводилось контрольное исследование биоматериала. Так, в большинстве случаев — 78,9% симптомы заболевания полностью купировались, в 15,8% — симптомы заболевания купировались частично и только в 5,3% случаев (3 ребенка) симптомы не купировались вообще.
Результаты копроовоскопического исследования после проведенного лечения: в 98,2% — результат отрицательный, в 1,8% — положительный.
Выводы
Литература
Р. С. Аракельян* , 1 , кандидат медицинских наук
Е. И. Окунская**
Н. А. Сергеева***
О. В. Коннова*, кандидат филологических наук
Х. М. Галимзянов*, доктор медицинских наук, профессор, академик РАЕН
В. С. Шишкина*
А. А. Обухова****
* ФГБОУ ВО Астраханский ГМУ МЗ РФ, Астрахань
** ГБУЗ АО ДГП № 3, Астрахань
*** ГБУЗ АО ДГП № 5, Астрахань
****ФГБОУ ВО СПбГПМУ МЗ РФ, Санкт-Петербург
Лямблиоз у детей раннего возраста Р. С. Аракельян, Е. И. Окунская, Н. А. Сергеева, О. В. Коннова, Х. М. Галимзянов, В. С. Шишкина, А. А. Обухова
Для цитирования: Лечащий врач № 6/2018; Номера страниц в выпуске: 62-63
Теги: паразитарная инвазия, боль в животе, эпидемиология, клиническая картина
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гельминтоз (глистная инвазия): причины появления, симптомы, диагностика и способы лечения.
Определение
Гельминтозы - болезни человека, животных и растений, вызываемые паразитическими червями (гельминтами).
Причины появления гельминтозов
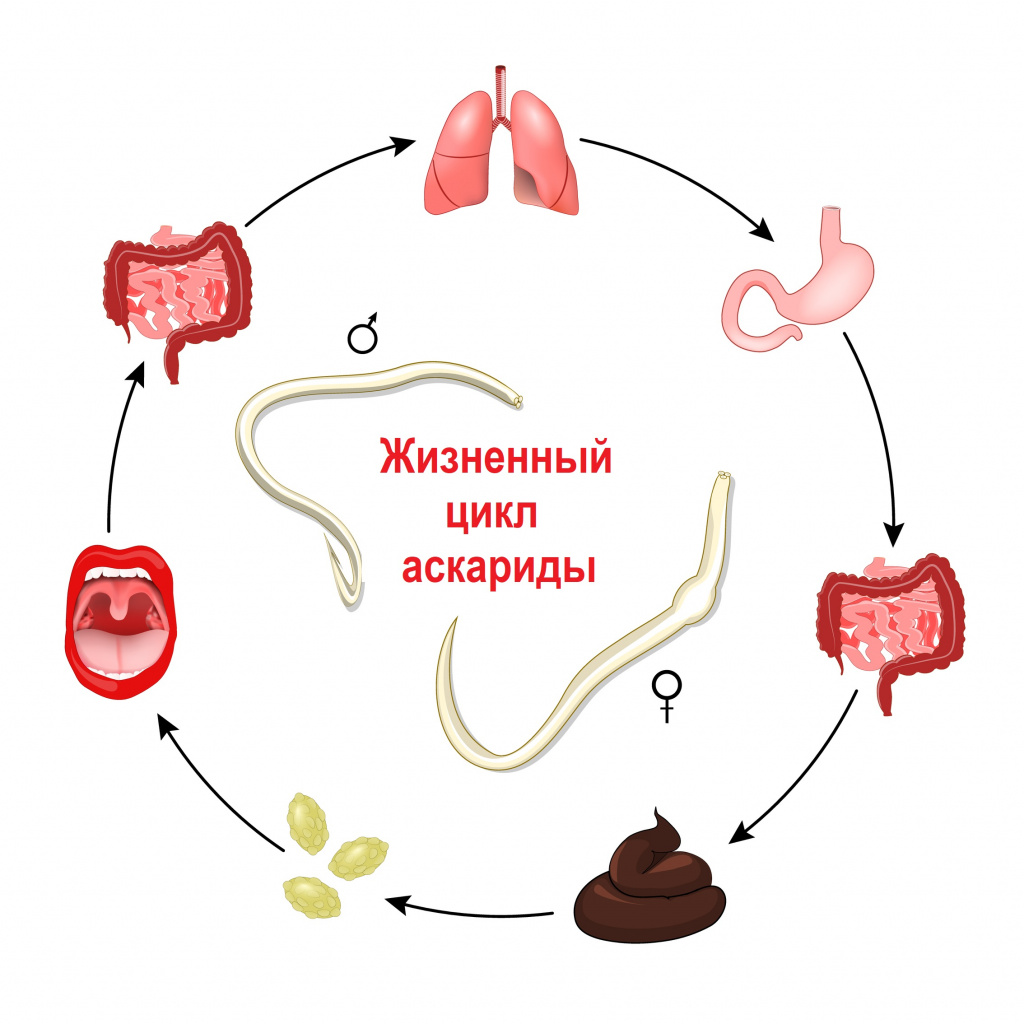
В настоящее время в России встречается более 70 видов из известных 250 гельминтов, паразитирующих в организме человека. Наиболее распространены круглые черви (аскариды, острицы, трихинеллы, власоглав), ленточные черви (свиной, бычий и карликовый цепни, широкий лентец, эхинококки), сосальщики (печеночная и кошачья двуустки).
Заражение гельминтами чаще всего происходит после попадания в организм их яиц и/или личинок. В зависимости от механизма заражения и путей передачи гельминтозы подразделяются на: геогельминтозы, биогельминтозы и контактные гельминтозы. Геогельминты развиваются без промежуточных хозяев, биогельминты - с последовательной сменой одного-двух-трех хозяев, контактные гельминты передаются контактным путем.
Свиной цепень, бычий цепень, эхинококк и другие виды червей развиваются с последовательной сменой одного-двух-трех хозяев. Промежуточными хозяевами могут быть рыбы, моллюски, ракообразные, насекомые. Человек заражается этими гельминтами, употребляя в пищу продукты, не прошедшие полноценную термическую обработку:
Контактным путем - то есть при личном контакте здорового человека с зараженным, при пользовании общей посудой, предметами туалета, бельем, при вдыхании пыли в помещении, где находится зараженный человек - передаются энтеробиоз (возбудитель – острица) и гименолепидоз (возбудитель – карликовый цепень). В случае энтеробиоза часто случается самозаражение.
Гельминты определенного вида паразитируют в определенных органах, вызывая различные гельминтозы:
Срок жизни гельминтов в организме окончательного хозяина может быть различным, зависит от вида паразита и колеблется от нескольких недель (острицы) до нескольких лет (цепни) и десятилетий (фасциолы).
Классификация заболевания
У человека паразитируют черви двух видов:

