Липома терминальной нити спинного мозга что это такое
Обновлено: 28.04.2024
МРТ фибролипомы терминальной нити
а) Терминология:
• Синонимы: фибролипома терминальной нити, жировая перестройка терминальной нити, «жир в нити»
• Бессимптомное присутствие жировой ткани в толще нормальной во всех остальных отношениях терминальной нити
в) Дифференциальная диагностика:
• Интраспинальная липома
• Фиксированный спинной мозг
• Липомиелоцеле
• Эпидермоидная/дермоидная киста
• Субарахноидальное кровоизлияние
• Опухоль с парамагнитными эффектами
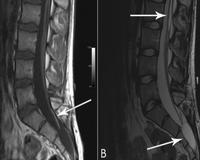
(Слева) Схема сагиттального среза пояснично-крестцового отдела позвоночника: жировая инфильтрация терминальной нити спинного мозга. Конус спинного мозга располагается на нормальном уровне - L1 -L2.
(Справа) МРТ, Т1-ВИ, сагиттальная проекция: жировая инфильтрация терминальной нити. Конус спинного мозга Ев располагается, как обычно, на уровне L1-L2. В этом случае фибролипома терминальной нити признана случайной находкой, поскольку она не может быть причиной нарушения походки у данного пациента. (Слева) На схеме аксиального среза поясничного отдела позвоночника показан характерный вид жировой инфильтрации терминальной нити спинного мозга Терминальная нить располагается в дорзальном отделе дурального мешка и никак не влияет расположение корешков конского хвоста.
(Справа) Данное аксиальное Т1-ВИ подтверждает диагноз жировой инфильтрации терминальной нити спинного мозга, Конус спинного мозга располагается нормально на уровне L1/2 (здесь не показано). Жировую инфильтрацию терминальной нити, как правило, лучше всего видно на аксиальных Т1-ВИ.
г) Патология:
• Небольшой очаг жировой ткани в толще нормальной во всех остальных отношениях терминальной нити спинного мозга:
о Макро- и микроскопически очаг представлен типичной жировой тканью
о Является случайной находкой на 4-6% вскрытий
• Отсутствие аномалий кожи нижней части спины при бессимптомном течении фибролипомы
д) Клинические особенности:
• Бессимптомное течение, по определению является случайной находкой
• Случайная находка на вскрытия в 4-6% случаев
е) Диагностическая памятка:
• При наличии клиники следует подозревать интраспинальную липому, поскольку фибролипома всегда существует бессимптомно
• При больших размерах образования, развитии клиники, утолщении терминальной нити > 2 мм всегда думайте об интраспинальной липоме

Липома терминальной нити - одна из разновидностей врожденных пороков развития позвоночника и спинного мозга, развивается вследствие преждевременного отделения кожной эктодермы от нейроэктодермы в фазу нейруляции, с последующей дифференцировкой мезенхимальной ткани в жировую клетчатку. В наиболее тяжелом своем проявлении липомы терминальной нити сопровождаются другими аномалиями развития аноректальной области, мальформациями мочеполовой системы, пороками развития пояснично-крестцового отдела позвоночника и диагностируются в раннем детском возрасте. Самостоятельные малые липомы терминальной нити чаще всего являются случайными находками при выполнении компьютерной и магнитно-резонансной томографии в ходе решения других клинических задач.
Терминальная липома - это окруженное тонкой капсулой жировое образование, прикрепленное к конусу или нити спинного мозга, в некоторых случаях через дизрафический дефект пояснично-крестцового отдела позвоночника переходит в подкожную жировую клетчатку, и в таких случаях спинной мозг фиксирован, натянут и истончен с признаками сирингогидромиелии. Клинически мелкие липомы могут себя не проявлять. Крупные липомы вызывают клинику синдрома «фиксированного спинного мозга», нарушение функций мочевого пузыря и кишечника, слабость нижних конечностей и нарушение чувствительности, деформации стоп и позвоночника.
Наиболее информативными методами диагностики врожденных пороков развития позвоночника и спинного мозга является магнитно-резонансная и компьютерная томография, позволяющие визуализировать образование, оценить размеры и взаимоотношение с важными анатомическими структурами, что позволяет соотнести находки и клинические проявления, сопутствующие изменения, а также спрогнозировать лечение.
Магнитно-резонансная томография пояснично-крестцового отдела позвоночника. Определяется дополнительное малое образование в терминальной нити спинного мозга гиперинтенсивное на Т1, промежуточного сигнала на Т2, низкой интенсивности на программах с жироподавлением (липома). На аксиальных срезах визуализируется соотношение с корешками конского хвоста. Спинной мозг в данном случает не натянут. Найденная липома была случайной находкой, клинически себя не проявляла.
При обнаружении липом терминальной нити у детей необходимо динамическое наблюдение за ними, т.к. они склонны увеличиваться в размерах. При клинически значимых размерах образований и при их росте необходимо выполнять хирургическую резекцию с высвобождением спинного мозга.
Лучевая диагностика фибролипомы терминальной нити
а) Терминология:
1. Синонимы:
• Фибролипома терминальной нити, жировая перестройка терминальной нити, «жир в нити»
2. Определения:
• Бессимптомное присутствие жировой ткани в толще нормальной во всех остальных отношениях терминальной нити
• Конус спинного мозга располагается на нормальном уровне, признаки фиксированного спинного мозга отсутствуют
б) Визуализация фибролипомы терминальной нити:
2. КТ при фибролипоме терминальной нити:
• Бесконтрастная КТ:
о Точечное ослабление сигнала в дорзальном отделе дурального мешка на поясничном уровне
о Отсутствие признаков дизрафии позвоночника
• КТ с КУ:
о Отсутствие КУ
3. МРТ:
• Т1-ВИ:
о Линейный высокоинтенсивный сигнал, ориентированный на сагиттальных изображениях в кранио-каудальном направлении:
- Может располагаться на любом участке между конусом спинного мозга и крестцом
о Располагается в дорзальной половине дурального мешка там, где должна располагаться терминальная нить спинного мозга
о Потеря сигнала при использовании режима подавления сигнала жировой ткани
• Т2-ВИ:
о Сигнал жировой ткани
• Т1 -ВИ с КУ:
о Отсутствие усиления сигнала
4. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о На Т1-ВИ визуализируется типичная жировая ткань, морфология конуса спинного мозга не изменена, расположение его нормальное
• Протокол исследования:
о Т1-ВИ с подавлением сигнала жировой ткани для выявления гиперинтенсивности сигнала
(Слева) Схема сагиттального среза пояснично-крестцового отдела позвоночника: жировая инфильтрация терминальной нити спинного мозга. Конус спинного мозга располагается на нормальном уровне - L1 -L2.
(Справа) МРТ, Т1-ВИ, сагиттальная проекция: жировая инфильтрация терминальной нити. Конус спинного мозга Ев располагается, как обычно, на уровне L1-L2. В этом случае фибролипома терминальной нити признана случайной находкой, поскольку она не может быть причиной нарушения походки у данного пациента. (Слева) На схеме аксиального среза поясничного отдела позвоночника показан характерный вид жировой инфильтрации терминальной нити спинного мозга Терминальная нить располагается в дорзальном отделе дурального мешка и никак не влияет расположение корешков конского хвоста.
(Справа) Данное аксиальное Т1-ВИ подтверждает диагноз жировой инфильтрации терминальной нити спинного мозга, Конус спинного мозга располагается нормально на уровне L1/2 (здесь не показано). Жировую инфильтрацию терминальной нити, как правило, лучше всего видно на аксиальных Т1-ВИ.
в) Дифференциальная диагностика фибролипомы терминальной нити:
1. Интраспинальная липома:
• Более крупное липоматозное образование (>5 мм)
• Утолщение терминальной нити (>2 мм)
• Низкое расположение или нечеткие контуры конуса спинного мозга
2. Фиксированный спинной мозг:
• Утолщенная терминальная нить, нечеткое окончание конуса спинного мозга, отсутствие четкой границы между ним и терминальной нитью
3. Липомиелоцеле:
• Дорзальная дизрафия позвоночника
4. Эпидермоидная/дермоидная киста:
• Интрадуральное образование сложного строения, различная степень подавления сигнала жировой ткани
5. Субарахноидальное кровоизлияние:
• Жидкостно-жидкостные уровни в дуральном мешке
6. Опухоль с парамагнитными эффектами:
• Меланома, меланотическая менингиома и шваннома могут характеризоваться высокой интенсивностью сигнала на Т1-ВИ
г) Патология:
1. Общие характеристики фибролипомы терминальной нити:
• Этиология:
о Врожденная
• Сочетанные аномалии:
о Отсутствие кожных проявлений в нижней части спины при бессимптомном течении фибролипомы терминальной нити
• Жировая инфильтрация терминальной нити
2. Макроскопические и хирургические особенности:
• Небольшой очаг жировой инфильтрации в толще нормальной во всех остальных отношениях терминальной нити
3. Микроскопические особенности:
• Типичная жировая ткань
д) Клинические особенности:
1. Клиническая картина:
• Наиболее распространенные симптомы/признаки:
о По определению бессимптомное лечение, случайная находка
2. Демография:
• Возраст:
о Дети и взрослые
• Пол:
о М=Ж
• Эпидемиология:
о Случайная находка в 4-6% случаях по данным вскрытий
3. Течение заболевания и прогноз:
• Вариант нормы
4. Лечение:
• При бессимптомном течении лечение не требуется
д) Диагностическая памятка. Следует учесть:
• При наличии клиники следует подозревать интраспинальную липому, поскольку фибролипома всегда существует бессимптомно
• При больших размерах образования, развитии клиники, утолщении терминальной нити > 2 мм всегда думайте об интраспинальной липоме
е) Список литературы:
1. Harada A et al: Intraspinal lesions associated with sacrococcygeal dimples. J Neurosurg Pediatr. 14(1):81—6, 2014
2. Thompson EM et al: Clinical significance of imaging and histological characteristics of filum terminate in tethered cord syndrome. J Neurosurg Pediatr. 13(3):255—9, 2014
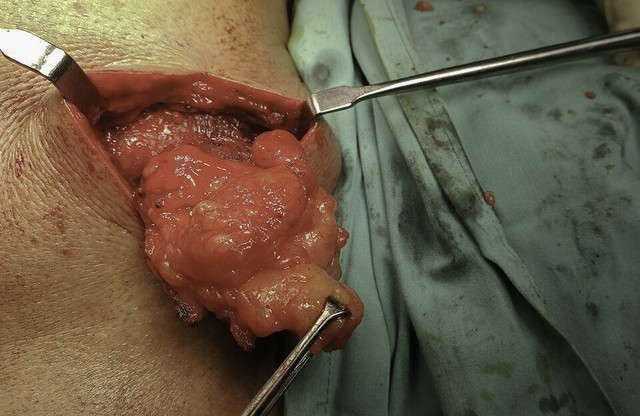
Доброкачественные новообразования, развивающиеся в жировой ткани, прежде всего, кожи, но бывают липомы молочной железы, головного и спинного мозга. Опухоли растут медленно и редко малигнизируются.
Липомы возникают у многих людей, по статистике они есть у каждого сотого человека. Мужчины и женщины одинаково подвержены заболеванию.
Что такое липома?
Липома – это мягкое на ощупь, округлое, заполненное жиром образование, которое чаще всего вырастает под кожей. В быту липомы нередко называют жировиками. В подавляющем большинстве случаев липомы безобидны, их относят к доброкачественным опухолям. На коже липом не бывает, они формируются в жировой ткани кожи или в подкожной клетчатке. Таким образом, липома может возникнуть на любой части тела, где есть жировая ткань. Обычно у человека возникает 1-2 образования. Очень редко встречаются липомы множественные, это состояние называют множественным семейным липоматозом, он чаще возникает у мужчин.
Как липома выглядит?
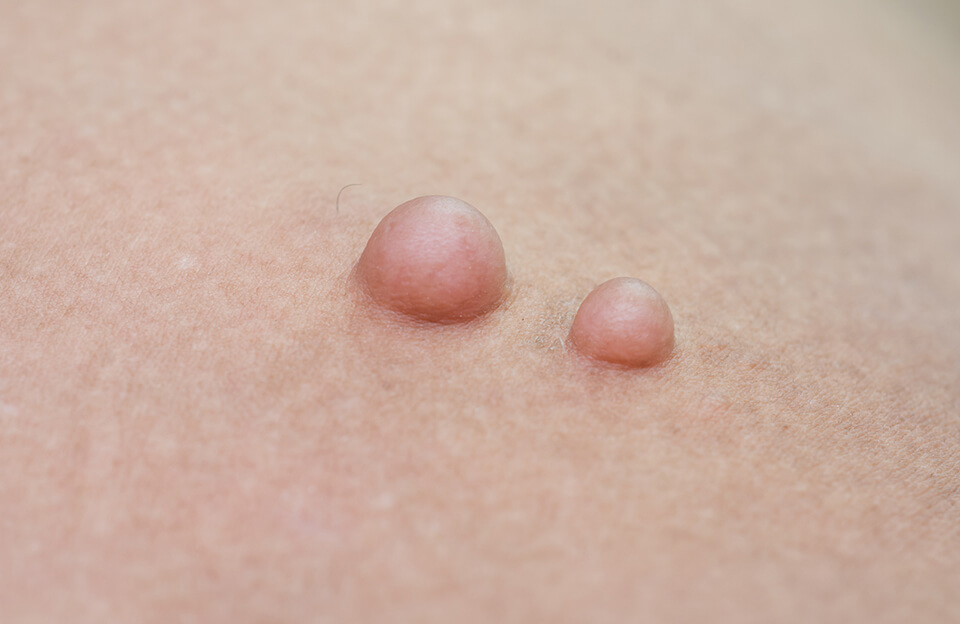
Медленно растущие мягкие образования под кожей — жировики — обычно являются липомами.
Выглядит липома как “шарик” или “комок” под кожей. Величина образования варьирует, оно может быть размером от горошины и до нескольких сантиметров в поперечнике. Липома при пальпации (ощупывании) мягкая, по плотности напоминает резину, не спаяна с нижележащими тканями.
Причины возникновения липомы
Обычно липомы возникают в среднем возрасте – между 40 и 60 годами, у детей это патология встречается редко.
Точные причины появления липом неизвестны. Но они чаще возникают
- у пациентов с редким наследственным заболеванием – синдромом Коудена
- при синдроме Гарднера
- при болезни Маделунга.
Нередко липомы находят у членов одной семьи, т.е. генетическая предрасположенность к ним передается по наследству. Ожирение не приводит к повышенному риску образования липом.
Классификация
По анатомическому признаку липомы подразделяют на:
- липомы головы, лица и шеи, которые, соответственно, располагаются на голове, на лице, на шее
- липомы туловища – на спине, животе
- липомы конечностей – на ногах и руках
- липомы грудной клетки – образованием затронуты легкие
- липомы внутри брюшных органов – новообразования могут затрагивать почки
- липомы семенного канатика
- липомы других локализаций.
Классификация липомы по МКБ-10
По международной классификации болезней липомы относят к разделу D17, т.е. к доброкачественным образованиям жировой ткани.
Механизм образования
Иногда триггером, запускающим образование липомы, считают повреждение кожи. Липома представляет собой новообразование из жировых клеток. Ее рост начинается из одной клетки, которая растет и делится быстрее, чем окружающие ее ткани. Под микроскопом липома представляет собой скопление узелков из зрелых жировых клеток (адипоцитов), разделенных фибромускулярными перегородками. Доброкачественность образования устанавливают при отсутствии атипии ядер или самих клеток.
Симптомы и признаки липом
Липомы растут очень медленно и обычно не вызывают никаких симптомов, кроме уплотнения в виде “шишки” или “шарика” под кожей. Внутренние липомы также обычно ничем себя не проявляют, т.е. бессимптомны.
Липома молочной железы
Липома в молочной железе обычно возникает у женщин после наступления менопаузы. Как правило, это образование размером до 1 см, весом до нескольких граммов. Липому молочной железы размером более 5 см и весом более 500 г называют гигантской.
Основные признаки липомы молочной железы:
- безболезненность
- мягкость на ощупь
- возможность смещения под кожей. Т.е. она не спаяна плотно с окружающими тканями и не изменяет внешний вид кожи над ней.
Так как липомы часто располагаются в толще железы и не имеют никаких симптомов, то их нередко обнаруживают случайно, во время плановой маммографии или УЗИ.
Липома молочной железы не повышает риск рака молочной железы и очень редко трансформируется в злокачественную опухоль.
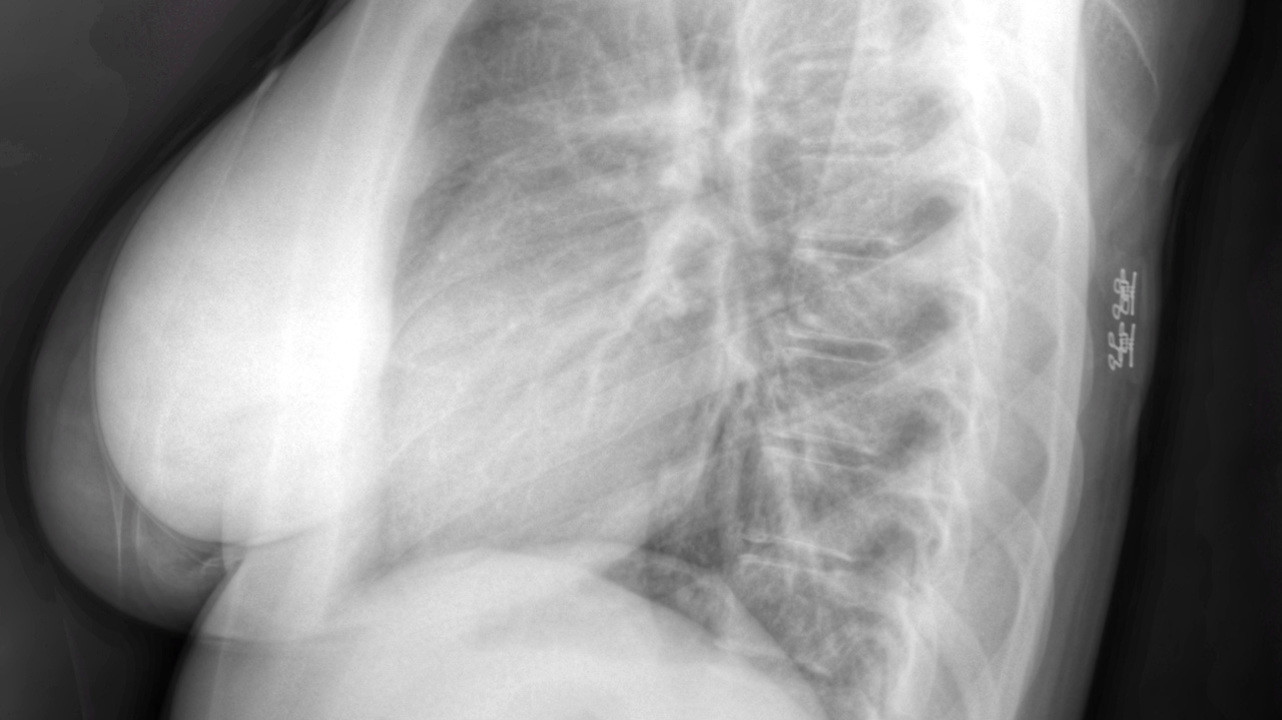
Липома молочной железы. Фото: © Nevit Dilmen / Wikipedia (Creative Commons Attribution-Share Alike 3.0 Unported license)
Липома головного и спинного мозга
Липомы головного мозга также выявляют случайно, когда у пациентов старшей возрастной группы проводят МРТ или КТ мозга по каким-то другим причинам, например, при нарушении когнитивных функций, эпилепсии. Липомы могут быть обнаружены в любом отделе мозга, тем не менее 50% – это перикалозальные липомы, в свою очередь 45% которых ассоциированы с агенезией мозолистого тела. 25% составляют липомы квадригименальной цистерны и 15% – липомы супраселлярной цистерны. Так как липомы мозга не имеют симптомов, хоть и часто сочетаются с какими-то пороками, например, агенезией мозолистого тела, то и лечения они не требуют. Хирургическое лечение сопряжено с большим риском осложнений и не имеет никаких преимуществ. Если возникают гидроцефалия или судорожный синдром, то лечение проводят по общим правилам.
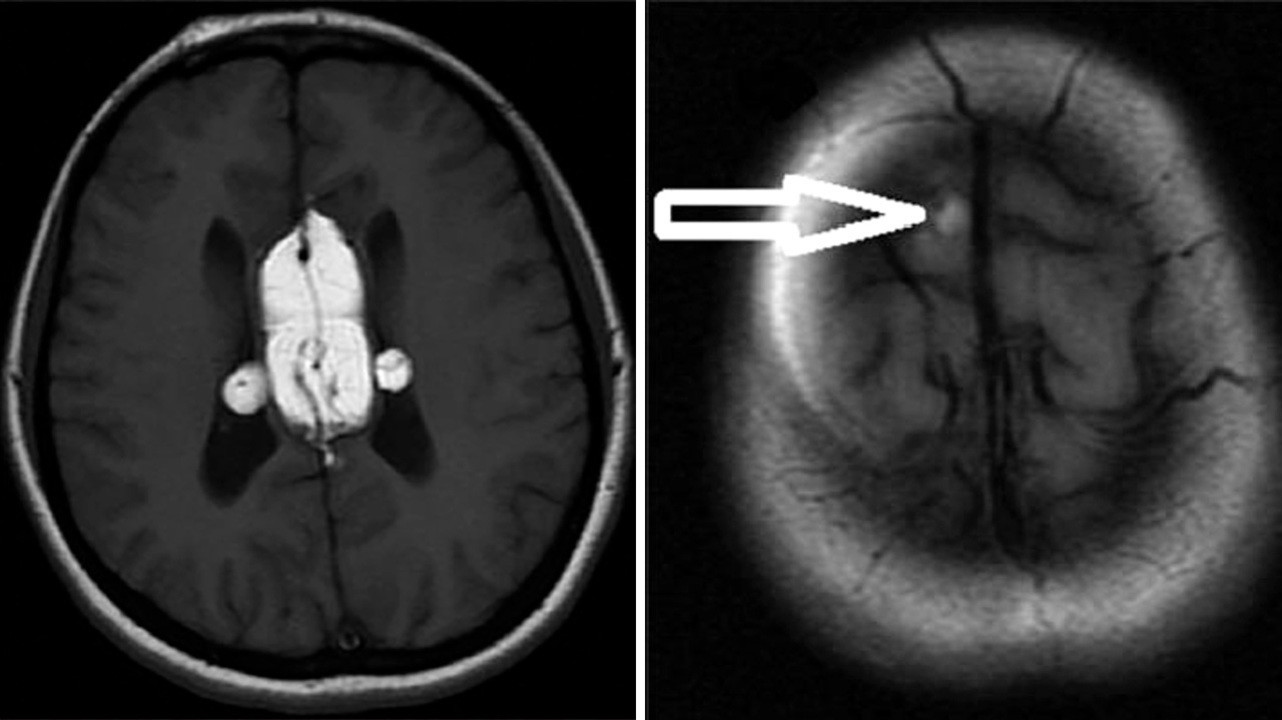
Липома мозолистого тела головного мозга. Фото: Journal of neurosciences in rural practice / Open-i (Attribution-NonCommercial-ShareAlike 3.0 Unported)
Липома у детей
Липомы позвоночника составляют 35% всех новообразований спинного мозга, чаще встречаются у девочек.
Липома спинного мозга подразделяется на несколько клинических вариантов:
- липомиеломенингоцеле. Это врожденная патология, при которой жировые образования расположены вдоль позвоночника и проникают внутрь спинномозгового канала, соединяясь со спинным мозгом. Эта липома внешне выглядит как объемное образование внизу позвоночника. У ⅓ пациентов образование проявляет себя нарушениями мочеиспускания. Реже пациентов беспокоит искривление стоп, боль в спине. Лечение хирургическое.
- липома терминальной нити, при которой жировая ткань расположена в конечной нити спинного мозга. Иногда это состояние рассматривают как синдром натяжения концевой нити. Это редкое заболевание, которое эффективно лечат хирургической операцией, менее опасной, чем в предыдущем случае.
- липома спинного мозга (интрадуральная) встречается редко и составляет 4% от всех липом. Чаще ее выявляют в грудном отделе позвоночника у детей, патологии костей или кожи при ней не бывает. Если вырастает до больших размеров, то проявляет себя симптомами сдавления спинного мозга. Это одно из самых малоизученных новообразований.
Липома у взрослых
Кроме обычных подкожных липом, в зрелом возрасте могут быть:
- Эпидуральный липоматоз, который возникает при избыточном синтезе жира в эпидуральном пространстве, то есть между позвонками и твердой оболочкой спинного мозга. Это нередкое осложнение при синдроме Кушинга, тяжелом ожирении, приеме глюкокортикостероидов. Дебютирует патология синдромом “конского хвоста”, лечат его отменой стероидов или снижением веса.
- Ангиомиолипома, состоящая из аномально разросшихся сосудов и жировой ткани. Чаще всего ее обнаруживают в поясничном или грудном отделах позвоночника. Как правило, возникает в теле одного позвонка и может проявляться болью в спине, так как уменьшает высоту позвонка и приводит к сдавливанию нервных корешков. Образование обычно выявляют случайно у людей в возрасте 30-40 лет. При сильной компрессии, т.е. при сдавливании нервных структур, проводят лечение – пункционную вертебропластику (“цементирование” позвонка). Иногда ангиомиолипому обнаруживают в почке. При небольших размерах (до 1,0-1,5 см) лечения не требует, за образованием наблюдают, периодически выполняя ультразвуковое исследование.
Диагностика липом
Липому под кожей легко диагностируют при осмотре и прощупывании.
Липомы внутри организма выявляют с помощью:
В неясных случаях проводят биопсию, при которой небольшое количество ткани исследуют под микроскопом.
К какому врачу обратиться?
Так как липома может вырасти в любом месте организма, то её диагностируют и лечат врачи разных специальностей. Это зависит от места расположения образования. Липомами на коже занимаются хирург и дерматолог, липомами в области молочной железы – маммолог, липомами мозга или позвоночника – нейрохирург.
В чем отличие атеромы от липомы?
Липома представляет собой образование из жировой ткани, тогда как атерома – это скопление секрета сальной железы из-за закупорки ее протока. Соответственно, атерома не может возникнуть там, где нет сальных желез, т.е. в легких, мозге, брюшной полости, семенном канатике и т.д. Атерома чаще растет на волосистой части головы, имеет тенденцию к воспалению и нагноению, располагается более поверхностно. При воспалении атеромы она увеличивается в размерах, возникает покраснение, чего не бывает при липоме. Для того, чтобы выяснить, что имеется у пациента – атерома или липома – проводят УЗИ.
Методы лечения
Если липомы безболезненны и небольших размеров, то лечения не нужно. Липому молочной железы обычно наблюдают. Для этого маммографию проводят каждые 6 месяцев, и, если образование не растет, его не удаляют.
Надо ли удалять липому?
Вмешательство необходимо, если она:
- сдавливает нервные окончания
- вызывает дискомфорт
- изменяет свою консистенцию или размер
- рецидивирует после удаления
- растет.
Перед удалением внутрь липомы могут вводить кортикостероиды для того, чтобы уменьшить её размер.
Хирургическое удаление липомы
Используют следующие методы удаления:
- Хирургическим путем, когда измененную ткань иссекают скальпелем под местной анестезией. Затем проводят ушивание раны.
- Липосакцию. В липому вводят иглу и с помощью шприца удаляют содержимое.
- Удаление липомы лазером. Этот щадящий метод используют для удаления образований размером более 3 см. При вмешательстве практически нет риска травмирования здоровой ткани и минимальна вероятность кровотечения или инфицирования. После удаления лазером редко возникают шрамы или рубцы.
Лечение липомы народными средствами
Так как липому обычно не нужно лечить, то не стоит пытаться свести ее народными средствами. Прикладывание льда или прогревание бесполезны, так как эти процедуры не влияют на жировую ткань.
Профилактика
Обычно не имеет смысла, так как четкой причины возникновения патологии не выявлено. При эпидуральном липоматозе, причиной которого может быть ожирение, профилактикой считают поддержание нормального веса.
Синдром фиксированного спинного мозга — это комплекс патологической симптоматики, вызванной натяжением спинного мозга вследствие фиксации его каудального отела. Состояние возникает в результате врожденных пороков развития, либо на протяжении жизни вследствие травм, новообразований. Синдром проявляется нарушениями чувствительности и двигательной функции нижних конечностей, дисфункцией органов таза, кожными симптомами в области поясницы. Для диагностики болезни назначается спинальное МР-сканирование, нейросонография с эхоспондилографией, ЭНМГ. Лечение оперативное: иссечение фиксирующих образований, шунтирование, краниовертебральная костнодуральная декомпрессия.
МКБ-10
Общие сведения

Причины
СФСМ бывает врожденным и приобретенным. В первом случае он обусловлен аномалиями спинномозгового канала, к которым относят spina bifida, пояснично-крестцовые миеломенингоцеле, терминальные липомы медуллярного конуса, мальформации. У детей и взрослых может развиваться приобретенный синдром фиксации, который провоцируют следующие причины:
- Рубцово-спаечный процесс. Около 2/3 операций на спинном мозге и позвоночнике сопровождаются формированием соединительнотканных перетяжек, нарушающих нормальную структуру спинномозгового канала.
- Посттравматические изменения. СФСМ возникает как осложнение тяжелых механических повреждений спины при ДТП, бытовых или производственных травмах, вследствие которых происходят переломы позвонков, поражаются спинномозговые оболочки.
- Новообразования. Приобретенная аномалия формируется при кистах, других доброкачественных спинальных опухолях, а также является типичным последствием злокачественных образований нервной ткани или костно-хрящевых структур.
Среди факторов риска врожденного синдрома фиксированного спинного мозга выделяют дефицит фолиевой кислоты во время первого триместра беременности, что чревато серьезными дефектами формирования нервной трубки. Другие предрасполагающие факторы синдрома включают воздействие тератогенных факторов на эмбрион, наследственную предрасположенность, отягощенный акушерский анамнез.
Патогенез
В норме при сгибании туловища позвоночный канал удлиняется на 7%, при этом не происходит поражение спинальных тканей за счет его растяжения. Физиологически за функцию амортизации отвечает конечная нить, которая состоит из эластиновых, коллагеновых, ретикулярных волокон. Патофизиологической основой синдрома является тракция каудальной части спинного мозга, ее стойкая фиксация на уровне пояснично-крестцовых позвонков.
В случае СФСМ при растяжении спинного мозга ухудшается кровоток в его дистальных отделах, угнетается электрическая активность клеток. На биохимическом уровне аномалия проявляется снижением интенсивности окислительного фосфорилирования в митохондриях нейронов. Исследования демонстрируют функциональный характер возникших дисциркуляторно-метаболических нарушений, о чем свидетельствует сохранность спинномозговых проводящих путей.
Симптомы
Манифестация синдрома происходит в возрасте от 1 года до 4 лет, когда дети учатся ходить, у них происходит заметный скачок роста. Второй пик выявления заболевания приходится на период активного удлинения тела у детей подросткового периода: в 11-15 лет у девочек, в 13-18 лет — у мальчиков. Диагностика фиксированного спинного мозга осложняется из-за распространенности скрытого или малосимптомного течения.
Основную группу симптомов составляют неврологические нарушения, вызванные поражением дистальных спинномозговых отделов. У детей ощущается слабость в ногах, беспокоят неуверенная походка, неуклюжесть движений. Зачастую присоединяются нарушения температурной, тактильной, болевой чувствительности нижних конечностей. Со временем становится заметной гипотрофия мышц, непропорциональность строения тела.
Вторым по частоте встречаемости является кожный синдром, представленный видимыми изменениями в зоне поясницы (подкожная липома, усиленная пигментация, локальный гипертрихоз). Реже определяются гемангиома, дермальный синус. Постепенно у детей появляются и нарастают ортопедические нарушения: деформация стоп, укорочение конечностей, искривление позвоночника (сколиоз, кифоз). Нередко присоединяется дисфункция тазовых органов.
Осложнения
При отсутствии лечения неврологический дефицит у детей прогрессирует, возникают параличи в нижних конечностях, утрачиваются моторные навыки. Тазовые расстройства усугубляются, что проявляется недержанием кала и мочи, императивными позывами к мочеиспусканию, у девушек возможно чувство инородного тела во влагалище. До 37% пациентов сталкиваются с сильными постоянными или приступообразными болями в ногах и пояснице.
Опасным последствием болезни является гидроцефально-гипертензионный синдром, который обусловлен критическими нарушениями циркуляции цереброспинальной жидкости. У детей СФСМ обычно дополняется аномалией Арнольда-Киари. Патология проявляется мозжечковыми расстройствами (нистагм, атаксия, дизартрия), множественными поражениями черепных нервов (бульбарный, псевдобульбарный синдромы), нарушениями функций мозгового ствола.
После нейрохирургической коррекции в 5-50% случаев возможны рецидивы СФСМ, которые сложнее поддаются лечению. При неполном устранении фиксированного спинномозгового участка частота рецидивов достигает 80%. К ранним послеоперационным осложнениям относятся ликворея, краевой некроз кожного лоскута, смещение костных структур. Они требуют ревизии операционной раны.
Диагностика
Прием детского невролога начинается со сбора жалоб и анамнеза заболевания, детального клинического осмотра, проверки мышечной силы, поверхностной и глубокой чувствительности. При синдроме фиксированного спинного мозга симптомы у детей неспецифичны, поэтому для верификации диагноза применяются следующие диагностические методы:
- МРТ спинного мозга. Исследование демонстрирует низкое расположение и иммобилизацию конуса органа на фоне утолщенной или укороченной терминальной нити. К косвенным признакам относят незаращение задней стенки позвоночного канала, нарушения сегментации позвонков, патологические образования в канале позвоночника.
- Нейросонография. УЗИ головного и спинного мозга проводится у детей первого года жизни как скрининговый метод диагностики структурных аномалий ЦНС. Для дополнительного исследования позвоночника назначается высокоинформативная эхоспондилография.
- ЭНМГ. Электрофизиологическое исследование нервно-мышечной передачи необходимо для дифференциальной диагностики поражений центральной и периферической нервной системы у детей, уточнения объема и глубины поражения.
- Консультации специалистов. Помимо невролога, больного должны осмотреть другие профильные врачи: ортопед, уролог, специалист функциональной диагностики. Для решения вопроса о целесообразности оперативного лечения ребенка показано обследование у детского нейрохирурга.
- Исследование биологического материала. Ткани, иссеченные в ходе нейрохирургической операции, подлежат биохимическим, гистологическим, иммуногистохимическим исследованиям, чтобы уточнить природу патологического процесса, исключить злокачественные новообразования.
Лечение синдрома фиксированного спинного мозга
Основной метод лечения СФСМ — устранение фиксирующих компонентов, позволяющее высвободить спинной мозг, устранить его патологическое натяжение. Для повышения точности нейрохирургических операций используются системы интраоперационного нейрофизиологического мониторинга, в том числе регистрация ССВП, электростимуляционное картирование. Все хирургические методы объединяются в 2 группы:
- Полное устранение фиксации. Радикальный способ коррекции синдрома, который восстанавливает нормальные анатомические взаимоотношения в позвоночном канале. Применяется при врожденных пороках развития, небольших опухолях, посттравматических спайках.
- Неполное устранение фиксации. Такие операции выполняются, если фиксирующие ткани прочно соединены со структурами ЦНС, их разделение чревато неврологическим дефицитом. Это наблюдается при рубцово-спаечных процессах, крупных липомах с вовлечением спинного мозга.
При выраженном гидроцефально-гипертензионном синдроме (отек дисков зрительных нервов, нарушения сознания, индекс Эванса более 0,3) коррекция гидроцефалии производится до устранения фиксации спинного мозга. Проводятся ликворошунтирующие операции, эндоскопическая вентрикулоцистернотомия, вентрикулярный дренаж. При аномалии Арнольда-Киари детям показана костнодуральная краниовертебральная декомпрессия, пластика твердой мозговой оболочки.
Прогноз и профилактика
Вероятность излечения определяется степенью фиксации, причиной развития патологических изменений, наличием сопутствующих врожденных пороков или органических болезней ЦНС у ребенка. При радикальном нейрохирургическом устранении фиксирующих элементов прогноз благоприятный, удается достичь полной ликвидации неврологического дефицита. Менее оптимистичный прогноз для детей с осложненным течением заболевания, рецидивами после хирургического лечения.
Первичные превентивные меры: исключение тератогенных влияний на плод, всесторонняя акушерско-гинекологическая помощь беременным, предупреждение бытового и производственного травматизма. Вторичная профилактика заключается в диспансерном наблюдении пациентов у детского невролога с выполнением контрольных МРТ ежегодно в течение 3-х лет, а затем каждые 2-3 года.
1. Результаты хирургического лечения детей с синдромом фиксированного спинного мозга. Прогноз на основании данных спинальной ЗТл МРТ-трактографии/ К.В. Сысоев, А.Р. Тадевосян, Ю.В. Назинкина, В.А. Хачатрян// Вопросы нейрохирургии. — 2016. — №3.
2. Синдром фиксированного спинного мозга у детей (клиническое наблюдение и обзор литературы)/ К.В. Сысоев, Е.Н. Жарова, Ю.М. Забродская, В.А. Хачатрян// Нейрохирургия. — 2016. — №2.
3. Диагностика и лечение синдрома фиксированного спинного мозга у детей. Клинические рекомендации. — 2015.
4. Синдром фиксированного спинного мозга (клиника, диагностика, хирургическая коррекция, ближайшие и отдаленные результаты) в детском возрасте: автореферат диссертации/ А.А. Зябров. — 2012.
Читайте также:

