Как проявляется грибковая инфекция на коже у детей
Обновлено: 26.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кандидоз: причины появления, симптомы, диагностика и способы лечения.
Кандидоз – инфекционное заболевание, вызываемое дрожжеподобными грибками рода Candida. Оно обусловлено активным размножением грибка на слизистых оболочках полости рта, половых и внутренних органов и на коже.
Все представители рода Candida относятся к условно-патогенным микроорганизмам, то есть они постоянно присутствуют в составе нормальной микрофлоры. Но при снижении иммунитета, изменении гормонального фона и по ряду других причин эти грибки могут начать активно колонизировать слизистые оболочки и кожу.
Наиболее распространенные представители рода – Candida albicans и C. tropicalis. В 90-95% случаев урогенитального кандидоза именно C. albicans является доминирующим возбудителем.
![shutterstock_714362212 [преобразованный].jpg](https://www.invitro.ru/upload/medialibrary/d29/d29b49ccfe770f215bf7b01b406a2d2f.jpg)
Первый контакт с грибками рода Candida происходит во время прохождения ребенка по родовым путям. Однако в медицинской литературе описаны случаи обнаружения этих микроорганизмов в околоплодных водах, что свидетельствует о возможности вертикального (трансплацентарного) пути передачи. Также встречается передача грибка рода Candida при грудном вскармливании, кожном контакте ребенка с матерью, бытовым и пищевым путями.
Эти микроорганизмы вырабатывают эндотоксины и ферменты, вызывающие гибель клеток и некроз тканей, что способствует усилению адгезивной (прикрепление к клеткам слизистых оболочек или кожи) способности грибка и обеспечивает проникновение в ткани.
Гиперпродукция этих и ряда других веществ обуславливает патогенность представителей семейства Candida.
Причины возникновения кандидоза
- Экзогенные (внешние) факторы, способствующие проникновению грибков в организм:
- профессиональные вредности, приводящие к частым повреждениям кожи;
- длительное пребывание в теплой и влажной среде;
- нарушение целостности слизистых оболочек.
- Факторы, приводящие к снижению сопротивляемости организма:
- наличие хронических заболеваний;
- длительный прием препаратов, способствующих нарушению естественной микрофлоры;
- несбалансированное питание;
- частые стрессы, нарушения режима сна и отдыха.
- Нарушения обмена веществ (гиповитаминозы), заболевания иммунной системы (ВИЧ-инфекция), эндокринные патологии (сахарный диабет и пр.).
- Длительный прием некоторых препаратов: гормональных контрацептивов, системных глюкокортикостероидов, антибиотиков широкого спектра действия, цитостатиков.
- Длительное пребывание или проживание в местности с повышенной влажностью и температурой, комфортными для циркуляции спор грибков в окружающей среде.
По локализации процесса выделяют:
- Урогенитальный кандидоз.
- Кандидоз слизистой оболочки полости рта.
- Поверхностный кандидоз.
- Межпальцевый кандидоз.
- Кандидоз околоногтевых валиков и ногтей.
- Кандидоз желудочно-кишечного тракта.
Урогенитальный кандидоз (УГК) – широко распространенное заболевание: по данным медицинской статистики, около 75% женщин репродуктивного возраста хотя бы единожды регистрировали у себя симптомы УГК.
Выделяют острую и хроническую форму урогенитального кандидоза, кандидоз вульвы, вагины и других урогенитальных локализаций. В ряде случаев при диагностике используют уточнение: осложненный или неосложненный УГК, что отражает количество обострений в год и степень выраженности заболевания.
Симптомы женского урогенитального кандидоза
- Появление бело-желтых творожистых или сливкообразных выделений из половых путей. Интенсивность выделений может усиливаться перед менструацией, что связано с изменением гормонального фона.
- Неприятные ощущения, зуд в области гениталий, зачастую усиливающиеся при половом контакте или мочеиспускании.
- Покраснение и отечность слизистой вульвы и влагалища, наличие повреждений на коже половых органов (трещины, микротравмы).
- При хроническом течении УГК развивается сухость слизистых оболочек половых путей.
- Покраснение, отечность, неприятные ощущения в области половых органов.
- Беловатые выделения творожистой структуры из половых путей.
- Боль и жжение при половом контакте и при мочеиспускании.
Межпальцевый кандидоз локализуется в пространстве между пальцами. При этом отмечается покраснение участков кожи с последующим появлением пузырьков в прозрачным содержимым. Заболевание быстро распространяется в тесных коллективах (в детских садах, школах и т. д.).
Кандидоз слизистой оболочки полости рта (КСОПР)
Кандидоз полости рта вызывает неприятные ощущения, особенно при приеме пищи – жжение, боль, сухость. В зависимости от локализации процесса выделяют несколько форм кандидоза полости рта.
Часто КСОПР и желудочно-кишечного тракта сопровождает иммунодефицитные состояния: ВИЧ-инфекцию, синдром приобретенного иммунодефицита человека (СПИД) или врожденный иммунодефицит (например, при патологии Т-лимфоцитов). При наличии этих заболеваний кандидоз протекает с максимально выраженными симптомами, с трудом поддается лечению, носит агрессивный характер.
Самое частое проявление КСОПР – кандидозный стоматит, поражающий в основном грудных детей и взрослых с ослабленным иммунитетом.
При этой патологии слизистая оболочка полости рта краснеет, отекает, на ней появляются белесоватые пленки, имеющие творожистую консистенцию. На начальных стадиях болезни налет легко снимается. С течением заболевания пленки становятся плотнее, отделяются с трудом, при снятии обнажается кровоточащая слизистая оболочка.
При кандидозном стоматите возможно поражение языка, что проявляется покраснением спинки языка, появлением налета и слущиванием эпителия. Эти симптомы сопровождаются сильными болевыми ощущениями пораженной области при разговоре, приеме пищи и при пальпации (прощупывании) языка.
У курильщиков чаще других видов КСОПР развивается хронический гиперпластический кандидоз, сопровождаемый образованием белых, сливающихся между собой бляшек, которые возвышаются над поверхностью гиперемированной слизистой.
При этой патологии изменяется консистенция слюны: она становится вязкой и пенящейся; появляются неприятный запах изо рта, налет на слизистой серого или белого цвета. В 10-40% случаев эта клиническая форма кандидоза малигнизируется (т. е. приобретает злокачественный характер).
У пожилых людей чаще всего развивается хроническая атрофическая форма кандидоза полости рта. Слизистая оболочка при этом краснеет и отекает. Поражение часто локализуется под зубными протезами, что вызывает болевые ощущения.
Кандидозный хейлит и кандидоз углов рта в основном встречаются у детей и пожилых. Поражение обычно двустороннее, при этом образуются красные болезненные трещины в углах рта, покрытые легко снимающимся белым налетом или чешуйками. При длительном течении заболевания возможно присоединение бактериальной инфекции.
Диагностика кандидоза
Алгоритм диагностического поиска при кандидозе любой локализации включает в себя взятие материала с пораженной области с последующей его микроскопией, посевом для определения вида грибка и его чувствительности к антимикотическим (противогрибковым) препаратам.
В целях диагностики состояний, приведших к снижению иммунитета, используется общий анализ крови;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Микроспория у детей — это микотическая инфекция кожного покрова, волосистой части головы, ногтевых пластин, вызванная грибками рода Микроспорум. Заболевание проявляется округлыми макулезными элементами на коже, которые окружены папулами и пустулами. На голове формируются очаги обламывания волос, покрытые серебристыми чешуйками. Ногти под действием грибка крошатся и слоятся. Для диагностики микоза назначается осмотр под лампой Вуда, микроскопическое и культуральное исследование биоматериала. Лечение предполагает применение местных и системных антимикотиков. Для контактных детей устанавливают карантин на 30 суток.
МКБ-10
Общие сведения
Микроспория («стригущий лишай») принадлежит к типичным заболеваниям детского возраста, на ее долю приходится 80-99% грибковых поражений кожи, регистрируемых в педиатрической практике. Частота встречаемости болезни неуклонно растет: в России распространенность микоза за 20 лет возросла 3 раза и составляет 240 случаев на 100 тыс. детского населения. Патология имеет эпидемиологическую опасность, при ее выявлении вводится карантин. Чаще всего микоз регистрируется у детей в возрасте 3-7 лет, но в современной педиатрии нередки случаи микроспории у грудных младенцев.

Причины
Проявления микроспории развиваются при заражении детей грибками, относящимися к роду Microsporum, семейству Monillaceae, классу Deyteromycetes. Науке известно более 20 вариантов микотической инфекции, распространенность которых зависит от географической зоны. В зависимости от среды обитания все грибки подразделяются на 3 категории:
- Антропофильные. Сюда относят возбудителей, которые поражают преимущественно человека и редко вызывают инфекцию у млекопитающих. Чаще других встречаются виды Microsporum ferrugineum и Microsporum Audoin.
- Зоофильные. Эти грибки обычно вызывают микозы у животных, но высеваются и у людей. К данной категории принадлежит Microsporum canis — наиболее распространенный вид грибка на территории России.
- Геофильные. Такие микотические возбудители обитают в почве и крайне редко провоцируют заболевание у человека. Заражение ними более характерно для взрослых («болезнь садовников»).
В 85% заражение детей происходит после контакта с кошками, которые являются основными носителями микозов. У животного частицы грибкового возбудителя находятся на шерсти и усах. Преобладает прямой путь инфицирования, когда грибок попадает на кожу пациента в ходе непосредственного контакта с кошачьей шерстью. Реже бывает непрямой путь, когда ребенок прикасается к предметам, загрязненным частицами микроспор.
Носителями инфекции могут быть не только бродячие кошки, как принято считать в обществе, но и представители элитных пород, таких как «мейн-кун», «британская». Возможно заражение микроспорией как от больных животных, так и от бессимптомных резервуаров инфекции. Кроме того, ребенок может получить «стригущий лишай» после контактов с собаками, кроликами, обезьянами, реже — с зараженными детьми в инкубационном периоде или вовремя не помещенными на карантин.
Патогенез
Инкубационный период для микроспории составляет от 5-7 дней при зоофильном возбудителе, до 4 недель — при антропофильной инфекции. Микоз отличается сезонностью заболеваемости и имеет 2 пика. Первый приходится на май-июнь, когда дети отправляются на дачи, в деревни и летние лагеря, где контактируют с большим количеством животных. Второй пик наблюдается в августе-сентябре во время ежегодных профилактических осмотров перед школой.
Попадая на поверхность кожи, возбудитель начинает активно размножаться и быстро распространяется на неповрежденные участки тела. При расположении вблизи устьев волосяных фолликулов споры прорастают в глубину и вызывают повреждение волос. Мицелий разрушает структуру кутикулы и внедряется в толщу волоса между его чешуйками. Таким образом гриб полностью окружает волосяную луковицу, формируя своеобразный чехол.
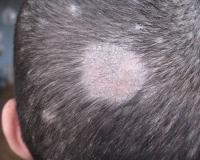
Симптомы микроспории у детей
Клинические проявления грибкового заболевания у детей определяются локализацией процесса. При микроспории гладкой кожи родители замечают на теле ребенка розовые пятна округлой формы, которые имеют четкие края и размер до 2-3 см. Постепенно центр элемента светлеет и покрывается мелкими шелушениями. Края пятна немного приподнимаются над поверхностью кожи, там образуются мелкие узелки, гнойнички и корки. Поражение, как правило, локализуется на открытых зонах тела.
Микроспория волосистой части кожных покровов головы, вызванная зоофильными грибками, характеризуется несколькими большими очагами (более 3,0 см в диаметре). Вследствие грибкового поражения волосы обламываются на высоте 4-6 мм, из-за чего болезнь и получила неофициальное название «стригущий лишай». Кожа этих очагов слегка гиперемирована, покрыта серебристыми чешуйками, которые прочно связаны с эпидермисом. Вокруг основных элементов появляются мелкие отсевы.
При микроспории, вызванной антропофильным возбудителем, поражение локализуется в основном на границе волосистой части и гладкой кожи головы. Очаги отличаются тем, что обламывание волос происходит на уровне 6-8 мм и больше, а также остается небольшая часть неповрежденных волосков. Как и при других формах патологии, субъективные проявления отсутствуют. При развитии активной воспалительной реакции беспокоит сильный зуд, из-за которого ребенок постоянно чешет голову.
Ногтевые пластины при инфицировании микроспорами поражаются в крайне редких случаях. Они утолщаются и приобретают желтоватый оттенок, часто ломаются и крошатся. Характерно распространение микроспории от свободного края ногтя к его ложу, но иногда повреждение начинается в центре пластины. Нетипичная локализация инфекции зачастую возникает на фоне травм дистальных фаланг пальцев.
Осложнения
При нарушении иммунного статуса ребенка микроспория из простой формы может переходить к инфильтративную и нагноительную. Лечение этих разновидностей микоза длительное, а после терапии существует риск появления рубцов. Инфильтративный вариант заболевания проявляется интенсивным воспалением в очаге, что характеризуется отечностью и гиперемией кожного покрова, зудом и дискомфортом в пораженной зоне.
Наиболее тяжело у детей протекает нагноительная форма, при которой в толще кожи и подкожной клетчатки образуются глубокие абсцессы. При этом увеличиваются регионарные лимфатические узлы, возникает общий интоксикационный синдром. После вскрытия и заживления гнойников остаются шрамы. Если лечение микроспории головы проводилось несвоевременно, существует вероятность очагового облысения.
Диагностика
Заподозрить инфекцию педиатр может при физикальном обследовании, когда детально осматривает волосистую зону головы и всю поверхность тела. Учитывая широкую распространенность болезни в педиатрии, постановка предварительного диагноза не составляет труда. Чтобы подтвердить микроспорию, требующую помещения ребенка на карантин, назначаются инструментальные и лабораторные методы диагностики:
- Люминисцентное исследование. При осмотре головы ребенка с помощью лампы Вуда в очагах микроспории появляется изумрудно-зеленое свечение, которое является патогномоничным признаком патологии. При недавнем инфицировании симптом может отсутствовать, поэтому для подтверждения диагноза несколько волосков эпилируют и тщательно сканируют лампой их фолликулы.
- Микроскопия. Проводится специфическая реакция с гидроокисью калия, для которой используют чешуйки с пораженных участков кожи или обломки волос. Под микроскопом видны нити септицированного мицелия, множественные мелкие споры, которые располагаются хаотично, напоминая мозаику.
- Культуральный метод. Адекватное лечение и профилактика микозов невозможна без определения вида возбудителя, для чего выполняется посев на питательную среду Сабуро. Диагностически значимые грибковые колонии вырастают на 10-й день. Они покрыты беловатым нежным пушком, расположенным в виде лучей. Обратная сторона колонии имеет желтый цвет.
Лечение микроспории у детей
На время лечения пациента с микроспорией помещают на карантин, который проходит в микологическом стационаре или дома. Если у ребенка поражена только гладкая кожа, лечение ограничивается местными противогрибковыми препаратами. Рекомендованы фунгицидные мази и кремы прямого действия, которые уничтожают возбудителя и способствуют регрессу клинической симптоматики. При активном воспалении показаны комбинированные средства с кортикостероидами.
При поражении грибком волос на голове обязательно используется системная антимикотическая терапия. Детям, страдающим микроспорией, назначают современные противогрибковые антибиотики в форме суспензии, которая удобна в применении. Лечение длительное: до первого отрицательного результата соскоба на грибы проводят интенсивный курс, а затем переходят на поддерживающую терапию. Волосы в пораженных участках сбривают еженедельно, голову моют раз в 3-4 дня.
Прогноз
Для пациентов с нормальной работой иммунной системы микроспория не представляет опасности. Лечение заболевания происходит успешно при условии его своевременной диагностики. Менее оптимистичный прогноз для детей с иммунодефицитными состояниями, у которых наблюдаются осложненные формы микотической инфекции. В таком случае могут остаться рубцы или очаги алопеции на всю жизнь.
Профилактика
Микроспория относится к эпидемиологически значимым заболеваниям, поэтому при выявлении у детей микоза группа детского сада или класс школы отправляется на карантин. Длительность изоляции составляет 30 дней — максимальный период инкубации болезни. Если за это время ни у кого не проявились симптомы грибкового процесса, дети могут возвращаться к занятиям. Карантин — основной метод первичной профилактики микроспории.
Когда больной ребенок соблюдает карантин дома, есть риск заразить других членов семьи. Чтобы этого не произошло, необходимо соблюдать гигиенические требования. У ребенка должна быть отдельная расческа, его постельное и нательное белье стирается отдельно, тщательно проглаживается с паром. Если инфицирование микроспорией произошло антропофильным грибком, нужно ограничить личные контакты с родителями (объятия, поцелуи).
Важная роль в профилактике принадлежит осмотру домашних животных, которые часто выступают источником заражения. Если обнаружены признаки грибка, проводится полноценное антимикотическое лечение с привлечением ветеринаров. Для предупреждения развития «стригущего лишая» необходимо сокращать число бездомных животных и устанавливать за ними ветеринарный надзор.
1. Заболеваемость микроспорией: эпидемиологические аспекты, современные особенности течения/ С.Б. Антонова, М.А. Уфимцева// Педиатрия, №2. — 2016.
2. Современные особенности эпидемиологии микроспории и трихофитии у детей/ Е.И. Ерзина, О.Н. Позднякова// Медицинские и фармацевтические науки. — 2012. - №1.
3. Современные особенности эпидемиологии, клиники и лечения микроспории. Н.П. Малишевская, С.Н. Нестеров// Лечащий врач. — 2006. - №1.
Хочу выразить огромную благодарность Луниной Анне Викторовне.
Анна Викторовна – большой профессионал! За столь короткий срок, смогла поставить дочери недостающие звуки и автоматизировать их в речи. Спасибо огромное!
Добрый день! Хочу сказать большое человеческое спасибо Вашей клинике, за чуткое отношение к пациентам и высокий профессионализм. Клиника Ребенок- одна из самых лучших детских клиник в Москве. огромное спасибо врачам за их нелегкий труд. Особенно хочу поблагодарить доктора хирурга-уролога, и просто хорошего человека, Горкина Сергея Александровича, за его внимательность, компетентность и доброжелательность. Все назначения комментирует так, чтобы было понятно и доходчиво для пациента. Желаю дальнейшего процветания и успехов Вашей клинике. спасибо что Вы есть, так держать!
Грибковые инфекции у детей – явление достаточно распространенное. Они обычно проявляются у младенцев часто в области подгузника или во рту. Также могут возникать на коже головы, ног или туловища. У детей микозы наблюдаются чаще, чем у взрослых. Это связано с еще не полностью сформированной барьерной функцией кожного покрова.
Виды грибковых инфекций

Грибковые инфекции могут появляться в любом возрасте. Дети грудного возраста чаще всего сталкиваются с данной проблемой – появляются покраснения и шелушение. Симптоматика схожа с признаками аллергической реакции, поэтому часто проводится терапия, которая является неэффективной.
Клиническая картина зависит от типа заболевания:
- Поскольку Candida чувствует себя комфортно во влажной и теплой среде, размножение происходит в области подгузника у младенцев. Это проявляется интенсивным, крупномасштабным покраснением с чешуйками по краям.
- Молочница ротовой полости характеризуется появлением плотно прилегающей серо-беловатой пленки в области щек и горла. Этот вид болезни также вызван Candida и является наиболее распространенным среди грудничков.
- Стригущий лишай сопровождается сильным зудом, появлением округлых проплешин и черных точек. Присутствует чрезмерная ломкость волос, что в результате приводит к появлению проплешин.
- Влагалищный (генитальный) кандидоз также встречается в детском возрасте, хотя гораздо реже. Пострадавшими могут быть малыши в первые недели жизни, чья мать передала им Кандиду при рождении. В организме младенцев все еще находятся женские половые гормоны матери (эстрогены). Они, по-видимому, ингибируют регенерационную способность слизистых оболочек, что, в свою очередь, способствует прогрессированию болезни.
Не следует недооценивать дерматофиты, передающиеся домашними животными. Поражается голова и туловище. Основными переносчиками являются кошки, а также морские свинки и кролики. Сопровождается сильным зудом, покраснением и чрезмерной сухостью.
Таблица – Классификация возбудителей микоза
Tinea capitis или Microsporum (микроспория или «стригущий лишай»)
Волосистый покров головы
Появляются кольцеобразно распространяющиеся, резко ограниченные красные пятна, на которых волосы либо ломаются, либо выпадают. Иногда кожа головы начинает сочиться из-за мокнутия. Могут появиться маленькие красные пустулы.
Tinea corporis (дерматофитоз)
Туловище и верхних конечностей
Проявляется бледно-красными участками с характерным шелушением. Кроме того, присутствует нестерпимый зуд. Поэтому важно скорейшее начало лечения, чтобы избежать распространения грибка на другие участки тела у ребенка путем расчесывания.
Tinea pedis (онихомикоз)
Нитевидный гриб повреждает пальцы ног или ногти и придает им характерную желтоватую окраску. Пластины при онихомикозе становятся толстыми и ломкими, с «рыхлой» структурой. За исключением визуального изменения, такие симптомы, как зуд, не проявляются, поэтому онихомикоз, как правило, диагностируется уже на поздних стадиях прогрессирования.
Причины развития микоза
Среди предрасполагающих факторов следует выделить прием антибиотиков, несоблюдение гигиенических требований по посещению бассейнов, повышенное потоотделение и/или слабую защиту иммунной системы. В большинстве случаев патологические нарушения в организме происходят при совокупности причин.
Разновидности условно патогенных микроорганизмов, которые являются возбудителями болезни:
- дрожжевые (Candida albicans вызывает молочницу);
- дерматофиты (провоцирует опоясывающий лишай);
- плесень (является возбудителем аспергиллеза и проблем с дыхательными путями).
Наиболее распространенным считается Candida albicans – является частью естественной микрофлоры, присутствуя у 50% населения. Не вызывает проблем до тех пор, пока не начинает бесконтрольно размножаться под воздействием определенных факторов. Чаще всего Кандида переходит от матери к младенцу во время родов и при грудном вскармливании.
Симптомы грибковых инфекций
Характер и тяжесть патологических изменений зависит от вирулентности (патогенности) и вида возбудителя, а также от реактивности организма, области локализации и площади поражения. Признаки болезни невозможно идентифицировать самостоятельно. При появлении первичной симптоматики рекомендуется проконсультироваться с врачом, а не начинать заниматься самолечением.
Основные симптомы грибка у детей:
- Тело и волосистая часть головы. Сопровождается покраснением, шелушением и облысением (волосы обломаны на высоте 4-5 мм), а также появлением серовато-белых чешуек.
- Стопы, кисти и межпальцевое пространство. Грибок ногтей на ногах и руках у ребенка характеризуется чрезмерной сухостью, появлением покраснений, умеренного мокнутия и шелушения. Также присутствуют пузырьки и трещины, которые нестерпимо чешутся.
- Слизистые оболочки ротовой полости и гениталий. Молочница или кандидоз сопровождается появлением белого творожистого налета. Обширные поверхностные изъязвления и везикулярные высыпания сопровождаются жжением и зудом.
Ни одна из известных грибковых болезней не вырабатывает стойкого иммунитета, поэтому повторные заражения не исключены. Именно поэтому родители должны знать, как выглядит грибок у детей, и при появлении первых симптомов обращаться к врачу.
Диагностика микоза

Для постановки диагноза проводится обследование у дерматолога или миколога. Первым делом проводится микроскопическое исследование чешуек эпидермиса, волос и ногтей.
Лабораторное исследование позволяет определить присутствие спор или гиф, что необходимо для уточнения типа возбудителя и постановки точного диагноза. Также дерматолог проводит осмотр под лампой Вуда. Такой подход позволяет определить тип болезни и дифференцировать от дерматитов.
Лечение грибковых инфекций
Лечат молочницу противогрибковыми средствами, которые наносят на кожу или слизистую. Также назначается системная терапия. Если лечить только симптомы, то в скором времени возникнет рецидив. Бороться следует с причиной болезни, укрепляя защитные функции организма.
Лечение проводится в амбулаторных условиях. Госпитализация необходима только в случае тяжелого течения и при наличии сопутствующих патологий.
Лечение грибковых инфекций у детей имеет следующий подход:
- назначение монотерапии или комбинации системных и наружных антимикотических средств;
- использование иммуностимуляторов, глюкокортикоидов и антигистаминных препаратов.
Для повышения эффективности медикаментозной терапии назначаются поливитаминные комплексы и физиотерапевтические процедуры (ДМВ, терапия, дарсонвализация, магнитотерапия, лекарственный электрофорез). Обработку следует проводить 2-3 раза в день. Волосяной покров сбривается, а корки аккуратно удаляются.
При локализации на стопах и кистях рекомендуется использовать специальные пасты, крема и мази на основе клотримазола, нефтифина или тербинафина. В случае присоединения бактериальной инфекции возникает необходимость в использовании антибиотиков. При затяжном и тяжелом течении грибка ногтей, кожи лица и тела, волос у ребенка показаны антимикотические препараты, содержащие флуконазол, итраконазол или гризеофульвин.
При онихомикозах необходимо использовать лекарственное средство, пока ноготь полностью не отрастет. Если медикаментозное лечение неэффективно, то проводится хирургическое удаление ногтевых пластин.
Чтобы навсегда победить заболевание инфекционной природы, необходимо использовать правильные лекарства и придерживаться определенной диеты. Самолечение в данном случае может привести к развитию серьезных осложнений.
Продукты, которые следует исключить из рациона:
Сахар, в любой разновидности – мед, тростниковый сахар, декстрозу, фруктовый, солодовый и свекольный сахар, кленовый сироп и пр.
Рафинированные углеводы – белый хлеб, булочки, торты или печенье, светлая лапша, белый рис и т.д.
Продукты, содержащие дрожжи.
Во время лечения грибковых поражений у детей рекомендуется держать пораженный участок сухим, путем частой смены нижнего белья или подгузника. После душа и купания желательно хорошо промакивать кожу мягким махровым полотенцем.
Прогноз и профилактика микоза

Грибковые заболевания чаще всего имеют благоприятный прогноз при точном соблюдении рекомендаций врача, несмотря на необходимость в проведении длительного систематического лечения. При отсутствии своевременной медикаментозной терапии происходит переход болезни в хроническую рецидивирующую форму. В таком случае не исключены эпизоды уже во взрослом возрасте.
Рекомендуется предотвращать распространение, стирая одежду и постельное белье при температуре от 60 градусов по Цельсию. Профилактика заражения включает тщательное мытье рук с мылом и использование дезинфицирующих средств.
Прежде чем лечить грибок кожи у ребенка, нужно проконсультироваться с врачом. Поскольку терапия занимает много времени, следует устранить предрасполагающие факторы, чтобы ускорить выздоровление:
одеваться по погоде, чтобы исключить чрезмерное потоотделение;
после душа и купания хорошо просушивать пораженные участки;
соблюдать личную гигиену при посещении бассейнов и других мест общественного пользования;
инструменты для ухода за ногтями дезинфицировать после каждого использования (ножницы, кусачки для ногтей).
При подозрении на грибок у детей всегда рекомендуется сначала обратиться к педиатру или врачу-дерматологу в клинику «РебенОК» в Москве. Только врач определит тип заболевания и сможет правильно подобрать лекарственное средство, учитывая индивидуальные особенности пациента.
При грибковых заболеваниях кожи у детей назначаются противогрибковые препараты. Дозировка рассчитывается в зависимости от возраста и состояния здоровья. Использование средств народной медицины также следует обсудить с врачом.
Микозы — это инфекционные поражения кожи и ее придатков, вызванные паразитическими грибами. Данная группа заболеваний — одна из самых частых дерматологических проблем у детей. Почти 40% всех обращений к дерматологу составляют именно микотические инфекции.
Как происходит заражение грибковой инфекцией?
Заразиться такой инфекцией возможно несколькими способами, включая передачу от человека с подтверждённым микозом, от животных, крайне редко от почвы. Самыми частыми локациями, где можно заразиться грибком, являются места с повышенной влажностью, бани, сауны, бассейны. Особенно благоприятной средой для жизни грибка являются деревянные покрытия, места застоя и скопления воды.
Само заражение происходит из-за патогенных чешуек с пораженной кожи, которые остаются на полу во время ходьбы голыми ногами людей с микотической инфекцией.
Важно учитывать, что заразиться грибковой инфекцией можно в общественных местах, где споры гриба могут попасть на руки, лицо и другие части тела здорового человека, например в педикюрном салоне, на пляже, в отелях. Также родители, страдающие микотической инфекцией, могут заразить собственного ребенка при тесном контакте и несоблюдении правил личной гигиены.
У детей грибковая инфекция развивается достаточно быстро за счет повышенной васкуляризации детской кожи, пониженной бактерицидности потовых и сальных желез, а также за счет незрелости иммунной системы. Все это влияет на размножение и проникновение грибка в эпидермис ребенка.
Какие бывают грибковые инфекции кожи?
Группа кератомикозов — заболевания, характеризующиеся поражением верхнего слоя кожи грибковой инфекцией. Кератомикозы могут поражать не только руки, ноги, тело, кожу лица и головы, но также волосы и ногти. Инфекционный процесс при данном заболевании не распространяется на глубокие слои кожи.
Дерматофитии характеризуются выраженным воспалительным процессом и нарушениями функций кожи.
Кандидозы (поражение кожи грибковыми инфекциями, вызванными дрожжеподобным грибом рода Candida) развиваются на поверхности кожи, изменяя ее pH и подавляя активность полезных для человека микроорганизмов.
Глубокие микозы (с поражением внутренних органов). Симптомы грибковых заболеваний, а также тяжесть процесса зависит от конкретного возбудителя, от локализации и площади инфекционного поражения. Также это влияет и на решение, как лечить заболевание.
Какие микозы наиболее часто встречаются у детей?
Выделяют ряд самых распространенных у детей микозов.
Микроспория
Микроспория — заболевание, вызываемое патогенными грибами рода Microsporum.
Возбудителями этого заболевания могут быть различные антропофильные, зоофильные, геофильные грибки Microsporum, но чаще всего анализ на грибковые инфекции кожи выявляет грибок M. сanis. Относится он к зооантропонозным инфекциям и напрямую связан с домашними животными. Основными источниками заражения являются кошки, собаки, реже — мелкие грызуны. Заражение происходит от больных микроспорией животных, а в коллективе — путем прямого или опосредованного контакта.
Дерматологический процесс при микроспории обычно носит ограниченный характер и представлен одним или несколькими пятнами округлой формы. Элементы с четкими приподнятыми границами, по периферии очагов возвышающийся валик, состоящий из воспалительных папул, чешуек, мелких корочек.
При поражении волосистой части головы визуализируются округлые очаги с обломленными волосами, примерно на высоте 3–5 мм от уровня кожи, таким образом создается впечатление выстриженного участка волос. Отсюда всем известное название — стригущий лишай.
Трихофития
Трихофития — грибковая инфекция, вызванная различными грибками рода Trichophyton.
Как и при микроспории, грибки могут быть антропофильными, то есть паразитировать на человеке, или зоофильными — на животных.
При антропофильной трихофитии к заражению приводит контакт с больным человеком, а также с зараженными предметами обихода. При несоблюдении санитарных норм в таких местах как парикмахерские, детские сады, школы, риск заразиться данным микозом повышается. Зооантропонозной трихофитией легче заразиться от молодых особей крупного рогатого скота и домашних животных. Инкубационный период при заражении данной грибковой инфекцией кожи от человека составляет около недели, а от животных — от 1–2 недель до 1,5–2 месяцев.
Дерматологический процесс представлен полиморфными высыпаниями на гладкой коже в виде папул, пятен, иногда пустул. Очаги обычно округлых и овальных форм с фестончатыми краями. При инфильтративно -нагноительной форме могут визуализироваться поражения в виде воспалительного инфильтрата, приподнятого над окружающей кожей, покрытого гнойно-геморрагическими корками.
При поражении волосистой части головы помимо характерных высыпаний, отмечаются такие симптомы как, потеря эластичности, блеска волос, обламывание волос на уровне кожи.
Отрубевидный лишай
Разноцветный или отрубевидный лишай — это поверхностная грибковая инфекция, вызванная грибками рода Malassezia.
Стоит отметить, что грибки рода Malassezia являются условно-патогенными микроорганизмами, присутствующими на коже многих людей. Но под влиянием ряда факторов возбудитель трансформируется из непатогенной формы в патогенную.
Факторами риска развития лишая могут быть повышенная потливость, изменение химического состава пота, уменьшение физиологического шелушения эпидермиса, а также чрезмерная инсоляция.
Процесс при отрубевидном лишае имеет распространенный характер, чаще всего он локализуется на у детей коже груди, спины, реже могут быть поражены участки на шее, животе, руках и ногах.
Высыпания представлены пятнами светло-коричневого или желтого цвета, неправильной округлой формы. Обычно данные высыпания никак не беспокоят, а иногда и вовсе оказываются незамеченными, поэтому часто остаются без лечения. Очень часто разноцветный лишай впервые выявляется после загара, т.к. пораженные участки не подвергаются загару и существенно отличаются по цвету от загорелой кожи.
Одним из анализов на данную грибковую инфекцию кожи у детей является проба Бальцера. Эту манипуляцию можно выполнить в домашних условиях. Необходимо взять йод и ватную палочку, провести по участку с высыпаниями и без. Если пораженный участок окрасился ярче, чем свободный от высыпаний, то проба Бальцера положительная и говорит о разноцветном лишае.
Эпидермофития
Эпидермофития — грибковое поражение гладкой кожи, которое чаще всего локализуется в паховой области и на стопах.
Возбудителем при эпидермофитии является Trichophyton mentagrophytes, но заражение им не всегда приводит к появлению симптомов. Развитию заболевания чаще всего способствуют трофические нарушения нижних конечностей, такие как сахарный диабет, атеросклероз, варикозная болезнь.
Дерматологическая картина при эпидермофитии характеризуется появлением на гладкой коже округлых пятен неправильной формы, розового или красного цвета, с бело-сероватым шелушением. Для эпидермофитии стоп характерны мелкие пузырьковые высыпания, которые со временем сливаются и образуют зудящие, болезненные многокамерные пузыри.
Онихомикозы
Онихомикозы — группа грибковых инфекций, которые поражают пластины ногтей. Для различных типов онихомикоза характерно утолщение, изменение формы и цвета ногтевой пластины с ее постепенным разрушением и поражением ногтевого валика.
Если у детей наблюдаются какие-либо видимые изменения ногтей, необходимо обратиться за консультацией и лечением к врачу-дерматологу, т.к. ониходистрофия может быть симптомом не только микоза, но и псориаза, красного плоского лишая, болезни Девержи и других грибковых и бактериальных инфекций кожи.
Как диагностируется грибковая инфекция кожи?
Диагностика микотической инфекции у детей проходит следующим образом:
Сбор анамнеза. На этом этапе врач выясняет, есть ли еще у кого-то в семье подобные высыпания, есть ли домашние животные, посещает ли ребенок спортивные секции, бассейны, дошкольные учреждения и т.д.
Осмотр кожи с помощью лампы Вуда. Золотисто-желтое свечение чешуек определяется при разноцветном лишае, ярко-зеленое при микроспории.
Соскоб волос, чешуек эпидермиса, роговых масс с ногтевого ложа с последующей микроскопией материала. Это позволяет обнаружить мицелий, споры и подтвердить грибковую инфекцию у детей.
Как лечить грибковые инфекции?
Лечение микозов заключается в медикаментозном применении:
противогрибковых паст, эмульсий, мазей, лаков;
комбинированных мазей при присоединении вторичной инфекции, т.е. если одновременно наблюдается грибковая и бактериальная инфекции кожи;
системных противогрибковых препаратов (при торпидности к наружной терапии или при тяжелых формах инфекции).
В основном, микозы развиваются у лиц, страдающих соматическими заболеваниями, со сниженным иммунитетом и различными патологиями. Поэтому, помимо соблюдения правил личной гигиены, важно следить за здоровьем в целом, укреплять иммунитет, придерживаться сбалансированного рациона питания и вести активный образ жизни.
Список литературы
Иванова М.А. Заболеваемость дерматомикозами детского населения Российской Федерации в 2011 г.: Современная микология в России / Материалы 3-го Съезда микологов России. — М.: Национальная академия микологии, 2012. — Т. 3. — С. 468
Хисматуллина З.Р., Альхашаш С., Айдыбаева М.Г., Дагхамин И. Клинические проявления зооан-тропонозной трихофитии. Современные проблемы науки и образования. 2020;5:145-45
Щелкунова О.А., Решетникова Т.Б. Современные клинико-эпидемиологические особенности микроспории и трихофитии. Сибирское медицинское обозрение. 2012;1:93-6
Сергеев А.Ю., Сергеев Ю.В. Грибковые инфекции. Руководство для врачей. 2-е изд. М.: Бином-Пресс, 2008. С. 480
Потекаев Н.Н., Корсунская И.М., Серов Н.Д. Микотическая инфекция в России: заболеваемость, клинические характеристики, опыт терапии отечественными антимикотиками. Клин дерматол венерол 2006; 3: 92-95.
Корюкина Е.Б., Глоба Е.И., Г оловенко Н.А. и др. Современные аспекты диагностики и лечения ониходистрофий. Клин. дерматология и венерология. 2020; 19 (3): 373-80.
Lahfa M et al. Efficacy, safety and tolerability of an optimized avulsion technique with onyster* (40% urea ointment with plastic dressing) ointment compared to bifonazole-urea ointment for removal of the clinically infected nail in toenail onychomycosis: a randomized evaluator-blinded controlled study. Dermatology 2013; 226 (1): 5-12
Бурова С.А. Особенности лечения грибковых инфекций кожи и ее придатков в группах риска. Клиническая дерматология и венерология. 2014. № 1. С. 47-51.
Н.В. БЕЛОБОРОДОВА, доктор медицинских наук, профессор, главный научный сотрудник академической группы академика РАМН Ю.Ф. Исакова.
При участии Ж.И. АРХИПОВОЙ, кандидата медицинских наук, НИИ детской гематологии. Серьезные экологических изменения, происходящие на планете в последние десятилетия, не могли не сказаться на состоянии микроэкологии и иммунореактивности современного человека.
В этом - одна из глобальных причин роста грибковых заболеваний, которыми сегодня, по данным Всемирной организации здравоохранения, страдает каждый пятый житель планеты. Чаще проявлениями грибковых заболеваний являются различные локальные поражения кожи, ногтей, слизистых оболочек полости рта, кишечника, уретры и влагалища, однако при серьезных нарушениях иммунореактивности организма может наступить генерализация процесса, и тогда грибковые заболевания приобретают жизнеугрожающий характер.
На фоне достижений современной медицины, увеличения продолжительности жизни наиболее ослабленных больных (глубоконедоношенные дети, пациенты с опухолями и иммунодефицитами) в лечебных учреждениях наблюдается широкое распространение инвазивных микозов, которые составляют до 12% в этиологической структуре внутрибольничных инфекций и до 40% в структуре инфекционной летальности. Ученые из Центра контроля заболеваемости (Атланта, США) называют кандидоз внутрибольничной эпидемией последнего десятилетия, так как заболеваемость им иммунокомпрометированных больных возросла в 11 раз.
Колонизация слизистых грибами Candida у практически здоровых людей колеблется от 15 до 40% и может возрасти до 80% на фоне какой-либо патологии в условиях длительной госпитализации, но инвазивный микоз у них не развивается благодаря большому количеству защитных механизмов против грибковой инфекции. Защитные механизмы, не связанные с иммунной системой, включают барьеры в виде кожи и слизистых, а также конкурентные взаимодействия с нормальными бактериями, которые обеспечивают защиту от кандидоза и других микозов посредством соревнования за пищу и, возможно, посредством локальной продукции веществ с антифунгальной активностью. Само по себе разрушение барьеров химической травмой, ожогом или операцией, как и нарушение нормального биоценоза кишечника после длительного применения антибиотиков широкого спектра действия, крайне редко приводит к развитию системного микоза, но вызывает предпосылки для этого в виде локального избыточного накопления грибов в тех местах, где действие физиологических барьеров нарушено.
Общеизвестными факторами риска возникновения грибковой инфекции являются длительная антибиотикотерапия и снижение защитных сил организма. В нормальном организме нейтрофилы, макрофаги и эозинофилы фагоцитируют и убивают бластоспоры кандид, а альвеолярные макрофаги и нейтрофилы способны блокировать прорастание спор аспергилл. Нейтрофилы и моноциты уничтожают также псевдогифы Candida и гифы Aspergillus. Поэтому первыми кандидатами на развитие диссеминированного кандидоза и аспергиллеза являются больные с количественными и функциональными дефектами нейтрофилов, особенно в условиях депрессии Т-клеточного звена иммунной сиcтемы. К специфическим условиям относится лекарственная нейтропения на фоне лечения цитостатиками, особенно глубокая (14 дней нейтрофилы
У пациентов с онкогематологическими заболеваниями к появлению специфических факторов риска инвазивного микоза приводит терапия. На современном этапе она обязательно включает мощные цитостатики, глюкокортикоиды и антибиотики широкого спектра действия. Помимо возникновения нейтропении цитостатики приводят к разрушению кожных и слизистых барьеров, глюкокортикоиды угнетают Т-лимфоциты и макрофаги, антибиотики нарушают биоценоз кишечника. Неудивительно, что в онкогематологических стационарах инвазивные микозы становятся все возрастающей проблемой.
Барьер №1 - конкурентное взаимодействие грибов с бактериями нормальной микрофлоры хозяина
Барьер №2 - целостность кожи и слизистых
Барьер №3 - фагоцитоз и иммунологические реакции
Основные факторы, способствующие разрушению барьеров
№1 - неадекватная (избыточная) антибиотикотерапия
№2 - повреждение эпителия (механическое, токсическое, воспалительное), замедление регенерации, авитаминоз
№3 - снижение иммунореактивности под влиянием цитостатиков, стероидных гормонов
Еще в 80-е годы грибковые инфекции возникали в основном на фоне длительной госпитализации, продолжительной антибиотикотерапии и повторных курсов химиотерапии. Средняя продолжительность периода от момента установления диагноза онкогематологического заболевания до развития грибкового осложнения составляла 19 месяцев. В настоящее время все чаще грибковые инфекции стали наблюдаться на ранних этапах лечения цитостатиками. Это связано как с агрессивностью режимов полихимиотерапии, так и с широким применением современных супермощных антибиотиков.
Важно отметить, что инвазивные грибковые поражения могут развиваться не только у больных при явнымх дефектах иммунореактивности, но и у пациентов с любыми хирургическими заболеваниями в случае осложненного течения послеоперационного периода, реанимационных мероприятий, интенсивной терапии, длительной искусственной вентиляции легких. Мы наблюдали таких пациентов после тяжелых комбинированных травм, после повторных операций по поводу абдоминального сепсиса, после кардиохирургических, нейрохирургических операций и др. В этих случаях предрасполагающим моментом является совокупность факторов, снижающих барьерную функцию слизистых оболочек (стресс, нарушения гемодинамики, гипоксия, длительная невозможность энтерального питания и др.) в сочетании с массивной комбинированной антибиотикотерапией, к сожалению, необходимой у больных высокого риска по жизненным показаниям. Забегая вперед, следует отметить, что даже при выделении грибов из крови или очагов инфекции при проведении целенаправленной противогрибковой терапии у таких пациентов не представляется возможным отказаться от одновременного введения антибиотиков в связи с высокой опасностью септического шока.
Самым частым видом микоза является кандидоз. В списке возбудителей кандидоза лидирующее место занимает Candida albicans. Этим видом грибов вызывается более 80% кандидозов. Однако инфекция может быть вызвана и другими видами: С. tropicalis, С. parapsilosis, С. krusei, С. lusitaniae, Torulopsis glabrata.
Кандидоз в зависимости от степени поражения может быть классифицирован как поверхностный и глубокий. Поверхностный кандидоз включает кожный, орофарингеальный, мочеполовой и характеризуется поражением соответствующих слизистых. Наиболее опасен глубокий кандидоз, составляющий основной спектр кандидозных инфекций у иммунокомпрометированных больных, который может быть классифицирован как фунгемия, диссеминированный кандидоз и кандидоз отдельных органов.
Инвазивное кандидозное поражение желудочно-кишечного тракта (ЖКТ). Считается общепризнанным, что ЖКТ является основным эндогенным резервуаром Candida, откуда происходит проникновение грибов в кровь (феномен транслокации) и последующее распространение инфекции по организму. Однако у больного с агранулоцитозом локальное поражение ЖКТ грибами рода Candida не ограничивается хорошо описанной в литературе ролью "ворот" для диссеминации, а само по себе может вызвать жизнеугрожающие состояния: прогрессирование поражения быстро приводит к множественной инфильтрации или некрозам всей толщи стенки пищеварительного канала, вызывая такие тяжелые осложнения, как кишечная непроходимость, перитонит, желудочно-кишечное кровотечение, вплоть до летального исхода.
Поражение легких. Грибы рода Candida часто высеваются из респираторных секретов, однако клиническое значение таких высевов в большинстве случаев невелико, так как колонизация ротовой полости и верхних дыхательных путей приводит к контаминации мокроты. Более того, легочная инфекция грибами Candida обычно возникает в результате гематогенного распространения, и мокрота у таких больных не отделяется вовсе. Симптомы кандидозной пневмонии схожи с клиническими проявлениями бактериальной пневмонии, но носят более непостоянный характер. Обращает на себя внимание несоответствие выраженных нарушений дыхания скудным аускультативным и рентгенологическим признакам. Рентгенологические нарушения могут ограничиваться изменениями корня и усилением сосудистого рисунка, почти в половине случаев наблюдается рентгенонегативная кандидозная пневмония. В финале заболевания может развиться диссеминация по обоим легочным полям. Рентгенологически этот процесс характеризуется появлением множественных "мигрирующих" облаковидных теней. Сегодня для диагностики поражения легких у иммунокомпрометированных больных наиболее широко используется бронхоальвеолярный лаваж с последующим микробиологическим исследованием.
Поражение кожи встречается в 5-10% случаев острого диссеминированного кандидоза. Классически оно имеет вид плотных, приподнимающихся над поверхностью узлов 0,5-1 см в диаметре, розово-красного цвета, не исчезающих при надавливании. Однако у большинства больных изменения на коже представляют собой просто папулезную или пятнисто-папулезную сыпь, часто неотличимую от медикаментозной.
Изменения на коже и инфильтраты мягких тканей часто становятся информативным материалом для идентификации возбудителя, так как поверхностное расположение делает их удобными для биопсии. Сочетание посева с гистологическим исследованием значительно увеличивает этот показатель. Следует иметь в виду, что поражения кожи при кандидозе затрагивают дерму, в то время как поверхностный слой эпидермиса остается интактным, поэтому клиницист должен быть очень внимателен при заборе материала. При гистологическом исследовании обычно находят псевдомицелий грибов, фибрин и небольшие геморрагии в сочетании с отеком стенки сосудов и периваскулярной ткани.
Поражение ЦНС. Кандидозный менингит встречается относительно редко, наиболее характерен для новорожденных и недоношенных детей, а также как вторичное осложнение при шунтирующих нейрохирургических вмешательствах. В случае развития у имунокомпрометированных больных имеет исключительно агрессивное течение. Поражение оболочек головного мозга характеризуется достаточно ярко выраженными общемозговыми и менингеальными симптомами, а также нейтрофильным или лимфоцитарным плеоцитозом в ликворе - в зависимости от степени нейтропении. Candida имеет низкую высеваемость из ликвора, при морфологическом исследовании ликвора друзы гриба или псевдомицелий обнаружить, как правило, не удается, клинические симптомы (лихорадка, головная боль) не специфичны, поэтому грибковая природа менингита у больных с нейтропенией редко распознается при жизни. Внутримозговые абсцессы, связанные с Candida, могут вызывать очаговую неврологическую симптоматику, соответствующую их локализации.
Поражение сердца. Клиника кандидозного эндокардита не отличается от клиники бактериального, сопровождается длительной лихорадкой и формированием вегетаций на клапанах сердца. Особенностью этой локализации является частое сочетание с фунгемией: хотя бы однократный высев Candida из крови имеют до 80% больных кандидозным эндокардитом. На фоне иммунодефицита могут развиваться грибковые микроабсцессы в миокарде, что иногда проявляется аритмиями. Возможна закупорка грибковыми тромбоэмболами кардиальных артерий с развитием ишемии и сердечной недостаточности.
Хронический диссеминированный кандидоз (ХДК). Наиболее важный маркер ХДК - поражение печени и селезенки. Именно микроабсцессы в этих органах определяют хронический характер течения болезни. Термины "ХДК" и "гепатолиенальный кандидоз" в литературе являются синонимами. Клинически ХДК проявляется увеличением печени и селезенки на фоне длительной лихорадки. Иногда заболевание сопровождается желтухой или болями в правом подреберье. В крови отмечаются высокий лейкоцитоз и выраженная гипербилирубинемия (в основном за счет прямой фракции) в среднем у половины больных. Уровень трансаминаз повышается непостоянно и не более, чем в 3 раза. Наблюдения позволяют сказать, что в целом у большинства больных поражение печени грибами выглядит как холестатический гепатит. Такая особенность приводит к тому, что ХДК часто ошибочно принимается за токсическое поражение цитостатиками, особенно при отсутствии характерных изменений на УЗИ. Кандидозные микроабсцессы в паренхиматозных органах выглядят при ультразвуковом исследовании и компьютерной томографии как гипоэхогенные очаги, поэтому многие клиницисты считают обнаружение этих характерных изменений диагностическим критерием, подтверждающим инвазивную грибковую инфекцию.
Кандидемия. Многие авторы утверждают, что Candida spp., высеянная из крови, редко является контаминантом и должна быть принята во внимание как патоген практически во всех случаях. Фунгемия обнаруживается примерно в 30% случаев диссеминированного кандидоза и имеет важное диагностическое значение, так как служит основным прижизненным доказательством инвазивного кандидоза. Повторная (стойкая) кандидемия может быть результатом инфицирования центрального венозного катетера или проявлением деструктивного поражения глубоких тканей.
С момента возникновения проблемы грибковых инфекций в 60-70-е гг. огромные усилия медиков всего мира были направлены на разработку методов диагностики этих опасных осложнений, так как ранняя диагностика остается основным критическим моментом, определяющим успех в ведении больного с инвазивной инфекцией. Однако до настоящего времени от 20 до 75% случаев инвазивных микозов диагностируется лишь на аутопсии.
Кроме классических микробиологических методов серьезным подспорьем в лабораторной диагностике сегодня является определение маркеров кандидоза - Д-арабинитола и маннозы - методом газовой хроматографии. Даже при трудной локализации очага, недоступного для биопсии и посева, обнаружение высокого уровня маркеров в крови или спинномозговой жидкости позволяет подтвердить диагноз кандидоза, кроме того, в динамике объективно оценить эффект противогрибковой терапии.
Профилактика и лечение. Широко распространено мнение о необходимости одновременно с антибиотиками принимать нистатин, что гарантирует от грибковых осложнений. Действительно, нистатин препятствует массивному размножению кандид на слизистых ЖКТ. Однако крайне важно учитывать, что этот препарат не всасывается при приеме внутрь, то есть не способен воздействовать на клетки грибов, находящиеся вне просвета кишечника. Поистине революционным событием в этиотропной терапии кандидоза следует считать появление препарата флуконазола, наиболее известного под торговым названием дифлюкан. Хорошая биодоступность препарата обеспечивает высокую эффективность практически при любой локализации процесса - от распространенных кожных поражений до менингита. Почти всегда рекомендуется прием препарата внутрь за исключением редких случаев крайне тяжелого состояния больного, когда препарат вводят внутривенно. Благодаря отсутствию токсичности и низкой частоте побочных реакций флуконазол применяется даже у недоношенных детей. Очень важно правильно соблюдать режимы дозирования (см. табл.).
| Пациенты | Показания и дозы флуконазола | ||
| Новорожденные и дети раннего возраста | кандидоз кожи и слизистых 5-6 мг/кг 1 раз в день 5 дней | грибковый сепсис 10 мг/кг 1 раз в день 10-14 дней | грибковый менингит 15 мг/кг 1 раз в день 10-14 дней |
| Взрослые | кандидоз кожи и слизистых 50 мг 1 раз в день 5 дней | вагинальный кандидоз 150 мг однократно (!) | кандидемия, диссеминированный кандидоз 200-400 мг 1 раз в день 2-4 недели |
Когда терапия флуконазолом не дает эффекта, следует думать о кандидозе, вызванном природно резистентными видами кандид, например C.krusei. В этих случаях рекомендуется противогрибковая терапия эффективным, но потенциально токсичным препаратом амфотерицин В (относительно менее высокой токсичностью характеризуется препарат с торговым названием фунгизон). Лечение проводится только в стационаре под тщательным лабораторным контролем. Дозы амфотерицина В из-за опасности нефротоксических реакций не должны превышать 0,5-1 мг/кг в сутки внутривенно один раз в день или через день. При наличии микроабсцессов в печени, головном мозге и других органах наиболее эффективными являются липосомальные формы амфотерицина В (амфоцил и др.), которые, однако, малодоступны из-за высокой стоимости.
Таким образом, в настоящее время актуальность своевременной диагностики и раннего лечения кандидоза чрезвычайно высока.
Читайте также:

