Как отличить потницу от акне
Обновлено: 01.05.2024
Акне (прыщи) новорожденных и младенцев
Неонатальное акне. Акне легкой степени развивается у 20% новорожденных, начиная, в среднем, в возрасте 3 нед. Очаги могут присутствовать при рождении или появляться в раннем грудном возрасте. Преобладают красные папулы и пустулы, кисты встречаются редко.
От подросткового акне это состояние отличается отсутствием типичных комедонов. Раньше причиной неонатально-го акне считали андрогенную стимуляцию сальных желез материнскими гормонами. В настоящее время большинство специалистов предпочитают применять термин неонатальный цефалический пустулез, подчеркивая этим, что данное состояние у новорожденных не может быть истинным акне.
Предполагается, что воспалительную реакцию вызывает колонизация кожи микроорганизмами рода Malassezia, хотя прямая связь между бактериальной нагрузкой и тяжестью заболевания подвергается сомнению.
Терапия обычно не требуется, поскольку очаги спонтанно разрешаются в течение 1-3 мес. Однако топические препараты для терапии акне можно применить с минимальным риском в персистирующих или тяжелых случаях. Помогает также применение крема с кетоконазолом. Риск развития акне в подростковом возрасте у таких детей не повышен.
Младенческое акне
Иногда начало акне задерживается до 3-6-месячного возраста, в таком случае его называют младенческим акне. Младенческое акне чаще встречается у мальчиков. Очаги имеют более плеоморфный характер, обычно наблюдаются воспалительные папулы и пустулы.
Хотя младенческое акне, как правило, разрешается к 3-летнему возрасту, в редких случаях очаги могут персистировать до пубертатного периода. В отличие от неонатального акне младенческая форма, вероятно, вызывается эндогенными андрогенами, поскольку наблюдаются открытые и закрытые комедоны.
У детей с ранним началом и персистирующим характером заболевания, имеющих положительный семейный анамнез тяжелого акне, заболевание протекает тяжелее и возрождается в пубертатном периоде. Тяжелое младенческое акне указывает на необходимость поиска других признаков гиперандрогенизации и аномального эндогенного или экзогенного источника андрогенов.
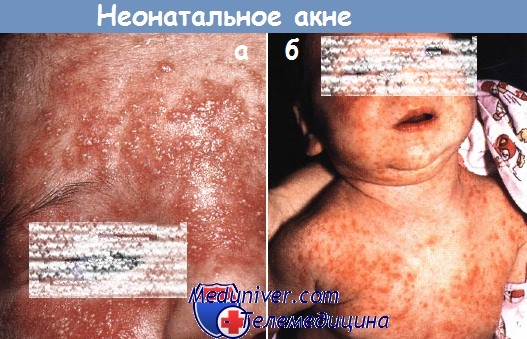
Неонатальное акне:
а - красные папулы и пустулы покрывают лицо этого мальчика с возраста 4 нед.
б - акне распространилось на туловище у этого здорового ребенка. У обоих детей высыпания разрешились к 4-му месяцу жизни.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Сыпь — это изменение внешнего вида кожи, ее цвета, структуры с локализацией поражений на лице, коже волосистой части головы, руках, ногах или, в тяжелых случаях, на всем теле.
Высыпания могут сопровождаться зудом, болью, образованием красных пятен, булл (пузырей), папул (узелков), гнойничков (пустул), волдырей, бляшек. Кожа становится сухой, шелушится, при расчесывании на коже могут появиться царапины, мокнутия, корки или эрозии. Хронический зуд и присоединение вторичной инфекции часто провоцируют развитие очагов атрофии кожи: изменение пигментации, истончение или утолщение кожного покрова.
Появление сыпи может сопровождаться следующими симптомами: зуд, боль, повышение температуры тела, боль в мышцах и суставах, головная боль, нарушения сна, аппетита, потеря веса, общее недомогание, слабость, тошнота и рвота, воспаление и поражения слизистых оболочек (глаз, полости рта, половых органов).
Самые частые вопросы на приеме у врача: аллергическая, инфекционная и угревая сыпь. Важно понимать, что причиной появления высыпаний чаще всего являются заболевания — волосяных фолликулов и сальных желез, аллергические реакции, инфекционные, аутоиммунные заболевания. То есть, сыпь не возникает сама по себе, а является внешним признаком патологических процессов в коже, внутренних органах и системах организма.
Причины сыпи
Сыпь на коже может быть вызвана рядом различных причин: инфекциями, аллергическими реакциями, аутоиммунными заболеваниями, воздействием тепла, солнечных лучей.
К причинам, вызывающим сыпь, относятся:
-
;
- контактный дерматит; (вызванная аллергической реакцией на пищу или лекарства, инфекцией, стрессом, контактом с животными, химическими веществами, воздействием солнечных лучей, холода и пр.);
- инфекционные заболевания вирусной, бактериальной, грибковой природы (корь, краснуха, ветряная оспа, скарлатина, синдром рука-нога-рот, контагиозный моллюск, розовый лишай, стригущий лишай, себорейный дерматит, инфекционная эритема, опоясывающий лишай, бактериальный тонзиллофарингит, импетиго, мультисистемный воспалительный синдром у детей, ассоциированный с COVID-19);
- акародерматит (паразитарное заболевание, чесотка); ;
- красный плоский лишай;
- аутоиммунные заболевания (псориаз, системная красная волчанка, дерматомиозит);
- злокачественные заболевания молочных желез у женщин (воспалительный рак молочной железы, рак Педжета и др.); ;
- акне новорожденных (неонатальный пустулез);
- токсическая эритема новорожденных;
- пеленочный дерматит;
- потница;
- укусы насекомых;
- прием лекарств (аллергия на амоксициллин, синдром Стивенса — Джонсона, многоформная экссудативная эритема);
- ангионевротический отек (отек Квинке).
Когда при возникновении сыпи необходимо обратиться к врачу?
Зачастую сыпь не требует лечения и проходит самостоятельно, в других случаях лечение заключается в приеме антигистаминных препаратов и применении местных средств, уменьшающих зуд и отек, местных средств на основе кортикостероидов.
Сыпь может являться симптомом основного заболевания или указывать на развитие аллергической реакции. Иногда появление сыпи (в различных формах, с поражением всей поверхности кожи или одного/нескольких участков) связано с приемом какого-либо лекарства: антибиотиков (пенициллины, сульфаниламиды), противовоспалительных (ибупрофен, напроксен, индометацин), обезболивающих, противосудорожных (фенитоин, карбамазепин), химиотерапевтических, психотропных, йодсодержащих (особенно рентгеноконтрастных) препаратов, диуретиков, средств для лечения аутоиммунных заболеваний (ревматоидный артрит). Сыпь может вызвать любой препарат, доля подобных аллергических реакций составляет 5–10% от числа всех побочных эффектов, связанных с приемом лекарств. Чаще всего такая местная реакция возникает у женщин, людей пожилого возраста (которым часто приходится принимать более 3 лекарств одновременно), людей с ослабленной иммунной системой. Характерным симптомом лекарственной аллергии является зуд. Если сыпь распространилась на слизистые оболочки, повысилась температура, затруднено дыхание, одновременно возникает отек лица, губ, языка, необходимо обратиться за срочной медицинской помощью. Лечение сыпи, вызванной приемом лекарства, включает отмену препарата-триггера (под контролем врача), антигистаминные препараты, местные средства (кремы, лосьоны) с кортикостероидами, местные антибактериальные препараты для лечения открытых язв.
Не следует заниматься самостоятельным установлением диагноза и самолечением, для выяснения причины появления сыпи, диагностики и правильного лечения необходимо обратиться к врачу.
Сыпи у младенцев зачастую не являются истинно аллергическими. О тактике при потнице, акне новорожденных, пеленочном дерматите и других видах сыпи читайте подробнее в материале «Сыпи у младенцев».
К педиатру необходимо обратиться, если воздушные ванны, профилактика перегрева, частая смена подгузников, применение местных средств не дают положительного результата, сыпь не проходит в течение нескольких дней; вы заметили признаки инфекции — нарастание боли, отека, покраснения кожи, высыпания сопровождаются выделением гноя, образованием корок, увеличением лимфатических узлов в подмышечных впадинах, на шее или в паху; ребенок вялый, отказывается от еды, возникла лихорадка.
Обратитесь за неотложной медицинской помощью, если сыпь появилась внезапно, быстро распространяется по всему телу, сопровождается сильным зудом, появлением волдырей, лихорадкой, отеком губ, век, щек, кистей рук, шеи, рвотой, затруднением дыхания, затруднением глотания, изменением цвета кожных покровов.
К каким врачам обращаться по поводу сыпи?
Для определения причин возникновения сыпи необходимо записаться на консультацию к терапевту (педиатру), дерматологу, аллергологу, иммунологу, инфекционисту, офтальмологу.
Многие мамочки сталкиваются с проблемой высыпаний на лице в первый месяц жизни малыша. Первые мысли, которые посещают, что это аллергия. Зачастую, к сожалению, медсестра, которая приходит на патронаж, тоже может «ошибочно» убедить в том, что мамочка съела запрещенный шоколад или апельсины. Молодая мама «садится» на диету, оставляя только гречку и куриную грудку, исключая все цветные продукты.
В первые три недели жизни малыша обычно появляется сыпь, абсолютно не связанная с употребляемыми мамой пищевыми продуктами. Это акне новорожденных, или угри новорожденных, - более частое явление, чем аллергия.
И почему же возникают угри в столь раннем возрасте?
В целом акне у детей делят на несколько групп в зависимости от возраста.
Акне новорожденных (неонатальные акне) появляются в первые три недели после рождения. Встречается довольно часто, примерно у 20% новорожденных. Существуют разные точки зрения на счет появления акне новорожденных. Главная причина - усиленная функция сальных желез в ответ на андрогены («мужские» половые гормоны) матери и синтез собственных андрогенов у новорожденного. Это создает хорошие условия для размножения на коже микроорганизмов Propionbacterium (Cuibacterium) acne. Главная особенность акне в этом возрасте – это открытые и закрытые комедоны (угри и белые угри), папулы, пустулы (гнойнички). Обычные места локализации - щеки, лоб, подбородок, реже шея и спина. Есть разновидность акне новорожденных - цефалический пустулез. Считается, что это не совсем классические угри, так как обычно высыпания не в виде комедонов, а пустул (гнойничков) – белых угрей. Появление их тоже приходится примерно на 3-ю неделю жизни. И цефалический пустулез у малышей связан с колонизацией дрожжеподобных грибов Malassezia (маласcезия).
Акне раннего детского возраста встречаются реже, чем акне новорожденных, и могут появиться, начиная с 6 недель в течение первого года жизни. Причины появления их также связаны с «мужскими» гормонами. Сыпь не такая обильная, как при акне новорожденных. Сыпь в виде единичных комедонов, папул, гнойничков.
Что делать при акне у детей первого года жизни?
В целом, определить акне новорожденных не составляет проблем. Главная проблема – это беспокойство матери, так как в большинстве случаев акне в таком возрасте самому ребенку не доставляет дискомфорта. Никаких специальных лабораторных исследований не требуется. Специального лечения тоже. Акне новорожденных относится к одним из тех состояний ребенка, которые происходят в связи с рождением ребенка, в связи с адаптацией ребенка к внеутробной жизни, т.е. вне матери. Поэтому главное – это время и терпение матери. Мамочке не нужно обвинять себя, что не удержалась от «вкусняшки» и начинать изнурять себя диетами.
Обычно акне новорожденных и раннего детского возраста проходят самостоятельно в течение нескольких дней/ недель, не оставляя следов и рубцов. Требуются лишь тщательная, но щадящая гигиена, и терпение матери. Очищение кожи мягкими детскими средствами. К сожалению, для этого кусок детского мыла не подойдет. Нужно использовать средства с нейтральными ph, без спирта и раздражающих компонентов. Необходимы нежирные косметические средства. Избегайте растительных отваров, так как они дополнительно могут раздражать детскую кожу.
Если угри долго не проходят, стоит обратиться к врачу. При цефалическом пустулезе, обычно при затяжном течении, могут понадобиться наружные противогрибковые средства. Хотя в большинстве своем, он тоже не требует специального лечения.
Точно не следует затягивать с визитом к врачу, если акне появились в возрасте старше 1 года до 7 лет – это акне среднего детского возраста. К годовалому возрасту синтез андрогенов снижается и сохраняется на низком уровне примерно до 7 лет. Поэтому после года проблемы с угрями должны пройти. В противном случае нужно искать причины гиперандрогении (повышенного уровня андрогенов). В этом поможет эндокринолог. В таких случаях обычно назначаются анализы для определения уровня гормонов: свободного и общего тестостерона, дегидроэпиандростерона, лютеинзирующего и фолликулостимулирующего гормонов (ЛГ и ФСГ), пролактина и 17-гидроксипрогестерона.
Как отличить акне новорожденных от аллергии и других кожных заболеваний?
В отличие от акне, истинная аллергия редко ограничивается лицом, и высыпания распространяются по всему телу. Очаги обычно ярко-красные, крупные, отечные, могут сливаться. В таких случаях врач может начать поиски причины аллергии, при необходимости назначить аллерготесты.
Появление угрей также может навести на мысль, что это «диатез», на медицинском атопический дерматит, который многие считают аллергической реакцией. Но на самом деле он обусловлен нарушениями в эпидермальном барьере кожи. Атопический дерматит также начинается с лица, но позже, с 2-3-х месяцев жизни. Для младенческого периода характерна сыпь в виде красных крупных очагов на щеках, часто они мокнущие, могут быть корочки. Позже высыпания появляются на других частях тела, ягодицах. Атопический дерматит доставляет дискомфорт ребенку из-за зуда.
Главное, при появлении любых высыпаний у ребенка, наблюдать за общим состоянием малыша, измерить температуру тела. Часто разного вида сыпь, в том числе на лице, может сопровождать инфекционные заболевания, например, парвовирусная инфекция, детская розеола («внезапная экзантема»), бактериальные инфекции. Поэтому, если помимо сыпи, ребенок вял, у него высокая температура, следует обратиться к доктору!
а) Дифференциальная диагностика:
РИСУНОК 1. Милиум на лице у двухнедельного ребенка, больше всего высыпаний отмечается на носу. РИСУНОК 2. Акне новорожденных у того же ребенка. РИСУНОК 7. Потница (тепловая сыпь) у шестимесячного ребенка теплым летним днем.
1. К другим образованиям, которые можно принять за милии, акне новорожденных или эритему токсическую новорожденных (ЭТН) , относятся:
• Потница - тепловая сыпь в виде типичных крошечных папул, которые могут быть красными (miliaria rubra), прозрачными (miliaria crystalline) или пустулезными (miliaria pustulosa). Теплая и влажная погода приводит к блокаде протоков эккринных потовых желез, а папулы возникают в результате попадания пота в эпидермис или дерму.
• Неонатальный пустулезный меланоз - это высыпание, которое присутствует уже при рождении и представлено неэритематозными везикулами диаметром 2-4 мм, наполненными белесоватой жидкостью. Эти везикулы вскрываются, оставляя воротничок белых чешуек с пигментным пятном в центре, которое обычно сохраняется в течение трех месяцев. Очаги бывают множественными или редкими и обычно располагаются под подбородком, на шее, верхней части груди, нижней части спины и ягодицах.
РИСУНОК 3. Обширные монгольские пятна на ягодицах и спине ребенка-латиноамериканца. РИСУНОК 4. Четко выраженные монгольские пятна на спине темнокожего годовалого ребенка.
2. Монгольские пятна дифференцируют со следующими очагами, которые присутствуют при рождении или возникают сразу после него:
• Врожденные невусы встречаются значительно реже (1—2% новорожденных). Очаги бывают светло-и темнокоричневого, красного или черного цвета, при этом различные оттенки могут присутствовать в пределах одного очага и распространяться, бледнея, на окружающую кожу. Границы очага часто неправильной формы, а сам очаг с течением времени выглядит слетка приподнятым над поверхностью (хотя по краям очага обычно расположен пятнистый участок). Очагов может быть очень много (более 100). Диагноз подтверждается биопсией.
• Меланоцитарные невусы присутствуют у 1% новорожденных. Большинство родинок от светло- до темно-коричневого цвета, обычно менее 6 мм в диаметре, круглой формы, с четкими границами. У детей невусы чаще всего локализуются на внешней поверхности предплечий, затем на внешней поверхности плеч, шее и лице. При подозрении на меланому необходима биопсия.
• Сообщается о монгольских пятнах, которые принимают за синяки, появившиеся в результате насилия над ребенком. Подробный анамнез и четкое представление о признаках монгольского пятна помогают дифференцировать эти состояния.
РИСУНОК 5. Небольшое пятно эритемы токсической новорожденных (ЭТН) у ребенка на второй день после рождения. РИСУНОК 6. Более распространенный случай ЭТН у младенца.
3. Эритему токсическую новорожденных (ЭТН) следует дифференцировать с такими заболеваниями, как:
• Фолликулит (первичный очаг) - папула или пустула с волоском в центре, хотя волосок не всегда можно увидеть. Более глубокие очаги представляют собой эритематозные, часто флюктуирующие узлы. Фолликулит редко развивается в первые дни жизни, когда чаще всего наблюдается эритема токсическая новорожденных (ЭТН).
• Ветряная оспа — характерные высыпания появляются труппами очагов в виде красных пятен, которые проходят стадии папулы, везикулы (на эритематозном основании), пустулы и корки. Основным признаком является одновременное наличие высыпаний на различных стадиях развития. Дети обычно рождаются с полноценными антителами против ветряной оспы, унаследованными от матери, поэтому время начала заболевания также помогает дифференцировать ветряную оспу и эритему токсическая новорожденных (ЭТН).
б) Лечение изменений кожи новорожденных:
• Все эти состояния доброкачественные и разрешаются самостоятельно. Необходимо убедить родителей не волноваться, поскольку все эти высыпания должны со временем исчезнуть.
• Милии не требуют лечения и обычно регрессируют в течение нескольких месяцев.
• Не требует лечения и неонаталыюе акне, это состояние обычно купируется в течение нескольких недель.
• Монгольские пятна также не требуют терапии, поскольку часто бледнеют в первый год жизни.
• Эритема токсическая новорожденных (ЭТН) - это доброкачественное, самостоятельно разрешающееся заболевание, также не требующее лечения.
в) Консультирование врачом пациента. Родителям (или опекунам) необходимо объяснить следующее:
• Милии - это доброкачественные высыпания, которые исчезают в течение нескольких месяцев, не оставляя никаких рубцов. Лекарственной терапии не требуется, применение безрецептурных препаратов для лечения сыпи также не рекомендуется.
• Неонатальное акне разрешается самостоятельно в течение недель. Применение жидких масел и лосьонов не помогает и может вызывать ухудшение.
• Монгольские пятна со временем бледнеют и могут исчезнуть к 7-13 годам.
• Эритема токсическая новорожденныъ (ЭТН) обычно разрешается в течение двух недель.
г) Список использованной литературы:
Редактор: Искандер Милевски. Дата обновления публикации: 28.3.2021
На сервисе СпросиВрача доступна консультация педиатра по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте!Классическое акне новорожденных за счёт циркуляции в кровати ваших гормонов.Если кожа не сухая-специфического лечения не требуется, если сухая-смазывать эмолентами .Пройдёт само.
Яна, спасибо за ответ. Немного суховата кожа в этих местах, можно смазывать кремом бепантен или лучше эмульсией сенсадерм?


Яна, сыпь очень быстро распространяется. Сегодня уже на груди и животике прыщей гораздо больше и кожа под ними красного цвета. Разве при акне может быть распространение на другие участки тела, кроме лица и головы?


Здравствуйте! У малыша акне новорожденных, ничего не нужно делать, самостоятельно все пройдет до 3 месяцев

Здравствуйте Кристина
Это младенческие акне.
Лечения не требуется. Высыпания пройдут самостоятельно в течении 1 месяца.
Михаил, здравствуйте! Значит при акне высыпания могут располагаться не только в области лица, но и по телу?


Здравствуйте. Акне новорождённых. Лечения не требуют. Соблюдаем гигиену. Ванночки с ромашкой, чередой.
Екатерина, сыпь очень быстро распространяется. Сегодня уже на груди и животике прыщей гораздо больше и кожа под ними красного цвета. Разве при акне может быть распространение на другие участки тела, кроме лица и головы?

Да, конечно. Не переживайте, к 3м мес все сойдёт. Да, выглядит неприятно, но в основе этого процесса лежит воздействие Ваших эстрогенов на сальные железки, которые начинают интенсивно выделять секрет и закупориваются, а потом вокруг закупорки воспаляется кожа, вот и красные пятна от этого. Всё это период адаптации кожи и её желез, все это временно. Соблюдайте гигиену, ребёнок просто "цветёт", так в просторечье говорят). Никакие гормоны и антибиотики здесь не нужны, только чистота и натуральные, дышащие ткани одежды.

Кристина, здравствуйте. На лице – акне новорожденных (цветение). Физиологическое состояние грудничков , обусловленное действием маминых гормонов (передаваемых внутриутробно и с грудным молоком) на кожу ребенка. Сыпь малыша не беспокоит. Лечения не требует. Проходит до 3 месяцев.
А вот на животике больше больше похожи на элементы инфицированной потницы. Лучше все таки их обрабатывать спиртовым раствором хлорофиллипта 3 раза в день. 5 дней.

Здравствуйте.
Все таки данные проявления характерны для акне ( физиологическое цветение ) . Обусловленное активацией сальных желез под действием гормонов мамы.
Местно на элементы воспаленных участков точечно наносить цинковую мазь. Будет оказывать противовоспалительное действие.
На элементы с сухостью наносим эмоленты ( липобейз, мустела,топикрем ).
Процесс саморазрешающийся к 3-3,5 месяцам
Читайте также:

