Как называются разрезы на коже
Обновлено: 26.04.2024
Общая картина и характеристики ран остаются неизменными на протяжении столетий. А вот подходы к их лечению по мере развития медицины претерпевали существенные изменения: чем больше медики разбирались в механизме заживления ран, тем более эффективными становились методики лечения и тем лучшие результаты достигались.
Детальное знание физиологии раневого процесса позволяет сегодняшним хирургам выбирать наиболее подходящие варианты местного лечения. Основной принцип выбора – удовлетворение специфических потребностей раны на каждой из трех его стадий, которые вне зависимости от типа и степени повреждения, характеризуются определенными морфологическими особенностями клеток и тканей. На современном этапе основное подспорье хирургов – широкое разнообразие готовых лечебных повязок.
Первая стадия - воспаление
С момента травмы начинается стадия воспаления, которая длится 3-4 дня. Первая задача организма на этом этапе – остановить кровотечение. Ее решение достигается кратковременным спазмом сосудов и замедлением кровотока: свежий сгусток крови останавливает кровотечение. Вторая задача – очистить рану от поврежденных и погибших тканевых клеток, которые могут стать источником инфекции. Для этого организм включает комплекс сложных клеточных реакций.
В рану мигрируют особые клетки, которые поглощают элементы погибших тканей и бактерии. Они же продуцируют биологически активные вещества. В микрососудах повышается давление крови за счет ее активного притока и затрудненного оттока. Вследствие этого проницаемость стенок сосудов увеличивается, в очаг воспаления выходит жидкая часть крови и образуется воспалительная жидкость - экссудат. Внешне стадия воспаления проявляется локальным отёком, болью, специфическим отделяемым и покраснением кожи вокруг раны.
Приоритетная задача местного лечения на первой стадии раневого процесса – способствовать очищению раны и удалению экссудата, который иногда бывает очень обильным. Наилучшим образом с этим справляются лечебные абсорбирующие повязки с особым липидоколлоидным комплексом. При наложении на рану они обеспечивают отток экссудата и создают наиболее благоприятные условия для ее заживления.
Вторая стадия - регенерация
Если ткани раны сохранили свою жизнеспособность, ее края плотно соприкасаются и не началось нагноение, с третьего дня раневой процесс вступает в стадию регенерации (пролиферации). На этом этапе важнейшая роль отводится особым клеткам - фибробластам. Их функция – синтезировать белок коллаген, из которого формируются волокна соединительной ткани. В процессе прорастания волокон капиллярами и восстановления проходимости лимфатических сосудов на месте раны образуется молодая рубцовая соединительная ткань.
С учетом особенностей второй стадии заживления ран, основная задача местного лечения на этом этапе - обеспечить оптимальное содержание жидкости в ране и защитить от повреждений легко травмируемую молодую соединительную ткань. Решение этих задач в полной мере обеспечивают готовые лечебные гидроколлоидные повязки, особенность которых состоит в образовании защитного геля при контакте с раной.
Третья стадия
Одновременно идет разрастание эпителия – клеток поверхностного слоя кожи. Тем самым процесс заживления раны вступает в третью стадию – эпителизации. Послеоперационные и небольшие резаные раны, края которых отстоят друг от друга не больше чем на 1 см, заживают так называемым первичным натяжением через 3-7 дней. Кожный рубец при этом ровный, гладкий и почти незаметный.
В случае нагноения раны, наличия в ней полостей или дренажных трубок, а также при невозможности сблизить края раны после иссечения тканей, заживление осуществляется вторичным натяжением. Его характерная черта - заполнение полости раны множеством тесно прижатых друг к другу гранул, состоящих из мелких разветвлений капилляров в окружении соединительнотканных клеток и лейкоцитов. Эта красная мелкозернистая масса, называемая грануляционной тканью, выстилает всю полость раны, образуя ее временный покров и защищая от внешних повреждений. В последующем на грануляционную ткань нарастают слои эпителия, постепенно покрывая всю раневую поверхность. Рубец при этом немного выдается над поверхностью кожи и имеет бледнеющий со временем красный цвет.
На стадии эпителизации заживлению ран способствуют готовые лечебные липидоколлоидные повязки с полимерной сетчатой основой. Их важнейшее свойство – атравматичность, которое достигается сочетанным действием мягкого парафина и образующегося геля. При использовании этих повязок эпителизация ускоряется, а молодая соединительная ткань не травмируется при перевязке.
Длительность заживления ран зависит от их природы, характера, размеров, общего состояния организма, и может достигать многих месяцев. При этом плавно сменяющие друг друга стадии раневого процесса не всегда удается обозначить четкими сроками, поскольку участки раны могут находиться на разных стадиях заживления.
Прочность раны увеличивается постепенно: при отсутствии осложнений уже ко второму месяцу рана достигает 50% своей конечной прочности, к третьему - восстанавливается 75% первоначальной прочности, к концу шестого месяца - 95%.
Каждая рана имеет естественный потенциал к восстановлению, который может быть стимулирован посредством избирательного применения современных технологий. Важность оптимизации процесса заживления ран не может быть преувеличена: в течение года в РФ выполнятся 17,4 млн операций и 6,8 млн хирургических манипуляций, 22,2 млн человек находятся на лечении с острыми ранами, 5,2 млн - с хроническими (2015г.).
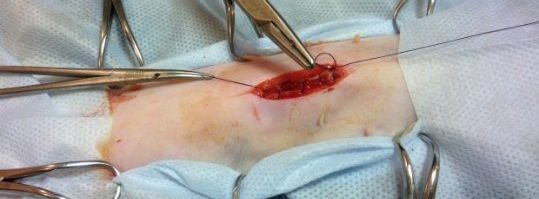
Ни для кого не секрет, что весьма нередко наши пациенты качество работы хирурга, даже после сложнейших полостных вмешательств, оценивают по внешнему виду кожного рубца. Да, мы не занимаемся эстетической хирургией – «хирургией удовольствия», мы возвращаем людям здоровье и, нередко, жизнь. Однако, расхожей фразы о том, что «потеряв голову по волосам не плачут» для сегодняшних чрезмерно требовательных пациентов часто недостаточно для объяснения появления грубого деформированного рубца на брюшной стенке. А такие случаи, как мы знаем, не редкость. Безусловно, часть ран заживает вторичным натяжением. Но это составляет не более 10% от всех лапаротомий. В чем же дело? Может быть в том, что кожному шву в конце операции мы уделяем значительно меньше внимания, чем он того заслуживает. Или вообще поручаем его наложение начинающим хирургам: где же им еще учиться работе с тканью и иглой. Самое интересное заключается в том, что по мнению коллег – пластических хирургов кожа является очень «благодарной» тканью, чье заживление нарушается лишь при очень грубых ошибках хирургической техники.
Под нарушением репаративных процессов в коже понимают не столько ее расхождение после снятия швов (это – легко устранимая проблема), сколько возникновение гипертрофических рубцов.
Гипертрофические рубцы состоят из плотной фиброзной ткани в зоне повреждённой кожи. Они формируются при избыточном синтезе коллагена. Рубцы обычно грубые, тугие, возвышаются над поверхностью кожи, имеют красноватый оттенок, отличаются повышенной чувствительностью и болезненностью, часто вызывают зуд. Гипертрофические рубцы разделяют на две основные категории.
1. Обычный гипертрофический рубец соответствует границам предшествующей раны и никогда не распространяется за пределы зоны повреждения. В развитии гипертрофических рубцов ведущую роль играют следующие факторы: большие размеры заживающего раневого дефекта, ишемизация кожи в зоне шва, длительное заживление и постоянная травматизация рубца. Через 6–12 месяцев рубец обычно стабилизируется, приобретает чёткие очертания, отграничиваясь от атрофической части рубца и неповреждённой кожи, несколько уменьшается и размягчается.
2. Келоид — рубец, внедряющийся в окружающие нормальные ткани, до этого не вовлечённые в раневой процесс. В отличие от гипертрофических рубцов келоиды нередко образуется на функционально малоактивных участках. Его рост обычно начинается через 1–3 мес после эпителизации раны. Рубец продолжает увеличиваться даже через 6 мес и обычно не уменьшается и не размягчается. Типично отсутствие параллелизма между тяжестью травмы и выраженностью келоидных рубцов, они могут возникать даже после незначительных повреждений (укол, укус насекомого) и часто после ожога IIIА степени. Стабилизация состояния келоидного рубца обычно наступает через 2 года после его появления. Характерно, что келоидные рубцы практически никогда не изъязвляются.
Патогенез келоидов неизвестен. Некоторые авторы расценивают их как доброкачественные опухоли. По-видимому, наиболее правильно представление о том, что образование келоидов обусловлено нарушением развития соединительной ткани. Возможна аутоагрессия вследствие избыточного содержания в тканях биологически активных веществ. Не исключена роль эндокринных нарушений, индивидуальная предрасположенность к развитию келоидов, преобладание среди имеющих такие рубцы пациентов молодого и среднего возраста.
Гипертрофические рубцы с трудом поддаются лечению. Иссечение рубца может привести к его повторному развитию. Инъекции стероидов в область рубца (и/или их инъекции вслед за его иссечением), а также близкофокусная лучевая терапия могут предотвратить повторное развитие рубца.
Мы ни в коем случае не призываем к приданию чрезмерной важности эстетическим аспектам кожного шва на лапаротомной ране – основное поле деятельности и проявления мастерства абдоминальных хирургов скрыто от посторонних глаз. Однако, кроме «субстрата косметического эффекта», кожа является еще и частью операционной раны передней брюшной стенки, что требует не меньшей тщательности в формировании кожных швов, чем при ушивании апоневроза. Тем более, что кожный шов не требует неких невероятно сложных технических и временных затрат (как об этом слишком часто говорят в специализированных учреждениях…).
При формировании кожного шва следует:
- придерживаться прецизионной техники с точным сопоставлением эпидермального и дермального слоев;
- стремиться к эвертированию краев кожи; инвертирование (вворачивание краев кожи внутрь раны) недопустимо;
- использовать минимально травматичный шовный материал (монофиламентные или комплексные нити размерами 3/0-0 на атравматичной режущей или обратно-режущей игле в ½ окружности) ;
- использовать атравматичные пинцеты или однозубые крючки для тракции кожи;
- избегать натяжения кожи нитью (только аппозиция и иммобилизация) ;
- ликвидировать полости и карманы в подкожно-жировом слое;
- формировать шов таким образом, чтобы каждая нить проходила через кожу только однажды, сводя к минимуму перекрестное инфицирование вдоль всей линии швов;
- использовать съемные или абсорбируемые нити;
- не препятствовать естественному дренированию раны в первые два-три дня послеоперационного периода;
- оставлять в ране минимально возможное количество шовного материала.
Следует заметить, что наличие некоего специального «косметического шва» - это всего лишь расхожее заблуждение. Любой кожный шов, отвечающий вышеприведенным требованиям в полной мере может считаться косметическим. В настоящее время для ушивания раны кожи наиболее распространены несколько видов швов.
Простой узловой шов – одиночный шов, накладываемый в вертикальной плоскости, наиболее распространен для аппозиции и иммобилизации краев кожной раны, благодаря простоте наложения, гемостатическому эффекту, возможности хорошей адаптации краев раны.
К нюансам формирования простого узлового шва кожи относят следующие обязательные к выполнению технические моменты:
- вкол и выкол производятся строго перпендикулярно поверхности кожи;
- вкол и выкол должны находиться строго на одной линии, перпендикулярной длиннику раны;
- расстояние от края раны до места вкола должно составлять 0, 5-1 см, что зависит от глубины раны и выраженности клетчаточного слоя;
- нить проводится с захватом краев, стенок и, обязательно, дна раны для предотвращения формирования полостей в ране;
- при значительной глубине раны и невозможности наложения отдельного шва на подкожную клетчатку следует использовать многостежковые швы (например, шов Стручкова) ;
- расстояние между швами на коже передней брюшной стенки должно составлять 1-1, 5 см; более частые стежки приводят к нарушению микроциркуляции, более редки – к появлению диастаза краев раны;
- во избежание микроциркуляторных нарушений и неудовлетворительного косметического эффекта (поперечные линии на рубце) затягивание шва не должно быть чрезмерным, с образованием выраженного «валика» над кожей, нить должна обеспечивать лишь плотное сопоставление слоев кожи;
- сформированный узел должен находиться сбоку от линии ушитой раны, но не на ней.
Шов Мак Миллена-Донати (McMillen-Donati) – одиночный вертикальный П-образный узловой шов с массивным захватом подлежащих тканей и целенаправленной адаптацией краев раны. Эффективно применяется при ушивании глубоких ран с большим диастазом краев. Накладывается с помощью большой режущей иглы. Вкол производят на расстоянии 2 и более см от края раны, далее вкалывают так, чтобы захватить как можно больше и проводят до дна раны, где поворачивают иглу в направлении к срединной линии раны и выкалывают в самой ее глубокой точке. Затем на стороне выкалывания, по ходу стяжка, в нескольким мм от края раны иглу вновь вкалывают и выводят в толщу дермы на противоположной стороне, иглу таким же образом проводят в обратном направлении. При затягивании узла однородные ткани сопоставляются. К недостаткам шва следует отнести неудовлетворительный косметический результат вследствие образования грубых поперечных полос.
Несколько видоизмененным вариантом шва Мак Миллена-Донати является шов по Алльговеру (Allgower), отличающийся тем, что нить не проводится через поверхность кожи с контралатеральной стороны. Одиночные узловые швы кожи имеют как преимущества, так и недостатки. К преимуществам одиночных узловых швов следует отнести их относительную простоту и малые временные затраты для их наложения, наличие естественного дренирования полости ушитой раны в первые дни послеоперационного периода через промежутки между швами, возможность ограниченного раскрытия раны при снятии одного или нескольких швов. К недостаткам одиночных швов относится недостаточный косметический эффект при их использовании, даже при условии технически правильного их формирования. Дело в том, что одиночные швы – съемные, а для правильного формирования рубца необходима иммобилизация краев кожной раны максимально долгое время. Кроме того, при формировании отдельных швов неизбежно появление поперечных полос или рубцов в точках вкола-выкола иглы. Исходя из требований к косметическому эффекту, J. Chassaignac и W. Halstedt предложили формирование непрерывного внутрикожного шва на всю длину раны.
Шов Шассеньяка-Холстеда (Chassaignac-Halsted) - непрерывный внутренний адаптирующий. Шовная нить проходит в толще дермы, в плоскости, параллельной поверхности кожи. Иглу вкалывают на одной стороне разреза, проводя ее только интрадермально. После этого переходят на другую сторону разреза. С обеих сторон в шов захватывают одинаковое количество дермы (0, 5 – 1 см). По сути этот шов – непрерывный горизонтальный П-образный. В конце шва иглу выкалывают на коже, отступив от угла раны 1см. Нить фиксируется либо узлами непосредственно над раной, либо специальными якорными устройствами.
Формирование шва Холстеда обеспечивает полную адаптацию эпидермального и дермального слоев кожи и, соответственно, наилучший косметический эффект. При форимровании этого шва требуются особенно тщательный гемостаз, предварительная ликвидация остаточной полости ушиванием подкожной клетчатки и отсутствие натяжения кожи. В случае большой протяженности раны (свыше 8 см) теоретически могут возникнуть затруднения при извлечении длинной неабсорбируемой нити, поэтому при наложении такого шва рекомендуется через каждые 8 см осуществлять выкол на поверхности кожи, чтобы иметь возможность впоследствии удалить нити частями.
Как уже было отмечено, непременным условием применения непрерывного внутрикожного шва является тщательное сопоставление покожно-жировой клетчатки. Помимо гемостатического эффекта и профилактики остаточных полостей ушивание клетчатки способствует сведению краев кожной раны и обеспечивает возможность наложения кожного шва без натяжения. В этой связи J. Zoltan предложил усовершенствованный вариант внутрикожного шва.
Шов Холстеда-Золтана (Halsted – Zoltan) - двурядный непрерывный. Первый ряд накладывают приблизительно посредине подкожной основы, второй – внутрикожно. Первый укол иглы производят вблизи конца раны, на расстоянии 2 см от одного из краев. Затем иглу вкалывают и выкалывают поочередно в одной и другой стенке раны, проводя ее только по посредине толщины подкожной клетчатки в горизонтальной плоскости (непрерывный П-образный шов). Закончив формирование глубокого ряда шва, нить выводят на поверхность кожи. Оба конца нити натягивают, сближая таким образом края раны. Для формирования второго ряда кончик иглы выводят в дерму. Продолжают шить таким образом, чтобы точки вкола и выкола распологались симметрично относительно линии разреза, как при обычном шве Холстеда. До завершения наложения поверхностного шва нити удерживают натянутыми, затем формируют узел, связывая концы нитей на коже.
Непременным условием формирования непрерывного внутрикожного шва является использование только монофиламентной нити размером 3/0 – 2/0 на режущей или, лучше, обратно-режущей игле. Вопрос о предпочтении использования для непрерывного внутрикожного шва абсорбируемой (несъемной) или неабсорбируемой (съемной) монофиламентной нити на сегодняшний день остается открытым: часть хирургов остается убежденными сторонниками Prolene, другая же часть неизменно применяет Monocryl.
Для достижения наилучшего косметического эффекта, во многом связанного с травматизацией кожи при проведении нити, применяются комбинированные методики закрытия кожной раны. В последнее время все большей популярностью пользуется метод, включающий в себя в качестве одного из компонентов, использование клеевой аппликации для иммобилизации кожи после сведения и защиты раны от воздействия внешней среды. При этом в качестве средства иммобилизации и защиты применяется Dermabond – медицинский клей, имеющий в своей основе 2-окинцианокрилат и фиолетовый краситель для контрастирования с кожным покровом. После нанесения на кожу Dermabond вследствие контакта с воздухом в течение 30-60 секунд переходит из жидкой фазы в фазу упруго-эластического геля с исключительно прочной адгезией к кожным покровам. При этом на коже формируется прочная пленка, предотвращающая диастаз краев раны и защищающая края и стенки раны от контаминации микроорганизмами (использование клея исключает необходимость применения асептических повязок на послеоперационную рану). Dermabond обеспечивает иммобилизацию краев кожной раны на срок до 7-8 суток и по прошествии этого времени самостоятельно фрагментируется и удаляется с кожи. Обязательными условиями применения клея Dermabond являются тщательный гемостаз и плотное сведение краев раны швом подкожной клетчатки: возможно применение непрерывного шва или отдельных швов абсорбируемым материалом. Именно поэтому данный метод закрытия кожной раны является комбинированным – шовным и клеевым. Можно полагать, что внедрение в клиническую практику соединения краев кожной раны с помощью клеевой аппликации само по себе указывает на направление эволюции методов соединения тканей в хирургии: от нити к полимерным адгезирующим материалам.

Главный хирург ЦЭЛТ, заслуженный врач РФ, главный специалист ДЗ г. Москвы по эндохирургии и эндоскопии, членкор РАН, заведующий кафедрой факультетской хирургии № 1 ГБОУ БПО МГМСУ, доктор медицинских наук, врач высшей категории, профессор
Структура статьи
Лапароскопия
Хирургия без разрезов, операция через незначительные проколы, а иными словами - лапароскопия - день ото дня становится все более популярной. Сегодня этот метод широко используется практически при любой патологии, требующей оперативного вмешательства, кроме, разве что, онкологии, где главным образом традиционно проводят открытые полостные операции. Впрочем, уже сегодня врачи с помощью лапароскопической техники, а также собственного опыта и мастерства, успешно удаляют небольшого размера опухоли, в том числе и злокачественные.
Соломку подстелить
О том, насколько широко сегодня распространены онкологические заболевания, и говорить не стоит. К сожалению, это очевидно. Плохая экология, стрессы, некачественные продукты питания - все эти факторы ухудшают здоровье людей, провоцируя в организме рост патологически измененных клеток. Поэтому врачи неустанно твердят о том, чтобы каждый человек старше 45 лет раз в 2 года проходил хотя бы минимальное обследование организма. Такой скрининг обязательно должен включать в себя:
- УЗИ органов брюшной полости и малого таза;
- маммографию (для женщин);
- рентгенографию легких;
- колоноскопию (эндоскопическое исследование толстой кишки);
- эзофагогастродуоденоскопию (эндоскопическое исследование верхних отделов пищеварительного тракта - пищевода, желудка, двенадцатиперстной кишки).
Сэкономить время
Лечение онкологических больных осуществляется, как правило, в специализированных учреждениях, где имеется все необходимое оборудование для оказания таким людям медицинской помощи в полном объеме. И если человек нуждается в комплексном лечении (операция, химиотерапия и др. манипуляции), то лучше ему обратиться туда.
Но, к сожалению, в связи с большой распространенностью онкологических заболеваний, в таких учреждениях зачастую скапливаются большие очереди из пациентов. Поэтому, если для избавления от злокачественной опухоли человеку не нужно проводить лучевую терапию, а достаточно одной только операции (что бывает при некоторых видах рака), то есть смысл обратиться в клинику, где имеются врачи, обладающие большим опытом проведения соответствующих хирургических вмешательств. Эта мера поможет выиграть время, что при данном заболевании очень важно. К тому же своевременная операция не только улучшает прогноз на излечение, но и позволяет по максимуму сберечь орган, частично пораженный раковыми клетками.
Поиск новых форм
Большая хирургия насчитывает более ста лет. За это время были внедрены самые различные операции на практически любом участке человеческого тела. Однако медицинские технологии с каждым днем продолжают развиваться. Когда-то в ходу у хирургов было одно старое немецкое изречение: «Gross Chirurge mashen gross Schinitte», что по-русски звучит так: «Большой хирург - большой разрез».
Сегодня, к счастью, эта поговорка уже не так популярна, как раньше. Еще с начала прошлого века начала активно разрабатываться хирургия малых доступов, целью которой было добиться при проведении операций минимального повреждения тканей, при этом максимально сохранив качество и объем хирургического вмешательства. Именно таким методом стала лапароскопия. Первая операция, совершенная таким способом, была выполнена французским хирургом Филиппом Муре в 1987 году, после чего это событие в медицинской среде окрестили «второй французской революцией». С тех пор лапароскопические операции перестали быть чудом, и стали по сути хоть и альтернативным, но уже рядовым хирургическим методом.
Малый доступ - большой результат
Хирургический при этом методе осуществляется не через громадные разрезы, а через маленькие проколы (1-2 см). Как правило, таких проколов в брюшной полости хирург делает три-четыре. В одно вводит лапароскоп: телескопическую трубку, с системой линз, присоединенной к видеокамере, в другие - хирургические инструменты, а чтобы все видеть и удобнее работать, в брюшную полость нагнетается углекислый газ.
Преимущества лапароскопии очевидны:
- минимальный травматизм мышц и тканей;
- небольшая кровопотеря;
- отсутствие большого рубца (на коже остаются еле заметные следы от проколов);
- как минимум в 2-3 раза более короткий реабилитационный период;
- недолгое пребывание в стационаре (через 3-4 дня после операции больного выписывают);
- отсутствие значительного болевого синдрома после операции.
К сожалению, современная аппаратная диагностика еще не так совершенна, как хотелось бы. Поэтому порой при проведении полостных операций по поводу рака случается, что хирург, уже сделавший большой разрез, вдруг обнаруживает, что опухоль неоперабельна и больному уже ничем нельзя помочь. Тогда ему ничего не остается делать, как просто зашить рану. А в результате напрасно прооперированный тяжелобольной человек вынужден мучиться еще и от послеоперационных болей. При лапароскопии, по крайней мере, человек будет избавлен от лишних травм и болей.
Применение лапароскопии при лечении онкологических больных не только показано, но и предпочтительно во многих случаях. Например, при раке почке и надпочечников, толстой кишки, предстательной железы, а также при всех опухолях в гинекологии и урологии .
Различий нет
Онкологи пока не очень то жалуют малоинвазивную хирургию. Во-первых, потому, что у нас традиционно принято оперировать больных обычным способом, а во-вторых, считается, будто лапароскопия не отвечает принципу радикальности. Этот принцип заключается в том, что при злокачественной опухоли необходимо удалить не только сам больной орган, но и окружающие ткани, в которых могут остаться метастазы.
Однако мировая и отечественная практика говорит о том, что лапароскопии вовсе не чужда радикальность. Кроме того, неоднократные многолетние исследования, которые проводились в разных странах мира, показали, что результаты обычных полостных операций и лапароскопических вмешательств в отдаленной перспективе ничем не отличаются друг от друга ни по проценту рецидивов, ни по сроку жизни больных.
Чтобы не было мучительно больно
Лапароскопия является настоящим спасением для людей, переживших операцию на толстой кишке (в том числе и по поводу рака). Во многих таких случаях (особенно, если операция была экстренной) хирургам сложно обойтись без создания колостомы (или противоестественного ануса) - выведения оставшейся части кишки наружу, на брюшную стенку. Такое положение вещей многие больные, особенно, молодые, воспринимают, как трагедию, и подчас это становится причиной для сведения счетов с жизнью.
Повторную операцию, в результате которой можно вернуть толстую кишку на положенное ей место, можно делать не раньше, чем через несколько месяцев. Однако воспоминания о тяжелейшей операции, которую больным пришлось перенести, не позволяют многим из них решиться на еще одно подобное вмешательство. И так люди продолжают оставаться инвалидами. А благодаря лапароскопии можно сделать такую операцию легко и безболезненно. Три прокола - и к человеку возвращается прежнее качество жизни!
Подготовила Елена НЕЧАЕНКО
АиФ-Здоровье от 12. 08. 2010 г.

Кожная пластика с использованием расщепленного кожного лоскута является самым простым способом заживить обширные раневые поверхности.
Смысл этой пластики заключается в использовании тонкого 0,1-0,8 мм поверхностного слоя кожи, который забирается специальным инструментом дерматомом. Этот кожный лоскут перфорируется, что позволяет увеличить его площадь в несколько раз.
После этого он укладывается на подготовленную воспринимающую рану и фиксируется отдельными швами.
В результате операции пересаженная кожа врастает в рану и закрывает ее. Участок, откуда кожа забиралась заживает самостоятельно, так как ростковая часть кожи остается на месте.
Преимущества лечения в ИСЦ
По сравнению с другими клиниками нашей страны Инновационный сосудистый центр имеет неоспоримые преимущества в применении методов пластической хирургии для лечения сосудистых больных. В нашей клинике закрытием кожных ран и трофических язв занимаются в специализированном отделении по лечению критической ишемии. Таким образом, лечением ран занимаются хирурги, которые и обеспечивают восстановление кровообращения, необходимое для успешного заживления раны.
Нам хорошо известно течение раневых процессов у пациентов и мы выбираем для каждого случая необходимое время и метод закрытия трофической язвы или раны. Для подготовки ран к пересадке кожи мы используем методы активной подготовки раневой поверхности . Перевязки и антибактериальные препараты назначаются с учетом чувствительности раневой микрофлоры.
Благодаря инновационным технологиям нам удается заживить такие раны, за которые не берется ни одна другая клиника в нашей стране!
Подготовка к лечению
Для успеха кожной пластики необходимо соблюсти ряд условий. Организм человека должен быть стабилизирован по показателям крови, синтеза белка. Необходимо остановить инфекционный процесс. Условия для выполнения кожной пластики должны быть местными:
- Хорошая кровоточивость краев раны, активные сочные грануляции.
- Рана в стадии грануляции (без признаков активной инфекции и гнойного воспаления).
- Рана должна хорошо кровоснабжаться (предварительно кровообращение должно быть восстановлено).
- Рана должна быть ощищена от омертвевших тканей с помощью физических и химических методов.
Общие условия для выполнения кожной пластики:
- Уровень белка в крови должен быть не менее 60 г/литр.
- Уровень гемоглобина не менее 90 г/литр.
- Пациент должен быть стабилизирован по общему состоянию
Непосредственная подготовка к операции предполагает бритье места забора кожного лоскута, катетеризация мочевого пузыря, установка эпидурального катетера для анестезии.
Обезболивание при лечении
При операциях на конечностях используется преимущественно эпидуральная или спинальная анестезия. Преимущество их заключается в локальном воздействии на организм. Эпидуральная анестезия позволяет осуществлять продленное обезболивание в послеоперационном периоде.
С целью контроля над функциями сердечно-сосудистой системы к пациенту подключается специальный слядящий монитор.
Как проходит метод лечения

Пациент помещается на операционном столе так, чтобы был обеспечен хороший доступ к ране. После обработки операционного поля и закрытия зоны операции стерильными простынями проводится хирургическая обработка трофической язвы или раны. Во время этой обработки удаляются все оставшиеся некротизированные участки тканей и обеспечивается точечное кровотечение из грануляций.
После этого производится забор расщепленного кожного лоскута. В толщу кожи нагнетается физиологический раствор, который приподнимает собственно кожу и облегчает ее разделение. После создания такой "водной подушки" производится забор лоскута с помощью специального инструмента - электродермотома. Это специальный дисковый нож, который выставляется на определенную толщину необходимого лоскута. После этого бритва этого дерматома снимает тончайший кожный лоскут нужного размера.
Для увеличения площади кожного лоскута его пропускают через специальный инструмент - перфоратор. Перфоратор в шахматном порядке наносит небольшие разрезы на лоскуте. Теперь лоскут при растягивании может покрыть площадь в несколько раз большую, чем его изначальная.
После перфорации лоскут размещают на раневой поверхности и моделируют по форме раны. С целью фиксации его подшивают тончайшими швами к краям раны и прижимают давящей повязкой.
Донорский участок закрывают конурной повязкой с антисептиком.
Возможные осложнения при лечении
Первую перевязку после пересадки лоскута желательно делать через 2-3 дня после операции. За это время большая часть лоскута прирастает к грануляционной ткани и не отрывается при смене повязки. В любом случае смену повязки надо проводить крайне аккуратно, снимая ее послойно с помощью инструмента.
Во время перевязки отмечается фиксация пересаженного лоскута к грануляциям, убираются не прихватившиеся кусочки кожи. Если отмечается локальная инфекция, то берется посев и используются повязки с антисептиками.
Донорскую рану можно не открывать, если не наблюдается признаков ее инфицирования. Достаточно поменять повязку сверху. Со временем кожа эпителизируется и повязка отойдет сама. Обычно через на 14 - 21 день после операции.
Прогноз после метода лечения
Если операция проводится по показаниям, при условии устранения причин развития некрозов и трофических язв, то результаты кожной пластики очень хорошие. Правильно проведенная операция заканчивается успехом в 95% случаев. В послеоперационном периоде происходит постепенная замена пересаженной кожи своим эпидермисом, что проявляется в появлении небольших корочек, под которыми заметна молодая кожа.
Аутодермопластика может являться окончательным методом закрытия ран, если эта рана не находится на опорной поверхности или в области крупного сустава. В таких местах молодая кожа может повреждаться при нагрузке с образованием трофических язв. Для опорных и костных поверхностей лучше использовать полнослойную кожную пластику лоскутами на сосудистой ножке.
Программа наблюдения после метода лечения
Оперирующий хирург должен наблюдать пациента до полной эпителизации трофической язвы или раны, на которую была пересажена кожа.
В послеоперационном периоде могут назначаться препараты, которые уменьшают процесс рубцевания кожи в области пластики. Эти мази (Контратубекс) могут втираться в рану на протяжении 3-6 месяцев и способствуют формированию мягкого нежного рубца.
Окончательный исход операции по пересадке кожи зависит от течения сосудистого заболевания, которое послужило причиной образования трофической язвы или некротической раны. Поэтому основное наблюдение проводится за результатами сосудистого этапа лечения.
Заболевания
Кожная пластика расщепленным лоскутом (аутодермопластика) является основным метом закрытия обширных гранулирующих ран, трофических язв и глубоких пролежней.
Операцию отличает простота выполнения и хорошие непосредственные результаты. Залогом успеха является хорошая подготовка раневой поверхности и общего состояния больных.

Основа всех основ для любого косметолога. Знание строения, функций и клеток кожи необходимо для эффективной работы с пациентами.
Кожа является самым большим органом нашего тела, которая выполняет множество важнейших функций:
- регуляция температуры;
- защита внутренних органов от повреждений;
- предохранение организма от обезвоживания;
- барьерные функции;
- произведение гормональных соединений;
- передача различных ощущений в мозг с помощью рецепторов;
- выделение продуктов обмена веществ: мочевая кислота, соль, холестерин и др.;
- отражение состояния внутренних органов.
Сама кожа делится на три слоя: эпидермис, дерму и гиподерму. Каждый слой отличается по строению и функциям. Рассмотрим каждый из них.
Эпидермис
Самый верхний слой кожи, представляющий собой типичную пролиферативную ткань, которая способна к постоянному самообновлению. Эпидермис в свою очередь делится еще на 5 уровней: роговой, блестящий, зернистый, шиповатый, базальный.
Роговой слой
Является внешним слоем эпидермиса. В нем содержится от 15 до 30 слоев клеток, выполняющих защитные функции. Роговой слой – это конечный продукт процесса дифференцировки клеток. Прочность рогового слоя обусловлена качеством кератина и наличием межклеточного диффузионного барьера. Целостность и качество рогового слоя сильно зависит от pH. Воздействие на pH-градиент рогового слоя может привести к изменению активности ферментов, что влечет за собой нарушения во всем эпидермисе.
Блестящий слой
Идет сразу после рогового. Это очень тонкий слой безядерных клеток, которые пропитаны особым веществом – элеидином.
Зернистый слой
Состоит 3-4 слоев клеток, в которых скапливаются нити кератина (строительный материал рогового слоя). Здесь кератиноциты производят липиды и компоненты, составляющие NMF (естественный увлажняющий фактор).
Шиповидный слой
Состоит из 4-8 рядов полигональных клеток, которые соединены прочной связью протоплазматических отростков. Слой получил свое название благодаря шиповатым клеткам, которые имеют в своем составе артефакт, возникающий при гистологической обработке образцов ткани. В клетках шиповидного слоя откладываются продукты синтеза, такие как кератин и липиды. Здесь же располагаются иммунологически активные клетки Лангерганса.
Базальный слой
Состоит из коллагеновых и эластиновых волокон, а также из протоплазматических отростков эпителиальных клеток. В базальном слое расположены меланоциты, несущие в меланосомах запасы пигмента. Каждый меланоцит контактирует приблизительно с 30 кератиноцитами через разветвлённые дендриты и поставляет им пигмент. Таким способом меланоциты защищают кожу от негативного воздействия УФ-излучения. Базальной слой контактирует с дермой и, следовательно, с зоной дермо-эпидермального соединения.
Дерма и гиподерма
Глубже эпидермиса находится дерма, имеющая толщину от 1.5 до 5 мм. Она состоит из двух слоев: сосочкового и сетчатого. Дерма пронизана кровеносными и лимфатическими сосудами, железами.
Сосочковый слой
Представляет собой рыхлую волокнистую соединительную ткань, которая состоит из коллагеновых, эластических и ретикулярных волокон, а также из клеток: фибробластов, тучных клеток, макрофагов и других. Сосочковый слой получил свое название благодаря большому количеству сосочков, вдающихся в эпителий. Размер и количество сосочков по всему тело неодинаково. В дерме лица сосочки совсем плохо развиты и с возрастом имеют тенденцию исчезать.
Также в этом слое находятся гладкие мышечные клетки, которые собираются в пучки, связанные с корнем волоса. Здесь же происходит процесс появления «гусиной кожи», когда сокращаются мышечные клетки. При этом снижается теплоотдача организма, так как мелкие кровеносные сосуды сжимаются, тем самым уменьшая приток крови к коже.
Сетчатый слой
Состоит из плотной соединительной ткани с пучками коллагеновых волокон и сетью эластических волокон. Коллагеновые волокна проходят в двух направлениях: параллельно и косо к поверхности кожи. В сетчатом слое дермы на участках кожи, подверженных сильному растяжению, располагается узкопетлистая коллагеновая сеть. В зонах, где кожа испытывает особое давление, коллагеновая сеть является широкопетлистой. Сеть эластических волокон повторяет расположение коллагеновых пучков. В сетчатом слое фибробласты являются основными клеточными элементами. Кроме этого, в сетчатом слое располагаются кожные железы: потовые и сальные, а также корни волос.
Гиподерма или подкожная жировая клетчатка образуется из соединительнотканных фиброзных тяжей, которые образуют ячейки, наполняющиеся жировой тканью. Жировая ткань состоит из адипоцитов (жировых клеток). В фиброзных тяжах располагаются лимфатические сосуды, нервы, малые артерии, венулы и артериолы. Гиподерма в некоторых областях тела человека отсутствует, например, ее нет в области век, в мошонке и на половом члене. Слой подкожной жировой клетчатки обуславливает подвижность и тургор кожи, принимает участие в жировом обмене организма, является жировым депо и амортизатором внешних механических воздействий. Важно понимать, что ПЖК является сложным органом с важными метаболическими и эндокринными функциями в организме человека.
Читайте также:

