Как избавится от втянутых рубцов
Обновлено: 28.04.2024

После удаления родинок, ожогов и других травмирующих действий на кожу остаются некрасивые рубцы. Они разные по форме, внешнему виду и причинам появления, но сегодня мы поговорим о самом неприятном из них — о келоидном рубце.
Что такое келоидный рубец и как он выглядит
Келоидный рубец представляет собой разрастание соединительной ткани на травмированном месте кожи. Это грубый рельефный шрам красного цвета, который со временем увеличивается, зудит, чешется и значительно превышает размеры первоначальной раны.
Чаще всего келоидные рубцы образуются в зоне декольте, на спине, шее, лице и на мочках ушей.
Причины появления келоидных рубцов
Есть люди, генетически предрасположенные к рубцам: это связано с повышенным синтезом коллагена при травмировании кожи. В месте заживления раны коллагеновых волокон образуется слишком много, поэтому быстро растет выпуклый рубец. Замечено, что темнокожие люди и люди с азиатской внешностью чаще других имеют склонность к образованию келоидных рубцов.
Некоторые специалисты считают, что кожа, склонная к келоидным рубцам, чаще встречается у людей, имеющих определенные пищевые привычки. Потребление мяса большими порциями и протеина (спортивное питание) способствует активной выработке коллагена.
Чтобы уберечь себя от образования келоидного рубца, важно знать несколько важных правил.
Рассмотрим факторы, которые влияют на заживление раны, а значит, и на формирование шрама. Они бывают локальные и общие.
- Кровоснабжение. Чем лучше кровь поступает к поврежденным тканям, тем быстрее идет процесс заживления.
- Направление раны. Если разрез располагается параллельно частым движениям конечностей (например, рана на лодыжке неизбежно задевается при ходьбе), то риск образования келоида увеличивается.
- Попадание грязи или инфекции.
- Гематома.
- Количество и качество хирургической нити, с помощью которой накладывались швы.
- Возраст. В детстве и юности организм вырабатывает достаточно коллагена и эластина, чтобы раны затягивались быстро и практически без следов. В зрелые годы необходимые вещества вырабатываются с нарушениями в сторону дефицита либо переизбытка, последнее фактически означает склонность к образованию рубцов.
- Иммунитет. При травме иммунная система уничтожает инородные микроорганизмы. Слабая защита способствует инфицированию поврежденного участка.
- Истощение и дефицит витаминов приводят к нарушению обменных процессов и затрудняют нормальное заживление ран, так как организму требуются источники энергии и материал для формирования новых тканей. Кожа, склонная к образованию рубцов, как правило, заметно истощена либо отличается повышенной жирностью и угревыми высыпаниями.
- Ряд заболеваний, например, сахарный диабет и почечная недостаточность. При них нарушается углеводный обмен в тканях, снижается иммунитет, и вследствие этого появляется предрасположенность к келоидным рубцам.
- Онкологические заболевания, гормональные нарушения и необходимость проведения химиотерапии или лучевой терапии.
Виды келоидных рубцов
Келоиды — самые трудные в лечении шрамы. Они отличаются патологически высокой выработкой коллагена и способностью разрастаться со временем, поражая здоровые участки кожи.
Выделяют несколько типов келоидов:
- Истинные (спонтанные). Видимых причин для их возникновения, как правило, нет. Специалисты считают, что склонность к рубцам возникает из-за микротравм. Чаще всего истинные келоиды наблюдаются на лице и груди. Шрамы имеют причудливую форму с ветвящимися отростками, отходящими от основного шрама.
- Ложные (рубцовые). Ложный келоид образуется после операций, порезов, ожогов, фурункулеза и акне. Линейный, может появиться на любом участке тела. Такой рубец может образоваться после выдавливания воспалительного элемента (прыщика) и даже от небольшой царапины.
- Келоидные акне. Обычно встречаются у мужчин. Представляет собой фолликулярный дерматит волосистой части головы. Высыпания (папулы и пустулы) обычно располагаются на затылке.
Также по времени и развитию рубцы классифицируются на активные (растущие) и неактивные.
Активный келоид увеличивается и вызывает зуд, боль, онемение, гиперемию.
Неактивный не беспокоит и находится в стабильном состоянии.
Келоиды классифицируют и по возрасту. Молодым рубцам менее 5 лет, они имеют красный цвет и блестящую поверхность. Старые рубцы образовались более 5 лет назад, их окраска приближается к цвету кожи, а поверхность неровная.

Профилактика келоидных рубцов
Предсказать поведение рубца после травмы невозможно, но можно сократить риски появления келоидных рубцов. В этом помогут силиконовые гели и пластыри, за счет давления на поврежденную область они препятствуют росту рубцовой ткани. Данный метод эффективен только в начале формирования рубца (первые полгода). Силиконовые средства улучшают гидратацию в рубцово-измененной коже и создают кислородное голодание, благодаря которому сосуды в рубце уменьшаются.
Начинать профилактику образования рубца рекомендуется через 3 — 4 недели, когда от ранки полностью отойдут корочки. Заживающее место надо держать в чистоте, мыть с мылом и ни в коем случае не снимать ороговевший слой с ранки — так вы занесете инфекцию, а это верный путь к образованию келоидного рубца!
Возможные методы лечения келоидных рубцов
Несмотря на обилие советов в интернете, народными средствами не избавиться от келоидных рубцов, они могут применяться лишь в комплексе с медикаментами, физиотерапией или косметологией.

Самые популярные способы избавления от келоидных рубцов — это медикаментозное лечение, то есть использование гелей, мазей, кремов и инъекций в сочетании с физиотерапией, например, с ультрафонофорезом или электрофорезом и введение под кожу гормонов-кортикостероидов. Также эффективна мезотерапия — инъекции в ткань рубца витаминных комплексов и лечебных веществ, рассасывающих избыточный коллаген и избыточную гиалуроновую кислоту.
Если консервативные методы не дают ожидаемого результата, то прибегают к хирургии.
Медикаментозное лечение

Аптечные и косметические средства бывают разных направлений:
- содержат интерферон;
- кортикостероиды;
- ферменты или ферментосодержащие препараты.
Содержащие интерферон средства затормаживают выработку коллагена. Иными словами, рубец перестает расти в размерах, однако, он остается на той стадии, до которой дорос сейчас. К подобному способу лечения келоидного рубца прибегают после хирургического вмешательства в виде инъекций альфа- и бета-интерферона.
Уколы делают через сантиметр по всей длине рубца, продолжительность курса длится 4 месяца.
Кортикостероиды могут вводиться как сами по себе, так и комплексно с другими веществами и какой-либо терапией. Их вводят не в сам келоидный рубец, а ближайшее место рядом с ним. Это оберегает от дальнейшего уплотнения шрама, и, несмотря на курс лечения – 5 недель, у 20–30% пациентов наблюдаются рецидивы.
В качестве профилактики повторного образования рубца терапию дополняют лазерным или хирургическим удалением шрама. Данные методы являются очень болезненными и не исключают рецидив (повторное образование рубца). Лазерная шлифовка требует длительного периода восстановления.
Ферментосодержащие препараты расщепляют избыточный коллаген и избыточную гиалуроновую кислоту – основные составляющие рубцовой ткани. За счет этого восстанавливается рельеф и цвет кожи. Рубец становится эластичным, предотвращается его активный рост.
Прессотерапия

Способ, скорее близкий к профилактике, чем к лечению, но некоторые специалисты отмечают положительный эффект.
На проблемное место накладывают различные силиконовые повязки, бинты и пластины. Считается, что постоянно сдавливаемый рубец уменьшается в размерах. К средствам прессотерапии причисляют:
- хлопчатобумажное белье и специальные бандажи (рекомендовано носить полгода, делаются по индивидуальным меркам);
- силиконовые и гелевые давящие пластины;
- жидкости на основе геля — коллодий с полисиликоном или силиконом.
Все это можно найти в любом ортопедическом салоне или аптеке, но данный способ сам по себе не сможет полностью убрать келоидный рубец. Метод прессотерапии эффективен только в комплексном терапии в сочетании с другими способами коррекции рубца.
Микротоковая физиотерапия
Во время процедуры на организм ведется воздействие слабым током, из-за чего стимулируются обменные процессы в тканях эпидермиса, келоид уменьшается в размере и разглаживается.
Этапы проведения терапии:
- обработка шрама антисептиком;
- нанесение препарата, разрушающего рубец;
- подключение прибора, воздействие на рубец током;
- удаление оставшегося лекарства салфеткой.
Процедура не сложная по исполнению, однако, к ней есть противопоказания:
- обостренные вирусные заболевания;
- плохая свертываемость крови;
- патологии с сердцем;
- обострение хронических заболеваний;
- неврологические отклонения от нормы.
Эта процедура считается малоэффективной, по сравнению с другими видами физиотерапии. К тому же она стоит недешево.
Лучевое воздействие
Подразумевает регулируемое рентгеновское излучение, разрушающее фибробласты внутри рубцовых тканей. Интенсивность лучей назначается исходя из серьезности проблемы: ведь 90% от всего потока поглотит эпидермис, и только 10% достигнут глубинных слоев кожи.
Однако терапия проводится лишь в комплексе с другим лечением, иначе риск рецидива повышается на 50%.
Противопоказания к применению:
- шрамы на лице, шее и груди;
- онкология;
- заболевания почек;
- нарушенное кровообращение.
Обычная доза облучения 15–20 Гр. Процедуру повторяют раз в 2 месяца, но не более 6 раз.
Однако лучевое воздействие считается одним из самых эффективных методов в борьбе с рубцами, независимо от причины их появления.
Удаление келоида лазером

Бывает нескольких видов лизерной шлифовки: аргоновая, углеродная и дермабразия. Цель процедуры состоит в выпаривании жидкости из соединительных тканей шрама, из-за чего он высыхает и уменьшается в размере. Мертвые клетки убирают хирургическим путем, а сама лазерная процедура проводится под местной анестезией.
Достоинства лазерного удаления:
- во время первого сеанса исчезает до 70% шрама, что говорит о быстром видимом результате;
- длительность терапии от 20 минут до полутора часов, в зависимости от сложности проблемы.
Процедура достаточно болезненная и требует длительного периода реабилитации.
Чтобы избежать рецидива, врачи советуют сочетать лазер с другими видами лечения келоидных рубцов: применение противорубцовых гелей станет отличным помощником на пути к здоровой коже.
Криометодика
Влияние на келоид жидким азотом. Он выжигает клетки рубцовой ткани, на месте которых образуется здоровая кожа. Время соприкасания рубца с азотом 10–30 секунд, при передозировке возможна пигментация, также велик риск заработать атрофический рубец. Нужно быть крайне осторожным с данным методом коррекции!
Видимый эффект достигается за 1–3 сеанса, но для лучшего результата криотерапию совмещают с гормональными уколами с глюкокортикостероидами.
Однако при больших шрамах прижигание азотом лучше совместить с хирургией. Главным недостатком метода является болезненность.
Косметология

Сделать рубец менее заметным помогут косметические процедуры. Полностью избавиться от рубца с их помощью не получится, но в сочетанной терапии эти методы очень даже эффективны:
- дермабразия;
- пилинг;
- мезотерапия.
Пилинг. С помощью пилингов можно отшлифовать рубец, выровнять рельеф кожи и устранить пигментацию. В результате кожа становится более гладкой, а рубец более эластичным.
Глубокая дермабразия — отшелушивание рогового слоя эпидермиса. Процедура чувствительная, предполагает использование аппаратной техники. Как глубоко и долго проводить сеанс, решает косметолог.
Мезотерапия — инъекции гепарина, иммуномодулятора или витаминного комплекса в проблемный участок. Оказывает противовоспалительный и смягчающий эффект.
При небольшом шраме рекомендована дермабразия или мезотерапия, а большие и застарелые келоиды удаляются в комплексе с медикаментозной терапией.
Хирургия
Назначается в крайнем случае когда другие терапии недостаточно эффективны. Иссечение келоида проводят через пару лет после его образования и в несколько этапов:
- небольшой надрез скальпелем на шраме под местным наркозом;
- края рубца сшиваются косметическими стежками для лучшего срастания надреза;
- после рассасывания швов — гормональные инъекции и ферментативная терапия.
После операции показана профилактика против рецидива, ведь свежий рубец лучше поддается коррекции. Во время реабилитационного периода часто прописывают лучевую терапию, инъекции с иммуномодуляторами и гормонами, а также наружные средства в виде гелей и мазей.
Лечение с Ферменколом

Вся продукция линейки Ферменкол содержит комплекс из 9 ферментов коллагеназы — вещества, расщепляющего избыточный коллаген и избыточную гиалуроновую кислоту до простейших элементов.
Ферменкол используют в виде аппликаций (просто мазать), а также в сочетании с физиотерапией. Так, гель Ферменкол подходит для процедур фонофореза, а Ферменкол в виде раствора — для электрофореза.
Чем быстрее вы начнете лечение келоидного рубца, тем проще и дешевле от него будет избавиться! Не упускайте возможность вернуть красивую кожу, как можно скорее.
Получить бесплатную консультацию по своей проблеме можно, задав вопрос специалисту. Вам ответят в ближайшие два дня и подскажут оптимальный метод коррекции келоидного рубца.
Помните! Молодые рубцы быстрее и проще поддаются коррекции, чем застарелые. Не упускайте время, начните заботиться о себе уже сегодня!
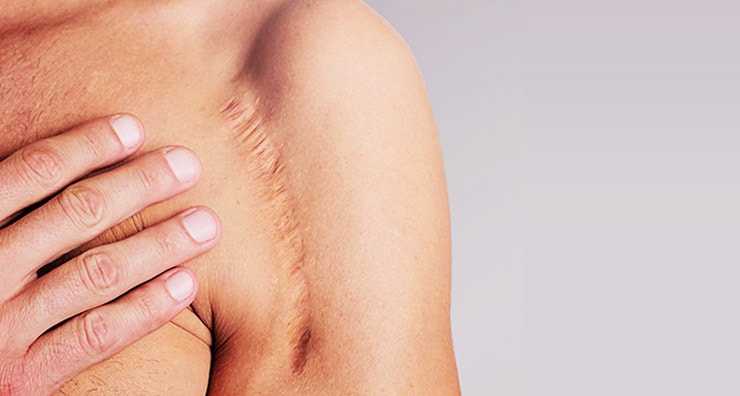
Принято считать, что мужчине шрамы придают брутальность, но в случае с девушкой рубцы способны испортить не только внешность, но и нанести сильную душевную травму. Потому что практически всегда связаны с какой-то не очень приятной историей. Но есть ли способ отпустить переживания и негативные воспоминания? Не терпеть снова боль и не проходить длительный период реабилитации после хирургических и косметологических вмешательств? Можно ли избавиться даже от застарелых рубцов? Разбираемся вместе с экспертом компании «Ферменкол».
Виды шрамов
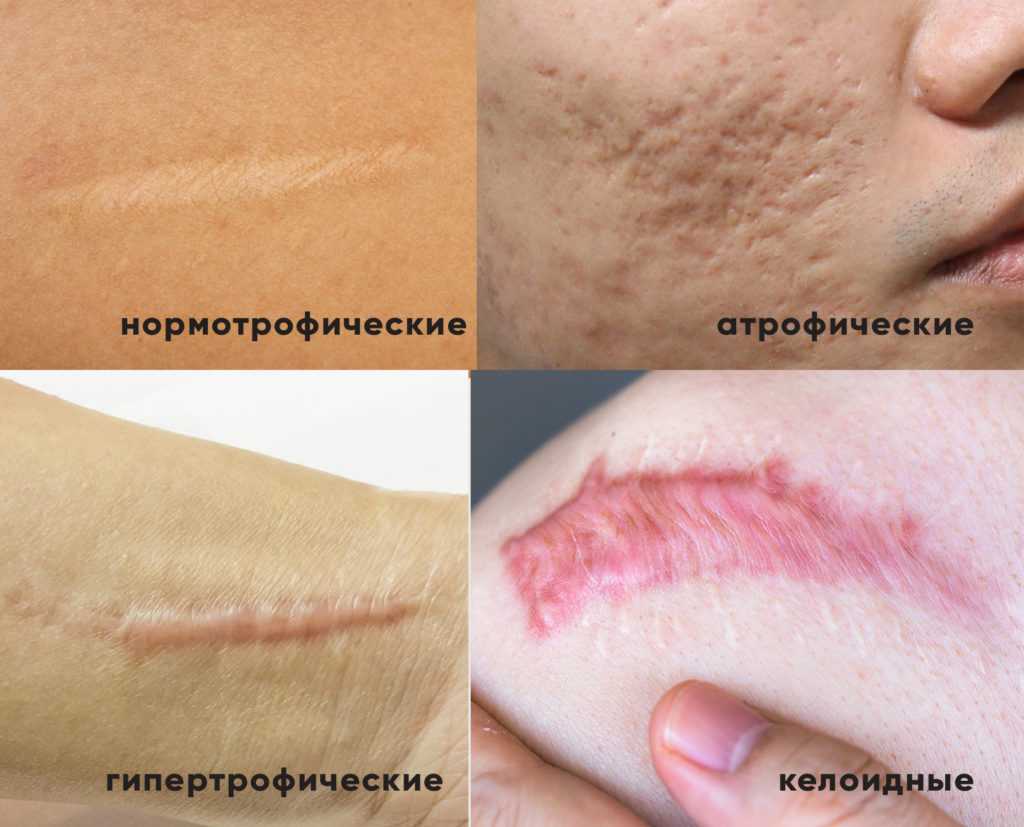
Скорость рассасывания рубцов, а также их лечение зависит от возраста и вида шрамов. Они бывают:
- Атрофическими. С небольшой шириной и всегда ниже рельефа здоровой кожи.
- Нормотрофическими. На одном уровне с окружающей кожей, с хорошей эластичностью и неярким цветом.
- Гипертрофическими. Находятся выше здоровой кожи, розовые. Спустя несколько лет рассасываются или становятся либо атрофическими/нормотрофическими.
- Келоидными. Выше уровня окружающей кожи, с возрастом увеличиваются и возникают в местах сильного натяжения кожи.
Если атрофические и нормотрофические еще возможно убрать аппликациями специальных мазей, то келоидные и гипертрофические рубцы уже требуют более интенсивного лечения.
Как избавиться от старых рубцов с помощью хирургии
Самый радикальный из всех методов предполагает иссечение рубца или пересадку лоскута кожи — в этом случае, как правило, проводится пластическая хирургия и замена фрагмента кожи не что иное, как следствие операции. При грамотной пересадке совсем не должно оставаться рубцов.
Однако операция сопряжена с определенными рисками и противопоказаниями. Так, например, иссечение можно проводить только в случае если шраму больше 6 месяцев. При беременности и грудном вскармливании хирургия строго запрещена, а также процедура не проводится при хронических заболеваниях в стадии обострения, кожных болезнях в месте шрама, плохой свертываемости крови, психических отклонениях и при сердечно-сосудистых патологиях.
После хирургического вмешательства возможны неприятные последствия, такие как:
- воспаление прооперированного участка и кровотечение;
- возникновение гематом;
- некроз лоскута кожи, если была произведена пересадка;
- невралгии.
Иссечение производят, если шрам большой и заметный в повседневной жизни. После процедуры он становится меньше, но не исчезает.
Как избавиться от старых шрамов с помощью косметологии
У индустрии красоты выбор способа лечения старых шрамов намного шире: это пилинг, дермабразия, криодеструкция и т. д.
- Криодеструкция. Лечение жидким азотом подразумевает воздействие на клетки рубца холодом (температура -190 градусов по Цельсию). Азот проникает настолько глубоко, что кислород не может дальше поступать в мембраны рубца и они разрушаются. Так вокруг дефекта кожи возникает зона некроза — за месяц тканевые макрофаги разрушают соединительную ткань и шрам пропадает.
- Буки-терапия. Ультрамягкие рентгеновские лучи проникают в ткани эпидермиса, где стимулируют клетки к регенерации и восстанавливают нарушенный обмен веществ.
- Пилинг. Бывает аппаратным, механическим и химическим. Во время процедуры спиливают верхний слой эпидермиса, состоящий из мертвых клеток. При этом бывает чувство дискомфорта и боли.
- Микродермабразия. Как и у пилинга, принцип работы — спиливание верхнего слоя кожи. Однако процедура не вызывает болевых ощущений за счет меньших частиц кристаллов (обычно это оксид алюминия), которыми шлифуется кожа.
- Лазерная шлифовка. Все то же спиливание рогового слоя эпидермиса, но с помощью лазера. В некоторые аппараты встроена охлаждающая насадка, чтобы во время процедуры не возникло боли. По желанию клиента косметолог наносит анестезирующий раствор.
Каждый вид из перечисленных процедур предполагает реабилитационный период, во время которого придется терпеть неприятные ограничения в повседневной жизни: это может быть необходимость отказаться от посещений солярия, беречься от яркого солнца, не пользоваться косметикой и т. д. За один сеанс проблема не решится — придется проходить весь курс, что не очень бюджетно. Перед визитом к косметологу рекомендуется проконсультироваться с врачом на предмет вашего индивидуального случая и наличия серьезных противопоказаний.
Как избавиться от старых рубцов с помощью физиотерапии
Выше были рассмотрены способы удаления дефектов в клинике и в кабинете косметолога, а как убрать старые шрамы в домашних условиях? Самые распространенные методы — сочетание электрофореза или фонофореза с мазями на основе ферментов.
Электрофорез
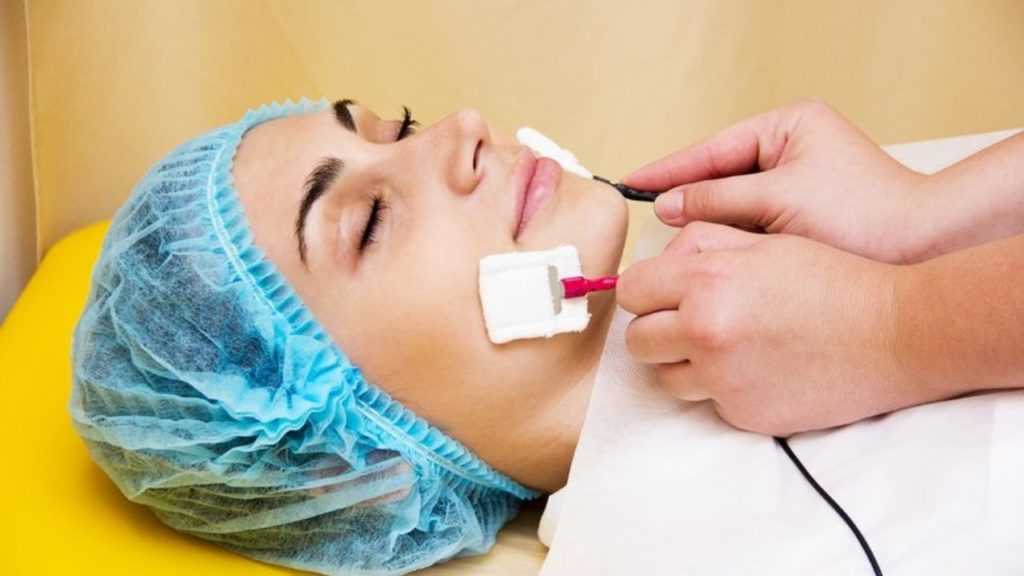
Перенос ионов лекарственного вещества вглубь эпидермиса с помощью постоянного электрического тока. Принцип действия основан на электролитической диссоциации — распаде молекул электролитов лекарственного вещества на ионы, которые под действием электрического тока переносятся в более глубокие слои эпидермиса, чем они проникли бы с аппликацией гелем или мазью.
Электрофорез бывает ванночковым, гальваническим, полостным и внутритканеевым. Если последние два вида применяются для лечения внутренних органов, ванночковый используется в стоматологии и офтальмологии. Гальванический электрофорез проводят в косметических целях: с его помощью избавляются от различных дефектов кожи, в том числе, и от старых шрамов.
Как проходит сеанс гальванического электрофореза. Процедура возможна как в клинике, так и дома с портативным аппаратом. Специальные прокладки смачивают лекарственным раствором, накладывают на шрам и подключают к ним два электрода разной стороной заряда — один с «+», а другой с «-», которые подключены к прибору. Далее устанавливают необходимую силу тока и время работы.
При электрофорезе человек не испытывает болевых ощущений, самое большее — приятное покалывание. Курс насчитывает 5–10 процедур, в зависимости от возраста и размера рубца.
Для электрофореза подходит не каждое косметологическое или лекарственное средство: поскольку лечение старых рубцов основано на электричестве, важно соблюсти полярность. У аптечной продукции присутствует соответствующая маркировка.
Фонофорез

Лекарственное вещество переносится в организм с помощью ультразвука, и, в отличие от электрофореза, в нем используется практически любой крем или гель с полезными веществами.
Под воздействием звуковых волн увеличивается способность кожи адсорбировать активные компоненты геля. Они накапливаются в эпидермисе и постепенно влияют на него от нескольких часов до пары дней. Благодаря этому свойству эффект от процедур сохраняется дольше, чем результат после электрофореза.
Как проходит сеанс фонофореза. На предварительно очищенную кожу наносят слой геля или мази. Аппарат плотно, но без надавливания, прижимают к зоне аппликации и включают необходимый режим на 10–15 минут. Выключают прибор, удаляют излишки мази салфеткой.
Курс длится 8–15 процедур, с обязательным интервалом в 1–3 дня.
Как убрать шрам с помощью Ферменкола
Пандемия и коронавирусные меры наложили ряд ограничений на передвижения большинства людей. Обращение к дерматологу по поводу удаления раздражающего рубца стало проблемой. Но наука и прогресс не стоят на месте. Даже самый застарелый шрам можно сделать более плоским и практически незаметным в домашних условиях, не прибегая к сторонней помощи.
В устранении рубцов и шрамов вам поможет современное средство точечного воздействия — Ферменкол. В его состав входят 9 активных ферментов коллагеназы морского происхождения, которые устраняют патологический коллаген — основную составляющую рубцовой ткани, и выравнивают рельеф кожи.
Помните! Чем быстрее вы займетесь проблемой, тем меньше времени и денег будет потрачено на ее решение.
Что такое постакне? Причины возникновения, диагностику и методы лечения разберем в статье доктора Герусовой Анны Михайловны, врача-косметолога со стажем в 14 лет.
Над статьей доктора Герусовой Анны Михайловны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
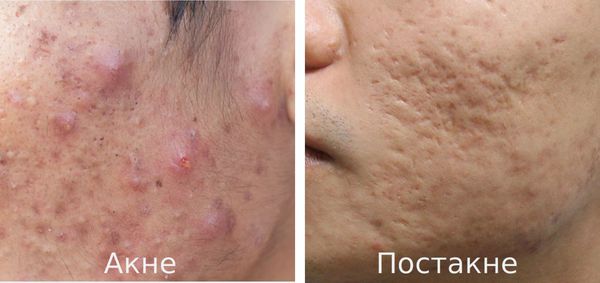
Постакне — это устойчивые изменения кожи, которые появляются после угревой сыпи. К ним относятся различного рода дисхромии (изменения окраски кожи), псевдоатрофии, атрофические и гипертрофические рубцы и т. д.
Основная причина заболевания — протекание акне с осложнениями.
Акне (угри) является одним из наиболее распространённых заболеваний, частота встречаемости которого достигает 85%. В 15-30% наблюдений оно протекает в тяжёлой форме, что требует обязательного лечения. В дальнейшем у 2-7% пациентов акне разрешается образованием рубцов постакне. [1] Важно понимать, что эти рубцы формируется там, где длительно был выраженный воспалительный процесс.
К факторам, способствующим трансформации акне в постакне, относятся:
- тяжёлые степени акне — папуло-пустулёзные и узловато-кистозные формы акне чаще других подвержены переходу во вторичные элементы постакне;
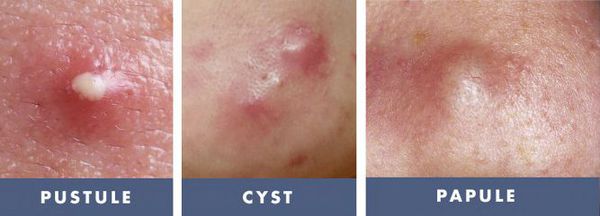
- воспалительный процесс в коже более 12 месяцев [2] — длительность течения воспаления элементов акне прямо пропорциональна риску развития вторичных изменений кожи, развивающихся до 95% случаев; [3]
- наличие постакне в семейном анамнезе — обычно, если в семье кто-либо страдал от постакне, то риск развития заболевания возрастает в несколько раз;
- неправильное лечение акне;
- частые выдавливания прыщей и излишняя травматизация воспалительных элементов акне.
Сегодня внешность играет важную роль в обществе: красота и привлекательность позволяют добиться значительно большего успеха как в карьере, так и в личной жизни. В связи с этим рубцы постакне, которые порой уродуют внешний вид, беспокоят людей не меньше, чем активные проявления акне. Они сложно поддаются корректировке, значительно снижая качество жизни, и требуют дорогостоящего продолжительного лечения. [4] [5]
W. Bodermer проводил исследование, которое выявило, что у 40% пациентов с постакне был снижен социальный статус, причём 64% из них являлись неработающими женщинами. [6] Такой большой процент людей, страдающих от акне, подтверждает, как важно уметь грамотно лечить акне и не допускать развития постакне в будущем.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы постакне
По данным литературы, у 40% пациентов с вульгарными угрями отмечаются клинические симптомы постакне. [7]
Наиболее частыми проявлениями постакне являются:
- гиперпигментация;
- застойные пятна;
- расширенные поры;
- патологические рубцы;
- формирование атером (кист сальных желёз) и милиумов (белых угрей).
Гиперпигментация может возникать в результате воспаления папуло-пустулёзных элементов акне. Как правило, она существует довольно длительно. К факторам, провоцирующим развитие данного симптома, можно отнести активную солнечную инсоляцию (облучение) и механическое воздействие — выдавливание или расцарапывание отдельных элементов акне.
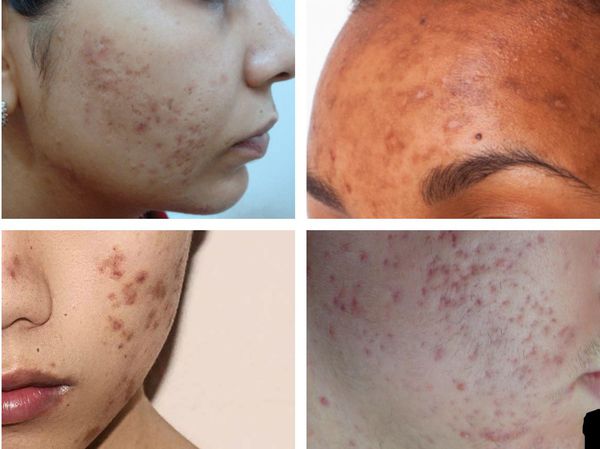
Пигментация характерна для людей со смуглой кожей (III-VI фототипы) и так называемых поздних акне (acne tarda), которые развиваются у женщин после 35 лет на фоне эндокринных нарушений.
При лёгкой форме течения акне папуло-пустулёзные угри обычно разрешаются без образования рубца. Но если из-за воспаления повреждается поверхностная часть дермы, то возникают атрофические глубокие следы повреждения кожи, которые негативно сказываются на внешнем облике человека.
Ещё 40 лет назад британскими учёными было проведено исследование, в котором приняли участие 2133 добровольца в возрасте от 18 до 70 лет. Это исследование показало, что у 1% испытуемых имелись рубцы постакне, 14% из этих пациентов считали, что возникшие шрамы обезобразили их внешность. [8]
Рубцы, формирующиеся после избавления от застойных (флегмонозных и конглобатных) акне, могут быть атрофическими, келоидными, а также смешанными с неровными краями. Атрофические рубцы довольно часто бывают депигментированными.
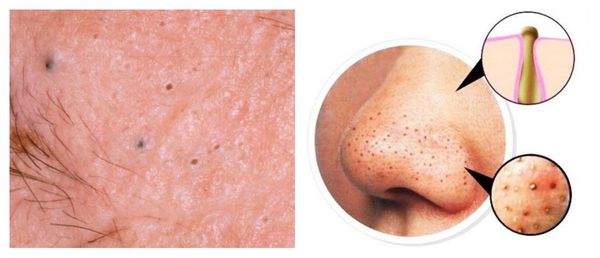
В более широком смысле к понятию "постакне" можно отнести вторичные изменения кожи, такие как атеромы и милиумы.
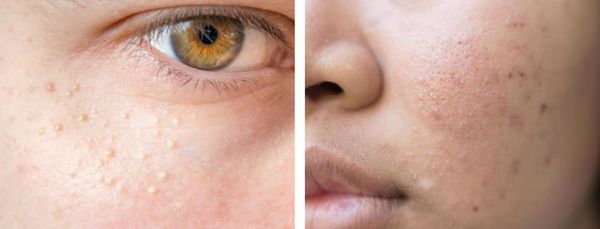
Милиумы — это роговые кисты верхнего слоя кожи. В народе их ещё называют просянкой, так как внешне они представляют собой множественные шарообразные плотные узелки белого цвета величиной с булавочную головку.
Милумы могут быть как первичными, так и вторичными. Первичные милиумы локализуются на коже век или вокруг глаз (реже — на теле). Они являются врождёнными пороками развития эпидермиса, а также могут возникать в период полового созревания. Вторичные милиумы развиваются при акне, хроническом простом дерматите и некоторых буллёзных дерматозах, после дермабразии и глубокого пилинга (механической чистки лица от омертвевших клеток поверхности кожи).
Милиумы постакне локализуются в основном на лице, а также в других себорейных зонах, таких как верхняя часть спины и плеч.
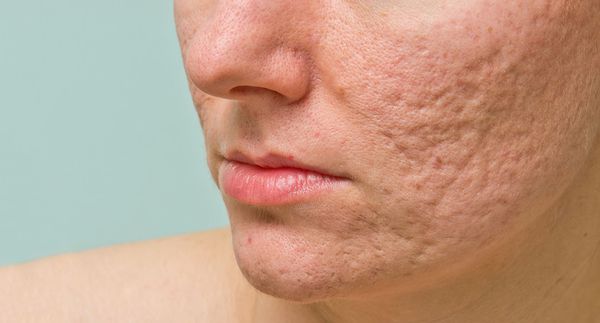
Атеромы представляют собой кисты сальной железы с полостью, заполненной экссудатом. Как правило, они появляются на лице и представляют собой безболезненные невоспалительные узелки или плотные узлы. Часто в центре кисты обнаруживаются комедоны, при удалении которых образуется отверстие. Если начать сдавливать такую кисту, то из отверстия выделится пастообразная белесовато-желтоватая масса с характерным неприятным запахом.
Патогенез постакне
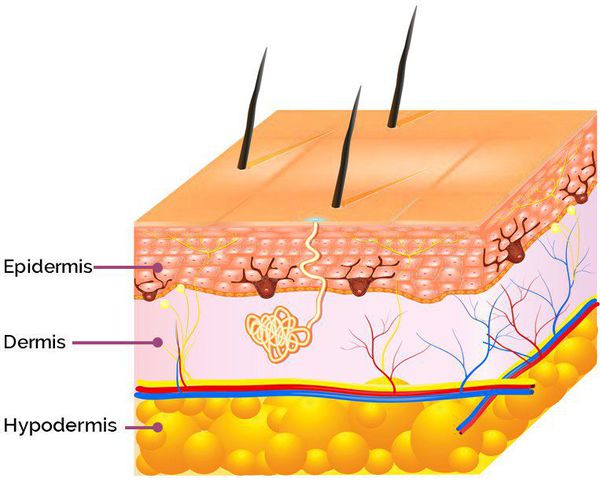
Патогенез возникновения симптомов постакне зависит от глубины повреждения: гиперпигментация появляется в результате травматизации кожи на уровне эпидермиса, а рубцы — вследствие травмирования дермы (толстого слоя кожи, находящегося под эпидермисом). [9]
Сам процесс формирования проявлений постакне проходит в три этапа:
- Фаза воспаления. В ходе воспалительной реакции в коже кровеносные сосуды сначала сужаются, но вскоре вновь расширяются. В результате происходит активизация синтеза меланина (высокомолекулярных пигментов) в ту или иную форму, что в дальнейшем приводит к развитию гипер- или депигментаций, а также формированию застойных воспалительных пятен.
- Формирование грануляционной ткани. На этом этапе происходит разрастание капилляров: к третьему-пятому дню фибробласты начинают активно синтезировать новый коллаген. Первоначально в ране преобладает коллаген III типа (80%) с незначительным количеством коллагена I типа (20%). На момент созревания рубца постакне соотношение этих типов коллагенов зеркально изменяется. Параллельно начинают активно делиться кератиноциты (основные клетки эпидермиса), постепенно переходя в рану для удаления фибриноидного экссудата.
- Ремоделирование матрикса — восстановление клеточного каркаса кожи. Этот этап является самым длительным: он протекает от нескольких недель до нескольких месяцев и в завершается формированием новой ткани. А вот то, какая именно ткань получится, зависит от клеток (фибробластов, кератиноцитов, а также себоцитов), которые вырабатывают множество ферментов, отвечающих за архитектуру межклеточного матрикса. К таким ферментам, в частности, относятся MMPs (pro MMP-9) и их тканевые ингибиторы TIMPs. Они вызывают целую цепочку реакций межклеточного вещества. Дисбаланс соотношения данных ферментов может стать причиной развития атрофических или гипертрофических рубцов.

Также на формирование рубцов постакне огромное влияние оказывает пропионибактерии акне. Пептидогликан — опорный фермент клеточной стенки данной бактерии — усиливает распад экстрацеллюлярного матрикса путём генной экспрессии синтеза pro MMP-2. [10] [11] [12]
Классификация и стадии развития постакне
В зависимости от того, как проходит заживление элемента акне, все рубцы постакне делятся на четыре типа:
- Атрофические — заживление элемента сыпи протекает на фоне сниженной выработки коллагена. Такие рубцы находятся ниже уровня кожи.
- Нормотрофические — заживление акне происходит на фоне нормальной выработки коллагена фибробластами. Для таких рубцов характерно расположение на одном уровне с кожей.
- Гипертрофические — заживление идёт на фоне повышенного синтеза коллагена. Эти рубцы выступают над поверхностью кожи.
- Келоидные — плотные опухолевидные образования соединительной ткани розового, красного или синюшного оттенка с блестящей гладкой поверхностью. [13] Они выходят за границы исходной раны и очень не любят, когда их вновь травмируют.
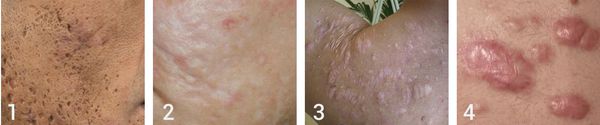
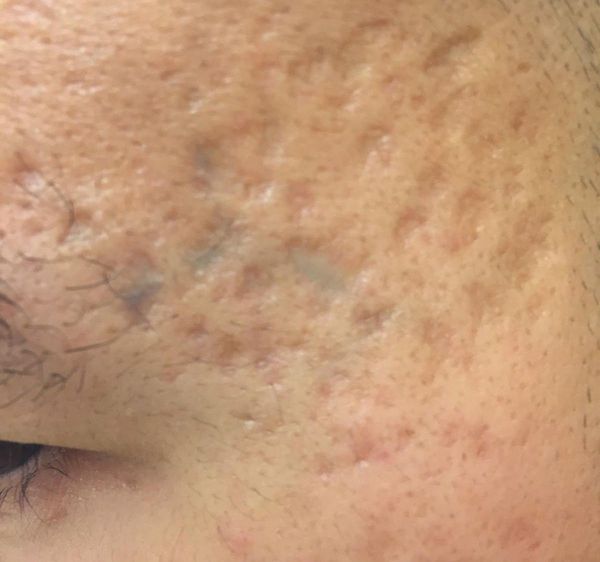
Атрофические рубцы встречаются у 90% пациентов с постакне. [14] Именно такие рубцы чаще всего устраняют врачи-косметологи.
Классификацию атрофических рубцов ввёл Jacob C.I. ещё 18 лет назад. [15] Она крайне важна, так как помогает определить варианты наиболее эффективного лечения проявлений постакне.
Так, в зависимости от формы все атрофические рубцы делятся на три типа:
- сколотые (ice-pick);
- квадратные (boxcar);
- округлые (rolling).
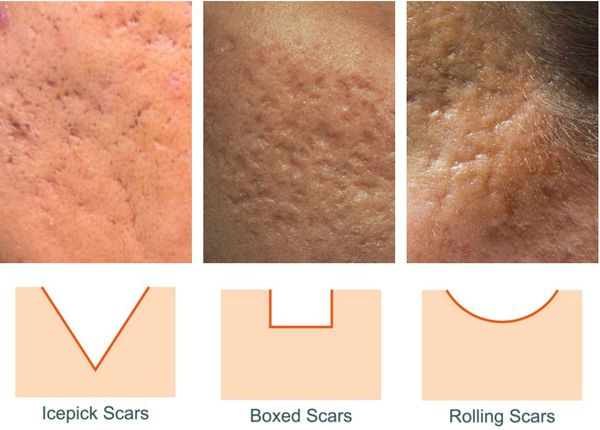
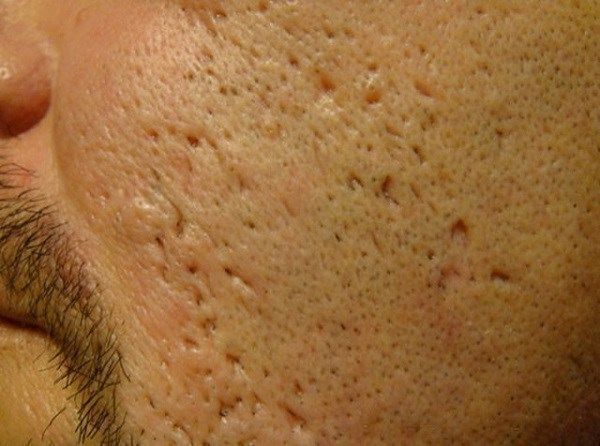
Сколотые рубцы глубокие, они имеют форму воронки и похожи по своему строению на английскую букву "V". От этих рубцов труднее всего избавиться, поскольку они представляют собой эпителиальные тяжи, которые углубляются до уровня гиподермы. Эффект лечения сколотых рубцов будет минимальным.
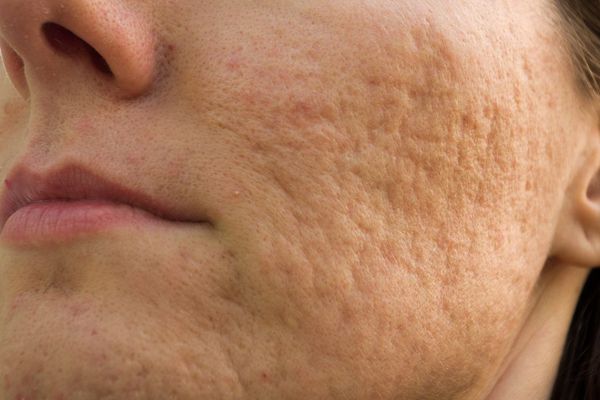
Округлые рубцы имеют диаметр 4-5 мм и формируются в связи с нестандартным прикреплением фиброзной ткани между дермой и гиподермой. Такие рубцы по своему строению напоминают желоб. Глубина их залегания обычно достигает 3 мм. Они в большей степени поддаются коррекции, но в любом случае их также нелегко лечить.
Квадратные рубцы обладают вертикальными стенками, которые не сужаются книзу. Они могут располагаться на разной глубине, но, как правило, устранить их гораздо проще, чем сколотые и округлые рубцы.
Осложнения постакне
Осложнения постакне, как правило, появляются тогда, когда человек стремится избавиться от застойных пятен и уже возникших рубцов с помощью травматизации и других видов воздействия на кожу.
К ранним осложнениям относятся:
- выраженный отёк;
- вторичное инфицирование (пустулизация и импетигинизация);
- обострение герпетической инфекции;
- аллергический дерматит.
К поздним осложнениям относятся:
- стойкая эритема;
- посттравматическая гиперпигментация;
- депигментация;
- формирование новых рубцов.
Выраженный отёк — это следствие общей воспалительной реакции в коже. Он возникает в ответ на повреждение и является защитно-приспособительным процессом, в ходе которого организм восстанавливает нормальные физиологические реакции кожи.
Вторичное инфицирование может произойти при присоединении к процессу воспаления патогенной или условно-патогенной микрофлоры (чаще всего стафилококков, реже — представителей грамотрицательных бактерий и крайне редко — анаэробной флоры). В результате такое инфицирование приводит к вторичному появлению пустул и импетиго (пузырьково-гнойных высыпаний).
Факторы, предрасполагающие к пустулизации и импетигинизации:
- количество бактерий, попавших в рану (100 тысяч возбудителей на 1 г тканей — примерно такое соотношение необходимо для развития воспалительного процесса);
- снижение общего иммунитета пациента;
- наличие хронического стресса и сопутствующих соматических заболеваний;
- длительный приём лекарственных препаратов и прочее.
Рожистое воспаление — наиболее тяжёлая форма вторичного инфицирования. Очаг инфекции обычно формируется уже на фоне сенсибилизации (приобретения чувствительности) организма к В-гемолитическому стрептококку. Размножение возбудителя происходит в лимфатических капиллярах сосочного и сетчатого слоёв дермы.
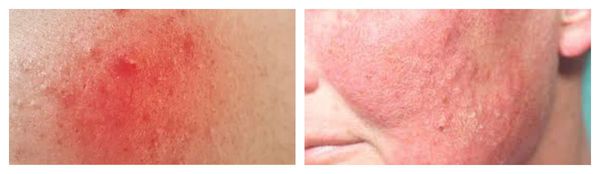
Для рожи характерно серозное или серозно-геморрагическое воспаление с признаками общей интоксикации организма. Она, в свою очередь, также может осложниться флегмоной (флегмонозная рожа) и некрозом.
По течению рожистое воспаление бывает:
- первичным — существует от нескольких дней до 1-2 лет после предыдущего процесса;
- рецидивирующим — возникает спустя два года после предыдущего процесса и характеризуется обычно иной локализацией.
Обострение герпетической инфекции — частое осложнение, которое возникает после чрезмерно агрессивных методов воздействия на кожу с постакне. Особенно это необходимо это иметь в виду пациентам с часто рецидивирующим герпесом в анамнезе: им необходимо пройти обязательную противовирусную профилактическую терапию перед лечением постакне.
Крайне редким, но тяжёлым осложнением при присоединении герпесвирусов является герпетическая экзема — острый оспенновидный пустулёз Юлиусберга. При отсутствии адекватного лечения возможен даже летальный исход. [16] Для этого заболевания характерны:
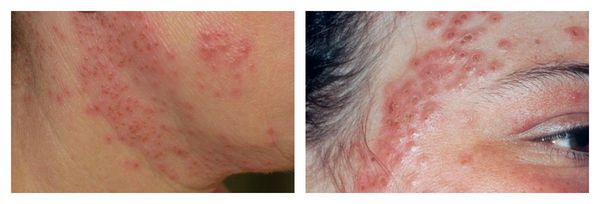
Аллергический дерматит может возникать при воздействии на кожу в основном различных химических веществ (пилинги), которые вызывают реакцию гиперчувствительности замедленного (IV) типа. Аллерген обладает способностью проникать через неизменённую кожу, обычно является низкомолекулярным, а не плотным соединением.
Стойкая эритема (покраснение) может быть следствием лазерной шлифовки СО2 или эрбиевым лазером. Она сохраняется на коже в течение 3-4 месяцев. Гистологически покраснения возникают как воспалительная реакция или являются проявлением незрелости нового эпителия. Некоторые неудобства пациентам также может причинить демаркационная линия (линия между обработанной лазером кожей и здоровой тканью), однако не стоит из-за беспокоиться, так как это со временем пройдёт.
Посттравматическая гиперпигментация может наблюдаться у пациентов с тёмной кожей, поэтому выбор метода лечения эстетических нарушений кожи всегда начинается с определения её фототипа. [17]

В клинику обратилась женщина 30 лет с жалобами на уродливые рубцы, эстетическую неудовлетворённость и деформацию передней брюшной стенки вследствие перенесённых множественных хирургических вмешательств на органах брюшной полости. Обратилась в клинику с целью хирургической коррекции рубцовых изменений.
Жалобы
Нарушение контуров передней брюшной стенки из-за больших втянутых рубцов, вызывающих психологическую проблему, чувство дискомфорта и неполноценности. Снижение самооценки, неуверенность в себе. Невозможность ношения открытых купальников. При занятиях спортом появляются болезненные ощущения в области рубцов.
Данное состояние не удаётся корректировать какими-либо косметическими или консервативными способами. Приходится постоянно скрывать шрамы, что, в свою очередь, также усиливает чувство неполноценности.
Анамнез
Семейный анамнез не отягощён. С первых дней жизни подвергалась хирургическим вмешательствам в связи с заболеваниями органов брюшной полости. Выполнено семь лапаротомий, и с каждой последующей операцией деформация передней брюшной стенки усиливалась.
Обследование
При осмотре передней брюшной стенки имеется вертикальный рубец длинной до 32 см по срединной линии от мечевидного отростка до верхнего края лобковой кости. С втянутыми, неровными краями, припаянный к апоневрозу передней брюшной стенки. С грубыми поперечными рубцовыми перемычками (следы ушивания) послеоперационной раны при предыдущих операциях. При пальпации рубец плотный, неподвижный, при попытке смещения появляется болезненность. Чувствительность тканей в области рубца снижена на всём протяжении. Также имеются рубцы в правой подвздошной области с признаками нарушения макрорельефа, втянутый, безболезненный при пальпации. Длина рубца 12 см. Рубец нормотрофический, в левой подрёберной области растянутый, но не доставляющий дискомфорта.
По результатам лабораторно-инструментальных данных противопоказаний для коррекции рубцовой деформации не выявлено. Грыжи передней брюшной стенки не выявлены.
Диагноз
Лечение
Выполнено иссечение рубцовой ткани передней брюшной стенки с последующей пластикой мягкими тканями. Восстановление контуров передней брюшной стенки. Дополнительно проведена антибактериальная и противовоспалительная терапия. Назначен приём обезболивающих препаратов в течение первых двух дней, ношение компрессионного белья в течение трёх недель.
Послеоперационный период протекал без особенностей. Швы удалены через две недели после операции. Рубец состоятельный без признаков воспаления.
Проведённое лечение позволило устранить жалобы, которые предъявляла пациентка при обращении. Живот стал более гладким и ровным. Пациентка возвращается к обычной полноценной жизни. Появилась уверенность в себе и удовлетворённость от проведённого лечения. В будущем рассматривается вопрос об акварельном татуаже рубцов под цвет кожи.
Заключение
Данный клинический случай подтверждает, что любая хирургическая операция — это большой стресс для человека. Наличие послеоперационных рубцов, которые сопровождают пациента на протяжении всей оставшейся жизни, указывают на необходимость более профессионального подхода к проблемам послеоперационных рубцов. Демонстрируя данный случай, хочется придать уверенность пациентам в том, что коррекция таких состояний имеет большое положительное влияние на качество жизни, повышает самооценку и позволяет вернуться к полноценной жизни уже через 2-3 недели после операции.
Рубцы и шрамы на коже доставляют много неприятных переживаний и могут стать причиной комплексов, особенно если располагаются на видных местах. Не всем известно, что от таких дефектов можно избавиться. Давайте узнаем, как это делается.
Откуда берутся шрамы?
Рубцовые образования возникают в местах повреждения кожи. Причины повреждений могут быть разными – травмы (раны, глубокие царапины), хирургические вмешательства, воспаления, ожоги. Итог же один – целостность кожного покрова нарушается.

Цвет образования тоже может отличаться от оттенка окружающего его кожного покрова. Как правило, свежие дефекты имеют багровый, синюшный, красный оттенок. Со временем они обычно бледнеют.
Мало кому удается прожить жизнь без единой травмы, поэтому со временем рубцовые образования появляются у всех. Однако, если раньше такие дефекты были особыми приметами, остающимися с человеком навсегда, сейчас косметологи умеют удалять рубцы, возвращая эпидермису первоначальную гладкость.
Виды рубцовых образований
Принципиальной разницы между рубцами и шрамами нет – это синонимы. В медицине есть такие дефекты называют рубцами, в народе шрамами.
А вот различия между видами рубцов вполне определенные. Существует 4 разновидности таких дефектов:
- Нормотрофическиерубцы находятся на одном уровне с окружающей кожей. Они могут незначительно отличаться по цвету от эпидермиса или сливаться с ним. Это самый удачный исход заживления раны – практически без следов. В норме именно так должны заживать рубцы;
- Атрофические рубцы – втянутые, запавшие. Как правило, кожа над ними тонкая, дряблая, с морщинками, более светлая, чем в других местах. Такие дефекты нередко возникают на участках с тонкой, сухой кожей, на месте гнойников и угрей (постакне) и др.;
- Гипертрофические рубцы, напротив, возвышаются над уровнем эпидермиса. Они могут быть толстыми, плотными, бугристыми, с блестящей или шелушащейся поверхностью, цвет которой варьируется от бледно-розового до багрового. Важно: такие дефекты никогда не распространяются за пределы первоначального повреждения, не болят, не зудят и не доставляют никакого физического дискомфорта. Психологический же дискомфорт может быть значительным, особенно если дефект формируется на видном месте или просвечивает из-под одежды. Такие рубцы растут в течение 2-х лет потом замедляют свой рост, начинают бледнеть со временем, от синюшно-красного до белого;
- Келоидные рубцы. Это самая неприятная разновидность. В отличие от обычных гипертрофических рубцов, они не просто повторяют контуры первоначального повреждения, но и разрастаются далеко за них. Могут иметь тяжи, выросты в виде звёзд, шипов, полос Возвышаются значительно над уровнем кожи, не прекращают свой рост. Даже маленькая травма (например, укус насекомого или след от укола) могут привести к появлению крупного новообразования. Толстые, грубые, с блестящей поверхностью, такие дефекты могут быть болезненными, зудящими, с напряжённой поверхностью рубца, а цвет их часто значительно отличается от оттенка кожи вокруг келоида. Как правило от синюшно-красного до синеватого оттенка.
От чего зависит тип рубца?
От индивидуальных особенностей организма, в том числе и доставшихся человеку по наследству. Значение имеют место возникновения дефекта и возраст, в котором он появился, локализация раны. Иногда у одного и того же человека на теле есть шрамы различных типов.
Появление атрофических рубцов обусловлено дефицитом коллагена – белкового соединения, отвечающего за плотность и упругость кожного покрова. В такой ситуации ранки обычно долго затягиваются, и в результате образуются втянутые бледные шрамы. Атрофические рубцы часто возникают на месте гнойничков, акне: в этом случае они имеют вид неровных ямок на поверхности эпидермиса.
Когда коллаген вырабатывается слишком активно – это тоже плохо, потому что в этом случае формируется гипертрофический рубец. Такое часто происходит при длительном заживлении раны или если повреждение находилось на участке с повышенной двигательной активностью.
Точные причины появления келоидных рубцов науке пока точно неизвестны. Это опухолевидное разрастание соединительной ткани может возвышаться над кожей на 5-8 мм и выходить далеко за пределы первоначального повреждения эпидермиса. Считается, что существует генетическая предрасположенность к формированию таких образований. По некоторым данным, с этой проблемой чаще сталкиваются темнокожие, смуглые люди, а также те, кто страдает нарушениями обмена веществ. Есть гипотеза, что келоидные разрастания образуются под влияние комплекса факторов.
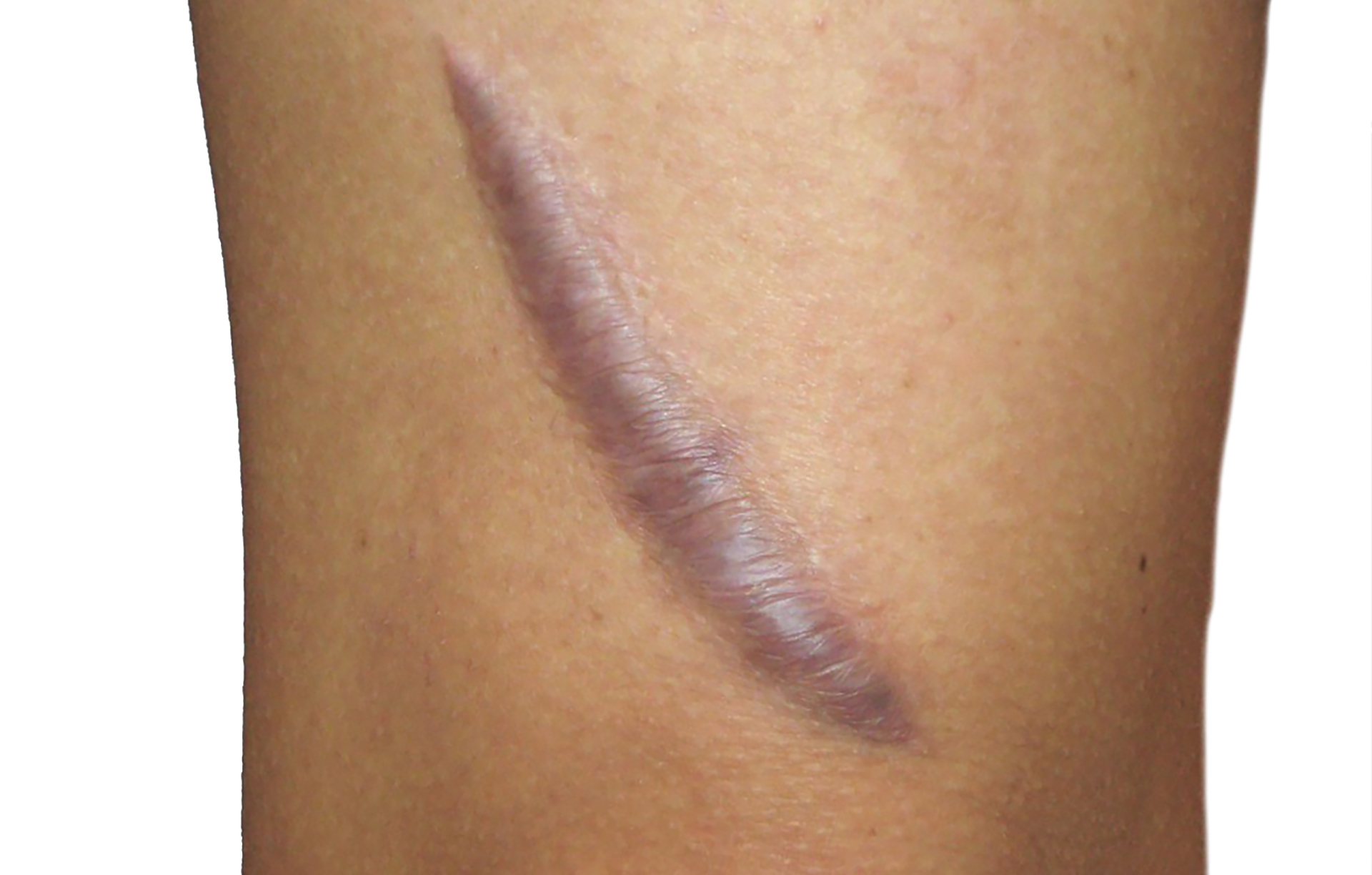
Важно! При склонности к формированию келоидов строго запрещены инъекционные косметологические процедуры – последствия могут быть крайне неприятными. Кроме того, нужно избегать по возможности любых повреждений кожного покрова, в том числе и незначительных. Если начался рост келоида, стоит сразу же проконсультироваться с косметологом: чем раньше начата терапия, тем она эффективнее.
Если нормотрофические рубцы обычно почти незаметны и не доставляют хлопот, то другие разновидности могут стать причиной переживаний и дискомфорта. Часто такие отметины уродуют внешность и становятся источником психологических комплексов. Но есть хорошая новость: можно удалить рубцы на лице, конечностях и теле практически без следа.
Как устранить рубцы на коже?
Существуют разные методики удаления рубцовых образований (физическое лечение рубцовой ткани): с помощью инъекций, лазера, воздействия низкими температурами или даже хирургического иссечения. Иногда необходимо комбинировать различные способы для достижения оптимального эффекта (методы лечения рубцов инъекциями и что такое келлоиды).
Тактику лечения определяет врач-косметолог. Для этого необходим очный осмотр, во время которого доктор оценит тип дефекта, его размеры, цвет, консистенцию и другие особенности. Только после этого можно планировать дальнейшую терапию.
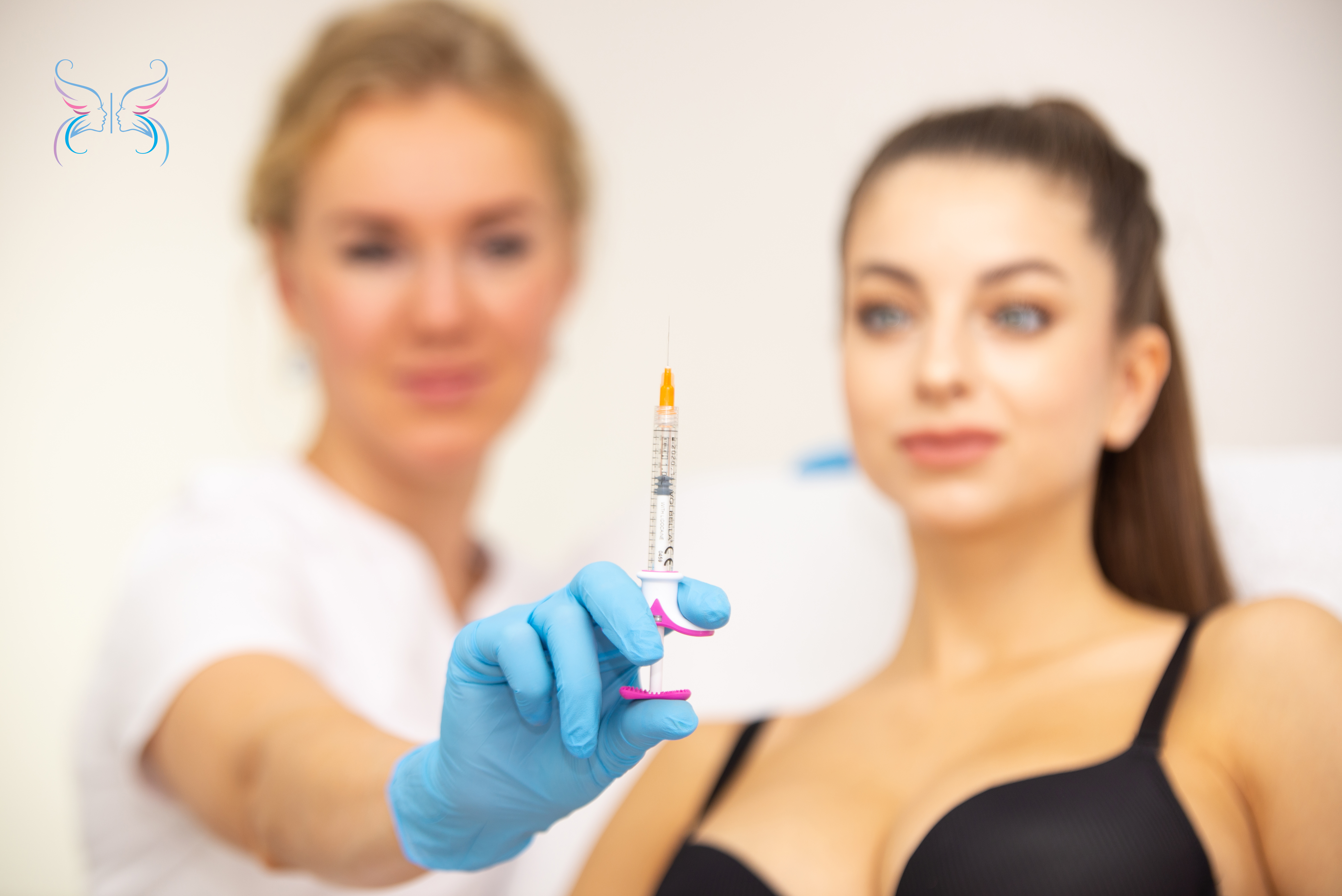
Инъекционная методика имеет ряд преимущества перед другими способами удаления:
- Это быстро: процедура отнимает минимум времени;
- Не требуется никакой подготовки, достаточно короткого собеседования и осмотра перед началом процедуры;
- В отличие от хирургического иссечения или криодеструкции, инъекции практически безболезненны: доктор использует для обработки тонкую иглу, и кожный покров предварительно обезболивается;
- Мало противопоказаний. При местном лечении препараты воздействуют только на рубцовую ткань;
- Нет необходимости в длительной реабилитации, можно вести обычный образ жизни;
- Если инъекции выполняет профессиональный врач-косметолог, то риск осложнений стремится к нулю, процедура безопасна;
- Наконец, это эффективно: для избавления от свежих дефектов обычно достаточно одной инъекции, а чтобы устранить застарелые шрамы, может потребоваться два-три визита в клинику.
Напомним, что удаление рубцовых образований – медицинская процедура, которая должна проводиться врачом-косметологом.
Препараты для инъекционного удаления шрамов
Существует большой выбор препаратов для инъекций – после осмотра доктор выберет оптимальный состав, который будет наиболее эффективен в Вашем случае.
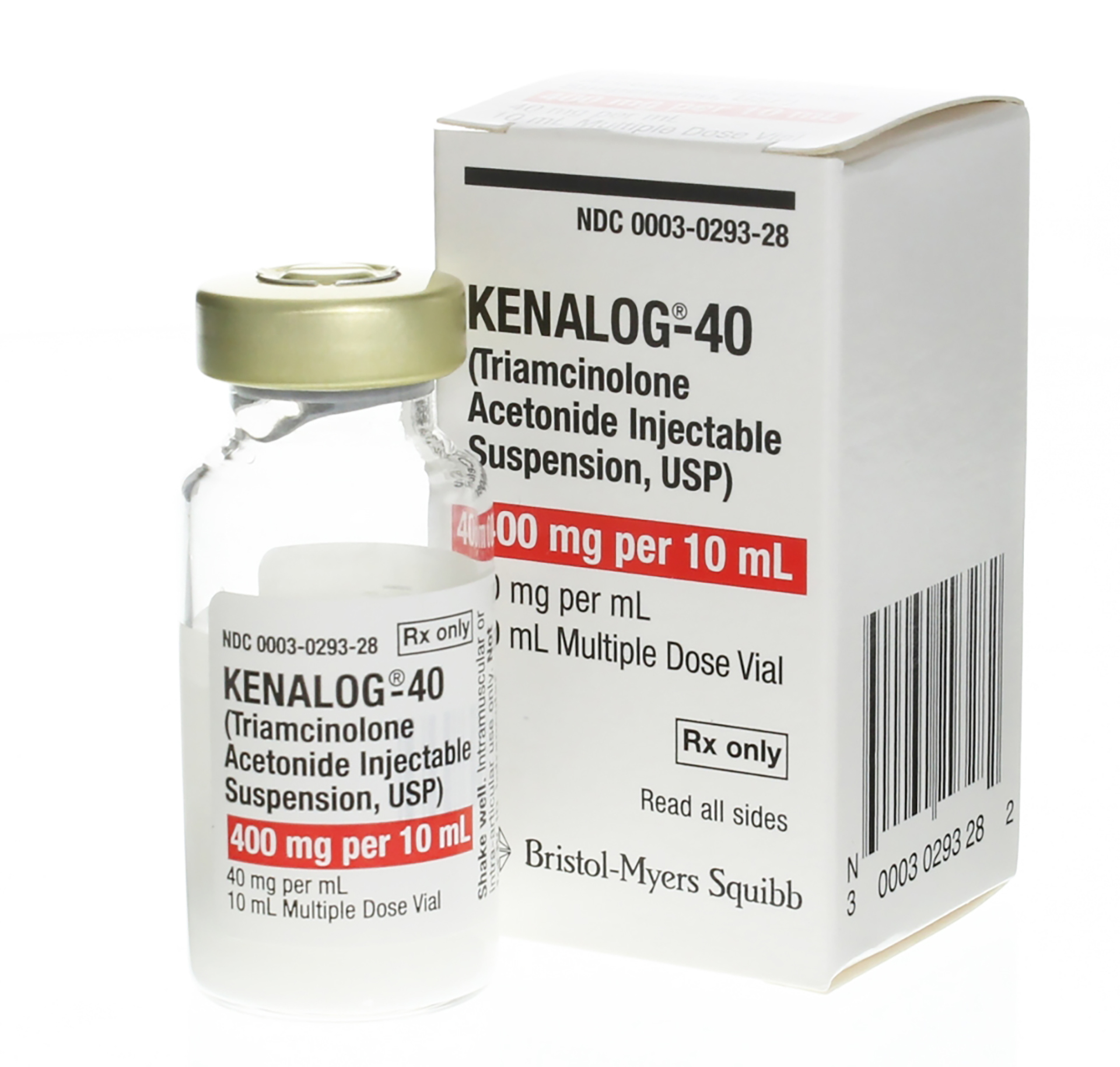
Для коррекции гипертрофических и келоидных рубцов часто применяется «Кеналог». Этот препарат относится к глюкокортикоидам. Он оказывает противовоспалительное действие, уменьшает проницаемость сосудов и вероятность формирования рубцовой ткани, эффективно устраняет ее излишки.
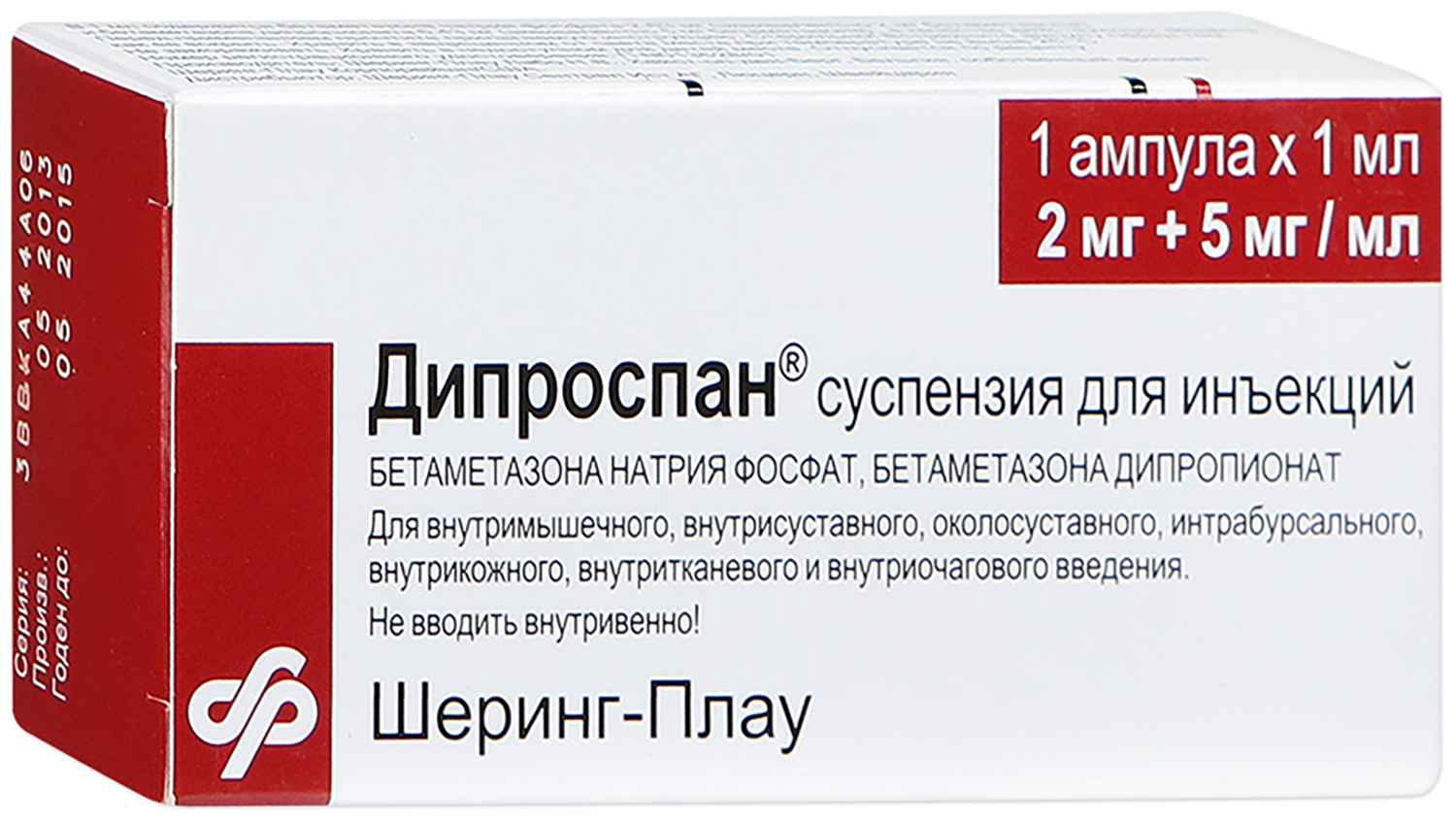
«Дипроспан» действует аналогичным образом. Инъекции безболезненны и выполняются тонкой иглой. Под воздействием препарата разрушается рубцовая ткань, кожа разглаживается, келоидные разрастания исчезают.
Если рубец атрофический, втянутый, то цель процедуры заключается не в устранении излишков ткани, а в заполнении впадинки. В этой ситуации используются такие препараты как «Коллост» и Hyalual. Первая разновидность представляет собой гель, который, во-первых, механически заполняет пустоты, а во-вторых, стимулирует выработку собственного коллагена. В результате кожный покров в области дефекта расправляется и разглаживается, шрам становится практически незаметным. Наиболее эффективен препарат для лечения постакне.

В состав препарата Hyalual входят гиалуроновая и янтарная кислоты, которые усиливают действие друг друга. В результате процедуры обеспечивается не просто глубокое увлажнение, но и регенерация кожи. Таким образом, рельеф выравнивается, поверхность эпидермиса становится гладкой и проявления постакне исчезают. Приятный побочный эффект: омоложение эпидермиса, локальное улучшение качества кожного покрова.
Очень важно правильное выполнение инъекций: если препарат попадет не в соединительную ткань, а под кожу, возможны серьезные осложнения. По этой причине доверять проведение процедуры следует только дипломированному врачу-косметологу в специализированной клинике.
Показания и противопоказания
Основное показание для процедуры – наличие шрамов или рубцов (в том числе и оставшихся после акне) на коже. Чем свежее дефект, тем эффективнее будет лечение. Так, для устранения келоидного рубца, появившегося пару месяцев назад, обычно достаточно одной процедуры, если же возраст образования больше года, то, возможно, придется 2-3 раза посетить клинику.
Важно! Келоидные рубцы никогда не рассасываются самостоятельно, так что нет смысла выжидать, когда они со временем разгладятся лучше как можно скорее обратиться к врачу.
Противопоказаний немного. В их число входят:
- Любые острые заболевания, обострения хронических болезней;
- Бактериальные поражения кожи;
- Высыпания в области обработки;
- Инфекционные или грибковые заболевания;
- Туберкулезные поражения кожи;
- Сифилис;
- Беременность, лактация;
- Онкологические заболевания.
Важно! Список противопоказаний может варьироваться в зависимости от того, какой препарат используется для удаления. Обязательно сообщите врачу обо всех хронических и острых заболеваниях, а также не забудьте проинформировать доктора, если Вы планируете беременность или кормите грудью.
Как проходит процедура?
Никакой специальной подготовки не требуется. Сначала доктор осмотрит дефект и задаст несколько вопросов для выявления противопоказаний. Если таковые отсутствуют, можно приступать к процедуре.
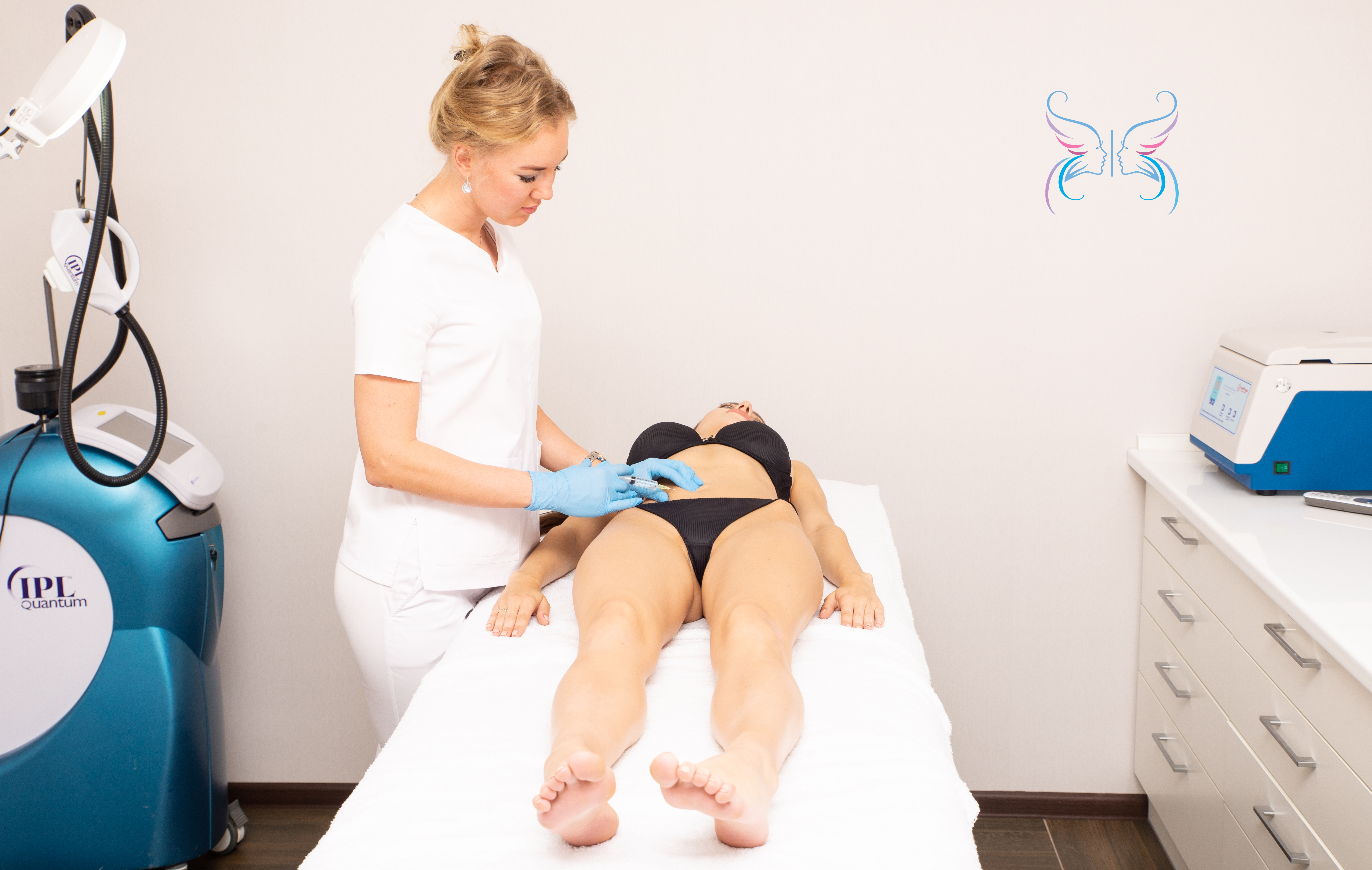
Она состоит из нескольких этапов:
- Нанесение анестетика. Инъекции почти безболезненны, но для повышения уровня комфорта можно предварительно нанести на нужный участок анестезирующий крем. После такой обработки внутрикожные инъекции совершенно не ощущаются;
- Очистка кожи. Врач очистит кожный покров и обработает его антисептическим средством. Это необходимо для того, чтобы не занести инфекцию;
- Инъекции как таковые. Они выполняются непосредственно в область рубцов. Количество препарата строго контролируется, а число проколов определяется индивидуально и зависит от особенностей рубца;
- Обеззараживание поверхности. После инъекций участок снова обрабатывается антисептиком.
Нужна ли реабилитация?
Сразу же после реабилитации можно отправляться домой.
Ограничения минимальны:
- В первые дни следует как можно меньше трогать обработанную область, не нужно наносить на нее косметику. Под запретом активные занятия спортом, употребление алкоголя, бассейн, баня, сауна, пляж и солярий;
- В течение двух недель необходимо отказаться от тепловых процедур и защищать кожу от солнца (в том числе и искусственного – в солярии). Применение кремов-автобронзантов допускается, но не нужно наносить их непосредственно на область рубца.

Никакого специального ухода не требуется: введенные в область шрама препараты оказывают необходимое действие изнутри.
На какой эффект можно рассчитывать?
Результат заметен не сразу после процедуры: он проявляется постепенно, обычно в течение одной-двух недель. Понемногу образования становятся менее выраженными, рельеф и оттенок кожи выравниваются. Небольшие рубцы удаляются полностью, а если дефекты очень крупные и выраженные, то они становятся менее заметными.

Если рубец застарелый, то есть вероятность, что для его устранения потребуется несколько сеансов – их периодичность определит врач, но обычно перерыв между процедурами составляет не менее трех недель.
В некоторых случаях для эффективного избавления от дефектов могут потребоваться дополнительные процедуры, например, аппаратные. Индивидуальная стратегия лечения разрабатывается на очной консультации. В наше время уже не нужно страдать от комплексов, прятать шрамы под одеждой или утешать себя тем, что такие дефекты украшают настоящих мужчин и нежных женщин. Бывает достаточно всего одной процедуры, чтобы разгладить кожу, и не стоит отказываться от такой возможности.
Читайте также:

