Токсико аллергический дерматит чем лечить у детей
Обновлено: 19.04.2024
Экзема – кожное заболевание, характеризующееся сыпью с покраснением, жжением и зудом. Возникает с первых месяцев жизни. Имеет рецидивирующую форму, практически не поддается излечению. То есть после исчезновения симптомов они могут появиться снова.
Симптомы экземы у детей
Для заболевания характерны:
- сыпь;
- покраснение кожи участками, которые слегка воспалены и имеют признаки отечности, с четкими контурами;
- шелушение кожи;
- зуд, усиливающийся к вечеру;
- пузыри, на месте которых потом формируются корочки;
- сниженный аппетит;
- слабость;
- раздражительность.
Характер проявления перечисленных признаков зависит от стадии заболевания. В остром периоде кожа интенсивно краснеет, отекает и становится горячей на ощупь. На ней образуются мокнущие пузырьки. В случае их инфицирования к первичным симптомам добавляются вторичные – высокая температура, головная и мышечная боль, слабость и т. п.
Экзема у детей протекает сравнительно тяжело. Характеризуется повышенной чувствительностью кожи и слизистых, снижением сопротивляемости к инфекциям, воспалительные очаги нередко нагнаиваются.
Причины появления
Одна из главных причин – наследственность. Чтобы болезнь проявилась, нужен стимул для этого, которым может служить аллергическая реакция (на детскую косметику, бытовую химию, шерсть животных и др.), стресс на фоне общей слабости организма. Также заболевание вызывается:
- эндокринными патологиями;
- заражением глистами;
- вирусами;
- дисбактериозом;
- инфекциями;
- некоторыми продуктами питания и препаратами, которые употребляет мать, если ребенок – на грудном кормлении.
Самостоятельно каждый из этих факторов не вызывает заболевание. В развитии «мокнущего лишая» участвуют сразу несколько равнозначных причин. В результате формируется необычная ответная реакция организма на внутренние и внешние воздействия.
Экзема у ребенка может возникнуть на теле, ногах, руках, лице, голове, пальцах рук, за ушами, на локтях.
«Мокнущий лишай» на ногах проявляется сыпью, жжением, зудом в начале жизни или в подростковом возрасте. Вероятность его возникновения повышается, когда ноги сильно потеют, снижен иммунитет, нарушен режим питания и не соблюдаются правила личной гигиены. Кожа сильно высыхает, формируются трещины, причиняющие боль.
Экзема на руках доставляет психологический дискомфорт, если ребенок уже адаптируется в обществе, накладывает ограничения на привычные действия. Возникает от: длительного контакта с моющими средствами, при аллергии на шерсть кошек, некоторые продукты питания, пыльцу, повышенной потливости рук, излишней сухости кожи, нагноений.
Очень распространено это заболевание, локализующееся на локтях. При нем кожа очень сухая, образуются трещины, ребенок ощущает зуд, кожные покровы шелушатся и краснеют.
Также распространенным видом экземы является ее сухая форма. Локализация – пальцы рук. Начинается обычно с одного пальца и распространяется без лечения вплоть до всей кисти. Клиническая картина: трещины, сухость и огрубение кожи, снижение ее эластичности, шелушение, сыпь. Зуд появляется редко, бывает слабовыраженным. Разновидность – локализация между пальцев. Проявляется мелкими пузырьками, сильным зудом. Когда пузырьки лопаются, формируются мокнущие участки, которые затем грубеют, шелушатся, покрываются пигментацией и трещинами.
Недуг может развиваться на теле. При этом появляется зудящая сыпь, воспаление, пузырьки и везикулы (водянистые полости, выступающие над поверхностью кожи), эрозии, красные пятна. Может проявиться в первые недели жизни.
На голове болезнь очень часто появляется у грудных детей уже на 2-й неделе жизни, когда еще не устоялся гормональный фон. Обычно она не беспокоит ребенка, выглядит как шелушение.
Экзема на лице причиняет очень большой дискомфорт, потому что портит внешность ребенка. Другие дети сторонятся таких больных. Протекает болезнь чаще всего остро, сопровождается отеком, покраснением, пузырьками с прозрачной жидкостью, зудом и болью. Когда пузырек вскрывается, на его месте видна эрозия, потом формируется корочка. Этот цикл многократно повторяется, поэтому лицо фактически «цветет»: на нем одновременно есть эрозии, пузырьки, подсохшие участки. На веках при этом кожа утолщается и сильно шелушится, щеки и брови выдают симптомы симметрично, губы очень сильно сохнут, могут трескаться и кровоточить, от них отделяются белесые чешуйки.
Заболевание может локализоваться за ушами. Формируются мокнущие участки, которые затем высыхают, образуются трещины. Сопровождаются зудом, отечностью кожных покровов.
Разновидности экземы
Экзема подразделяется на несколько видов – истинную, вирусную, себорейную, атопическую, микробную и микотическую.
Истинная (идиопатическая) экзема
Это самая распространенная. В острой форме проявляется множеством микровезикул – мельчайших пузырьков, заполненных жидкостью. Они быстро вскрываются, образуя микроэрозии, которые покрываются грануляциями – корочками. Поражения начинаются с лица и кистей, а после покрывают все тело. Они вызывают сильный зуд. Очаги – без четких границ. В хронической стадии образуются инфильтраты, как правило, симметричные относительно друг друга.
Разновидность истинной экземы – дисгидротическая. Локализуется преимущественно на ладонях, подошвах, боковых поверхностях пальцев ног и рук. Множественные пузырьки располагаются группами. Истинной также считается контактная экзема, возникающая на открытых участках кожи после контакта с аллергеном.
Вирусная экзема(экзантема)
Развивается из-за попадания в организм возбудителей вирусных инфекций, поражающих кожу – вирусов герпеса, ветряной оспы, гепатитов В и С, Эпштейн-Бара и Коксаки, энтеровирусов и цитомегаловируса, аденовируса и парвовируса В19. Протекает особенно тяжело. Симптомы появляются резко, сопровождаются отеком кожи, повышением температуры тела и тошнотой. Источник:
Е.О. Утенкова
Инфекционные экзантемы у детей
// Детские инфекции, 2018, №17(3)
Себорейная
Наступает после себореи как осложнение. Характеризуется сильным зудом и шелушением в области волосистой части головы, за ушами и на шее, а также в областях, где много сальных желез – между лопатками, на плечах и в зоне декольте. Сопровождается образованием желто-серых корочек.
Атопическая
Проявляется реакцией на внешние факторы в виде сухости и шелушения кожи. Представляет собой хроническое рецидивирующее воспаление кожи. Может осложняться грибковыми и микробными поражениями. Нередко развивается в грудничковом возрасте и по мере взросления может переходить в стадию устойчивой ремиссии. Источник:
Л.С. Намазова, Ю.Г. Левина, А.Г. Сурков, К.Е. Эфендиева, И.И. Балаболкин, Т.Э. Боровик, Н.И. Вознесенская, Л.Ф. Казначеева, Л.П. Мазитова, Г.В. Яцык
Атопический дерматит
// Педиатрическая фармакология, 2006, №1, с.34-40
Микробная
Это асимметричные высыпания, провоцируемые попаданием микробов в ранки на коже – ссадины, царапины, свищи. Очаги поражения – с четкими границами, часто располагаются на ногах и руках.
Микотическая
Развивается как аллергия на грибковую инфекцию. Характеризуется четкими округлыми поражениями. Трудно поддается лечению.
Диагностика заболевания
Врач ставит предварительный диагноз на основании клинической картины и результатов опроса. Для его подтверждения назначают:
- общий и биохимический анализы крови;
- общий анализ мочи;
- комплексные аллергологические и иммунологические исследования, в том числе аппликационные кожные пробы.
Так как иногда проявления экземы у детей схожи со стригущим лишаем и чесоткой, для дифференциальной диагностики может понадобиться гистологическое исследование пораженных тканей.
Лечение экземы у детей
Чем лечить экзему у ребенка
Важно! Детские аллергические реакции нельзя запускать и лечить народными средствами. Обязательно нужно обратиться к врачу для постановки верного диагноза.
Источники:
Дата публикации: 20.10.2017 г.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Токсикодермия — это острое токсико-аллергическое воспалительное поражение кожных покровов, возникающее при воздействии аллергена, проникающего в кожу гематогенным путем. Токсикодермия отличается многообразием морфологических элементов сыпи (папулы, везикулы, пятна, пустулы, волдыри) и может сопровождаться поражением слизистых оболочек. Диагностика токсикодермии основана на ее клинической картине, опросе пациента, проведении лабораторных исследований и бакпосевов, обследовании состояния внутренних органов. Лечение токсикодермии обязательно должно включать устранение воздействия вызвавшего ее фактора, а также проведение дезинтоксикационных и десенсибилизирующих мероприятий. Назначают антигистаминные, глюкокортикоидные, местные и симптоматические средства.
МКБ-10
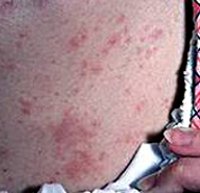
Общие сведения
Большинство случаев токсикодермии (токсидермии) протекают по механизму аллергической реакции немедленного типа после приобретенной сенсибилизации организма или в связи с идиосинкразией (врожденной непереносимостью). При этом, в отличие от аллергического контактного дерматита, причинный фактор токсикодермии не контактирует с кожей пациента. Попадая в организм различными путями, он всасывается в кровь и по кровеносным сосудам достигает кожи. Таким образом, при токсикодермии воздействие аллергена на кожу происходит как бы «изнутри» организма.
К наиболее тяжелым формам токсикодермии относятся синдром Стивенса-Джонсона и синдром Лайелла. Степень выраженности клинических проявлений при токсикодермии зависит от антигенной активности и количества аллергена, частоты его воздействия, предрасположенности организма к аллергическим реакциям: крапивница, атопический дерматит, профессиональная экзема, солнечный дерматит, аллергический ринит, бронхиальная астма и др.

Причины
Химическое вещество, являющееся причинным фактором развития токсикодермии, может попасть в организм различными путями: при вдыхании (ингаляционно), с пищей (алиментарно), путем лекарственных инъекций или при всасывании после нанесения на кожу.
По причине возникновения современная дерматология выделяет 4 этиологические группы токсикодермий: медикаментозные, алиментарные, профессиональные и аутотоксические. Медикаментозная токсикодермия развивается в результате приема лекарственных препаратов и встречается в подавляющем большинстве случаев. Она может быть вызвана сульфаниламидами (сульфадимезин, норсульфазол), антибиотиками (биомицин, пенициллин, неомицин, стрептомицин), барбитуратами, витаминами группы В, сыворотками и др.
Алиментарная токсикодермия бывает связана как с употреблением самого пищевого продукта, так и с различными добавками, входящими в его состав (красители, разрыхлители, консерванты). По распространенности она стоит на втором месте после медикаментозной токсикодермии. Профессиональная токсикодермия обусловлена деятельностью, связанной с различными химическими соединениями. Наиболее активными антигенами являются вещества, содержащие бензольное кольцо с аминогруппой или хлором.
Аутотоксическая токсикодермия возникает при воздействии аллергенов и токсинов, образующихся в организме в результате нарушения обмена веществ. Это может наблюдаться при хронических заболеваниях ЖКТ (гастрит, язва желудка, гепатит, панкреатит, язвенная болезнь) и почек (пиелонефрит, гломерулонефрит, гидронефроз, хроническая почечная недостаточность), злокачественных процессах (рак легких, аденокарцинома почки, рак толстого кишечника) и т. п. Аутотоксическая токсикодермия может принимать хроническое течение.
Симптомы токсикодермии
Клиническая картина отличается большим многообразием форм. Высыпания на коже могут носить папуллезный, везикулярный, эритематозный, уртикарный и папулло-везикулярный характер. Поражение слизистой ротовой полости и губ может иметь пузырно-эрозивный, катаральный или геморрагический характер. В некоторых случаях токсикодермии поражается не только слизистая рта, но и слизистая гениталий, мочеиспускательного канала, анального отдела прямой кишки. Высыпания на коже и слизистых при токсикодермии обычно сопровождаются различными субъективными ощущениями пациента: напряжением, жжением, болезненностью, зудом кожи в очагах поражения.
На одно и тот же провоцирующее вещество у разных людей могут развиваться различные морфологические варианты токсикодермии. С другой стороны, целый ряд веществ вызывает развитие токсикодермий с характерной именно для них клиникой. Например, связанная с приемом солей йода токсикодермия проявляется так называемыми «йодистыми угрями» - мягкими сочными бляшками, возвышающимися над окружающей их кожей и покрытыми корками, под которыми обнажается поверхность с гнойным отделяемым.
Токсикодермия может сопровождаться развитием общей симптоматики: недомоганием, подъемом температуры тела, периодическими артралгиями. Выраженный дискомфорт и зуд в области высыпаний могут стать причинами нарушений в работе нервной системы с появлением повышенной раздражительности, эмоциональной лабильности, нарушений сна. Возможно присоединение симптомов, свидетельствующих о токсико-аллергическом поражении почек и/или печени. Поражение стенок сосудов проявляется геморрагическим синдромом.
В зависимости от распространенности клинических проявлений выделяют фиксированную и распространенную форму токсикодермии. Фиксированная форма токсикодермии в большинстве случаев проявляется появлением на коже нескольких эритематозных пятен округлой формы, имеющих диаметр 2-3 см. Со временем пятна могут приобретать коричневатую окраску, в средине некоторых из них формируются пузыри. При устранении дальнейшего поступления аллергена в организм фиксированная токсикодермия проходит в течение 10 дней. Повторное воздействие провоцирующего фактора приводит к появлению высыпаний на тех же местах и на новых участках кожи.
Распространенная токсикодермия отличается множественным характером высыпаний, часто сопровождается поражением слизистых и внутренних органов с развитием миокардита, гепатита, почечной недостаточности. Характеризуется ознобами, повышением температуры, диареей и рвотой, тяжелым состоянием пациентов.
Диагностика
Основанием для постановки диагноза токсикодермии является ее характерная клиническая картина. Сбор анамнеза направлен на выявление причинного фактора заболевания. При токсикодермии постановка кожных аллергических проб часто не дает результатов. Использование провокационных проб с предполагаемым аллергеном сопряжено с опасностью развития тяжелой формы токсикодермии. Поэтому для определения провоцирующего вещества могут проводиться только пробы in vitro: реакция дегрануляции базофилов, бласттрансформации лимфоцитов, агломерации лейкоцитов и др.
Для исключения инфекционной природы высыпаний производят бакпосев отделяемого, соскоб кожи на патогенные грибы, микроскопию мазков на бледную трепонему, RPR-тест на сифилис. При распространенной форме токсикодермии проводится коагулограмма и исследование основных биохимических показателей в анализе крови и мочи. При поражении внутренних органов может потребоваться консультация кардиолога, гастроэнтеролога, нефролога; проведение ЭКГ, Эхо-ЭГ, УЗИ брюшной полости и печени, УЗИ или КТ почек.
Лечение токсикодермии
Первостепенное значение в лечении токсикодермии имеет предупреждение дальнейшего воздействия вызвавшего ее вещества. С этой целью при алиментарных и аутотоксических вариантах токсикодермии применяют слабительные и мочегонные средства, очистительные клизмы, внутривенное введение десенсибилизирующих растворов тиосульфата натрия и хлорида кальция, антигистаминные препараты (лоратадин и др.). При токсикодермиях, обусловленных применением сульфаниламидных препаратов, введение тиосульфата натрия противопоказано! Пациентам с тяжелой формой токсикодермии показаны экстракорпоральные методы очищения крови: гемосорбция, мембранный плазмофорез, каскадная фильтрация плазмы, криоаферез и др. Их лечение проводится только в стационаре и заключается в назначении глюкокортикостероидов, внутривенных вливаний солевых р-ров или декстрана, плазмы или альбумина крови, профилактической антибиотикотерапии, поддержании работоспособности почек и печени.
Местная терапия очагов поражения кожи зависит от морфологических особенностей токсикодермии. Применяют пудры или водно-взбалтываемые взвеси с оксидом цинка, глюкокортикостероидные мази, противовоспалительные и противозудные препараты для местного применения. Участки мокнутия обрабатывают анилиновыми красителями, вяжущими и дезинфицирующими средствами.
1. Федеральные клинические рекомендации по оказанию медицинской помощи детям с многоформной экссудативной эритемой и токсикодермией. - 2015.
2. Дерматовенерология : учебник для студентов высших учебных заведений/ В.В. Чеботарёв, О.Б. Тамразова, Н.В. Чеботарёва, А.В. Одинец. - 2013.
3. Анализ факторов риска, этиологии и клинических проявлений токсикодермии/ Файзуллина Е.В. и др.// Практическая медицина. - 2014. - № Т1 (№4).
Токсидермия (токсико-аллергический дерматит) может появиться после воздействия на организм определенных аллергенов-раздражителей, которые могут попадать в организм через воздух, пищу, инъекции. Токсидермия может развиваться на фоне некоторых хронических заболеваний и длительного приема медикаментозных препаратов.
Типы токсидермии
Токсидермии классифицируют по типу течения:
Причины возникновения
Причина токсикодермий – попадание в организм аллергена. Наиболее распространенные из них:
- Лекарственные. Заболевание вызывается внутривенным, внутримышечным, подкожным, внутриполостном введением фармпрепаратов, нанесением их на кожу и вдыханием их микрочастиц. Распространенные лекарственные аллергены – антибиотики, анальгетики, сульфаниламиды и барбитураты, а также витамины – преимущественно группы В, – антигистаминные средства и кортикостероиды.
- Алиментарные. Заболевание вызывается употреблением в пищу тех или иных продуктов. Иногда реакцию вызывают строго специфические продукты, например миндаль с одного и того же дерева или яйца от одной и той же курицы. Токсидермии также могут вызывать пищевые добавки – красители, консерванты, ароматизаторы.
- Металлы – например, входящие в состав ортопедических конструкций. Распространенные металлы-аллергены – кобальт, никель, хром, молибден, ртуть, свинец, висмут.
Симптомы заболевания у детей
Симптомы токсидермии бывают специфическими – по которым можно четко распознать заболевание – и неспецифическими – встречающимися при других патологиях.
Специфические:
- высыпания на коже – папулы, везикулы, эритемы, крапивница;
- поражения слизистых полости рта, губ, гениталий – папулы, мелкие кровоизлияния, эрозии;
- зуд, болезненность и жжение пораженных участков. Источник:
Федеральные клинические рекомендации по оказанию медицинской помощи детям с многоформной эксудативной эритемой и токсикодермией
// Министерство здравоохранения Российской Федерации, Союз педиатров России, 2015
Неспецифические:
- общая слабость;
- повышенная температура тела;
- озноб;
- боли в суставах;
- отсутствие аппетита;
- раздражительность;
- бессонница.
Характер и степень выраженность симптоматики зависят от причины заболевания и особенностей организма.
Диагностика болезни
Чтобы диагностировать токсидермию, врач-дерматолог проводит опрос и осмотр ребенка, после чего назначает:
- общие анализы крови и мочи;
- коагулограмму;
- соскоб кожи;
- микроскопию мазков;
- бакпосев отделяемого папул.
Лечение токсидермии у детей
Терапевтические мероприятия направлены на оперативный вывод из организма вещества, которые спровоцировало данное состояние. Для внутреннего применения прописываются антигистаминные, десенсибилизирующие, слабительные и мочегонные препараты. Для местного применения прописываются мази, болтушки, охлаждающие кремы.
Обширное поражение кожи требует наружного лечения, сходного с лечением ожогов.
Пациенту при токсидермии назначается гипоаллергенная диета и обильное питье, чтобы вывести токсины и аллергены из организма.
Лечение токсидермии должен проводить опытный врач-дерматолог совместно с аллергологом.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Источники:
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
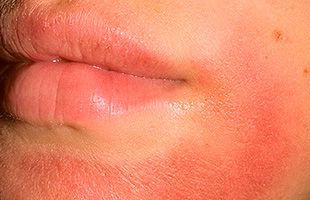
Дерматит – это заболевание кожи, имеющее множество причин. Часто поражение кожи развивается на фоне постоянного действия какого-либо аллергена. Такое заболевание называется аллергический контактный дерматит. Оно очень распространено и возникает в результате контактного воздействия раздражающего вещества на эпидермис. Такой дерматит может появиться на любой части тела, но чаще поражает руки и лицо.
Статистики распространенности заболевания нет, но известно, что оно встречается очень часто и также часто не диагностируется должным образом. В большинстве случаев аллергическая реакция проходит после того, как прекращается контакт с раздражителем. Есть данные, свидетельствующие о том, что не менее 2% населения страдают от аллергического дерматита. Процент заболеваемости сильно повышен на некоторых химических производствах, в связи с этим болезнь входит в список профессиональных заболеваний. Больных регистрируется с каждым годом все больше – это может быть связано как с распространением новых аллергенов, так и с совершенствованием методов диагностики.
Механизм развития болезни
Аллерген – это любое вещество, способное вызывать у восприимчивого человека аллергическую реакцию. В роли такого вещества может выступать практически что угодно: от химических соединений до пищевых продуктов. Как правило, при первом контакте требуется не менее двух недель на возникновение специфической реакции. И пациентам бывает сложно связать первые симптомы болезни с каким-то конкретным раздражителем.
Если чувствительность уже проявилась, значит, реакция возникает все быстрее, и симптомы нарастают. Этот феномен получил название сенсибилизации: чем больше и дольше аллерген действует на организм, тем быстрее и ярче проявляется ответ. В случае повторного контакта скорость развития симптомов сокращается от нескольких часов до трех суток.
Для того чтобы это заболевание начало развиваться, требуется длительный контакт аллергена с открытой кожей. На данный момент ученые называют несколько тысяч веществ, способных вызвать аллергический дерматит. И их число увеличивается с каждым годом.
Причины
Наиболее часто причиной развития болезни становятся следующие аллергены:
- продукты питания
- некоторые лекарственные препараты
- пыльца и сок растений
- чистящие средства (могут вызывать раздражение на коже даже при отсутствии аллергической реакции, не рекомендуется использовать бытовую химию без перчаток)
- пыль
- домашние животные
- слюна насекомых
- лаки, краски
Важно помнить, что причины не всегда очевидны, поэтому перед началом лечения необходимо точно определить источник.
Симптомы
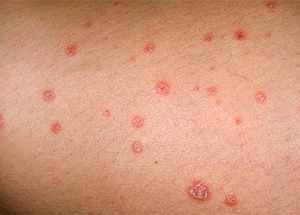
Выделяют две формы заболевания: острую и хроническую. Хроническая форма отличается частотой контакта с аллергеном и выраженностью симптомов.
Типичная симптоматика острой формы включает в себя:
- покраснение
- отек
- мокнущие ранки
- пузыри
- воспаление
- интенсивный зуд
Симптомы могут проявляться как непосредственно в зоне контакта, так и чуть дальше. Их интенсивность зависит от возраста пациента, от химической активности аллергена, от длительности контакта.
Симптомы хронической формы:
- изменение кожи: кожный рисунок проявляется сильнее, чем на здоровых участках
- сухость кожи, трещины
Так как симптомы неспецифичные, заболевание легко спутать с другими дерматологическими патологиями. Поэтому нередко требуется пройти обследование и у врача-дерматолога.
Диагностика
Диагностика включает в себя осмотр врачом-аллергологом, специальные тесты на аллергены, которые позволяют определить, какое вещество способствует развитию заболевания. Выявить аллерген самостоятельно пациенту не всегда удается.
Обследование включает в себя сбор анамнеза, физикальный осмотр (иногда исключить дерматит можно по объективным визуальным признакам, указывающим на развитие другой дерматологической патологии), а также кожные тесты.
В настоящее время чаще всего используются аппликационные тесты – это полоски бумаги, которые приклеиваются к коже. На бумагу нанесены аллергены в неопасной, но достаточной для развития местной реакции, концентрации. Существуют тесты, в которых на одной пластинке сразу несколько действующих веществ. Как правило, бумагу клеят на кожу спины и оставляют на сутки или двое. Если есть чувствительность к определенному веществу, то в месте контакта возникает покраснение. Так как концентрация аллергена небольшая, реакция проходит после удаления аппликации. В клинике ЦЭЛТ используются .
Консультация специалиста особенно актуальна, если нет возможности исключить контакт с аллергеном, поскольку требуются специфические мероприятия по десенсибилизации.
Наши врачи


Лечение
Лечение зависит тяжести симптомов, формы заболевания и длительности проявления симптомов. Терапию назначают, учитывая возможность пациента прекратить контакт с аллергеном.
Основа симптоматического лечения – это антигистаминные препараты, позволяющие избавиться от зуда, жжения и отечности. С точки зрения медицины, эта группа препаратов борется не с причиной, а только с последствиями аллергии. Поэтому курс лечения, как правило, недолгий – не больше 2-4 недель. Назначают препараты II, III и IV поколения, ориентируясь на индивидуальный опыт приема и эффективность для конкретного пациента.
При наличии тяжелых аллергических реакций – воспаление, мокнущие ранки, назначают местное лечение. К местным средствам относятся мази и гели с кортикостероидами – они эффективны при хроническом течении заболевания. Курс лечения также небольшой: не дольше двух недель. Чаще всего врачи отдают предпочтение не содержащим фтора препаратам последнего поколения. Несмотря на спорную репутацию, кортикостероиды безопасны при применении небольшим курсом и очень эффективны при хронической аллергии.
В самых тяжелых случаях назначают кортикостероиды для перорального приема. В таком случае длительность курса и дозировка подбираются индивидуально. При назначении кортикостероидов требуется постоянный контроль приема со стороны лечащего врача, а также регулярная сдача ряда анализов.
В лечении имеет значение не только прием медикаментов, но также важна нормализация образа жизни и режима питания. В первую очередь от пациента требуется полностью устранить или минимизировать контакт с аллергеном.
Осложнения, прогноз и профилактика
У этого заболевания благоприятный прогноз даже при тяжелом течении. Проще всего поддается лечению ситуация, когда контакт с аллергеном можно прекратить – выздоровление наступает через некоторое время даже без терапии. Немного сложнее обстоят дела с пациентами, не имеющими возможности прекратить контакт с раздражителем: вследствие специфики работы (профессиональная аллергия), а также из-за специфики аллергена (например, весенняя аллергия на пыльцу). В таком случае требуется лечение, иногда достаточно длительное, включающее в себя целый ряд мероприятий по десенсибилизации. Но для такого заболевания прогноз также остается достаточно благоприятным.
Первичная профилактика для этого заболевания отсутствует. То есть заранее распознать наличие аллергии и предотвратить развитие дерматита невозможно.
Существуют определенные рекомендации, но их эффективность не доказана:
- Рекомендуется с осторожностью пробовать новые продукты питания, особенно экзотические.
- При выборе украшений необходимо обращать внимание на материал и выбирать гипоаллергенные сплавы: титан, нержавеющая сталь, золото, серебро. Чаще всего аллергические реакции вызывает никель.
При наличии развившегося дерматита профилактические мероприятия направлены на устранение повторного контакта с аллергеном. Эта вторичная профилактика чрезвычайно важна, так как каждый последующий контакт дает более тяжелые и длительные симптомы, чем предыдущий.
Что касается профессиональных заболеваний, то при отказе от перемены работы высок риск хронизации болезни. В некоторых случаях развитие аллергии удается сдерживать медикаментозно. Могут оказаться достаточно эффективными мероприятия по десенсибилизации. Но такие меры не сравнятся по результативности с прекращением контакта с аллергеном. В случае, если это невозможно, рекомендуется соблюдать особые гигиенические правила: избегать попадания раздражающего вещества на кожу, принимать душ сразу после работы, как можно чаще менять рабочую одежду, использовать индивидуальные средства защиты (перчатки, очки и т.п.). Если данные меры в сочетании с терапией не помогают, то, скорее всего, медики порекомендуют подумать о смене профессии.
Пройти обследование и начать лечение можно в Многопрофильной клинике ЦЭЛТ. Высококвалифицированные врачи, современные методики лечения, передовые технологии – все это на страже вашего здоровья.
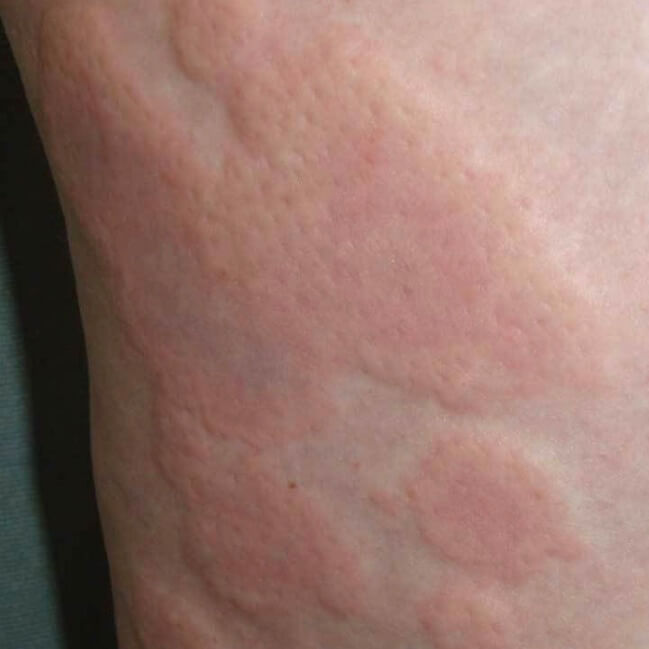
Токсический дерматит может быть вызван практически любым препаратом, но самые частые причины - антибиотики, нестероидные противовоспалительные и препараты, которыми проводят лечение эпилепсии. Лекарственная сыпь появляется через короткое время после начала приема медикамента, и в большинстве случаев проходит сразу после отмены, но иногда для этого требуются две - три недели. Некоторые виды высыпаний протекают в тяжелой форме, могут даже представлять угрозу жизни и требуют лечения в больнице, даже если пациент уже не принимает препарат, вызвавший дерматит.
Чаще всего реакцию вызывают:
- Амоксициллин
- Бисептол
- Ампициллин
- Пенициллин
- Препараты крови
- Цефалоспорины
- Хинидин
- Гентамицин
- Мочегонные
- Гепарин
Перекрестные реакции происходят между пенициллинами и цефалоспоринами, а также между некоторыми противосудорожными лекарствами. Например, если у пациента аллергия на ампициллин, цефазолин также вызовет у него патологические изменения на коже.
В основе токсического поражения кожи лежат такие процессы, как:
- Аллергическая реакция,
- Накопление токсичного лекарства в дерме,
- Повышение чувствительности кожи к солнечному свету из-за влияния препарата,
- Взаимодействие между двумя или более веществами.
Лекарственные сыпи чаще встречаются в пожилом возрасте, и поражают женщин более, чем мужчин. К другим факторам риска относятся:
- Прием антибиотиков при вирусной инфекции,
- Ослабление иммунной системы из-за какого-то текущего заболевания, из-за приема препарата,
- Злокачественное заболевание.
Симптомы токсического дерматита
Большинство сыпей симметричны, то есть равномерно представлены на обеих половинах тела. Также, этот вид поражения кожи не вызывает никаких других симптомов. Только в некоторых случаях лекарственная сыпь может сопровождаться зудом или чувствительностью кожи.
Пенициллины (ампициллин, амоксициллин)
Серосодержащие препараты (сульфаниламиды, суматриптан, целекоксиб, индапамид, фуросемид)
Противосудорожные (финлепсин, ламиктал, топирамат)
Нестероидные противовоспалительные (ибупрофен, аспирин, диклофенак)
Ингибиторы АПФ (каптоприл, эналаприл, лизиноприл)
Антибиотики, особенно пенициллин
Средства для наркоза
Антигистаминные (супрастин, тавегил)
Статины (аторис, крестор, вазилип)
Диуретики (индапамид, гипотиазид)
Токсический дерматит у ребенка
Токсический тип эритемы - это дерматит, который развивается у доношенных новорожденных детей (см фото) и не является патологией. Сыпь обычно появляется в первые дни и исчезает в течение недели. Бывает это состояние у 50% младенцев, и поражает щеки, грудную клетку, руки и ноги, но никогда не встречается на ладонях и стопах. Элементы сыпи красные, мелкие, приподнятые, могут быть заполнены жидкостью. Они напоминают прыщики, полные гноя, однако в реальности ни гноя, ни бактериального воспаления нет. Это не инфекционное заболевание. Так как никаких патологических симптомов не возникает, и сыпь проходит сама, в лечении токсическая эритема новорожденных не нуждается. Если же ребенок на фоне высыпаний становится беспокойным, плохо ест и спит, плачет, у него поднимается температура - необходимо обратиться к врачу, так как такие признаки не характерны для этого транзиторного состояния и могут свидетельствовать о более серьезном заболевании.
Токсический дерматит у взрослого
В ответ на попадание в организм какого-либо химического вещества токсический дерматит может развиться как у взрослого, так и у ребенка. Пожилые люди находятся в зоне риска, так как в силу возраста имеют больше проблем со здоровьем и принимают множество лекарственных препаратов в различных сочетаниях.
Лечение токсического дерматита
В большинстве случаев токсический дерматит проходит самостоятельно, когда пациент перестает принимать вызвавшее его лекарство, поэтому вопрос чем его лечить не встает, никакая специальная терапия или диета не требуется. Однако, никакие препараты нельзя отменять самостоятельно, особенно если речь идет о таких серьезных состояниях, как эпилепсия, диабет, артериальная гипертензия. При возникновении кожной реакции необходимо обратиться к врачу. Особенно это важно, когда пациент принимает множество различных лекарств. Отменяя из последовательно, врач поможет обнаружить аллергенный препарат. Конечно, в случае необходимости, будут выписаны препараты, которые возьмут на себя функции отмененных.
Иногда лекарство, вызвавшее реакцию, является жизненно важным для больного, и его невозможно заменить никаким другим. Тогда, если это только сыпь, лечение могут не отменять, но назначить противоаллергическую терапию и внимательно наблюдать, чтобы вовремя остановить развитие осложнений. Делать это должен доктор, без медицинского контроля продолжать прием аллергенного препарата опасно.
Лечение медикаментозными средствами
Профилактика токсического дерматита
Аллергическая реакция может возникнуть практически от любого лекарства, хотя от некоторых - с большей вероятностью. Значит, при первом в жизни приеме нельзя предугадать, разовьется кожная сыпь, или нет. Единственный эффективный способ профилактики токсического дерматита - если однажды он уже развился в ответ на прием какого-либо препарата - не принимать больше этот препарат.
- Важно внимательно отвечать на вопросы врачей и активно сообщать на приеме о своей аллергии. В медицинской карте должна стоять отметка о непереносимости. Не забудьте поставить в известность также вашего зубного врача.
- Если реакция тяжелая, с отеком Квинке или резким снижением давления (анафилактический шок), целесообразно носить браслет, сообщающий об этом.
- Необходимо при любом недомогании соблюдать рекомендации врача и не заниматься самолечением. Например, если по незнанию пациент начинает лечить вирусную инфекцию антибиотиком, вероятность развития токсического дерматита у него крайне высока. Известный симптом - сыпь появляется, когда при инфекционном мононуклеозе (болезни поцелуев) начинают принимать ампициллин, предполагая ангину.
Дерматитом называют воспаление кожных покровов, связанное с различными факторами. Это реакция кожи на те или иные раздражители. К основным симптомам можно отнести зуд, покраснение, высыпания и шелушение. Одной из разновидностей дерматита является себорейный дерматит. Чаще всего он поражает участки кожи, на которых расположено большое количество сальных и потовых желез – лицо (лоб, подбородок), волосистую часть головы, грудь. Также часто себорейный дерматит возникает на спине, что сопровождается большими неудобствами, связанными с невозможностью самостоятельно обработать воспаленный участок кожи. Кроме того, эта часть тела постоянно соприкасается с одеждой и потеет, что провоцирует дополнительное раздражение.
Нейродермит – это наследственная хроническая болезнь с частыми обострениями, особенно в холодное время года. Данное заболевание очень распространено – им страдает до 12 % человек в мире. Нейродермит – это еще одно название атопического дерматита, заболевания, характеризующегося высыпаниями и сильным зудом кожи.
Пеленочный дерматит - это собирательное название включающие в себя наиболее часто встречающиеся симптомы дерматита у новорожденных детей, а именно потертости, возникающие при частом пеленании, смене подгузника, к которым добавляется вторичная инфекция, которая и вызывает пеленочный дерматит.
Солнечный дерматит (Фотодерматит) считается аллергией, которая возникает при воздействии солнечных лучей в период использования местных или системных препаратов. Заболеванию присущи характерные симптомы, по которым врач легко ставит диагноз. Фотодерматит может образоваться практически на любом участке тела, у людей любого возраста и пола, в основном у тех. Терапия подразумевает комплексный подход. Имеет благоприятный исход при соблюдении предписаний врача.
Закажите бесплатную доставку



Задайте вопрос
о заболеваниях кожи

Сергеев Юрий Юрьевич
Вопросы и ответы
посмотреть все вопросы
Здравствуйте подскажите пожалуйста год назад появилось пятно на ступни не грибок, иногда зудит и шелушится сказали экзема похоже на псориаз что делать чем лечить перепробовала все не чего не помогает пятно только становится больше
Валентина, здравствуйте! Если точный диагноз не установлен, то подбирать какое-то пробное лечение будет неправильно. Постарайтесь получить второе мнение по диагнозу у дерматолога на очной консультации, возможно, на консилиуме.
Здравствуйте! Подскажите, а какое действие имеет мазь Солантра при папуло-пустулезной розацеа? Эффективна? Чем можно лечить «розовые угри»?
Здравствуйте, Марина. Препарат обладает противовоспалительным эффектом и влияет на микрофлору кожи. В своей практике не часто назначаю этот препарат, предпочтение отдаю вариантам системной терапии (изотретиноин в малых дозах). Не занимайтесь самолечением, найдите своего врача и добивайтесь стойкой ремиссии!
Чем лечить раздражение на руке?
Здравствуйте, Ольга Игоревна. Во-первых, следует исключить провоцирующие факторы, которые вызывают воспалительную реакцию. Как лечебное средство Вы можете использовать крем «Лостерин» 2-3 раза в день – он поможет восстановить структуры кожи, уберет воспаление и безопасен для длительного применения.
Читайте также:

