Как берут посев из фурункула
Обновлено: 27.04.2024
Посев отделяемого раны на флору – метод микробиологической диагностики раневой инфекции, заключающийся в выделении путем культивирования из раневого отделяемого предполагаемого возбудителя (при наличии - с последующим определением его чувствительности к противомикробным лекарственным средствам и препаратам бактериофагов).
Синонимы русские
Бактериологическое исследование раневого отделяемого, бакпосев отделяемого раны.
Синонимы английские
Bacterial Wound Culture, Aerobic Wound Culture with Sensitivity Testing, Drug Resistance Testing, Antimicrobial Susceptibility, Bacteriophage Susceptibility Testing.
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Специальной подготовки не требуется.
Общая информация об исследовании
Одним из самых частых видов травматических повреждений являются раны. Загрязнение раневого дефекта в процессе ранения (контакт с землей, пылью, укусы животных и т. п.), наличие в ране закрытых полостей, инородных тел и омертвевших тканей способствуют развитию в ней раневой инфекции. Развитие инфекции в ране не только замедляет ее заживление, но и создает риск распространения инфекционного процесса в организме. Поэтому при появлении объективных признаков развития гнойно-воспалительного процесса в ране и прилегающих к ней тканях целесообразно проведение микробиологического исследования – посева отделяемого раны в целях верификации возбудителя и при его обнаружении определения его чувствительности к противомикробным препаратам для назначения эффективного лечения. К симптомам раневой инфекции можно отнести медленное заживление раны, покраснение, отечность, а также местное повышение температуры кожи вокруг раны, длительное отделение из раны по дренажу жидкости, отделение гноя, лихорадку.
Взятие материала для микробиологического исследования должно производиться медицинским работником. Доставленный в бактериологическую лабораторию материал используют для посева на специальные питательные среды – универсальные либо подобранные для определенной группы микроорганизмов, если есть подозрение на определенного возбудителя. Посевы инкубируют при температуре 37 градусов в течение суток и оценивают рост бактериальных колоний. При наличии роста выделенную культуру исследуют под микроскопом и с учетом предполагаемого вида микроорганизма пересеивают на другую среду для выделения чистой культуры. Полученную чистую культуру используют для верификации вида бактерии (с учетом исследования под микроскопом, окраски, использования специфических антител) и определения чувствительности к противомикробным лекарственным препаратам. При отсутствии роста колоний микроорганизмов в течение пяти суток емкости со средами выбрасываются и констатируется отрицательный результат посева.
Помимо антибиотиков, для лечения бактериальных инфекций можно применять бактериофаги – вирусы, избирательно поражающие только бактериальные клетки. Бактериофаги специфичны к определенному виду бактерии (например, стафилококковый бактериофаг не будет уничтожать другие бактерии, кроме стафилококков). Препараты бактериофагов производятся фармацевтической промышленностью. Но некоторые бактерии обладают устойчивостью к бактериофагам, кроме того, являясь биологическим препаратом, бактериофаг при нарушениях технологии производства и хранения может потерять свою эффективность. Поэтому перед назначением препарата бактериофага необходимо лабораторно подтвердить чувствительность к нему выделенного возбудителя.
Для чего используется исследование?
- Для выявления и идентификации возбудителя раневой инфекции и при его наличии определения его чувствительности к антибиотикам и бактериофагам, в целях назначения эффективной терапии.
Когда назначается исследование?
- При наличии симптомов, позволяющих заподозрить раневую инфекцию: медленном заживлении раны, покраснении, отечности, а также местной гипертермии кожи вокруг раны, длительном отделении из раны по дренажу жидкости, отделении гноя, лихорадке.
Что означают результаты?
Отрицательный результат - патогенная флора не выявлена - отсутствие роста микроорганизмов.
Положительный результат (указывается выявленная флора) - указывается вид выделенного микроорганизма. Следует отметить, что обитающие в норме в организме человека так называемые условно-патогенные микроорганизмы тоже могут быть выделены в процессе микробиологического исследования, обычно они не считаются возбудителями.
Чувствительность к антибиотикам определяется, если выявлена патогенная или условно-патогенная флора.
Чувствительность к бактериофагам. Обязательно указывается название бактериофага, производитель, серия, дата выпуска и срок годности препарата.
Также рекомендуется
- Mycoplasma pneumoniae, ДНК [ПЦР]
- Ureaplasma species, ДНК количественно [реал-тайм ПЦР]
Кто назначает исследование?
Пульмонолог, врач общей практики, педиатр, терапевт, врач-инфекционист, гинеколог, дерматовенеролог, уролог.
Литература
1) Mycoplasma Infections. Stephen G. Baum. Goldman-Cecil Medicine, 317, 2002-2007.e2.
Метод определения Исследование проводят методом посева на плотные питательные среды и среду обогащения ручным методом. Идентификацию микроорганизмов проводят методом масс-спектрометрии с помощью прибора Microflex Brucker Daltonik MALDI Biotyper, BRUKER, Германия. Определение чувствительности к антимикробным препаратам проводят диско-диффузионным методом с использованием анализатора ADAGIO, BIO-RAD, Франция.
Краткое описание исследования «Посев раневого отделяемого и тканей на микрофлору и определение чувствительности к антимикробным препаратам»
Микробиологическое исследование материала из ран направлено на выделение возбудителей с доказанной этиологической значимостью.
Инфекции кожи и мягких тканей (ИКМТ) являются обычно бактериальными и во многих случаях – полимикробными. Бактерии, которые чаще всего участвуют в процессе, – это Staphylococcus aureus, Streptococcus spp. (Streptococcus pyogenes и в меньшей степени – стрептококки групп В, С
Антибиотики относятся к лекарственным препаратам, эффективность которых является наиболее очевидной для лечения бактериальной инфекции. Основным ограничением эффективности антимикробных препаратов является способность микроорганизмов формировать устойчивость (резистентность) к их действию. Этот естественный процесс многократно ускоряется при необоснованном и избыточном применении антимикробных препаратов в качестве средств профилактики в медицине, средств самолечения широкими кругами населения.
Учитывая наличие указанных проблем, антимикробный препарат следует назначать только при наличии обоснованных показаний (подтвержденная или предполагаемая бактериальная инфекция) и с учетом результатов определения чувствительности к нему выделенного возбудителя.
Выделяемые микроорганизмы и возбудители:
- Streptococcus pyogenes (бета-гемолитический стрептококк группы А, БГСА), реже гемолитические стрептококки других групп (B, C, G);
- Staphylococcus aureus;
- Pasteurella multocida (при укусах);
- Enterococcus spр.;
- энтеробактерии;
- неферментирующие грамотрицательные бактерии (Pseudomonas aeruginosa и др.);
- дрожжевые грибы (Candida spp.).
ВАЖНО! Данное исследование не предусматривает обнаружение анаэробных микроорганизмов. Для полноценного обследования пациентов с укушенными ранами, угревой сыпью (глубокими угрями), паронихиями, некротизирующим фасциитом, пролежнями и газовой гангреной рекомендуется дополнительно назначать тест № 452 и бактериоскопию мазка на стекле (тест № 445).
Обращаем внимание на необходимость предварительного приобретения контейнера с транспортной средой, используемой при взятии мазков, в любом медицинском офисе ИНВИТРО.
С какой целью проводят Посев раневого отделяемого и тканей на микрофлору и определение чувствительности к антимикробным препаратам
Целью микробиологического исследования раневого отделяемого и тканей является подтверждение либо опровержение предположения о наличии инфекционного процесса в ране, а в случае его наличия – выявление ведущего патогена – определение его чувствительности к антимикробным препаратам для назначения или коррекции антибиотикотерапии.
Что может повлиять на результат теста «Посев раневого отделяемого и тканей на микрофлору и определение чувствительности к антимикробным препаратам»
Материал для исследования
- Отделяемое из зубодесневого кармана
- Содержимое абсцесса
- Экссудат
- Содержимое инфильтрата
- Транссудат
- Отделяемое раны
- Гной
- Мазок с языка
- Мазок со слизистой щек, губ, десен
- Отделяемое из хирургического дренажа
Важным моментом является способ получения клинического материала. Наиболее достоверные данные получают при исследовании биопсийного интраоперационного материала. Высокой степенью достоверности обладают результаты аспирационной биопсии. Соскоб или мазок из раны имеют в этом отношении наименьшую диагностическую ценность вследствие возможной посторонней контаминации.
Клинически наиболее значимые микроорганизмы будут выделяться из образцов, полученных в пределах жизнеспособных тканей (в области грануляционного вала).
В этих образцах, в гнойном отделяемом и на поверхностных участках ран обсемененность может быть различной.
Гной может не содержать жизнеспособных микроорганизмов в связи с аутолизом микробных клеток, что ведет к получению отрицательного результата посева.
При использовании микробиологического метода в качестве критерия оценки эффективности и достаточности антибактериальной терапии в динамике необходимо соблюдать одинаковую методику забора материала.
Правила подготовки к исследованию «Посев раневого отделяемого и тканей на микрофлору и определение чувствительности к антимикробным препаратам»
В каких случаях проводят Посев раневого отделяемого и тканей на микрофлору и определение чувствительности к антимикробным препаратам:
- инфекции кожи и мягких тканей (фурункулы, карбункулы, абсцессы, флегмоны и т. д.), инфицированные раны, ожоги, остеомиелит и другие гнойной-воспалительные хирургические инфекции у пациентов молодого возраста без сопутствующих заболеваний, ранее не получавших антибиотикотерапию;
- необходимость подбора антибиотиков для лечения.
Интерпретация результатов исследований содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
Трактовка результатов исследования «Посев раневого отделяемого и тканей на микрофлору и определение чувствительности к антимикробным препаратам»
Результат содержит информацию о наличии или отсутствии роста микроорганизмов, в т. ч. дрожжевых грибов, их количестве (кроме случаев, когда рост получен только со среды обогащения, когда точная количественная оценка невозможна), родовой и/или видовой принадлежности.
При выявлении роста этиологически значимых бактерий и условно-патогенных микроорганизмов в диагностическом титре проводят определение чувствительности к стандартному спектру антимикробных препаратов.
Определение вида грибов и постановка чувствительности к антимикотическим средствам в этот анализ не входит (при подозрении на грибковую инфекцию необходимо заказать тест № 442 ).
В случае роста в образцах сопутствующей микрофлоры (стрептококки группы viridans, Corynebacterium spр., коагулазонегативные стафилококки и др.) в низком титре на бланке результата исследования указывают род и вид микроорганизма, степень обсемененности и комментарий о принадлежности данных микроорганизмов к сопутствующей флоре; в этих случаях определение чувствительности к антимикробным препаратам не проводится. При полном отсутствии роста выдают результат «роста микрофлоры не выявлено». В случае роста микроорганизмов, для которых отсутствует стандартизованная методика определения чувствительности и критерии оценки, определение чувствительности невозможно, о чем дают соответствующие комментарии.
Дозаказ определения чувствительности к расширенному спектру АМП и бактериофагам не возможен, для этой цели назначают тесты № 474-Р, № 474-Ф.
Интерпретация
Учитывая высокую вероятность колонизации собственными микроорганизмами и микроорганизмами кожи и раневой поверхности в результате попадания бактерий из окружающей среды или эндогенно, следует признать, что выделение микроорганизмов из раны является ожидаемой закономерностью. Следовательно, само по себе обнаружение в ране микроорганизмов не может служить подтверждением наличия инфекции. Важнейшим критерием наличия инфекционного процесса в ране является клиническая картина. Выделение того или иного микроорганизма (или ассоциации микроорганизмов) на фоне отека, гиперемии области раны при остром процессе с большой вероятностью свидетельствует об инфекции. С другой стороны, слабовыраженные или отсутствующие признаки воспаления свидетельствуют в пользу контаминации. В случае хронических длительно существующих вторичных ран диагностические критерии инфекции более затруднительны вследствие вялотекущего воспалительного процесса.
В случае длительно существующей вторичной ИКМТ (инфекции диабетической стопы, хронические инфицированные трофические язвы и т. д.) нередким становится выделение ассоциации микробов, определение ведущей этиологической роли одного из которых становится подчас невыполнимой задачей. Показано, что определение чувствительности к антибиотикам необходимо только для двух, максимум трех наиболее вероятных патогенов, выделенных в ассоциации.
В патогенезе раневых инфекций основное значение имеют высоковирулентные микроорганизмы, вызывающие дополнительное повреждение тканей и существенно замедляющие репарацию ран. К таким микроорганизмам относят S. aureus, S. pyogenes, P. aeruginosa и энтеробактерии. При хронических ранах признаком инфекции и показанием для проведения антибактериальной терапии служит выделение S. aureus и P. aeruginosa.
При инфекциях кожи и мягких тканей достаточно часто выделяют Enterococcus spp., в основном Enterococcus faecalis, а также коагулазонегативные стафилококки. Указанные виды бактерий в большинстве случаев выделяют в составе различных ассоциаций и практически никогда – в виде монокультуры. В этой связи самостоятельная этиологическая роль этих микроорганизмов при инфекциях кожи и мягких тканей, а также костей и суставов подвергается сомнению.
Отсутствие роста бактерий не исключает наличия инфекций, вызванных микроорганизмами, которые не могут быть выделены в рамках данного исследования, в частности, анаэробами.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Фурункулёз: причины появления, симптомы, диагностика и способы лечения.
Определение
Фурункулез (фурункул) – острое гнойно-некротическое воспаление волосяного фолликула, сальной железы и окружающей ткани. Заболевание проявляется воспалительными элементами, которые со временем вскрываются, из них выделяется гной.
Причины появления фурункулов
Фурункулез характеризуется формированием множественных фурункулов на ограниченных участках кожи, хотя заболевание может иметь и распространенный характер. Рецидивы отмечаются на протяжении нескольких недель и даже лет.
Как правило, фурункулез возникает у людей с ослабленным иммунитетом, при гипо- и авитаминозе, несоблюдении гигиены кожи. Возбудителями фурункулов, как правило, являются стафилококки и стрептококки (S. aureus, S. haemolyticus, S. еpidermidis, β-гемолитический стрептококк). Заболевание могут вызывать и другие микроорганизмы (вульгарный протей, пневмококки, синегнойная палочка), которые в большинстве случаев выявляются в ассоциации со стафилококками и стрептококками.
Фурункулез нередко встречается у подростков и молодых людей с выраженной сенсибилизацией (повышенной чувствительностью) к возбудителям заболевания.
Описан ряд факторов, способствующих манифестации фурункулов: нарушение целостности эпидермиса (микротравмы, мацерация кожи), гипергидроз (повышенное потоотделение), смещение рН кожи в щелочную сторону, действие высоких и низких температур, ожоги, язвы. К эндогенным факторам риска развития фурункулеза относят нарушение углеводного обмена (сахарный диабет), недостаточное поступление в организм белков, хронические интоксикации, наличие очагов стафилококковой инфекции в различных органах и тканях, туберкулез, анемия, ангина, грипп, желудочно-кишечные расстройства.
Фурункул может локализоваться на любом участке кожи, за исключением ладоней и подошв, где отсутствуют волосяные фолликулы.
Наиболее опасной считается локализация фурункула на лице – в области носа и верхней губы. Здесь воспалительный процесс имеет тенденцию быстро переходить на клетчатку, где расположено разветвление передней лицевой вены. Распространение инфекции может привести к тромбозу синусов твердой мозговой оболочки головного мозга и гнойному менингиту. Летальность при этом осложнении достигает 80-100%.
Классификация фурункулеза
Острый фурункулез характеризуется формированием сразу нескольких фурункулов.
Хронический фурункулез – более длительный процесс (от нескольких недель до нескольких месяцев), когда после исчезновения одного фурункула появляются новые воспалительные элементы.
Симптомы фурункулеза
Фурункул проходит три стадии развития.
Первая стадия инфильтрации характеризуется образованием болезненного воспалительного узла диаметром 1-4 см. Кожа над фурункулом приобретает багрово-красный цвет. В местах с хорошо развитой подкожной жировой клетчаткой (ягодицы, бедра, лицо) фурункулы могут достигать еще больших размеров.
Во время второй, гнойно-некротической стадии происходит нагноение и формирование некротического стержня. Над поверхностью кожи выступает конусообразный узел, который размягчается в центре с образованием гнойника. Больных беспокоит жжение и пульсирующая боль. Значительную болезненность пациенты отмечают при локализации фурункулов на волосистой части головы, тыльной поверхности пальцев, передней поверхности голени, в наружном слуховом проходе. После вскрытия гнойника и отделения гноя с примесью крови постепенно отторгается и гнойно-некротический стержень.
Во время третьей стадии на месте фурункула образуется рубец. В зависимости от глубины воспалительного процесса рубцы могут быть или едва заметными, или выраженными.

Эволюция одного фурункула происходит в течение 7-10 дней, но когда одни фурункулы развиваются вслед за другими, болезнь затягивается на долгое время.
При фурункулезе возможно повышение температуры тела до 37,2-39°С, слабость, потеря аппетита.
Диагностика фурункулеза
Диагноз устанавливается на основании жалоб и осмотра пациента. У всех больных фурункулезом уточняются следующие вопросы:
- наличие сопутствующих заболеваний;
- принимаемые в настоящее время лекарственные препараты;
- находится ли пациент на диете.
-
клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.

Спасибо! Ваша виртуальная карта будет настроена в течение 5 рабочих дней. Мы отправим Вам письмо когда она будет готова.
Соглашение на участие в программе лояльности и регистрации в системе
Настоящим:
- Свободно, своей волей и в своём интересе даю свое полное и безусловное согласие (акцепт) стать Участником Программы поощрения постоянных клиентов «Здоровый плюс»[1] (далее – Программа), предоставляющей возможность приобретения медицинских услуг с применением прямой скидки (дисконтная программа) – оплата стоимости приобретаемых медицинских услуг со скидкой, соответствующей номиналу предоставленной дисконтной карты в соответствии с Правилами Программы, организаторами которой являются:
- ООО «ИНВИТРО» (ОГРН 1037739468381);
- ООО «ИНВИТРО-Урал» (ОГРН 1027402903901);
- ООО «ИНВИТРО СПб» (ОГРН 1057813259371);
- ООО «ИНВИТРО-Сибирь» (ОГРН 1105402003904);
- ООО «ИНВИТРО-Самара» (ОГРН 1076316009450);
- ООО «ИНВИТРО-Воронеж» (ОГРН 1103668017914);
- ООО «ИНВИТРО-Ростов-на-Дону» (ОГРН 1086166002702);
- ООО «ИНВИТРО-Ставрополье» (ОГРН 1122651016058);
- ООО «ИНВИТРО-Приморье» (ОГРН 1182536011085),
- Поручаю Организаторам и Оператору на период моего участия в Программе осуществлять обработку моих персональных данных в целях реализации моего участия в Программе, в том числе:
- сбор персональных данных:
- внесение в автоматизированные системы хранения и обработки данных, используемые Организатором для реализации Программы;
- внесение в документы, используемые Организатором для реализации Программы;
- хранение персональных данных (как на бумажных носителях, так и/или с использованием автоматической системы хранения и обработки данных);
- использование персональных данных (в том числе, для оформления дисконтной карты, путём осуществления рассылок (в том числе, СМС-рассылок) и/или иными способами с использованием и/или без использования сетей подвижной радиотелефонной связи и/или иных сетей связи и/или исключительно автоматизированной обработки персональных данных (автоматизированная обработка персональных данных осуществляется с использованием средств вычислительной техники, осуществляющей на основании совокупности внесенной информации принятие решений, например, об идентификации Участника и/или размере скидки, соответствующей номиналу предоставленной дисконтной карты);
- предоставление персональных данных Участника Партнёрам Программы;
- поручение обработки персональных данных Участника третьим лицам, привлечённым Организаторами к реализации Программы, а равно третьим лицам, осуществляющим обработку персональных данных по поручению Организаторов (при условии соблюдения режима конфиденциальности). Указанные третьи лица осуществляют в объёме, установленном настоящим согласием, а также Правилами Программы обработку персональных данных Участника, предоставляемых Организаторами.
- Подтверждаю, что ознакомлен и согласен с условиями участия в Программе и обязуюсь:
- выполнять Правила Программы;
- нести ответственность за невыполнение Правил Программы.
- Подтверждаю, что уведомлен о правах Участника, в том числе о праве отказаться от участия в Программе:
- отказ оформляется Участником по форме, установленной Организаторами, с которой можно ознакомиться в медицинских офисах Организаторов или Партнёров Программы, и представляется в письменном виде в медицинский офис Организатора или Партнёра Программы, с предъявлением документа, достаточного в соответствии с действующим законодательством РФ для удостоверения личности Участника;
- участие Участника в Программе прекращается в течение 10 (десяти) рабочих дней, следующих за днем получения Организатором Программы или Партнёром Программы письменного отказа от Участника, при этом следствием прекращения участия Участника в Программе является блокировка выданной Участнику дисконтной карты и утрата Участником права на получение скидки при оплате медицинских услуг согласно номиналу дисконтной карты.
В настоящее время существует тенденция к росту хронических бактериальных и вирусных заболеваний, для которых характерны непрерывно рецидивирующее течение и малая эффективность антибактериальной и симптоматической терапии. Одним из таких заболеваний яв
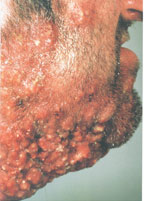
В настоящее время существует тенденция к росту хронических бактериальных и вирусных заболеваний, для которых характерны непрерывно рецидивирующее течение и малая эффективность антибактериальной и симптоматической терапии. Одним из таких заболеваний является хронический рецидивирующий фурункулез (ХРФ). Фурункул развивается в результате острого гнойно-некротического воспаления волосяного фолликула и окружающих его тканей. Как правило, фурункул является осложнением остеофолликулита стафилококковой этиологии. Фурункулы могут возникать как одиночно, так и множественно (так называемый фурункулез).
В случае рецидивирования фурункулеза диагностируется хронический рецидивирующий фурункулез. Как правило, он характеризуется частыми рецидивами, длительными, вялотекущими обострениями, толерантными к проводимой антибактериальной терапии. В зависимости от количества фурункулов, распространенности и выраженности воспалительного процесса ХРФ классифицируется по степени тяжести (Л. Н. Савицкая, 1987).
Тяжелая степень: диссеминированные, множественные, непрерывно рецидивирующие небольшие очаги со слабой местной воспалительной реакцией, не пальпируемыми или слегка определяющимися регионарными лимфатическими узлами. Тяжелое течение фурункулеза сопровождается симптомами общей интоксикации: слабостью, головной болью, снижением работоспособности, повышением температуры тела, потливостью.
Средняя степень тяжести — одиночные или множественные фурункулы больших размеров, протекающие с бурной воспалительной реакцией, с рецидивами от 1 до 3 раз в год. Иногда сопровождается увеличением регионарных лимфатических узлов, лимфангоитом, кратковременным повышением температуры тела и незначительными признаками интоксикации.
Легкая степень тяжести — одиночные фурункулы, сопровождающиеся умеренной воспалительной реакцией, с рецидивами от 1 до 2 раз в год, хорошо пальпируемыми регионарными лимфатическими узлами, без явлений интоксикации.
Чаще всего пациенты, страдающие фурункулезом, получают лечение у хирургов, в лучшем случае на амбулаторном этапе им проводится исследование крови на сахар, аутогемотерапия, некоторым назначают и иммуномодулирующие препараты без предварительно проведенного обследования, и в большинстве случаев они не получают положительного результата от проведенной терапии. Цель нашей статьи — поделиться опытом ведения больных с ХРФ.
Основным этиологическим фактором ХРФ считается золотистый стафилококк, который встречается, по разным данным, в 60–97% случаев. Реже ХРФ вызывается другими микроорганизмами — эпидермальным стафилококком (ранее считавшимся апатогенным), стрептококками групп А и В и другими видами бактерий. Описана вспышка заболеваемости фурункулезом нижних конечностей у 110 пациентов, являвшихся пациентами одного и того же педикюрного салона. Возбудителем данной вспышки являлся Mycobacterium fortuitium, причем этот микроорганизм был выявлен в ванночках для ног, используемых в салоне. В большинстве случаев ХРФ из гнойных очагов высеваются антибиотикорезистентные штаммы золотистого стафилококка. По данным Н. М. Калининой, St. aureus в 89,5% случаев резистентен к пенициллину и ампициллину, в 18,7% — резистентен к эритромицину и в 93% случаев чувствителен к клоксациллину, цефалексину и котримоксазолу. В последние годы отмечается достаточно широкое распространение метициллин-резистентных штаммов этого микроорганизма (до 25% пациентов). По данным зарубежной литературы, наличие на коже или на слизистой оболочке носа патогенного штамма St. aureus считается важным фактором развития заболевания.
ХРФ имеет сложный и до сих пор недостаточно изученный патогенез. Установлено, что дебют и дальнейшее рецидивирование заболевания обусловлены целым рядом эндо- и экзогенных факторов, среди которых наиболее значимыми считаются нарушение барьерной функции кожных покровов, патология ЖКТ, эндокринной и мочевыделительной систем, наличие очагов хронической инфекции различной локализации. По данным проведенных нами исследований, очаги хронической инфекции различной локализации выявляются у 75–99,7% пациентов, страдающих ХРФ. Наиболее часто встречаются очаги хронической инфекции ЛОР-органов (хронический тонзиллит, хронический гайморит, хронический фарингит), дисбактериоз кишечника с увеличением содержания кокковых форм. У больных хроническим фурункулезом патология ЖКТ (хронический гастродуоденит, эрозивный бульбит, хронический холецистит) определяется в 48–91,7% случаев. У 39,7% пациентов диагностируется патология эндокринной системы, представленная нарушениями обмена углеводов, гормонпродуцирующей функции щитовидной и половых желез. У 39,2% больных с упорно текущим фурункулезом имеется латентная сенсибилизация, у 4,2% — клинические проявления сенсибилизации к аллергенам домашней пыли, пыльцы деревьев и злаковых трав, у 11,1% — повышенная концентрация сывороточного IgE.
Таким образом, для большинства больных ХРФ характерны непрерывно рецидивирующее течение заболевания (41,3%) при тяжелой и средней тяжести течения фурункулеза (88%) и длительные обострения (от 14 до 21 дня — 39,3%). У 99,7% пациентов выявлены хронические очаги инфекции различной локализации. В 39,2% случаев определялась латентная сенсибилизация к различным аллергенам. Основным возбудителем является St. aureus.
В возникновении и развитии хронического фурункулеза, наряду с особенностями возбудителя, его патогенными, вирулентными и инвазивными свойствами, наличием сопутствующей патологии, большая роль отводится нарушениям нормального функционирования и взаимодействия различных звеньев иммунной системы. Иммунная система, призванная обеспечить биологическую индивидуальность организма и, как следствие, выполняющая защитную функцию при контакте с инфекционными, генетически чужеродными агентами, в силу разных причин может давать сбой, что ведет к нарушению защиты организма от микробов и проявляется в повышенной инфекционной заболеваемости.
Иммунная защита от бактерий-патогенов включает два взаимосвязанных компонента — врожденный (носящий преимущественно неспецифический характер) и адаптивный (характеризующийся высокой специфичностью к чужеродным антигенам) иммунитет. Возбудитель ХРФ при попадании в кожу вызывает «каскад» защитных реакций.
У 26–35% больных, страдающих хроническим фурункулезом, снижается количество В-лимфоцитов. При оценке компонентов гуморального иммунитета у больных фурункулезом выявляются различные дисиммуноглобулинемии. Наиболее часто встречаются снижение уровней IgG и IgM. Отмечено снижение аффинности иммуноглобулинов у больных ХРФ, причем выявлена корреляция между частотой встречаемости этого дефекта, стадией и тяжестью заболевания. Тяжесть нарушений лабораторных показателей коррелирует с тяжестью клинических проявлений фурункулеза.
Из вышесказанного следует, что изменения показателей иммунного статуса у больных ХРФ носят разноплановый характер: у 42,9% отмечено изменение субпопуляционного состава лимфоцитов, у 71,1% — фагоцитарного и у 59,5% — гуморального звена иммунной системы. В зависимости от выраженности изменений в показателях иммунного статуса больных ХРФ можно разделить на три группы: легкой тяжести, средней и тяжелого течения, что коррелирует с клиническим течением заболевания. При легком течении фурункулеза у большинства больных (70%) показатели иммунного статуса находятся в пределах нормы. При средней и тяжелой степени преимущественно выявляются изменения фагоцитарного и гуморального звеньев иммунной системы.
Диагностика и лечение ХРФ
Исходя из вышеуказанных патогенетических особенностей ХРФ алгоритм диагностики должен включать в себя выявление очагов хронической инфекции, диагностику сопутствующих заболеваний, оценку лабораторных параметров состояния иммунной системы (рис.).
В нашем институте был разработан план обследования больных ХРФ.
- Обязательное лабораторное исследование:
- клинический анализ крови;
- общий анализ мочи;
- биохимический анализ крови (общий белок, белковые фракции, общий билирубин, мочевина, креатинин, трансаминазы - АСТ, АЛТ);
- RW, ВИЧ;
- анализ крови на наличие гепатита В и С;
- посев содержимого фурункула на флору и чувствительность к антибиотикам;
- гликемический профиль;
- иммунологическое обследование (фагоцитарный индекс, спонтанная и индуцированная хемилюминесценция (ХЛ), индекс стимуляции (ИС) люминолзависимой хемилюминесценции ЛЗХЛ), бактерицидность нейтрофилов, иммуноглобулины A, M, G, аффинность иммуноглобулинов);
- бактериологическое исследование фекалий;
- анализ кала на яйца глистов;
- посев из зева на флору и грибы.
- Дополнительное лабораторное исследование:
- определение уровня гормонов щитовидной железы (Т3,Т4, ТТГ, АТ к ТГ);
- определение уровня половых гормонов (эстрадиол, пролактин, прогестерон);
- посев крови на стерильность трехкратно;
- посев мочи (по показаниям);
- посев желчи (по показаниям);
- определение базальной секреции;
- иммунологическое обследование (субпопуляции Т-лимфоцитов, В-лимфоциты);
- общий IgE.
- Инструментальные методы обследования:
- гастроскопия с определением базальной секреции;
- УЗИ органов брюшной полости;
- УЗИ щитовидной железы (по показаниям);
- УЗИ женских половых органов (по показаниям);
- дуоденальное зондирование;
- функции внешнего дыхания;
- ЭКГ;
- рентгенография органов грудной клетки;
- рентгенография придаточных пазух носа.
- Консультации специалистов: отоларинголога, гинеколога, эндокринолога, хирурга, уролога.
Тактика лечения больных ХРФ определяется стадией заболевания, сопутствующей патологией и иммунологическими нарушениями. В стадии обострения ХРФ требуется проведение местной терапии в виде обработки фурункулов антисептическими растворами, антибактериальными мазями, гипертоническим раствором; в случае локализации фурункулов в области головы и шеи или наличия множественных фурункулов — проведение антибактериальной терапии с учетом чувствительности возбудителя. В любой стадии заболевания необходима коррекция выявленной патологии (санация очагов хронической инфекции, лечение патологии ЖКТ, эндокринной патологии и т. д.). При выявлении у больных ХРФ латентной сенсибилизации или при наличии клинических проявлений аллергии необходимо в период поллинации добавлять к лечению антигистаминные препараты, назначать гипоаллергенную диету, проводить хирургическое вмешательство с премедикацией гормональными и антигистаминными препаратами.
В последнее время в комплексной терапии больных ХРФ все чаще используют препараты, оказывающие корригирующее действие на иммунную систему.
Разработаны показания к назначению иммуномодуляторов в зависимости от доминирующего типа нарушений иммунного статуса и степени заболевания. Так, в стадии обострения ХРФ рекомендовано применение следующих иммуномодуляторов.
- При наличии изменений фагоцитарного звена иммунитета целесообразно назначение полиоксидония по 6-12 мг внутримышечно в течение 6-12 дней.
- При снижении аффинности иммуноглобулинов - галавит 100 мг № 15 внутримышечно.
- При снижении уровня В-лимфоцитов, нарушении соотношения CD4/CD8 в сторону уменьшения показано применение миелопида по 3 мг в течение 5 дней внутримышечно.
- При снижении уровня IgG на фоне тяжелого обострения ХРФ при клинической неэффективности применения галавита используются препараты иммуноглобулина для внутривенного введения (октагам, габриглобин, интраглобин).
В период ремиссии возможно назначение следующих иммуномодуляторов.
- Полиоксидоний 6-12 мг внутримышечно в течение 6-12 дней - при наличии изменений фагоцитарного звена иммунитета.
- Ликопид 10 мг в течение 10 дней перорально - при наличии дефектов образования активных форм кислорода.
- Галавит 100 мг № 15 внутримышечно - при снижении аффинности иммуноглобулинов.
Применение ликопида целесообразно также при вялотекущем, непрерывно рецидивирующем фурункулезе. При упорном рецидивировании ХРФ на фоне изменений гуморального звена иммунитета показано назначение препаратов иммуноглобулина для внутривенного введения (октагам, габриглобин, интраглобин). В некоторых случаях целесообразно комбинированное применение иммуномодулирующих препаратов (например, при обострении фурункулеза возможно назначение полиоксидония, в дальнейшем, при выявлении дефекта аффинности иммуноглобулинов, добавляется галавит и т. д.).
Несмотря на значительные успехи, достигнутые в области клинической иммунологии, эффективное лечение ХРФ остается достаточно сложной задачей. В связи с этим требуется дальнейшее изучение патогенетических особенностей этого заболевания, а также разработка новых подходов к терапии ХРФ.
Неоген является синтетическим трипептидом, состоящим из L-аминокислотных остатков изолецитина, глютамина и триптофана. Неоген применялся в составе комплексной терапии, проводимой больным хроническим фурункулезом. Внутримышечные инъекции препарата неогена проводились по 1 мл 0,01% раствора 1 раз в сутки ежедневно, курс — 10 инъекций. Применение неогена в комплексной терапии больных хроническим фурункулезом на стадии ремиссии заболевания вызывает достоверную нормализацию изначально измененных иммунологических показателей (относительного и абсолютного количества лимфоцитов, относительного количества CD3 + , CD8 + , CD19 + , CD16 + -лимфоцитов, поглотительной способности моноцитов по отношению к St. aureus) и увеличение показателей спонтанной ХЛ и аффинности анти-ОАД-антител, количества HLA-DR+-лимфоцитов, а следовательно, позволяет продлить период ремиссии заболевания по сравнению с группой контроля.
Таким образом, из вышеизложенного следует, что ХРФ протекает под воздействием сложного комплекса этиологических и патогенетических факторов и его нельзя рассматривать только как местное воспаление. Больным с ХРФ необходимо проводить всестороннее обследование с целью выявления возможных очагов хронической инфекции, которые являются источником септицемии и при нарушении элиминации микробов в крови в результате снижения иммунологической реактивности организма приводят к возникновению фурункулов. Так как назначение иммунокорригирующих препаратов может вызвать обострение основного заболевания, мы считаем, что лечение больных необходимо начинать с санации выявленных очагов инфекции.
Вопрос о назначении иммунокорригирующих препаратов должен решаться индивидуально, с учетом стадии заболевания, наличия сопутствующей патологии и типа иммунологического дефекта. При выявлении у больного сенсибилизации к различным аллергенам лечение фурункулеза необходимо проводить на фоне противоаллергенной терапии.
Н. Х. Сетдикова, доктор медицинских наук
К. С. Манько
Т. В. Латышева, доктор медицинских наук, профессор
Читайте также:

