Гипералгезия кожи что это такое
Обновлено: 05.05.2024
Гипералгезия – это повышенная чувствительность к болевым ощущениям. Обнаруживается при фантомных болях, миелопатиях, каузалгии, сирингомиелии, рассеянном склерозе, туннельных синдромах, полинейропатиях и локальном повреждении периферических нервов различного генеза. Выявляется при некоторых психических болезнях, в том числе – депрессии и соматоформных расстройствах. Определение причины гипералгезии осуществляют на основании жалоб, данных неврологического осмотра, ЭНМГ, вызванных потенциалов, визуализационных и лабораторных методик. Лечение – анальгетики, миорелаксанты, блокады, физиотерапия, хирургические операции.
Общая информация
Гипералгезия – интенсивная боль, не соответствующая силе вызывающего ее стимула. В неврологии встречается при заболеваниях, сопровождающихся развитием невропатического болевого синдрома. Может быть обусловлена поражением периферических нервов или центральной нервной системы. При фантомных болях и каузалгии центральный и периферический компоненты сочетаются между собой.
При возникновении болезненных ощущений непосредственно в зоне поражения говорят о первичной гипералгезии, в соседних или отдаленных областях – о вторичной. Боли, как правило, жгучие. Различают следующие варианты гипералгезии:
- Тепловая. Возникает при контакте с теплыми или горячими предметами.
- Холодовая. Беспокоит при охлаждении.
- Химическая. Отмечается при нанесении слабых растворов уксусной или лимонной кислоты.
- Механическая. Наблюдается при легком прикосновении кисточкой, уколе иглой.
Статическая гипералгезия, провоцируемая легким поколачиванием или надавливанием, имеет ломящий или ноющий характер, развивается на фоне нейрогенного воспаления. При психогенном варианте симптома анатомическая основа отсутствует, нарушение предположительно обусловлено расстройствами самовосприятия и вегетосоматическими реакциями.
Почему возникает гипералгезия
Смешанные невропатические боли
Фантомный болевой синдром появляется в утраченной части тела (ампутированной конечности, резецированной груди), дополняется ощущением присутствия удаленной зоны. Широко распространен. Гипералгезия жгучая, сдавливающая, простреливающая или выкручивающая, чаще возникает в первые недели либо месяцы, реже – через годы после вмешательства. Как правило, протекает в виде пароксизмов.
Комплексный регионарный болевой синдром или каузалгия развивается на фоне травм, инфекций, поражения сосудов, лучевой терапии. Протекает в двух формах: синдрома Зудека и синдрома «плечо-кисть». Гипералгезии жгучие, пекущие, уменьшаются при погружении конечности в воду, наложении мокрой повязки. Дополняются вегетативно-трофическими и сенсорными расстройствами. Возможны контрактуры, вялые парезы.
Центральные невропатические боли
Распространенной центральной причиной гипералгезий является миелопатия – состояние, формирующееся на фоне дегенеративных процессов в спинном мозге. Наряду с болевым синдромом, выявляются сенсорные расстройства, парезы, параличи, гипорефлексия или гиперрефлексия, гипотонус или гипертонус мышц, нарушения деятельности тазовых органов. Миелопатией сопровождаются следующие состояния:
- Дегенеративные болезни позвоночника: остеохондроз, межпозвонковая грыжа, спондилез, спондилоартроз, спондилолистез.
- Травматические повреждения: компрессионные переломы, вывихи и подвывихи позвонков, позвоночно-спинномозговая травма.
- Поражение сосудов:нарушения спинномозгового кровообращения на фоне тромбоза и атеросклероза.
- Инфекционно-воспалительные заболевания:остеомиелит и туберкулез позвоночного столба.
- Другие патологии позвоночника: опухоли, аномалии развития.
- Расстройства метаболизма:фенилкетонурия, сахарный диабет, диспротеинемия.
Гипералгезия считается распространенным проявлением сирингомиелии, поскольку при этом заболевании часто поражаются чувствительные нейроны. Отмечаются одно- или двухсторонние нарушения чувствительности, нейротрофические расстройства. Кроме того, симптом может наблюдаться при рассеянном склерозе и состоянии после инсульта.
Туннельные синдромы
Являются разновидностью периферических нейропатических болей. Включают следующие заболевания:
- Невропатия локтевого нерва. Определяются гипералгезия в зоне локтевого сустава с иррадиацией по локтевой стороне предплечья, слабость кисти, онемение мизинца и безымянного пальца.
- Невропатия лучевого нерва. При компрессии на уровне запястья болит тыльная поверхность большого пальца, немеет тыльная сторона кисти.
- Синдром запястного канала. Из-за сдавления срединного нерва возникают гипералгезия, прострелы и онемение в зоне ладони. Возможна иррадиация в предплечье.
- Невропатия малоберцового нерва. При вовлечении общего ствола выявляется петушиная походка, сенсорные и двигательные расстройства, охватывающие тыльную часть стопы и наружную поверхность голени. При поражении поверхностной ветви походка нормальная или изменена незначительно.

Другие периферические невропатические боли
В зависимости от характера патологии гипералгезия наблюдается в рамках полиневропатий или возникает локально в области поражения тех или иных анатомических структур. В качестве провоцирующих патологий рассматриваются:
- Демиелинизация: хроническая воспалительная демиелинизирующая нейропатия, синдром Гийена-Барре.
- Эндокринные и обменные нарушения:гипотиреоз, сахарный диабет, цирроз печени, тяжелые болезни почек, длительный гемодиализ.
- Системные патологии: СКВ, гранулематоз Вегенера, ревматоидный артрит, синдром Шегрена, узелковый периартериит, васкулит Черджа-Стросс.
- Алиментарные болезни:ЖКБ, алкогольная полинейропатия, гиповитаминозы В1 и В12.
- Инфекции: ВИЧ, опоясывающий лишай, гепатиты С и В, проказа, болезнь Лайма.
- Наследственные заболевания:порфирия, семейный амилоидоз, болезнь Шарко-Мари.
- Иммуноглобулинемии:криоглобулинемия, амилоидоз.
- Токсические воздействия: отравление тяжелыми металлами, химиотерапия.
Психогенные гипералгезии
Обострение болевой чувствительности часто наблюдается при легкой депрессии. Пациенты жалуются на усиление привычных болезненных ощущений, обусловленных существующими хроническими соматическими патологиями. Также возникают неопределенные боли различной интенсивности, не связанные с какими-либо заболеваниями. При усугублении депрессивной симптоматики на смену гипералгезии приходит аналгезия.
Психогенный характер имеет боль при соматоформных расстройствах. Часто локализуется в местах травм или органов, ранее болевших при различных острых патологиях (зачастую – через много лет после выздоровления). В половине случаев органическая основа и связь с перенесенными заболеваниями отсутствует. Кроме того, гипералгезия характерна для ипохондрии и истерии.
При шизофрении и эндогенной депрессии наблюдается болевой синдром, который усиливается при движениях и вынуждает пациента сохранять неподвижность. При некоторых психических расстройствах выявляются воображаемые боли и синпсихалгии – болезненные ощущения «присвоенные» у другого человека (например, близкий сломал ногу, пациент страдает от гипералгезии в зоне, где у родственника расположен перелом).
Диагностика
Диагностический поиск проводится врачом-неврологом. При подозрении на психогенный характер гипералгезии больного направляют к психиатру. При наличии провоцирующих болезней требуются консультации эндокринолога, ревматолога, инфекциониста и других специалистов. В ходе беседы врач выясняет, когда впервые появилась гипералгезия, где локализуется, при каких обстоятельствах возникает, как долго длится.
На основании жалоб невролог формирует предварительное представление о заболевании. План дополнительного обследования включает такие методики, как:
- Неврологический осмотр. Для подтверждения гипералгезии проводятся специальные пробы (тепловая, холодовая, механическая, химическая). Специалист оценивает чувствительность и движения, проверяет рефлексы, выявляет парезы, другие изменения, характерные для тех или иных заболеваний.
- Электрофизиологические исследования.Электронейромиография является золотым стандартом диагностики невропатических болей. Позволяет определить степень поражения нерва, подтвердить миелинопатию (вовлечение оболочки) и аксонопатию. Также применяют соматосенсорные вызванные потенциалы, методы количественного сенсорного тестирования. При фантомной боли наблюдаются изменения на ЭЭГ.
- Рентгенологические исследования. При проведении рентгенографии суставов пораженной конечности у больных каузалгией обнаруживается остеопороз. Для определения плотности кости осуществляется денситометрия. При дорсопатиях на снимках позвоночника просматриваются стеноз, костные разрастания, структурные изменения твердых тканей, последствия травматических повреждений. Для подтверждения сирингомиелии используется миелография.
- Томография.КТ позвоночника при дорсопатиях дает возможность уточнить размеры и расположение патологических очагов, принять решение о необходимости операции или выбрать оптимальный вариант консервативного лечения. На МРТ позвоночника хорошо просматриваются мягкие ткани, что позволяет оценивать состояние хрящей, дисков, связок и других структур. При сирингомиелии в области спинного мозга визуализируются полости.
- Лабораторные анализы. В зависимости от провоцирующей патологии при гипералгезиях назначаются тесты на гормоны, проводятся ПЦР, ИФА для обнаружения возбудителей инфекционных заболеваний, выявляются антитела при ревматических процессах, изучаются показатели крови для определения тяжести нарушения функций печени или почек и пр. При наследственном характере болезни могут потребоваться генетические тесты.

Лечение
Консервативная терапия
При гипералгезии на фоне соматических, инфекционных и эндокринных патологий осуществляется терапия основного заболевания. В рамках лечения невропатических болей назначаются:
- Болеутоляющие средства. При незначительной и умеренной выраженности симптома рекомендованы НПВС. Сильная боль рассматривается, как показание к назначению опиоидов. Серьезным недостатком лекарств с обезболивающим действием является риск развития побочных эффектов, ограничивающий их применение.
- Психотропные препараты. Позволяют уменьшить ноцицептивную импульсацию, активируют антиноцицептивные механизмы. Возможно использование антидепрессантов и нейролептиков. При невралгических болях хороший результат отмечается при приеме антиконвульсантов. Для стабилизации психоэмоционального состояния назначают фитопрепараты с седативным действием.
- Другие медикаменты. При дорсопатиях полезны сосудистые средства, анаболики, хондропротекторы, витамины группы В для стимуляции восстановления и обменных процессов. При сирингомиелии показаны дегидратирующие средства. При ХВДП требуется введение глюкокортикостероидов.
- Лечебные блокады. Для прерывания патологической импульсации, устранения интенсивного болевого синдрома осуществляют введение местных анестетиков, нередко – в сочетании с гормонами. С учетом этиологии, локализации и распространенности гипералгезии могут выполняться блокады нервных сплетений и периферических нервов, инфильтрационная анестезия, эпидуральная блокада.
- Физиотерапия. Применяют УВЧ, лекарственный электрофорез с анальгетиками, магнитотерапию, УФО, электростимуляцию, электросон, электроанальгезию. Положительный эффект отмечается при проведении рефлексотерапии, ультрафонофореза, амплипульстерапии, тепловых процедур, грязелечения, водолечения.
- Иные методы. Индивидуально подобранные комплексы лечебной физкультуры являются обязательной частью лечения большинства гипералгезий. Дополняются массажем. Возможно использование тейпирования, мануальной терапии. Пациентам, перенесшим ампутацию, необходима ранняя реабилитация. При дорсопатиях эффективна тракционная терапия.
Хирургическое лечение
При каузалгии, фантомных болях, сопровождающихся гипералгезией, резистентной к консервативной терапии, выполняют симпатэктомию. При дорсопатиях тактика лечения определяется характером провоцирующего заболевания. При межпозвонковых грыжах производят микродискэктомию, радиочастотную денервацию фасеточных суставов или нуклеопластику.
При нестабильности позвоночника осуществляют фиксацию кейджами, межтеловой спондилодез, транспедикулярную фиксацию. При сужении спинномозгового канала выполняют пункционную декомпрессию диска, ламинэктомию или фасетэктомию. При остеомиелите производят секвестрэктомию. При туннельных синдромах может быть рекомендована декомпрессия нерва.
1. Невропатическая боль. Клинические рекомендации по диагностике и лечению/ Российское сообщество по изучению боли – 2018.
Повышенная тактильная чувствительность (гиперестезия) характеризуется обостренным восприятием при воздействии раздражителей. Наблюдается при мононевропатиях, полиневропатиях, ганглионитах, ганглионевритах, каузалгии, эритромелалгии, менингеальном синдроме, некоторых других неврологических, ревматических и инфекционных болезнях. Причину определяют по результатам беседы, неврологического осмотра, электромиографии, церебральной МРТ, лабораторных анализов и иных исследований. Лечение включает анальгетики, антимикробные средства, спазмолитики, ганглиоблокаторы, другие препараты. Проводят физиотерапию. В отдельных случаях выполняют операции.
Общая информация
Повышение тактильной чувствительности выявляется при снижении порога восприятия различных неспецифических стимулов: прикосновения, трения, изменения температуры и пр. При поражении периферической нервной системы, как правило, сочетается с другими сенсорными расстройствами: парестезиями, аллодинией, дизестезией. Развивается на начальных стадиях заболевания, в последующем сменяется гипестезией или анестезией.
У пациентов с патологиями ЦНС чаще возникает остро, дополняется общемозговыми и очаговыми проявлениями, признаками интоксикации или нарушения мозгового кровообращения. При ревматических и ортопедических заболеваниях появляется в зоне над очагом повреждения. Обусловлена отеком, воспалительными явлениями, постоянным перераздражением нервных окончаний.
Почему повышается тактильная чувствительность
Болезни периферических нервов
Тактильная гиперестезия характерна для синдрома Чарлина, сопровождающегося болевыми пароксизмами в зоне глазницы и близлежащих областях. Приступы провоцируются приемом пищи, надавливанием на крыло носа, продолжаются до 1 часа, дополняются слезотечением, светобоязнью, блефароспазмом, повышенной кожной чувствительностью. Признак также наблюдается при невралгии тригеминального нерва, при которой возникают приступообразные кратковременные, но очень интенсивные боли в половине лица.
Развитие тактильной гиперестезии возможно и при других мононевропатиях, однако, при поражении периферических нервов в области конечностей это проявление нечасто играет значимую роль в клинической картине болезни. Усиление тактильной чувствительности может отмечаться на начальной стадии полинейропатий, сочетается с другими сенсорными нарушениями, слабостью мышц, вегетативной дисфункцией.
Типично симметричное вовлечение дистальных отделов конечностей с последующим распространением симптоматики в проксимальном направлении. Причиной гиперестезии становятся такие полинейропатии, как:
- Токсические:алкогольная, при приеме наркотиков, действии профессиональных вредностей;
- Первичные воспалительные: мультифокальная сенсорная и моторная полиневропатии, при синдромах Гийена-Барре и Фишера;
- Вторичные воспалительные: при системном васкулите, болезни Шегрена, СКВ, вирусном гепатите С, ВИЧ-инфекции, онкологических заболеваниях (саркоидоз, гепатоцеллюлярная карцинома и др.).
- Метаболические: при сахарном диабете, гипотиреозе, тяжелых патологиях почек и печени.
Ганглиониты, ганглионевриты
Основным проявлением ганглионитов и ганглионевритов является диффузная жгучая боль с нечеткой локализацией, распространяющаяся за пределы зоны иннервации пораженного узла. Болезненные ощущения провоцируются сильными эмоциями, переменой погоды, приемом пищи. Не усиливаются при движениях. Дополняются парестезиями, гипестезией или гиперестезией, вазомоторными нарушениями.
Клиническая картина определяется расположением ганглия. При шейном ганглионеврите возможны офтальмологические проявления, парез гортани, боль в руке и верхней половине грудной клетки. При вовлечении верхнегрудных узлов отмечаются кардиалгии, тахикардия, одышка, при поражении нижнегрудных и поясничных – висцеральные расстройства, зуд половых органов, дизурия.
Вегетативные ганглиониты головы включают невралгию ушного, подчелюстного и подъязычного узлов. При опоясывающем герпесе с вовлечением коленчатого узла возможно развитие синдрома Рамсея-Ханта, который проявляется болями в зоне ушной раковины и парезом лицевого нерва. При ганглионите крылонебного узла определяются признаки невралгии тройничного нерва.

Каузалгия
Данное патологическое состояние возникает после травм, чаще всего – переломов и огнестрельных ранений. На начальном этапе пациента с каузалгией беспокоят продолжительные жгучие боли, развивающиеся без внешнего воздействия или при контакте с незначительными стимулами (например, прикосновением), уменьшающиеся при погружении в воду или наложении влажных повязок. Наряду с повышенной тактильной чувствительностью отмечаются гиперпатия, аллодиния и гипералгезия. Выявляются вегетативные и трофические расстройства. Со временем формируются дистрофические изменения мышц, парезы и контрактуры.
Эритромелалгия
Основным проявлением эритромелалгии считаются приступы пекущей или жгучей боли продолжительностью от нескольких часов до нескольких минут, дополняющейся отеком и гиперемией. Вначале страдает большой палец стопы, затем в процесс вовлекаются обе ступни, иногда – кисти рук, реже промежность, уши и нос. В дальнейшем пароксизмы учащаются, обнаруживаются гиперестезия, гиперпатия, парестезии. Прогрессируют трофические и сосудистые нарушения.
Менингеальный синдром
Возникает при поражении мозговых оболочек, провоцируется инфекциями, травмами, токсическими воздействиями и другими причинами. Включает характерные болевые проявления, усиление тонуса мышц и гиперестезию. Наряду с повышенной чувствительностью наблюдаются свето- и звукобоязнь. Пациент принимает типичную позу (на боку, с запрокинутой головой, согнутыми руками и ногами). Причиной развития менингеального синдрома становятся:
- Серозный менингит. Часто сопровождается признаками ОРВИ. Манифестирует остро с интенсивной головной боли, интоксикации и повышенной температуры. Могут определяться сонливость, легкая оглушенность, косоглазие, диплопия.
- Гнойный менингит. Провоцируется менингококковой инфекцией, другими бактериальными возбудителями. Наряду с ознобами, лихорадкой и гипертермией выявляются нарушения сознания, бред, психомоторное возбуждение, иногда – судороги. Специфические симптомы выражены ярче, чем при серозной форме. Обнаруживаются признаки поражения тех или иных черепно-мозговых нервов.
- Менингоэнцефалит. Специфические и общие неспецифические проявления дополняются тяжелыми расстройствами сознания. При неблагоприятном развитии событий возможна кома. Клиническая картина напоминает гнойный менингит, но очаговые симптомы более разнообразные, могут включать гемипарезы, гиперкинезы, вестибулярную атаксию, мозжечковые расстройства.
- Туберкулезный менингит. В отличие от других форм, наблюдается продром длительностью 1-2 недели, включающий апатию, раздражительность, цефалгии, слабость. Затем наступает резкое ухудшение с появлением менингеальных симптомов. В терминальной стадии формируются парезы и параличи, нарушается дыхание и сердечный ритм.
- Менингит у детей. Пациенты становятся плаксивыми, капризными. Обнаруживаются менингеальные, общемозговые и общеинфекционные проявления. Часто возникают судороги. Возможны нарушения сознания, гиперкинезы, гемипарез, глазодвигательные расстройства.
Другие причины
В число других заболеваний и патологических состояний, при которых определяется повышенная тактильная чувствительность, входят:
- Неврологические болезни:мигренозный инсульт, аневризмы церебральных сосудов, первичные и метастатические опухоли головного мозга.
- Ревматологические и ортопедические проблемы: артриты различного генеза, болезнь Шинца, эпикондилит локтевого сустава.
- Травматические повреждения:электротравма (удар молнией), состояние в период восстановления после ожогов.
- Инфекционные патологии:лихорадка паппатачи.
Диагностика
Установлением этиологии тактильной гиперестезии занимается врач-невролог. Больных с провоцирующими соматическими заболеваниями и травмами направляют на консультацию к соответствующим специалистам: терапевту, эндокринологу, травматологу. Врач выясняет, когда впервые появилась повышенная чувствительность, с какими симптомами сочеталась, как болезнь развивалась с течением времени. Диагностическая программа предусматривает проведение следующих манипуляций:
- Неврологический осмотр. Для определения наличия и зоны тактильной гиперестезии проводятся специальные пробы (прикосновения, давление, движения). Кроме того, методика предусматривает обнаружение других сенсорных расстройств, исследование рефлексов и мышечной силы.
- Электрофизиологические методы. Установить локализацию, распространенность и тяжесть повреждения, остроту патологического процесса помогают электромиография и электронейрография. Исследования применяются для дифференцировки повреждений периферических нервов и ЦНС. Повторно используются в процессе лечения для оценки эффективности терапевтических мероприятий.
- Визуализационные методики.МРТ головного мозга проводится при менингитах, опухолях, аневризмах. МР-ангиография показательна при болезнях внутримозговых сосудов. КТ черепа информативна при исключении компрессии нерва в костном канале, как причины развития тригеминальной невралгии. При артритах и эпикондилите рекомендованы рентгенография или КТ суставов.
- Лабораторные анализы. Для фибромиалгии характерно уменьшение количества серотонина в крови. Для установления этиологии полиневропатий может потребоваться проведение генетических тестов, анализов на антитела, биохимического исследования крови на сахар, гормоны поджелудочной железы, печеночные ферменты, мочевину и креатинин. Возбудителя менингита устанавливают по данным ПЦР или посева ликвора.

Лечение
Консервативная терапия
В зависимости от причины повышенной чувствительности кожи осуществляются следующие лечебные мероприятия:
- Фибромиалгия. Рекомендованы обезболивающие средства, антиконвульсанты, антидепрессанты. Местно выполняют орошения анестетиками и лечебные блокады. Проводят ЛФК, БОС-терапию, акупунктуру. При повышенной склонности к отрицательным переживаниям, сопутствующих психических расстройствах показана психотерапия.
- Полиневропатия. По возможности проводится этиопатогенетическая терапия: подбор адекватной схемы инсулинотерапии, введение гормональных препаратов и пр. Специфическое лечение воспалительных нейропатий не разработано, требуется введение человеческого иммуноглобулина, экстракорпоральная детоксикация. Для облегчения симптомов всем больным с множественным поражением нервов назначают нейротрофические препараты и витаминные средства.
- Ганглиониты, ганглионевриты. Болевой синдром купируют с помощью анальгетиков. В тяжелых случаях вводят новокаин внутривенно. Для борьбы с инфекционными агентами применяют противовирусные и антибактериальные средства. При повышении активности симпатического отдела НС рекомендуют нейролептики, спазмолитики, холинолитики и ганглиоблокаторы, при понижении – используют холиномиметики. Эффективны УФО, диадинамотерапия, грязевые аппликации, лекарственный электрофорез.
- Каузалгия. В схему лечения включают противовоспалительные препараты, наркотические и ненаркотические анальгетики, антиконвульсанты, анксиолитики, антидепрессанты. Выполняют лечебные блокады. В рамках физиотерапии проводят электроанальгезию, электрофорез с анальгетиками, амплипульстерапию, кинезиотерапию (ЛФК, гидрокинезиотерапию, при парезах – пассивную гимнастику).
- Эритромелалгия. Для купирования пароксизмов вводят сосудосуживающие средства. Для устранения отечности применяют антигистаминные препараты, осуществляют новокаиновые блокады. В программу комплексной терапии включают медикаменты для укрепления сосудистой стенки, рефлексотерапию, ножные ванны, лечебные грязи, дарсонвализацию.
- Менингеальный синдром. Требуется срочная госпитализация. Для устранения возбудителя в зависимости от этиологии назначают антибиотики широкого спектра действия, противовирусные или противогрибковые средства. Осуществляют детоксикацию. Для профилактики отека мозга вводят диуретики и глюкокортикостероиды. Симптоматическую терапию проводят с использованием антипиретиков, антиконвульсантов, противорвотных, гипотензивных препаратов.
Хирургическое лечение
Пациентам с тактильной гиперестезией на фоне ганглионеврита, эритромелалгии и каузалгии выполняют симпатэктомию. Церебральные опухоли иссекают с использованием открытых и малоинвазивных методик. При отеке мозга на фоне менингита для купирования повышенного внутричерепного давления осуществляют наружное вентрикулярное дренирование или декомпрессивную трепанацию черепа.
2. Методические рекомендации по диагностике и лечению невропатической боли/ под ред. Яхно Н.Н. – 2012.
Иногда фраза «мне больно, когда ты ко мне прикасаешься» имеет вовсе не иносказательный смысл. Некоторым людям это доставляет физический дискомфорт. Такое состояние называют «гипералгезией». Почему болит кожа и что с этим делать — главный вопрос, который беспокоит таких пациентов.
Виды гипералгезии

От природы болезненности кожи зависит схема помощи пациенту. Виды гипералгезии:
- тактильная — боль при прикосновениях;
- тепловая — реакция возникает только на нагрев кожи;
- статическая — болезненность при длительном незначительном надавливании.
От того, в какой форме проявляется заболевание, формируется тактика лечения. Для облегчения состояния нужно минимизировать контакты с кожей человека.
Записаться на прием
к врачу дерматологу
можно по телефону
или с помощью системы онлайн-записи на сайте
Причины состояния
Факторы появления гипералгезии не всегда напрямую связаны с кожей. Причины состояния:
- травмы и инсульты нарушают восприимчивость мозгом нервных импульсов, чего повышается тактильная чувствительность;
- патологии пищеварительной и эндокринной системы, а также некоторые авитаминозы вызывают нейропатию, чего нервные импульсы поступают в мозг в изменённой форме;
- мигрень вызывает повышение чувствительности ко всем видам раздражителей;
- опоясывающий лишай, ветряная оспа и другие герпетические инфекции способны вызывать боль при прикосновениях поражения нервных окончаний;
- фибромиалгия сочетает в себе боль при прикосновениях и сильную слабость;
- демиелинизирующие патологии вызывают болезненность нарушения целостности миелиновых оболочек, покрывающих нервные клетки;
- химические, ультрафиолетовые, радиационные и инфракрасные ожоги провоцируют неприятные ощущения при прикосновении;
- становится причиной болезненности кожи;
- рожистое воспаление вызывает острую боль в месте поражения.
Если неприятные ощущения сконцентрированы только в области спины, стоит задуматься о травмах позвоночника или дегенеративных заболеваниях (остеохондроз, грыжа и др.). при них возможно повреждение нервных корешков с развитием характерной клинической картины.
Иногда гипералгезия возникает как реакция на сильный или длительный стресс. В этом случае серьёзных нарушений в состоянии здоровья не наблюдается, но человек всё равно испытывает боль при прикосновении и нуждается в помощи.
Диагностические мероприятия
Найти причину состояния сможет только врач. Диагностика проходит в несколько этапов:
- Опрос — важно установить, когда возникает боль и где именно.
- Сбор анамнеза — были ли в последнее время травмы или признаки инфекции, загорал ли человек на пляже или в солярии.
- Рентгенография — обнаруживает повреждения позвоночника.
При наличии хронических эндокринных заболеваний стоит проверить кровь на содержание глюкозы. Иногда кожа болит при диабете.
Способы лечения

Когда причина состояния найдена, подобрать терапию не составляет труда. Варианты лечения:
- анальгетики — снимают боль на время приступа (Парацетамол, Кеторол, Анальгин и др.);
- нестероидные противовоспалительные средства — уменьшают выраженность воспаления (Ибупрофен, Нурофен, Найз, Диклофенак );
- седативные препараты — нормализуют сон и психоэмоциональное состояние (Настойка пустырника, Корень валерианы, Валосердин и др.);
- противосудорожные средства — снимают спазм гладких мышц (Бекламид, Карбамазепин, Диазепам и пр.).
После того, как острое состояние снято, можно перейти к физиотерапии. Чаще всего назначается использование сухого тепла, рефлексотерапия, акупунктура. Также полезными будут занятия с психотерапевтом. Они помогут стабилизировать состояние и закрепить результат.
Помните, что поставить точный диагноз, определить причины и характер заболевания, назначить эффективное лечение может только квалифицированный врач. Записаться на прием к нашим специалистам или вызвать врача на дом Вы можете по телефону
Гиперчувствительность боли — это сверхчувствительная реакция мягких и твёрдых тканей организма на внешние раздражители. Другое название симптома — гипералгезия. Проявляется в остром болевом синдроме при воздействии незначительных механических, термических или химических факторов. Возникает вследствие повреждений местных болевых рецепторов или нервных окончаний периферической системы. Приводит к хроническим заболеваниям кожи и неврологическим расстройствам. Чтобы вылечить патологию, следует обращаться к неврологу или дерматологу.

Причины гиперчувствительности боли
Гипералгезия сопровождается такими интенсивными ощущениями, как озноб, жар, покалывание, жжение, резь. При этом внешний раздражитель имеет слабую силу воздействия, но пациент ощущает острый болевой синдром. Дополнительно могут возникнуть учащение пульса, дыхания и сердцебиения, повышение температуры тела, чрезмерная потливость. Чаще всего симптом поражает кожные покровы и зубы. По каким причинам возникает гипервосприимчивость:
- нарушения иммунитета, усиленная выработка антител;
- заболевания нервной системы, неврологические отклонения;
- врождённые дегенерации нейронов и нервных окончаний;
- возрастные дегенеративно-дистрофические процессы в клетках;
- химические, лекарственные, пищевые интоксикации;
- полиневропатические и мононевропатические патологии;
- компрессии нервных корешков в спинном мозге и позвоночнике;
- травмы, ожоги, сильные обморожения кожи;
- хронические болезни почек и органов эндокринной системы;
- воспаления сосудистых стенок;
- нарушения кровообращения в сосудах;
- гормональный дисбаланс;
- склеродермия;
- сахарный диабет;
- сбои метаболизма.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Типы гиперчувствительности к боли
Патология может быть врождённой или приобретённой, а также отличается по локации (кожа, зубы), распространённости (полностью или частично). Кроме того, гиперчувствительность классифицируют по типу действия и степени развития. Также бывает статическая (при воздействии тупым предметом) и динамическая (возникает при уколах, порезах, царапинах).
Гиперчувствительность боли по происхождению
- Врождённая. Первичная форма. Возникает при проблемах во время беременности или при наличии наследственных аномалий развития периферической нервной системы. Симптом провоцируют алкоголизм, наркомания, курение, вредная пища, недостаток кислорода и витаминов у плода, а также травмы и повреждения внутренних органов ребёнка, особенно спины и головы.
- Приобретённая. Вторичная форма. Может появиться в любом возрасте. Говорит о начале дегенеративно-дистрофических процессов в организме. Основные причины — неврологические заболевания, расстройства психики и психоэмоционального состояния, серьёзные травмы, переломы позвоночника, спинного и головного мозга.
Гиперчувствительность боли по распространённости поражения
- Частичная. Поражает определённые участки тела, может самостоятельно исчезнуть, но чаще всего требует вмешательства врачей.
- Полноценная. Генерализованная форма, которая затрагивает полностью всё тело. Болезненные ощущения возникают даже при обычном касании или сквозняке.
Гиперчувствительность боли по типу действия
- Немедленного типа. Выраженные признаки появляются мгновенно из-за повышенной выработки В-лимфатических антител.
- Замедленного типа. Симптоматика может проявиться через некоторое время после контакта с раздражителем.
Стадии развития гиперчувствительности боли
- Анафилактическая. Возникает как аллергическая реакция на внешний раздражитель.
- Цитотоксическая. Происходит разрушение нервных клеток цитотоксическими антигенами.
- Иммунокомплексная. Выражается в отложении антигенов и антител на сосудистых стенках.
- Аутосенсибилизация. Сопровождается болезненными кожными высыпаниями и аллергическими реакциями.
Методы диагностики
Чтобы правильно поставить диагноз, врач назначает обследования:
- Осмотр и пальпация больного. На осмотре специалист проводит неврологические тесты, которые позволяют оценить уровень чувствительности прикосновений, ощущения холода и тепла, болевого синдрома (например, при уколе, щипании, касании).
- Лабораторные анализы крови. По результатам анализов возможно выявить наличие антител и антигенов, определить их уровень содержания и воздействие на нервную систему, а также оценить биохимический состав крови.
- Электронейромиография. Позволяет измерить скорость, интенсивность и характер прохождения болевых импульсов по нервным окончаниям и оценить, насколько мышцы поддаются воздействию внешних раздражителей.
- МРТ и КТ. Помогают изучить состояние всех систем организма, мягких и твёрдых тканей, клеток, нервов и мышц на клеточном уровне.
Достоверную диагностику выполняют врачи-неврологи сети клиник ЦМРТ:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Чек-ап (комплексное обследование организма)

КТ (компьютерная томография)
К какому врачу обратиться
Запишитесь на приём к неврологу или стоматологу в зависимости от локализации симптома. Врачи предположат первопричину гиперчувствительности, назначат симптоматические лечение и направят к соответствующему узкому специалисту. Например, к эндокринологу при гормональных нарушениях, к гастроэнтерологу при патологиях желудочно-кишечного тракта, к травматологу при термическом или химическом ожоге кожных покровов.

Гиперестезия кожная
Повышенная чувствительность кожи не является заболеванием, но входит в симптомокомплекс неврологических заболеваний или предвестников, последствий их образования. По МКБ №10 имеет код R20.3. Под гиперестезией подразумевают психическую нестабильность, проявляющуюся в раздражительности, возбудимости, плаксивости.
Причины
Повышение чувствительности кожных рецепторов вызывается следующими причинами:
- интоксикация ядовитыми газами;
- психические расстройства;
- развивающихся полиневропатии;
- системные заболевания;
- заболевания суставов, опорно-двигательного аппарата;
- нарушения эластичности, тургора кожи;
- сахарный диабет;
- уремия;
- физическая усталость;
- стрессы.
Межличностные конфликты и перенапряжение может провоцировать обострение чувствительности, в том числе и кожной.
Патогенез и эпидемиология
Механизм развития симптома обусловлен развивающихся дистрофических и дегенеративных процессов в нервной ткани как следствие нарушения обмена веществ. Развивающиеся вегетативные нарушения обусловлены нарушениями проводимости по рефлекторной дуге у рецепторов. При инфекционной этиологии нарушается структура нервных оболочек, волокна нервов, что снижает мышечную чувствительность.
По распространению симптом характеризуется развитием после:
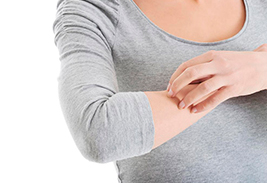
Гиперестезия кожная
- инфекционных заболеваний – 63%;
- менингита – 16%;
- аллергии – 12%;
- паразитозов – 14%;
- шок, интоксикация – 98%;
- стоматологические заболевания – 67%.
Симптом обусловлен также заболеванием и имеет собственную эпидемиологическую характеристику.
Диагностика
Врач, занимающийся лечением и диагностикой симптомов подобных этому – психотерапевт, психиатр, терапевт, инфекционист, стоматолог.
Диагностические процедуры:
- анализ крови на сахар;
- анализ крови на белковые фракции;
- токсикологический анализ крови;
- электронейромиография.
При расшифровке результатов исследования ставится основной диагноз или его подтверждение.
Лечение

Гиперестезия кожная
Направление лечебных мероприятий зависит от этиологии развития гиперестезии. При психогенных нарушениях используются психотропные препараты, коррекция социальных взаимодействий, полноценный отдых, курортное лечение.
При соматических нарушениях используются препараты по показаниям – инфузионная терапия, наружные средства, контроль показателей крови и их коррекция. При стоматологических заболеваниях проводится коррекция средств гигиены, санация полости рта, изменение пищевых привычек.Симптом может снизить социальную адаптацию и провоцировать депрессивное состояние – это является осложнением в течении заболевания имеющее симптом кожная гиперестезия.
Профилактика
Предупреждение развития и появления осложнений симптома поможет здоровый образ жизни. Занятие любимым делом, психологическое консультирование и снижение стрессовых ситуаций. В профилактику входит также прием симптоматических препаратов, исключение влияния токсических веществ и диспансерное наблюдение раз в год.
Если у вас есть симптомы описанные в этой статье, обязательно запишитесь на прием в нашу клинику.
Не занимайтесь самолечением! Даже самая маленькая проблема при неправильном лечении может значительно осложнить вашу жизнь.
Читайте также:

