Если портиться кожа на спине
Обновлено: 01.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Утолщение кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Гиперкератоз – это аномальное утолщение верхнего слоя кожи (эпидермиса) в результате избыточной инсоляции, воздействия химических веществ, частого трения или давления. Кроме того, гиперкератоз может возникать на фоне некоторых заболеваний.
Утолщение кожи происходит в роговом слое эпидермиса, который является конечной точкой процесса дифференцировки кератиноцитов - клеток, содержащих белок кератин. Именно в роговом слое кератиноциты теряют воду и ядро и превращаются в чешуйки рогового слоя – корнеоциты.
При гиперкератозе происходит ускоренная дифференцировка кератиноцитов, а физиологическое слущивание роговых чешуек с поверхности кожи, наоборот, замедляется.
Разновидности гиперкератоза
В зависимости от происхождения выделяют приобретенный и наследственный гиперкератоз.
По клиническим проявлениям.
- Мозоли – часто встречающаяся разновидность гиперкератоза. Различают несколько видов мозолей, но все они появляются вследствие утолщения кожи в местах, наиболее подверженных механическому воздействию. Причем такое изменение кожи может быть связано как с усиленными физическими нагрузками, так и с различными хроническими заболеваниями, что характерно для пожилых пациентов.
- Роговая (тилотическая) экзема проявляется гиперкератозом ладоней и подошв.
- Псориаз - аутоиммунное воспалительное заболевание, при котором на коже формируются гиперкератотические чешуйчатые бляшки.
- Актинический кератоз обычно представлен небольшими красноватыми чешуйчатыми выпуклостями, которые появляются после избыточной инсоляции. Актинический кератоз – серьезное состояние с высокой вероятностью озлокачествления и требует обязательной консультации врача.
- Себорейный кератоз характеризуется маленькими коричневыми или черными пятнами, обычно локализующимися на лице, шее, плечах и спине. Это одно из наиболее распространенных доброкачественных новообразований кожи у взрослых.
- Фолликулярный гиперкератоз («гусиная кожа») характеризуется закупоркой устьев фолликулов ороговевшими клетками эпидермиса.
- Эпидермолитический гиперкератоз - редкое наследственное заболевание, которое проявляется сразу при рождении. Новорожденные имеют красноватую кожу, иногда покрытую небольшими волдырями.
Гиперкератоз кожи может возникнуть у людей, которые пренебрегают регулярными процедурами по уходу за кожей, в результате чего отмершие клетки рогового слоя скапливают и формируют кератомы – доброкачественные новообразования.
Наша кожа постоянно подвергается воздействию неблагоприятных внешних факторов, таких как хлорированная вода и моющие средства, УФ-излучение. В результате повреждается защитный липидный слой кожи, и влага начинает интенсивно испаряться с ее поверхности, а корнеоциты теряют способность к физиологическому слущиванию.
При сахарном диабете гиперкератоз становится следствием нарушения обмена веществ и ухудшения микроциркуляции кожи.
Ношение тесной или неудобной обуви, особенно при плоскостопии, врожденных патологиях стоп, ожирении, может стать причиной утолщение кожи на стопах.
Развитию гиперкератоза шейки матки (лейкоплакии) способствует вирус папилломы человека.
Причиной гиперкератоза может стать хроническое грибковое поражение, а также опоясывающий лишай.
Считается, что симптомы утолщения и сухости кожи могут быть вызваны дефицитом витаминов А, Е, D и С.
Гиперкератоз нередко становится следствием недостатка гормона эстрогена у женщин в период менопаузы.
Заболевания и состояния, при которых развивается гиперкератоз
- Сахарный диабет.
- Ожирение.
- Плоскостопие.
- Ихтиоз.
- Псориаз.
- Экзема.
- Менопауза.
- Грибковое поражение кожи.
- Опоясывающий лишай.
- Эритродермия.
- Атопический дерматит.
- Себорейный кератоз.
Чаще всего за первой консультацией по поводу утолщения кожи обращаются к врачу-дерматологу. После тщательного осмотра, сбора жалоб, выяснения медицинской и семейной истории пациента, проведения лабораторных и инструментальных исследований может потребоваться консультация врача-эндокринолога , врача-онколога , врача-инфекциониста.
Диагностика и обследования при утолщении кожи
Тщательный сбор анамнеза с учетом всех жалоб пациента, осмотр и проведение дополнительных методов диагностики помогут установить причину гиперкератоза.
-
Клинический анализ крови с развернутой лейкоцитарной формулой для выявления воспалительных процессов в организме.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Проблемная кожа - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
В дерматологии устойчивый термин «проблемная кожа» применяется для обозначения вполне определенного спектра косметических проблем: в первую очередь, это повышенная сальность кожи и связанные с ней проблемы, а также сухость кожи и ее возрастные изменения.
В широком смысле «проблемная кожа» – эта любая кожа с косметическими дефектами, вызванными внешними (воздействие окружающей среды) или внутренними (заболевания) факторами.
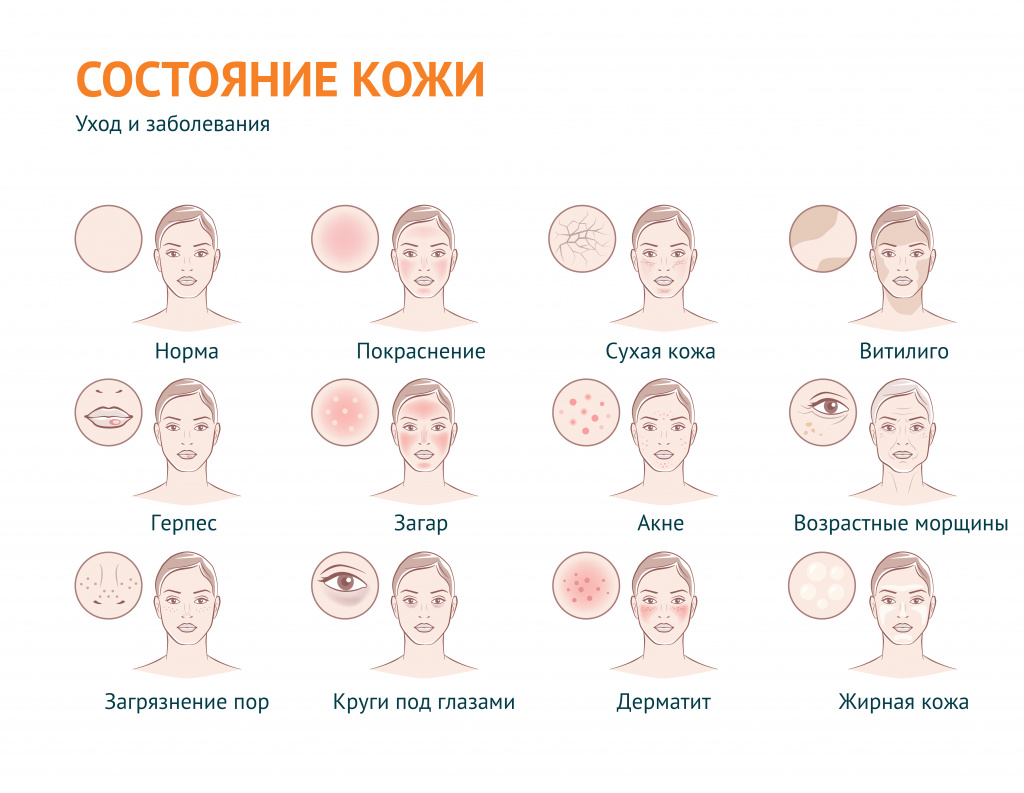
Под этим выражением подразумевают также наличие морщин и растяжек, пигментных пятен и веснушек, бородавок, шрамов, рубцов, сосудистых звездочек, грибковых поражений, бледности или покраснения и т. д.
Проблемная кожа может появиться в подростковом возрасте и быть следствием гормональной перестройки организма или (если речь идет о взрослом человеке) быть индикатором определенных заболеваний.
Жирная кожа – кожа с характерным сальным блеском, вызванным гиперсекрецией сальных желез. Поры жирной кожи расширены и, как правило, закупорены сальным секретом и загрязнениями (так называемыми «комедонами»). Нередко на жирной коже появляются акне (прыщи) – воспаление волосяного фолликула и сальной железы или их разновидности – фурункулы (когда в процесс воспаления вовлекается окружающая ткань). На лице наиболее предрасположена к появлению акне Т-зона – лоб, нос, подбородок. Как правило, на этих участках сальные железы более активны. На теле прыщи чаще всего появляются в пространстве между лопатками или в районе трицепсов.
О чем свидетельствует появление прыщей.
- Прыщи и избыточное оволосение по мужскому типу у женщин: возможная причина – гиперандрогения. Необходимо исследовать уровень половых гормонов.
- Прыщи у беременных чаще всего связаны с гормональной перестройкой организма.
- Белые высыпания у грудных детей могут быть связаны с избытком гормонов в молоке матери. В этом случае нужно проконсультироваться с педиатром.
- Большое количество закупоренных сальным секретом пор не только на лице, но и на теле может указывать на сниженную функцию щитовидной железы. Диагноз ставит эндокринолог.
Сухая кожа. Ксероз, или сухость кожи – это проблема, связанная со сниженным содержанием влаги в роговом слое эпидермиса. В такой коже замедляется метаболизм (обменные процессы). При этом нарушается ее барьерная функция. Кожа становится чувствительной к воздействию внешних факторов, быстро теряет упругость.
Сухой кожа лица, как правило, становится за пределами Т-зоны. На теле сухости часто подвержена кожа живота, поясницы, ног.
Комбинированная кожа. При этом типе кожи зоны наибольшей активности сальных желез лоснятся от кожного сала, остальные участки могут быть сухими, истонченными, склонны к появлению морщин и уязвимы перед внешними факторами.
Возрастная кожа. Чаще всего так называют сухую, истонченную кожу со сниженным тургором. Признаками возрастных изменений могут служить не только морщины, но и гиперпигментация, участки неравномерной пигментации, сосудистые пятна и т. д.
Жирная кожа, склонная к появлению прыщей, не обязательно связана с патологическим процессом. Часто это «визитная карточка» подросткового возраста (13-15) лет. У взрослых данная проблема требует более пристального внимания, поскольку может быть вызвана эндокринными нарушениями (например, болезнями щитовидной железы или гипофиза), заболеваниями желудочно-кишечного тракта, погрешностями в диете, злоупотреблением жирной пищей и простыми углеводами (продуктами, содержащими сахар в больших количествах).
- холецистит;
- колит;
- запоры;
- заболевания печени;
- гиперандрогения (повышенная выработка мужских гормонов);
- гипертрихоз (избыточный рост волос);
- сахарный диабет.
Особенно настороженно следует отнестись к появлению прыщей в детском возрасте (от двух до семи лет) лет. В этом случае следует исключить опухолевые образования надпочечников.
Проблема сухой кожи может быть возрастной (появляется у женщин в период менопаузы), носить перманентный характер либо быть связанной с сезонными климатическими колебаниями и т. п. Однако иногда сухость кожи может быть вызвана нарушениями питания (в частности, нехваткой витаминов А и Е), курением, злоупотреблением кофе, приемом некоторых лекарственных препаратов (например, диуретиков). Но не стоит забывать о том, что такое состояние кожи может быть одним из симптомов серьезных заболеваний, например, сахарного диабета, аллергии и целого ряда тяжелых хронических кожных болезней.
«Возрастная кожа» может появляться не только по мере естественного старения, но и в результате определенных заболеваний. В списке недугов-провокаторов традиционно лидируют сахарный диабет, гипотиреоз, заболевания половых желез, гипоталамо-гипофизарный синдром, легочные патологии, вызывающие кислородное голодание кожи.
Для начальной диагностики обратитесь к дерматовенерологу или терапевту. Возможно, после сбора анамнеза и получения результатов диагностики вас направят к другим специалистам – эндокринологу, гастроэнтерологу, хирургу или аллергологу.
Чаще всего выяснение причины проблемной кожи начинается со стандартных лабораторных исследований – клинического и биохимического анализа крови.
Прыщи — одна из самых неприятных проблем с кожей. Когда злополучные угри появляются на спине, мы их не видим, но от этого ничуть не легче. Предлагаем бороться.


Алина Хараз Автор

Екатерина Турубара Эксперт

Мария Невская Дерматолог
Формы акне
Для такого явления, как акне на спине, дерматологи на Западе уже придумали специальный термин — «бакне», от англ. back («спина») и собственно acne. На самом же деле локализация прыщей не имеет принципиального значения. Акне — это единая проблема, общее заболевание, которое различают по степени тяжести проявления, то есть интенсивности высыпаний.

«Акне на спине как правило связано с повышенным уровнем гормонов стероидной группы или высокой чувствительностью кожи к ним. Это явление требует системного лечения, то есть лекарственной терапии, выявления заболеваний желудочно-кишечного тракта, строгой диеты. Нанесение местных средств с учетом большой площади затруднено, поэтому эффективнее работают аппаратные процедуры (фотолечение), пилинги и плазмотерапия. Спина относится к себорейным зонам, и высыпания часто локализуются именно здесь».
Как ухаживать за кожей при акне, подскажет наш тест.
Где бы они ни находились, прыщи ведут себя одинаково. Одномоментно появляются и черные точки (комедоны), и красные высыпания. Часто беспокоят также внутренние прыщики, которые назревают под кожей. Они могут быть весьма болезненными при прикосновении, поскольку давят на нервные окончания.
Самое неприятное — созревшие прыщи с белой головкой, которые ужасно хочется выдавить. Но делать этого нельзя, чтобы не усугубить положение.

О проблеме акне на спине вы, скорее всего, задумаетесь, только надев открытое платье. © iStock
Итак, основные формы акне:
- невоспалительные: закрытые и открытые комедоны;
- воспалительные: пустулы, папулы, пятна, кисты.
Почему появляется акне на спине: причины
Главная причина появления акне на спине у подростков и взрослых — избыточная выработка кожного сала.
- Поры, через которые это сало выходит на поверхность кожи, часто закупориваются.
- В закупоренном протоке сальной железы активно развиваются условно-патогенные пропионбактерии акне. Они являются частью микрофлоры кожи и не причиняют вреда, пока не нарушаются процессы естественного очищения кожи. Но в условиях отсутствия кислорода эти анаэробные бактерии начинают усиленно размножаться в питательной среде, котрую представляет собой кожное сало.
- В результате начинается воспаление и формируется прыщ.
Поскольку сальных желез больше всего как раз на лице, плечах и спине — в этих зонах и возникает акне.
Что же провоцирует сбои в работе сальных желез? Чтобы лечение было эффективным, важно разобраться в причинах, которые делятся на две категории.
Внутренние
Генетическая предрасположенность к усиленной выработке себума.
Гормональные всплески. Нормальные для подростков, во взрослом возрасте они сигнализируют о неполадках в организме как у мужчин, так и у женщин.
Нарушения в системе пищеварения. Например, дисбаланс в микрофлоре кишечника приводит к активизации болезнетворных микроорганизмов в целом. Среди причин могут быть и плохая усвояемость некоторых веществ, недостаток витаминов, особенно А, а также группы В, С, D и Е.
Стресс и недостаток сна. Доказано, что гормоны стресса усиливают выработку себума.
Акне на спине труднее держать под контролем, чем на лице. Потому что помимо внутренних причин, есть специфические внешние.

УФ-лучи травмируют кожу, в результате неумеренных солнечных ванн снижается ее местный иммунитет. © iStock
Внешние
Одежда и нижнее белье
Платья и рубашки из «недышащих» синтетических тканей (речь не о высокотехнологичной синтетике) создают благоприятную среду для размножения вредных бактерий. Ведь на спине, помимо сальных желез, сконцентрировано много потовых.
Лямка тесного бюстгальтера или топа тоже может неудачно натереть кожу, тем самым спровоцировав воспаление.
Ультрафиолет
Солнце, как принято считать, подсушивает прыщи. Но это, к сожалению, иллюзорный эффект. УФ-лучи травмируют кожу. Неумеренные солнечные ванны снижают местный иммунитет кожи. И после попыток бороться с акне с помощью солнца или — что еще хуже и опаснее — солярия прыщи возвращаются в расширенном составе.
Неправильный уход
Оказывается, даже душ можно принимать неверно. Если сначала вымыть тело, а потом приступить к мытью головы, то грязная вода с остатками шампуня и бальзама будет стекать по плечам и спине, повышая риск воспалений.
Использовать масла для тела в этой зоне тоже неуместно.
Бакне у женщин и мужчин
Кардинальных различий по гендерному признаку в образовании прыщей нет. Хотя есть кое-какие особенности.
У женщин акне на спине, как правило, говорит о достаточно серьезной форме заболевания. Важно обратиться к дерматологу, пройти обследование у гинеколога, эндокринолога и гастроэнтеролога.
Нередко акне у женщин связано с увлечением диетами, которые приводят к гормональному дисбалансу. Вместе с лишними килограммами уходят здоровье и красота.
У представителей сильного пола прыщи чаще всего более выражены, чем у женщин, и в большинстве случаев связаны со скачками уровня мужских половых гормонов.

У представителей сильного пола чаще всего прыщи связаны со скачками уровня мужских половых гормонов. © iStock
Профилактика

«Механизм появления прыщей на теле тот же, что и на лице, поэтому меры профилактики и ухода одинаковы».
Для очищения выбирайте гели для душа без парфюмерных отдушек, на основе кислот, энзимов или триклозана.
Несколько раз в неделю пользуйтесь скрабом для тела, после чего нанесите на плечи и спину тоник, а затем средство для ухода за проблемной кожей.
Маскировать бакне имеет смысл лишь в том случае, если у вас запланирован торжественный выход в платье с открытой спиной. Для камуфляжа подойдет корректор с плотной текстурой.
Для устранения единичных прыщей можно использовать SOS-средства для локального нанесения.
Обзор косметики
Очищение
В качестве дополнения к гелям для душа (или вместо них) имеет смысл использовать средства для умывания, разработанные для проблемной кожи лица.
Ультраочищающий гель с щеткой «Чистая кожа актив Эксфопро», Garnier
Гель на основе салициловой кислоты обеспечивает эффективное очищение с помощью 170 эластичных щетинок, не травмирует кожу.
Гель, скраб, маска «Чистая кожа 3-в-1», Garnier
Это универсальное средство можно использовать для умывания, отшелушивания, интенсивного ухода в качестве маски (нанести на 3 минуты, смыть теплой водой).
- За счет экстракта эвкалипта и цинка матирует кожу, сокращает избыточную выработку кожного сала, очищает поры.
- Эксфолиацию обеспечивают микрочастицы пемзы, они же помогают бороться с черными точками.
- Белая глина глубоко очищает кожу, выравнивает цвет и рельеф лица.
Отшелушивание
Поскольку кожа на спине плотная, скрабы можно использовать и ежедневно. Исключение составляют средства с жесткими абразивами, их лучше применять 1–2 раза в неделю.
Ни в коем случае не пользуйтесь скрабами, если на коже есть гнойнички или выражены воспалительные процессы.
Древесный уголь в составе средства абсорбирует загрязнения и избыток себума. Салициловая кислота способствует обновлению кожи, очищает поры. Применяйте до 2-х раз в неделю.
Дополнительный уход
Справляется с повышенной активностью сальных желез, заметно очищает поры, снижает вероятность появления несовершенств. Рекомендуется, в том числе, перед проведением косметологических процедур. Среди активных ингредиентов — салициловая, гликолевая, лимонная кислоты, а также диоевая кислота, которая борется с бактериями, вызывающими акне. Наносите утром и вечером по 4–5 капель на лицо и проблемные участки тела после очищения кожи.
Корректирующее средство локального действия Effaclar A. I., La Roche Posay
Оказывает подсушивающие действие, обладает антибактериальными способностями благодаря пироктон оламину и гликасилу, предотвращает следы постакне.

Гиперкератоз – общее название для группы патологий, основным признаком которых служит неумеренное ороговение кожи. Клетки внешнего, рогового слоя под действием определенного фактора активизируют процесс деления, при этом слущивание отмерших клеток замедляется. В результате кожа покрывается роговым слоем, толщина которого варьирует от долей миллиметра до нескольких сантиметров. Ороговению могут подвергаться любые участки тела, в зависимости от причин патологии.
Разновидности процесса ороговения
Различают наследственный и приобретенный гиперкератоз кожи. В зависимости от клинических проявлений, патология может принимать различные формы:
- фолликулярную – чешуйки отслаивающейся кожи закупоривают протоки фолликулов, из-за чего на коже появляются многочисленные мелкие бугорки, похожие на прыщики;
- лентикулярную – на волосяных фолликулах нижних конечностей появляются роговые папулы, при их удалении на коже остаются небольшие углубления;
- диссеминированную – на коже появляются образования, напоминающие короткие и утолщенные волоски;
- себорейную – на волосистой части головы, иногда на коже лица образуются участки шелушения в виде жирной, легко удаляемой корки, под которой обнаруживаются красноватые пятна кожи;
- диффузную – поражаются большие участки кожи на любых частях тела, иногда даже вся кожа полностью, сальные железы перестают работать, кожа иссушается и шелушится;
- бородавчатую – на коже появляются образования, напоминающие бородавки, но без участия папилломавируса, причем иногда они перерождаются в опухоли;
- старческую – на коже пожилых людей появляются темные ороговевшие пятна.
Диссеминированная и лентикулярная формы, как правило, развиваются у пожилых мужчин. Женщин и молодежь они поражают крайне редко.
Симптоматика

Основным симптомом гиперкератоза служит появление на каких-либо участках тела утолщений кожного покрова с пониженной чувствительностью, нередко с измененным цветом, отличающимся от основного оттенка. В начальной стадии кожа производит впечатление огрубевшей, затем толщина ороговевшего слоя увеличивается, иногда до такой степени, что начинает доставлять дискомфорт. В частности, запущенный гиперкератоз стоп может привести к изменению походки. Ороговевшая кожа шелушится или частично отслаивается, на наиболее утолщенных и сухих участках могут появляться болезненные трещины, которые долго заживают и становятся местами проникновения инфекции. Часто патология сопровождается сухостью кожи, снижением функции сальных желез.
Причины развития патологии
Все вызывающие развитие кератоза причины можно разделить на две группы. В первую входят внешние воздействия – тесная обувь или натирающая определенные участки кожи одежда, интенсивный физический труд, постоянный контакт с химическими реагентами или другими веществами, негативно воздействующими на кожу, несоблюдение правил гигиены и т. д.
Вторая группа включает заболевания и патологические состояния, которые приводят к чрезмерному образованию рогового слоя:
- системные нарушения, врожденные либо приобретенные – ихтиоз, сахарный диабет, псориаз, кератодермия и др.;
- нарушения кровообращения, наиболее часто возникающие в нижних конечностях, – варикозная болезнь, облитерирующий атеросклероз;
- недостаток витаминов;
- грибковые заболевания кожи (лишай) и стоп;
- желудочно-кишечные заболевания;
- стрессы;
- лишний вес, патологии стопы, хромота.
Под влиянием тех или иных факторов в верхнем слое кожи нарушается капиллярное кровоснабжение, ухудшается иннервация. Из-за этого активизируется процесс деления клеток рогового слоя с одновременным замедлением их слущивания и образованием утолщенных ороговевших участков.
Диагностические методы
Как правило, при гиперкератозе диагностика заключается в выявлении заболевания, которое привело к образованию ороговевших участков. Дерматолог проводит наружный осмотр и опрос пациента, проверяет, нет ли признаков кожных заболеваний. Как правило, квалифицированный специалист может распознать заболевание по внешним признакам. Для уточнения может понадобиться дифференциальная диагностика, которая необходима при сходстве проявлений патологии с другими кожными заболеваниями, для которых тоже характерны шелушение и сухость кожи. При затруднениях с определением диагноза проводят биопсию пораженного участка кожи с гистологическим исследованием ткани.
Лечение
Метод лечения гиперкератоза зависит от формы заболевания и от причины, которая его вызвала. Как правило, в периоды обострения показано местное применение кортикостероидных мазей, которые снимают воспаление и отшелушивают ороговевшую кожу. Мягкий кислотный пилинг при помощи специальных кремов помогает освободиться от затвердевших слоев кожи. Механическое удаление огрубевших участков не рекомендуется, так как из-за него образование рогового слоя может усилиться. Хороший эффект дают теплые ванны с добавлением соли, пищевой соды либо крахмала, после которых на кожу наносят увлажняющий крем.
Гиперкератоз кожи головы лечат при помощи смягчающих компрессов, для которых используют касторовое масло, вазелин или глицерин, рыбий жир и т. д. При необходимости могут быть назначены мази с содержанием гормонов. При фолликулярной форме заболевания наружное лечение пне приносит большой пользы, поэтому терапия направлена на устранение нарушений в работе организма.
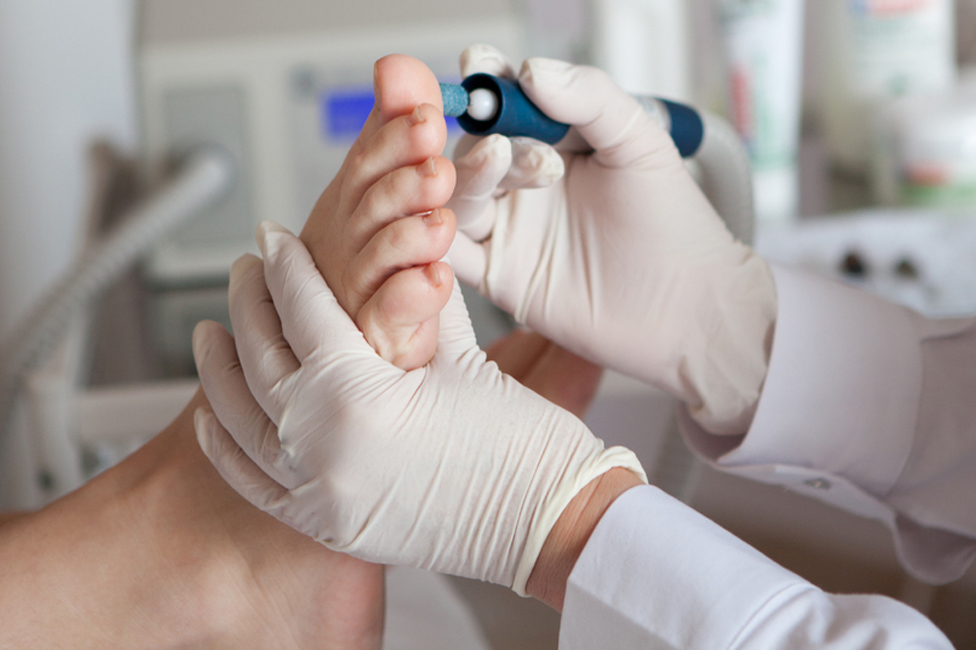
При гиперкератозе кожи стоп необходимо вначале устранить фактор, вызывающий патологию. Часто в роли патологического фактора выступает грибок кожи, от которого избавляются при помощи специальных противогрибковых мазей. Хороший эффект дают ножные теплые ванночки с поваренной солью, после которых распаренный ороговевший слой снимают при помощи пемзы, а кожу смазывают смягчающим кремом. Необходимо выбрать удобную обувь, которая не сдавливает и не натирает стопу. Если пациент страдает косолапостью или плоскостопием, следует позаботиться о выборе специальной обуви.
Профилактика
Чтобы не допустить повторного развития гиперкератоза, необходимо ухаживать за кожей, обеспечивать ее питание и гигиену. Предупредить рецидивы заболевания помогут:
- нормализация питания, обеспечение разнообразного сбалансированного рациона;
- отказ от длительного пребывания на солнце или переохлаждения кожи;
- соблюдение гигиены, уход за кожей;
- использование защитных средств при работе с химическими реагентами.
Некоторые формы заболевания крайне тяжело поддаются лечению и остаются с человеком в течение всей жизни. В этом случае особенно важно уделять внимание профилактическим мерам, которые снижают риск рецидивов.
Вопросы и ответы
Какой врач лечит гиперкератоз?
По поводу диагностики и лечения гиперкератоза следует обратиться к дерматологу. Если речь идет о заболевании стоп, то желательно проконсультироваться у подолога. В ходе лечения, возможно, придется обратиться к флебологу, эндокринологу или другим специалистам, в зависимости от выявленных заболеваний.
Как лечить гиперкератоз народными методами?
Домашние рецепты народной медицины при гиперкератозе помогают только на начальных стадиях и при легкой форме заболевания. Неплохой эффект дают смягчающие кожу аппликации с листьями алоэ, компрессы с прополисом или с отваром луковой шелухи. Можно использовать березовый деготь – действенное противовоспалительное средство, а также барсучий жир для смягчения потрескавшейся кожи.
Чем опасен гиперкератоз?
При отсутствии лечения могут развиться осложнения. Так, при ороговении кожи стоп у пациента нередко появляются трещины и натоптыши, а также высок риск заражения грибком. Бородавчатая форма патологии может оказаться предраковым состоянием кожи. Фолликулярная форма часто сопровождается пиодермией.

Кожа, как известно, зеркало нашего организма. Поэтому любой недостаток тех или иных элементов в организме довольно быстро заметен «снаружи» – то есть, на нашей коже. В этой статье мы расскажем об основных гормонах, особенности которых, а также их переизбыток или недостаток отражаются на состоянии кожи.
Сначала кратко разберем, что это за основные гормоны и за что они отвечают. Начнем с двух самых основных.
Эстроген
Да, это «чисто женский» гормон. Помимо того, что именно за счет него женщина, если можно так выразиться, является женщиной, этот компонент решает следующие задачи:
- Высокая скорость обновления клеточной популяции в базальном слое эпидермиса.
- Снижение размера и понижение активности сальных желез.
- Уменьшение выделения кожного жира.
- Снижение роста волос на коже.
- Увеличение эффективности действия фермента гиалуронидаза, ответственного за гиалуроновую кислоту.
- Поддержание активного метаболизма кожных покровов.
- Стимулирование активности клеток соединительной ткани.
К примеру, за счет уменьшения размера и активности сальных желез, у женщин более сухая кожа, чем у мужчин. Кроме того, достаточное количество эстрогена позволяет вырабатывать в достаточном количестве гиалуроновую кислоту – она является одним из базовых компонентов, важных для хорошего состояния кожи.

Ну а что касается прогестерона, то это важный компонент для эстрогена, необходимый для профилактики отечности, воспалительных процессов, поддержания в норме нервных окончаний и сохранения упругости кожи.
Андрогены
Андрогены приводят к возникновению следующих процессов в организме:
- Повышенная скорость обновления клеточной популяции в базальном слое эпидермиса.
- Увеличение размера и активности сальных желез.
- Увеличение роста волос.
- Увеличение выработки коллагена за счет стимулирования клеток соединительной ткани производящей протеины, необходимые для синтеза коллагена.
Андрогены также обеспечивают утолщение кожи, окружающей пилосебационный комплекс.
«Мужские» гормоны есть и у женщин тоже, как и женские – у мужчин.

Гормональный дисбаланс
Обычно гормональный дисбаланс возникает в период от 35 до 50 лет. У всех это происходит по-разному, а это значит, что вовсе необязательно бить тревогу сразу же, как только наступил ваш 35-й день рождения. Итак, в этот период в организме женщины становится больше эстрогена и очень мало прогестерона, что проявляется, в первую очередь, в менопаузальном периоде. Когда женщина проходит этот период, то в организме остается высокий уровень тестостерона (андрогенов), что способствует появлению акне, росту волос на лице и всех остальных эффектов, которые вызывает данный гормон.
Ещё в указанный возрастной период может наступить дисбаланс гормонов щитовидной железы, что вызывает:
- Сухость, шелушение и зуд кожи.
- Истончение волос.
- Отечность лица.
- Появление лишнего веса.
- Ухудшение состояния ногтей.
Кроме того, из-за понижения уровня эстрогена и прогестерона наблюдаются следующие проблемы с кожей:
- Огрубение кожных покровов из-за низкого темпа обновления их клеток.
- Повышенная хрупкость кровеносных сосудов в коже.
- Утеря прочности костной ткани в области лица.
- Повышенная чувствительность кожи.
- Снижение скорости выработки гиалуроновой кислоты, что также вызывает сухость кожи.
- Понижение скорости выработки коллагена, что провоцирует дряблость кожных покровов.
Если говорить о наиболее «универсальных» признаках дефицита тех или иных гормонов, то в первую очередь это тусклость, сухость и истончение кожи, появление мимических морщин. Эти признаки характерны как при малом уровне андрогенов, так и при низком уровне эстрогенов. Далее мы вновь вернемся к описанию основных гормонов и рассмотрим их положительное или отрицательное влияние на здоровье кожи.
Основные гормоны организма и их влияние на состояние кожи
Если в организме их много, то это можно заметить за счет чрезмерной потливости и жирности кожи. Кроме того, на лице и на груди могут начать интенсивно расти волосы.
Малое количество эстрогенов – это появление на ногах красно-синей венозной сетки, а кроме того это резкое увеличение массы тела.
Прогестерон в женском организме отвечает за способность женщины выносить и родить ребенка. Влияет этот гормон, в том числе и на сальные железы, поэтому его нехватка может отобразиться и на них. Ещё один признак нехватки прогестерона – повышенная ломкость ногтей.
Особенность прогестерона в том, что он способствует откладыванию «дополнительного» жира в подкожной клетчатке и задерживает в организме жидкость. Делается это не просто так. Прогестерон, как добросовестный работник, выполняющий свои задачи, стремится накопить это на возможное зарождение новой жизни в женском организме. Но при этом от избытка прогестерона есть и побочные эффекты, отражающиеся на коже, а именно:
- Повышенная растяжимость и проницаемость периферических вен.
- Застой крови в сосудах – причина отекания рук и ног.
- Чрезмерная растяжимость кожи.
- Понижение иммунитета – а это всегда риск появления акне.
- Интенсивная работа сальных желез, из-за чего кожа также выглядит малопривлекательно.
Еще избыток прогестерона может вызывать высокую чувствительность меланоцитов кожи. Именно поэтому категорически не рекомендуется во 2-й фазе менструального цикла ходить в солярии и загорать под жарким солнцем – это может спровоцировать пигментацию кожи.
Этот гормон отвечает за грудное кормление. Дисбаланс этого элемента может выражаться в чрезмерной потливости, что, соответственно, напрямую отражается на состоянии кожи. Но важно другое – пролактин довольно опасный гормон, так как он открывает в женском организме дверь «мужским» гормонам, которые негативно воздействуют на качество кожи лица и волос.
Окситоцин – это гормон «эмоционального» характера, вырабатываемый при стрессах, а также после родов. И он, в отличие от своего предыдущего собрата, на кожу воздействует положительно! Окситоцин не дает иммунной системе заскучать, следит за появлением и развитием условно-патогенной микрофлоры на кожном покрове, не давая ей развиваться.
Распространенные проблемы с кожей, вызванные гормональным дисбалансом
- Акне – высокий уровень андрогенов увеличивает выработку кожного жира, который блокирует поры.
- Предменструальные высыпания на коже – появляются из-за того, что во второй половине менструального цикла прогестерон становится доминирующим гормоном. Он же доминирует и при беременности, поэтому состояние кожи также может измениться в худшую сторону.
- Менопауза – выработка прогестерона временно останавливается, главным гормоном становится эстрон (слабая разновидность эстрогена), который, однако, не может ничего противопоставить интенсивной выработке тестостерона. Таким образом, «мужской» гормон становится главным и провоцирует огрубение кожи и прочие проблемы, связанные с его высоким уровнем.
- Пигментные изменения, появление паукообразной гемангиомы, которые вызваны чрезвычайно высоким уровнем эстрогена.

Как избежать подобных проблем?
Самое популярное, что может предложить врач для избавления от проблем с кожей из-за гормональных нарушений, это:
- Гормонозаместительная терапия.
- Диета.
- Регулярные физические нагрузки.
Универсального способа преодоления гормонального дисбаланса, и, как следствие, устранения вызванных этим проблем с кожей, нет. Но это вовсе не означает, что способов преодоления подобных состояний нет вообще! Поэтому если вы заметили у себя первые признаки недостатка тех или иных гормонов и связанные с этим проблемы, то обязательно обратитесь к врачу!
Читайте также:

