Что такое мозоль на голосовых связках
Обновлено: 26.04.2024
Лечение узелков певцов: консервативное, оперативное, физиотерапевтическое
Свежие узелки певцов после нескольких дней абсолютного молчания бесследно исчезают. Лечение более старых узелков может быть терапевтическим или хирургическим.
Хирургическое лечение заключается в удалении узелка острым инструментом после предварительного местного обезболивания гортани.
Терапевтическое лечение применяется в тех случаях, когда узелки возникли сравнительно недавно. При застарелых и с трудом поддающихся терапевтическому лечению узелках показано хирургическое вмешательство.
Слишком длительное и мало эффективное лечение может вызывать у больных вначале чувство сомнения в действенности врачебных мероприятий, а иногда и привести к развитию тяжелых депрессивных состояний, при которых исполнение профессиональных обязанностей становится невозможным.
Прижигание узелков электрокаутером или же ляписом является противопоказанным, так как сопровождается образованием рубцов, деформирующих края голосовых связок и затрудняющих фонацию.
В процессе терапевтического лечения можно использовать 1) фармакологические средства, 2) физикотерапевтические мероприятия, 3) вокалисти-ческий метод восстановления голоса.
Хорошие результаты даёт также применение фолликулина в инъекциях. К такому лечению можно прибегнуть лишь после внимательного исследования функции желез внутренней секреции, причём в процессе лечения следует их функцию постоянно контролировать. В некоторых случаях лечение узелков инсулином даёт хорошие результаты.
Показаны также тонизирующие средства, железо и препараты, содержащие фосфор.
Хорошие результаты даёт применение витамина В1, никотиновой кислоты, а также витамина С.
Значительное улучшение состояния мы отметили после применения малых доз витамина В12 в соединении с витамином В1, витамином С и препаратами железа.
Хорошо действует ингаляционное лечение в Цехоцинке, Щавнице, Солнцах, если при наличии узелков отмечаются явления катаррального воспаления.
Применение ионизации с помощью постоянного тока склеролитическими ионами кальция или же иода часто приводит к излечению. При свежих формах узелков рекомендуется применять 3% раствор хлористого кальция с анода, в застаревших случаях — 2% раствор йодистого калия с катода. Электрод, покрытый ватой, смоченный лекарственным веществом, помещается на шее больного в области гортани; нейтральный электрод, завернутый в вату, намоченную водой — на задней поверхности шеи; оба электрода укрепляются с помощью эластического бинта.
Электроды должны быть сделаны из неполяризующегоси материала, лучше всего из оловянных пластинок. Процедура продолжается от 10 до 20 минут, сила тока 1/2—1 тА, курс лечения включает 15 процедур в течение 4 недель. Хорошие результаты даёт лечение УВЧ (3—4 мин.), применяемое до ионизации (8 процедур; два раза в неделю в течение 4 недель).
Врачебное вмешательство не должно ограничиваться удалением узелков, т.к. они представляют собой лишь видимое проявление функциональной недостаточности голосового аппарата. Никогда нельзя забывать о том, что причиной возникновения узелков является гипотония мышц голосового аппарата, а также нарушение процесса голосообразования, на что необходимо специально обратить внимание при планировании лечения.
Появление узелков певцов сигнализирует лишь о нарушениях функции голосового аппарата и не является причиной для полного обесценивания голосового аппарата и прекращения вокальной деятельности.
Миопатический парез гортани — двигательные нарушения гортани, возникающие в результате патологических изменений в ее мышцах. Миопатический парез гортани приводит к нарушению смыкания голосовых связок, что сопровождается хрипотой, осиплостью и слабостью голоса, форсированными и более частыми выдохами во время речи, усталостью после разговора, изменением тембра голоса. Диагноз миопатического пареза гортани устанавливается на основании данных ларингоскопии, бакпосева мазка из зева, электромиографии, КТ гортани, фонетографии, электроглоттографии и стробоскопии. Лечение миопатического пареза гортани направлено на устранение причинного фактора, коррекцию мышечных нарушений медикаментозным и хирургическим путем.
Общие сведения
Миопатический парез гортани встречается довольно редко. Чаще в отоларингологии наблюдается нейропатический парез гортани, связанный с нарушениями иннервации гортанных мышц при неврите возвратного нерва, рассеянном склерозе, нейросифилисе, сирингомиелии, боковом амиотрофическом склерозе, опухоли ствола мозга, геморрагическом или ишемическом инсульте с бульбарным синдромом. Также двигательные нарушения гортани могут иметь психогенную природу. Это так называемый функциональный парез гортани. В отличие от нейропатического и миопатического пареза гортани он не сопровождается какими-либо изменениями в анатомических структурах. Функциональный парез наблюдаются при неврастении, истерии, после черепно-мозговой травмы или в результате перенесенного стресса. Миопатический парез гортани обусловлен слабостью гортанных мышц, что в первую очередь отражается на подвижности голосовых связок и приводит к нарушениям фонации.

Причины возникновения миопатического пареза гортани
Причиной миопатического пареза гортани могут быть инфильтративно-воспалительные изменения гортанных мышц, возникающие при ларингите или ларинготрахеите и связанные с проникновением в мышечную ткань патогенных микроорганизмов или их токсинов. Некоторые инфекционные заболевания также способны вызвать появление миопатического пареза гортани. К ним относятся грипп, ОРВИ, сыпной и брюшной тиф, туберкулез, сифилис, гельминтозы.
Развитие миопатического пареза гортани возможно в результате чрезмерной голосовой нагрузки (у певцов, учителей, военных командиров, актеров) или длительной нагрузке на голос в неблагоприятной внешней среде (холод, загазованность, запыленность или задымленность воздуха). При этом нарушения в работе мышечного аппарата гортани происходят из-за кровоизлияний в мышечную ткань. Как синдром миопатический парез гортани может наблюдаться при миастении и полимиозите.
Симптомы миопатического пареза гортани
Миопатический парез гортани, как правило, носит двусторонний характер. Чаще всего происходит поражение мышц, отвечающих за смыкание голосовых связок. В результате неполного сведения голосовых связок возникают различные изменения голоса (дисфония), утомляемость после голосовой нагрузки, затруднения фонации. Пациенты с миопатическим парезом гортани жалуются на охриплость, осиплость, дребезжание и слабость голоса, изменение его тембра, потерю способности производить высокие звуки. В некоторых случаях отмечается сочетание миопатического пареза гортани со снижением силы в других мышцах, например, диафрагмальных и межреберных. Клиническая картина миопатического пареза гортани зависит от того, какие именно мышцы подвергаются патологическим изменениям.
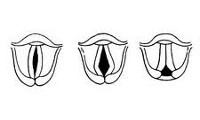
По частоте встречаемости первое место среди миопатических парезов гортани занимает парез голосовых мышц, расположенных в толще голосовых связок. При этом голосообразование происходит за счет работы мышц, сближающих отростки черпаловидных хрящей, к которым крепятся задние концы голосовых связок. Однако смыкание голосовых связок остается неполным, провисание их центральной части обуславливает овальную форму голосовой щели при фонации. Клинически этот вид миопатического пареза гортани проявляется отсутствием индивидуальной тембровой окраски голоса, слабостью и охриплостью голоса. Для осуществления голосовой функции пациентам с парезом голосовых мышц требуется выдыхать больше воздуха из легких, поэтому во время разговора они чаще обычного делают вдохи, за счет чего их речь становиться несколько прерывистой.
Наиболее благоприятным вариантом миопатического пареза гортани является парез поперечной черпаловидной мышцы. Он сопровождается практически полным смыканием голосовой щели. При фонации в задней ее части остается только небольшое отверстие треугольной формы, что мало отражается на звукообразующей и дыхательной функциях гортани.
Миопатический парез гортани с двусторонним поражением латеральных перстне-черпаловидных мышц, которые отвечают за смыкание голосовых связок по средней линии, характеризуется образованием большой ромбовидной щели между голосовыми связками во время фонации. Голос таких пациентов утрачивает свою звучность, речь требует значительно большего выдоха воздуха, чем в норме, из-за чего больные вынуждены разговаривать шепотом.
Миопатический парез гортани с вовлечением обеих задних перстне-черпаловидных мышц, являющихся расширителями голосовой щели, сопровождается серединным положением голосовых связок, между которыми почти нет просвета. В результате воздух плохо проходит через голосовую щель, что грозит возникновением асфиксии.
Миопатический парез гортани, сопровождающийся парезом всех мышц, которые участвуют в смыкании голосовой щели, приводит к полному разведению голосовых связок за счет работы перстне-черпаловидных мышц. Даже частичное смыкание голосовых связок становится невозможным, возникает афония.
Диагностика миопатического пареза гортани
Пациенты с миопатическим парезом гортани обычно обращаются за помощью к отоларингологу. Характерные жалобы больного и выявленные в ходе ларингоскопии изменения формы голосовой щели при фонации в большинстве случаев позволяют врачу поставить правильный диагноз. Дополнительную информацию об этиологии миопатического пареза гортани дает бактериологическое исследование мазка из зева. При подозрении на нейрогенный характер пареза рекомендована консультация невролога и проведение электромиографии. По показаниям назначается МСКТ гортани.
Для более полной диагностики нарушений фонации и определения эффективных методов ее устранения необходима консультация врача-фониатора и детальное исследование голосовой функции. Изучение силы голоса и его частотной характеристики проводится путем фонетографии. При миопатическом парезе гортани отмечается снижение силы голоса, возможно выявление неспособности к воспроизведению высоких звуков. Степень смыкания голосовых связок оценивают по времени максимальной фонации. Подвижность голосовых связок исследуют при помощи стробоскопии и электроглоттографии.
Дифференциальная диагностика миопатического пареза гортани осуществляется с дифтерией, ложным крупом, заболеваниями черпало-перстневидного сустава (артрит, подвывих, вывих, анкилоз), другими видами парезов гортани.
Лечение миопатического пареза гортани
Терапия миопатического пареза гортани зависит от его генеза и в первую очередь направлена на устранение этиологического фактора. Необходимо исключение голосовых нагрузок, переохлаждения, пребывания в задымленных или запыленных помещениях. Проводится лечение инфекционно-воспалительных заболеваний гортани. По показаниям применяются антибиотики, противовирусные, противовоспалительные и гипосенсибилизирующие препараты, биогенные стимуляторы. Введение некоторых лекарственных средств (например, гиалуронидазы, неостигмина, АТФ, алоэ) производится прямо в пораженные мышцы.
При миопатическом парезе гортани широко используются физиотерапевтические методы: ДДТ, электрофорез, микроволновая терапия, электромиостимуляция, рефлексотерапия. В плане реабилитации с пациентами проводятся фонопедические и вокальные занятия, направленные на коррекцию фонационного дыхания, тренировку голосового аппарата, выработку и автоматизацию навыков правильной фонации, полное восстановление голоса.
При неэффективности консервативных методов возможно проведение хирургического лечения, которое заключается в натяжении голосовых связок при помощи наложения специальных лигатур.

Наш голос — это главный инструмент общения. Благодаря нему мы доносим нужную информацию до окружающих, можем высказать собственное мнение по тому или иному вопросу. Для кого-то голос стал неотъемлемой частью профессии и средством зарабатывания денег (например, для певцов или дикторов).
Но наш голос не всегда звучен и громок. Как любой другой орган или система человека, наш голосовой аппарат может давать сбой.
Состояние, когда голос садится и становится сиплым, в медицине называют дисфонией. Временная потеря голоса называется афонией.
Пропавший или севший голос становится для человека настоящей проблемой, особенно если он представитель речевой профессии.
Почему же возникают такие проблемы? Какое лечение быстро и эффективно их устранит? Какие меры профилактики помогут избежать появления афонии в будущем? Ответы на эти и другие вопросы найдёте в нашей новой статье.
Как возникает голос
Чтобы понять, почему возникают проблемы с голосом, нужно разобраться с механизмом его образования. Большую роль в возникновении голоса играют голосовые связки, расположенные в гортани. Они состоят из мышечной и соединительной ткани. Между связками есть расстояние - голосовая щель. Когда человек молчит, эта щель широко открыта, когда говорим или кричим, она сужается. Звук образуется, когда поток воздуха из лёгких проходит через голосовую щель, при этом вызывая вибрации и колебания связок. При этом связки в момент прохождения через них воздуха должны быть натянуты и смыкаться.
Логично, что, если у человека садится или пропадает голос, значит голосовые связки по каким-то причинам не примыкают друг к другу. У человека в этот момент получается только шептать: шёпот возникает при трении потока воздуха о стенки гортани.
Чаще всего проблемы с голосовыми связками ассоциируют с инфекционными болезнями верхних дыхательных путей, но вы удивитесь, что болезни горла — лишь вершина айсберга.
Причины воспаления голосовых связок
- Инфекционные болезни ЛОР-органов. Это самая частая причина воспаления голосовых связок. Фарингит, тонзиллит, грипп, бронхит, коклюш, корь и т.п. часто осложняются поражёнными голосовыми связками. То есть в этих случаях проблемы с голосом — скорее следствие (симптом), а не основная болезнь.
- Ларингит. Болезнь представляет собой воспаление гортани, затрагивающее и голосовые связки. При ларингите они заметно утолщаются, становятся дряблыми, не могут полноценно сомкнуться. Возбудителями острого ларингита чаще выступает вирусная инфекция, реже — бактерии и грибы. Помимо дисфонии больной жалуется на такие симптомы, как приступы сухого кашля, зуд в горле, чувство кома в глотке. Если воспалительный процесс в гортани хронизовался, мы говорим о хроническом ларингите. Эта форма заболевания может привести к патологическим изменениям голосовых связок. Хронический ларингит может протекать в трёх формах — катаральной, гиперпластической и атрофической. При катаральной форме, как правило, наблюдаются такие симптомы, как дисфония (охриплость, сиплость, изменение тембра голоса), сухой кашель в течение дня, по утрам выделяется мокрота. Гиперпластическая форма чаще всего диагностируется у представителей речевых профессий, которые по роду своей деятельности часто перенапрягают свои голосовые связки. При этом они утолщаются, и на них образуются небольшие наросты — так называемые «певческие узелки». При атрофической форме возникает истончение слизистых оболочек, что проявляется не проходящим кашлем, неприятными ощущениями в горле и потерей голоса.
- Переохлаждение. Проблемы с голосом могут появиться при непосредственном воздействии низких температур на горло, например, при вдыхании морозного воздуха ртом или при употреблении ледяных напитков.
- Перенапряжение голосовых связок. Повышенную нагрузку на голосовой аппарат испытывают те люди, которые должны долго и много говорить или петь по роду своей деятельности. Это певцы, дикторы, учителя, лекторы, гиды, операторы контактных центров и т.п. В данном случае, голос — их рабочий инструмент, поэтому быстрое и качественное лечение голосовых связок — вопрос для них приоритетный.
- Сильный и громкий крик. Если громко и истошно кричать, говорить на повышенных тонах какое-то время или подпевать исполнителю во время концерта, можно «сорвать» голос. И при этом не нужно быть профессиональным певцом, чтобы перенапрячь связки. Кстати, перенапрягают свой голос не только представители речевых профессий. Если человек работает на заводе, где вокруг целый день шумит оборудование, ему приходится «перекрикивать» грохот, чтобы поговорить с напарником. Проведите так полный рабочий день, и на утро обязательно появится осиплость.
Наличие такого количества причин, вызывающих проблемы с голосом, сильно затрудняет самостоятельную постановку диагноза. Например, определить у себя наличие новообразований в гортани невозможно. Поэтому при появлении осиплости, охриплости или потери голоса необходимо обязательно проконсультироваться с оториноларингологом.Дальнейшая тактика лечения болезни будет понятна после непосредственного осмотра и постановки правильного диагноза.
Симптомы
Чаще всего боль в голосовых связках обнаруживается на утро. Но крайне редко осиплость или потеря голоса протекает бессимптомно. Помимо проблем с голосом в зависимости от конечного диагноза или состояния, спровоцировавшего поражение связок, у человека могут проявляться следующие симптомы:
- першение и сухость в горле;
- боль в горле;
- кашель;
- хрипота;
- зуд в гортани;
- зуд в глазах;
- выделения из носа;
- повышенная температура тела.
Появления хотя бы одного из этих признаков в сочетании с потерей голоса или осиплостью уже достаточно, чтобы записаться на приём к ЛОР-врачу для назначения эффективного лечения. При лечении заболевания доктор опирается прежде всего на результаты осмотра пациента и определения причины патологии.

Как лечить голосовые связки?
Традиционно лечением воспаления глотки и гортани занимается ЛОР-врач. Если дисфония связана с инфекционным заболеванием, схема лечения может включать приём антибиотиков, противовирусных или противогрибковых препаратов, противовоспалительных и антисептических средств, леденцов и пастилок от кашля и боли в горле, полоскания горла, проведение ингаляций и курса физиотерапевтического лечения. ЛОР-врач также поможет в случае, если потеря голоса связана с ожогами гортани или воздействием на неё вредных веществ.
Лечением перенапряжённых связок занимается врач-фониатр. После проведённого осмотра пациенту будет назначена схема лечения, включающая помимо традиционных методов лечения специальные упражнения, чтобы проблема впоследствии не повторялась.
Если дисфония — следствие аллергической реакции организма на раздражитель, лечение нужно проводить под контролем аллерголога. Лечением неврологических расстройств и последствий перенесённого стресса занимаются невролог и психотерапевт. Если в ходе осмотра были обнаружены новообразования гортани, дальнейшее лечение необходимо продолжить у онколога.
Таким образом, тактика лечения будет зависеть исключительно от причины, вызвавшей дисфонию или афонию!
Профилактика
Во многом появление дисфонии — это сигнал, что где-то что-то не досмотрели и не уследили за своим здоровьем. Чтобы не пришлось впоследствии лечиться у ЛОР-врача:
- вовремя лечите инфекционные заболевания;
- не переохлаждайтесь, не дышите ртом на морозе и не пейте ледяные напитки;
- не кричите, не разговаривайте на повышенных тонах;
- делайте перерывы, если вынуждены много и долго говорить;
- делайте специальные упражнения, рекомендованные фониатрами, позволяющими избежать нагрузки на голосовой аппарат;
- избегайте контактов с аллергенами;
- работайте в масках, если вы трудитесь в неблагоприятных условиях;
- откажитесь от курения.
Если проблема всё-таки появилась, не занимайтесь самодиагностикой и самолечением: своевременное посещение ЛОР-врача поможет избежать осложнений и ускорит процесс выздоровления.
С радостью вам поможем!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Каждый из нас, хотя б единожды сталкивался с такой проблемой как осиплость голоса или вовсе его отсутствие. Зачастую подобное наблюдается после сильного переохлаждения, употребления мороженного или холодных напитков. Кроме того, болят связки в горле после длительного крика или пения.
Содержание статьи
Голосовые связки, локализованные в гортани, представляют собой мышечно-соединительнотканные структуры, формирующие щель между собой. Размеры последней изменяются в зависимости от напряжения связок. Когда сомкнуты связки воздух не проходит через гортань, и голос отсутствует.
Голосовая осиплость обусловлена отечностью связок, что уменьшает просвет щели. Выраженное воспаление и отечность связок приводит к значительному сужению щели и изменению голоса.

Болезни голосовых связок развиваются вследствие:
- переохлаждения, когда холодовой фактор оказывает местное воздействие (при глубоком дыхании через рот, употреблении холодных напитков). Также признаки воспаления в гортани могут стать симптомом общего переохлаждения, помимо лихорадки, недомогания и кашля;
- перенапряжения связок. Особенно часто страдают люди, связанные с ораторской деятельностью (дикторы, учителя, вокалисты);
- длительного дыхания загрязненным воздухом (смог, производственные вредности), что приводит к сухости слизистой, ее раздражению и дисфункции звукоформирующего аппарата;
- хронического воспаления носо-, ротоглотки, например, синусита, тонзиллита, что предрасполагает распространению инфекции при обострении заболевания;
- инфекционного поражения (вирусы, бактерии);
- аллергической реакции;
- курения;
- травматического поражения;
- онкологических новообразований.
При негативном воздействии перечисленных факторов поражаются голосовые связки. В голосовых связках наблюдается отечность тканей и микротрещины на слизистой оболочке, что повышает риск вторичного инфицирования. Стоит выделить симптомы, которые встречаются практически в каждом случае поражения голософормирующего аппарата:
- голосовая охриплость, вплоть до афонии;
- першение, сухость;
- болезненность при глотании;
- гиперемия задней глоточной стенки;
- кашель сухого типа с возможным переходом во влажный;
- субфебрильная гипертермия.
Заметим, что у детей риск развития респираторной недостаточности значительно выше, что связано с меньшим диаметром дыхательных путей и выраженной отечностью тканей.
![Ларингит]()
Ларингит
В сравнении с другими заболеваниями, ларингит диагностируется в большей части случаев. Болезнь развивается вследствие бактериального или вирусного инфицирования, сильного переохлаждения, употребления холодных продуктов или вдыхания загрязненного воздуха.
Симптоматически патология проявляется:
- сухостью, першением;
- субфебрильной гипертермией;
- щекотанием в горле;
- комком в горле;
- голосовой осиплостью;
- сухим кашлем;
- болезненностью при глотании.
В случае хронизации патологического процесса симптомы беспокоят периодически и меньшей интенсивностью. При обострении заболевания развивается клиника острого ларингита.
Диагностика проводится с помощью ларингоскопии, при которой специалист визуализирует покраснение, отечность связок, на поверхности которых отмечается мокрота. При гриппе на связках возможны кровоизлияния. Для определения инфекционного возбудителя проводится бактериологическое исследование, материал для которого собирается со слизистой ротоглотки. В анализах крови регистрируется лейкоцитоз.
При хронической форме при ларингоскопии наблюдается гиперпластический или атрофический тип болезни. У вокалистов, воспитателей и дикторов на поверхности утолщенных связок визуализируются узелки.
Ларингит может развиваться на фоне дифтерии, гриппа, сибирской язвы, кори, коклюша, сапа, скарлатины и брюшного тифа.
| Заболевание | Симптомы | Диагностика | Осложнения |
|---|---|---|---|
| Дифтерийный ларингит | субфебрильная гипертермия, болезненность при глотании, заложенность носа, насморк, недомогание, бледность кожных покровов. | Ларингоскопия (гиперемия, отек слизистой, трудно снимающиеся с поверхности налеты зеленого, серого оттенка). Бакисследование (для выявления инфекционного возбудителя). | Круп проявляется фебрильной лихорадкой, голосовой осиплостью (афонией), шумным дыханием, одышкой, кашлем. |
| Гриппозный | Загрудинная боль, фебрильная лихорадка, кашель, ломота в теле, ринит, болезненность в горле, недомогание, артралгия, головная боль. | Ларингоскопия (гиперемия слизистой, кровоизлияния, фибриновые волокна). | Абсцесс, флегмона в области надгортанника. |
| Коревой | Зернистость задней глоточной стенки, пятна на слизистой щек, которые после слияния не визуализируются, экзантема на коже, фебрильная гипертермия, боль в горле, нарушение сна, кашель, ринит, конъюнктивит. | Ларингоскопия (отечность, гиперемия связок), лабораторные исследования. | Круп, бактериальная пневмония. |
| Ларингит при ветряной оспе | Субфебрильная гипертермия, недомогание, пузырьки на слизистой ротовой полости, кожных покровов, зуд. | Ларингоскопия (гиперемия, отечность связок, при язвенной форме визуализируются изъязвления), лабораторная диагностика. | Гнойные осложнения, спровоцированные вторичным инфицированием. |
| Ларингит при скарлатине | Сыпные признаки, фебрильная лихорадка, недомогание. | Ларингоскопия, лабораторные исследования. | Флегмона, перихондрит, трахеит, эзофагит. |
| Коклюшный | Приступообразный кашель, першение в горле, загрудинный дискомфорт, шумное дыхание, голосовая охриплость. | Ларингоскопия, лабораторные анализы. | Парез голосовых связок, пневмония, дыхательная недостаточность. |
Онкологические новообразования
Онкологическое заболевание голосовых связок доброкачественного или злокачественного генеза приводит к поражению не только голософормирующего аппарата, но и окружающих органов. Появление новообразования в зоне гортани способствует уменьшению просвета респираторного тракта. Симптоматически это проявляется:
- одышкой;
- болезненностью в горле;
- шумным дыханием;
- кашлем.
Недостаточное поступление кислорода внутренним органам приводит к кислородному голоданию и развитию органной дисфункции.
При прогрессии болезни новообразование распространяется на соседние органы, поражая пищевод. Из клинических симптомов наблюдается дисфагия, а в случае возникновения свища между органами пищеварительного и респираторного тракта происходит заброс пищи в дыхательные пути.
При злокачественном поражении близко расположенные лимфоузлы становятся плотными, с бугристой поверхностью и спаянными с соседними тканями.
Для диагностики используется ларингоскопия, фиброгастродуоденоскопия, бронхоскопия, рентгенологические, ультразвуковые исследования и томография.
Травматические повреждения

Когда связки болят, боль может быть обусловлена воздействием травматического фактора с поражением связок горла. Связки в горле не в состоянии полноценно выполнять свои функции из-за выраженной отечности, инфильтрации тканей, а также наличия гематомы.
Симптоматически патология проявляется дисфонией, нарушением глотательной функции, дыхания, кашлем, развитием болевого синдрома, кровотечения и кровохарканья.
Для выявления патологии назначается рентгенологическое, ультразвуковое исследование, эндоскопия и компьютерная томография. В лечении травматического повреждения гортани главное – обеспечить проходимость респираторных путей, вплоть до трахеостомии.
Аллергические реакции
Поражения голосовых связок – распространенное явление при аллергии.
После контакта аллергического фактора со слизистой гортани, поступления продуктов в пищеварительных тракт или приема лекарственного препарата возникает местный или системный ответ иммунной системы. Он выражается в виде аллергической реакции с появлением таких клинических симптомов:
- затрудненное дыхание;
- голосовая охриплость;
- комок в горле;
- сухость, щекотание в зеве;
- болезненность при глотании;
- конъюнктивит;
- слезотечение;
- ринорея.
В зависимости от реактивности иммунной систем и агрессивности контактирующего фактора аллергия может проявляться в виде отека Квине или анафилактического шока. Дл них характерна выраженная одышка, дыхательная недостаточность, кожная сыпь, снижение артериального давления и увеличение частоты сердцебиения.
Провоцирующим факторов в развитии аллергии может стать шерсть, шоколад, цитрусовые, пыль, пыльца, морепродукты, лекарственные препараты, пух и различные пищевые красители.
![Спастическая дисфония]()
Спастическая дисфония
В большинстве случаев патология регистрируется после в 35 лет. Она обусловлена нарушением психоэмоционального состояния при влиянии частых стрессов, постоянных переживаний и перегрузки голософормирующего аппарата.
В основе болезни лежит дисфункция связок (отсутствие их смыкания или размыкания). Симптоматически наблюдается утрата звучности голоса, появление шипения, голос становится неестественным. Трудности возникают при разговоре.
Профилактика потери голоса
Чтобы избежать дисфонии и поражения звукоформирующего аппарата, рекомендуется:
- своевременное лечение при появлении першения или боли в горле;
- предупреждение переохлаждения, влияния сквозняков;
- достаточный питьевой режим, что позволит поддержать водный баланс в норме;
- регулярное проветривание помещения, влажная уборка;
- увлажнение воздуха;
- не стоит пить холодные напитки;
- не нужно злоупотреблять холодными блюдами, продуктами (мороженое);
- отказ от курения, злоупотребления алкогольными напитками;
- не следует перенапрягать голосовые связки.
Соблюдая рекомендации можно предупредить поражение голосовых связок, а также снизить риск развития таких инфекционно-воспалительных болезней, как фарингит, ларингит или трахеит.
Узелки певцов: причины, диагностика и прогноз
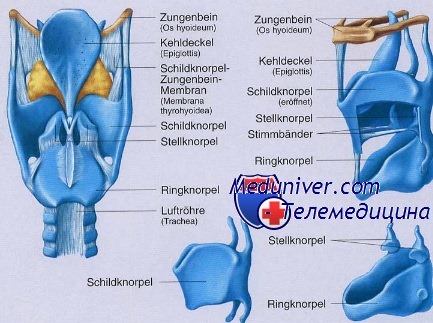
Узелки певцов — это маленькие образования располагающиеся на краях голосовых связок и возникающие вследствие неправильного, т.е. чрезмерного смыкания голосовых связок во время фонации. Местом избирательной локализации узелка является граница между передней и средней третей длины голосовой связки, т.е. место наиболее тесного контакта голосовых связок. В области узелков отмечается утолщение слоя плоского эпителия, покрывающего поверхность слизистой оболочки голосовых связок.
Вокруг узелка может возникнуть воспалительное состояние слизистой оболочки, которое является следствием постоянно повторяющегося чрезмерного сдавливания голосовых связок и возникающей при этом гиперемии. Узелок может быть одиночным и находится тогда на одной из голосовых связок; иногда возникают два узелка и располагаются по одному на каждой голосовой связке напротив друг друга. В некоторых случаях можно обнаружить одновременно несколько узелков.
Окраска узелков певцов не отличается от окраски голосовых связок, благодаря этому узелки можно отличить от фибром и папилом гортани.
Узелки певцов могут быть как очень маленькими, величиной с булавочную головку, так и относительно большими, до 2 мм в диаметре, выстоящими в просвет голосовой щели.
Аналогичным образом могут возникать плоские утолщения эпителия слизистой оболочки на внутренних краях голосовых связок, доходящие до 3 мм. Chiari, Storek, Tarneaud считают, что узелки певцов возникают вследствие усиленного сжатия голосовых связок во время фонации и являются своего рода мозолями на краях связок, образующимися вследствие утолщения разрастающегося эпителия.
Узелки певцов могут возникнуть у крикливых детей. Узелки часто развиваются в период мутации, особенно у молодежи, которая поёт в хорах.
У лекторов, адвокатов, продавцов очень часто бывают узелки певцов, но в связи с тем, что разговорной речи они мешают, гораздо меньше, чем пению, обнаруживаются они обычно у таких больных случайно.
Узелки певцов представляют собой следствие двигательной недостаточности голосового аппарата и, как правило, наблюдаются при гипотонии мышц гортани, причём величина и количество узелков могут быть различными. Согласно Luchsinger, при наличии узелков певцов отмечается так же нарушение дыхания, возникающие вследствие ослабления функции дыхательных мышц.
При наличии узелков певцов наблюдаются следующие голосовые расстройства: 1) придыхательная постановка голоса, к голосу присоединяется шум воздуха, который не превращается в колеблющуюся звуковую волну; 2) нечистая интонация; 3) дрожание и тремолирование голоса, иногда возникает диплофония; 4) частая хрипота со склонностью к рецидивам.
В некоторых случаях узелки певцов возникают на почве врожденного координационного нарушения голосовой функции. Прогноз в таких случаях является неблагоприятным, в течении заболевания отмечаются частые рецидивы, что в конечном итоге вынуждает больного расстаться с профессией, требующей усиленного использования голоса. При фонастении голосовые связки колеблются в различном ритме, что не имеет места при узелках певцов и мышечной гипотонии. Не удаётся отметить ни асимметрии во время функции диафрагмы, ни расстройства функций отдельных элементов голосового аппарата.
Узелки певцов чаще всего образуются вследствие чрезмерного форсирования голосового аппарата, особенно вскоре после перенесенных инфекционных заболеваний (грипп, ангина), или же операции горла, носа.
Прогноз зависит от степени ослабления функций мышц голосового аппарата, а не от количества и величины узелков. Прогноз обычно неблагоприятен для лекторов, адвокатов, продавцов и прежде всего преподавателей, которые обычно слишком поздно обращаются за советом к врачу. У детей, которых очень трудно принудить к молчанию, лечение узелков певцов является продолжительным.
Для решения вопроса о прогнозе заболевания врач должен определить:
1) не является ли причиной нарушения функции голосового аппарата фонастения, если так — прогноз будет неблагоприятным, а излечение лишь кратковременным;
2) образовались ли узелки первый раз или же отмечались и раньше, и не характеризуется ли заболевание склонностью к рецидивам, если так — прогноз неблагоприятный;
3) является ли нарушение функции голосового аппарата следствием его слишком форсированного использования — прогноз будет благоприятным, если после 3—5 дней молчания без специального лечения узелки исчезнут или же значительно уменьшатся в размерах.
Читайте также:



