Что может залезть под кожу кроме клеща
Обновлено: 27.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Демодекоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Демодекоз – паразитарное кожное заболевание, которое вызывает клещ-железница (Demodex). Клещ размножается в волосяных фолликулах, сальных железах кожи и мейбомиевых железах (видоизмененных сальных железах, располагающихся по краю века) и поражает в основном кожу лица и наружных ушных раковин, хотя в редких случаях может мигрировать на кожу груди и спины. Питательной средой, необходимой для размножения клеща, служит кожное сало (себум).
Носителями клеща могут быть многие люди, но заболевание проявляется остро только при нарушении микробного биоценоза кожи и снижении иммунитета.
В таких случаях клещ начинает активно размножаться, в результате чего на коже формируются асимметричные шелушащиеся розовые пятна, телеангиэктазии, розовая или красная сыпь, на месте которой затем возникают пустулы (пузырьки с гноем) или везикулы (пузырьки с прозрачной жидкостью). Кожа в этих местах воспаляется, утолщается и покрывается мокнущими корочками. При отсутствии лечения поражение кожи может усиливаться, захватывая более глубокие слои.
Причины появления демодекоза
Клещ-железница относится к условно-патогенным организмам и у 90% людей входит в состав нормального микробного биоценоза кожи лица, при этом никак себя не проявляя. Активное размножение клеща становится возможным, если биоценоз нарушается, а местный иммунитет снижается. Чаще всего изменение микробной среды происходит вследствие различных кожных заболеваний (воспалительных, бактериальных), использования иммуносупрессантов (препаратов, снижающих иммунную защиту), например, местных стероидных мазей. Распространению демодекоза способствуют нарушения в работе нервной, сосудистой и эндокринной систем, заболевания желудочно-кишечного тракта, патологии обменных процессов.
Немаловажным фактором развития заболевания служит повышенное образование кожного сала и изменение его состава. Увеличение поверхностных липидов в составе себума приводит к усиленному размножению патогенной флоры, которая, в свою очередь, инициирует активность клеща. Гиперпродукция кожного сала возникает у женщин в период гормональной перестройки, а также в результате эндокринных заболеваний и генетической предрасположенности. Существенную роль в активизации клеща играет уровень инсоляции, влияющий на усиление продукции себума.
В жаркое время года регистрируется всплеск заболеваемости демодекозом, что связано с повышенной выработкой провоспалительных веществ из-за чрезмерного воздействия ультрафиолетовых лучей.
Классификация заболевания
Демодекоз относится к группе паразитарных заболеваний кожи. Различают две клинические формы – первичный и вторичный демодекоз. При внезапном всплеске размножения клещей (более 5 особей на 1 см 2 кожи), отсутствии сопутствующих дерматитов (акне, розацеа, себореи) и успешном излечении после терапии с использованием противопаразитарных средств ставят диагноз «первичный демодекоз». Как правило, заболевание отмечают у пациентов старше 40 лет.
При наличии сопутствующих поражений кожи (акне, розацеа, перорального дерматита и т.д.), системных заболеваний (лейкоза, ВИЧ и др.) диагностируют вторичный демодекоз. Чаще всего он возникает у пациентов со значительно ослабленным иммунитетом. Иногда к вторичному демодекозу приводят терапия ингибиторами рецепторов эпидермального фактора роста, хроническая почечная недостаточность и УФ-воздействие. Заболевание может манифестировать в любом возрасте и характеризоваться значительной площадью поражения и выраженностью симптомов. Поражение век приводит к демодекозному блефароконъюнктивиту (воспалению век и их слизистой оболочки, прилежащей к глазу), который возникает как изолированно, так и параллельно с демодекозом кожи лица.
В зависимости от характера проявлений на коже различают:
- Акнеформный демодекоз. На коже присутствуют папулы и пустулы, напоминающие высыпания при угревой сыпи.
- Розацеаподобный демодекоз. Папулы появляются на фоне разлитой эритемы (покраснения кожи).
- Себорейный демодекоз. Сыпь на коже сопровождается пластинчатым шелушением.
- Офтальмологический демодекоз. Кожа век воспалена, присутствует чувство инородного тела в глазах.
На коже человека паразитируют два вида клеща Demodex folliculorum (длинный клещ) и Demodex brevis (короткий клещ).
В зависимости от вида клеща преобладают те или иные элементы поражения кожи. Развитие Demodex folliculorum чаще приводит к эритеме и слущиванию эпителия кожи. Demodex brevis вызывает формирование конусовидных папул, покрытых серыми чешуйками. Иногда отмечаются симметричные папулопустулезные элементы (пузырьки с прозрачной жидкостью или гноем), окруженные воспалительным инфильтратом.
Иногда размножение клещей приводит к присоединению вторичной гнойной инфекции, в ходе которой развиваются крупные гнойные пустулы и даже абсцессы.
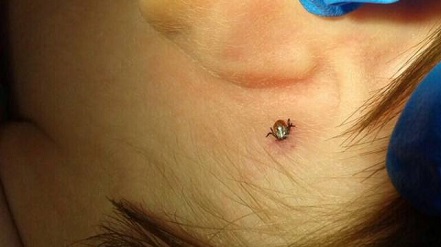
При локализации клеща на коже век на краю ресниц и вокруг них образуются чешуйки и своеобразный «воротничок». Больной жалуется на зуд, усиливающийся под воздействием тепла и УФ-лучей, ощущение инородного тела в глазах, усталость глаз, чувство жжения. В углах глаз скапливается вязкое и клейкое отделяемое, особенно по утрам. Кожа становится сухой и истонченной, а пораженные демодекозом участки утолщаются и покрываются мокнущими корками.
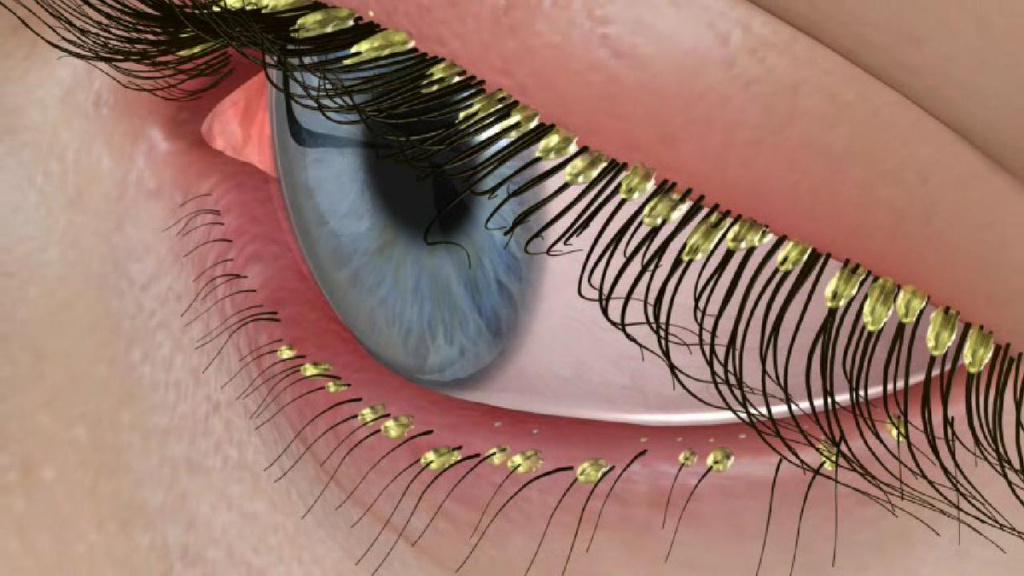
Длительное течение заболевания может привести к потере ресниц и замещению волосяных фолликулов рубцовой соединительной тканью.
Диагностика демодекоза
Выявить демодекоз можно лишь по совокупности клинических признаков и с помощью лабораторной диагностики. Кожные проявления при демодекозе могут существенно варьироваться, «маскируясь» под другие заболевания, что затрудняет постановку диагноза. Так, при акнеформном демодекозе папулы и пустулы напоминают угревую сыпь, при розацеаподобной форме папулы и пустулы появляются на фоне эритемы, при себорейной форме сыпь покрывается сероватыми корочками.
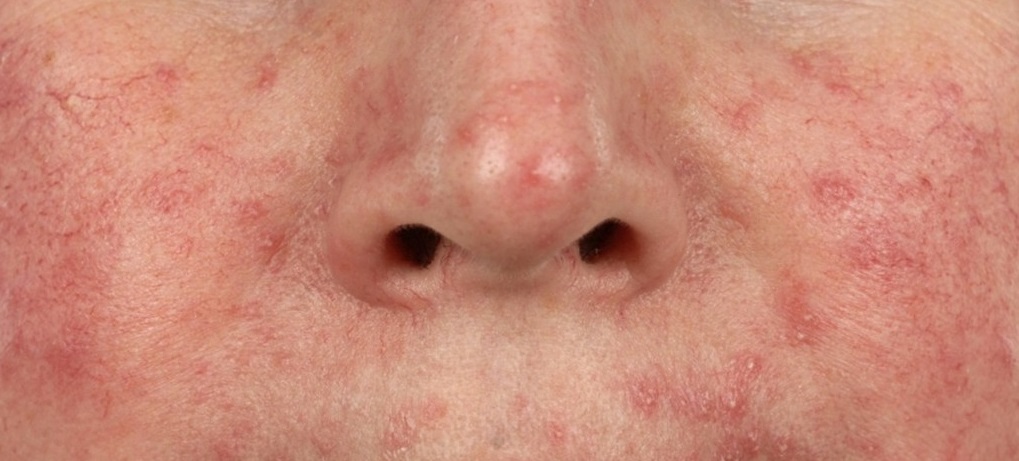
Такие разнообразные проявления демодекоза делают обязательной лабораторную диагностику для выделения клещей из очагов поражения.
Лабораторная диагностика предусматривает микроскопию секрета сальных желез и содержимого пустул.
Информацию о приеме биоматериала в медицинских офисах необходимо заранее уточнить, позвонив в справочную службу ИНВИТРО по телефону. Клещ-железница размерами 0,2-0,5 мм, рода Demodex (Demodex folliculorum, Demodex brevis), является частым эктопаразитом человека. Он вызывает демодекоз, относящи.
Дирофиляриоз — один из гельминтозов, ранее считавшихся исключительно зооспецифическим и до недавнего времени бытовало мнение, что этому заболеванию подвержены исключительно животные. В первую очередь — собаки. Но в последние годы все чаще стали регистрироваться случаи заражения людей.
Дирофиляриоз: симптомы, подкожный и внутренний дирофиляриоз у человека, лечение и профилактика
Дирофиляриоз — один из гельминтозов, ранее считавшихся исключительно зооспецифическим и до недавнего времени бытовало мнение, что этому заболеванию подвержены исключительно животные. В первую очередь — собаки. Но в последние годы все чаще стали регистрироваться случаи заражения людей.
Дирофиляриоз (Dirofilariasis) — относится к ларвальным гельминтозам. То есть, при этом заболевании паразитирует не взрослая особь нематоды, а ее личинка, не достигшая половой зрелости. Разносчиками заразы являются комары, поэтому наиболее часто этот гельминт встречается в теплом климате: от Австралии, Южной Америки и Африки до Юга России и Средней Азии. На протяжении последних лет наибольшее количество заболевших дирофиляриозом регистрировалось в Иране и Греции. Но в последние годы все чаще регистрируют эту болезнь и в умеренном климате.
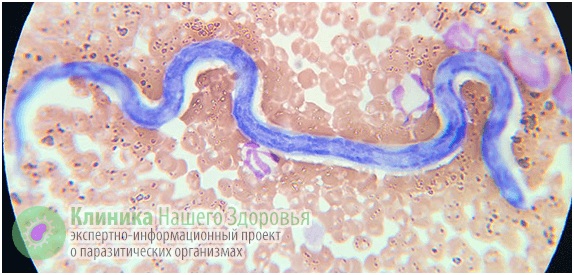
Так, на территории Российской Федерации на протяжении нескольких лет выявляют по 35-40 случаев дирофиляриоза ежегодно. Причем география заражения весьма обширна — от теплого Ростова, умеренных климатических зон Тулы и Рязани, до морозной Сибири. На самом же деле уровень заболеваемости может быть значительно выше. Поскольку этот вид гельминтоза долго считался присущим только животным, то медики его не изучали, и на сегодняшний день о нем мало знают и не сразу могут поставить верный диагноз.
Причины возникновения дирофиляриоза
В буквальном смысле с латыни дирофилярия «diro, filium» переводится как «злая нить». Как уже упоминалось ранее, в человеческом организме может жить личиночная стадия глиста — микрофилярия. Наиболее часто люди инфицируются нематодами Dirofilaria repens и Dirofilaria immitis, которые живут в организме домашних любимцев — собак и кошек. Крайне редко дирофилярия может передаться человеку от дикого животного — эти нематоды паразитируют у всех представителей семейств псовых и кошачьих, у приматов, у медведей, у тигров, у выдр. Именно поэтому большая доля заболевших дирофиляриозом приходится на охотников.
Как происходит заражение дирофиляриозом?
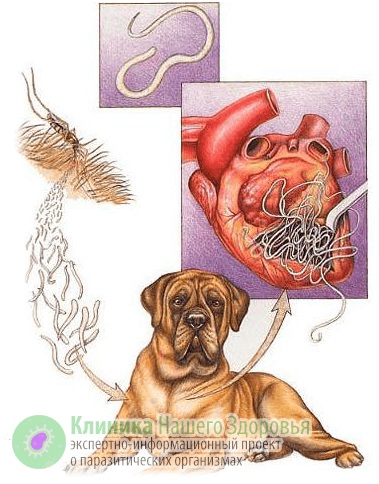
Механизм заражения у людей — трансгемный, то есть инфицирование происходит через кровь. Передается болезнь, зачастую, через укусы комаров. Реже, через укусы блох, слепней и других видов кровососущих насекомых. А источником заразы, как это ни прискорбно, выступают наши домашние животные. В первую очередь собаки, изредка кошки. По данным ветслужбы до 30% собак, живущих в городах, страдают от упомянутой инвазии. В сельской местности этот показатель еще выше. В организме животного взрослые дирофилярии паразитируют в сердце, легких, бронхах и крупных кровеносных сосудах. Самки выделяют в кровь тысячи личинок-микрофилярий, которые имеют микроскопический размер — до 0,3 мм в длину. Именно поэтому они с кровотоком и лимфотоком разносятся по всему организму.
Микрофилярии так микроскопичны, что с кровью и лимфой попадают не только во все органы и ткани человека или животного, но даже преодолевают плацетнарный барьер и внутриутробно инфицируют плод. С кровью животного микрофилярия попадает к промежуточному хозяину — комару. Насекомое, в свою очередь, кусает инвазированное животное, личинки попадают в его брюшную полость, но часть из них остается в хоботке комара. Когда насекомое кусает следующую жертву — часть паразитов из хоботка попадает в кровоток следующего хозяина. Так дифиляриоз передается от животного к животному и к человеку.
У людей тотальная восприимчивость к дирофилриозу – то есть, если человека кусает инфицированный комар, то он заразится со 100% вероятностью. Но в наибольшей зоне риска заражения дирофиляриозом находятся некоторые категории людей, среди которых:
- заводчики собак и кошек;
- люди, проживающие у открытых водоемов;
- те, кто часто бывает на природе — охотники, туристы, огородники, рыбаки.
Этапы развития дирофиляриий
Когда комар (реже другое кровососущее насекомое) заглатывает личинку нематоды с кровью, та около суток остается у него в кишечнике. Затем микрофилярии мигрируют в обратном направлении — к хоботку комара, где дозревают до инвазивной стадии. В этот период, комар, кусает жертву и заражает ее дирофиляриозом.
У нового хозяина около трех месяцев личинки остаются в месте комариного укуса: в коже или в подкожной клетчатке. Именно тут микрофилярии линяет и уже более жизнеспособными попадают в кровоток и разносятся по организму. Паразитировать микрофилярия может около трех лет.
До половозрелости дирофилярия развивается только в организме животных. Человеческий организм для нее тупиковый вариант, так как большинство личинок все же гибнут в крови людей. Это значит, что человек не может быть источник заражения.
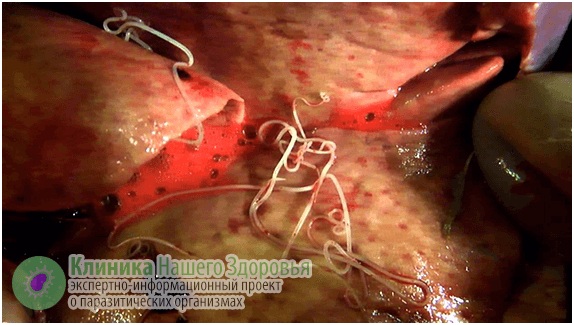
Воздействие дирофилярий на человека
Главная опасность дирофиляриоза — первичные реакции на месте внедрения микрофилярии. Может возникнуть сильная аллергическая реакция. Кроме того, кожа воспаляется, образуются уплотнения (шишки) довольно большого диаметра. Внутри этих уплотнений находится серозная жидкость и/или гной, внутри этого содержимого и обитает какое-то время дирофилярия. Часто паразит погибает, тогда уплотнение постепенно может само рассосаться. Но чаще все же требуется хирургическое вмешательство.
Виды дирофиляриоза
Инвазионное заболевание вызывает червь-паразит. Личинки нитевидной нематоды, вызывающие болезнь, бывают нескольких разновидностей, и поэтому заражение ими приводит к разным формам заболевания.
Dirofilaria repens и Dirofilaria immitis — основные виды, поражающие собак и реже кошек. Именно эти разновидности гельминта являются самыми распространенными среди заболевших людей, ведь в подавляющем большинстве случаев дирофиляриоз у человека появляется при укусе комара-переносчика, контактировавшего до этого с данными животными.
- Dirofilaria repens вызывает подкожную разновидность дирофиляриоза.
- Dirofilaria immitis — висцеральную.
В России и странах ближнего зарубежья встречается в основном подкожный дифиляриоз. Висцеральный дирофиляриоз распространен в жарких странах Азии, Японии, Индии, США, Африке, Канаде, Вьетнаме, Австралии, на юге Европы.
Симптомы и места распространения дирофиляриоза
Скрытая форма дирофиляриоза у человека длится от 1 до 12 месяцев. Основным симптомом является появление под кожей или слизистой, болезненного уплотнения, с покраснением и зудом на месте внедрения. При этом гельминт под кожей может перемещаться (со скоростью до 15 мм в сутки), что может быть заметно для человека, как по ощущениям, так и визуально. Часто, заметив на теле уплотнение похожее на опухоль, пациенты обращаются к хирургу, а тот решает, что это липома, опухоль, фиброма, атерома и т.п., а затем уже в ходе операции обнаруживает гельминта.
У дирофилярий есть любимые места на теле человека — это органы зрения, ноги и руки, шея, лицо, грудь, мошонка. Могут появиться такие симптомы, как слабость, пассивность, тошнота, нервозность, бессонница, повышенная температура, боли в голове и в области поражения паразитом. В 50 % случаев обычно поражаются органы зрения. Человек жалуется на ощущение чего-то ползающего в глазу, у него наблюдается покраснение век и глаз, блефароспазм. При перемещении гельминта возникает боль, слезотечение и зуд. Иногда через конъюнктиву виден сам гельминт.
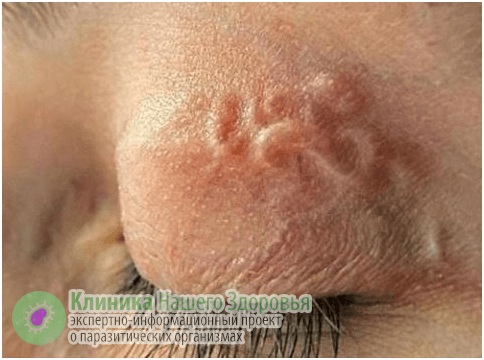
При нахождении дирофилярии в глазу вокруг нее образуется гранулема, что вызывает развитие экзофтальма и диплопии. Поражение глаз приводит к ослаблению зрения. Человек способен увидеть мигрирующего паразита. Наблюдения показали, что его перемещения усиливается под воздействием тепла.
Дифиляриоз обычно носит хронический характер, с рецидивами, характеризующимися периодами вспышек и затихания заболевания. Если вовремя не заняться лечением, вероятны воспаления тканей, и возникновение абсцесса.
Симптомы внутреннего дирофиляриоза
При этой разновидности паразитом поражаются легкие. Личинка живет в левом желудочке сердца и легочных артериях, образуя при этом фиброзную капсулу. Обычно болезнь протекает бессимптомно, реже вызывает боль в груди, кашель и кашель с кровью.
Заболевание часто выявляется случайно, например, при рентгене грудной клетки (видны узелки размером 1-2 см) или при оперировании легких.
Диагностика дирофиляриоза у человека
Диагностика заболевания представляет определенную сложность, так как её симптоматика схожа со многими другими заболеваниями, поэтому врачами часто ставится ложный диагноз и своевременное лечение затягивается. Основными жалобами пациентов являются появление мигрирующих подкожных узлов, ощущения перемещения паразита.
Диагноз дирофиляриоза можно подтвердить, сдав следующие анализы:
- анализ крови;
- после удаления паразита хирургом, проводится его макроскопическое исследование;
- проведение исследования на наличие серологической реакции, позволяющей обнаружить антиген паразита;
- аппаратная диагностика (УЗИ узлов, рентгеновские исследования, эхокардиография и электрокардиография).
Кроме того, перед постановкой диагноза специалист проводит анализ условий проживания больного, времени года, его деятельности. Факторами риска являются наличие домашних и бездомных собак и кошек, комаров, выезд в лес, на рыбалку, на дачу или в сад.
Риск заболевания дирофиляриозом особенно увеличивается в период высокой активности комаров. В связи с чем важны профилактические меры, производимые санитарными службами по ликвидации насекомых на территории водоемов. Известно, что заболевание носит сезонный характер, поэтому основное количество заболевших фиксируется весной и летом. Пики заболеваемости приходятся на периоды июнь-июль и октябрь-ноябрь.
Диагностика дирофиляриоза у животных
Для профилактики заболевания домашним животным необходимо регулярно давать противоглистные препараты. Признаками заболевания паразитами служат различные высыпания, уплотнения, ранки, опухоли на коже.
Больше всего при поражении страдает сердечно-сосудистая система животного. Поведение его становится пассивным, теряется аппетит, отмечается температура, кашель. Собака может прихрамывать и страдать от судорог.
Лечение дирофиляриоза
Форма болезни диктует методы лечения. Обычно у человека паразитирует одна неполовозрелая особь. Основной метод избавления от паразита — хирургический. Чтобы исключить перемещение паразита применяют дитразин. Редко применяется терапия медикаментами с использованием ивермектина или диэтилкарбамазина. Дополнительно при лечении используются успокаивающие и антигистаминные лекарства, нестероидные противовоспалительные средства, глюкокортикостероиды.
При глазном дирофиляриозе основным методом лечения будет удаление гельминта с помощью операции и последующие назначение дезинфицирующих и противовоспалительных препаратов для глаз, иногда также прописываются капли дексаметазона для уменьшения воспаления. Обязательно назначаются антигистаминные средства.
Профилактика дирофиляриоза
В России 4-30% (в зависимости от географии их проживания) домашних и уличных собак являются хозяевами-переносчиками микрофилярий. Самый большой процент зараженных животных в Греции и Иране- 25-60%.
Профилактика заболевания включает в себя истребление комаров и ограничение контакта с ними животных и человека, своевременное выявление дирофилярий животных и их лечение, борьба с бродячими животными, противоглистная профилактика у домашних питомцев.
Так как очагами дирофиляриоза являются водоемы около жилых районов, очевидна эффективность мер, применяемых санитарными органами по борьбе с кровососущими насекомыми. К тому же необходима борьба с комарами в подвалах жилых домов, ведь здесь эти паразиты могут с комфортом обитать весь год. Из подвалов жилых домов комары и другие насекомые попадают по вентиляционной системе в квартиры.
В лесу и около водоемов необходимо использовать репелленты и защищать участки тела с помощью одежды. Животным кроме репеллентов могут быть одеты специальные ошейники. По возможности старайтесь отказаться от прогулок в вечернее и ночное время суток.
Человек сам в ответе за собственное здоровье, а также за здоровье своих детей, родных и близких, поэтому отправляясь в отпуск в теплые страны, будьте бдительны! Легче предотвратить болезнь, соблюдая профилактические меры, чем лечить ее последствия!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Прыщи на лице: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Сальные железы в коже человека располагаются у основания волосяного фолликула. Они продуцируют кожное сало, которое увлажняет кожу и защищает от негативного влияния окружающей среды, бактерий и грибов. Гиперсекреция сальных желез провоцирует формирование прыщей (акне, угрей). На лице они чаще всего локализуются в местах расположения крупных сальных желез (на лбу, висках, щеках, на носу и подбородке).

Разновидности прыщей на лице
В самом общем виде прыщи относятся к одному из двух типов:
Невоспалительные элементы (комедоны) – выглядят как небольшие бугорки или точки различного цвета. Комедоны могут быть открытыми или закрытыми.
- Открытые комедоны выглядят как плотные высыпания поверхностного типа, обычно серого или черного цвета, который придает им окислительная реакция их содержимого с кислородом.
- Закрытые комендоны, подкожные прыщи (милиумы) имеют вид белых бугорков или точек, похожих на маленькие крупинки проса. Скопившееся кожное сало не имеет выхода наружу, что приводит к болезненному воспалению. Закрытые комедоны чаще превращаются в классические красные прыщи.
- Папулы (красные прыщи) представляют собой воспалившиеся комедоны без явного гнойного содержания. Имеют вид мелких красных или розовых шариков, выступающих над поверхностью кожи, белой головки нет. Если папула сформировалась на месте открытого комедона, то сквозь кожу часто можно разглядеть темную пробку.
- Пустулы – это инфицированные папулы или, проще говоря, прыщи с гнойным содержимым и белой головкой, окруженные воспаленной кожей. Они появляются, когда помимо кожного сала и бактерий в поры попадают омертвевшие клетки кожи. По форме пустулы бывают конусообразными, плоскими или сферическими. Их цвет может варьировать от белого до желтого или зеленого.
Зеленый цвет означает присоединение вторичной инфекции, и при самостоятельном выдавливании велика вероятность ее проникновения в кровь.
Кистозные прыщи тяжело поддаются лечению и всегда оставляют на коже заметные следы.

Возможные причины появления прыщей на лице
Итак, прыщи появляются как результат избыточной продукции кожного сала, которое закупоривает кожные поры. Если пора закрыта частично и в нее есть доступ воздуха, начинается образование прыщей. Сначала они выглядят как черные точки, окруженные воспаленной кожей, – так называемые угри. В полностью закупоренной поре, как в контейнере, быстро размножаются анаэробные бактерии (Propionibacterium acnes или Malassezia), провоцирующие воспалительный процесс и нагноение.
Но что заставляет сальные железы работать столь активно? Считается, что одна из причин кроется в высоком уровне андрогенов (мужских половых гормонов), которые стимулируют выработку кожного сала. Развитию гиперандрогении могут способствовать проблемы пищеварения, стрессы, болезни почек и надпочечников, эндокринной и половой системы.
Важно упомянуть, что высыпания на лице, внешне похожие на прыщи, могут быть симптомом и проявлением других, порой очень серьезных дерматологических заболеваний (акнеформных дерматозов), которые никак не связаны с работой сальных желез.
Прыщи на лице могут оказаться симптом целого ряда заболеваний (нарушения функции внутренних органов, гормональной дисфункции, недостатка витаминов, снижения иммунитета), а также плохой экологической обстановки, неправильного ухода за кожей. Перечислим основные заболевания, состояния и факторы, результатом воздействия которых становятся высыпания на коже.
- Физиологические изменения гормонального статуса: половое созревание, вторая фаза менструального цикла, беременность, лактация, менопауза.
- Заболевания эндокринной системы: синдром поликистозных яичников, гипотиреоз, опухоли эндокринных желез.
- Утолщение рогового слоя эпидермиса (гиперкератоз), когда мертвые клетки эпидермиса не отшелушиваются, а остаются на коже, закупоривая сальные железы.
- Заболевания печени и вызванная ими интоксикация.
- Неправильное питание и авитаминоз:
- Преобладание в рационе быстрых углеводов (фастфуда, хлебобулочных изделий, жареной, жирной пищи) провоцирует повышение уровня глюкозы в крови и резкий выброс инсулина, что, в свою очередь, влияет на повышение уровня тестостерона.
- Избыток омега-6 жирных кислот может усугубить воспалительные процессы в коже (такие явления могут наблюдаться при употреблении большого количества рыбы и птицы, выращенной на комбикормах).
- Злоупотребление молочными продуктами, подсолнечным, арахисовым, соевым маслами и маргарином нередко вызывает гиперфункцию сальных желез.
- Дефицит цинка, витаминов А и Е, Омега-3 жирных кислот.
Заболевания желудочно-кишечного тракта, нарушение моторики и перистальтики кишечника, частые запоры способствуют интоксикации и появлению прыщей.
При наличии высыпаний на коже следует обратиться к врачам-дерматологам и косметологам. Однако часто лечение требует комплексного подхода, подразумевающего терапию заболевания, симптомом которого стали прыщи. В таком случае необходимы консультации гинеколога , эндокринолога , гастроэнтеролога , аллерголога , психоневролога.
Диагностика и обследования при появлении прыщей
Прыщи и их локализация являются своеобразным мессенджером, передающим информацию о нарушениях работы органов или систем. Чаще всего прыщи возникают в так называемой Т-зоне (лоб, нос, подбородок) – здесь сальные железы наиболее активны, а поры – расширены. Но нередко прыщи встречаются и на щеках, скулах (U-зоне). Это обусловлено разными причинами и состоянием организма. Составлена специальная карта-путеводитель «Виды прыщей и что они означают». Так, средняя часть лба соответствует нижнему отделу пищеварительного тракта, тонкому кишечнику и мочевому пузырю, область возле ушных раковин – почкам, веки и область вокруг глаз – печени, височная область – желчному пузырю, средняя треть лица, скулы – легким, подбородок – желудку, органам малого таза, нос – поджелудочной железе и сердцу, а нижняя часть щек и нижняя челюсть – нижним отделам ЖКТ.
![Карта.jpg]()
Диагностика начинается с тщательного осмотра кожи, сбора анамнеза (сведений о перенесенных болезнях, операциях, хронических заболеваниях, наследственности) и установления связи между высыпаниями и образом жизни, питанием, привычками.Если природа заболевания неочевидна, назначаются лабораторные исследования.
-
Клинический анализ крови.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
![Первая помощь при укусе клеща]()
Опасность клещей состоит в том, что эти кровососущие насекомые являются переносчиками множества инфекций, причем как бактериальных, так и вирусных, среди которых наиболее опасными являются геморрагические лихорадки, энцефалит и боррелиоз. Традиционное место обитания клещей — лесистая местность, наибольшая активность отмечается в теплое время года, примерно с середины весны до середины лета. В этот период нужно быть особенно внимательным, посещая лес — лучше всего при этом надевать закрытую одежду.
Если все же неприятность произошла, следует знать, как правильно оказать первую помощь в домашних условиях при укусе клеща, чтобы свести возможную опасность к минимуму. При этом необходимо помнить, что тяжелые инфекционные заболевания, которые передаются клещами, проявляются спустя некоторое время после укуса, причем время это может варьироваться в значительных пределах — от нескольких суток до нескольких недель. Лишь когда в течение двух месяцев после укуса клеща никаких неприятных симптомов не появилось, можно утверждать, что опасность миновала.
Укус клеща коварен тем, что часто обнаруживается не сразу, так как сам по себе он не вызывает никаких ощущений, все неприятности начинаются позже. Как правило, человек обнаруживает на себе присосавшегося клеща — укус может длиться от 15 минут до нескольких часов.
![]()
Первая помощь при укусе клеща
Первое, что необходимо сделать для оказания первой помощи пострадавшему в домашних условия это извлечь клеща. Делать это следует очень осторожно, стараясь не раздавить насекомое, так как в этом случае опасность заражения многократно возрастает.
Для извлечения клеща можно воспользоваться медицинским пинцетом, специальным устройством, продающимся в аптеках, или же петлей, самостоятельно изготовленной из нитки. Насекомое необходимо постараться захватить ближе к голове, извлекать медленно, тянуть перпендикулярно коже, делая при этом покачивающие или слегка вращающие (вывинчивающие) движения.
Извлеченного клеща необходимо поместить в небольшую стеклянную емкость с водой, снабженную плотно закрывающейся крышкой.
После того как была оказана первая помощь и насекомое удалось вынуть полностью, ранку промывают водой с мылом, затем обрабатывают антисептиком. Если хоботок клеща обломался и остался в коже, его не следует выковыривать, через некоторое время — обычно это занимает несколько дней — он выйдет сам. Место укуса обрабатывают так же.
Вопреки нередко описываемым так называемым народным методам, нельзя капать на клеща маслом, спиртом или любой другой жидкостью, а также прижигать его с тем, чтобы у него нарушилось дыхание, и он самостоятельно отпал. В этом случае чрезвычайно высок риск заражения, поскольку при нарушении дыхания насекомое выделяет в ранку слюну, которая, вполне вероятно, содержит огромное количество болезнетворных микроорганизмов.
Что делать с извлеченным клещом?
Если Вы находитесь в регионе, где известны случаи развития клещевого энцефалита или других инфекционных заболеваний, переносимых клещами — то сразу после оказания первой помощи, необходимо отнести извлеченное насекомое в лабораторию на анализ. Адреса лабораторий на территории России можно узнать в Роспотребнадзоре.
Обычно результаты исследования бывают готовы в тот же день или на следующий, и в зависимости от них принимается решение о дальнейших действиях. Если же возможности отнести клеща на анализ нет, тогда следует наблюдать за состоянием здоровья пострадавшего. В том случае, если признаки воспаления на месте укуса исчезли в течение 1-2 дней, вероятность развития какой-либо патологии считается минимальной. Однако если за 2 дня в месте укуса остаются краснота и припухлость, и тем более, если они увеличиваются, необходимо обращаться к врачу безотлагательно. В течение 10 дней после укуса следует измерять и записывать температуру тела.
Повышение температуры в течение этого периода может указывать на начало инфекционного заболевания, в этом случае также необходимо обращаться за медицинской помощью.
Симптомы и лечение заболеваний вызванных укосом клеща
Итак, рассмотрим симптомы и лечение основных заболеваний вызванных укусом клеща.
Клещевой боррелиоз
Боррелиоз (болезнь Лайма) является самым распространенным инфекционным заболеванием, переносимым клещами в Северном полушарии. В России он встречается в лесостепной зоне от Сахалина до Калининграда. Самый частый и заметный симптом боррелиоза — покраснение в месте укуса клеща(эритема), которое, обычно, появляется не ранее чем через неделю после укуса. Покраснение увеличивается в размерах и может достигать нескольких десятков сантиметров в диаметре. При этом центр может светлеть, а покраснение принимать вид кольца. Если покраснение возникло в момент укуса то это, скорее всего, не проявление боррелиоза, а реакция на укус клеща.
- головная боль;
- боль в суставах, мышцах;
- озноб;
- возрастание температуры тела;
- рвота;
- болезненность, зуд и покраснение в месте укуса.
![]()
Опасность клещевого боррелиоза проявляется в том, что признаки заражения могут проявиться лишь через несколько месяцев после укуса. За это время в организме произойдут необратимые процессы.
Заболевание протекает в нескольких стадиях:
1 стадия. Основным показателем является место укуса, оно припухает и становится плотным (папула). Оно за несколько дней расширяется и становится похожим на кольцо – в центре кожа светлее, чем по краям (см. фото выше). Причем ободок кольца становится припухлым и как бы приподнимается.
2 стадия наступает, если лечение не последовало. Страдает нервная система, суставы пострадавшего и сердце. Поражен, может быть, любой орган, так как инфекция находится в крови и разносится по всему организму.
3 стадия может длиться месяцами и даже годами. Основные заболевания на третьей стадии:
- поражение кожи (атрофический акродерматит);
- поражение нервной системы (энцефалопатия, энцефаломиелит, полиневропатия);
- ювенильный ревматоидный артрит.
Лечение борриолиоза заключается в госпитализации пострадавшего. На первой стадии прописывают:
- Тетрациклин (антибиотик из группы тетрациклинов);
- биостатики (Левомицетин или Линкомицин);
- Полиглюкином;
- Реополиглюкином.
Если возникает неврологический синдром, его купируют Пиперациллином или Азлоциллином.
Если лечебные процедуры не будут начаты вовремя, не исключен летальный исход.
В отдельных случаях прописывают Бензилпенициллин, который вводят внутривенно или внутримышечно.
Иногда при проведении лечения и применении многих разновидностей препаратов, часть из них можем не подойти организму человека, и последуют аллергические реакции. При появлении аллергии дополнительно выписывают:
- Левомицетин;
- Кларитромицин;
- Эритромицин;
- Сумамед.
Клещевой энцефалит
Клещевой энцефалит — это вирусная инфекция, характеризующаяся лихорадкой, интоксикацией и поражением головного, а иногда и спинного мозга. Заболевание может привести к стойким неврологическим и психиатрическим осложнениям и даже к смерти больного. Традиционные районы распространения клещевого энцефалита — Сибирь, Урал, Дальний Восток. В то же время случаи заражения встречаются и в средней полосе России, Северо-Западном регионе, Поволжье. В Европейской части нашей страны заболеваемость колеблется от 0,02 до 8 случаев на 100 тысяч населения, в Московской области этот показатель на нижней границе.
- слабость в конечностях;
- возрастание температуры тела;
- лихорадка (колебание температуры);
- тошнота;
- онемение лица и шеи;
- пропадает сон (бессонница);
- сильные головные боли;
- воспаление слизистых (конъюнктивит).
![]()
Клещевой энцефалит легко спутать с гриппом, этим он и опасен. Симптомы очень схожи. Сам человек может не верно диагностировать заболевание и во время не обратиться к врачу, время будет упущено.
Важно начать лечение в первые часы, после укуса. На 12-14 сутки появляется слабость и озноб, инфекция уже поразила лимфу.
Следующий этап: воздействие на нервную систему. Лечение клещевого энцефалита заключается в соблюдении пастельного режима. В первые два дня обязательно принимать препарат “Иммуноглобулин человеческий“.
Также пострадавшему прописывают следующие препараты:
- Рибонуклеаза;
- Преднизолон;
- кровезаменители, повышающее основной резерв крови и устраняющее ацидоз (Гемодез, Полиглюкин и Реополиглюкин)
- аскорбиновую кислоту
- витамины группы В в таблетках.
Существует опасность развития менингита. Самым благоприятным исходом при заражении энцефалитом будет хроническое недомогание. Организм пострадавшего может сам восстановиться спустя 2 месяца. Если инфекция успела поразить клетки нервной системы, то наступает паралич ног, рук. Возможна глухота или слепота, воспаление мозга, в тяжелых случаях смерть.
Клещевой энцефалит более опасен, чем боррелиоз, однако риск заболеть боррелиозом после укуса клеща значительно выше, чем клещевым энцефалитом.
Как долго заживает укус
Скорость регенерации тканей зависит от индивидуальных особенностей пострадавшего человека. Пациенты с ускоренным восстановлением могут перестать испытывать дискомфорт от ранки после 2–3 дней. Но существуют и случаи, когда шишка от воздействия клеща держится в течение месяца.
В норме укус должен зарасти максимум за 2 недели. При этом не должно наблюдаться повышенное покраснение пораженного участка, нагноение, нагревание. Все это – признаки развития инфекции. При первых симптомах следует обратиться к врачу.
Если ранка не заживает более двух недель, дело может заключаться в одной из следующих причин:
- Заживлению мешает часть клеща, оставшаяся в теле (головка или хоботок).
- Пациент постоянно расчесывает ранку. Зуд возникает на фоне аллергической реакции или занесенной инфекции.
- Развилось воспаление. На его фоне замедлились процессы регенерации. На месте ранки может возникнуть язва или гнойник, который подсыхает очень долго.
Во всех случаях следует обратиться к врачу. Он либо удалит остатки паразита из-под кожи и обработает ранку заживляющим составом, либо назначит терапию, направленную против аллергических реакций и воспаления.
![]()
Вакцинация
В настоящее время в России имеются четыре вакцины для иммунизации против клещевого энцефалита, две — отечественного производства и две — импортные.
Все четыре вакцины получены путем репродукции вируса клещевого энцефалита во взвешенной первичной структуре клеток куриных эмбрионов, а также содержат в качестве адъюванта гидроксид алюминия. Это значит, что с большой осторожностью к ним нужно отнестись тем, кто страдает аллергиями, и лицам с неврологическими заболеваниями в анамнезе.
Другими общими противопоказаниями являются беременность, острые заболевания, а также хронические в стадии обострения. Вакцина «ЭнцеВир», о которой речь шла выше, противопоказана астматикам, диабетикам, больным сердечно-сосудистыми и эндокринными заболеваниями, при болезнях крови и соединительных тканей, ревматизме, эпилепсии.
Профилактика укуса клеща
В целях профилактики, особенно в местности, благоприятной для заражения энцефалитом, борриолиозом, эрлихиозом или клещевым тифом, самым эффективным является вакцинация.
Существует две схемы вакцинации; стандартная и ускоренная:
- Стандартная схема выглядит следующим образом: первая доза вакцины ставится в назначенный день, а вторая доза через 5-7 месяцев. Есть вакцины с более коротким промежутком, до трех месяцев. Для того чтобы быть готовым к клещевому пику, первую дозу ставят еще осенью.
- Ускоренная схема отличается от стандартной сроками между дозами. Время между инъекциями сокращается с двух месяцев до 14 дней. Повторить прививку стоит через год, затем срок между ревакцинациями увеличивается до 3 лет.
Следующей мерой безопасности будет одежда, время прогулки и средства для защиты от насекомых:
- Клещи не любят солнце и жару, поэтому активизируются в основном утром и к вечеру.
- Одежда, как говорилось ранее, должна быть максимально закрытой и светлой, чтобы сразу обратить внимание на наличие клеща.
- Если планируете выезд в лес, необходимо позаботиться о своей безопасности и безопасности родных и близких. Голову необходимо покрыть косынкой или шапкой, куртка/кофта должна быть с глухим воротом и лучше с капюшоном, брюки длинные. Эти меры безопасности в разы сократят возможность укусов клещей.
- При планировании прогулки в лесу лучше не забывать о таких методах защиты от насекомых как применение аэрозолей, например бриз-антиклещ (аэрозоль), меделис-комфорт (спрей для детей), gardex-extrime (аэрозоль).
- После завершении прогулки нужно обследовать вещи и голову на предмет отсутствия клещей.
Особенно пристальное внимание необходимо обратить на детей, на чистоту их кожи, также и на закрытых участках тела.
![как отличить энцефалитного клеща от обычного]()
Клещевой энцефалит – вирусное заболевание, развивающееся в результате присасывания иксодового клеща-носителя, и поражающее нервные клетки в организме человека. Это опасное заболевание может привести не только к психиатрическим и неврологическим осложнениям, но и к летальному исходу.
Помимо энцефалита иксодовые клещи переносят и другие серьезные патологии, например, болезнь Лайма и различные виды лихорадки.
Возможно ли отличить обычного клеща от энцефалитного по внешним признакам? Разбираемся вместе с ДезСтанцией.
Отличия видов клещей-переносчиков энцефалита
Мнение о существовании энцефалитного клеща как подвида с характерными чертами и признаками ошибочно.
Любой клещ, переносящий энцефалит, автоматически становится энцефалитным. При этом внешне он нисколько не отличается от обычных клещей.
![как выглядит энцефалитный клещ]()
Главные переносчики энцефалита – семейство клещей из отряда Ixodidae, состоящее из более 650 видов. Их представители обитают во всех точках земного шара. На территории РФ чаще всего можно встретить клещей двух видов:
Отличить иксодовых клещей от других членистоногих можно по нескольким признакам:
- Небольшие размеры округлого и плоского туловища – 1-4 мм (после насыщения брюшко и тело кровососущего паразита увеличиваются в 2-3 раза, приобретают шарообразную форму и свинцово-серый цвет).
- Наличие крошечного хоботка с острым жалом, с его помощью кровосос присасывается к телу человека или животного. Внутри хоботка расположены маленькие челюсти. С посредством них клещ легко прогрызает ткани кожного покрова.
- Клиновидная форма головы, позволяющая после присасывания проникать глубоко под кожу своей жертвы.
- Отсутствие зрительного аппарата.
- Наличие 4 пар конечностей, покрытых наростом, благодаря которому вредитель свободно перемещается по поверхностям с различной структурой.
- Окрас иксодовых клещей варьируется от темно-коричневого до желтоватого и бурого.
Можно ли по внешним признакам узнать, что паразит является носителем вируса клещевого энцефалита?
Отличить по внешнему виду клеща-переносчика энцефалита от кровососа, не переносящего эту инфекцию, невозможно. Присутствие вируса в организме насекомого никак не проявляется внешне: у зараженных особей отсутствую признаки, указывающие на их инфицированние (поведение, окрас, форма тельца).
При сравнении двух клещей (энцефалитного и обычного), находящихся на одной стадии развития, и принадлежащих к одному виду, выявить внешние отличия между ними не удастся. Кроме того, различить таких особей не получится даже с использованием микроскопа и лупы.
![клещ энцефалитный фото крупным планом]()
По статистике инфицированными являются только около 6% клещей-переносчиков энцефалита. То есть, из 15 представителей видов, принадлежащих к категории энцефалитных, представлять эпидемиологическую опасность будет лишь один из них.
Укусы именно инфицированными особями приводят к развитию заболевания только у 2-6% людей. Из этого следует, что в регионах с повышенным риском заражения клещевым энцефалитом возникновение патологии спровоцируют лишь 24 укуса из 10 тыс.
Важно! Укус иксодового клеща – переносчика энцефалита не в каждом случае приводит к заражению.
Таким образом, по внешним признакам невозможно определить, инфицирован клещ энцефалитом или нет, а при укусе нельзя сразу понять, станет ли он причиной заражения инфекционным заболеванием.
Чтобы оценить вероятность заражения от укуса клеща, необходимо выполнить следующие действия:
- Дать оценку региону, в котором произошло нападение клеща.
- Определить принадлежность кровососа к отряду Ixodida.
Тех же правил нужно придерживаться при снятии кровососа с домашнего животного.
Как распознать укус энцефалитного клеща
![фото укуса энцефалитного клеща]()
Из-за содержания в слюне клеща специального секрета, отвечающего за безболезненность, зафиксировать момент укуса клеща невозможно. В большинстве случаев человек далеко не сразу замечает небольшое покраснение на коже и торчащее наружу брюшко впившегося клеща.
Важно! Кольцевидные красные пятна вокруг места укуса свидетельствуют об инфицировании болезнью Лайма, а не энцефалита.
Единственный способ, позволяющий с высокой точностью определить укус иксодового клеща – сдача его извлеченного из кожи тельца на анализ в лабораторию.
Зафиксировать факт заражения энцефалитом еще до появления первых симптомов и своевременно начать лечение поможет лабораторный анализ клеща.
Важно! Сдать клеща на анализ желательно в день его извлечения из кожного покрова.
Первые признаки энцефалита
Развитие энцефалита сопровождается появлением следующих симптомов:
В некоторых случаях энцефалит начинается с легкого озноба и неинтенсивных диффузных головных болей. Как правило, продолжительность первой фазы заболевания составляет от 2 до 10 дней.
Дополнительные признаки заражения
По мере развития патологии появляются основные симптомы, определяющие ее форму. В большинстве случаев энцефалит, вызванный укусом клеща, протекает по следующим клиническим вариантам:
- В виде поражения оболочек головного мозга (обычно отмечается у взрослых людей), проявляемого сильной головной болью, тошнотой, рвотой, заторможенностью, светобоязнью, повышением температуры тела. Продолжительность такого состояния – от 1-2 недели.
- В виде лихорадки (длительностью до 5 дней), сопровождающейся явлениями общей интоксикации. При этом признаки поражения ЦНС полностью отсутствуют.
- В виде поражения оболочек и вещества головного мозга. В этом случае к признакам раздражения мозговых оболочек добавляются нарушения функций органов зрения, слуха, речи, а также затруднение движений в конечностях. У некоторых пострадавших отмечаются судорожные припадки, потеря ориентации в месте и времени, галлюцинации и бред. Эта тяжелая форма энцефалита может стать причиной летального исхода.
- В виде поражения нервных структур и волокон, приводящего к нарушению движений в конечностях и утрате чувствительности.
- В виде поражения спинного мозга, выраженном в нарушении движений конечностей и мышц шеи.
Патология с двухволновым течением лихорадки характеризуется следующим:
- I-й заход – подъем температуры, сопровождающийся симптомами раздражения оболочек мозга и интоксикации.
- II-й (после перерыва в 2 недели) – развертывание полной клинической картины с поражением ЦНС. В этом случае не исключен переход заболевания в хроническую стадию.
Важно! У детей клещевой энцефалит протекает с признаками поражения оболочек головного мозга либо в виде лихорадки.
Симптомы клещевого энцефалита в начальной фазе нередко путают с ОРЗ и гриппом. По этой причине люди игнорируют обращение к врачу и занимаются самолечением, что приводит к летальному исходу. Чтобы не допустить этого, при повышении температуры после укуса клеща необходимо немедленно сдать анализ крови, по результатам которого будет назначено лечение.
Как защититься от энцефалитных клещей
![как защититься от энцефалитного клеща]()
Предотвратить заболевание клещевым энцефалитом можно посредством профилактики.
При нахождении в зеленых массивах в сезон активности членистоногих рекомендуется использовать специальные защитные костюмы или одежду, не допускающую проникновение кровососов. Длинные рукава должны максимально плотно прилегать к запястьям с помощью резинки, рубашка быть заправленной в брюки, а концы брюк – в носки и высокую обувь. Шею и голову необходимо закрыть косынкой. Также неспецифическая профилактика предполагает обработку одежды отпугивающими и уничтожающими клещей средствами.
При выезде на дачу или садовый участок важно проводить акарицидную обработку от клещей. Профессиональные средства позволяют добиться полноценного покрытия территории. Эффект акарицидов направлен на блокировку дыхания и нервной деятельности клещей и личинок, повреждение их хитинового покрова.
Меры специфической профилактики включают:
- профилактические прививки, проводимые по различным схемам (с последующей ревакцинацией или только на один сезон);
- серопрофилактику, основанную на применении человеческого иммуноглобулина против клещевого энцефалита.
Прогноз для жизни при клещевом энцефалите обусловлен степенью поражения нервной системы. Самой неблагоприятной считается очаговая форма заболевания, при котором из 100 пострадавших от укуса клеща умирает 30 человек. Осложнения этой формы выражаются в снижении умственных способностей и возникновении стойких параличей.
Не допустить инфицирования иксодовым клещом поможет совмещение всех доступных способов защиты.
Читайте также: