Чем скрыть белые пятна на лице
Обновлено: 02.05.2024
Как скрыть белые пятна на коже? Что поможет сделать пятна витилиго не видно?
Витилиго - достаточно распространенное в наши дни заболевание, вызываемое нарушением пигментации кожи и проявляемое появлением белых пятен на различных участках тела. Очаги витилиго чаше всего располагаются на открытых местах: лице, шее, руках или ногах. Однако нередко пятна витилиго появляются и на других частях тела, например, в области таза, на изгибах локтей, голове и вокруг глаз. При этом волосы, растущие на пораженном участке, также обесцвечиваются и производят впечатление раннего поседения.
Большинство людей страдающих витилиго, регулярно красят посветлевшие волосы и брови обычной тушью и краской, а вот как скрыть белые пятна на коже, они не знают. Если пятна витилиго проявляются на лице или шеи, то самым простым испытанным временем средством их скрыть является обыкновенный йод. Йод придает коричневую окраску коже и делает пятна витилиго менее заметными, но мазать пораженные участки толстым слоем йода и повторять эту процессу по несколько раз в день нельзя. Кожа, особенно детская, может получить ожог от соприкосновения с большим количеством йода, маскировать им белые пятна следует очень осторожно.
Если участки поражения витилиго обширные, то нужного эффекта маскировки белых пятен без использования специальных средств косметического камуфляжа трудно достичь. К таким средствам относятся:
1. Автозагар. Самый простой и экономичный способ маскировки белых пятен на коже - это использование автозагара - средства, придающего коже цвет загара без воздействия солнечного цвета. Продается сейчас автозагар во всех магазинах, а разновидностей его не счесть. Автозагар в форме спрея очень удобно наносить, а ложится он более равномерно, чем автозагар в виде крема, лосьона или молочка. Но интенсивность автозагора-спрея намного ниже, чем у других разновидностей этого средства.
Автозагар в форме крема, молочка и лосьона отличается большей стойкостью эффекта, они глубоко проникают в кожу и ухаживают за ней. В продаже можно встретить автозагар и в виде салфеток, которые удобно носить с собой и использовать, когда надо замаскировать белые пятна в нужный момент. Для регулярного нанесения на пятна витилиго лучше всего подходят качественные автозагары известных фирм, которые обладают нежной текстурой, мягким воздействием и не вызывают аллергию.

Перчатка для нанесения автозагара
Цвет автозагара следует выбирать с учетом типа здоровой кожи, а не белых пятен витилиго. Для маскировки витилиго лучше всего подойдет:
- блондинкам со светлой кожей автозагар с пометкой "light";
- обладателям персиковой кожи автозагар с пометкой "medium";
- брюнеткам со смуглой кожей автозагар с пометкой "dark".
Автозагары не следует наносить на все тело, достаточно их нанести на белые пятна в несколько слоев до тех пор, пока не станет видно разницы между основным цветом кожи и обесцвеченным участком. Все автозагары постепенно в течение дня стираются с кожи, особенно в летние дни и поэтому наносить их придется регулярно после принятия душа и посещения бассейна. А еще они пачкают одежду и постельное белье, кроме автозагара-спрея.
2. Тональный крем и пудра. Использование тонального крема и пудры для макияжа белых пятен не менее популярно, чем автозагар. Этот тип маскировки чаще всего применяется для того, чтобы скрыть белые пятна на лице. Окрашивание пораженных витилиго участков тональным кремом проводят в два этапа, сначала на пятна наносят тональный крем одного оттенка с естественным цветом кожи или на один тон светлее его, а затем пудрой растушевывают цвет, чтобы не было видно разницы.

3. Перманентный татуаж. Эффект перманентного татуажа самый продолжительный. Поэтому он в последние годы стал одной их самых востребованных процедур среди людей, уставших от необходимости ежедневно маскировать пятна витилиго косметическими средствами. Однако считать этот способ маскировки дефекта кожи также нельзя считать идеальной. Уже через несколько недель полученный результат татуажа не радует - пятна витилиго постепенно увеличиваются в размерах и выходят за пределы кожи, покрытой несмываемой краской. Докрасить повторно этот участок сложно, поэтому все равно придется его маскировать автозагаром или тональным кремом.
4. Аптечные мази. В аптеках тоже продают несколько разновидностей мазей и спиртовых настоек, для лечения пятен витилиго. Это Мелагинин Плюс, Фторокорт, Полькортолон, Элидел, Витилем плюс, Витиколор, спиртовые настойки зверобоя и т.д. Действие всех этих препаратов направлено на стимулирование выработки меланина, однако добиться этого эффекта невозможно без применения препаратов в течение длительного времени.
Во многих западных странах уже открыты специальные клиники, где успешно лечат витилиго методом ПУВА-терапии, основанной на сочетании ультрафиолетового облучения с применением фотосенсибилизаторов. В качестве фотосенбилизатора в Финляндии применяют Пувален, в Египте - Меладонин, во Франции - Ламадин, в Германии - Метоксарален. К сожалению, для многих россиян ПВА - терапия недоступна из-за дороговизны, ведь для полного исчезновения пятен витилиго требуется провести 100-200 сеансов, а детям младше 12 лет она вообще противопоказано.
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Как замаскировать пигментное пятно на лице? Чем замазать коричневые пятна на лице?
Любую девушку, у которой есть пигментное пятно на лице, волнует вопрос, как его замаскировать или чем замазать, чтобы оно стало незаметным? Ведь пигментное пятно на щеке или лбу сразу бросается в глаза и красоты не прибавляет, а чтобы вывести их народными средствами и отбеливающими кремами необходимо около месяца регулярного их применения. Что делать, если надо идти на вечеринку или другое торжественное мероприятие, а тон лица не отличается безупречностью?
Пигментное пятно - это неравномерное отложение белкового пигмента - меланина на коже. Причиной появления такого кожного дефекта чаще всего является беременность и роды, во время которых происходят гормональные изменения в организме и нарушение распределения меланина. Иногда пигментные пятна появляются на лице из-за чрезмерного загорания под солнцем, нарушения работы яичников и после наступления менопаузы. В целом пигментные пятна никакой опасности не представляют, но если они увеличиваются в размере, становятся выпуклыми и меняют цвет надо срочно обратиться к дерматологу.
Консилеры и корректоры могут быть представлены в различных вариациях. Цвет консилера чаще всего бежевых и телесных оттенков, их в основном применяют для маскировки синяков и темных кругов под глазами. Осветляют они пигментные пятна хуже, чем корректоры, которые могут замаскировать даже очень темные пятна на коже.
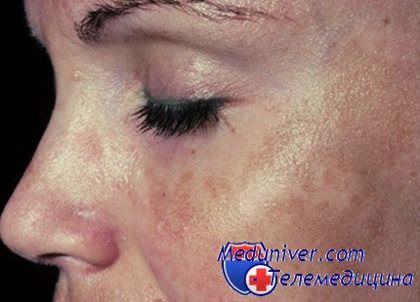
Цветовая палитра корректоров более широкая, а по текстуре они могут быть жидким, кремообразным и плотным в виде карандаша. Для маскировки пигментных пятен на лице разработаны корректоры различных цветов, а выбирать их надо с учетом того, что надо скрыть. Например:
- чтобы замаскировать синеватые капиллярные сеточки подходит корректор желтого и оранжевого цвета;
- желтые пятна на месте синяка рекомендуется замазать корректором сиренево-фиолетового цвета;
- белые пятна от витилиго поможет скрыть корректирующее средство бежевого или телесного цвета;
- с красноватыми пятнами от прыщей хорошо справляется корректор зеленого цвета;
- чтобы сделать незаметным коричневые пигментные пятна нужно наносить на проблемный участок кожи корректор голубого и сине-фиолетового цвета.

Подбирать средства для маскировки пятен надо с учетом типа и цвета кожи. Обладателям жирной кожи надо отдавать предпочтение корректору и консилеру в виде карандашей плотной текстуры, а женщинам с чувствительной сухой кожей лучше применять жидкие виды корректирующих средств.
Если пятно не очень темное и имеет желтоватый оттенок, то для нейтрализации подобного вида дефектов используют два корректора - первый голубовато- сиреневого оттенка, второй - на тон светлее цвета кожи. Первый корректор лучше всего выбирать в виде пудры из ассортимента минеральной косметики. Такая консистенция даст нужный эффект и хорошо замаскирует коричневый цвет. Используя корректор или консилер для маскировки пятен важно знать, что наносить их нужно только на зону пятен, не выходя за их границы.
По мере того, как пятно замаскировано голубым корректором, нанесите сверху второй корректор, который на тон светлее кожи. Удобнее всего если он будет в виде карандаша, такой тип корректора дает более плотное покрытие. После того, как пигментное пятно замаскировали корректорами, пора делать обычный макияж тональным кремом, пудрой и румянами.
При этом следует помнить, что тональный крем для макияжа пигментных пятен должен быть нежирным, иметь плотную текстуру и соответствовать цвету кожи, а не быть одного цвета с пигментным пятном. Румяна следует нанести на скулы в последнюю очередь посредством кисточки.
Визажисты советуют всем, кто не уверен в своем мастерстве, использовать более простой способ маскировки пигментных пятен на лице. Суть упрощенного варианта макияжа состоит в том, что на лицо сначала наносится питательный дневной крем, затем тональное средство, сверху которого на пигментированном участке кожи точечно применяют консилер или корректор. Закрепляют результат цветной пудрой в тон лица и затем делают макияж с акцентом на глазах, который наиболее подходит при наличии пигментных пятен.
- Рекомендуем посетить раздел статей посвященных пигментным пятнам кожи "//meduniver.com/Medical/Dermat/statii_po_pigmentnim_piatnam_kogi.html"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Витилиго – это пигментная аномалия. Данное заболевание способствует разрушению окрашенных клеток кожи — меланоцитов, вместо которых на пораженном месте кожного покрова проявляются белые пятна. Заболевание характеризуется появлением депигментированных пятен небольшого размера, которые склонны к увеличению в размерах и слиянию.
Количество подобных пятен в ряде случаев достигает нескольких десятков. Также обесцвечиванию поддается и волосяной покров на пораженной коже. Болезнь способна проявиться в любом возрасте, независимо от пола человека. Для этого заболевания присущи различная локализация и довольно длительное, как правило, прогрессирующее течение. Часто процесс обостряется после поездок на солнечные курорты.

Что это такое?
Витилиго — это нарушение пигментации, выражающееся в исчезновении пигмента меланина на отдельных участках кожи. Болезнь возникает на коже, предположительно, в результате действия некоторых лекарственных и химических веществ, нервно-трофических, нейроэндокринных и аутоиммунных факторов меланогенеза, а также после воспалительных и некротических процессов на коже.
Предрасположенность к витилиго может наследоваться. Природа заболевания до конца не изучена.
Статистика
Это часто встречающаяся кожная патология. Количество больных достигает 0,5-8% населения планеты, что составляет около 40 млн человек. Витилиго чаще появляется в молодом возрасте: 50% больных – это люди 10-30 лет. Старт заболевания у людей старше 40 лет – редкость. Подъем заболеваемости отмечают в весенне-летние месяцы, когда кожа более подвержена воздействию солнечных лучей.
Причины возникновения
Интересным можно считать тот факт, что данная патология не является врожденной, лечить белые пятна приходится после воздействия не только внешних, но и внутренних факторов. Расовая принадлежность не имеет особого значения, тем не менее чаще заболевание диагностируют у пациентов с темной кожей.
Провоцировать развитие болезни могут следующие причины:
- Наследственность.
- Эндокринные и гормональные нарушения.
- Воздействие химических веществ, которые могут использоваться при производстве некачественной косметики.
- Длительное нахождение на солнце.
- Применение определенных фармацевтических препаратов.
- Патологии пищеварительной системы.
- Наличие в организме аутоиммунных процессов, при которых антитела стремятся поразить здоровые клетки вместо патологических.
- Различные повреждения кожного покрова, ожоги – в пострадавших зонах запускаются воспалительные реакции с аутоиммунной составляющей, чаще всего подобным образом реагируют именно клетки, вырабатывающие пигмент.
Развитие витилиго может начаться совершенно незаметно для человека. Иногда ему предшествует незначительный зуд, повышенная чувствительность кожных покровов, ощущение покалываний, «мурашек». Каждое появляющееся пятнышко имеет четкие очертания, чаще такие пятна с ровными либо фестончатыми краями имеют округлую форму. Помимо белого цвета не наблюдается никаких изменений кожи, отсутствует шелушение либо атрофия.
При дальнейшем развитии патологии пятна начинают сливаться, увеличиваться в размерах, наблюдаться на любой части тела. Отсутствие пигментации – не единственный признак болезни, иногда наблюдается раздражение кожного покрова.

Классификация
Витилиго, в зависимости от расположения пятен, делятся на три основных типа:
- локализованная форма: пятна расположены в определенных местах;
- генерализованная форма (наиболее распространенная форма): пятна располагаются по всему телу;
- универсальная форма (встречается реже всего): практически полная потеря пигмента (более 80% площади тела).
В свою очередь основные типы подразделяется на подгруппы. Генерализованная форма включает акрофациальное витилиго (только лицо и конечности), вульгарное витилиго (пятна разбросаны по телу симметрично), смешанное витилиго (сочетание разных типов). К локализованной форме относят фокальное витилиго (пятна есть на 1–2 участках), сегментальное витилиго (пятна расположены на одной стороне тела), слизистое витилиго (пятна есть только на слизистых оболочках).
Также существует деление по типу пятен:
- голубое пятно — пятна имеют голубоватый оттенок;
- воспаленное пятно — граница пятна воспалена и приподнята;
- трехцветное пятно — между здоровой кожей и пятном есть средне пигментированная зона;
- четырехцветное пятно — в добавок к трем цветам появляется зона сильной пигментации вокруг пятна.
Течение патологического процесса при витилиго разделяют на виды:
- стабильный вид: белое пятно появляется и остается неизменным продолжительное время;
- прогрессирующий вид: наблюдается постоянный прогресс процесса депигментации, иногда это происходит быстро, иногда – медленно;
- нестабильный вид: некоторые пятна исчезают, в то же время другие образования увеличиваются.
Какие симптомы у болезни?
Главным проявлением болезни являются белые пятна на теле. Очаги болезни способны возникать в любом возрасте, часто в детском и юношеском, могут образовываться на всех участках кожи. Наибольшему риску появления депигментированных областей подвержены те места, где кожа больше всего травмируется – пятна возникают на ногах, коленях, кистях рук, локтях.
- В очагах витилиго нарушается потоотделение, кожа становится неспособной нормальным образом реагировать на холод и жару. Волосы на побелевших участках тела у многих больных тоже обесцвечиваются. Отдельные пятна способны исчезать самопроизвольно даже без лечения, но при прогрессировании болезни очаги депигментации могут образовываться на местах недавно полученных травм, трения или давления на кожу.
- Начальная стадия витилиго выражена совсем слабо. Она характеризуется незначительными очагами депигментации – пятнами небольшого размера, выглядящими как заметный, но не особенно выделяющийся косметический дефект, который легко замаскировать одеждой. Постепенно светлые пятна на коже увеличиваются и объединяются, образуя большие области молочно-белого цвета.
Каких-либо беспокоящих симптомов болезнь витилиго не вызывает, она не заразная, но ее сложно излечить. Витилиго воспринимается больными как серьезный эстетический дефект, поэтому болезнь способна вызывать сильнейший психологический дискомфорт. После загара бесцветные участки становятся очень заметными, пораженные области кожи очень чувствительны к ультрафиолету и быстро «сгорают».
Как выглядит витилиго: фото
На фото ниже показано, как проявляется заболевание у человека в начальной и других стадиях.

Диагностика
Пятна при витилиго при первом взгляде можно спутать с пятнами, возникающими при лишае или сифилисе. Однако два последних заболевания характеризуются проявлением других симптомов помимо обесцвечивания кожи. Так, при сифилисе наблюдаются специфические поражения слизистой оболочки, а при лишае поверхность пятен шелушится.
Точнее всего можно определить витилиго, посветив на пятна лампой Вуда. Под ней пораженные участки подсветятся бело-голубым, а также станут видны зоны, где пигмент только начал исчезать. При посещении дерматолога лучше настоять именно на этом диагностическом методе.
Как лечить витилиго?
Если площадь поражения витилиго составляет не более 20% тела, в первую очередь для лечения назначаются топические глюкокортикостероидные средства в виде кремов и мазей.
- метилпреднизолона ацепонат (адвантан и аналоги);
- алклометезона дипропионат (афлодерм и аналоги);
- бетаметазона дипропионат (актидерм и аналоги).
Существует несколько схем применения указанных препаратов, оптимальную схему выбирает врач на основе результатов анализов, площади поражения, возраста пациента и других факторов. Если видимого эффекта не наблюдается в течение 4-6 месяцев, назначаются препараты второй очереди — топические ингибиторы кальциневрина:
- такролимус, мазь различной степени концентрации;
- пимекролимус, крем.
Стоит учесть, что несмотря на успешно проведенные исследования (2013г.), диагноз витилиго до сих пор официально не входит в показания к применению.
Как можно избавиться от витилиго?
Новые методы в лечении это заболевания:
- Отбеливание кожи. Это попытка уровнять тон пораженных участков и здоровой кожи. На сегодня наиболее популярные средства для этой процедуры – инъекции элоквина, гидрохинон (2-4%) и его монобензиловый эфир (Монобензон) наружно. Все препараты достаточно агрессивны и имеют массу побочных эффектов, поэтому не могут считаться панацеей в решении проблемы депигментации. К тому же ценники на них весьма кусаются (инъекция элоквина стоит порядка 50 тысяч рублей), а осветление происходит участками, поэтому требуется практически постоянное применение препараты.
- Лазеротерапия. Это устранение участков депигментации узконаправленным излучением с длиной волны 308 нм. При этом механизм действия почти аналогичен фототерапии. При этом наибольшая эффективность достигается у лиц с локальными формами заболевания и длительностью патологического процесса не более пяти лет. Продолжительность действия излучения за одни сеанс составляет секунды. Другие названия этого метода – эксимерный лазер или Ratokderm. Подробнее о противопоказаниях и показаниях лазеротерапии.
- Мелагенин плюс. Это спиртовой экстракт из плаценты человека, производимый Кубой. Под названием Мелагенин препарат фигурирует на рынке с 1998 года, отличается средней эффективностью в отношении локализованных форм болезни.
- Трансплантация меланоцитов. Это внесение пигментных клеток, забранных из здоровых участков кожи самого пациента в его проблемную кожу.
- Создание вакцины. В 2013 году ученые из медицинской школы при Чикагкском Университете в ряде экспериментов на мышах опробировали белковую вакцину, подавляющую аутоиммунную реакцию, приводящую к витилиго. Однако, до сего дня о завершении работы над вакциной информации не поступало.
Фототерапия
Фототерапия — лечение светом определенной длины волны — при витилиго используется в виде селективной фототерапии, ПУВА-терапии, узковолнофой УФБ-фототерапии на длине волны 311 нм. Селективная фототерапия наименее эффективна, ПУВА-терапия (прием фотосенсибилизаторов псораленов внутрь с последующим облучением кожи УФА-лучами) значительно эффективнее в сравнении с селективной фототерапией, однако токсические эффекты, проявляющиеся тошнотой, рвотой, головной болью, головокружением, а также риск развития рака кожи при длительном применении ограничивают применение ПУВА-терапии при лечении витилиго.
Узковолновая 311 нм УФБ-фототерапия по эффективности сопоставима с ПУВА-терапией (восстановление пигментации более 75% площади очагов витилиго у 70% пациентов), однако при этом лишена токсических побочных эффектов и, к тому же, разрешена для использования при лечении детей. Наиболее ощутимый лечебный эффект наблюдается при наличии очагов в области лица, шеи, туловища и проксимальных отделов конечностей. При локализации на пальцах рук и ног эффект менее выражен. Кроме того, лучше реагируют на лечение очаги, возникшие не более, чем 2-5 лет тому назад.
Фототерапия, а именно узковолновая 311 нм УФБ-фототерапия, считается на данный момент одной из наиболее доступных и эффективных методов лечения витилиго. Метод довольно безопасен, а это важно при длительном применении. Для достижения хорошего эффекта требуется от 30 до 100 процедур, с периодичностью 2-3 раза в неделю.

Хирургическое вмешательство
В 20% случаев консервативное лечение витилиго не дает желаемого результата, тогда рассматривается вопрос об операции. Хирургическое лечение заключается в пересадке собственных здоровых меланоцитов на очаги лишенные пигмента. После операции происходит образование новых меланоцитов в глубоких слоях эпидермиса. Процесс восстановления пигментации занимает несколько месяцев.
Показания к хирургическому лечению витилиго
- Очаги расположены на открытых участках тела (лицо, шея, область декольте, руки). Они являются значительным косметическим дефектом и нарушают психологический статус больного.
- Отсутствие результата от местной и системной терапии на протяжении 12 месяцев.
- Болезнь в стадии ремиссии. На протяжении 1-2 лет новые пятна не появляются, а существующие не растут.
Существует несколько методик хирургического лечения витилиго
- Пересадка эпидермиса. Пораженные участки кожи иссекают. На их место ставят подготовленные методом ПУВА аутотрансплантат (лоскут эпидермиса со здорового участка тела).
- Минитранспланты. В депигментированные очаги пересаживают участки здоровой кожи размером менее 1 мм.
- Трансплантация культивированных или некультивированных меланоцитов. В кожу вживляют отдельные клетки, вырабатывающие пигмент.
Побочными действиями хирургического лечения могут стать:
- Появление рубцов;
- Неравномерная пигментация;
- Отторжение пересаженных участков эпидермиса;
- Склонность к появлению рубцов;
- Непереносимость УФО и лазерной терапии.
Как замаскировать пятна витилиго?
Стремление скрыть белые пятна на лице и теле – это вполне естественное желание людей, страдающих витилиго. Потому пока осуществляется лечение, можно воспользоваться следующими способами:
- Помочь замаскировать витилиго может такой способ, как дермабразия. При этом кожа обрабатывается послойно, а глубина проникновения зависит от формы болезни, возраста пятен и пр.
- Использование автозагара. Если выполнить эту процедуру в условиях салона, то цвет получится более ровным и держаться он будет дольше. К тому же самостоятельно бывает проблематично подобрать оттенок и нанести на тело. В отличии от косметических средств, автозагар удобно использовать на руках и ногах, так как он не пачкает одежду.
- Использование зеленой кожуры грецкого ореха. Для этого её необходимо измельчить с помощью блендера и оставить на 2 часа. После этого смесь должна приобрести коричневый окрас. Сок от кожуры нужно отжать и с помощью ватного диска нанести на пятна, что будет способствовать их окрашиванию. Одно из преимуществ этого средства – оно не оставляет следов на одежде.
- Использование косметических средств. Это наиболее доступный и простой способ сделать пятна менее заметными. При этом наносить тональный крем и прочие матирующие средства нужно правильно. Сперва кожу необходимо выровнять до её естественного цвета, а уже после начинать матировать. Кроме того, можно воспользоваться перманентным татуажем, который будет более стойким и не сотрется при контакте с одеждой или водой.
Однако при использовании этих средств важно не забывать о правилах ухода за пораженной кожей. Не следует лишний раз травмировать её или подвергать воздействию аллергенов. Важно не носить слишком тесную одежду и обувь, не допускать натирания пятен, если есть необходимость воспользоваться бритвой, то стоит быть максимально осторожным. Украшения не должны оставлять видимых следов на шее и пальцах. Необходимо ограничивать времяпрепровождение как на солнце, так и на морозе. Ведь загар чаще всего провоцирует образование новых пятен.
Ученые создали генетически модифицированный белок, который лечит витилиго у мышей. Ранее проведенные исследования показали, что ключевую роль в заболевании витилиго играет HSP70i — стресс-индуцибельный белок теплового шока (активация его синтеза происходит при повышении температуры).
- HSP70i состоит из 641 аминокислоты. Исследователи из университета Лойолы в Новом Орлеане заменили одну из этих аминокислот, получив генно-модифицированную версию HSP70i. Новый модифицированный белок вытесняет своего нормального предшественника и останавливает развитие аутоиммунной реакции.
- Ученые ввели модифицированный HSP70i подопытным мышам, страдающим от витилиго и имеющим окрас «соль с перцем». Через некоторое время шерсть мышей приобрела нормальный черный цвет. Сходные эффекты были получены при проведении опытов на культуре клеток человеческой кожи.
Экспериментаторы надеются, что исследования на людях подтвердят эффективность нового метода и наконец позволят найти лекарство от витилиго. Правда, опыты проводились еще в 2013 году, и больше о них ничего не было слышно. Возможно, опыты прекратились из-за небезопасности генно-модифицированных разработок.

Профилактика
Так как причина появления витилиго не установлена, то профилактика этого заболевания недостаточно обоснована. Однако замечено, что благотворное влияние на пациентов с витилиго оказывает регулярное пребывание на морских курортах, поэтому, если в семье есть случаи витилиго, следует организовывать ежегодный (а при возможности и чаще) отдых семьей на море. Для закрепления профилактического эффекта можно принимать солнечные ванны по 10 минут в день весь теплый период года.
Следует избегать перегрузки организма веществами нарушенного обмена: лечить хроническое заболевание пищеварительной системы, сбалансированно питаться.
Что такое постакне? Причины возникновения, диагностику и методы лечения разберем в статье доктора Герусовой Анны Михайловны, врача-косметолога со стажем в 14 лет.
Над статьей доктора Герусовой Анны Михайловны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Постакне — это устойчивые изменения кожи, которые появляются после угревой сыпи. К ним относятся различного рода дисхромии (изменения окраски кожи), псевдоатрофии, атрофические и гипертрофические рубцы и т. д.
Основная причина заболевания — протекание акне с осложнениями.
Акне (угри) является одним из наиболее распространённых заболеваний, частота встречаемости которого достигает 85%. В 15-30% наблюдений оно протекает в тяжёлой форме, что требует обязательного лечения. В дальнейшем у 2-7% пациентов акне разрешается образованием рубцов постакне. [1] Важно понимать, что эти рубцы формируется там, где длительно был выраженный воспалительный процесс.
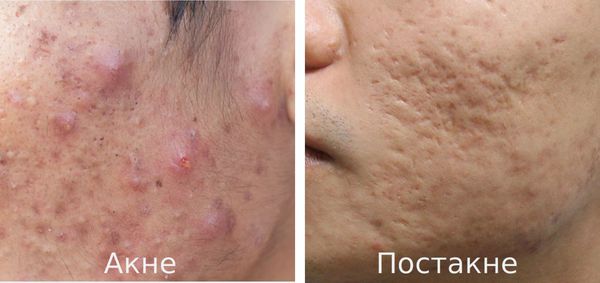
К факторам, способствующим трансформации акне в постакне, относятся:
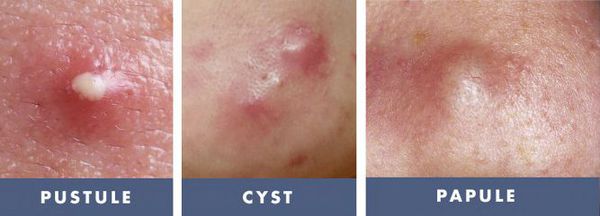
- тяжёлые степени акне — папуло-пустулёзные и узловато-кистозные формы акне чаще других подвержены переходу во вторичные элементы постакне;
- воспалительный процесс в коже более 12 месяцев [2] — длительность течения воспаления элементов акне прямо пропорциональна риску развития вторичных изменений кожи, развивающихся до 95% случаев; [3]
- наличие постакне в семейном анамнезе — обычно, если в семье кто-либо страдал от постакне, то риск развития заболевания возрастает в несколько раз;
- неправильное лечение акне;
- частые выдавливания прыщей и излишняя травматизация воспалительных элементов акне.
Сегодня внешность играет важную роль в обществе: красота и привлекательность позволяют добиться значительно большего успеха как в карьере, так и в личной жизни. В связи с этим рубцы постакне, которые порой уродуют внешний вид, беспокоят людей не меньше, чем активные проявления акне. Они сложно поддаются корректировке, значительно снижая качество жизни, и требуют дорогостоящего продолжительного лечения. [4] [5]
W. Bodermer проводил исследование, которое выявило, что у 40% пациентов с постакне был снижен социальный статус, причём 64% из них являлись неработающими женщинами. [6] Такой большой процент людей, страдающих от акне, подтверждает, как важно уметь грамотно лечить акне и не допускать развития постакне в будущем.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы постакне
По данным литературы, у 40% пациентов с вульгарными угрями отмечаются клинические симптомы постакне. [7]
Наиболее частыми проявлениями постакне являются:
- гиперпигментация;
- застойные пятна;
- расширенные поры;
- патологические рубцы;
- формирование атером (кист сальных желёз) и милиумов (белых угрей).
Гиперпигментация может возникать в результате воспаления папуло-пустулёзных элементов акне. Как правило, она существует довольно длительно. К факторам, провоцирующим развитие данного симптома, можно отнести активную солнечную инсоляцию (облучение) и механическое воздействие — выдавливание или расцарапывание отдельных элементов акне.
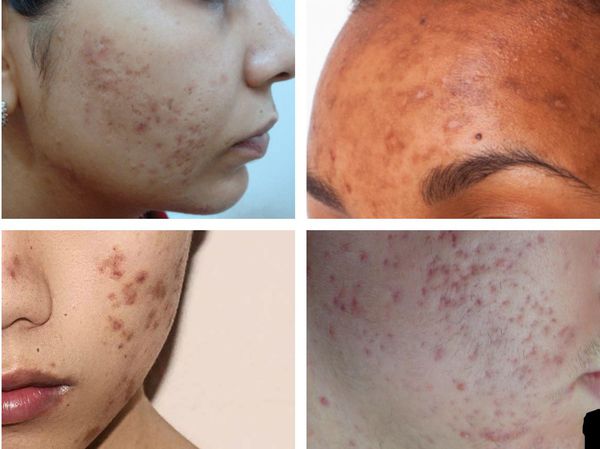
Пигментация характерна для людей со смуглой кожей (III-VI фототипы) и так называемых поздних акне (acne tarda), которые развиваются у женщин после 35 лет на фоне эндокринных нарушений.
При лёгкой форме течения акне папуло-пустулёзные угри обычно разрешаются без образования рубца. Но если из-за воспаления повреждается поверхностная часть дермы, то возникают атрофические глубокие следы повреждения кожи, которые негативно сказываются на внешнем облике человека.
Ещё 40 лет назад британскими учёными было проведено исследование, в котором приняли участие 2133 добровольца в возрасте от 18 до 70 лет. Это исследование показало, что у 1% испытуемых имелись рубцы постакне, 14% из этих пациентов считали, что возникшие шрамы обезобразили их внешность. [8]
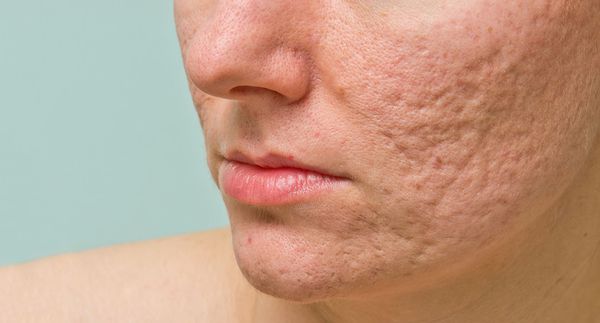
Рубцы, формирующиеся после избавления от застойных (флегмонозных и конглобатных) акне, могут быть атрофическими, келоидными, а также смешанными с неровными краями. Атрофические рубцы довольно часто бывают депигментированными.
В более широком смысле к понятию "постакне" можно отнести вторичные изменения кожи, такие как атеромы и милиумы.
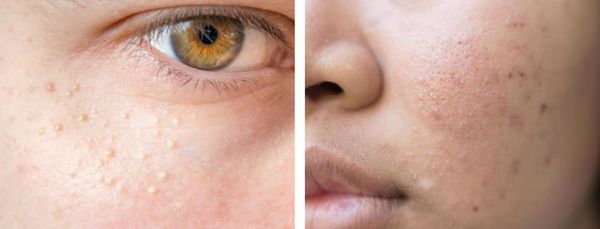
Милиумы — это роговые кисты верхнего слоя кожи. В народе их ещё называют просянкой, так как внешне они представляют собой множественные шарообразные плотные узелки белого цвета величиной с булавочную головку.
Милумы могут быть как первичными, так и вторичными. Первичные милиумы локализуются на коже век или вокруг глаз (реже — на теле). Они являются врождёнными пороками развития эпидермиса, а также могут возникать в период полового созревания. Вторичные милиумы развиваются при акне, хроническом простом дерматите и некоторых буллёзных дерматозах, после дермабразии и глубокого пилинга (механической чистки лица от омертвевших клеток поверхности кожи).
Милиумы постакне локализуются в основном на лице, а также в других себорейных зонах, таких как верхняя часть спины и плеч.
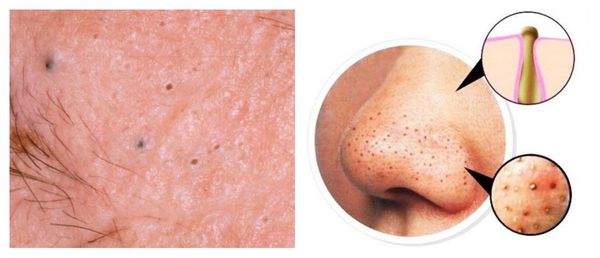
Атеромы представляют собой кисты сальной железы с полостью, заполненной экссудатом. Как правило, они появляются на лице и представляют собой безболезненные невоспалительные узелки или плотные узлы. Часто в центре кисты обнаруживаются комедоны, при удалении которых образуется отверстие. Если начать сдавливать такую кисту, то из отверстия выделится пастообразная белесовато-желтоватая масса с характерным неприятным запахом.
Патогенез постакне
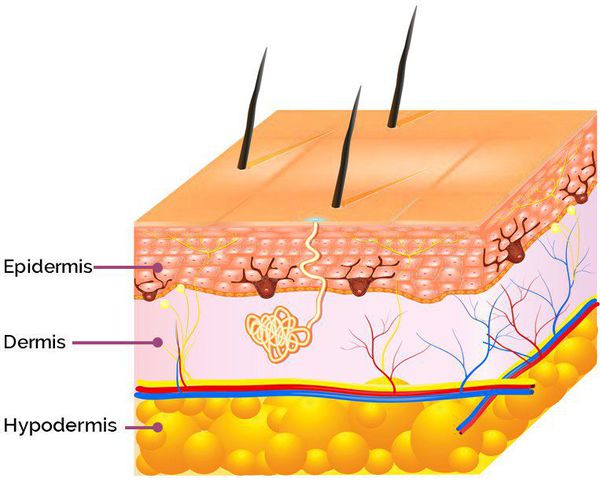
Патогенез возникновения симптомов постакне зависит от глубины повреждения: гиперпигментация появляется в результате травматизации кожи на уровне эпидермиса, а рубцы — вследствие травмирования дермы (толстого слоя кожи, находящегося под эпидермисом). [9]
Сам процесс формирования проявлений постакне проходит в три этапа:
- Фаза воспаления. В ходе воспалительной реакции в коже кровеносные сосуды сначала сужаются, но вскоре вновь расширяются. В результате происходит активизация синтеза меланина (высокомолекулярных пигментов) в ту или иную форму, что в дальнейшем приводит к развитию гипер- или депигментаций, а также формированию застойных воспалительных пятен.
- Формирование грануляционной ткани. На этом этапе происходит разрастание капилляров: к третьему-пятому дню фибробласты начинают активно синтезировать новый коллаген. Первоначально в ране преобладает коллаген III типа (80%) с незначительным количеством коллагена I типа (20%). На момент созревания рубца постакне соотношение этих типов коллагенов зеркально изменяется. Параллельно начинают активно делиться кератиноциты (основные клетки эпидермиса), постепенно переходя в рану для удаления фибриноидного экссудата.
- Ремоделирование матрикса — восстановление клеточного каркаса кожи. Этот этап является самым длительным: он протекает от нескольких недель до нескольких месяцев и в завершается формированием новой ткани. А вот то, какая именно ткань получится, зависит от клеток (фибробластов, кератиноцитов, а также себоцитов), которые вырабатывают множество ферментов, отвечающих за архитектуру межклеточного матрикса. К таким ферментам, в частности, относятся MMPs (pro MMP-9) и их тканевые ингибиторы TIMPs. Они вызывают целую цепочку реакций межклеточного вещества. Дисбаланс соотношения данных ферментов может стать причиной развития атрофических или гипертрофических рубцов.

Также на формирование рубцов постакне огромное влияние оказывает пропионибактерии акне. Пептидогликан — опорный фермент клеточной стенки данной бактерии — усиливает распад экстрацеллюлярного матрикса путём генной экспрессии синтеза pro MMP-2. [10] [11] [12]
Классификация и стадии развития постакне
В зависимости от того, как проходит заживление элемента акне, все рубцы постакне делятся на четыре типа:
- Атрофические — заживление элемента сыпи протекает на фоне сниженной выработки коллагена. Такие рубцы находятся ниже уровня кожи.
- Нормотрофические — заживление акне происходит на фоне нормальной выработки коллагена фибробластами. Для таких рубцов характерно расположение на одном уровне с кожей.
- Гипертрофические — заживление идёт на фоне повышенного синтеза коллагена. Эти рубцы выступают над поверхностью кожи.
- Келоидные — плотные опухолевидные образования соединительной ткани розового, красного или синюшного оттенка с блестящей гладкой поверхностью. [13] Они выходят за границы исходной раны и очень не любят, когда их вновь травмируют.
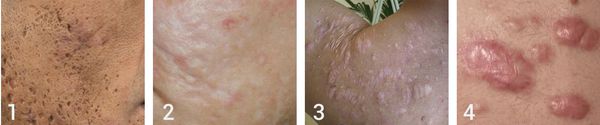
Атрофические рубцы встречаются у 90% пациентов с постакне. [14] Именно такие рубцы чаще всего устраняют врачи-косметологи.
Классификацию атрофических рубцов ввёл Jacob C.I. ещё 18 лет назад. [15] Она крайне важна, так как помогает определить варианты наиболее эффективного лечения проявлений постакне.
Так, в зависимости от формы все атрофические рубцы делятся на три типа:
- сколотые (ice-pick);
- квадратные (boxcar);
- округлые (rolling).
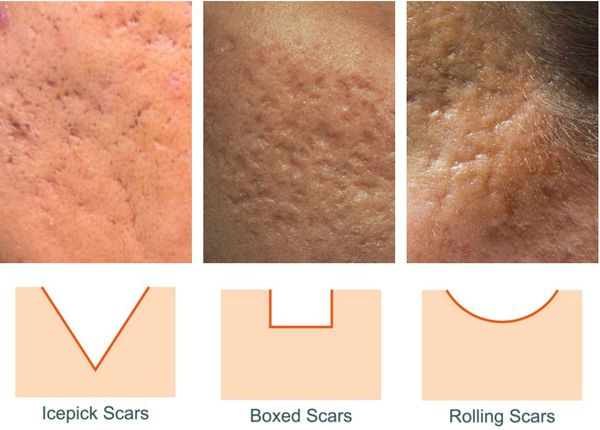
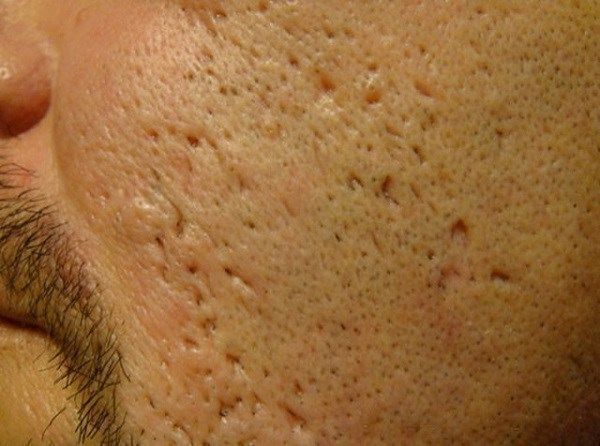
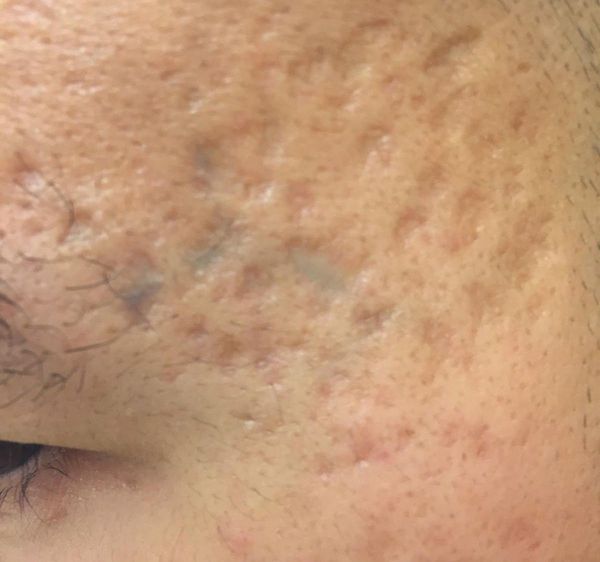
Сколотые рубцы глубокие, они имеют форму воронки и похожи по своему строению на английскую букву "V". От этих рубцов труднее всего избавиться, поскольку они представляют собой эпителиальные тяжи, которые углубляются до уровня гиподермы. Эффект лечения сколотых рубцов будет минимальным.
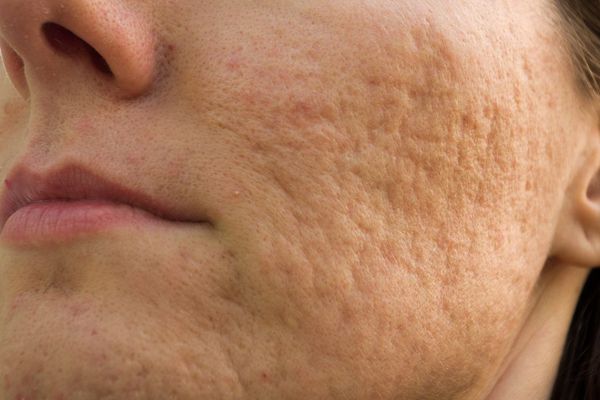
Округлые рубцы имеют диаметр 4-5 мм и формируются в связи с нестандартным прикреплением фиброзной ткани между дермой и гиподермой. Такие рубцы по своему строению напоминают желоб. Глубина их залегания обычно достигает 3 мм. Они в большей степени поддаются коррекции, но в любом случае их также нелегко лечить.
Квадратные рубцы обладают вертикальными стенками, которые не сужаются книзу. Они могут располагаться на разной глубине, но, как правило, устранить их гораздо проще, чем сколотые и округлые рубцы.
Осложнения постакне
Осложнения постакне, как правило, появляются тогда, когда человек стремится избавиться от застойных пятен и уже возникших рубцов с помощью травматизации и других видов воздействия на кожу.
К ранним осложнениям относятся:
- выраженный отёк;
- вторичное инфицирование (пустулизация и импетигинизация);
- обострение герпетической инфекции;
- аллергический дерматит.
К поздним осложнениям относятся:
- стойкая эритема;
- посттравматическая гиперпигментация;
- депигментация;
- формирование новых рубцов.
Выраженный отёк — это следствие общей воспалительной реакции в коже. Он возникает в ответ на повреждение и является защитно-приспособительным процессом, в ходе которого организм восстанавливает нормальные физиологические реакции кожи.
Вторичное инфицирование может произойти при присоединении к процессу воспаления патогенной или условно-патогенной микрофлоры (чаще всего стафилококков, реже — представителей грамотрицательных бактерий и крайне редко — анаэробной флоры). В результате такое инфицирование приводит к вторичному появлению пустул и импетиго (пузырьково-гнойных высыпаний).
Факторы, предрасполагающие к пустулизации и импетигинизации:
- количество бактерий, попавших в рану (100 тысяч возбудителей на 1 г тканей — примерно такое соотношение необходимо для развития воспалительного процесса);
- снижение общего иммунитета пациента;
- наличие хронического стресса и сопутствующих соматических заболеваний;
- длительный приём лекарственных препаратов и прочее.
Рожистое воспаление — наиболее тяжёлая форма вторичного инфицирования. Очаг инфекции обычно формируется уже на фоне сенсибилизации (приобретения чувствительности) организма к В-гемолитическому стрептококку. Размножение возбудителя происходит в лимфатических капиллярах сосочного и сетчатого слоёв дермы.
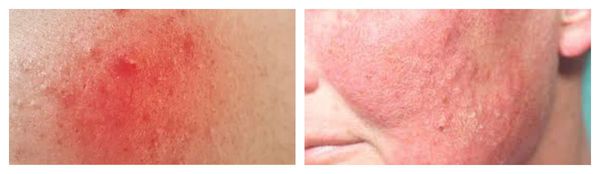
Для рожи характерно серозное или серозно-геморрагическое воспаление с признаками общей интоксикации организма. Она, в свою очередь, также может осложниться флегмоной (флегмонозная рожа) и некрозом.
По течению рожистое воспаление бывает:
- первичным — существует от нескольких дней до 1-2 лет после предыдущего процесса;
- рецидивирующим — возникает спустя два года после предыдущего процесса и характеризуется обычно иной локализацией.
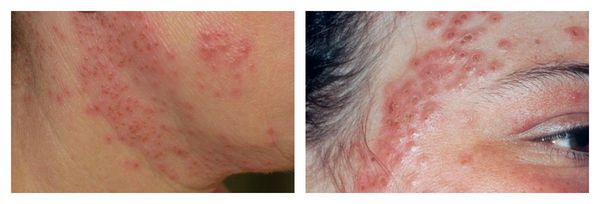
Обострение герпетической инфекции — частое осложнение, которое возникает после чрезмерно агрессивных методов воздействия на кожу с постакне. Особенно это необходимо это иметь в виду пациентам с часто рецидивирующим герпесом в анамнезе: им необходимо пройти обязательную противовирусную профилактическую терапию перед лечением постакне.
Крайне редким, но тяжёлым осложнением при присоединении герпесвирусов является герпетическая экзема — острый оспенновидный пустулёз Юлиусберга. При отсутствии адекватного лечения возможен даже летальный исход. [16] Для этого заболевания характерны:
Аллергический дерматит может возникать при воздействии на кожу в основном различных химических веществ (пилинги), которые вызывают реакцию гиперчувствительности замедленного (IV) типа. Аллерген обладает способностью проникать через неизменённую кожу, обычно является низкомолекулярным, а не плотным соединением.
Стойкая эритема (покраснение) может быть следствием лазерной шлифовки СО2 или эрбиевым лазером. Она сохраняется на коже в течение 3-4 месяцев. Гистологически покраснения возникают как воспалительная реакция или являются проявлением незрелости нового эпителия. Некоторые неудобства пациентам также может причинить демаркационная линия (линия между обработанной лазером кожей и здоровой тканью), однако не стоит из-за беспокоиться, так как это со временем пройдёт.
Посттравматическая гиперпигментация может наблюдаться у пациентов с тёмной кожей, поэтому выбор метода лечения эстетических нарушений кожи всегда начинается с определения её фототипа. [17]
Веснушки, лентиго, мелазма — все, кто знает эти слова, наверняка уже искали ответ на вопрос, как убрать пигментные пятна. Даем список полезных рекомендаций для тех, кто мечтает как можно быстрее избавиться от пигментации.


Анастасия Зарипова Автор

Александр Прокофьев Дерматолог

Мария Невская Дерматолог
Что такое пигментные пятна?
Пигментные пятна — это участки кожи, окрашенные в цвета от светло- до темно-коричневого. Косметологи утверждают, что пигментные пятна на лице (или других участках кожи) — это участки скопления меланина. Научно доказано, что они могут располагаться в эпидермисе, дерме и на их границе, а также бывают врожденными или приобретенными.

«Все, что нарушает целостность эпидермального барьера: раны, ожоги, ссадины — нередко становится причиной пигментных пятен, ведь в ответ на повреждение усиливается синтез меланина».
Обычно к врачам обращаются со следующими видами гиперпигментации.
Веснушки
Их научное название — эфелиды. Обычно они округлой формы, однотонного рыжего или коричневого цвета. Величина таких пятен незначительная — всего 1-2 мм в диаметре. Веснушки чаще всего появляются у блондинов, шатенов и рыжеволосых людей на открытых участках кожи под активным воздействием солнечного излучения. Чем интенсивнее ультрафиолет, тем темнее веснушки. Без солнца они бледнеют, а в зимнее время могут вообще пропасть.

Лентиго
Представляет собой пигментированное плоское или слегка приподнятое пятно с четким краем. Есть несколько видов лентиго, в том числе — солнечное, вызываемое ультрафиолетовым излучением. Цвет пятен в основном однородный, пигментация стойкая, самостоятельно не исчезает.
Пройдите онлайн-диагностику кожи!
Мелазма
Мелазма — это нарушение пигментации кожи, обычно развивается в области лица и шеи. Проявляется оно неравномерно в виде светлых и темных пятен на кожных покровах. Пятнышки достаточно четкие и расположены, как правило, на открытых участках кожи. Что важно? Пигментные пятна при мелазме не шелушатся. Осенью и зимой они обычно светлеют, а летом становятся ярче.
Фотостарение
Печально, но факт: пигментные пятна чаще всего появляются от нашей любви к солнцу и злоупотребления солнечными ваннами. К сожалению, многие женщины и мужчины до сих пор пренебрегают рекомендациями дерматологов защищаться от коварных солнечных лучей. Если обгореть на солнце хоть однажды, повышается риск появления пигментных пятен, в том числе через несколько лет.
Причины пигментных пятен на лице
Причин появления пигментных пятен несколько. Расскажем об основных.
Ультрафиолет
Солнце — один из главных (если не главный) провокаторов образования пигментных пятен. Ультрафиолет повреждает клетки, вызывая защитную реакцию в коже. На этом фоне активизируется деятельность меланоцитов, а значит, и меланина, который неравномерно откладывается в коже, особенно в местах наиболее подверженных солнечному облучению. В результате на носу и щеках появляются пигментные пятна.
Гормональные колебания
Еще одна из причин появления нежелательной пигментации — гормональные колебания. Обычно такое происходит во время беременности, в период лактации или из-за приема контрацептивов. Чаще всего, когда организм начинает работать в обычном режиме, проблема исчезает. Но, увы, всегда бывают исключения.
Различные заболевания
Гиперпигментация может свидетельствовать о том или ином заболевании. Например, проблемах с печенью, почками. Как убрать пигментные пятна на лице в этом случае, должен решать только врач.
Последствие косметологических процедур
Очень часто в стремлении быстро удалить пигментные пятна на лице мы прибегаем к разнообразным косметологическим процедурам. И после курса пилингов (лазерных и химических) или дермабразии пигментация не просто не исчезает, а, наоборот, усиливается. Происходит это потому, что люди не выполняют рекомендаций косметологов по специальному уходу, а именно — использованию крема с самым высоким фактором защиты от солнца даже в хмурую и мрачную погоду. После подобных процедур рекомендуется в принципе избегать пребывания на солнце.
Наш тест поможет узнать, какая косметологическая процедура вам нужна.
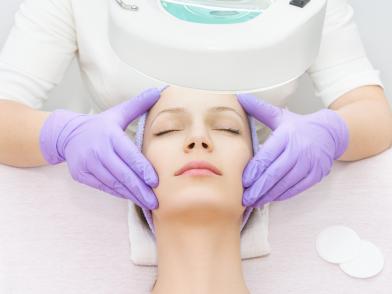
Как убрать пигментные пятна на лице у косметолога
Неважно, только что вы обнаружили пигментные пятна или давно с ними боретесь, первое и главное правило — использование крема с солнцезащитным фактором и умеренное пребывание на солнце.

«Ежегодно в мире проводится около 3,5 млн химических пилингов против пигментации и около 1,6 млн лазерных процедур».
Косметологи призывают беречься от солнца Ультрафиолетовые лучи снижают иммунитет кожи, сушат ее, провоцируют фотостарение и появление пигментных пятен.
Эффективное удаление гиперпигментации зависит от глубины ее залегания: чем глубже и больше скопление меланина, тем труднее от него избавиться. Расскажем об основных методах борьбы с пигментными пятнами.
Фототерапия
Советуем присмотреться к аппаратным методикам борьбы с пигментацией. Фототерапия — это лечение широкополосным импульсным светом. В отличие от лазера, он не «выжигает» верхний слой кожи, а нагревает его, активизируя процессы выработки нового коллагена и эластина.
Определенный температурный режим позволяет бороться и с пятнами — это не больно и не горячо. Чтобы получить видимый результат, достаточно 5–7 сеансов.
Лазерная шлифовка
Лазеры действительно помогают быстро вывести пигментные пятна на лице. Но не за одну процедуру. Лучи прогревают кожу достаточно глубоко и стимулируют активное обновление кожи. С отшелушенным поверхностным слоем нередко исчезает и пятно, при глубоком залегании оно становится значительно бледнее. После процедуры возможна стандартная реакция на аппаратные методики: покраснение и отек, которые исчезнут в течение пары дней при четком следовании рекомендациям косметолога.
Мезотерапия
Одним из самых щадящих методов, позволяющих убрать пигментацию на лице, является мезотерапия. Методика основана на введении специальных препаратов (мезококтейлей) в кожу, зачастую непосредственно в места скопления меланина. Все зависит от локализации пигментного пятна на лице и его глубины. Рецептура и курс подбираются индивидуально. Как правило, требуется 3-7 процедур.
Химический пилинг
Одна из самых популярных процедур по избавлению от пигментных пятен. Так же как при лазерной шлифовке, в ходе поверхностного пилинга (например, гликолевого или ретиноевого) происходит постепенное удаление верхнего слоя кожи, вместе с которым сходит и пигментное пятно (в идеале). Придется запастись терпением: чтобы «стереть» даже небольшое пигментное пятно, понадобится курс процедур.
При давней и глубокой пигментации могут быть рекомендованы срединные пилинги на основе трихлоруксусной кислоты. После них точно потребуется реабилитация в течение нескольких дней и особый уход за кожей.
Как вывести пигментацию на лице в домашних условиях с помощью косметики
Можно ли убрать пигментные пятна на лице с помощью косметических средств? Стереть их с лица словно ластиком не получится. Но сделать их менее заметными вполне под силу кремам и сывороткам, в состав которых входят ингредиенты, отшелушивающие кожу, а также блокирующие синтез меланина и воздействующие на фермент тирозиназу, участвующий в этом процессе.
Вот главные герои кремов от пигментации.
Койевая кислота — одна из АНА-кислот с отшелушивающим действием.
Арбутин — растительный компонент, который содержится в толокнянке и ежевике. В сочетании с койевой кислотой его действие усиливается.
Аскорбиновая кислота (витамин С) — антиоксидант, который также способен выравнивать тон кожи и стимулировать синтез коллагена.
Азелаиновая кислота также способна выравнивать тон кожи.
Гликолевая кислота обладает отшелушивающим действием.
Транексамовая кислота способствует уменьшению синтеза меланина.
Ниацинамид (витамин В3) не только успокаивает кожу, но и ограничивает распространение меланина.
Сыворотка с витамином С «Суперсияние», Garnier
В основе средства — комплекс витамина С, никотинамида и салициловой кислоты, который выравнивает тон и стимулирует выработку коллагена, разглаживая кожу.
Ампулы Revitalift Лазер х3, L’Oréal Paris
Сыворотка в ампулах обладает пилинг-эффектом благодаря 10% гликолевой кислоты в составе. Кожа обновляется, пигментные пятна становятся менее выраженными.
Cыворотка-пилинг ночного действия LiftActiv Peptide-C, Vichy
Удаляет омертвевшие клетки кожи, стимулирует обновление кожи, улучшает цвет лица. Действие основано на отшелушивающем эффекте комплекса гликолевой и лимонной кислот. Среди других активных ингредиентов — выравнивающий тон витамин С и увлажняющая гиалуроновая кислота. Согласно исследованиям, через 7 дней ежевечернего применения ампул пигментные пятна становятся менее выраженными на 7%, через месяц — на 21%, через 2 месяца — на 38%.
Высокоэффективная сыворотка против пигментации и стойких пигментных пятен Discoloration Defense Serum, SkinCeuticals
Позволяет снизить выраженность пигментации, в том числе стойких пигментных пятен, благодаря активным ингредиентам с доказанной эффективностью:
транексамовая кислота (1,8%) делает пятна менее заметными;
ниацинамид (5%) также сокращает пигментацию;
HEPES (5%) способствует эксфолиации и обновлению кожи.
Антиоксидантная высокоэффективная сыворотка Phloretin CF, SkinCeuticals
Способствует заметному уменьшению пигментации, а также корректирует возрастные изменения и предупреждает преждевременное старение.
Крем-сыворотка для сияния кожи и против пигментных пятен Re-Plasty Laserist, Helena Rubinstein
Содержит комплекс на основе эллаговой кислоты, которая обладает мощным осветляющим действием. Проксилан и липогидроксикислота обеспечивают омолаживающий эффект и сияние кожи.
Можно ли убрать пигментные пятна на лице народными средствами

Домашние маски вряд ли избавят от пигментных пятен, но зато окажутся отличной расслабляющей процедурой. © Getty Images
Крем или сыворотку от пигментации действуют эффективнее. Но многие рассчитывают на народные методы и подручные средства, из которых можно приготовить маску, отвар или компресс. Считается, что осветляющим действием обладают:
Совсем иначе обстоит дело с домашними масками, тониками, кремами, приготовленными собственными руками. Например, делая маску из лимона или киви, которые славятся в народе способностью убирать пигментные пятна, вы рискуете получить химический ожог кожи из-за концентрации кислот. Для любителей народного творчества мы дадим несколько безобидных рецептов, которые помогут бороться с пигментацией на лице, но все же призываем по возможности использовать готовые средства или обратиться к косметологу.
Маска из петрушки
Вам понадобится пучок зелени, который необходимо хорошо промыть. Мелко нарежьте петрушку и залейте стаканом кефира. Дайте настояться смеси около 4-х часов. Затем состав можно нанести на лицо в виде маски и оставить на 25-30 мин.
Дрожжевая маска с соком лимона
Смешайте в чашке около 20 г мягких дрожжей с 1 ст. л. сока лимона или грейпфрута. Все хорошенько смешайте и нанесите на очищенную кожу на 20-30 минут. Затем смойте теплой водой.
Маска с куркумой
Смешайте ч. л. куркумы и 2/3 ч. л. лимонного сока до консистенции жирной сметаны. Нанесите средство на очищенную кожу и оставьте на 15-20 минут. Смойте теплой водой.
Как предотвратить появление пигментных пятен
Едва ли не единственный способ профилактики — защита от солнца. Поэтому при склонности к образованию пигментных пятен крем с SPF должен стать рутинным средством.
Осенью и зимой необходим дневной или тональный крем с SPF 15-30. Для очень светлокожих должен быть еще выше.
Летом в средней полосе SPF-фактор может варьироваться от 30 до 50 единиц.
В тропическом климате не обойтись без SPF 50+.
Правило «пятидесятки» также распространяется на альпинистов и любителей кататься на горных лыжах и сноуборде. Солнце, отражающееся от снега, легко может спровоцировать ожог кожи и пигментные пятна.
Читайте также:

