Чем лечить лишай на ресницах
Обновлено: 04.05.2024
Розовый лишай - причина появления красных пятен на коже. Заразный ли розовый лишай?
Розовый лишай - распространенное кожное заболевание, сопровождающийся появлением шелушащихся красных пятен на коже. Другие наименования этого заболевания болезнь Жибера и розеола шелушащаяся.
Причина возникновения розового лишая неизвестна, предполагается вирусная природа заболевания. Нередко оно развивается после переохлаждения организма, перенесенной простуды и инфекции. В группе риска люди с ослабленным иммунитетом, у них заболевание может возникать повторно. Иногда причиной развития розоцеи может быть постоянное мытьё тела жесткими мочалками и мылом, а также очищение скрабами. Пересушенная и раздраженная кожа лишается природной защиты и становится легкой мишенью для проникновения различных микроорганизмов. Чаще всего диагностируют болезнь весной и осенью, а болеют ею молодые люди в возрасте 20-35 лет намного чаще, чем люди зрелого возраста.
Сначала на коже появляется одно крупное округлое пятно розового цвета диаметром около 2 см и более. Ее называют материнской бляшкой, через 1-2 недели после ее появления на коже возникает сыпь, представляющая собой множественные розовые пятна диаметром до 1 см. Центральная часть материнской бляшки постепенно начинает шелушиться и приобретает желтоватый оттенок. В целом, отличительным признаком розового лишая является красная кайма по краям пятен и шелушение в центре, отчего пятна приобретают сходство с медальоном. Отдельные пятна не сливаются между собой. Чаще всего появляются пятна на спине, плечах и боковых поверхностях туловища.
Как правило, больных розовым лишаем ничего кроме небольшого зуда не беспокоит. Продолжительность заболевания - 1-1,5 месяца, после чего высыпания сами по себе бесследно исчезают. При постоянных раздражениях кожи частым мытьем с мылом, использования мазей, содержащих серу, тальк и деготь, а также при наличии аллергической реакций и повышенной потливости высыпания могут оставаться значительно дольше.
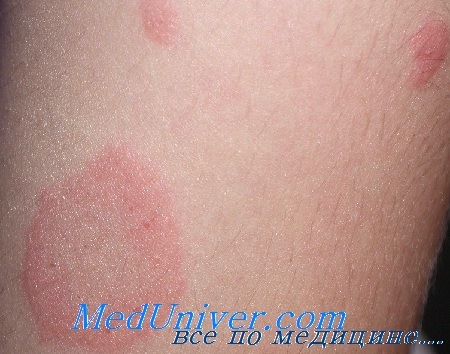
Диагноз розовый лишай устанавливает дерматолог после визуального осмотра, а проходить специальные исследования не требуется. Врач может взять с кожи соскоб, но, как правило, грамотный специалист определяет заболевание визуально. В 1860 году доктор Жибер, фамилию которого носит болезнь, выдвинул предположение о том, что розовый лишай не требует специальной терапии и способна исчезнуть самостоятельно. Этого подхода дерматологи придерживаются и по сей день - если не лечить розовый лишай, он пройдет сам по себе через 2-3 месяца.
Если же зуд сильный и больной не хочет ждать столько времени, можно принять меры, ускоряющие протекание болезни. Для этого рекомендуется принимать ванну и мыться в душе как можно реже, при этом нельзя использовать моющие средства. Необходимо стараться избегать контакта пятен с водой, чтобы не допустить большего распространения сыпи. В период заболевания также нельзя загорать и носить синтетическую одежду.
Применять мази и пасты самостоятельно не следует, их должен назначать врач. Для снятия сильного зуда применяются противоаллергические и противовоспалительные крема и мази, а в сложных ситуациях может назначаться приём препаратов группы антигистаминов, например, Супрастин и Тавигил.
При лечении розового лишая наиболее эффективной признана мазь Гидрокортизон, который содержит гормоны надпочечников, также можно наружно обработать сыпи, применяя мази Лоринден A, Синалар и Флуцинар. Редко при неправильном лечении и у больных со сниженным иммунитетом может наблюдаться осложненное течение заболевания с повышением температуры. В этом случае врач назначает дополнительно антибиотики и жаропонижающие препараты.
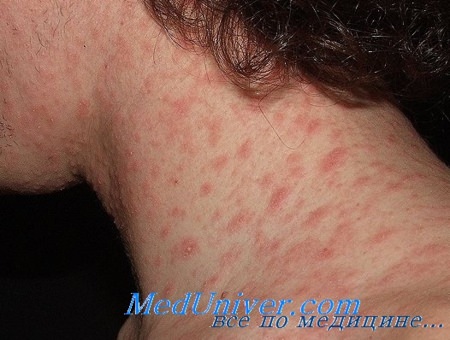
Если заболевание возвращается вновь, а назначенные врачом таблетки и мази дают лишь временный эффект, для улучшения общего состояния при розеоле шелушащейся и снятия проявлений интоксикации рекомендуется придерживаться специальной диеты, а для очищения организма от токсинов следует принять 4 таблетки активированного угля за полчаса до еды. Хороший эффект при лечении розового лишая дает и применение водно-взбалтываемых смесей, так называемых болтушек. Известная всем болтушка, которую можно купить в аптеке - Циндол. Приготовить болтушку можно и самостоятельно в домашних условиях.
Часто рецепт приготовления болтушки заключается в перемешивании салициловой кислоты, оксида цинка, крахмала, талька и глицерина. Но купить эти компоненты и приготовить смесь, точно соблюдая пропорции, бывает довольно сложно. Наш рецепт более простой, но не менее эффективный. Купите в аптеке детскую присыпку "Гальманин" и бутылочку глицерина. В этой присыпке уже содержатся все необходимые компоненты в нужных пропорциях, а вам остается только добавить в "Гальманин" глицерин в таком количестве, чтобы получить пастообразную массу. Намажьте ею розовые пятна лишая утром и вечером ежедневно до тех пор, пока пятна не исчезнут. Лечение розового лишая домашней болтушкой обойдется вам в сущие копейки.
"Заразный или нет розовый лишай?" - этот вопрос интересует всех, кто контактировал с больным этой болезнью. К сожалению, однозначного мнения на этот счет у врачей дерматологов нет. Вообще по своему характеру лишай - заразная болезнь. В ходе изучения причин розового лишая Жибера некоторые исследователи выдвинули теорию, что провоцируют появление красных пятен на коже вирусы и бактерии, в частности вирусы герпеса и стрептококки.
Они дают толчок развитию недуга, а затем затихают, но кожа уже начинает реагировать на их активность аллергической реакцией. Поэтому некоторые дерматологи утверждают, что розовый лишай может передаваться даже при кратковременных контактах с больным человеком. Замечено, что переносчиками болезни Жибера могут быть вши и клопы. Место их укуса превращается в большое пятно, которое врачи называют материнской бляшкой, а затем пятен становится множество.
- Вернуться в оглавление раздела "Профилактика заболеваний"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Массивным, гранулемоподобным, с тенденцией к изъязвлению и образованию фистул узлом, который можо принять за нагноившийся халазион, проявляет себя аспергиллез века.
Сходные с аспергиллезом по клиническим признакам узлы иногда наблюдаются при локализованной лимфатической форме споротрихоза век. Однако чаще споротрихозы образуют под кожей преимущественно ресничного края пораженного века (субкутанная форма) медленно увеличивающиеся воспалительные узелки. Сливаясь, они пронизываются фистулезными ходами, изъязвляются и тогда, по Н. Heidenreich (1975), напоминают гуммы или колликвативный туберкулез. Регионарные лимфатические узлы увеличены, но безболезненны. Течение болезни хроническое. Болезни глаз почти всегда предшествует сиоротрихоз слизистой оболочки рта, куда грибы заносятся с растений, на которых они сапрофитируют. Использование травинок вместо зубочистки, их перекусывание или жевание приводят к такому микозу.
Брови и ресницы подвержены заболеванию фавусом (парша), которое обычно развивается у больных фавусом волосистой части головы и, гораздо реже, как болезнь только век. На фоне гиперемированной кожи в области бровей и ресничного края век появляются небольшие везикулы и пустулы, вслед за которыми начинают формироваться желтоватые блюдцеобразные корки - скутулы (щитки). В центре такой корки находится волосок или ресничка, тонкий, хрупкий, покрытый налетом. При попытке удаления скутулы кожа под ней кровоточит, а после заживления остаются рубцы; на веках, правда, малозаметные. Скутулы, как и предшествующие им желтоватые точки вокруг ресниц, состоят из грибковых масс.
Вызываемая антропофильными видами трихофитонов поверхностная трихофития (стригущий лишай) век проявляется преимущественно на их гладкой коже розоватыми округлыми очагами («бляшки»), края которых приподняты валиком, покрытом узелками, пустулками и корками («бордюр»), а центр бледен и шелушится. Болезнь чаще протекает остро; рациональным лечением очаги ее могут быть устранены за 9-12 дней. При хроническом течении требуется длительная терапия. Ресничные края век трихофитией поражаются очень редко. В литературе описано лишь несколько случаев «трихофитийного гнойного блефарита». Возможна трихофития области бровей с поражением их волосяного покрова.
При глубокой трихофитии век, обусловленной зоофильными трихофитонами, развивается инфильтративно-нагноительный процесс в форме фолликулярных абсцессов. Н. Heidenreich описывает их как похожие на грануляции мягкие, красные, покрытые корками и пронизанные свищевыми ходами разрастания, оставляющие рубцы после заживления.
Трихофитией чаще страдают дети школьного возраста, у которых поражаются волосистая часть головы, гладкая кожа, ногти. Среди больных хронической трихофитией 80% составляют женщины. Трихофития век, как правило, развивается на фоне общего поражения. Особенности ее клинической картины, выявление возбудителя, часто обнаруживаемого при микроскопии волос, особенно пушковых, положительная реакция с трихофитином облегчают распознавание болезни.
Весьма тяжелые поражения век вызывают лучистые грибы актиномицеты. Процесс чаще вторичный, распространяется в область глаза из полости рта (кариозные зубы). Патологический очаг захватывает не только веки, но также лоб, висок, а отек распространяется на всю половину лица. На фоне отека, больше выраженного у наружного угла глазной щели, образуется обширная гранулема, нагноение которой ведет к появлению свищей с содержащим желтоватые крупинки (друзы гриба) густым гнойным отделяемым. Без лечения подживающие гранулемы сменяются новыми. Процесс может распространиться на орбиту либо, наоборот, из орбиты переходит на веки.
Кроме непосредственного поражения грибками, на коже век возможны обусловленные этими раздражителями аллергические процессы. Как указывает Э. Файер (1966), на грибковую аллергию подозрительны болезни век, плохо поддающиеся антибактериальной и другой терапии. Вероятность аллергии возрастает у больных с очагами хронической грибковой инфекции. Выше отмечалось, что аллергический характер связанного с грибками поражения век подтверждает его быстрое (даже без местной терапии) излечение после ликвидации грибковых очагов. Проявляются эти болезни в форме грибково-аллергического блефароконъюнктивита либо экземы век. Первое заболевание не имеет заметных симптомов, которые отличали бы его от банальных блефаритов; чаще бывает заинтересована только конъюнктива. Грибково-аллергическая экзема век чаще наблюдается у женщин, а исходными очагами ее, по Э. Файеру, оказываются микозы влагалища. Реже очагами являются скрывающиеся под протезами и мостами зубов в полости рта почкующиеся грибки, иногда «межпальцевой зуд», хронические микозы ног и ногтей. Клинически такой экземе свойственны отечность век, гиперемия, шелушение, зуд, коричнево-красная окраска кожи. У больных положительны пробы с грибковыми антигенами. Болезнь чаще вызывают грибки рода Candida, иногда трихофитоны.
В литературе описаны также отдельные наблюдения развития на веках бластомикозов, мукоромикозов, риноспоридоза и других грибковых поражений.
Грибковые заболевания слезоотводящих путей чаще проявляются каналикулитом, протекающим с гиперемией конъюнктивы в области слезных канальцев, нарушениями слезоотведения, выделениями из канальца гноя. Содержание в последнем крупинок или крошек подозрительно па микоз, расширение же канальца в каком-то участке, формирование здесь похожего снаружи па халазион или ячмень, а при извлечении оказывающегося серым или желтоватым конкремента размером до рисового зерна почти всегда свидетельствует о поражении грибками, что подтверждается лабораторным исследованием.
Конкременты образуют аспергиллы, пенициллы, трихофитоны, актиномицеты и другие грибки.
Внедрение грибков в слезный мешок ведет к его хроническому воспалению. Для диагностики грибкового дакриоцистита требуется систематическое исследование на грибки поступающего через слезные пути содержимого мешка либо материала, получаемого при дакриоцисториностомии или экстирпации метка.
Не исключено, что грибковая инфекция служит одной из причин рецидивов дакриоцистита после его оперативного лечения.
Грибковые конъюнктивиты, по-видимому, чаще просматриваются, чем диагностируются, поскольку нередко протекают па фоне микозов век или роговой оболочки и в таких случаях оцениваются как сопутствующее раздражение конъюнктивы. Лишь более выраженные гиперемия и отек конъюнктивы, выявление в ней похожих на крупинки или инфаркты мейбомиевых желез включений, либо сходных с грануляциями разрастаний, а также неэффективность антибактериальной и другой терапии заставляют подумать о микозе конъюнктивы. Исследованием конкрементов и грануляций, реже мазков и соскобов, у таких больных могут быть обнаружены грибки.
Отмеченные изменения свойственны споротрихозу, риноспоридозу, актиномикозу, кокцидиоидозу конъюнктивы, тогда как пенициллы вызывают образование на ее поверхности язв с зеленовато-желтым налетом (Pennicillium viridans), при кокцидиоидозе могут наблюдаться фликтеноподобные образования, а для кандидамикозов, аспергиллеза и других грибков характерны псевдомембранозные конъюнктивиты. В ряде случаев протекающие с образованием узлов грибковые конъюнктивиты сопровождаются выраженной реакцией лимфатических узлов, обусловливая заболевания, сходные с синдромом Парино, причем лимфатические узлы могут нагнаиваться, в гное могут содержаться грибки. Как двусторонний блефароконъюнктивит с мелкими эрозиями и язвами конъюнктивы и роговой оболочки, а иногда и с конкрементами («пробками») в слезных канальцах протекает цефалоспориоз конъюнктивы. Candida albicans, реже пенициллы, аспергиллы и мукоры, продуцируя антигены во внеглазных очагах, вызывают развитие грибковых аллергических конъюнктивитов.

[1], [2], [3], [4], [5], [6]

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Лишай блестящий (син. granuloma nitidum) - довольно редкий дерматоз, этиология и патогенез которого неясны, рассматривается как вариант красного плоского лишая, милиарная форма кольцевидной гранулемы, паратуберкулезный дерматоз или как самостоятельное заболевание.

[1], [2], [3]
Код по МКБ-10
Причины блестящего лишая
Причины и патогенез блестящего лишая до конца не установлены. Большинство авторов считают, что дерматоз является своеобразной лихеноидной тканевой реакцией на различные экзо- и эндогенные раздражители.

[4], [5], [6], [7], [8], [9], [10]
Патогенез
Гистологическая картина характеризуется периваскулярными гранулемами, состоящими из эпителиоидных клеток, лимфоцитов, гистиоцитов, немногочисленных гигантских клеток.
Патоморфология блестящего лишая
В верхней трети дермы в области папулезного элемента располагается плотный инфильтрат, близко прилегающий к эпидермису, состоящий из лимфоцитов, гистиоцитов и эпителиоидных клеток, среди которых иногда встречаются гигантские клетки Пирогова-Лангханса. Эпидермис несколько уплощенный со сглаженными зпидермальными выростами. Однако по краям инфильтрата зпидермальные выросты иногда удлинены и охватывают его в виде "клешней", что является патогномоничным признаком для этого заболевания и отличает его от красного плоского лишая. В случаях перфорирующей формы блестящего лишая в эпидермисе выражены явления вакуольной дистрофии клеток, сопровождающейся экзоцитозом.
Гистогенез неясен. В патогенезе заболевания придается значение аллергическому компоненту, в частности поражению сосудов аллергического характера. Th. Naseman (I980) на основании сходства гистологической картины при блестящем лишае и саркоидозе предполагает, что блестящий лишай является проявлением аллергической реакции при саркоидозе, но такая точка прения не является общепринятой.

[11], [12], [13], [14], [15], [16], [17], [18]
Симптомы блестящего лишая
Развивается преимущественно у детей, клинически проявляется множественными, симметрично расположенными узелковыми высыпаниями величиной 1-2 мм, плоскими или полушаровидными, с блестящей, обычно не шелушащейся поверхностью, иногда с небольшими вдавлениями в центре, цвета нормальной кожи или бледно-розового. Очертания папул округлые, реже - полигональные. Высыпания располагаются густо, иногда - кольцевидно, наиболее часто на коже полового члена, однако могут быть и генерализованными. Описаны атипичные псориазиформная, экземоподобная, геморрагическая, везикулезная, перфорирующая формы заболевания. Могут наблюдаться поражение ладоней и подошв, ногтевых пластинок, слизистой оболочки полости рта, сочетание с типичными проявлениями красного плоского лишая, слияние высыпаний в небольшие бляшки, положительная изоморфная реакция Кебнера.
Заболевание встречается чаще у детей. Первичным элементом являются изолированные плоские папулы диаметром 1-2 мм с блестящей нешелушащейся поверхностью, с четкими границами, имеющие округлые очертания, телесной либо бледно-розовой окраски или цвета нормальной кожи. Наиболее часто сыпь располагается в области коленных и локтевых суставов, на коже полового члена. Редко сыпь имеет генерализованный характер и может локализоваться на слизистых оболочках. Возможно поражение ладоней, подошв и ногтей. Субъективные ощущения обычно отсутствуют. Течение дерматоза может быть длительным.
Отрубевидный лишай (разноцветный лишай). Диагностика и лечение
а) Пример из истории болезни. Молодой темнокожий мужчина обратился к врачу по поводу белых пятен на туловище, наблюдающихся у нею в течение пяти лет. Несмотря на то, что другие симптомы отсутствуют, пациент обеспокоен тем, что может заразить свою девушку. Он сообщил, что пятна никогда не исчезают полностью, и их состояние ухудшается в летние месяцы. После осмотра был установлен диагноз отрубевидного лишая, и назначено соответствующее лечение. Пациент успокоился, узнав, что данное заболевание редко передается контактным путем.
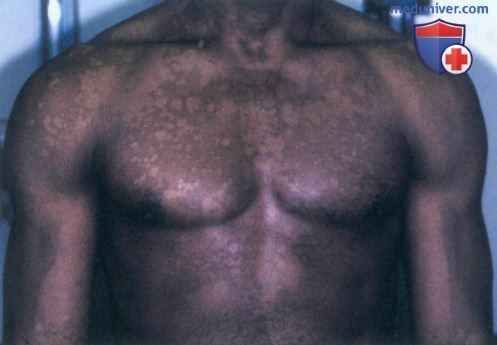
Отрубевидный лишай с участками гипопигментации
б) Распространенность (эпидемиология):
• Распространенная поверхностная кожная инфекция, которую вызывает диморфный липофильный дрожжеподобный организм Pityrosporum (Malassezia furfur).
• Как и другие дерматофитные инфекции, заболевание чаще наблюдается у мужчин.
• Наиболее часто возникает в летние месяцы.
в) Этиология (причины), патогенез (патология):
• Отрубевидный лишай вызывается организмом Pityrosporum (Malassezia furfur), который является липофильным дрожжевым грибом и может быть составной частью нормальной кожной флоры.
• Pityrosporum существует в двух формах: Pityrosporum ovale (овальной) и Pityrosporum orbiculare (округлой).
• Отрубевидный лишай развивается, если дрожжевой гриб, в норме колонизирующий кожу, меняет свою округлую форму на патологическую мицелиальную, внедряясь в роговой слой1.
• Pityrosporum также сопутствует себорее и Pityrosporum-фолликулиту.
• Белый и коричневый цвета пораженной кожи обусловлены повреждением меланоцитов микроорганизмом Pityrosporum, в то время как розовый цвет указывает на воспалительную реакцию организма.
• Pityrosporum предпочитает развиваться во влажной среде при наличии кожного сала, размножаясь на участках кожи, содержащих сальные фолликулы, выделяющие сальный секрет.
Пятна гипопигментации на спине у молодого латиноамериканца, вызванные отрубевидным лишаем Розовые шелушащиеся бляшки, вызванные отрубевидным лишаем. Хотя себорея может наблюдаться на этих участках кожи, наиболее сильно она выражена в парастернальной области Обширные розовые участки отрубевидного лишая на плече, по форме напоминающие пелерину
г) Клиника. Чередование па туловище гипопигментированных и коричневых пятен с мелким шелушением указывает на отрубевидный лишай. Латинский термин Tinea versicolor, который применяется для обозначения отрубевидного лишая, буквально означает «разноцветная дерматофития», причем использование определения «versicolor» или «разноцветный» связано с вариабельностью цветовых оттенков пятен в картине отрубевидного лишая, которые могут быть белыми, розовыми и коричневыми.
д) Типичная локализация на теле. Отрубевидный лишай локализуется на груди, животе, плечах и спине, в то время как себорейный дерматит наблюдается на волосистой части кожи головы, лице и передней слепке грудной клетки.
е) Анализы при заболевании. Кожные соскобы с участка шелушения берутся с помощью предметного стекла или скальпеля на другое предметное стекло, куда добавляется КОН в сочетании с ДМСО (ДМСО ускоряет растворение кератина КОН и уменьшает потребность в нагревании предметного стекла). Готовый препарат накрывается покровным стеклом и исследуется под микроскопом, при этом выявляется типичная картина разноцветного лишая, имеющая характерный вид «макарон по-флотски», где в роли «макарон» выступает мицелий в укороченной форме, а «мясные фрикадельки» представлены круглыми дрожжами. Идентифицировать элементы гриба помогает грибковый краситель, например, Swarz-Lamkins.
ж) Дифференциация разноцветного лишая:
• Очаги розового лишая имеют воротничок мелких чешуек по периферии и часто наблюдаются в сочетании с материнской бляшкой. Тест с КОН отрицательный.
• Очаги вторичного сифилиса обычно не шелушатся, а пятна наблюдаются на ладонях и подошвах. Тест с КОН отрицательный.
• Дерматофития гладкой кожи редко бывает такой распространенной, как отрубевидный лишай, причем каждый отдельный очаг имеет разрешение в центре и четкий приподнятый шелушащийся край. В препарате с КОН при дерматофитии гладкой кожи наблюдаются гифы с многочисленными точками ответвлений, а не картина «макарон по-флотски», как при отрубевидном лишае.
• При витилиго гипопигментация выражена в большей степени, и расположение очагов обычно иное - как правило, на кистях и лице.
• При белом лишае отмечаются слегка гипопигментированные участки с незначительным шелушением на лице и туловище, обычно у детей с атопией. Такие бляшки часто меньшего размера и более округлые, чем очаги отрубевидного лишая.
• Pityrosporum-фолликулит вызывается тем же микроорганизмом, но проявляется розовыми или коричневыми папулами на спине. Пациент жалуется на зуд и шершавость кожи, при этом тест с КОН положительный.
Вариант отрубевидного лишая с гиперпигментацией у латиноамериканки При микроскопическом исследовании соскобов, взятых у пациентки, представленной на рисунке 34-5, отмечаются короткие нити мицелия, напоминающие макароны и округлые дрожжевые формы, похожие на мясные фрикадельки. Применялся краситель Swarz-Lamkins Микроскопичесая картина «макарон по-флотски», наблюдаемая после окрашивания кожного соскоба, взятого из очага отрубевидного лишая у молодой женщины, красителем Swarz-Lamkins свидетельствует о наличии микроорганизма «Malazessia furfur» (Pityrosporum) Pityrosporum - фолликулит на спине у мужчины, жалующегося на зуд
з) Лечение отрубевидного лишая (разноцветный лишай):
1. Местное лечение:
• Поскольку отрубевидный лишай протекает бессимптомно, лечение проводится, в основном, по косметическим соображениям.
• Основным методом лечения является местная терапия с использованием шампуня против перхоти, поскольку отрубевидный лишай вызывают микроорганизмы, являющиеся также причиной себореи и перхоти.
• Пациенты могут применять на пораженные участки лосьон или шампунь с 2% сульфида селена или шампунь с питирионом цинка ежедневно в течение 1-2 недель. Для достижения эффекта требуется раз личное время, однако исследования, позволяющие установить необходимое для действия препарата минимальное время, не проводились. Лосьон или шампунь обычно наносится на пораженные участки на 10 минут, затем препарат смывается под душем.
• В одном исследовании была подтверждена безопасность и высокая эффективность шампуня кетоконазола 2% (низорала) как метода лечения отрубевидного лишая при однократном или ежедневном применении в течение трех дней.
• При небольших участках поражения применяются местные противогрибковые препараты - кремы кетоконазола и клотримазола.
Отрубевидный лишай (разноцветный лишай) Отрубевидный лишай (разноцветный лишай) Отрубевидный лишай (разноцветный лишай)
2. Системное лечение отрубевидного лишая:
• Однократный пероральный прием 400 мг флюконазола давал наилучшие показатели клинического и микологического излечения с отсутствием рецидивов в течение 12 месяцев.
• Однократная доза флюконазола 300 мг в неделю в течение двух недель равна по эффективности однократному приему 400 мг кетоконазола в неделю в течение двух недель. Различий в эффективности, безопасности и переносимости лекарственного средства между этими двумя схемами лечения не обнаружено.
• Однократная доза 400 мг кетоконазола для лечения отрубевидного лишая безопасна и экономически эффективна по сравнению с приемом более дорогих противогрибковых препаратов нового поколения, таких как итраконазол'.
• Пероральный прием итраконазола в дозе 200 мг два раза в день в течение одного дня в месяц является эффективным и безопасным профилактическим лечением отрубевидного лишая.
• Данные о том, что для повышения эффективности лечения отрубевидного лишая после приема системных противогрибковых препаратов необходимо пропотеть, отсутствуют.
и) Консультирование врачом пациента. Пациентов следует предупредить о том, что измененный цвет кожи не восстановится сразу. Первым признаком успешного лечения является исчезновение шелушения. Дрожжевой микроорганизм в пятнах гипопигмеитации действует как солнцезащитный экран. Воздействие солнечного облучения ускорит нормализацию цвета кожи у пациентов с гипопигментацией.
к) Наблюдение пациента врачом. >Наблюдение после лечения не требуется за исключением торпидных и рецидивирующих случаев. При рецидивах проводится ежемесячная местная или системная терапия.
• Заболевание обычно начинается с незначительного повышения температуры тела, головной боли и недомогания, которые могут появиться за педелю до высыпаний.
• Предшествовать продромальному периоду или следовать за ним может односторонняя боль или гипестезия в пораженном глазу, на лбу, макушке или на носу. Высыпания начинаются с эритематозных пятен вдоль пораженного дерматома, а затем быстро прогрессируют в течение нескольких дней в папулы, везикулы и пустулы. Очаги вскрываются, и в типичных случаях покрываются корочкой, для полного заживления требуется несколько недель.
• С началом везикулезной сыпи по ходу дерматома тройничного нерва могут развиваться конъюнктивит с выраженной гиперемией, эписклерит и опущение века (птоз).
• Приблизительно у двух третей пациентов с офтальмогерпесом развивается воспаление роговицы (кератит).Эпителиальный кератит проявляется точечными или древовидными образованиями. Осложнением кератита является рубцевание роговицы.
• Ирит (увеит) встречается приблизительно у 40 % пациентов и может быть связан с гифемой и неправильной формой зрачка.
Рубцевание роговицы, гиперемия и расширение сосудов конъюнктивы у того же пациента 6 месяцев спустя, в течение которых он не появлялся у врача. Опоясывающий лишай у пятилетней девочки с поражением глазной ветви тройничного нерва. Обратите внимание на везикулы и пузыри на лбу и веке и корочку на кончике носа (признак Хатчинсона). К счастью у ребенка не развились офтальмологические осложнения, и в этом случае опоясывающий лишай полностью разрешился после лечения пероральным ацикловиром и глазной мазью с ацикловиром. Глазная форма опоясывающего лишая с поражением первой и второй ветви тройничного нерва и век. Отмечается гиперемия конъюнктивы и гнойные выделения. Поражена назоцилиарная ветвь глазной ветви тройничного нерва, о чем свидетельствует черная корка на кончике носа. Глазная форма опоясывающего лишая с отеком века и птозом. Обратите внимание на положительный признак Хатчинсона. Диаграмма чувствительной иннервации тройничного (пятого черепно-мозгового) нерва и основные периферические нервы первой (глазной) ветви, которые могут участвовать в развитии офтальмологического глазного лишая. Показан также подглазничный нерв второй ветви.
б) Типичная локализация на теле:
• Передняя ветвь первой ветви тройничного нерва (ко торая включает надглазничный, надблоковый и наружные носовые периферические нервы) поражается чаще всего, и поражение глаза развивается у 50-72% пациентов.
• Хотя при офтальмогерпесе чаще всего возникает классическая сыпь по ходу дерматома в проекции тройничного нерва, иногда могут наблюдаться только признаки поражения роговицы.
в) Дифференциация глазной формы опоясывающего лишая:
• Бактериальный или вирусный конъюнктивит проявляется болью в глазу, ощущением чужеродного тела и сопровождается выделениями, но не высыпаниями.
• Невралгия тройничного нерва проявляется болью в области лица, но без высыпаний и поражения конъюнктивы.
• При глаукоме, которая проявляется воспалением, болью, гиперемией и расширением мелких сосудов, высыпания и поражение конъюнктивы отсутствуют.
• При травматических абразиях обычно выявляются соответствующие анамнестические сведения и поражение роговицы, по другие проявления опоясывающего лишая отсутствуют.
• Пузырчатка и другие буллезные заболевания сопровождаются пузырями, локализация которых не соответствует дерматому.
г) Лечение глазной формы опоясывающего лишая:
• Стандартное лечение офтальмогерпеса основано на как можно более раннем начале противовирусной терапии ацикловиром (800 мг пять раз в день в течение 7-10 дней), валацикловиром (1000 мг три раза в день в течение 7-14 дней) или фамцикловиром (500 мг перорально три раза в день в течение 7 дней) для предотвращения древовидного или стромального кератита, а также переднего увеита7.
• Системный прием ацикловира, валацикловира и фамцикловира у пациентов с поражением глаз дает примерно одинаковые результаты. Чаще всего ацикловир назначается перорально, по при иммунодефицитных состояниях или в редких случаях тяжелого заболевания рекомендуется внутривенное введение ацикловира (10 мг/кг 3 раза в день в течение 7 дней).
• Для уменьшения воспаления и купирования иммунного кератита и ирита применяются глазные капли со стероидом.
• Для профилактики вторичной инфекции глаз можно назначить местные глазные антибиотики.
• Как и в случае опоясывающего лишая кожи, необходимо эффективное устранение боли системными анальгетиками и другими соответствующими медикаментозными средствами. В предотвращении постгерпетической невралгии может помочь раннее и эффективное лечение боли.
• При поражении глаз нельзя применять местные анестетики, поскольку они токсичны для роговицы.
• При развитии вторичной инфекции, обычно S. aureus, необходимо лечение местными и/или системными антибиотиками широкого спектра действия.
д) Консультирование врачом пациента:
• Глазная форма опоясывающего лишая - очень серьезное, угрожающее зрению заболевание, при котором требуется строгое соблюдение назначенного лечения и постоянный врачебный контроль.
• Пациенты с глазной формой опоясывающего лишая могут явиться причиной инфицирования лиц без иммунитета, но это случается реже, чем при ветряной оспе. Вирус может передаваться при контакте с секреторными выделениями больного.
• Вакцина против опоясывающего лишая уменьшает частоту поражения первой ветви тройничного нерва, но не показана лицам, которые недавно перенесли опоясывающий лишай.
е) Наблюдение пациента врачом. Для предотвращения прогрессирующего поражения роговицы и потери зрения решающее значение имеет раннее установление диагноза. Пациентов с опоясывающим лишаем необходимо предупредить о необходимости немедленного обращения к врачу при любых признаках поражения первой (глазной) ветви тройничного нерва или самого глаза.
Редактор: Искандер Милевски. Дата обновления публикации: 31.3.2021
Читайте также:

