Болят пятки при беременности как лечить
Обновлено: 04.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в стопе: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Стопа состоит из 26 костей, которые, соединяясь между собой, образуют несколько суставов, скрепленных многочисленными упругими мышцами и прочными связками. На ней лежит вся тяжесть тела человека, поэтому боль в стопе вызывает не только дискомфорт, но во многих случаях ограничивает двигательную активность.
В одних случаях при сборе анамнеза врачу достаточно таких характеристик боли в стопе, как ее локализация и условия возникновения, а также наличие сопутствующих заболеваний и прочих симптомов, которыми эта боль сопровождается (онемения стопы, зуда кожи и др.). В других – поиск причины боли требует тщательного лабораторного и инструментального обследования.
Разновидности боли в стопе
По длительности различают:
- Острую боль в стопе – такое явление чаще всего связано с травмами - переломами костей, разрывом или растяжением связок, сильным ушибом.
- Хроническую боль, которая беспокоит пациента в течение длительного времени, в некоторых случаях при отсутствии должного лечения у человека формируется вынужденный тип походки, что связано с попытками сохранить функцию передвижения, щадя при этом пораженную конечность. Причинами такого состояния могут быть как заболевания непосредственно стопы, так и патологии различных систем организма.
- Диффузную боль – захватывает всю стопу.
- Локальную боль – четко ограничена определенной зоной.
Следующая причина – воспалительные процессы, затрагивающие суставы стопы. К ним относятся подагра, хондрокальциноз (псевдоподагра), ревматоидный артрит.
Подагра – это заболевание, возникающее вследствие нарушения обмена мочевой кислоты. Отложение в суставах солей мочевой кислоты носит название подагрического артрита. При этом заболевании чаще всего поражается первый плюснефаланговый сустав, что проявляется сильнейшим приступом боли, покраснением этого сустава, отеком, повышением температуры. Обычно обострение подагрического артрита длится 6–7 дней.
Ревматоидный артрит – системное заболевание, при котором в том числе поражаются суставы стоп и кистей. Характерна утренняя скованность и боль в кистях и стопах.
Боль в стопе может быть симптомом патологии костных структур. В этом случае речь может идти о таких заболеваниях как остеомиелит, остеопороз, бурсит головки плюсневой кости и т.д.
Остеомиелит может стать следствием открытых переломов, инфицированных ран, оперативных вмешательств на стопе. Проявляется нарастанием боли, ухудшением общего состояния. Боль пульсирующая, распирающая, усиливающаяся при любых движениях.
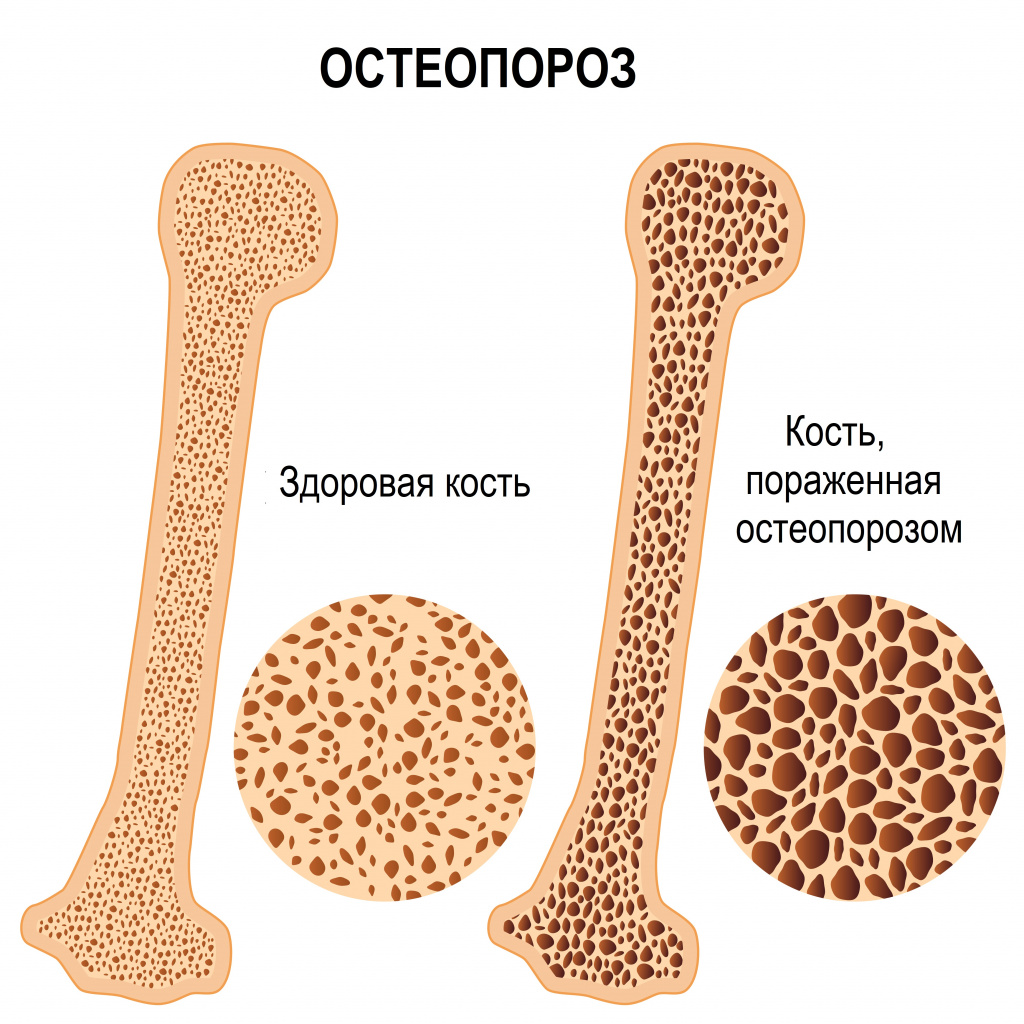
При остеопорозе из-за снижения плотности костной ткани нарушается ее прочность. Этому состоянию способствуют гормональная перестройка у женщин в период климактерия и во время беременности, некоторые эндокринные заболевания, недостаточное поступление кальция и фосфора извне, а также чрезмерные нагрузки на опорно-двигательный аппарат.
Бурсит головок плюсневых костей – это изменения в суставных сумках суставов стопы, связанное с их повышенной травматизацией из-за возрастного истончения защищающих их жировых прослоек. Проявляется появлением болящих «шишек» в проекции суставов стоп.
К заболеваниям связочного аппарата стопы с болевым синдромом относят, например, подошвенный фасциит. Пяточная фасция – это пластинка из соединительной ткани, которая начинается от пяточной кости и заканчивается прикреплением к головкам плюсневых костей. При повышенных нагрузках, избыточном весе, плоскостопии фасция растягивается и травмируется, что вызывает развитие в ней воспаления. Такое состояние носит название подошвенного фасциита и проявляется болью в подъеме стопы и по ее бокам.
Отличительной особенностью этого заболевания также является то, что боль возникает по утрам, после ночного отдыха, усиливается при нагрузке, а в некоторых ситуациях может привести к хромоте.
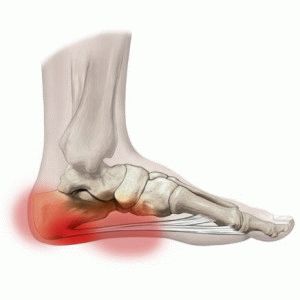
Состояние, когда происходит окостенение фасции в месте ее прикрепления к пяточной кости и возникает сильная боль в пятке при ходьбе, называют пяточной шпорой.
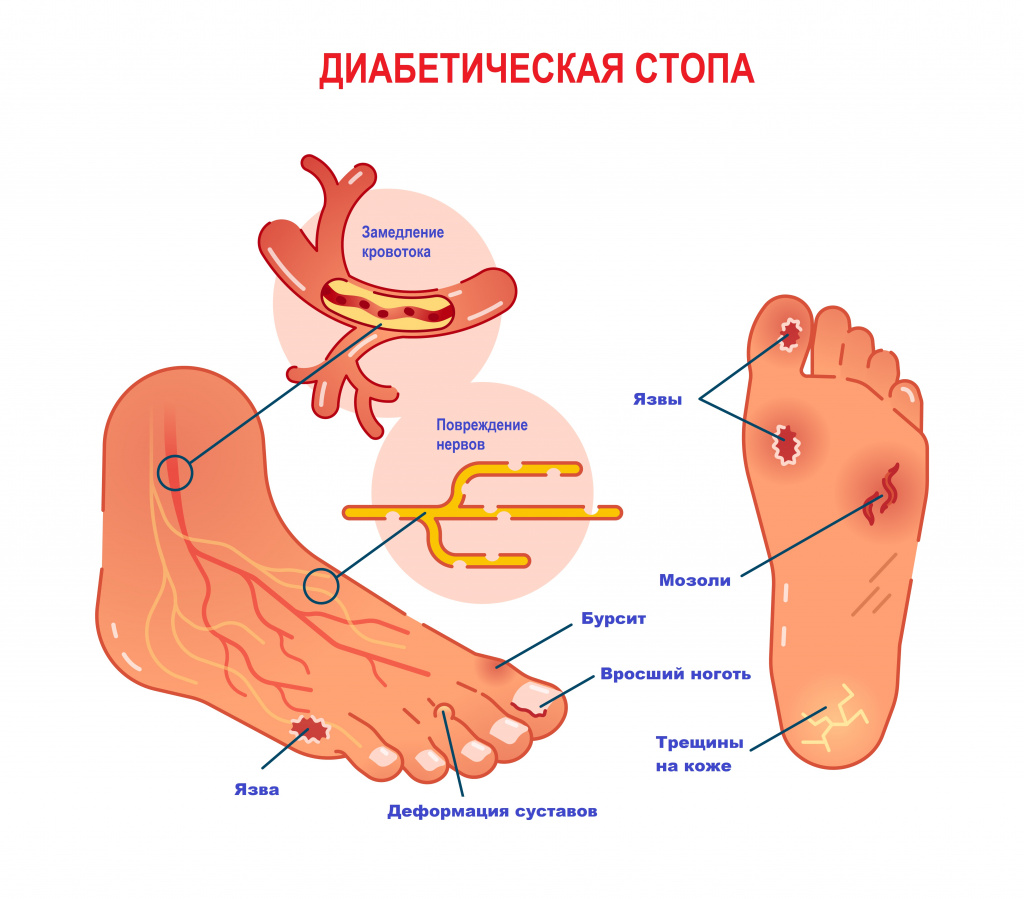
Причиной боли в стопах может быть сахарный диабет – заболевание, при котором из-за нарушения обмена глюкозы страдают и сосуды микроциркуляторного русла. Диабетическая остеоартропатия (разновидность диабетической стопы) поражает преимущественно плюснепредплюсневые сочленения. Боль в стопах вначале неинтенсивная, но по мере развития патологического процесса становится продолжительной, появляется даже в покое, формируется грубая деформация стоп.
При нейропатической форме диабетической стопы формируются зоны с гиперкератозом, на их месте образуются болезненные язвы и трещины.
Для ишемической формы диабетической стопы характерны боли при ходьбе, стойкая отечность стоп, ослабление пульсации артерий.
Диабетическая стопа с развитием гангрены, наряду с облитерирующим атеросклерозом и эндартериитом, является одним их самых серьезных осложнений при сахарном диабете.
Плоскостопие характеризуется изменением формы свода стопы, что ведет как к перераспределению нагрузки на кости и мышцы стопы, так и к передавливанию сосудов и нервов, проходящих в той части подошвы, которая в норме в акте ходьбы не участвует. К причинам развития плоскостопия можно отнести перенесенный в детстве рахит, ношение неправильно подобранной неудобной обуви, занятия тяжелой атлетикой, врожденную слабость соединительной ткани, врожденную разницу в длине ног и т.д.
Воспалительные процессы в мягких тканях стопы также становятся причиной боли. При попадании инфекции в мелкие ранки во время педикюра или травматизации кожи пальцев ног может развиться панариций (гнойное воспаление околоногтевых тканей).
Для панариция характерна стреляющая боль в пораженном пальце, нарушающая сон, выделение гноя из ранки, покраснение и отек пальца.
Вросший ноготь (онихокриптоз) – это врастание ногтевой пластинки в боковой край ногтевого валика. Проявляется это состояние дергающей болью в пораженном пальце, отеком; возможно осложнение в виде присоединения инфекции.
К каким врачам обращаться при боли в стопе
Боль в ступне приносит существенный дискомфорт и часто затрудняет передвижение, поэтому следует заранее решить, к какому врачу обратиться, чтобы избежать длительного стояния в очередях и лишних походов в клинику. Как правило, диагностикой, лечением и реабилитацией людей с деформирующим или травматическим поражением костей, суставов, мышц, связок опорно-двигательной системы занимается ортопед. Однако пациентам с сахарным диабетом в первую очередь нужно записаться на прием к эндокринологу , а с сосудистыми проблемами - к врачу-флебологу. Ревматологи занимаются терапией заболеваний, связанных с хроническими поражениями соединительной ткани. Врач-травматолог консультирует пациентов с травмами стопы. При появлении симптомов, напоминающих клинику вросшего ногтя, остеомиелита или панариция, необходимо обратиться к хирургу.
В большинстве случаев помощь может быть оказана на амбулаторном этапе, но иногда требуется госпитализация.
Диагностика и обследования при боли в стопе
Диагноз «Остеопороз» выставляется на основании рентгенографии костей и данных анализов крови на содержание кальция, фосфора и прочих необходимых показателей.
Рентгенологическое исследование стопы в двух проекциях позволяет диагностировать травмы и другие патологические изменения, в том числе и плоскостопие.
Беременность вызывает множество различных изменений в организме женщины. Многие женщины во время беременности предъявляют одни и те же жалобы.
Одна из этих жалоб, которая практически не принимается во внимание, это жалоба на боль в ногах.
В силу естественного прибавления в весе во время беременности центр тяжести тела смещается вперед. Это вызывает перераспределение нагрузки на конечности и возрастание давления в коленных суставах и стопах.
У беременных имеются две основные проблемы, это избыточная пронация стопы и отек ног.
Эти изменения могут вызывать боль в пятках, своде стопы или в плюсне. У многих женщины бывают судороги в мышцах ног и варикозное расширение вен. Поэтому всем беременным женщинам надо иметь необходимую информацию о своем здоровье и, в частности, о функции ног чтобы девятимесячный период беременности прошел у них более комфортно.
Причина:
Избыточная нагрузка на стопы и отек ног являются самыми распространенными проблемами во время беременности.
Избыточная нагрузка появляется потому, что свод стопы уплощается под действием веса. Это может вызвать перегрузку и воспаление подошвенной фасции, которая идет от пятки к пальцам стопы.
Избыточная нагрузка на стопы может привести к тому, что ходьба становится болезненной из-за увеличения нагрузки на ноги, икры и позвоночник.
Отек, или опухание ног, обычно возникает во второй половине беременности.
Отек вызывается затруднением оттока крови из-за давления увеличивающейся матки на вены нижних конечностей. В организме женщины общий объем жидкости в теле остается тем же, что и до беременности, но его распределение меняется. Опухшие ноги приобретают синюшный оттенок.
Во время беременности в организме накапливается дополнительный объем жидкости, что способствует увеличению отека.
Если опухают руки или лицо, беременная должна немедленно обратиться к врачу.
Лечение
Имеются эффективные способы борьбы с деформацией и отеком стоп во время беременности.
От деформации стоп можно избавиться с помощью готовых ортопедических средств. Эти ортопедические приспособления должны иметь достаточную поддержку свода стопы и заднего отдела стопы. Остается важным правильный подбор обуви. Беременная женщина должна выбирать удобную обувь с надлежащей поддержкой стопы и амортизацией.
С деформацией стоп следует бороться не только для снятия боли, но и для того, чтобы избежать таких осложнений, таких, как подошвенный фасциит, пяточные шпоры, воспаления задней большеберцовой мышцы или деформация пальцев стопы.
Беременным женщинам можно дать следующие рекомендации:
- Как можно чаще поднимайте ноги. Если вам приходится долго оставаться в сидячем положении, поставьте маленькую скамеечку и ставьте ноги на нее.
- Носите рациональную обувь. Слишком узкая и короткая обувь затрудняет кровоток в нижних конечностях.
- Измеряйте объем голени и бедра, а также размер стопы несколько раз в течение беременности. Эти цифры могут изменяться.
- Носите носки без швов, не стесняющие кровоток.
- Если Вы долгое время ведете машину, регулярно делайте перерывы, чтобы размять ноги.
- Регулярно делайте физические упражнения для улучшения общего самочувствия. Лучший вид упражнений — это ходьба.
- Придерживайтесь сбалансированной диеты и избегайте соленой пищи, т.к. соль задерживает жидкость в организме.
Обычно отек одной и другой ног бывает одинаковым. Если ноги опухают неравномерно, это может быть симптомом сосудистой недостаточности, что требует помощи квалифицированного специалиста.
Вынашивание малыша – счастливое время для женщины. Счастье омрачают неприятные, болезненные ощущения на протяжении девяти месяцев. У женщин часто болят пятки при беременности. Это явление не стоит оставлять без внимания. Обратитесь к врачу, который назначит лечение, поможет облегчить и убрать симптомы.
У одних боль в пятке появляется вечером, у других женщин наоборот – утром, днем проходит, вечером возвращается вновь. Женщине больно стоять даже непродолжительное время. Боль может возникнуть во время прыжка.
Это бывает связано с гормональной перестройкой организма. Влиять на пяточную боль может увеличение веса, сопровождающие последний триместр беременности, отёки. Не оставляйте без внимания перераспределение вперед центра тяжести.
Причиной боли в пятках бывает обувь, переход от каблука к плоской подошве. Подберите удобную обувь, с низким, широким каблуком. Из-за постоянной нагрузки колен, на пятках могут образоваться трещины, наступая на стопы, чувствуется боль. Помогают ванночки для смягчения, очищения кожи, ежедневное увлажнение, обработка пяток специальными инструментами в салоне.
Игнорировать боль в пятках врачи не рекомендуют. Боль не всегда проходит после родов. Причиной служит обострение варикозного расширения вен. Проблемы с сердцем и сосудами могут отразиться пяточной болью. Причинами болей в пятках у беременной женщины бывают диабет, пяточный фасциит, тендинит ахиллова сухожилия.
Подошвенный фасциит
Подошвенный фасциит возникает вследствие воспаления мышц в пяточной области. Приводит к появлению нароста похожего на шип – пяточной шпоры. На образование влияет резкий рост массы тела беременной, приводящий к нарушению кровообращения нижних конечностей. Во время беременности у женщины может возникнуть плоскостопие, что способствует появлению шпоры.
Шип в пятке сопровождается невыносимой болью. Во время ходьбы при опоре на пятку, наклоне – боль резкая, обжигающая.
Если из-за шипа в пятке появилась боль, обратитесь к наблюдающему врачу. Он перенаправит к нужным специалистам, которые подберут лечение для снятия воспаления в мягких тканях стопы.
Но женщине, ожидающей малыша, подходит щадящая терапия. Уменьшает боль от шпоры лечебный массаж. Уменьшите двигательную активность, нагрузку на колена. Врач подберет обезболивающие мазь, лекарства, подходящие для беременной женщины.
Стоит пересмотреть питание. Употребляйте продукты, выводящие соль из организма – арбузы или огурцы. Это облегчает боль, вызванную шпорой. Уменьшите потребление соли.

Снимают боль контрастные ванны, ванночки с морской солью. В комплексную терапию, при болях из-за шпоры, входит использование специальных стелек, подпяточников. Они поддерживают мышцы и связки в правильном положении, улучшают кровообращение, укрепляют связки, помогая снижению нагрузки на колени, лечат плоскостопие. Иногда, для поддержания пятки в нужном положении, накладывают гипс.
Для устранения утренней боли в пятках используйте на ночь страсбургские носки. Эти приспособления поддерживают стопы перпендикулярно голени, препятствуют сокращению сухожилия. Используйте горчичники или парафин. Прогревание рассасывает шпоры. Вовремя начатая терапия облегчает пяточную боль, профилактика поможет избежать её появления.
Диабетическое поражение стоп
Одна из причин пяточной боли – сахарный диабет. Вследствие повышенного уровня сахара, кровоток ухудшается, ткани плохо снабжаются кислородом, появляется боль в ноге. Кожа стопы чешется, шелушится. Сахарный диабет сопровождают трещины. В худшем случае появляется дырка, язва, черная точка на пятке. Важно вовремя начать лечение, иначе развивается синдром диабетической стопы, ведущий к ампутации.
Признаки поражения ног при диабете: Отёки нижних конечностей, боль в голени, икрах, коленях и пятке. Цвет кожи бледный, красный, синий. Температура стопы то холодная, то горячая. На ногтях, между пальцами образовывается грибок – диабет ведет к поражению ног.

Беременной женщине при сахарном диабете следует контролировать уровень глюкозы, соблюдать рекомендации врача, касающиеся питания. Лечение и профилактика диабетической стопы – мытье ног тёплой водой без мыла, тщательно высушивать. Уделите внимание области между пальцами.
Для увлажнения стопы используйте специальную мазь или жирный крем. При диабете парить ноги, пользоваться механическими средствами для удаления огрубевшей кожи не рекомендуется. Используйте специальные носки для педикюра, предотвращающие появление мозолей, трещин стопы.
Важную роль при сахарном диабете играет выбор обуви. Специальной и удобной при патологии ног, снимающей нагрузку с икры и колен. Ношение обуви без задника при боли стопы нежелательно. Носки при диабете подбирайте без жесткой резинки.
Онемение стоп
Если стопа немеет, чешется, в пятке ощущается жжение, покалывание – происходит из-за нарушения нервных рецепторов ног и отёчности тканей. Это – гипестезия, возникающая вследствие сахарного диабета, дефицита витамина В.
Стопа немеет из-за воспаления суставов и пяточной шпоры. Причины – остеохондроз, артрит, болезни сосудов. Поражение ЦНС тоже вызывает онемение пяток. Этому способствует нагрузка на сердце при вынашивании малыша.
Если стопа немеет редко, не волнуйтесь. После родов онемение исчезнет. Проблема лечится в домашних условиях. Помогают физические упражнения, аквааэробика, тёплый душ, массаж стоп, снижение нагрузки с колен. Также железосодержащая диета, прием витаминов, контроль сахара в крови, если онемение произошло при диабете.
Если нога немеет регулярно, покажитесь врачу. Доктор назначит УЗИ и доплеровское обследование для выявления тромбов, варикозного расширения вен, других болезней сосудов. Потребуется общий анализ крови для обнаружения анемии. Если недостаточно, врач назначит консультации других специалистов.
Когда немеет, чешется пятка, лечение состоит из процедур, укрепляющих сосуды. Назначают флеботоники, специальную мазь. При онемении поможет ношение компрессионных чулок и эластичных бинтов, надеваемых во время родов. В редких случаях используют гипс. После родов продолжайте лечение.
Тендинит ахиллова сухожилия
Нагрузка на колени во время беременности приводит к тендиниту ахиллова сухожилия. Женщине больно наступать на пятку. Тендинит – воспаление в тканях пяточного сухожилия. Задняя часть ног подвергается нагрузке во время вынашивания ребёнка, соли выводятся хуже, накапливаются, эластичность сухожилия снижается, ткани воспаляются.
Во время ходьбы или прыжка у женщины возникает сильная тянущая боль, при дальнейшем движении стихает. Кожа над пяточным сухожилием краснеет, эта часть ноги отекает.
Повреждение ахиллова сухожилия возникает вследствие плоскостопия беременной, использования неудобной обуви. Возможно образование кожного нароста в области ахиллова сухожилия. Женщине больно наступать на пятку. Начните лечить воспаление как можно раньше, иначе тендинит перейдёт в хроническую форму.
Признак хронического тендинита – тянущая боль после сна. Больно ходить при наклоне поверхности, по лестнице. Хронический тендинит приводит к развитию пяточной шпоры. Диагностируется заболевание прощупыванием поверхности пальцами – обнаруживается болевая точка. УЗИ покажет места разрыва тканей.
Медицина рекомендует лечение тендинита начинать со снятия нагрузки с колен поврежденной конечности. Голеностопный сустав стягивается эластичным бинтом, прикладывается холодный компресс. При сильном поражении сухожилия может понадобиться наложение гипса, чтобы разгрузить голеностопную часть ноги. После снятия боли продолжите лечение курсом массажа, гимнастики.
Лечебная физкультура
Боль в пятке лечат с помощью физических упражнений, подходящих для беременной женщины:
- Ходьба. Выполнять нужно в кроссовках для ходьбы. Наступать на пятку с мягким переходом к носку. Постепенно длина шага и продолжительность увеличиваются.
- Упражнение на растяжение мышц пяточного сухожилия. Встать прямо, ноги на ширине плеч. Шагнуть вперед. Колени согнуты, ягодицы напряжены. Пятки упираются в пол, растягивая заднюю часть ноги.
- Встать на ступеньку или специальную платформу, упираясь носками. Пятки медленно опускаются ниже уровня платформы. Продержаться 30 секунд.
- Встав пятками на край ступени, выполнить 12 приседаний по 3 подхода с небольшой передышкой. Упражнение усилит прочность ахиллова сухожилия, подтянет ягодицы.
- Стать прямо, ноги расставить уже плеч. Попеременно сгибаем колени без отрыва носков от пола.
- Встать на кончики пальцев, напрягая ноги и ягодицы, продержаться несколько секунд, опуститься.
- Сидя на стуле, с опущенными вдоль тела руками, сгибать-разгибать колени.
- Стать на левую ногу, правую вытянуть вперед, ягодицы напрячь. Вращать стопой, голенью, всей ногой. Поменять ноги.
Не увлекайтесь гимнастикой. Сильная нагрузка, при болях в ногах, беременной женщине противопоказана. Совсем исключать тренировки не следует. Болят пятки при беременности у многих женщин. Порой единственный выход – дотерпеть до родов. Боль в пятках лечится и во время беременности. Важно соблюдать гигиену ног, своевременно делать педикюр.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в пятке: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Боль в пяточной области не только вызывает дискомфорт, но и лишает человека возможности долго стоять и нормально передвигаться. Боль обычно возникает вследствие воспалительных изменений тканей, окружающих пяточную кость, и часто носит длительный и рецидивирующий характер. Пяточная кость – наиболее крупная из всех костей стопы, и на нее приходится наибольшая нагрузка при ходьбе.
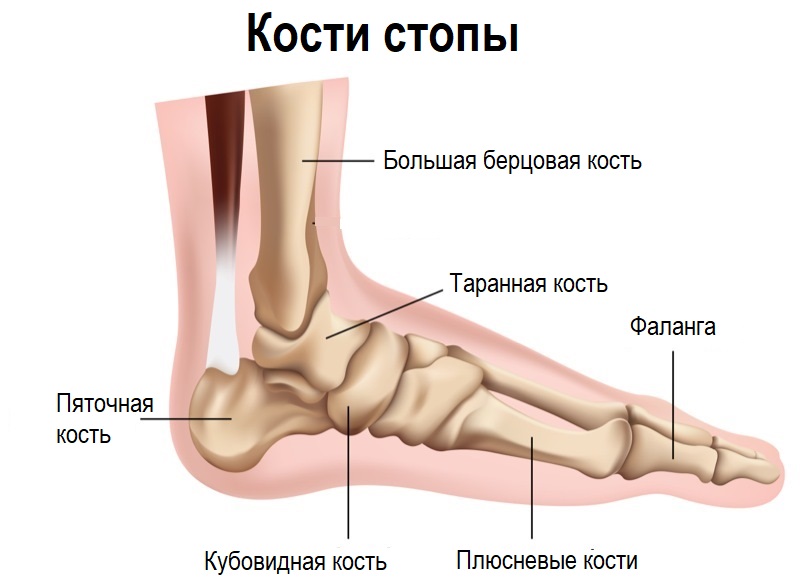
Разновидности боли в пятке
В зависимости от заболевания, которое сопровождается болью в пятке, характер болевого синдрома будет различаться. Возможна острая боль, возникающая при ходьбе и в положении стоя. Боль может появляться утром, когда человек встает после сна, затем она уменьшаться или проходить совсем. В других случаях боль в пятке носит ноющий характер и не связана с нагрузкой на ногу. При ряде заболеваний боль беспокоит не только при ходьбе, но и ночью, в покое. Иногда вместе с болью ощущается онемение, покалывания и «мурашки», кожа может краснеть, появляются отеки.
Боль может усиливаться при разгибании стопы, а в некоторых случаях вызывает ограничение подвижности в голеностопном суставе.
Возможные причины боли в пятке
Причины боли в пятке можно разделить на физиологические и патологические. К первым относится перенапряжение стопы из-за ношения неудобной обуви или обуви с плоской подошвой и без супинатора, из-за длительного стояния, из-за повышенной нагрузки на стопу во время беременности или при быстром наборе веса.
Патологическими причинами служат различные заболевания и травмы.
Тендинит ахиллова сухожилия и подошвенный фасцит (пяточная шпора). При физических нагрузках и перерастяжении сухожилий, прикрепленных к пяточной кости, возникает их воспаление, которое проявляется болью в пятке и в области сухожилия при физических нагрузках, локальным отеком по задней стороне пятки, чувством слабости в голеностопном суставе. Сгибание и разгибание стопы болезненно. Тендинит ахиллова сухожилия (ахиллодиния) часто бывает следствием спондилоартрита (заболевания межпозвоночных дисков), гипермобильности суставов (наследственного заболевания или предрасположенности), плоскостопия, укорочения одной из нижних конечностей вследствие перекоса таза при межпозвоночных грыжах.
Подошвенный фасциит, или пяточная шпора, также характеризуется воспалением подошвенного связочного аппарата. Следствие этого процесса – формирование пяточной шпоры, то есть краевых костных разрастаний (остеофитов). Пациенты отмечают боль при ходьбе и стоянии по всей подошвенной поверхности стопы.
Тарзальный туннельный синдром характеризуется поражением волокон большеберцового нерва вследствие его сдавления между связками голеностопа при травмах, костных разрастаниях и опухолях мягких тканей. Синдром сопровождается жгучей болью и покалыванием в области пятки, а иногда и всей подошвы. Боль усиливается при разгибании стопы. Возможно изменение чувствительности кожи в области подошвы. При тарзальном туннельном синдроме часто нарушаются функции стопы и походка.
Травматические повреждения пяточной кости (ушиб, трещина, перелом). Травма пяточной кости чаще возникает при падении или прыжка с высоты в вертикальном положении. Сильный удар приводит к ушибу или нарушению целостности кости (часто сочетается с переломами других костей нижних конечностей) и вызывает резкую боль, невозможность опоры на пятку, отек, который охватывает стопу и нижнюю часть голени.
Повреждение пяточной кости редко сопровождается внешним нарушением целостности мягких тканей, чаще отмечаются гематомы на боковых поверхностях стопы.
Ахиллобурсит - заболевание характеризуется воспалением синовиальной сумки, которая располагается между пяточным сухожилием и пяточной костью, и проявляется болью внизу и сзади пятки, в месте прикрепления ахиллова сухожилия к пяточному бугру, покраснением и отеком в области пяточного бугра, а также частичным ограничением подвижности стопы. Причинами ахиллобурсита могут быть травматические повреждения вследствие ношения тесной обуви, избыточные физические нагрузки на голеностопный сустав, деформация Хаглунда. Реже заболевание обусловливают метаболические и гормональные нарушения, аллергические реакции, аутоиммунные заболевания, инфекции.
Реактивный артрит - артрит суставов, частью которых является пяточная кость (сочленения пяточной кости с костями предплюсны – таранной и ладьевидной).
Болезнь развивается как следствие перенесенных инфекционных заболеваний (чаще всего – урогенитальных).
Болевой синдром появляется через две недели – месяц после перенесенной инфекции. Выраженная боль чувствуется не только при нагрузке, но и в покое. Могут поражаться обе пятки, отмечаются припухлость и покраснение.
Инфекционные заболевания (туберкулез, гонококковая инфекция, остеомиелит пяточной кости) – довольно редкая причина возникновения боли в пятке. Микобактерии туберкулеза и гонококки могут развиваться в губчатых костях и эпифизах трубчатых костей, что приводит к их локальной деструкции. Процесс сопровождается болью, отеком в области голеностопного сустава и покраснением. Нарушается подвижность стопы.
Деформация Хаглунда - окостенение пяточной кости, при котором происходит костно- хрящевое разрастание в области пяточного бугра, сопровождающееся появлением нароста (остеофита) в области прикрепления ахиллова сухожилия. К такой патологии могут приводить высокий свод или плосковальгусная деформация стопы (сочетание плоскостопия и вальгусной деформации стопы – отклонения большого пальца в сторону остальных пальцев), снижение эластичности сухожилий.
Вальгусная деформация обеих стоп
Постоянное трение ахиллова сухожилия приводит к развитию воспалительного процесса и изменению хряща, иногда с образованием острых шипов. Пациенты могут заметить твердый выступ на задней поверхности пятки. Функция стопы, как правило, не нарушается, но воспаление суставной сумки и оболочки сухожилия приводит к болевому синдрому при ходьбе, а иногда и в покое.
Заболевание чаще отмечается у женщин молодого возраста из-за ношения неудобной обуви на высоких каблуках.
Эпифизит пяточной кости - это заболевание развивается у детей в возрасте 8–15 лет из-за нарушения процессов оссификации (окостенения) пяточной кости. В норме пяточная кость формируется в результате деятельности двух центров окостенения. Один из них функционирует с рождения ребенка, другой – примерно с 8 лет. Между центрами окостенения располагается хрящевая ткань, которая со временем преобразуется в костную. В случае перегрузки хрящевой ткани между этими двумя участками возможна деградация хряща или частичный разрыв, что сопровождается воспалением и болью на задней и боковой поверхности пятки, усиливающейся при нагрузке. Наблюдается ограничение амплитуды движения, а при разрыве хряща – отек и покраснение.
Остеохондропатия апофиза бугра пяточной кости, или болезнь Хаглунда–Шинца - заболевание характеризуется асептическим (неинфекционным) омертвением бугра пяточной кости, которое возникает из-за ее травмы, ношения неудобной обуви, вследствие наследственной предрасположенности и нарушения гормонального баланса. Прикрепленные к бугру сухожилия при перенапряжении постоянно травмируют кость, что вызывает боль и отек, которые усиливаются после нагрузки и при разгибании стопы. Над пяточным бугром можно увидеть припухлость. Замечено, что болезнь Хаглунда–Шинца чаще встречается у девочек в возрасте 12–16 лет.
Боль в пятке могут причинять дерматологические и сосудистые патологии, которые диагностируются у больных сахарным диабетом (трофические язвы при синдроме диабетической стопы), при варикозном расширении вен, тромбофлебите. Пациенты испытывают незначительную дергающую, тянущую боль, быструю утомляемость. Наблюдаются отеки стоп, перемежающаяся хромота.
К каким врачам обращаться при боли в пятке
При боли в пятке, особенно в случае травмы, рекомендуется обратиться к травматологу-ортопеду. В некоторых случаях требуется консультация инфекциониста и других специалистов для определения заболеваний, которые вызвали появление боли.
Диагностика и обследования при боли в пятке
При появлении боли в области пятки необходимы тщательный сбор анамнеза и инструментальные исследования. В первую очередь назначают клинический анализ крови, а также анализы на инфекционные заболевания – хламидийную и гонококковую инфекции, туберкулез.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Пяточная шпора: причины появления, симптомы, диагностика и способы лечения.
Определение
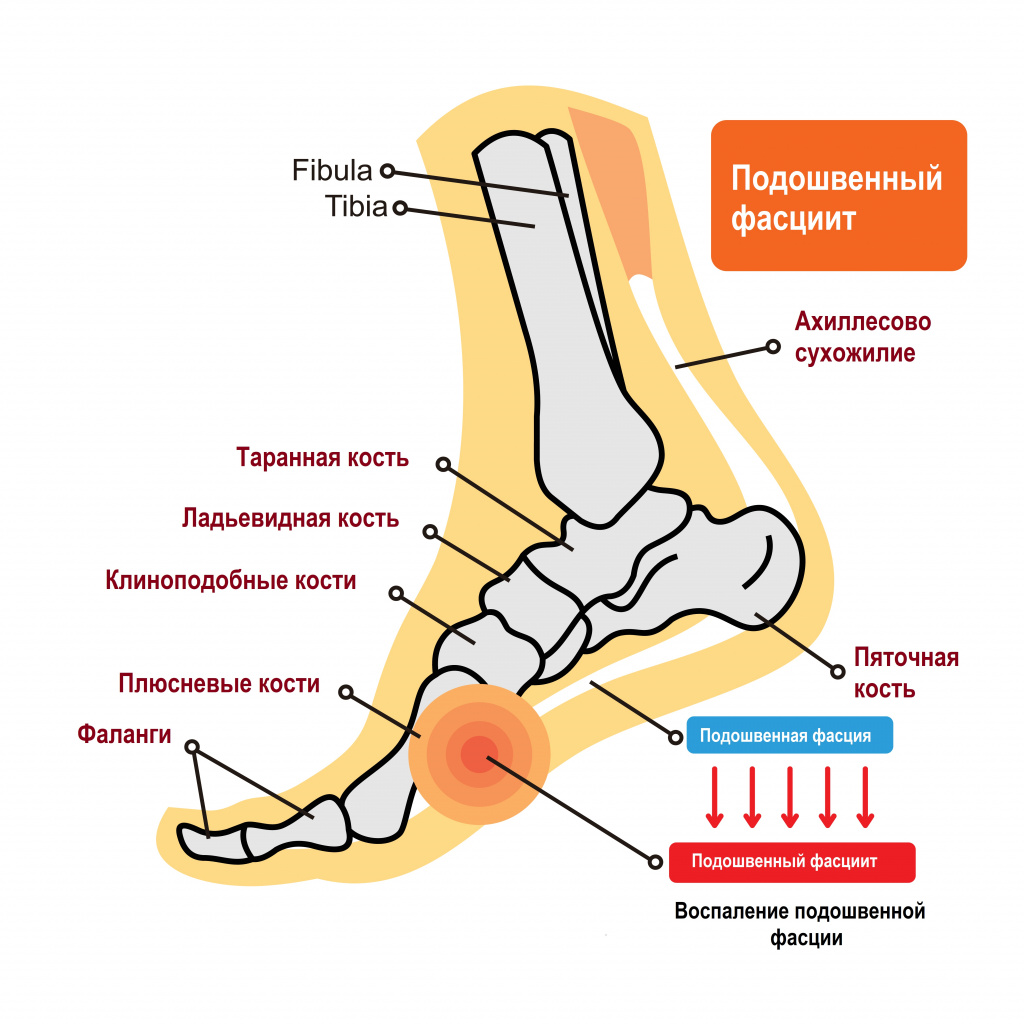
Пяточной шпорой, или подошвенным фасциитом, называют заболевание стоп с характерным хроническим асептическим (без бактериального агента) воспалением в области прикрепления большой связки на подошве стопы (подошвенного апоневроза, или фасции) к пяточной кости. Подошвенный фасциит обычно формируется на задней или нижней поверхности пяточной кости, напоминая шпору, что и обусловило его название.
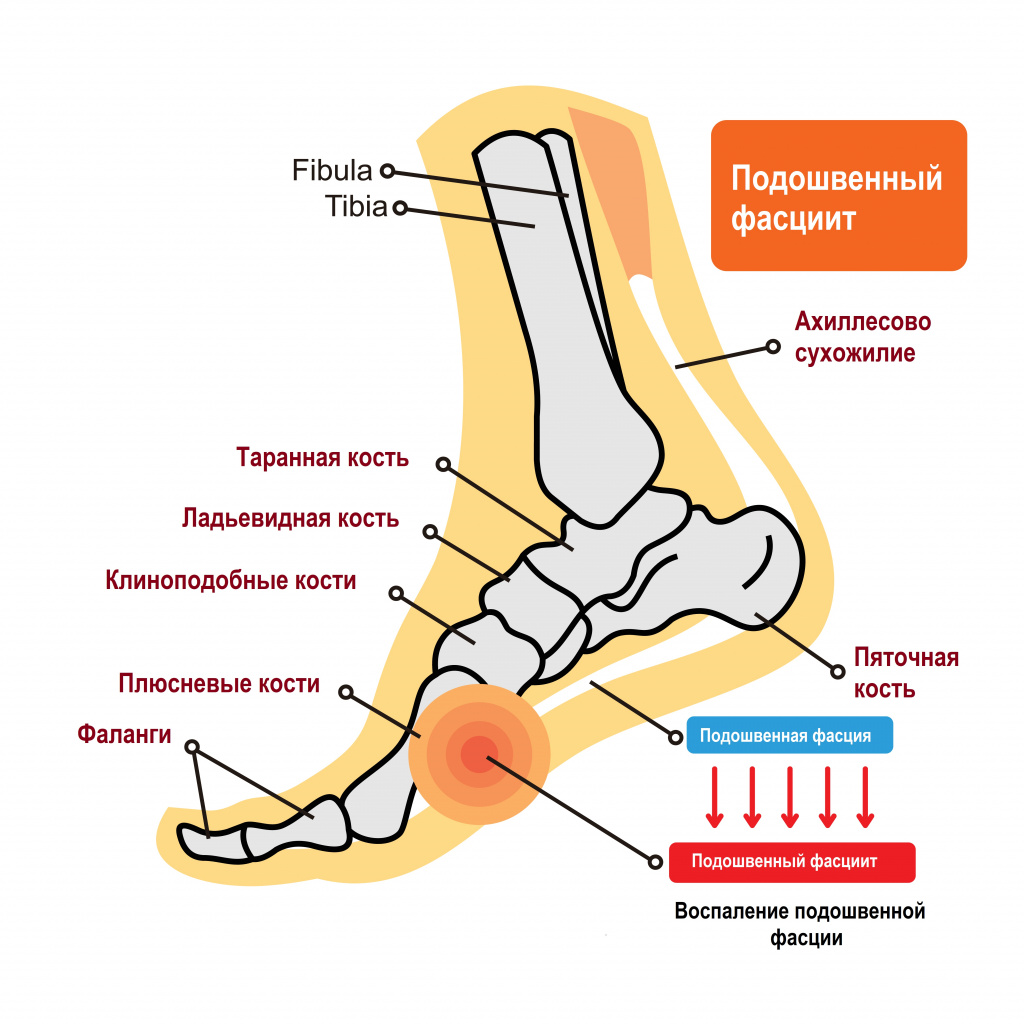
Причины появления пяточной шпоры
Подошвенная фасция — это пучок волокон, соединяющих пяточный бугор с фалангами пальцев. Она помогает поддержанию формы ступни и свода стопы. Нормальная анатомия стопы устроена так, чтобы человек при ходьбе не ощущал боли - для этого имеется подошвенный апоневроз, который играет роль амортизатора (мостика) для свода стопы.
Одна из современных теорий, объясняющих процесс формирования синдрома пяточной шпоры, состоит в том, что воспаление вызвано хронической микротравматизацией апоневроза при его растяжении.
В результате неправильного положения костей стопы друг относительно друга во время ходьбы происходит постоянное перерастяжение связки, приводящее к появлению мелких разрывов, отека и боли. В результате многократных разрывов возникает воспаление и укорочение волокон подошвенного апоневроза, они теряют свою эластичность. Включается патологическая обратная связь: чем больше микроразрывов, тем сильнее воспаление, тем короче связки, тем чаще микроразрывы. Вынужденной защитой организма от травм и разрывов является укрепление волокон подошвенного апоневроза в области прикрепления к пяточной кости. На следующем этапе происходит формирование остеофитов на пяточной кости, которые и получили название «пяточная шпора». Таким образом, сам нарост на пяточной кости является лишь реакцией организма на воспаление, но не первопричиной боли.
Предрасполагающими факторами к развитию шпоры являются плоскостопие, избыточный вес, чрезмерные перегрузки стопы, очень высокий или низкий свод стопы, врожденные и приобретенные деформации стоп, сколиоз, остеохондроз, деформирующий артроз тазобедренного или коленного суставов, артриты различной этиологии, сахарный диабет.
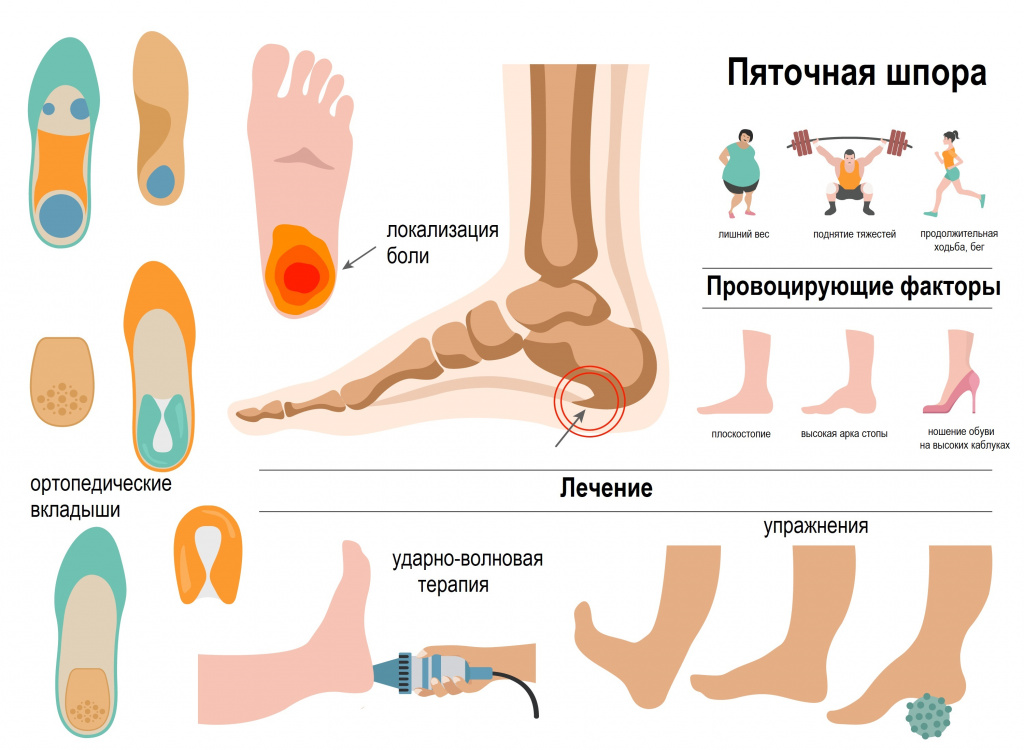
Заболевание нередко диагностируется у профессиональных спортсменов, бегунов и танцоров, а также у людей, чья работа связана с длительным пребыванием в положении стоя, с продолжительной ходьбой по твердой поверхности, частым ношением тяжестей.
Возможно, это объясняется регулярным ношением обуви на высоком каблуке. В 90% случаев заболевание развивается на фоне плоскостопия, при котором меняется распределение нагрузки на стопу и происходит перенатяжение подошвенной фасции.
Классификация заболевания
По международной классификации болезней МКБ-10 пяточная шпора (M77.3) относится к болезням костно-мышечной системы и соединительной ткани. Пяточные шпоры могут быть односторонними и двусторонними, то есть на стопах одной или на обеих ног.
Симптомы пяточной шпоры
Заболевание обладает настолько характерной симптоматикой, что не заметить его или перепутать с какой–либо другой патологией просто невозможно. Типичные симптомы подошвенного фасциита:
- жгучая, пронзительная боль в пятке;
- очаг боли находится глубоко, прямо перед пяткой и чаще с внутренней стороны пятки;
- боль острее проявляется утром и в конце утомительного дня;
- боль усиливается при длительном стоянии, сидении;
- первые шаги после сна особо болезненны, а по мере ходьбы боль немного утихает;
- беспокоит сильнее при ходьбе босиком, в плоской обуви без каблука;
- боль может присутствовать в обеих стопах, но, как правило, одна нога болит сильнее;
- неправильный поворот стопы, косолапость.
При задней пяточной шпоре болезненность наблюдается у места прикрепления ахиллова сухожилия при ходьбе и давлении задником обуви.
Взаимосвязи между размерами шпоры и тяжестью симптоматики не существует. Многие крупные шпоры являются бессимптомными, небольшие по размеру шпоры могут вызывать невыносимую боль, а многие пациенты имеют выраженные жалобы, хотя на рентгенологических снимках признаков наличия шпор нет.
Диагностика пяточной шпоры
Обследование пациентов с пяточной болью начинают с оценки общего состояния здоровья (включая историю лечения пяточной боли), профессиональной деятельности, увлечений, изменения веса или совпадения начала симптомов с увеличением физической активности.
Для уточнения диагноза пяточной шпоры используют различные инструментальные методы:
-
Рентгенография пяточной области необходима для исключения перелома, если в анамнезе есть указания на травму. На ранних этапах формирования пяточная шпора на рентгенограмме не визуализируется.
Рентгенологическое исследование стопы в двух проекциях позволяет диагностировать травмы и другие патологические изменения, в том числе и плоскостопие.
Магнитно-резонансная томография – исследование, позволяющее детально изучить структуру мягких тканей, обнаружить патологические изменения, оценить степень их распространения и локализацию.
Исследование мягких тканей для выявления патологических изменений и диагностики новообразований.
-
и биохимический анализы крови для выявления воспалительного процесса, оценки уровня мочевой кислоты;
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме. Синонимы: Анализ крови на СРБ; С-реактивный белок сыворотки крови. C-reactive Protein (CRP), quantitative; C-reactive protein test; CRP test. Краткое описание опред.
Комплексное ультразвуковое сканирование сосудов нижних конечностей для диагностики нарушения кровообращения.
Патологией стопы занимаются травматологи-ортопеды, хирурги. Необходимый перечень физиотерапевтических процедур, массаж и лечебную гимнастику назначает врач-физиотерапевт. При наличии сопутствующих заболеваний могут потребоваться соответствующие лабораторные и инструментальные исследования, консультации узких специалистов.
Лечение пяточной шпоры
Одной из основных целей лечения пяточной шпоры является контроль болевого синдрома и снятие воспаления. Реальный эффект может быть получен только при комплексном подходе.
Метод разгрузки стопы. Самым действенным способом лечения является возращение стопы при ходьбе в правильное положение, восстановление арки продольных сводов и уменьшение давления на пяточную область. Рациональным считается ношение ортопедической обуви, которая предотвращает перерастяжение подошвенной связки и оказывает максимальный амортизирующий эффект, создавая комфорт во время ходьбы.
Один из наиболее доступных вариантов – изготовление индивидуальных супинаторов, делающих возможным физиологичную постановку стопы.
Лекарственная терапия. В настоящее время для лечения пяточной шпоры применяют препараты из группы нестероидных противовоспалительных средств в виде мазей, кремов. таблетированных или инъекционных форм. Стоит заметить, что это симптоматический метод лечения, который не дает стойкого обезболивающего эффекта и не влияет на течение заболевания, а также имеет множество нежелательных побочных эффектов.
Кортикостероиды обычно используют для уменьшения боли и воспаления. Хотя подошвенный фасциит является скорее дегенеративным, чем воспалительным процессом, о чем свидетельствуют данные о краткосрочном терапевтическом эффекте кортикостероидов. Наибольшее распространение при лечении пяточной шпоры получили инъекции гормональных препаратов.
Напряжение икроножных мышц усугубляет течение заболевания и усиливает пяточную боль, поэтому для ее уменьшения можно использовать миорелаксанты.
В сочетании с анальгетиками они значительно повышают эффективность лечения и позволяют снизить дозы обезболивающих препаратов.
- электрофорез с гиалуронидазой или 5%-ым раствором хлористого кальция: введение препаратов в толщу тканей с помощью электрического тока;
- сонофорез с гидрокортизоном: обработка тканей ультразвуковыми волнами, улучшающими проникновение лекарственных средств;
- ультразвуковая терапия: прогрев тканей и снижение воспалительных реакций с помощью ультразвуковых волн;
- магнитотерапия;
- грязевые и минеральные ванны;
- лазеротерапия: прогревание глубоких слоев тканей лазером способствует местному улучшению кровотока.
Лечебная физкультура и массаж. В подострый период, когда интенсивность боли уменьшилась, к лечению добавляют физические упражнения, направленные на растяжение икроножных мышц голени и подошвенной фасции, улучшение подвижности голеностопного сустава, а также укрепление мышц, отвечающих за правильную постановку стопы во время движения. Массаж улучшает обменные процессы в тканях, убирает болевой синдром, связанный с рефлекторным мышечным спазмом.
Лечебная физкультура и массаж направлены на коррекцию биомеханики тела, что позволяет значительно облегчить течение болезни и является профилактикой ее рецидивов.
Хирургическое лечение. Избавиться от крупной пяточной шпоры можно только хирургическим методом. При выборе классического варианта операции хирург разрезает фасцию полностью и удаляет костный выступ. Более современной и щадящей методикой является радиочастотная микротенотомия. Суть операции заключается в устранении поврежденных тканей с помощью радиочастотных волн.
Локальное введение гормонов (кортикостероидов) в место воспаления и хирургическое вмешательство являются крайними мерами, к которым прибегают только в тех случаях, когда другие методы лечения не принесли желаемого результата.
В сложных случаях, характеризующихся длительным и рецидивирующим течением, хирургическое лечение является безальтернативным методом.
Осложнения
Главным осложнением пяточной шпоры является ухудшение качества жизни, связанное с болевым синдромом и невозможностью вести активный образ жизни. У больных нередко нарушается сон, усиливается тревога, раздражительность. Они вынуждены избегать опоры на больную пятку и переносить вес на здоровую конечность. Это отрицательно сказывается на походке и осанке и повышает риск поражения суставов нагружаемой конечности. При выраженном болевом синдроме появляется асимметрия осанки, что приводит к прогрессированию остеохондроза и возникновению болевого синдрома в области поясницы. Вследствие этого больной вынужден ограничивать двигательную активность.
Другие осложнения, такие как отрыв фасции от места крепления и нагноения, встречаются редко.
Профилактика пяточной шпоры
Развитие пяточной шпоры в большинстве случаев можно предупредить. Рекомендуется обеспечивать регулярный отдых стопам в комбинации с правильными упражнениями, устраивать перерывы на разминку в работе, если она связана с постоянной нагрузкой на стопы.
Полезно носить индивидуальные ортопедические стельки, прилегающие к ступне по всей площади, - они позволяют уже в первые недели постоянного ношения восстановить нормальную высоту свода стопы и, таким образом, уменьшить натяжение подошвенной фасции.
Чтобы снизить выраженность боли в пяточной области и уменьшить нагрузку на подошвенный апоневроз, следует делать более короткие шаги, не ходить босиком, исключить бег, танцы, ношение нерациональной обуви.
- Резник Л.Б., Ерофеев С.А., Силантьев В.Н., Турушев М.А., Кузнецов Н.К. Современное состояние проблемы хирургического лечения подошвенного фасциоза (обзор литературы). Гений ортопедии, журнал. Т. 24. № 4, 2018. С. 515-520.
- Шпоры костные. Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание, том 27.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также:

