Звездочка при шпорах на пятках
Обновлено: 26.04.2024

Женщина рассказала, что по утрам чувствовала острую колющую боль, днём — постоянную распирающую, а по вечерам болезненные ощущения усиливались и распространялись по всей стопе до пальцев.
Она отметила, что после отдыха ей нужно было около 10 минут, чтобы «расходиться», поэтому сначала нагружала только передний отдел стопы, постепенно увеличивая нагрузку на пятку. Ночью стопа не болела.
Боль усиливались при длительной ходьбе или работе на ногах. Пациентке становилось легче после продолжительного отдыха на выходных или в отпуске.
Анамнез
Женщина связывала боль со своей работой. Примерно 5 лет назад она устроилась продавцом и практически целый рабочий день проводила стоя. Через полгода работы она впервые почувствовала боль в пятке.
Всё это время пациентка не обращалась в больницу и лечилась самостоятельно: использовала противовоспалительные средства в разных формах, в том числе в виде инъекций и мазей, делала компрессы с Димексидом, медицинской желчью, применяла аппликатор Кузнецова и массажные коврики, носила готовые ортопедические стельки разных производителей. На какое-то время пациентке становилось лучше, но симптомы медленно прогрессировали.
Примерно 20 лет назад на медосмотре пациентке поставили диагноз продольного плоскостопия I–II степени, но по этому поводу она к врачу не обращалась. Травм левой стопы не было.
Обследование
У женщин избыточный вес: 107 кг при росте 164 см. При осмотре определялось уплощение продольного свода обеих стоп II степени.
При прощупывании левой стопы появлялись болезненные ощущения в пятке, которые усиливались в центральной части. Также боль появлялась при разгибании пальцев, особенно резкой становилась после принудительного разгибания большого пальца. В области прикрепления ахиллового сухожилия болезненных ощущений не было.
Диагноз
Лечение
- ударно-волновую терапию (УВФТ) фокусным аппаратом по месту наибольшей боли — 6 процедур, по одной через каждые 4 дня;
- фонофорез с Гидрокортизоновой мазью по всей поверхности пятки — 10 сеансов, по одной каждый день;
- магнито-лазерную терапию — 10 процедур, по одной ежедневно;
- парафино-озокеритовые аппликации на стопу — ежедневно в течение 10 дней;
- противовоспалительную мазь на область левой пятки — 2 раза в день;
- индивидуальные ортопедические стельки;
- ограничение физической нагрузки на период лечения.
После первого сеанса УВТФ пациентка отметила, что боль усилилась, но ко второй процедуре она начала уменьшаться. После третьего сеанса УВТФ женщине изготовили индивидуальные ортопедические стельки, в которых она могла ходить без боли.
На заключительном сеансе УВТФ боль прошла. Пациентка рассказала, что утром болезненных ощущений также не было. Результатами проведённого лечения осталась довольна.
- постоянно носить индивидуальные ортопедические стельки;
- проходить профилактические курсы физиотерапии раз в полгода.
Заключение
Пяточная шпора — это осложнение другой болезни, вызывающей пяточную боль. Как правило, причиной такой боли становится подошвенный или плантарный фасциит. Чаще всего его вызывают избыточный вес, чрезмерные физические нагрузки на стопы, неудобная обувь (тапочки, сланцы, кеды и др.), ортопедические деформации стопы (плоскостопие, вальгус пяточной кости), травмы стопы и голеностопного сустава, гормональная перестройка (период беременности и грудного вскармливания, климакс и др.).
Этот клинический случай доказывает, что не стоит заниматься самолечением боли в ногах при плоскостопии. Физиотерапия достаточно быстро и эффективно лечит подошвенную шпору, а индивидуальные ортопедические стельки компенсируют плоскостопие и позволяют добиться стойкой ремиссии симптомов.
Что такое вальгусная деформация стопы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Саковича Никиты Валерьевича, ортопеда со стажем в 9 лет.
Над статьей доктора Саковича Никиты Валерьевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Вальгусная деформация стопы — комплексное заболевание, которое проявляется поперечным и продольным плоскостопием, искривлением первого пальца, образованием костной «шишки» и нарушением собственного мышечно-связочного баланса. [2] [6] [13]
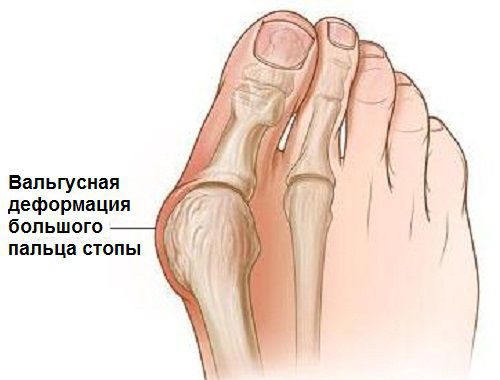
Заболевание сопровождается уплощением стоп и их «заваливанием» на внутреннюю часть.
Согласно статистическим данным, среди многочисленных ортопедических заболеваний стоп ведущее место занимает поперечно-распластанная деформация ее переднего отдела, сопровождающаяся вальгусным (наружным) отклонением І пальца. Впервые патология была описана более 200 лет назад и по сей день составляет около 80% всех вариантов деформаций стоп. В большей степени данная патология касается женщин — около 98%. [3] [8]
В повседневной жизни люди называют это заболевание по разному — галюкс, халюкс, шишка на пальце, искривление первого пальца и т. д. Как ни назови, а суть не меняется: первый палец отклоняется в сторону второго, и происходит деформация в плюснефаланговом суставе (та самая «шишка»). Помимо эстетической составляющей, заболевание причиняет человеку неприятные ощущения и неудобства при ходьбе.
Выделяют множество причин, приводящих к искривлению стопы, но они редко встречаются изолированно:
- плоскостопие: поперечное, продольное, комбинированное; врожденное и приобретенное;
- остеопороз: низкое содержание кальция в костях, что приводит к потере жесткости и изменению формы. Причиной могут быть гормональные сбои и наследственная предрасположенность; [10]
- лишний вес: у стопы есть предельный потенциал давления, который она может выдержать, не деформируясь. При снижении сопротивляемости или увеличении веса связки и мышцы не выдерживают и перерастягиваются;
- генетическая предрасположенность: гиперэластичность стопы может быть врожденной. [15] При этом мышечно-связочный аппарат слабый, и вероятность развития плоскостопия увеличивается;
- ходьба в неправильной обуви. Нежелательно постоянно носить узкую обувь и на высоких каблуках, так как нагрузка на стопу распределяется неправильно – почти весь вес приходится на передний отдел, а именно на плюснефаланговый сустав первого пальца; [13][17]
- эндокринные нарушения: резкие изменения гормонального фона во время беременности, при климаксе и даже просто ежемесячные его колебания, обусловленные менструальным циклом, могут стать причиной ослабления связок; [9]
- травмы стопы: удар или падение тяжелого предмета на ногу могут быть причиной перелома или ушиба, которые провоцируют начало деформации.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вальгусной деформации стопы
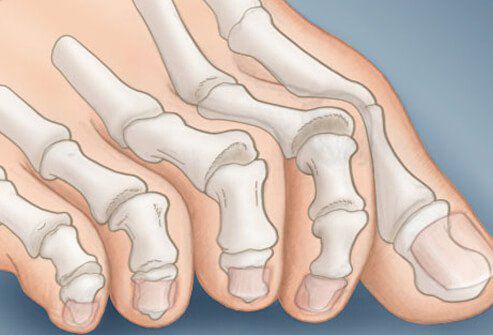
На начальных стадиях появляется утомляемость во время ходьбы, «натоптыши» на стопе и «омозолелость» с внутренней стороны первого плюснефалангового сустава. [13] Появляется боль в суставах, большой палец отклоняется в сторону, появляется «шишка» с внутренней стороны. Вместе с первым пальцем деформируются и остальные, становятся молоткообразными.
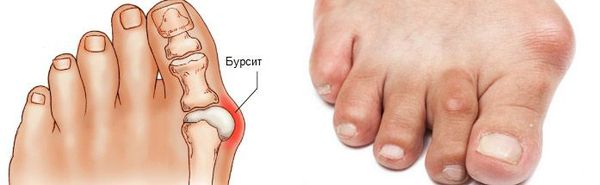
Боль усиливается, прежняя обувь становится узкой, и подобрать удобные туфли практически невозможно. Мозоль и утолщенные мягкие ткани становятся болезненными и воспаляются. Формируется бурсит, который может стать хроническим.
Задний отдел стопы тоже искривляется, что выглядит, как необычная косолапость. [11] [15] Боль усиливается и начинает появляться в подтаранном и голеностопном суставе. При отсутствии лечения перегружаются колени, тазобедренные суставы и позвоночник. [2] [7] Иногда происходит врастание ногтя первого пальца, что создает дискомфорт при ходьбе.
Вначале больных обычно беспокоит лишь косметический дефект — отклонение первого пальца и костный нарост с внутренней стороны сустава. Это особенно заметно при ношении открытой обуви, посещении пляжа или бассейна. Именно это заставляет многих женщин прийти к травматологу-ортопеду.
Патогенез вальгусной деформации стопы
В результате ослабления мышечно-связочного аппарата стопы и неправильной нагрузки происходит изменение точек опоры и уплощение поперечного и продольного сводов.
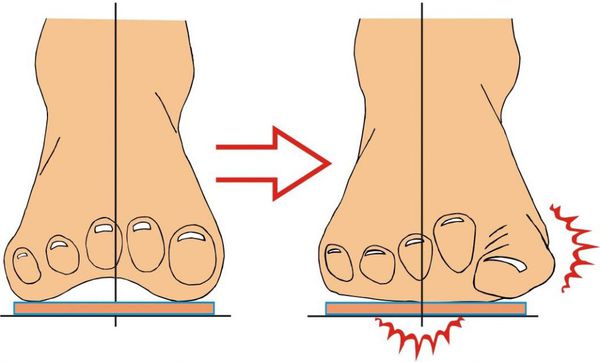
Нагрузка и опора переходит на все плюснефаланговые суставы, что приводит к веерообразному расхождению костей переднего отдела стопы. [4] [15] Происходит дисбаланс мышечной силы, которая держит первый палец ровно, в результате он отклоняется, и искривление прогрессирует.
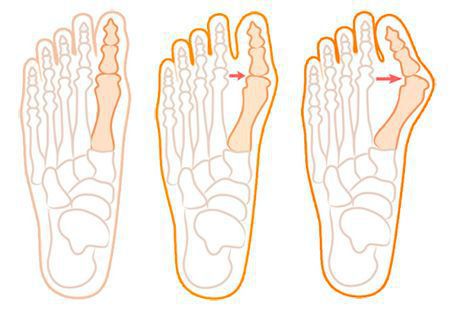
Значимым смещением костей первого пальца кнаружи считается смещение более чем на 10 градусов. Параллельно изменения происходят в капсульно-связочном аппарате — растяжение наружных отделов, смещение сесамовидного гамака. [6] [13]
Еще поперечное распластывание способствует развитию метатарзалгии — болей в области II-IV плюсневых костей из-за избыточной нагрузки, так как в норме в переднем отделе основная опора приходится на головки I и V. [5] [8]
Помимо метатарзалгии формируются молоткообразные второй, третий и даже четвертый пальцы из-за повышенного натяжения сухожилий сгибателей и разгибателей. Это приводит к вывихам и контрактурам в соответствующих суставах. [12]
Деформация (опускание) среднего отдела стопы происходит при ослаблении связочного аппарата Шопарова сустава. [10] Данная патология встречается нечасто и обычно является следствием травм.
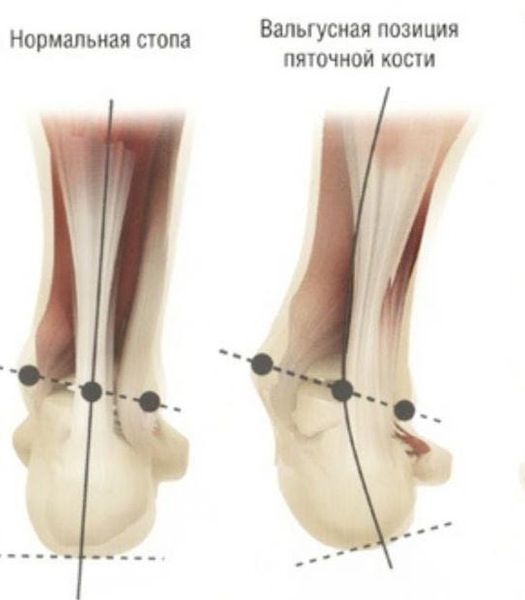
Задний отдел также подвергается изменению: он искривляется в области пяточной кости — происходит ее пронация (внутреннее вращение), при увеличении которой диагностируется подвывих в подтаранном суставе.
Классификация и стадии развития вальгусной деформации стопы
В зависимости от отдела деформации стопы — переднего или заднего, выделяют разные стадии заболеваний. Для определения стадии необходима рентгенограмма в двух проекциях и осмотр травматолога-ортопеда.
В деформации первого пальца выделяют три стадии на основании углов отклонения:
При уплощении продольного свода стопа соприкасается с полом всей поверхностью подошвы. [16] Немного увеличивается длина ступни, так как свод исчезает. В этом процессе выделяют три стадии:
- При первой степени человек, как правило, не чувствует дискомфорта или болей. Однако ноги быстрее устают, длительные нагрузки переносятся уже не так легко. Рентгенографически угол свода 130-140 градусов, а высота 25 мм. [2][14]
- Вторая степень диагностируется увеличением угла до 141-155 градусов и опущением свода от 17 до 25 мм. Появляются боли, усиливающиеся при нагрузке. Прежняя обувь становится тесной.
- Третья степень — стопа совсем уплощается, ее угол свода возрастает более 155 градусов, а высота опускается ниже 17 мм. Постоянные боли в мышцах ног, суставах, спине. [7] Развиваются различные осложнения, привычную обувь невозможно носить, а передвигаться на дальние расстояния невозможно.
При уплощении поперечного свода распластывание характеризуется расхождением пальцев и увеличением ширины стопы. [13] Поэтому определение степени тяжести плоскостопия происходит путем измерения угла между 1 и 2 плюсневыми костями:
- первая стадия: расхождение не более 10-12 градусов;
- при второй степени этот угол увеличивается до 15 градусов;
- третья степень характеризуется расхождением до 19 градусов.
Осложнения вальгусной деформации стопы
Наиболее частым осложнением является воспаление синовиальных сумок (бурс). [12] Проявляется гиперемией, отечностью, болями, которые усиливаются при механическом воздействии.
Другим частым осложнением является формирование артроза первого плюснефалангового сустава — разрушение хряща, появление костных экзостозов (разрастаний), уменьшение подвижности и начало болей.
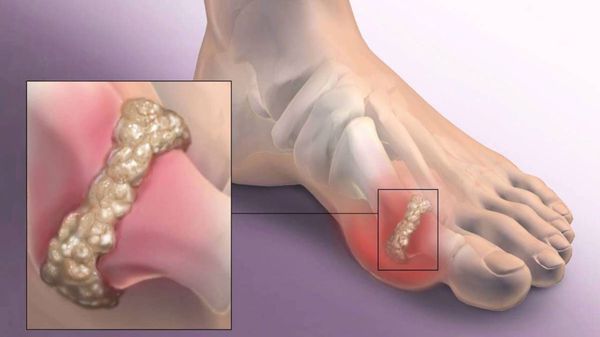
Если обобщить остальные нарушения, то это поражение суставов стопы, и в целом нарушение походки. При запущенных случаях страдают коленные, тазобедренные суставы и позвоночник, что проявляется артрозом и их деформацией. [9] [12]
Распространенным осложнением является «пяточная шпора», которая возникает из-за перерастяжения плантарной фасции. [10] Пациенты страдают при этом резкой болью при ходьбе в области пятки. Иногда возникает ахилобурсит – воспаление в области ахилового сухожилия. Итак, несвоевременное лечение приводит комплекс осложнений, которые требуют дополнительного лечения.
Диагностика вальгусной деформации стопы
Для назначения адекватного лечения и в целях предотвращения прогрессирования болезни необходимо проведение полного обследование пациента, чтобы выявить причины возникновения деформации и определить стадии процесса.
Основные методы диагностики:
- очная консультация ортопеда-травматолога;
- рентгенография стоп в 3-х проекциях — в целях определения стадии заболевания, а также выявления сопутствующих патологий, к которым относятся артроз, подвывих и вывих суставов. Исследование необходимо делать под нагрузкой, так как результат искривления углов может отличаться на 20%. По рентгеновскому снимку проводят все расчеты, необходимые для определения тактики лечения.
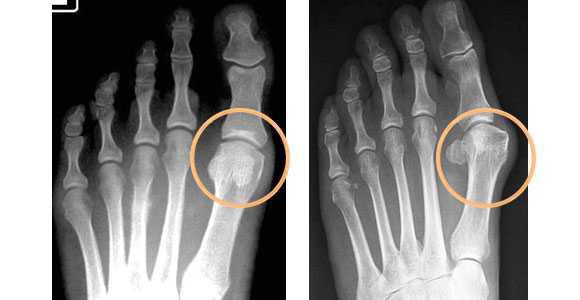
- плантография — для определения плоскостопия (отпечатки стоп);
- подоскопия — осмотр подошвенной части стопы в положении стоя;
- при необходимости исключения других заболеваний может быть назначено КТ или МРТ;
- УЗИ необходимо для исследования сосудов при подозрении на нарушение кровообращения.
После обследования необходима дифференциальная диагностика для исключения заболеваний с похожими симптомами (артрит, подагра, деформирующий остеоартроз). Для этого назначаются лабораторные исследования: факторы воспаления, специфические маркеры и общеклинические исследования. [13]
Лечение вальгусной деформации стопы
За последние сто лет хирургия стопы не только не утратила своей актуальности, но и делает постоянные шаги вперед, с появлением более совершенных инструментов и фиксаторов. На данный момент разработано более 400 видов операций и их модификаций с целью коррекции деформации различных отделов стопы. [5] [16]
При начальных изменениях можно обойтись малотравматичной операцией — МакБрайда, метод Сильвера, метод Р.Р. Вредена. [13] При этом кость не распиливается, а меняется место прикрепления сухожилия приводящей мышцы большого пальца. Период восстановления минимальный и составляет 2-3 недели.
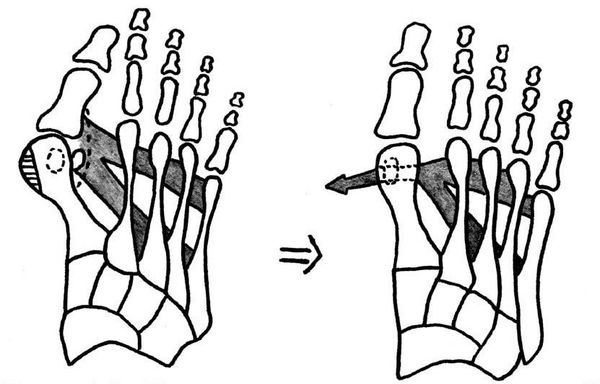
Если диагностируется II и III степень, то выполняется более травматичная операция — остеотомия (перепиливание кости) с выставлением правильного угла и фиксацией винтами либо спицами. [12] [15] Существует множество методик коррекции первого пальца:
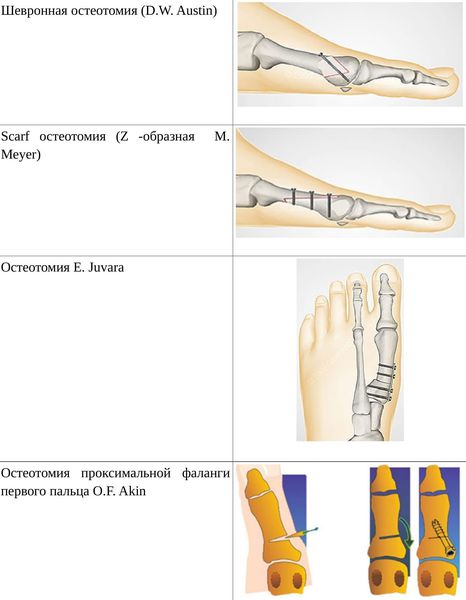
• Дистальные (применяются, если угол между 1 и 2 плюсневыми костями не более 14°): операция Шеде — удаление экзостоза («шишки»), подголовчатая клиновидная остеотомия по J. Reverdin, операция T.R. Allen, операция D.W. Austin (шевронная остеотомия);
• Диафизарные (применяется, если угол между 1 и 2 плюсневыми костями от 15° до 22°): Z-образная остеотомия M. Meyer (scarf), операция K. Ludloff, остеотомия C.L. Mitchell;
• Проксимальные (угол между I и II плюсневыми костями более 22°): двойная остеотомия по Logroscino, клиновидная остеотомия M. Loison, E. Juvara, остеотомия по G.W. Patton и J.E. Zelichowski;
Иногда при наличии деформации основной фаланги первого пальца требуется дополнительная остеотомия O.F. Akin (Моберга). [13]
Выбор делает травматолог-ортопед, учитывая локализацию основных изменений, конгруэнтность первого плюснефалангового сустава (сохранение суставных поверхностей) и тяжесть патологии.
Если первый плюснефаланговый или плюснеклиновидный сустав разрушен деформирующим артрозом либо другой патологией, то выполняется артродез (заклинивание, обездвиживание сустава) либо, в редких случаях, — эндопротезирование. [16]
После операции пациент ходит в течение 4 недель в специальной обуви (Барука), которая нужна для разгрузки переднего отдела стопы. После контрольных рентгеновских снимков врач разрешает ходить, нагружая всю стопу, но ограничивая тяжелые и спортивные нагрузки. Как правило, через 2 месяца пациент возвращается к обычному образу жизни. Фиксирующие винты не удаляются и не приносят никакого дискомфорта.
С целью коррекции «малых» лучей стопы (II-IV плюсневые) применяются методики Weil, субкапитальные шарнирные остеотомии, DMMO. [9] [15] Для коррекции деформации Тейлора (V плюсневая) — методики Willson, Bosh и DMMO.
Для коррекции плосковальгусных деформаций применяются следующие методики:
- транспозиция сухожилий;
- медиализирующая остеотомия пяточной кости; операция Коттона;
- удлинение латеральной колонны;
- артродез сустава Лисфранка;
- артроэрез;
- трехсуставной артродез. [1][6]
Основной задачей современных методик лечения является максимально возможное приближение всех анатомо-функциональных параметров к норме. Игнорирование индивидуальных особенностей стопы, выбор неправильной методики лечения ведут не только к рецидиву деформации, но и к ее усугублению. [18] Отказ от хорошо известных и зарекомендовавших себя операций и массовое увлечение новыми, равно как и слепое использование одних и тех же операций на протяжении десятилетий, без учета индивидуальных особенностей каждой стопы, категорически не приемлемы. [13]
Лечение вальгусной деформации большого пальца стопы почти всегда начинают с подбора удобной обуви, не вызывающей трения или нагрузки. Нестероидные противовоспалительные препараты и физиотерапия могут быть назначены, чтобы уменьшить воспалительный процесс и снять боли. [6] Кроме того, возможны инъекции кортикостероидов. [11]
Используются различные ортопедические изделия (супинаторы, корректоры пальцев стопы, межпальцевые валики). Применение ортопедических приспособлений незначительно помогает на ранних стадиях остановить дальнейшую деформацию. [10] При выраженной деформации применение ортопедических изделий может только несколько уменьшить болевые ощущения.
Ортопедические стельки являются неотъемлемой частью лечения деформации стоп. [17] В большинстве случаев стандартные стельки не эффективны, поэтому лучше использовать индивидуальные, изготовленные именно для вашей стопы. [12] Обязательное условие: если вы носили ортопедические стельки до операции, после их нужно менять на новые, так как исправленная стопа меняет свои характеристики.
Прогноз. Профилактика
При правильно выбранном лечении прогноз положительный. Боли прекращаются, достигается удовлетворительный косметический результат, и ходьба становится комфортной. Важным моментом является соблюдение всех рекомендаций врача, что обеспечит гладкий послеоперационный период и снизит риск рецидива. [13] И, конечно, чем раньше обратиться к травматологу-ортопеду, тем меньше будет объем оперативного вмешательства и короче сроки реабилитации.

Бальзам Звездочка – универсальное лекарственное средство по доступной цене. Обладает широким спектром терапевтического действия. Показан для взрослых и детей в лечебных и профилактических целях.
Состав и форма выпуска
Препарат предназначен для наружного применения. Лекарственная форма – бальзам для местного нанесения на кожные покровы. Фасуется в круглую металлическую баночку по 4 г. Реализуется фармацевтическое средство в картонной упаковке с прилагаемой инструкцией внутри.
Основа Звездочки полностью натуральная. В состав входят следующие компоненты:
Благодаря природному составу, бальзам оказывает комплексное лечебное действие и эффективен в отношении многих заболеваний.
Отпускается без врачебного рецепта. Срок хранения составляет не более 3 лет.
Фармакологическое действие
Бальзам Звездочка обладает выраженными терапевтическими свойствами. Помогает бороться с причинами и симптомами заболеваний. Особенно действенен против простуды и вирусных патологий. Лекарство снимает признаки раздражения, избавляет от зуда, болевых ощущений, эффективно для купирования воспалительных процессов и лечения ЛОР-патологий.
Использовать Звездочку можно при укусах насекомых, средство подавляет неприятные симптомы, устраняет жжение, отечность и местную гиперемию. Также убирает проблемы заложенности носа, отпугивает насекомых и уменьшает головную боль.
Фармакологическая активность обусловлена натуральным составом препарата:
Масло мяты – эффективно справляется с воспалительными явлениями, оказывает антисептическое и противомикробное воздействие.
Воск пчелиный – обладает целым рядом терапевтических свойств. Вещество природного происхождения, помогает ускорить регенерацию, убирает признаки воспаления и подавляет деятельность патогенных бактерий.
Масло эвкалипта – сильный антисептик, купирует болевые ощущения, способствует отхаркиванию при кашле. Используется при заболеваниях кожного покрова, в том числе инфекционного характера. Эффективно для лечения ожогов и язвенных процессов.
Масло гвоздики – универсальный ингредиент, обладает обезболивающим, антимикробным, противовоспалительным, ранозаживляющим действием. Применяется для купирования признаков заболевания кожи, опорно-двигательного аппарата, при инфекциях и язвах. Способствует укреплению защитных сил организма, повышает регенерацию, оказывает согревающий эффект.
Ментол – вызывает раздражающее действие на нервные рецепторы, помогает уменьшить боль, имеет незначительное антисептическое свойство. При нанесении на поверхность кожи вызывает холод, легкое покалывание.
Камфора – обладает противомикробным и противовоспалительным воздействием.
Метилсалицилат – благодаря химическому строению, быстро впитывается в кожу и ткани, снимая признаки боли, отечности и воспаления. Нормализует циркуляцию организма.
Показание
При наружном использовании бальзама Звездочка, он помогает в лечении гриппа, головной боли, устраняет заложенность носа, кашель, головокружение. Эффективен от простуды, вирусных патологий.
Также купирует неприятные симптомы невралгии, артралгии, ревматизма. Используется при укусе насекомых и их отпугивании.
Противопоказание
Абсолютные противопоказания для использования бальзама следующие:
Психические расстройства, сопровождающиеся судорожным припадком.
Период вынашивания ребенка.
Нарушение целостности кожных покровов.
Аллергические реакции на компоненты, входящие в состав средства.
Способ применения
Звездочка используется наружно для терапии вирусных, инфекционных и простудных заболеваний. В зависимости от локализации патологического процесса и болевых ощущений, препарат наносят на разные участки тела:
При головной боли в зону темени, затылка или виска втирают небольшое количество средства.
Укусы насекомых устраняют нанесением препарата на пораженный участок.
При рините, синусите и других воспалительных заболеваниях – на крылья носа, избегая попадания на слизистую поверхность.
При кашле натирают лекарством область груди и спины.
При зубной боли бальзам наносят на кожу щеки, где локализуется болезненность. Также втирают в мочки ушей.
От простуды – на крылья носа и ноздри. Это помогает снять заложенность, насморк, устранить головную боль. Не более 10 процедур в день.
При ангине препарат используют 2 раза в день, нанося между ключицами, на область сустава большого пальца или кончик среднего пальца на нижней конечности.
Побочные явления
Применение бальзама может спровоцировать развитие побочных эффектов, которые выражаются в виде:
Аллергические проявления - зуд, жжение, местная гиперемия.
Головокружение и головная боль.
Особые указания
Звездочку не рекомендуется использовать при непереносимости компонентов, склонности к кровотечениям, при наличии дерматологических заболеваний на месте нанесения препарата. Также не следует применять при тромбофлебите, тромбозе.
Категорически запрещается втирать бальзам на зоны, где имеются родимые пятна, различные новообразования.
Применять необходимо осторожно, избегая попадания средства на слизистую поверхность носовой полости, глаз и внутрь. В последнем случае наблюдаются диспепсические явления и другие расстройства пищеварительного тракта, и нервной системы. Лечение в таком случае симптоматическое, медикаментозное.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.

Мари 28.02.2022 Меня мама всегда в детсве лечила звездочкой и у меня кружилась голова от нее вечно. Сейчас я нашла бальзам актив у Барсукор детский, его мажу деткам своим и себе при простуде. Помогает продышаться, греет.

Кондратьева Ирина 16.02.2021 Буквально месяц назад у меня Звездочка закончилась, я честно расстроилась, побоялась что уже не выпускают, а ведь такое хорошее средство, и при насморке, и при вирусах различных, и от головы помогает, пошла в аптеку, а смотрю лежит родимая, есть) На радостях две штуки купила!

lesya Lesya 18.02.2021 Еще как выпускают, там теперь целый комплекс препаратов. И звездочка лор, звездочка флю, звездочка бронхо, звездочка ноз, как говорится "во все щели".

Меновазин представляет собой комплексное средство с широким спектром лечебной активности. Обладает антисептическим, противозудным, отвлекающим, местнораздражающим и анальгезирующим действием. Используется для купирования боли на фоне различных заболеваний мышц, суставов и нервов. Назначается для взрослых и детей.
Состав и форма выпуска
Лекарственное средство выпускается в нескольких лекарственных формах:
Раствор - не имеет цвета, прозрачный с приятным ментольным запахом. Используется для местного применения. Фасуется в стеклянные темные флаконы с разными объемами.
Мазь - предназначена для наружного использования. Внешне белая, структура однородная с ароматом ментола. Реализуется в алюминиевых тубах по 40 г и вторичной картонной упаковке с прилагаемой инструкцией по применению.
Главными компонентами препарата выступают: ментол, прокаин и бензокаин. Вспомогательные вещества: этиловый спирт в растворе и чистая вода, парафин, минеральное масло, эмульгатор в составе мази.
Фармакологическое действие
Меновазин является комбинированным препаратом с широкой терапевтической активностью. Оказывает явное противозудное, анальгезирующее, отвлекающее, антисептическое и успокаивающее действие.
Лечебные свойства обусловлены качественным составом средства. Например, ментол влияет на определенные рецепторы, которые чувствительны к низким температурам. Вследствие этого вызывает чувство приятного холода и купирует болевые ощущения. Также воздействует на тонус любых кровеносных сосудов, артерий и вен.
Прокаин оказывает исключительно анальгезирующее действие. Бензокаин вызывает местную анестезию, не провоцируя тонус сосудов.
От чего помогает Меновазин
Вне зависимости от формы выпуска, лекарство назначается для лечения следующих состояний:
Тяжелые дерматозы с сильным зудом.
Противопоказания
Абсолютными противопоказаниями к использованию препарата считаются:
Индивидуальная непереносимость активных или вспомогательных веществ лекарственного средства.
Нарушение целостности кожных покровов в местах предполагаемого нанесения раствора или мази.
Воспалительные поражения кожи возле или прямо на участке, где следует применить лекарство.
С осторожностью следует назначать препарат женщинам во время вынашивания ребенка, кормления грудью и детям. В таком случае необходим повышенный контроль за пациентами со стороны врача.
Побочные явления мази Меновазин
Применение мази или раствора может спровоцировать нежелательные побочные эффекты. Чаще всего развиваются симптомы контактного дерматит и аллергические реакции в виде гиперемии, зуда и нежной сыпи различной интенсивности.
Длительное использование препарата может вызвать астению, снижение давления и головокружение. При появлении подобных признаков, прием важно прекратить.
Инструкция по применению Меновазина
Согласно инструкции по применению, лекарственное средство предназначено для наружного использования. В зависимости от формы выпуска, препарат имеет различную схему терапии:
Раствор - втирают в пораженную область кожи плавными массажными движениями до полного впитывания. Частота применения не более 3 раз в день. Длительность терапевтического курса не должна превышать 4 недели. По необходимости, продолжительность использования могут увеличить.
Мазь - наносят на поверхность кожи для купирования болевых ощущений или зуда. Применяют максимум 3 раза в сутки. Длительность курса зависит от вида и тяжести диагноза. В день допустимая терапевтическая доза не более 9 г.
Применение при беременности и лактации
Инструкция Меновазина допускает прием препарата в период вынашивания плода и грудного вскармливания. Главное - использовать средство под контролем специалиста.
Применение в детском возрасте
Назначение препарата для детей нежелательно. Однако в некоторых случаях это допустимо под бдительным наблюдением врача и широко практикуется в педиатрии.
Взаимодействие Меновазина с другими препаратами
Не желательно совмещать лекарственное средство с другими медикаментами, обладающими местным действием. В таком случае эффект последних возрастает, а активность основного препарата подавляется.
При одновременном использовании Меновазина и сульфаниламидных средств, терапевтическое действие антибиотиков уменьшается.
При взаимодействии любых препаратов обязательно нужно сказать об этом лечащему врачу, чтобы предотвратить негативные последствия.
Аналоги лекарственного средства
Самыми близкими аналогии по лекарственной активности к Меновазину выступают:
Такие медикаментозные средства обладают собственными показаниями и противопоказаниями, поэтому использовать необходимо после рекомендации с врачом.
Срок годности и условия хранения
Наружное лекарственное средство необходимо хранить в темном и сухом месте при комнатной температуре. Следует помещать вдали от маленьких детей и прямого солнечного света.
Срок годности с момента изготовления препарата составляет 2 года.
Цена лекарства
Средняя стоимость лекарственного средства равняется 30 рублей за флакон с раствором объемом 40 мл.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.

Димексид – противовоспалительный препарат, который используют местно при поражениях тканей разной этиологии. Являясь анальгетиком, препарат снимает выраженность болевого синдрома.
Что такое Димексид раствор
Раствор лекарственного препарата содержит 99% диметилсульфоксида, именуемого ДМСО. Концентрат представляет собой жидкость, преимущественно бесцветную прозрачную, однако допускается легкий желтый оттенок.
Применять раствор следует после приготовления смеси, разбавив его водой. Лучшего эффекта удастся добиться, если раствор будет приготовлен с водой, прогретой до 40˚C.
Мазь Димексид: от чего
Чтобы понять назначение мази с Димексидом, следует помнить, что диметилсульфоксид – один из компонентов многих противовоспалительных мазей, среди которых хорошо известные: Капсикам, Долобене и Хондроксид. Димексид снимает воспаление тканей, избавляет боли.
Для чего применяется Димексид
Препарат назначают при проблемах с работой опорно-двигательного аппарата. Кроме того, при подкожных повреждениях мягких тканей Димексид активно снимает воспалительный процесс. Способность препарата усиливать действие других лекарств, врачи часто используют при антибактериальной терапии. Прямыми показаниями для назначения Димексида являются:
болевой синдром при межпозвоночной грыже;
отеки, сопровождающиеся болевым синдромом;
Кроме вышеперечисленных проблем, Димексид используют и в других направлениях, в том числе в косметологии.
Димексид как разводить для волос
В результате того, что Димексид был замечен в роли некого катализатора для некоторых местных препаратов, которые быстрее проникали через клеточный барьер вглубь тканей, Димексид стали использовать в составе косметических масок.
В частности, смешав чайную ложку концентрата вещества с эфирными маслами, соком лимона, экстрактом алоэ и медом, получают эффективную маску для волос. Ее регулярное применение избавляет волосы от ломкости, придает насыщенный блеск и возвращает естественный рост. А если смешать чайную ложку Димексида с красным молотым перцем и нанести на кожу головы, удерживая в течение 15 минут, можно разбудить уснувшие луковицы, за счет чего получить более густые локоны.
Димексид как разводить для суставов
Правильно приготовленный раствор не только не навредит коже и тканям, но и избавит от воспалительного процесса глубоко внутри сустава. Исходя из того, что во флаконе содержится 99% концентрат, снизить процент до необходимых 30-40% нужно, смешав 5мл Димексида с 10 мл теплой воды. Полученной смесью пропитать ватный диск, который плотно фиксируется на суставе с помощью бинта.
Как разводить Димексид при фурункулах
Воспаление кожных желез, которые перерастают в фурункулы, часто сопровождается локальным повышением температуры и натяжением поверхности кожи. Для того чтобы снять болевой синдром и снизить натяжение тканей из-за растущего воспаления, разводят Димексид в теплой воде, в пропорции 1 мл концентрата на 10 мл чистой воды. Полученным раствором пропитывают ватные диски и прикладывают к фурункулам. Важно не растирать, не втирать, не разминать неразорвавшийся фурункул. Безопасным применением считается простое прикладывание смоченного тампона к воспаленному месту.
Как развести Димексид при пяточной шпоре
Решить ситуацию с воспалением пятки, называемым пяточной шпорой, можно не только хирургическим путем. В некоторых ситуациях может помочь консервативный метод с применением Димексида. Важно начать лечение при первых признаках воспаления, чтобы не позволить заболеванию перейти в необратимую фазу, когда потребуется помощь хирурга. При шпоре используют концентрацию Димексида, разведенного в воде в пропорции один к одному. Взяв 20 мл препарата нужно добавить 20 мл воды.
При сильных болях в раствор добавляют новокаин 2%, в объеме, равном количеству Димексида и воды. В полученной жидкости смачивают тканевую салфетку, чтобы положить на больное место. Компресс закрывают полиэтиленом и надевают шерстяной носок.
Димексид при гайморите
Гайморит – воспаление гайморовых пазух, сопровождающееся скоплением слизи, давящей на носовой хрящ изнутри. Заболевание может сопровождаться покраснением кожных покровов над пазухами, а также повышением температуры, которая локализуется в области воспалительного процесса. Снять отек слизистых оболочек и уменьшить воспаление в носовых ходах поможет Димексид. Его смешивают с физиологическим раствором, в пропорции 1:3.
Сюда же можно добавить сок алоэ или сосудосуживающие капли в нос, например, нафтизин или фенилэфрин. Смочив в полученном растворе ватные тампоны, их вставляют в каждый носовой ход и выдерживают в таком положении до 20 минут. Повторять такое лечение можно до 7 дней подряд.
Побочные реакции
Применение Димексида, как и любого другого лекарственного средства, может привести к возникновению неприятных побочных реакций. Среди них:
покраснение участков кожи;
жжение в области нанесения;
аллергические реакции, проявляющиеся заложенность носа, течением из глаз, бронхоспазмом и ринитом;
пигментация на коже;
слабость в мышцах;
При первых признаках недомогания в результате использования Димексида нужно непременно прекратить терапию и обсудить случившееся с лечащим врачом.
Сколько стоит Димексид
Стоимость препарата напрямую зависит от производителя. Если Димексид продается без дополнительно торгового названия, его стоимость не будет превышать 60 рублей за 100 мл 99%-го концентрата.
Правила отпуска
Препарат доступен к свободной продаже, не нуждается в предъявлении рецепта фармацевту.
Читайте также:

