Защемление кожи как лечить
Обновлено: 02.05.2024
Сегодня утром вы приехали в свой загородный дом. Доставая тяжелую и большую сумку с инструментами из багажника авто, вы внезапно ощутили очень сильную, стреляющую боль в пояснице с правой стороны. Поднять сумку и выпрямится не удалось. Вероятно, ЗАЩЕМИЛО НЕРВ в спине…
Защемление нерва (сдавление, компрессия) нередко возникает после интенсивной кратковременной физической нагрузки, выполняемой в «неправильном» положении. Например, подъем объемных, тяжелых предметов с пола с обхватом их и последующим выпрямлением спины. Передвижение холодильника по полу. Или резкий силовой подъем на вытянутой руке полного чайника с водой. Нередко корешок нерва ущемляется при незначительном движении – например, после кашля, чихания.
Как проявляется защемление нерва?
Интенсивная, колющая или стреляющая (как удар током) боль в шее, пояснице или в грудной клетке. Боль может распространятся в руку, в затылок, по ходу ребра в грудную клетку, нередко в область сердца, или в ногу. В зоне компрессии мышцы напряжены, спазмированы, может быть отек мягких тканей. Напряжение мышц приводит к искривлению позвоночника, на стороне боли приподнимается плечо, лопатка, бедро. Такой «перекос» мышц спины называют болевой (алгической) позой. Если не назначить правильное лечение, защемление нерва может сохраняться несколько недель и значительно ухудшить качество жизни пациента.
Причины защемления нерва:
- Наиболее частой причиной является остеохондроз. При этом корешки спинальных нервов ущемляются в межпозвонковых отверстиях в месте протрузии (выпячивания) межпозвонкового диска. Дополнительной причиной защемления нерва являются костные выросты позвонков (остеофиты).
- Грыжа межпозвонкового диска является осложнением остеохондроза и как правило, приводит к стойкому защемлению нервного корешка. При этом боли распространяются по ходу руки или ноги и сопровождаются снижением рефлексов, нарушением чувствительности кожи, ощущением «покалывания иголочек» или слабостью в пальцах кисти или стопы.
- Постоянная интенсивная физическая нагрузка приводит к сдавлению нерва между мышцами и сухожилиями. Это так называемые «туннельные» синдромы. Они встречаются у людей определенных профессий: спортсмены, теннисисты (защемление нерва в области локтя), машинистки и другие «печатающие» люди (компрессия в области запястья).
Что делать, если защемило нерв?
В первую очередь, важно установить правильный диагноз.
Поэтому лучше не заниматься самолечением, а обратится к врачу-неврологу. В клинике «Первая неврология» профессиональный вертеброневролог (специалист по позвоночнику) осмотрит пациента, назначит обследование и комплексное лечение с момента обращения в клинику.
Какие обследования необходимы при защемлении нерва?
Важным диагностическим методом является электромиография (ЭМГ). Именно это исследование объективно оценивает степень компрессии (повреждения) нерва. ЭМГ регистрирует проведение электрического импульса по нервам руки или ноги и дает врачу оценку состояния периферической нервной системы.
Магнитно-резонансная (МРТ) и компьютерная томография (КТ) позволяют оценить состояние позвонков и межпозвонковых дисков, наличие грыж и протрузий, повреждение спинного мозга.
Рентгенография позвоночника
информативна при нарушении осанки - сколиозе, кифозе, а также травмах: переломах и подвывихах позвонков.
Эффективное лечение защемления нерва
Традиционно проводится уменьшение симптомов боли: противовоспалительные обезболивающие препараты (НПВС), миорелаксанты (препараты, расслабляющие мышцы), препараты, улучшающие кровообращение, витамины группы В, а также физиотерапевтическое лечение. Данные методы уменьшают симптомы, но не действуют на причины и механизмы заболевания.
Блокады болевых точек и паравертебральные блокады классический эффективный метод лечения мышечно-суставной боли. Врач прицельно (в болевую «триггерную» зону или по ходу ущемленного нерва) вводит комплекс противоболевых препаратов. Уменьшение боли наступает через несколько минут после инъекции.
Альтернативной современной методикой лечения остеохондроза, сколиоза и грыж межпозвонковых дисков является ударно-волновая терапия. Принцип УВТ – воздействие звуковых волн низкой частоты на напряженные мышцы и связки, суставы, кости. Акустическая волна уменьшает воспаление защемленного нерва, восстанавливает кровообращение и запускает процесс регенерации клеток. Известны случаи восстановление костной структуры после начавшегося некроза костей.
В клинике «Первая неврология» активно используются более 20 видов лечения болевых синдромов в спине и конечностях, а также головной боли. Современные высокотехнологичные методы купируют боль уже после 2-3 сеансов и снижают лекарственную нагрузку (количество и длительность приема противоболевых препаратов).
К таким методам относится, в первую очередь, карбокситерапия. Введение небольших количеств углекислого газа в проекции позвоночника и суставов вызывает приток крови и стимулирует кровообращение в зоне защемления нерва. Карбокситерапия обладает быстрым обезболивающим эффектом, улучшает трофику (питание) межпозвонковых дисков и нервов. Несомненным достоинством метода является отсутствие побочных эффектов.
Мезоинжекторная терапия применяется в клинике «Первая неврология» более 10 лет. Это метод введения лекарственных препаратов в глубокий слой кожи – мезодерму. Локально – в проекции защемленного нерва, врач-невролог вводит миорелаксанты (расслабляющие мышцы) или сосудистые, противовоспалительные препараты. Всасывание и действие лекарственного вещества продолжаются более 2-х недель, поэтому мезотерапия выполняется 1 раз в 14 дней.
Высокотоновая терапия Hi Top – метод выбора в лечении защемления нерва руки или ноги. Воздействуя импульсным током на чувствительные окончания периферического нерва, Hi Top стимулирует нервы, мышцы и спинной мозг.
Дозированное вытяжение позвоночника проводят в клинике «Первая неврология» при помощи специализированного орторпедического комплекса «ОРМЕД-профессионал». Вытяжение устраняет защемление спинального нерва, уменьшает тонус мышц спины, быстро купирует боли в позвоночнике.
Наши специалисты

Тарасова Светлана Витальевна
Эксперт № 1 по лечению головной боли и мигрени.
Руководитель центра лечения боли
и рассеянного склероза.
Цефалголог. Сомнолог. Эпилептолог. Ботулинотерапевт.
Врач - невролог высшей категории.
Врач - вертебролог.
Доктор медицинских наук.
Стаж: 24 года.

Деревянко Леонид Сергеевич
Руководитель центра диагностики и
лечения нарушений сна.
Врач - невролог высшей категории. Вертебролог. Сомнолог. Эпилептолог. Ботулинотерапевт.
Врач - физиотерапевт.
Стаж: 24 года.

Палагин Максим Анатольевич
Врач - невролог. Сомнолог. Эпилептолог. Ботулинотерапевт.
Врач - физиотерапевт.
Озонотерапевт
Стаж: 7 лет.

Романова Татьяна Александровна
Детский невролог.
Стаж: 25 лет.

Темина Людмила Борисовна
Детский невролог высшей категории.
Кандидат медицинских наук.
Стаж: 47 лет.

Журавлёва Надежда Владимировна
Руководитель центра диагностики и лечения миастении.
Врач - невролог первой категории.
Врач - физиотерапевт.
Озонотерапевт
Стаж: 17 лет.

Мизонов Сергей Владимирович
Врач - невролог. Мануальный терапевт. Остеопат.
Врач - физиотерапевт.
Стаж: 9 лет.

Безгина Елена Владимировна
Врач - невролог высшей категории. Ботулинотерапевт.
Врач - физиотерапевт.
Озонотерапевт
Стаж: 25 лет.

Дроздова Любовь Владимировна
Врач - невролог первой категории. Вертеброневролог. Озонотерапевт.
Врач - физиотерапевт.
Стаж: 18 лет.
Записаться на прием в Самаре:
Мальформация Киари
Что такое Мальформация Киари? Мальформация Киари (ранее аномалия Арнольда-Киари) — это врожденный дефект развития мозга, который включает дислокацию миндалин мозжечка в позвоночный канал через большое…
Паралич лицевого нерва (Паралич Белла/неврит лицевого нерва)
Паралич лицевого нерва - это спонтанная слабость ½ лица. Причиной служит отёк лицевого нерва, как следствие его сдавления внутри височной кости или в выходном отверстии из неё. Чаще всего к этому приводит…
Болезнь Бехтерева / анкилозирующий спондилоартрит
Болезнь Бехтерева (анкилозирующий спондилоартрит) - это хроническое воспалительное заболевание позвоночника и суставов, сопровождающееся прогрессирующей болью, скованностью и ограничением движений вначале…
Энкопрез
Энкопрез это состояние, при котором человек не контролирует и не ощущает позывы к дефекации, также не может управлять и самим актом дефекации; недержание кала значительно ухудшает качество жизни пациента,…
Обмороки
Термин «обморок» (синкопальное состояние, синкопе) происходит от греческого слова syncope, что значит «прервать», «выключить». Обморок – спонтанная потеря сознания с быстрым началом, связанная со снижением…
Боковой амиотрофический склероз (БАС)
Головная боль, обусловленная невралгией большого затылочного нерва, встречается у 40% пациентов. Это сигнал организма о наличии и развитии серьезных неполадок. Неприятные ощущения, страдающие часто путают с приступами мигрени, а врачам при диагностике иногда достаточно трудно дифференцировать первоисточник проблемы. Без своевременно выявленного пагубного процесса и грамотного лечения наблюдается существенный прогресс патологии и ухудшение состояния.
Важная информация
Неприятные, часто изматывающие симптомы начинаются в зоне затылка, поскольку 2 больших затылочных нерва обеспечивают иннервацию именно этого сегмента.
Эти нервы начинают формироваться из ответвлений задней области спинномозгового нерва (С2). Нервные волокна располагаются сначала вокруг нижней косой мышцы головы, а затем проходят полуостистую мышцу вместе с сухожилием трапециевидной и в результате распадаются и на несколько ответвлений в коже затылочной области головы, частично затрагивая теменную область.
Как не спутать причину головной боли?
Страдающие жалуются на односторонние или двусторонние дергающие и стреляющие боли, которые легко распространяются от затылка к макушке, иногда достигает предплечий и области лопаток. Продолжительность неприятных симптомов различна: от нескольких секунд до нескольких минут. Количество таких приступов также индивидуально, обычно с развитием патологии увеличивается. Также замечены не проходящие тупые боли, которые сменяются приступами острой, дергающей.
Мучения усиливаются при надавливании на наивысшую выйную линию, в наиболее высокой точке скрепления мышц спины и затылочной кости. Связано это ухудшение с тем, что большой затылочный нерв проходит в области, граничащей с гортанью.
Некоторые пациенты жалуются на пульсирующую жгучую боль кожи головы, другие отмечают нарушение чувствительности в проблемной области.
Стресс, длительные умственные и физические нагрузки влекут усиление таких болей, часто происходит сокращение трапециевидной мышцы.
Причины
Головная боль такого типа происходит из-за невралгии большого затылочного нерва. Такой симптом появляется из-за непосредственно первичной (идиопатической) невралгии, когда происходит защемление нервных волокон без явных на то оснований. Наиболее часто проблема – последствия патологий:
- дегенеративные изменения позвоночника в шейном отделе (остеохондроз, межпозвоночные грыжи, протрузии);
- травмы;
- нарушение кровообращения в данной области;
- злокачественные и доброкачественные новообразования;
- наличие инфекционных агентов;
- нарушения эндокринной системы.
Также такая головная боль часто начинается из-за переохлаждения, низкой активности и больших физических нагрузок.
Объективное обследование пациентов
Наибольшую проблему в диагностике представляет исключение проблем в третьем затылочном нерве, поскольку иннервирующие области находятся близко. Однако в ситуации с невралгией большого затылочного нерва неприятные ощущения наблюдаются ближе к центру затылочной области.
Диагностика начинается с осмотра и пальпации. Если пациент жалуется на смазанные или явные неприятные ощущения при надавливании на затылочную область, а также области за ушами и нижнечелюстной ямки, неврологи сразу предполагают невралгию затылочного нерва. Также, подтвердить диагноз могут утолщения в области фасеточных суставов С2-С3.
Повышенная чувствительность затылочного нерва подтверждается при своеобразном тесте: врач проводит пальцем мягким движением в участке на 2-3 см от наружного затылочного выступа.
Также назначают следующие диагностические исследования:
С помощью таких методов удается распознать имеющиеся патологии шейного отдела.
У пациента берут кровь на анализ для выявления инфекций и других проблем.
Последствия
При отсутствии своевременной терапии боли усиливаются, иногда врачи диагностируют паналгию. Постоянные головные боли разной интенсивности мешают нормальной жизнедеятельности. Человек испытывает сильное раздражение, стресс приводит к бессоннице, апатии, депрессии.
Эффективные методы лечения
Только комплекс терапевтических методик сможет помочь в избавлении от головных болей, обусловленных невралгией большого затылочного нерва.
В Самаре успешно справляются с проблемой грамотные специалисты «Первой Неврологии». Для устранения мучений пациенту предлагают:
-
точек выхода ответвлений большого затылочного нерва. В этом случае используют минимальные инъекции анальгетиков по всему проблемному участку. Медикаменты выбирают в зависимости от индивидуальных особенностей пациента. . Происходит воздействие на кору головного мозга коротких магнитных импульсов. В результате не только проходит боль, но и улучшается функция головного мозга. . Процедура необходима при явных уменьшениях просвета между позвонками, которые появляются в результате остеохондроза и других дегенеративных проблем.
Успешный результат появляется благодаря немецкому физиотерапевтическому оборудованию Zimmer, позволяющему сочетать сразу несколько эффективных методик:
- Ультразвуковая терапия;
- Электро- фонофорез с использованием анальгезирующих и противовоспалительных медикаментов
- Вакуумный массаж.
Если Вы устали от непрекращающихся головных болей в затылке, обращайтесь в клинику «Первая Неврология»
Наши специалисты

Тарасова Светлана Витальевна
Эксперт № 1 по лечению головной боли и мигрени.
Руководитель центра лечения боли
и рассеянного склероза.
Цефалголог. Сомнолог. Эпилептолог. Ботулинотерапевт.
Врач - невролог высшей категории.
Врач - вертебролог.
Доктор медицинских наук.
Стаж: 24 года.

Деревянко Леонид Сергеевич
Руководитель центра диагностики и
лечения нарушений сна.
Врач - невролог высшей категории. Вертебролог. Сомнолог. Эпилептолог. Ботулинотерапевт.
Врач - физиотерапевт.
Стаж: 24 года.

Безгина Елена Владимировна
Врач - невролог высшей категории. Ботулинотерапевт.
Врач - физиотерапевт.
Озонотерапевт
Стаж: 25 лет.

Палагин Максим Анатольевич
Врач - невролог. Сомнолог. Эпилептолог. Ботулинотерапевт.
Врач - физиотерапевт.
Озонотерапевт
Стаж: 7 лет.

Мизонов Сергей Владимирович
Врач - невролог. Мануальный терапевт. Остеопат.
Врач - физиотерапевт.
Стаж: 9 лет.

Дроздова Любовь Владимировна
Врач - невролог первой категории. Вертеброневролог. Озонотерапевт.
Врач - физиотерапевт.
Стаж: 18 лет.

Журавлёва Надежда Владимировна
Руководитель центра диагностики и лечения миастении.
Врач - невролог первой категории.
Врач - физиотерапевт.
Озонотерапевт
Стаж: 17 лет.
Записаться на прием в Самаре:
Оргазмическая или коитальная головная боль
Оргазмическая боль происходит во время занятий сексом. Данная форма головной боли, чаще случается у лиц мужского пола. Симптомы оргазмической головной боли острая (пароксизмальная) головная боль *пульсирующая…
Абузусная головная боль (Головная Боль обусловленная избыточным приемом медикаментов)
Частые головные боли являются веским основанием для немедленного обращения к неврологу. В противном случае можно пропустить начало серьезного заболевания или довести себя до формирования абузусной головной…
Кластерная головная боль
К одному из видов первичных цефалгий относится кластерная головная боль - («cluster» - «пучок»). Для этого вида цефалгии характерны очень интенсивные, короткие атаки, концентрирующиеся вокруг глазного…
Моноклональные антитела против мигрени
Около 11% людей в мире страдает мигренью, а треть из них вынуждены оставаться в постели во время приступов. Это значительно снижает качество жизни: мешает работать, общаться с друзьями и заниматься хобби.…
Невралгия тройничного нерва
Невралгия тройничного нерва это хроническое заболевание, характеризующееся мучительными приступообразными болями стреляющего характера в зоне иннервации одной или нескольких ветвей тройничного нерва. Невралгия…
Лечение головной боли
Тарасова Светлана Витальевна. Эксперт № 1 по лечению головной боли и мигрени. Руководитель центра рассеянного склероза. Врач-невролог Высшей категории. Доктор медицинских наук Мигрень – является одной…

Многие пациенты приходят к врачу и говорят: «Доктор, мне кажется, у меня защемлен нерв». Что именно это означает? Что такое «защемленный нерв»? Вызывает ли защемленный нерв боль в спине? Действительно ли существует такой диагноз? На самом деле и да, и нет. Чтобы углубиться в эту тему, нам нужно сначала начать с очень простых терминов и краткого урока анатомии.
Что такое нервы?
Нервная система человека делится на две части. Это центральная нервная система, или ЦНС, и периферическая нервная система, или ПНС. ЦНС состоит из головного и спинного мозга, которые разветвляются в спинномозговые нервы, контролирующие остальные части тела. Когда эти спинномозговые нервы выходят из позвоночника, начинается ПНС. Тысячи нервов существуют в человеческом теле, они есть практически в каждой его части; все эти нервы являются частью ПНС.
Самый большой нерв в организме человека - седалищный нерв, который образуется в тазу из множества спинномозговых нервов после того, как они вышли из позвоночника.
Анатомически седалищный нерв проходит вниз по ноге и может вызывать боль в ней. До появления современных технологий, когда у людей возникали боли в ногах или ягодицах, связанные с нервными окончаниями, предполагалось, что это было вызвано сжатием или повреждением седалищного нерва. Термин «ишиас» родился на основе вышеупомянутой концепции.
Что известно на сегодня
С появлением современных технологий, в частности, МРТ, мы теперь знаем, что это неверно. Хотя седалищный нерв на самом деле может вызывать боль в ногах и сжиматься или «защемляться» грушевидной мышцей в области, называемой «седалищной ямкой» (состояние, называемое синдромом грушевидной мышцы), это происходит очень редко. Ишиас в более чем 95% случаев на самом деле не имеет ничего общего с проблемой седалищного нерва или сдавлением, иначе говоря, «защемлением».
Гораздо более частой причиной боли в руке или ноге, связанной с нервом, является сдавление спинномозгового нерва. Это состояние называется «радикулопатией». В большинстве случаев, защемление поясничного спинномозгового нерва вызывает боль в ягодицах и ногах, а защемление шейного спинномозгового нерва вызывает боль в плече и руке.
Как идентифицируются защемленные нервы?
В дополнение к анализу симптомов пациента и физическому обследованию, могут быть предприняты и другие меры. Визуализирующие исследования, такие как: рентген или компьютерная томография обеспечивают хорошую детализацию реальной костной анатомии человеческого тела, но очень плохую визуализацию мягких тканей и нервов.
Лучшим тестом для визуализации спинномозговых нервов является МРТ, и это считается «золотым стандартом» визуализационного исследования, которое предпочитают врачи. МРТ выполняется с помощью магнитов, и это может мешать работе некоторых медицинских устройств, например, кардиостимуляторов. Если невозможно провести МРТ, часто требуется компьютерная томография, обычно проводится в сочетании с инъекцией красителя в позвоночный канал для визуализации спинномозговых нервов. Эта процедура инъекции красителя называется «миелограммой».
В некоторых случаях, процедура, называемая электродиагностическим исследованием, или ЭМГ, может помочь врачам идентифицировать пораженный нерв. Это неврологический тест, включающий электрические разряды и маленькие иглы, которые вводятся в различные мышцы и которые могут предоставить информацию о фактической функции различных нервов в руке или ноге, где расположены симптомы. Этот тест также может определить, ответственны ли нервы (за исключением спинномозговых нервов) за симптомы, проявляющиеся в руках или ногах.
Часто обсуждается вопрос: могут ли поясничные спинномозговые нервы вызывать боль в спине. Обычно считается, что они могут это делать, но обычно только сбоку от средней линии, справа или слева от позвоночника. Область, называемая крестцовой бороздой, часто бывает болезненной при сдавливании спинномозговых нервов. Однако при сильном сдавливании и воспалении спинномозговых нервов обычно ожидается, что симптомы распространятся дистально, вниз по руке или ноге, снабжаемой соответствующим пораженным нервом. Это называется «дерматомным паттерном».
Защемление спинномозговых нервов может развиваться внезапно или формируется постепенно. Внезапное сжатие обычно происходит при острой проблеме суставов, которая называется «грыжа межпозвоночного диска».
Более постепенное сжатие обычно происходит с течением времени из-за костных изменений, которые развиваются по мере старения тканей и развития костного разрастания и костных шпор. Если наблюдается сужение позвоночника в местах расположения нервов, это называется «стенозом». Если центральная часть позвоночного канала стенозирована или сужена, это называется центральным стенозом, и если боковая часть позвоночника сужена, где спинномозговые нервы пытаются выйти с боков, это называется стенозом фораминального канала или боковым стенозом. Постепенно развивающаяся хроническая боль и функциональное снижение, вызванное защемлением спинномозговых нервов из-за костного стеноза, обычно считается хирургическим диагнозом.
Как это лечат?
Защемление спинномозговых нервов в результате внезапной (или острой) грыжи мягкого диска часто можно лечить без хирургического вмешательства, избегая действий, вызывающих боль: соответствующей физиотерапии, пероральных препаратов и часто с селективной блокадой нервных корешков или эпидуральными инъекциями стероидов в области раздражения и воспаления.
Поскольку человеческое тело, как правило, легко приспосабливается к изменениям, происходящим в процессе старения, часто сжатие или сдавливание спинномозговых нервов выявляется случайно и вообще не вызывает никаких симптомов. Постепенное развитие компрессии в течение жизни является естественным. Важно понимать, что если сдавленный нерв не вызывает таких симптомов, как сильная боль, слабость или онемение, приводящие к длительным функциональным изменениям, то никакого лечения не требуется.
Чрезвычайно редко пациенту без симптомов требуется какое-либо агрессивное вмешательство, например, операция на позвоночнике. Если у вас есть симптомы, которые, как вы подозреваете, могут быть вызваны защемлением спинномозгового нерва, обратитесь к специалисту по позвоночнику, чтобы он решил – как вас лечить.
Способы терапии
Во многих случаях простые шаги могут помочь в лечении ваших симптомов:
- Назначенные врачом лекарства, например, нестероидные антивоспалительные препараты (НПВП), обезболивающие средства от более сильной боли и миорелаксанты.
- Похудение, если необходимо, с помощью диеты и упражнений.
- Лечебная физкультура или домашние упражнения под присмотром инструктора.
- При защемлении нерва на шее: ношение мягкого ошейника на шее на определенное время.
Но некоторым людям требуется более сложное лечение или операция. Во время хирургической процедуры, называемой дискэктомией, хирург удаляет весь или часть диска, который давит на нервный корешок. Наряду с этой процедурой, хирургу может потребоваться удалить части некоторых позвонков или соединить позвонки вместе.
Что я могу сделать, чтобы предотвратить защемление нерва?
Сохранение физической формы может снизить риск защемления нерва. Правильная осанка на работе и в свободное время, например, если нужно поднимать тяжелые предметы, также может помочь предотвратить это состояние. Если вы подолгу сидите на работе, подумайте о том, чтобы регулярно вставать и гулять. Здоровый образ жизни, включающий отказ от курения и правильное питание, также может снизить риск защемления нерва.

Воспаление или поражение бедренного нерва, называемое невритом, имеет специфические симптомы и требует комплексного лечения. Так как со временем, если не использовать ничего, кроме болеутоляющих – прогрессирует в серьезную патологию.
Без выяснения причины и ее устранения, нервные волокна гибнут. Нога с больной стороны может потерять чувствительность или подвижность.
Анатомическая характеристика
Бедренный нерв – крупный пучок волокон, и один из наиболее уязвимых. Он образуется из волокон спинномозговых корешков в поясничном отделе и опускается по бедру вниз. Отдает веточки к мышцам и коже бедра, из него потом ответвляются большеберцовый и малоберцовый нервы.
Поражение бедренного пучка обладает своими симптомами. Но порой маскируется под воспаление большеберцового или невропатию малоберцового нерва.
При воспалении, собственно, бедренного участка, независимо от причин, возникают болезненные ощущения (невралгия). Боль усиливается при напряжении мышц, во время ходьбы, приседаний. Болевой синдром может распространиться выше, на область поясницы.
- Нервные волокна станут постепенно отмирать, а воспаление или защемление – усиливаться.
- Боль сначала нарастает, но потом, по мере гибели чувствительных пучков, – снижается.
- Нога начинает не просто болеть, но и неметь. Когда отмирают двигательные волокна – отнимается.
- Так как нервы регулируют и питание тканей, то бедренная невропатия сопровождается сухостью кожи, атрофией мышц.
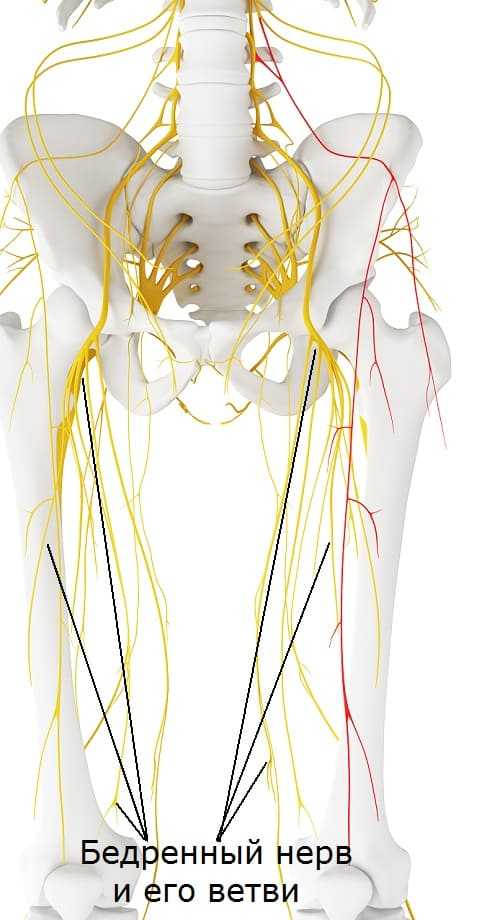
Кроме того, симптомы повреждения бедренного нерва могут служить проявлением других болезней. Поэтому боль, онемение кожи и дискомфорт в бедре – повод обратиться к врачу для комплексного неврологического обследования.
Причины
Проблемы с нервами ног возникают в любом возрасте. Чаще им подвержены взрослые люди, занятые физическим трудом. Но страдают и старики, дети.
Типичные причины подобного состояния:

- Переохлаждение поясничной области, ног. Это бывает длительное пребывание на холодной улице в одежде не по сезону. Часто страдают после сидения под сквозняком, например, от кондиционера летом. Фактор риска – купание в жару в прохладном водоеме.
- Отравление, в том числе алкоголем или наркотическими веществами.
- Чрезмерные физические нагрузки.
- Физические травмы или удары как в области поясницы, так и ягодиц, бедра. Даже не оставившее внешнего проявления воздействие, может привести к спазму мышц, отеку, ущемлению волокон.
- Проблемы с сосудами и системой кровообращения. Нервы перестают получать нужные питательные вещества и погибают.
- Инфекционные заболевания.
- Общее ослабление организма в связи с аутоиммунными заболеваниями и другими нарушениями иммунитета.
Инъекционные наркоманы нередко начинают колоть наркотики в бедренную вену. При инфицировании этого участка, воспаляется и проходящий рядом пучок.
Переохлаждение и травмы, как правило, приводят к мононейропатии бедренного нерва – изолированному поражению этого нервного пучка. Отравления чаще сопровождаются поражением нескольких отделов тела – полинейропатия.
Симптомы
Признаки патологии, в первую очередь, проявляются в виде неприятных ощущений в нижних конечностях: жжение, боль, отдающая вниз, к колену.
Визуально, нога может выглядеть, как всегда, нормально. Заметные глазу проявления возникают в случае давних, нелеченых процессов.
Типичные симптомы поражения бедренного нерва, требующие лечения:
- появление хромоты при физических нагрузках;
- неприятные, тянущие ощущения в паховой области, постепенно переходящие в боль;
- непроизвольное подгибание ноги в коленном суставе, тазобедренном;

- исчезновение пигмента кожи на месте травмы;
- чувство онемения, покалывания по внутренней и внешней стороне бедра;
- отечность голеностопа, голени и колена.
Привлечь внимание может выпадение волос на бедре и ниже. Такой симптом чаще возникает у мужчин и не должен игнорироваться.
Появление дискомфорта требует обращения к врачу. Так как запущенное заболевание лечить сложнее, а некоторые последствия могут остаться навсегда.
Диагностика
Постановка точного диагноза требует от невролога внимания, опыта. Не обойтись без изучения жалоб пациента, анамнеза жизни, аппаратных исследований.
Чтобы установить, что источник дискомфорта и боли – нерв, скрытый на бедре, а не проблемы с позвоночником или другие заболевания, назначают:
- Рентгенография позвоночника, показывающая, есть ли уже патологии, способные повлиять на нервную ткань в нижних конечностях. – показывает, насколько сохранена проводящая функция нервных волокон. . Методика выявляет участки деформации, сдавливания, преобразования, отека.
- Дополнительное УЗИ забрюшинного пространства, позволяющее исключить ряд заболеваний с похожей симптоматикой.
Квалифицированный УЗИ врач проводит динамические пробы. С их помощью, невролог может оценить степень подвижности нерва в канале, исключить тоннельный синдром.
После установления первопричины патологии и механизма повреждения нервной ткани: воспаления или защемления, – врач назначает терапевтические процедуры и лекарства.
Лечение
Не всегда, когда вас беспокоит бедренный нерв, это оказывается невропатия, поэтому, как ее лечить, должен решать врач. И то – после детального изучения пациента.
Самолечение или применение народных методов без согласования с доктором, может привести к серьезному ухудшению ситуации. Или только временному улучшению состояния: проблема вскоре вернется с более выраженными симптомами.
Чтоб рассчитывать на полное излечение от нейропатии, используют комплексную терапию. Состав схемы подбирается в зависимости от состояния конкретного пациента и первопричины, приведшей к развитию болезни.
Действенными методами считаются:
- Физиотерапия, включающая в себя сеансы ЛФК упражнений с тренером. В начале показаны умеренные физические упражнения каждый день с последующим наращиванием нагрузки. , ежедневная гимнастика.
- Подобранные специально для пациента методики рефлексотерапии.
- Медикаментозный подход. В зависимости от ситуации, используют обезболивающие, антибиотики, противовирусные препараты. При необходимости – лекарства, снимающие воспаление и восстанавливающие кровоток в поврежденной части тела, противоотечные средства. .
- Изменения в образе жизни. Увеличение или снижение физической активности, формирование рационального меню.
- Хирургическое вмешательство, которое проводится, если к патологии привела физическая травма. Хирурги сшивают ткани нерва, восстанавливая способность управлять ногой.
Длительность проводимого курса различна. Зависит от конкретной проблемы: защемления, воспаления или надрыва бедренного нерва. И насколько своевременно человек обратился за помощью.
Профилактика
Предотвратить возникновение симптомов туннельного синдрома или нейропатии бедренного нерва, и не проходить лечение – непросто. Чтоб снизить вероятность неврита, нужно следовать советам докторов, вести здоровый образ жизни.
Чтобы не возникла невропатия подкожного нерва бедра, рекомендуют:
- Регулярные занятия подвижными видами спорта с определенной нагрузкой на ноги. Распространенные и доступные: танцы, бег трусцой, йога, спортивная ходьба.
- Ежедневные пешие прогулки.
- Умеренный физический труд, без чрезмерного перенапряжения.
- Регулярное выполнение упражнений для сохранения правильной осанки.
- Избегать травм позвоночника, поясницы. Перед любой тренировкой или физической работой необходимо делать разминку, растяжку, чтобы избежать защемлений.
- Сбалансированное питание с достаточным количеством белка в ежедневном рационе.
Хотя воспаление или невропатия бедренного нерва кажется неопасным, но требует лечения своевременно, так как симптомы постепенно усиливаются, приводя к онемению конечностей. А утрата способности двигать ногой, приводит к инвалидизации.
Если вы уже прошли курс терапии, регулярно выполняйте рекомендации по профилактике, чтобы болезнь не вернулась.
Список использованной литературы
Была ли эта статья полезна?
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений:
Если у вас остались вопросы, задайте их врачам на нашем форуме!
Клиника восстановительной неврологии проводит консультации, диагностику, комплексное лечение с индивидуальным подходом для активации и стимуляции мозга.

123182 г. Москва, ул. Маршала Василевского, д. 13, корп. 3, под. 2
357501 г. Пятигорск, ул. Козлова, д. 8 ОФИС 1

Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
18+ Информация, представленная на сайте, не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.

Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
- Переохлаждения поясницы
- Чрезмерной нагрузки на тазовые мышцы
- Сколиоза и других нарушений в области позвоночника
- Травмы позвоночника
- Артроза и других заболеваний тазобедренного сустава
- Беременности
- Осложнений во время родов
- Сидячего образа жизни
- Повреждений седалищного нерва при внутримышечных инъекциях
- Инфекционных заболеваний
- Новообразований (доброкачественных и злокачественных)
- Боли при ушибе или падении
- Межпозвонковой грыжи
- Остеохондроза
- Синдрома грушевидной мышцы
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
- Боль в пояснице, задней поверхности бедра, ягодицах или голени
- Дискомфорт во время ходьбы, при сведении ног и сгибе в колене
- Ощущение жара в пальцах ног
- Ощущение зябкости в зоне поражения нерва
- Чрезмерная потливость
- Нарушение подвижности сустава – обычно пациенты жалуются, что не могут разогнуть ногу
- Онемение конечностей
- Ощущение мурашек на ноге
- Изменение цвета кожи на поврежденной территории
- Общее недомогание, апатия и слабость
- Повышенная температура тела
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.

Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
- Примите удобную и безболезненную позу. Оптимальный вариант – лежа на спине или на здоровом боку с прямой ногой, в которой ощущается боль
- Максимально откажитесь от активности, так как каждое лишнее движение может спровоцировать дополнительную боль
- Откажитесь от дедовских способов лечения – грелку лучше убрать в сторону, также не стоит растирать больную область. Эти действия могут усугубить положение
- Примите анальгетики. Они помогут притупить острую ноющую боль. Обычно такие препараты бывают в виде капсул или мазей
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
После чего специалисты прописывают противовоспалительные препараты, комплекс витаминов группы «В» и миорелаксанты. Также пациент может получить направление на физиотерапию и ЛФК. Обычно процедуры назначаются при нестерпимой боли, которая не уходит даже после комплексного лечения. В особых случаях доктор может прописать и дополнительные витаминные комплексы, антиоксиданты и обезболивающие средства. Таким образом будут сниматься не только симптомы недуга, но и начнется борьба с болезнью-возбудителем.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.
Читайте также:

