Вызывать ли скорую при крапивнице у ребенка
Обновлено: 01.05.2024
Крапивница – аллергическое заболевание, причины которого у детей и взрослых могут быть самыми разными. Основной симптом болезни – появление на коже высыпаний в виде волдырей, которые сильно зудят и напоминают ожог крапивой.
По данным статистики, 25% всего населения планеты хотя бы раз в жизни сталкивалось с этой патологией, в основном, это дети, женщины в возрасте до 40 лет. При постоянном контакте с аллергеном заболевание переходит в хроническое, а в половине всех случаев сопровождается отеком Квинке.
Причины развития крапивницы
Крапивница никогда не развивается сама по себе, для этого обязательно есть причина. В некоторых случаях выявить ее не составляет труда, но иногда сделать это оказывается затруднительно.
Чаще всего крапивница у детей проявляется после использования в лечении каких-то препаратов или употребления в пищу определенных продуктов питания. Самыми аллергенными для малышей считаются мед, орехи, рыба, пищевые добавки в продуктах, специи, колбасные изделия, полуфабрикаты. Поэтому их не рекомендуется давать детям до 3 лет.
- укусы насекомых;
- присутствие в организме паразитов;
- пыльцу растений;
- плесень;
- химические вещества, в том числе из разряда домашней химии;
- латекс;
- ультрафиолетовое излучение;
- вибрацию.
Симптомы крапивницы
Основное проявление – появление на коже пятен красного или розового цвета, самой разной формы, и волдырей, размер которых может достигать нескольких сантиметров. Может появиться небольшой отек, который постепенно исчезает на протяжении суток, редко двух.
Если отечность затрагивает более глубокие слои кожи или слизистые, может получиться отек Квинке – опасное для жизни состояние, требующее немедленного медицинского вмешательства.
Сыпь при аллергической крапивнице всегда сопровождается нестерпимым зудом, а некоторые пациенты описывают его как невыносимое жжение. Яростное расчесывание таких участков может привести к инфицированию эпидермиса с дальнейшим осложнением в виде гнойничков и ран.
- головную боль;
- повышенную температуру;
- расстройство сна;
- беспокойство;
- нарушение аппетита.
Острая крапивница диагностируется чаще всего. Волдыри и отечность кожи при этой форме появляются совершенно внезапно, порой на фоне прекрасного самочувствия человека. Чаще всего вызывается какими-то внешними причинами, продуктами питания. Бывает и после использования лекарств, особенно при самолечении. Симптомы проходят самостоятельно в срок от нескольких дней до нескольких недель.
Хроническая крапивница – состояние, при котором симптомы продолжают сохраняться на протяжении более чем 6 недель от момента первых высыпаний на коже. Для этого варианта характерно волнообразное течение, когда периоды полного отсутствия симптомов (выздоровление) резко сменяются обострениями с появлением новой порции пятен и волдырей. Это сопровождается невыносимым зудом и быстрым развитием отека Квинке. Появившиеся элементы сыпи могут сливаться друг с другом, охватывая все новые и новые участки кожи.
Иногда периоды полного благополучия без симптомов могут протекать длительно – до 10 лет.
Детская крапивница – это аллергическое заболевание кожи, которое чаще всего развивается на фоне уже имеющегося экссудативного диатеза и появляется из-за продуктов питания, введенных в качестве прикорма.
Замечено, что этот вид аллергии в основном развивается у малышей, которые находятся на искусственном вскармливании или питаются продуктами, не соответствующими их возрасту.
Осложнения крапивницы
Важно знать, как выглядит крапивница, и уметь правильно оказывать первую помощь. Это поможет предупредить развитие тяжелых осложнений, которые могут привести к летальному исходу.
Часто крапивница сопровождается отеком Квинке, который еще называют ангионевротическим. Особенно опасно его развитие в области гортани, так как он может сдавить трахею и нарушить дыхание.
Еще одно серьезное осложнение – анафилактический шок. Это опасная для жизни аллергическая реакция немедленного типа, которая возникает при повышенной чувствительности организма человека к тому или иному аллергену. Обычно развивается при повторном контакте с аллергеном и требует немедленной медицинской помощи.
Диагностика крапивницы
Перед началом лечения важно понять, на что именно у человека такая сильная аллергическая реакция. Только удалив из привычной жизни этот провоцирующий фактор, можно не бояться, что симптомы крапивницы появятся снова, а такое возможно даже после проведенной правильной терапии.
Первая помощь при крапивнице
Важно, чтобы в домашней аптечке всегда лежали препараты от аллергии, так как крапивница у взрослых, да и у ребенка тоже, может появиться в любой момент. Препараты от аллергии могут быть в форме капель или таблеток. Современные средства не вызывают сонливости и у них практически нет побочных эффектов.
Важно принять лекарство при первых же симптомах, не дожидаясь ухудшения общего состояния. Если через 20 минут от момента приема не произошло улучшений, следует вызвать «Скорую помощь».
Лечение крапивницы
Единственный способ избавиться от заболевания – не допускать контакта с аллергеном, который предварительно выявляется лабораторными тестами. Если же тестирование не выявило провоцирующий фактор, а крапивница имеет эпизодический характер, то прием антигистаминных препаратов быстро устранит симптомы.
Во время лечения рекомендуется соблюдать диету, которая при крапивнице поможет предотвратить повторное появление заболевания. В меню следует включать только гипоаллергенные продукты: нежирное отварное мясо, супы на вторичном мясном бульоне или вегетарианские. Из круп лучше выбирать рис, гречку, овсянку. Рекомендуются нежирный творог, натуральный йогурт, яблоки, компот из сухофруктов, за исключением изюма, цельнозерновой хлеб.
Из меню на время лечения следует исключить цитрусовые, орехи, рыбу и все морепродукты, шоколадные изделия, копчености, кофе, яйца, мед, покупную сдобу.
Лечение проводится врачом-дерматологом и аллергологом-иммунологом. Для местного нанесения эффективными будут мази от крапивницы, которые не только снимают зуд, но и устраняют отек, покраснение и чувство жжение на коже. Одним из самых эффективных считается гель Диметинден, который надо наносить тонким слоем на пораженный участок кожи до 4-х раз в сутки.
В виде таблеток назначается курс антигистаминных препаратов. Также врач может назначить от крапивницы препараты глюконата кальция или кальция хлорида. Они помогают уменьшить проявления аллергии, однако вводить их следует только под контролем врача в процедурном кабинете.
Если антигистаминные препараты не дают желаемого эффекта быстро, а также при тяжелых формах крапивницы, используются кортикостероиды, которые можно наносить на кожу или принимать в форме таблеток или инъекций.
За какое время можно вылечить крапивницу
В течение 4-6 недель острая крапивница проходит практически у всех пациентов с этим диагнозом. Однако иногда острая форма может перейти в хроническую, и тогда заболевание становится неизлечимым, с периодами обострения и полной ремиссии с отсутствием симптомов, которые чередуются между собой.

Лучшие таблетки от аллергии – те, которые работают и имеют минимум побочных эффектов. Расскажем о 15 самых популярных средствах, которые применяются при лечении аллергии.
Виды аллергии
В зависимости от аллергена различают следующие виды аллергии:
- аллергию на пыльцу растений (поллиноз);
- пищевую аллергию;
- на укусы насекомых;
- шерсть животных;
- лекарства;
- химические раздражители (например, бытовую химию);
- другие виды аллергии (на алкоголь, солнце, холод и прочее).
Причины аллергии
Причина аллергии – аллерген. С этим наука и медицина давно разобрались. Что касается причин повышенной чувствительности к тому или иному веществу, то здесь много загадок. По неизвестной причине происходит чрезмерная активация иммунных клеток (тучных клеток и базофилов) в ответ на появление в организме аллергена. Инициируется воспалительный процесс, который может быть легким (насморк, слезотечение, зуд) или угрожающим жизни человека (анафилактический шок, отек Квинке).
В развитых странах фиксируют постоянный рост числа аллергиков. Точная причина такого явления пока не установлена. На сегодняшний день доминирующей в этом смысле является гигиеническая теория¹. Ее выдвинул Дэвид Стрэчен в 1989 году. Согласно этой гипотезе, чрезмерная гигиена приводит к недостаточной нагрузке иммунной системы. В итоге иммунитет начинает реагировать на безобидные антигены вроде пыльцы растений или шерсти животных.
Классификация препаратов от аллергии
Самыми распространенными лекарствами от аллергии являются антигистаминные препараты. Гистамин – это медиатор аллергических реакций. Он связывается с рецепторами на коже, слизистых, сосудах и гладкой мускулатуре. Такое связывание приводит к отеку слизистой оболочки носа, спазму бронхов, кожным и кишечным реакциям.
Антигистаминные препараты связываются с рецепторами гистамина, осуществляя их блокаду. Таким образом, гистамин не способен реализовать свое аллергогенное действие. Все антигистаминные средства делятся на 3 группы:
- Препараты 1-го поколения. Самый ранний класс антигистаминных средств. Такие лекарства действуют быстро и эффективно. Однако их действие непродолжительное, что требует двух- или трехкратного приема в сутки. Еще один существенный недостаток таких лекарств – седативный эффект. Пациента клонит в сон после таких средств. Поэтому их нельзя принимать, если вы за рулем или работаете на опасном производстве.
- Препараты 2-го поколения. У этих лекарств более продолжительное действие. Как правило, это 12-24 часов. Поэтому их принимают 1-2 раза в сутки. Еще одно преимущество антигистаминных препаратов 2 поколения – сравнительно небольшое число побочных эффектов. Они не вызывают сонливости, а значит, могут применяться водителями и лицами, которые работают на потенциально опасных производствах.
- Препараты 3-го поколения. Это самые новые препараты от аллергии, которые представляют собой метаболиты действующих веществ 2-го поколения. Считается, что такие лекарства более эффективные и безопасные, однако у медицинского сообщества еще недостаточно данных на этот счет.
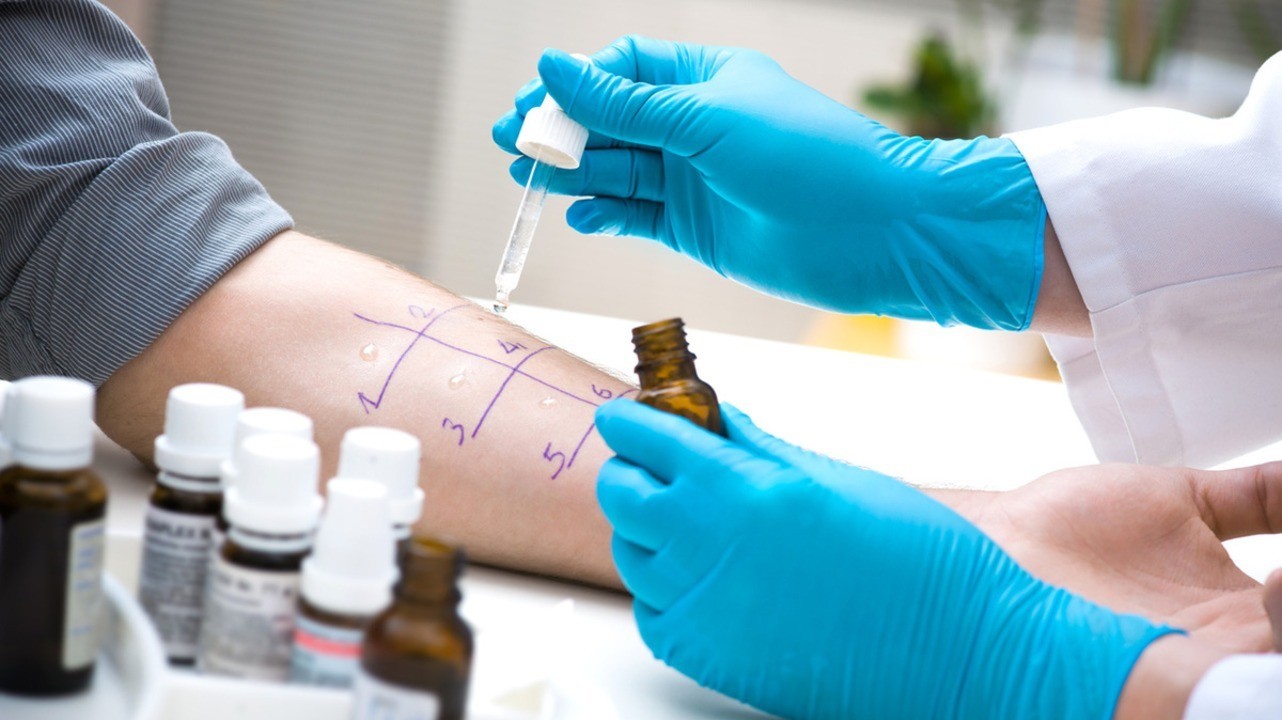
Тест на аллергены. Фото: alexraths / Depositphotos
ТОП препаратов от аллергии
Ниже мы рассмотрим 15 самых распространенных действующих веществ против аллергии. Отметим, что название действующего вещества часто не совпадает с названием лекарства.
1. Хлоропирамин
Торговые названия: «Супрастин», «Суприламин», «Супривелл», «Гистаприм», «Хлоропирамин».
Хлоропирамин преимущественно выпускается в таблетках. Но имеются и формы для внутримышечного введения. Препарат обладает выраженным антигистаминным действием. Уже спустя 15-30 минут после приема наступает облегчение². Через час достигается максимальная концентрация препарата в крови.
Лекарства на основе хлоропирамина, как правило, работают в течение 4-6 часов. Такие средства не только блокируют выработку гистамина, но также снимают отечность и зуд. Также хлоропирамин оказывает тормозящее действие на центральную нервную систему (успокаивающий и седативный эффекты).
Противопоказания: повышенная чувствительность к компонентам препарата, тяжелые формы аденомы предстательной железы, беременность и кормление грудью.
2. Клемастин
Торговые названия: «Тавегил», «Клемастин», «Клемастин-Эском».
Клемастин применяют для подавления острых аллергических реакций. Также используют в комплексном лечении анафилактических реакций.
Противопоказания: повышенная чувствительность к компонентам препарата, возраст до 6 лет (таблетки) или до 1 года (сироп или инъекции), беременность, кормление грудью.
3. Лоратадин
Торговые названия: «Кларитин», «Кларнедин», «ЛораГексал», «Кларифер», «Эролин», «Кларотадин» и другие.
Среди побочных эффектов лоратадина – головная боль (в 12% случаев), сонливость (8%), утомляемость (4%). В редких случаях (менее 2%) лоратадин нарушает концентрацию внимания.
Противопоказания: повышенная чувствительность к компонентам препарата, детский возраст до 2 лет.
При беременности лоратадин принимают в том случае, если предполагаемая польза превышает потенциальный риск для плода.
4. Цетиризин
Торговые названия: «Зиртек», «Зинцет», «Алерза», «Зодак», «Парлазин», «Цетиризин», «Солонэкс» и другие.
Цетиризин оказывает продолжительное противоаллергические действие и практически лишен седативного эффекта. Препарат снимает отечность, зуд. В сезон цветения препараты цетиризина могут применяться и в профилактических целях.
Самая распространенная форма для цетиризина – таблетки. Также выпускается в виде капель. Применяется для облегчения назальных и глазных и кожных симптомов аллергии.
Противопоказания: повышенная чувствительность к цетиризину, последняя стадия почечной недостаточности. Цетиризин в виде капель не назначают детям до 6 месяцев. Таблетированные формы препарата разрешаются с 6-летнего возраста. Цетиризин нельзя применять во время беременности, из-за отсутствия клинических исследований относительно его безопасности у беременных женщин.
5. Дезлоратадин
Торговые названия: «Эриус», «Эспонтин», «Лордестин», «Налориус», «Делорсин», «Дезлоратадин», «Дезал», «Блогир-3» и другие.
Лекарства на основе дезлоратадина выпускаются в виде таблеток или сиропа. Действующее вещество отличается длительным противоаллергическим и противовоспалительным действием, которое длится до 24 часов.
Дезлоратадин используется для лечения сезонного и круглогодичного аллергического ринита и крапивницы.
Противопоказания: повышенная чувствительность к компонентам препарата, беременность и кормление грудью. Сироп нельзя принимать детям до 1 года, а таблетированные формы препарата – детям до 12 лет.

- Даже дисциплинированные аллергики (которые всегда носят с собой нужные лекарства) могу оказаться в ситуации, когда под рукой не окажется спасительного средства. В таких ситуациях нужно действовать в зависимости от типа аллергии:
- При аллергии на пыльцу. Промойте глаза, лицо и волосы. Как можно быстрее поменяйте одежду. Много пыльцы оседает именно на волосах и одежде.
- При аллергии на пищу. Пейте больше воды. Если аллергический приступ не стихает, вызывайте рвоту.
- При аллергии на укус насекомого. Для снятия отека и воспаления приложите к укусу что-то холодное. Это может быть бутылка с холодной водой или смоченное в воде полотенце. Если есть под рукой лед, заверните его в ткань и приложите к укусу. Прикладывать лед на голую кожу нельзя!
6. Дифенгидрамин
Торговые названия: «Димедрол».
Димедрол выпускается в виде таблеток, гелей и растворов для внутримышечного введения. Препарат применяется при широком спектре аллергических заболеваний, среди которых поллиноз, вазомоторный ринит, крапивница, анафилактический шок и другие. Также дифенгидрамин используют в лечении бронхиальной астмы, язвенной болезни желудка, морской и воздушной болезней.
Препараты в виде геля применяются для лечения кожных аллергических заболеваний и солнечных ожогов.
Противопоказания: гиперчувствительность к компонентам препарата, кормление грудью, детский возраст (период новорожденности).

Препараты с дифенгидрамином с осторожностью применяют при глаукоме, беременности и аденоме предстательной железы. В таких случаях врач оценивает потенциальные риски от препарата, на основании чего принимает решение, назначать лекарство или нет.
7. Эбастин
Торговые названия: «Эбастин», «Эспа-Эбастин», «Кестин», «Зиртал-10».
Средства с эбастином применяются при аллергическом рините, хронической крапивнице и заболеваниях с высоким высвобождением гистамина.
Противопоказания: повышенная чувствительность к препарату, беременность, возраст до 12 лет.
8. Мебгидролин
Торговые названия: «Диазолин».
Диазолин выпускается в таблетках или драже. Он эффективен при аллергическом рините, поллинозе, аллергическом конъюнктивите и кожных аллергических проявлениях. Применяется и в комплексном лечении зудящих дерматозов.
Противопоказания: гиперчувствительность, обострение язвенной болезни желудка и двенадцатиперстной кишки, воспалительные заболевания органов пищеварения, аденома предстательной железы.
9. Астемизол
Торговые названия: «Гисталонг», «Асмовал 10», «Мибирон», «Стемиз».
Препараты с астемизолом выпускаются в виде таблеток и суспензий. Применяются при назальных, глазных и кожных аллергических реакциях. Также используют для вспомогательной терапии бронхиальной астмы.
Противопоказания: гиперчувствительность, беременность и кормление грудью, детский возраст до 2 лет.
10. Прометазин
Торговые названия: «Пипольфен».
Прометазин применяют при широком спектре аллергических реакций. Это многочисленные кожные проявления, лекарственная аллергия, астматический бронхит, анафилактические и анафилактоидные реакции. Препарат также применяют при ревматических поражениях, невралгии, неврозоподобных состояниях и психозах.
Противопоказания: гиперчувствительность, кома, сочетание с ингибиторами моноаминоксидазы (МАО). Прометазин нельзя принимать в состоянии алкогольной интоксикации, почечной или печеночной недостаточности. Препарат запрещен во время беременности, кормления грудью и в раннем детском возрасте до 6 лет.

Гормональные препараты при аллергии
При аллергии применяются не только антигистаминные препараты, которым посвящен наш материал. При тяжелых формах аллергической реакции для снятия воспалительного процесса используются и кортикостероиды. Это гормональные противовоспалительные препараты, отличающиеся выраженным действием.
Кортикостероиды – это рецептурные лекарства, которых назначает только врач. Их используют для снятия бронхоспазмов, кожных поражений и заложенности носа. Выпускаются они в виде таблеток, спреев, мазей, а также растворов для инъекций.
11. Левоцетиризин
Торговые названия: «Ксизал», «Супрастинекс», «Гленцет», «Цетрин», «Зодак», «Эльцет».
Левоцетиризин выпускается в виде таблеток и капель. Используется при круглогодичных и сезонных аллергических ринитах и конъюнктивитах. Препарат эффективен при поллинозе, крапивнице, кожных аллергических заболеваниях.
Противопоказания: повышенная чувствительность к левоцетиризину, цетиризину, гидроксизину и иным производным пиперазина. Препарат нельзя принимать при терминальной стадии почечной недостаточности, а также детям до 2-х лет (капли) и 6-ти лет (таблетки).
12. Акривастин
Торговые названия: Семпрекс.
Акривастин выпускают в виде капсул. Лекарство используют против аллергического ринита, а также кожных аллергических реакций. Седативный эффект выражен слабо. При этом в редких случаях такой побочный эффект все же проявляется (как и бессонница). Антигистаминное действие акривастина сохраняется примерно 12 часов.
Противопоказания: гиперчувствительность, беременность и кормление грудью, детский возраст до 12 лет, тяжелая почечная недостаточность.
13. Азеластин
Торговые названия: «Азеластин-Ксантис», «Аллергодил».
Препарат выпускается в виде назального спрея и капель (назальных и глазных). Используется для лечения сезонного или круглогодичного аллергического ринита и конъюнктивита.
Противопоказания: повышенная чувствительность к препарату, беременность, кормление грудью. Глазные капли нельзя применять детям до 4-х лет, а спреи и капли для носа – до 6-ти лет.
14. Диметинден
Торговые названия: «Фенистил», «Феницитол», «Диметинден», «Аллерголан», «Акристил».
Противоаллергические препараты на основе диметиндена используются для наружного применения и приема внутрь. Выпускаются в виде капель, капсул, гелей и эмульсий.
Капсулы и капли для внутреннего приема назначаются при поллинозе, крапивнице, экземе, ангионевротическом шоке, пищевой и лекарственной аллергии, а также реакциях на укусы насекомых.
Гели и эмульсии для наружного применения используются при зудящих дерматозах, крапивнице, а также ожогах.
Противопоказания: повышенная чувствительность, 1-й триместр беременности, новорожденный период.
15. Фексофенадин
Торговые названия: «Аллегра», «Фексофаст», «Телфаст», «Фексадин», «Фексофен».
Фексофенадин производят в виде таблеток, капсул и капель. Его используют для лечения крапивницы, зуда, а также при аллергических симптомах со стороны верхних дыхательных путей 4 .
Противопоказания: повышенная чувствительность к компонентам препарата, детский возраст до 6 лет.
Заключение
Для подавления аллергических реакций чаще всего используются антигистаминные препараты. В этом материале мы рассказали о 15 самых популярных таких лекарствах. Приведенный список нельзя считать рейтингом, поскольку лучшее средство от аллергии на сегодняшний день назвать нельзя. В одних случаях подойдут антигистаминные препараты первого поколения, а в других – второго или третьего.
Лекарство от аллергии обязательно должно быть в аптечке, даже если вы не страдаете от аллергии. Вы можете повстречаться с незнакомым аллергеном, который спровоцирует воспалительную реакцию. На помощь придут антигистаминные средства. Если аллергическая реакция тяжелая, нужно вызывать скорую помощь.
Источники
3. Tenn MW, Steacy LM, Ng CC, Ellis AK. Onset of action for loratadine tablets for the symptomatic control of seasonal allergic rhinitis in adults challenged with ragweed pollen in the Environmental Exposure Unit: a post hoc analysis of total symptom score. Allergy Asthma Clin Immunol. 2018;14:5. Published 2018 Jan 16. doi:10.1186/s13223-017-0227-4
4. Axelrod, David, and Leonard Bielory. “Fexofenadine hydrochloride in the treatment of allergic disease: a review.” Journal of asthma and allergy vol. 1 19-29. 19 Sep. 2008, doi:10.2147/jaa.s3092
Хочу выразить огромную благодарность Луниной Анне Викторовне.
Анна Викторовна – большой профессионал! За столь короткий срок, смогла поставить дочери недостающие звуки и автоматизировать их в речи. Спасибо огромное!
Добрый день! Хочу сказать большое человеческое спасибо Вашей клинике, за чуткое отношение к пациентам и высокий профессионализм. Клиника Ребенок- одна из самых лучших детских клиник в Москве. огромное спасибо врачам за их нелегкий труд. Особенно хочу поблагодарить доктора хирурга-уролога, и просто хорошего человека, Горкина Сергея Александровича, за его внимательность, компетентность и доброжелательность. Все назначения комментирует так, чтобы было понятно и доходчиво для пациента. Желаю дальнейшего процветания и успехов Вашей клинике. спасибо что Вы есть, так держать!
Крапивница — это аллергическое заболевание, которое проявляется пятнами или красными, сильно зудящими бляшками на коже. Распространенность зависит от возраста и экологических условий, а также от сопутствующих заболеваний. Наиболее частым аллергодерматозом является рецидивирующая крапивница.
Отек и зуд, вызванный крапивницей, могут быть очень выраженными. Особенностью, которая отличает данное заболевание от других, являются красные пятна на поверхности кожи. Они имеют неправильные края и небольшие пузырьки. Как правило, крапивница вызвана аллергией. Когда аллерген попадает в организм, происходит выброс гистамина в кровоток и возникает: припухлость, покраснение и зуд.
Виды крапивницы

Существует две формы течения заболевания: острая и хроническая. Острая крапивница часто вызвана пищевой аллергией, укусами насекомых, приемом лекарственных препаратов или контактом с аллергеном. Она длится, как правило, до 1,5 месяцев.
Хроническая крапивница длится более 6 недель. Может начаться, когда иммунная система атакует ткани организма, тем самым вызывая аутоиммунную реакцию. Антитела (белки, которые обычно борются с бактериями и вирусами) вызывают высвобождение гистамина, что приводит к появлению очагов на коже.
Сыпь может возникать локализовано или проявляться в любом месте тела, от шеи до колен. Редко аллергия поражает руки, ноги и лицо, в отличие от ангионевротического отека. Характеризуется появлением сыпи и пятен на коже. Также присутствует отек в области век, губ и гортани.
При ангионевротическом отеке крапивницы возникает необходимость в срочной медицинской помощи, потому что он может вызвать проблемы с дыханием и удушье.
Считается, что от 30 до 50% случаев с хронической крапивницей имеют аутоиммунную причину. Причина, по которой развивается аутоиммунная крапивница, неизвестна, даже если она часто возникает вместе с другими аутоиммунными заболеваниями, такими как:
ревматоидный артрит – иммунная система атакует суставы;
волчанка – иммунная система атакует суставы и кожу.
В редких случаях хроническая крапивница также может быть вызвана другими инфекциями (например, Helicobacter), гипертиреозом (сверхактивная щитовидная железа), гепатитом В или С (инфекции печени), кишечными паразитами.
Таблица – Виды крапивницы у детей
Особенности
Иммунная (IgE-зависимая – пищевая, лекарственная, к гельминтам; компоненты комплемента – анафилотоксины C3a и C5a; комплемент-индуцированная – наследственный или приобретенный дефицит C-1q-инактиватора)
Характеризуется повреждением кожи и зудом. Возможен отек Квинке, уртикарный тип васкулита и анафилактоидная уртикарная реакция.
Неиммунная (в основе – псевдоаллергическая реакция)
Отсутствует истинная реакция взаимодействия между антителом и антигеном с образованием иммунного комплекса. Ig-E не повышается. Возникает на фоне употребления продуктов, которые содержат вазоактивные амины.
Сопровождается увеличением количества тучных клеток. Часто встречается на верхних и нижних конечностях или туловище. Может повреждать внутренние органы и сопровождаться системным мастоцитозом.
Сосудистая крапивница или васкулит
Характеризуется несколькими очагами, которые имеют необычную форму и исчезают через несколько дней. Другие симптомы васкулита крапивницы включают лихорадку, дискомфорт в суставах и мышцах, боль в животе и
Причины крапивницы

Как только гипоталамус регистрирует в мозге повышение температуры тела, он посылает импульс нейронам, которые активируют потовые железы. Нейроны высвобождают ацетилхолин, стимулирующий высвобождение гистамина и гепарина тучными клетками кожи (дегрануляция тучных клеток). Эта дегрануляция приводит к диффузному высвобождению гистамина вблизи потовых желез. Гистамин активирует воспалительную реакцию в окружающих тканях и провоцирует появление зуда и покраснения. При выделении пота (что затруднено у людей, страдающих холинергической крапивницей) кожная реакция прекращается.
Хронический стресс и нервозность могут вызвать приступ психосоматической крапивницы. При постоянной тревоге организм выделяет более высокое количество кортизола и адреналина (гормонов стресса). Но когда организм постоянно находится в состоянии напряжения и гормоны продолжают выделяться в кровоток, возникает гормональный дисбаланс. Адреналин и кортизол соединяются с тучными клетками кожи для производства гистамина. Повышенные уровни кортизола в организме вызывают аллергическую реакцию кожи, такую как крапивница, и могут даже замедлить заживление.
Крапивница обычно является следствием аллергической реакции у детей при воздействии на организм следующих аллергенов:
пыльца цветущих растений;
домашняя пыль (пылевой клещ);
шерсть домашних животных;
Крапивница также может возникать, когда ребенок носит слишком плотную одежду, изготовленную из раздражающих материалов, таких как полиэстер. Причиной также могут стать инфекции, вызванные бактериями, вирусами или другими микроорганизмами.
Некоторые лекарства, такие как ибупрофен, могут вызывать крапивницу у детей в качестве побочного эффекта. Также такая реакции может возникать в том случае если у ребенка имеется индивидуальная непереносимость того или иного вещества, входящего в состав лекарства. Чаще всего это антибактериальные и нестероидные препараты.
Если дети неожиданно подвергаются сильным колебаниям температуры, это может привести к крапивнице. Точно так же длительное пребывание на солнце или на холоде может вызвать аналогичную реакцию кожи. В редких случаях крапивница может развиться на фоне таких заболеваний, как лейкемия и лимфома. Это происходит потому, что иммунная система ослаблена.
Причиной крапивницы у детей также могут стать укусы насекомых, которые могут привести к значительному отеку. Если это укус комара или паука, чувствительная кожа может ответить высвобождением гистамина, который вызывает крапивницу. Контакт с различными вирусами или бактериями может вызвать диффузную сыпь. По всему телу можно наблюдать покрасневшие бляшки.
Симптомы крапивницы
Крапивница проявляется красными пятнами, припухлостью и волдырями. Основными симптомами являются зуд и ощущение жжения на коже. Симптомы могут прогрессировать и распространяться на другие области тела.
Среди дополнительных симптомов крапивницы у детей следует выделить:
тошноту и рвоту;
повышение температуры тела;
дискомфорт в области суставов.
Пятна могут быть маленькими, как точка или принимать размер монеты. Обычно пятна появляются и исчезают в течение нескольких часов. Однако хроническая крапивница может длиться более 6 недель.
Диагностика крапивницы у детей
Предварительный диагноз ставит врач уже после первичного осмотра кожного покрова. Врач точно знает, как выглядит крапивница у ребенка, поэтому не спутает ее с проявлениями других заболеваний.
При аллергии назначаются следующие анализы:
общий анализ крови для исключения иммунных и воспалительных процессов;
аллергопробы для выявления аллергена.
В некоторых ситуациях проводится биохимический анализ крови и обследование на глистно-паразитарные заболевания. При необходимости назначается исследование щитовидной железы для выявления гипер- и гипотиреоза.
Лечение крапивницы

Фармацевтические препараты, используемые для лечения крапивницы нужно принимать в соответствии с рекомендациями врача. Лучшее лечение этого состояния – знать и избегать триггерных факторов. Вероятно, крапивница пройдет сама по себе. Но при этом наблюдение врача является обязательным условием для исключения развития осложнений.
Лечение крапивницы у детей включает в себя:
прием антигистаминных препаратов для уменьшения сыпи;
исключение продуктов, которые вызывают крапивницу;
назначение мочегонных препаратов для устранения сильных отеков;
использование противозудящих мазей для облегчения состояния.
в некоторых ситуациях применяют гормоны (местно и в виде инъекций).
Нужно вести дневник о том, что ребенок делает и есть. Такой подход позволяет определить предрасполагающие факторы и исключить их.
Постепенно можно сузить реальные причины и соответствующим образом реагировать на них.
При таком осложнении, как отек Квинке, появляются приступы кашля и затрудняется дыхание. В данном случае крапивница у детей требует неотложной помощи.
Маленькие дети часто сталкиваются с отеком слизистой оболочки желудочно-кишечного тракта, что сопровождается рвотой. В тяжелых случаях происходит поражение нервной системы и головного мозга. Подобные состояния опасны для здоровья и жизни, поэтому затягивать с визитом к врачу недопустимо.
Большинство детей, переведенных на гипоаллергенную диету, быстро восстанавливаются и выздоравливают даже без лекарств.
Прогноз и профилактика крапивницы
Обычно крапивница со временем проходит. Тем не менее, невозможно предугадать, как долго сохранится такая проблема. Во многих случаях можно контролировать заболевание, избегая провоцирующих его веществ и принимая антигистаминные препараты.
Методы профилактики включают контроль рациона и исключение контакта с летучими и пищевыми аллергенами. Носить нужно свободную одежду из натуральных тканей и не провоцировать у ребенка стрессы. Недопустимо запускать хронические заболевания.
Перед тем как лечить крапивницу у ребенка, следует проконсультироваться с врачом. Обращайтесь к педиатру или аллергологу в клинику «РебенОК» в Москве. У нас работают специалисты с большим практическим опытом. Благодаря современному оснащению удается быстро провести диагностику и на основании полученных результатов назначить эффективную терапию.
Хочу выразить огромную благодарность Луниной Анне Викторовне.
Анна Викторовна – большой профессионал! За столь короткий срок, смогла поставить дочери недостающие звуки и автоматизировать их в речи. Спасибо огромное!
Добрый день! Хочу сказать большое человеческое спасибо Вашей клинике, за чуткое отношение к пациентам и высокий профессионализм. Клиника Ребенок- одна из самых лучших детских клиник в Москве. огромное спасибо врачам за их нелегкий труд. Особенно хочу поблагодарить доктора хирурга-уролога, и просто хорошего человека, Горкина Сергея Александровича, за его внимательность, компетентность и доброжелательность. Все назначения комментирует так, чтобы было понятно и доходчиво для пациента. Желаю дальнейшего процветания и успехов Вашей клинике. спасибо что Вы есть, так держать!
Автор:
Сергеев Андрей Викторович
Детский аллерголог-иммунолог, Кандидат медицинских наук
Пищевая аллергия у детей – это ответ организма на употребление определенной еды. Наиболее частым типом ответа является тот, который опосредуется антителами типа Ig E. Существует клеточно-опосредованный иммунологический ответ, который проявляется позже. Нетипичное состояние сопровождается преимущественно атопическим дерматитом или нарушениями со стороны пищеварительной системы.
С другой стороны, еда также может стать причиной реакции, если она находится в контакте с кожей или воздействует с дыхательными путями. В первом случае это может привести к дерматиту и крапивнице; во втором – к проблемам, связанным с дыхательным аппаратом (астма или ринит).

Типы пищевой аллергии
В настоящее время существует несколько видов:
1. На белок куриного яйца. Развивается при производстве в организме иммуноглобулинов Ig E, направленных против яичных белков. Наиболее распространенный фактор риска – наследственная предрасположенность. Возникает преимущественно в возрасте от 1 до 5 лет. Характеризуется покраснением кожи, зудом, крапивницей, отеком губ и век. Возможна рвота, боли в животе и диарея. Реже появляются респираторные проявления, которые могут сопровождаться одышкой и трудностями при глотании. Они очень серьезны, поэтому пациент должен обратиться к врачу в тот момент, когда они начинают происходить.
2. На рыбу и морепродукты. Установлены иммунным ответом, при котором опосредуются Ig E - антитела, специфичные для рыбы. Отмечается в первые годы после рождения и совпадает с введением рыбы в рацион. Может сохраняться десятилетиями или всю жизнь. Признаки появляются после употребления и при вдыхании паров, образующихся при приготовлении блюд.
3. На молоко. Имеет наследственную основу, хотя в ее развитии участвуют и факторы окружающей среды. Характерна преимущественно для первого года жизни. Тяжесть клинической картины зависит от степени сенсибилизации и количества употребляемого молока. Наиболее частые проявления – кожные (70% случаев). Также наблюдается боль в животе, жидкий стул, рвота или проблемы с глотанием.
4. На овощи и фрукты. Наиболее распространенная причина у пациентов в возрасте старше 5 лет. Около 33% детей не переносят фрукты и только 7% на овощи. Проявляется зудом, отеком губ и языка, появлением красных пятен или рубцов на коже, дерматитом. Также могут появиться признаки со стороны желудочно-кишечного тракта и дыхательного аппарата.
5. На орехи, бобовые и злаки. В 50% случаев реакции настолько серьезны, что могут даже привести к смерти. Данный вид самый опасный, если сравнивать с другими, потому что развивается молниеносно.
Причины возникновения
Появляется аллергия на еду у ребенка на фоне:
снижения защитных функций слизистой оболочки кишечника;
большого количества употребляемой еды и пр.
В обстоятельствах, когда толерантность терпит неудачу, иммунитет вырабатывает ответ Ig E-антител против определенной еды. Процесс начинается в кишечнике (хотя может затрагивать и другие области, такие как дыхательная система или кожный покров).
Когда больной употребляет «опасный» продукт, антиген, связанный с Ig E, обнаруживается на поверхности базофилов и тучных клеток. В это время происходит их активизациях, и высвобождается гистамин и другие воспалительные вещества.
Симптомы пищевой аллергии у детей
Проявляется в первые два часа после еды, если в рацион входит опасный фактор. Поражается один или несколько органов, включая кожу, желудочно-кишечный тракт, слизистые оболочки, дыхательную и сердечно-сосудистую систему. Тяжесть течения зависит от реактивности пораженного органа, общего самочувствия больного и характеристик фактора, вызывающего нетипичный ответ.
Кожные проявления. Крапивница – появление мелкой сыпи. Сопровождается покраснением, зудом и шелушением. Локализуется преимущественно на лице и шее, кистях рук, на предплечьях и в области локтевых сгибов. Может осложниться при присоединении бактериальной инфекции.
Респираторные проявления. Ринит сопровождается заложенностью носа, обильным водянистыми выделениями и многократным чиханием. В редких случаях присоединяется першение в горле и покашливание.
Вовлечение дыхательных путей. У пациентов с астмой бронхоспазмы могут присутствовать в контексте анафилаксии (тяжелое системное состояние). Анафилаксия опасна, т. к. при отсутствии адекватной помощи может привести к летальному исходу.
Поражение органов ЖКТ. Сопровождается диареей, болью в области живота, тошнотой и рвотой. Изменению подвергается стул, который чаще всего разжижается.
Другими проявлениями являются зуд во рту и горле, а также в области глаз. Возможно затруднение глотания, головокружение, обморок, отек век, лица, губ и языка.
Возможные осложнения
Опасность заключается в том, что данное состояние постепенно усугубляется, если время не принять никаких мер:
1. Сначала на фоне сенсибилизации организм развивается дерматит.
2. Потом происходит поражение респираторной системы в виде атопического насморка.
3. Если антиген не исключить, то манифестирует бронхиальная астма.
Самое опасное осложнение – анафилактический шок. Развивается стремительно – через 1-3 минуты после контакта с антигеном. Характеризуется бронхоспазмом, отеком гортани и коллапсом, которые могут привести к летальному исходу, если вовремя не начать лечение.

Диагностика пищевой аллергии у детей
Во многих случаях люди путают специфическую реакцию организма с индивидуальной непереносимостью. Некоторое сходство между ними определенно имеется, но речь идет о разных патологиях. Чрезмерная чувствительность появляется после еды в качестве ответа организма, в то время как при непереносимости защитные функции не вмешивается. Основными причинами непереносимости обычно являются нарушения метаболизма определенных веществ.
При появлении признаков повышенной чувствительности нужно незамедлительно обратиться к врачу. Специалист соберет подробную историю болезни, чтобы попытаться установить, какие факторы «опасны» и установить временную связь между приемом пищи и появлением признаков.
Кожные тесты в некоторых случаях позволяют диагностировать специфическую реакцию. Положительный результат не обязательно означает, что присутствует чувствительность, но отрицательный результат указывает на то, что пациент вряд ли будет восприимчив к такой еде. После получения положительного кожного теста аллергологу может потребоваться провести пероральный контроль, чтобы установить окончательный диагноз.
Лечение пищевой аллергии
В настоящее время единственным средством против негативного воздействия провоцирующего фактора является исключение опасного вещества из рациона. Эта рекомендация кажется простой, но далекой от реальности. Правильная диета предполагает ведение постоянного наблюдения для исключения воздействия присутствующих и скрытых антигенов, которые появляются в обработанной пище. Рекомендуется изучать состав, когда блюда приготовлены вне дома, чтобы избежать случайных контактов с антигенами. Исключить контакт удается, к сожалению, не всем.
В последние десятилетия начинают разрабатываться специальные методы лечения, направленные на изменение ответа иммунитета и приобретение пероральной толерантности. Эти методы известны под названием пероральной десенсибилизации или противоаллергических вакцин, которые могут быть многообещающими для специфической реакции на молоко, арахис и яйца. Чтобы получить индивидуальные рекомендации по лечению обращайтесь к педиатру или аллергологу.
Меры профилактики
Полное выздоровление возможно только при раннем выявлении факторов и исключении их из рациона. При соблюдении рекомендаций по питанию удается предотвратить рецидивы заболевания. У части детей отмечается спонтанное выздоровление по мере увеличения оральной толерантности. Многие «перерастают» заболевание, но рассчитывать на это не стоит.

Лечение пищевой аллергии у детей в клинике «РебенОК»
В нашем медицинском центре работают опытнее специалисты из области аллергологии. Благодаря современному оснащению клиники, мы проводим комплексную диагностику, определяя истинную причину. Уже после первого визита в медицинский центр заметен результат.
Для беседы со специалистом можно явиться в клинику, воспользоваться online-консультацией или вызвать врача на дом. Аллерголог расскажет, чем лечить аллергию на еду у ребенка и даст рекомендации по профилактике развития осложнений.
Хакимва Р.Ф. К вопросу о пищевой аллергии у детей. 2009 г. [Электронный ресурс]
Баранов А.А., Намазова-Баранова Л.С., Хаитов Р.М. Пищевая аллергия у детей. Клинические рекомендации. 2016 г. [Электронный ресурс]
Что такое крапивница? Причины возникновения, диагностику и методы лечения разберем в статье доктора Меркуловой Ирины Юрьевны, аллерголога со стажем в 12 лет.
Над статьей доктора Меркуловой Ирины Юрьевны работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Крапивница — одно из распространённых заболеваний в мире, характеризующееся кожными высыпаниями в виде волдырей. Иногда крапивница сопровождается ангионевротическим отёком (отёком Квинке — частным случаем крапивницы, т. н. гигантская крапивница). [1] Крапивница — самостоятельное заболевание, и её следует отличать от тех случаев, когда волдыри могут служить только симптомом других состояний, которые к ней не относятся: острой анафилактической реакции, при проведении кожных скарификационных проб и т. д . [2]
Причинами возникновения крапивницы могут служить:
- лекарственные препараты (антибиотики, витамины, НПВС, иАПФ, рентгеноконтрастные вещества);
- продукты питания (рыба, ракообразные, орехи, молоко, мёд, пищевые добавки, фрукты, специи при перекрёстной аллергии у пациентов с сезонными и круглогодичными аллергическими ринитами, аллергией на латекс);
- укусы насекомых;
- паразиты (простейшие, гельминты);
- аэроаллергены (пыльца деревьев и трав, шерсть и выделения животных, бытовая или книжная пыль, плесень),
- вирусные, бактериальные, грибковые инфекции (ЛОР-органов, мочеполовой системы, пищеварительной системы, в т.ч. хеликобактерная);
- химические вещества (соли, краски, строительные и ремонтные смеси, косметика);
- латекс (часто у медицинских работников, а также тех, кто вынужден часто пользоваться изделиями из латекса по роду своей деятельности);
- психогенные факторы;
- физическая нагрузка (в т.ч. профессиональный спорт);
- аутоиммунные заболевания (если есть системная красная волчанка, аутоиммунный тиреоидит, ревматоидный артрит и т. д.);
- новообразования;
- генетические факторы;
- УФ-излучение;
- температура (высокая и низкая);
- давление (при сдавлении кожи тугой одеждой, сумками/ранцами, ремнями, в т. ч. у профессиональных спортсменов);
- вибрация (часто у тех, кто по профессиональной необходимости вынужден иметь дело с вибрацией);
- обычная вода. [2]
Если причина не может быть идентифицирована даже после детального сбора анамнеза и проведения аллергологических тестов, то такую крапивницу называют идиопатической. Хроническая идиопатическая крапивница может быть связана с заболеваниями щитовидной железы, гормональным дисбалансом и в очень редких случаях с раковой опухолью. Даже если крапивница хроническая, она, скорее всего, пройдёт со временем.
Что такое нервная крапивница
Психогенные факторы, такие как стресс и яркие эмоции, могут провоцировать развитие острой крапивницы. Также они могут приводить к обострению хронической формы заболевания.
При таком многообразии провоцирующих факторов у трети пациентов причины крапивницы остаются неизвестными. Это связано с несовершенством диагностических возможностей и является предметом научного поиска для учёных по всему миру. [1]
Заразна ли крапивница
Крапивница не заразна и от человека к человеку не передаётся.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы крапивницы
Основные симптомы крапивницы:
- кожный зуд;
- высыпания на коже в виде волдырей.
Зуд кожи бывает разной интенсивности — от незначительного зуда до нестерпимого, особенно вечером и ночью. Волдыри могут быть различной формы, сливаться между собой, быть абсолютно любого диаметра (от нескольких миллиметров до нескольких десятков сантиметров), и появляться на любом участке кожи и иногда слизистых. Чаще бледные в центре с покраснением по периферии. В местах скопления большого количества рыхлой подкожно-жировой клетчатки (веки, уши, губы, пальцы, половые органы) крапивница может проявляться в своей гигантской форме — в виде отека Квинке. [2]

Главное отличие высыпаний — это их мономорфность, т. е. сыпь на коже при крапивнице всегда представлена только волдырём. Волдырь — это локальный отёк кожи (мини-отёк Квинке), который бледнеет при надавливании на него. Следующая отличительная черта высыпаний при крапивнице — это то, что волдыри бесследно исчезают в течение 1-2 суток. Это главные отличительные диагностические черты, которые не позволяют перепутать крапивницу с любыми другими заболеваниями, сопровождающимися высыпаниями на коже. Редко интенсивные высыпания могут сопровождаться незначительным повышением температуры тела, снижением давления, слабостью, болями в области эпигастрия или живота схваткообразного характера, жидким стулом. [1]


Крапивница у детей
По приблизительным данным, заболевание встречается у 0,3 − 7 % детей [11] . Симптомы крапивницы у них одинаковы со взрослыми.
Патогенез крапивницы
В основе любой крапивницы лежит активация тучных клеток с их дальнейшей дегрануляцией и высвобождением медиаторов.

К активации тучных клеток приводят различные механизмы:
1. иммунные (с участием иммунной системы) с вовлечением медиаторов — гистамина, лейкотриенов, брадикинина, простогландинов, ФАТ и т. д. В зависимости от антигена (провоцирующего фактора) развивается крапивница:
- аллергическая (атопическая) при контакте с пищевыми и аэроаллергенами;
- инфекционно-аллергическая при наличии вирусной, грибковой или бактериальной инфекции;
- аутоиммунная при наличии аутоиммунного тиреоидита, системных заболеваний.
2. псевдоаллергические, неиммунные (реализуемые без участия иммунной системы) под влиянием лекарственных препаратов, продуктов-гистаминлибераторов (шоколад, кофе, клубника, копчёности), физического воздействия (высокие и низкие температуры, давление, инсоляция, вибрация и т. д.), ядов насекомых, химических веществ, воды и т. д. [2]

Тучных клеток, т. е. тех, которые реализуют клинические проявления болезни, при хронической крапивнице в организме больного человека в 10 раз больше по сравнению со здоровым. И они чересчур «отзывчивы» к провоцирующему фактору даже при его минимальной активности. Это состояние называется «феномен преходящей гиперреактивности» тучных клеток. [1]

Классификация и стадии развития крапивницы
Выделяют иммунные (в т. ч. IgE-опосредованные), неиммунные, аутоиммунные и смешанные механизмы развития крапивницы.
IgE-опосредованная крапивница связана с выработкой иммуноглобулинов, специфических к аллергену. Такой механизм характерен для острой аллергической крапивницы и встречается чаще всего.
Не-IgE-опосредованная крапивница возникает без выработки специфических иммуноглобулинов. Предполагается, что при этом происходит стимуляция Т-лимфоцитов (клеток иммунной системы) и выработка цитокинов — сигнальных белков, усиливающих иммунный ответ и воспалительную реакцию.
Механизм развития крапивницы при воздействии физических факторов, например тепловых, связан с нарушением нейроиммунной регуляции.
Виды крапивницы по длительности течения:
- острая крапивница (менее 6 недель);
- острая рецидивирующая (длительность ремиссии больше длительности обострения, длительность обострения менее 6 недель);
- хроническая крапивница (более 6 недель). [2]
По степени активности крапивница бывает: [2]
Кроме того, крапивница может быть проявлением ряда заболеваний: наследственного ангионевротического отёка, уртикарного васкулита, пигментной крапивницы (мастоцитоз), семейной холодовой крапивницы (васкулита) и т. д. [2]
Осложнения крапивницы
- отёк Кивнке, или ангионевротический отёк в области гортани с риском развития асфиксии;
- анафилактический шок и другие варианты анафилактической реакции;
- тяжёлые формы крапивницы и ангионевротического отёка, устойчивые к лечению в амбулаторных условиях. [1]
Диагностика крапивницы
Чтобы диагностировать крапивницу, не требуется специфической лабораторной диагностики, в то время как выявление причин заболевания может этого потребовать. [3]
В первую очередь нужно как можно раньше обратиться к врачу аллергологу-иммунологу. Если на время визита высыпаний нет — постараться предоставить врачу фотографии высыпаний/отёков для наибольшей информативности (при условии, что клинические проявления не были тяжёлыми и не требовали экстренной помощи во время фотофиксации).
Врач аллерголог-иммунолог во время приёма соберет подробный анамнез заболевания, анамнез жизни, аллергоанамнез, проведёт физикальное обследование (осмотр, измерение АД, ЧСС, ЧДД, температуры тела, послушает сердце и лёгкие, пропальпирует периферические лимфоузлы, живот). В большинстве случаев этого комплекса диагностики будет достаточно для постановки диагноза и подбора терапии. [2]
Более чем в 90% случаев острая крапивница купируется в течение двух недель и не требует специального обследования, за исключением тех случаев, когда провоцирующий агент установлен. [1]
Какие анализы сдают при крапивнице
Если наблюдаются частые рецидивы острой крапивницы или есть хроническое заболевание, потребуются:
- общий анализ крови с лейкоцитарной формулой и подсчётом СОЭ;
- исследование некоторых биохимических показателей крови;
- обследование на наличие вирусных гепатитов В, С;
- проведение провокационных тестов (кубик льда при подозрении на холодовую крапивницу, горячая грелка при тепловой, водный компресс при аквагенной, тест с физической нагрузкой при подозрении на холинергическую крапивницу и т. д.);
- определение показателей антител к тиреоидной пероксидазе и тиреоглобулину с проведением внутрикожной пробы с аутологичной сывороткой;
- скарификационные пробы с неинфекционными аллергенами и/или наличие специфического иммуноглобулина Е в крови к какому-либо аллергену. [2]
При необходимости дальнейшего диагностического поиска будет целесообразным проведение:
- УЗИ внутренних органов (щитовидная железа, брюшная полость, малый таз);
- ФГДС или рентгеноскопии желудка;
- рентгенологического исследования органов грудной клетки и придаточных пазух носа;
- вирусологического или бактериологического обследования на наличие инфекционных агентов;
- анализа уровня антител к белку Cag A хеликобактера, лямблиям, гельминтам;
- ревмопробы (АНФ, АТ к ДНК, СРБ);
- исследования компонентов комплемента С3, С4 и т. д. [3]
Важным диагностическим тестом у пациентов с крапивницей являются кожные пробы. [9] Они информативны у пациентов с атопической крапивницей и отрицательны у пациентов с псевдоаллергической (при соблюдении сроков проведения тестов и сопутствующей подготовки к тестированию). [5] Также информативен билирубиновый тест на фоне элиминационной пробы (проводят в стационаре, назначается лечебный голод с приёмом только воды, душем и очистительными клизмами). При положительном результате элиминации, уменьшении или купировании симптомов подтверждают аллергический генез крапивницы. У пациентов с аллергической крапивницей уровень билирубина снижен или в пределах нормы, у пациентов с псевдоаллергической крапивницей — повышен. [4]
Лечение крапивницы
Лечение крапивницы состоит из нескольких этапов:
- Элиминация или устранение провоцирующих факторов, триггеров (отменить или заменить лекарственные препараты, избегать перегрева, переохлаждения, инсоляции, отказаться от тесной одежды и не носить тяжести, минимизировать физическую нагрузку и т. п.);
- Выявление и лечение очагов хронической инфекции у профильного специалиста;
- Соблюдение гипоаллергенной диеты (при устранении продукта-аллергена улучшение наступает через 1-2 суток при атопической крапивнице и через 2-3 недели при псевдоаллергической);
- Медикаментозное лечение крапивницы в соответствии с четырьмя линиями терапии в зависимости от эффекта (блокаторы Н1-гистаминовых рецепторов, антилейкотриеновые препараты, анти-IgE-препараты, и т. д.); [10] Лекарства назначает лечащий врач в зависимости от симптомов пациента. Антигистаминные средства бывают двух поколений:
- препараты первого поколения для лечения крапивницы не используются;
- препараты второго поколения — основный метод лечения крапивницы, к ним относятся, например, дезлоратадин и левоцетиризин;
- препараты третьего поколения не существуют, упоминание о них — это маркетинговый ход.
- Вспомогательная терапия, при неэффективности классической — блокаторы Н2-гистаминовых рецепторов, антидепрессанты, стабилизаторы мембран тучных клеток, системные ГКС, иммунодепрессанты, фотодесенсибилизаторы, гистаглобулин, плазмаферез и т. д.; [6]
- Глюкокортикоиды применяют при тяжёлом течении крапивницы. Например при развитии ангионевротического отёка может быть назначен преднизолон.
- Аллерген-специфическая иммунотерапия при подтверждённом аллергическом генезе крапивницы — наиболее эффективный метод лечения;
- Если развивается асфиксия на фоне ангионевротического отёка гортани, может потребоваться экстренная интубация или трахеостомия. [3]
- Энтеросорбенты — убедительных данных об их эффективности при крапивнице нет, в клинических рекомендациях и международных стандартах они не упоминаются.
Стоит помнить, что любая местная терапия в виде крема или мази при крапивнице неэффективна и применяться не должна.
Как снять зуд от крапивницы
Уменьшить зуд можно при помощи антигистаминных препаратов второго поколения, антилейкотриеновых и анксиолитических средств, например "Атаракса". Все препараты применяют только по назначению врача и по рекомендованным схемам. Лечение крапивницы народными средствами бесполезно и опасно.
Нужно ли при крапивнице вызывать скорую помощь
Немедленная медицинская помощь и госпитализация потребуются:
- При тяжёлых формах острой крапивницы и ангионевротического отёка в области гортани с риском удушья. В таких случаях пациент теряет голос, его дыхание становится свистящим и прерывистым.
- При развитии анафилаксии — острой, угрожающей жизни аллергической реакции. Её симптомы включают хрипы, одышку и снижение артериального давления.
Также госпитализация необходима при обострениях хронической крапивницы и ангионевротического отёка, устойчивых к амбулаторному лечению.
Неотложная помощь при отёке Квинке
При отёке Квинке следует:
- немедленно прекратить контакт с предполагаемым провоцирующим агентом;
- вызвать скорую;
- принять одну таблетку антигистаминного препарата второго поколения.
Особенности питания и образа жизни при хронической крапивнице
Рекомендуется не употреблять подтверждённые и предполагаемые аллергены, пищевые добавки и неизвестные ароматизаторы.
Больным с доказанной непереносимостью ацетилсалициловой кислоты следует исключить приём нестероидных противовоспалительных препаратов (НПВП). Остальным пациентам с крапивницей нельзя принимать ацетилсалициловую кислоту и НПВП при обострении заболевания.
Рекомендуется отказаться от тесной одежды и подъёма тяжестей, избегать длительных пеших походов.
Также важно исключить факторы, способствующие переохлаждению: одежду не по сезону, холодные пищу и напитки, длительное пребывание на морозе.
При солнечной крапивнице нужно избегать прямого воздействия солнца, ношения открытой одежды и отказаться от отдыха в южных регионах.
Можно ли принимать ванную или душ при крапивнице
Ограничений на водные гигиенические процедуры при крапивнице нет.
Прогноз. Профилактика
Прогноз при острой крапивнице, как правило, благоприятный. На исход заболевания влияют такие факторы как возраст, пол, длительность болезни, сочетание с ангионевротическими отёками, наличие провоцирующих факторов, ответ на медикаментозную терапию и элиминационные мероприятия. [8] При осложнении крапивницы асфиксией, вызванной отёком гортани, тяжёлыми анафилактическими реакциями, устойчивостью тяжёлых форм крапивницы и ангионевротического отёка к терапии прогноз может быть неблагоприятным (вплоть до смертельного исхода). Это особенно опасно, если медицинская помощь недоступна, невозможно быстро начать экстренные лечебные мероприятия и т. д. [4]
За какое время можно вылечить крапивницу
В течение 6 недель острая крапивница купируется более чем у 75 % пациентов. В хроническую форму болезнь переходит у четверти пациентов [7] . Такая форма крапивницы длится дольше 6 недель, иногда несколько лет, с периодами ремиссии или без них.
С целью профилактики неблагоприятных исходов крапивницы (при наличии соответствующих симптомов) необходимо:
- незамедлительно обратиться к врачу (первичного звена, врачу аллергологу-иммунологу, в экстренных ситуациях — вызвать скорую помощь);
- соблюдать рекомендации по диете, организации быта, образу жизни;
- неукоснительно соблюдать рекомендации врача по лечению, не бросать принимать препараты при первых признаках улучшения, не менять схему, кратность и дозу препаратов, рекомендованных врачом;
- иметь в домашней и автомобильной аптечке, в сумочке препараты для экстренного купирования симптомов, особенно если крапивница сопровождается ангионевротическим отёком, приобрела тяжёлую форму, не получается полностью исключить провоцирующий фактор;
- предупредить родственников/близких/друзей о вашем заболевании и принципах помощи, пока скорая будет спешить на помощь. [2]
Можно ли делать прививки, если у ребёнка крапивница
Хроническая крапивница — не причина отказываться от прививок. При её обострении и острой форме болезни следует дождаться ослабления симптомов и потом вакцинироваться.
Читайте также:

