Чем мазать кожу ребенка после пересадки
Обновлено: 01.05.2024
Пересадка кожи ребенку и взрослому – особенности дермопластики
Классификация операций
В пластической хирургии применяют два основных метода:
- Свободная пересадка кожи. При проведении операции врачи используют фрагмент кожи, который полностью отсечен с места «исходного» расположения.
- Несвободная пересадка кожи. Для сокрытия дефекта используют кожу с близко расположенных участков, либо тот фрагмент, который все еще присутствует в месте раны.
Хирурги различают первичную и вторичную пересадки. Если закрывается свежая рана, то речь идет о первичной дермопластике. Вторичная проводится для коррекции патологий, которые сопровождаются иссечением тканей. Ярким примером вторичного типа операции будет пересадка кожи на лице или голове.
Как проводится дермопластика ран
При аутопластике кожа в качестве импланта берется с живота, бедер (внутренняя поверхность), плеч или грудины (боковая поверхность). Если предстоит пересадка кожи ребенку, то аутопластика используется крайне редко. Это связано с тем, что кожные покровы у такого пациента продолжают расти, и невозможно предусмотреть, как себя поведет участок тела с иссеченными фрагментами.
После того как врач выберет зону для забора материала, пациент готовится к операции. В обязательном порядке он должен пройти все обследования – от аллерготестов на лекарственные препараты до лабораторного исследования крови. Непосредственно перед хирургическим вмешательством больному запрещены еда и напитки, даже если предстоит пересадка кожи на ноге, поскольку операция проводится под общим наркозом.
Сама операция проходит следующим образом:
- Пациенту вводят наркоз, после разрешения анестезиолога хирург приступает к работе.
- На участок тела, куда предполагается имплантировать кожу, кладут тонкий полиэтилен. Затем врач рисует очертания раны на нем и переносит материал на тот участок тела, откуда будет производиться забор импланта.
- По прорисованным линиям на донорском участке хирург делает разрезы эпидермиса и вырезает необходимый по форме и размерам лоскут кожи.
- Полученный фрагмент укладывают на специальный барабан, который при быстром вращении позволяет снять нужную толщину эпидермиса.
- Пропущенный через барабан лоскут кожи прикладывается к месту будущего расположения и фиксируется с помощью капроновых нитей.
- Участок, откуда был взят имплант, обрабатывается препаратами, останавливающими или предупреждающими кровотечения. На него может быть наложена повязка с противовоспалительным препаратом.
Дермопластика ран подразумевает прохождение длительного реабилитационного периода. Его условно делят на три этапа:
- адаптация – длится двое суток после операции;
- регенерация – от 3 суток после хирургического вмешательства до 3 месяцев;
- стабилизация – от 3 месяцев после проведения пересадки.
В ходе всех этапов врачи наблюдают за состоянием участка тела, куда был перенесен фрагмент донорской кожи. Если проводилась пересадка кожи после операции по другому поводу (например, ушивалась глубокая рана либо зашивались рваные сосуды, сухожилия, мышцы), то реабилитационный период будет длиться дольше, поскольку организму нужно будет восстановиться полностью.
В последнее время рассматриваемый тип хирургического вмешательства стал обычной операцией, тем не менее могут возникнуть осложнения и в послеоперационном периоде.
Возможные осложнения
Чаще всего после операции по пересадке кожи врачи отмечают следующие осложнения:
- инфицирование раны;
- неправильность движений, если пересадка кожи проводилась на верхних или нижних конечностях;
- слишком длительное заживление;
- кровотечение в месте приложения импланта;
- значительное снижение чувствительности в месте проведения операции;
- отсутствие волос на пересаженном участке кожи (проблема существует только в том случае, если хирурги работали над волосистой частью головы пациента);
- отторжение импланта.
Для того чтобы можно было своевременно выявить осложнения и предпринять меры к их устранению, пациент, перенесший операцию по пересадке кожи, должен регулярно посещать врача и проходить профилактический осмотр. Иногда может потребоваться и повторная операция.
Более подробно о том, как проводится дермопластика и в какие клиники обращаются по поводу таких операций, можно узнать на нашем сайте Добробут.ком.

В медицинской практике, к сожалению, нередки случаи получения серьезных травм, при которых пересадка кожи на поврежденном участке необходима. Чтобы избежать осложнений после операции, за травмированным местом требуется особый уход и наблюдение у врача. Однако процесс реабилитации не всегда проходит гладко — после пересадки кожи может начаться образование рубцов. Как ухаживать за прооперированной раной, чтобы после полного заживления не осталось следов от несчастного случая? Читайте в этой статье.
Общая информация

Хирургическое вмешательство путем пересадки кожи называется дерматопластикой. Операцию назначают при лечении ожогов и ран большой площади пострадавшим любого возраста, а также в ряде других случаев:
- ожоги;
- раны, в том числе после хирургического вмешательства;
- диабетическая стопа, сопровождаемая язвенными дефектами, которые плохо поддаются консервативным методам лечения;
- операции, связанные с дефектами конечностей, а также слоновостью.
Кожная пластика противопоказана при повышенной температуре, инфицировании раны и при наличии декомпенсации соматических болезней. Материал для пересадки кожи может быть взят из 3 источников:
- кожа самого пациента или донора;
- кожный покров животных, после специальной подготовки;
- искусственные материалы из биологических полимеров и клеточных покрытий.
Материал подбирается исходя из клинических показаний и его доступности. По классификации операций дерматопластики выделяют следующие разновидности хирургического вмешательства:
Предполагает использование собственной кожи пациента. Проводится, если дефекты кожи занимают не более 35–50% от всего тела. Со здоровой части спины или ноги срезают тонкий слой кожного покрова и пересаживают его на травмированную область.
В этом способе особенно сложен процесс реабилитации. Согласно исследованиям, после устранения аутодермопластикой до 10% ожогов первой степени, от 55 до 62% ожогов второй степени и от 30 до 40% ожогов третьей степени развиваются келоидные и гипертрофические рубцы.
Именно они являются самыми проблемными и чувствительными из возможных шрамов, поскольку в процессе развития доставляют неудобство человеку: эстетически портят внешний вид, вызывают зуд, покраснение, повышенную температуру в месте травмы. А гипертрофический рубец со временем еще и разрастается в размерах, захватывая здоровые участки кожи.
Назначается, если поврежденная кожа составляет более 50% от всего тела или при наличии противопоказаний к проведению аутодермопластики. При этом используется донорский, животный или синтетический кожный покров.
Проводится в немногих медицинских центрах, имеющих крупные научные подразделения. Для операции используется биологический материал, взятый у самого больного.
По срокам проведения и реабилитации дерматопластику разделяют на первичную и вторичную. Первичная проводится при госпитализации пациента, не дожидаясь регенеративных процессов в дерме. Вторичная трансплантация проводится через неделю, когда начинает формироваться грануляционная ткань из незрелых соединительных тканей.
Кроме этого, в хирургии существуют понятия свободной и несвободной пересадки кожи. В первом случае лоскут кожи полностью переносят на поверхность раны, а во втором — участок кожи имеет питательную ножку, обеспечивающую лучший заживляющий эффект.
При тяжелых ожогах и обширной площади поражения необходимо обращение к комбустиологу. Этот врач занимается лечением сложных травм и тесно сотрудничает с рентгенологом, анестезиологом, трансплантологом и другими специалистами.
Комбустиологи используют следующие методы работы:
- Лечение под повязкой. Ожог обрабатывают антисептиком и назначенными медикаментами, накладывают повязку. Бинты должны быть стерильны, обязательно менять их каждый оговоренный промежуток времени.
- Терапия в безбактериальной среде. Пострадавший с открытыми ожогами находится в специальном стерильном боксе. Этот метод применяется в случаях, когда невозможно наложить повязку либо по причине больших площадей раны, либо ее трудной доступности (промежность, лицо).
- Некроэктомия и работа со струпом. Гнойники и мертвые клетки удаляются с помощью хирургического вмешательства.
- Пересадка кожи. Ее принято считать завершающим этапом терапии. Проводится при больших площадях поражения, когда естественная регенерация клеток невозможна.
Эксперт в области хирургии знает десятки операций по трансплантации кожи. Однако во всех случаях за прооперированной частью тела необходимо тщательно ухаживать, чтобы избежать возникновения раны после пересадки кожи.

Уход после пересадки кожи
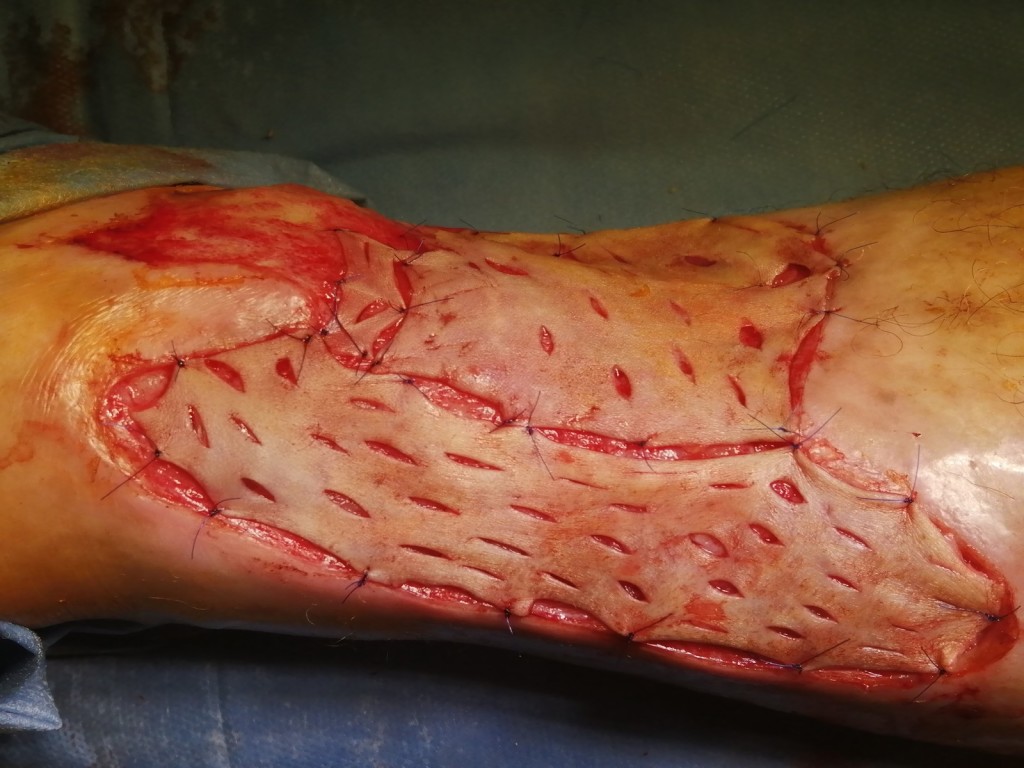
Скорость заживления после операции зависит от того, насколько точно вы будете следовать рекомендациям врача. Сам процесс регенерации проходит в три этапа:
- Адаптивные изменения в пересаженной коже. Инородный фрагмент адаптируется к новым условиям и начинает взаимодействовать с организмом. Этот процесс протекает за 2–3 дня.
- Период регенерации (заживления). Проходит полная адаптация пересаженной кожи, донорские клетки полностью заменяются на новые, синтезируются белки соединительной ткани. Процесс проходит за 3 месяца.
- Стабилизация. Восстанавливается нормальная структура кожи, пересаженные участки становятся идентичны «родной» коже. Этап проходит за 6–18 месяцев.
После проведения операции пересаженная кожа прирастает к телу за 7–10 дней. Менять повязку рекомендуется на 2–3 день, причем снимать старый бинт послойно: нижние слои прилипают к незажившей ране и при неосторожном движении есть риск ее открыть вновь. Далее повязку следует менять ежедневно при помощи медсестры или врача. Для ускоренного заживления и профилактики инфицирования рану обрабатывают антисептиками и делают аппликации медикаментозными препаратами, которые назначает врач. Помимо перевязок, существует ряд рекомендаций, которые следует соблюдать прооперированному пациенту:
- исключить термическое и механическое воздействие на поврежденную область — не носить колючую, синтетическую и ограничивающую движения одежду;
- не мочить прооперированное место, при соблюдении личной гигиены закрывать его полиэтиленом или другим водоотталкивающим материалом;
- не снимать самостоятельно повязку;
- пить много жидкости, для взрослого — порядка 2-2,5 л воды в сутки;
- исключить из рациона острые, соленые и копченые продукты, добавить витамины, макроэлементы и белковую пищу;
- отказаться от употребления алкоголя и курения.
После снятия повязки врач назначает обезболивающие препараты, а также противовоспалительные и противорубцовые средства. С этими задачами успешно справляется гель Ферменкол — уникальный ферментный комплекс природного происхождения на основе коллагеназы камчатского краба. Данный гель применяется для устранения гипертрофических и келоидных рубцов после операции, ожога, травмы, а также в комплексной терапии контрактур. Почему Ферменкол используется в качестве мази после пересадки кожи:
- обновляет кожу до 90%;
- охлаждает, снимает чувство стягивания и зуда;
- выравнивает рельеф, нормализует окраску, повышает эластичность кожи;
- не содержит гормонов, в составе только натуральные ингредиенты и зеленый консервант;
- можно применять во время беременности, лактации и детям с 0 лет;
- действует местно, не затрагивая интактные (здоровые) ткани.
Гель Ферменкол наносят аппликационно (мажут тонким слоем 2–3 раза в день на чистую сухую кожу) несколько раз в сутки. Это способствует формированию нормотрофического мягкого рубца, который исчезает самостоятельно спустя несколько месяцев. Курс применения в этом случае длится 30–40 дней.
Для достижения максимального эффекта специалисты рекомендуют совмещать Ферменкол с физиотерапией: электрофорез, фонофорез, микротоки. Если прооперированное место имеет большую площадь, специалисты могут назначить курс фонофореза с гелем Ферменкол (воздействие ультразвуком).
В случае застарелых грубых рубцов — электрофорез с набором Ферменкол (воздействие электрическим током). Физиотерапия с Ферменкол существенно ускоряет процесс обновления кожи за счет положительного воздействия самих процедур и более глубокого проникновения активных компонентов в дерму. Данный метод зарекомендовал себя более эффективно, чем аппликации (накожное применение).
Так, для прохождения курса электрофореза Ферменкол применяется в виде специального раствора, который можно приобрести как отдельно, так и в комплекте с портативным аппаратом для домашних процедур. Для курса фонофореза подойдет гель Ферменкол, его также возможно приобрести как отдельно, так и в комплекте с аппаратом для фонофореза, который пригодится в каждой домашней аптечке.
Какие могут быть осложнения при заживлении рубца после пересадки кожи
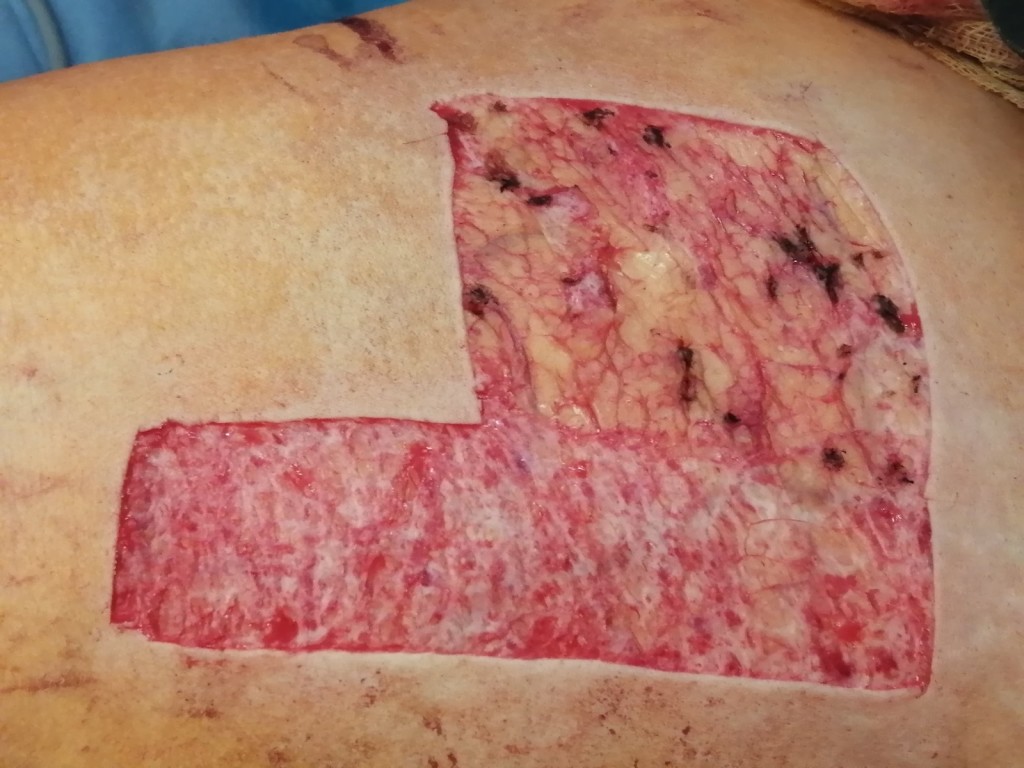
Если в реабилитационном периоде была занесена инфекция или рана подвергалась травмированию, возможно формирование грубого келоидного или гипертрофического рубца. Эти виды шрамов не исчезают самостоятельно, в случае с келоидным — наоборот, способны увеличиваться со временем, затрагивая здоровые соседние ткани.
Стоит учитывать, что у взрослых и у детей процесс развития шрамов протекает с разной скоростью. Детская кожа реактивно реагирует на ожоги 3А и 3Б степени бурным ростом послеожоговых рубцов, причем активный рост наблюдается даже на донорских участках. Если у взрослого человека рубцы созревают и начинают регрессировать в течение года, то у маленьких детей этот процесс может занять 2–3 года.
Применение Ферменкола при послеожоговых рубцах целесообразно, так как входящая в его состав коллагеназа избирательно разрушает избыточный патологический коллаген — основную составляющую рубцовой ткани. На сегодняшний день аналогов Ферменколу по силе проявления активности к патологическому коллагену не существует. При выборе способа коррекции следует учитывать множество факторов. Чтобы достичь максимального эффекта при коррекции именно послеожоговых рубцов, одного геля недостаточно. При таких рубцах детям показан электрофорез с набором для энзимной коррекции (2–3 курса по 10–15 процедур в год), а аппликации гелем Ферменкол показаны в перерывах между курсами физиопроцедур.
Также после пересадки новой кожи могут образоваться келоидные рубцы в области суставов, препятствующие нормальному функционированию конечности и способные привести к необратимым деформациям. Чем раньше начнется лечение, тем быстрее кожа приобретет эстетически приятный, здоровый вид! Купить продукцию Ферменкол вы можете на официальном сайте или в аптеке вашего города. Будьте здоровы!

Кожная пластика с использованием расщепленного кожного лоскута является самым простым способом заживить обширные раневые поверхности.
Смысл этой пластики заключается в использовании тонкого 0,1-0,8 мм поверхностного слоя кожи, который забирается специальным инструментом дерматомом. Этот кожный лоскут перфорируется, что позволяет увеличить его площадь в несколько раз.
После этого он укладывается на подготовленную воспринимающую рану и фиксируется отдельными швами.
В результате операции пересаженная кожа врастает в рану и закрывает ее. Участок, откуда кожа забиралась заживает самостоятельно, так как ростковая часть кожи остается на месте.
Преимущества лечения в ИСЦ
По сравнению с другими клиниками нашей страны Инновационный сосудистый центр имеет неоспоримые преимущества в применении методов пластической хирургии для лечения сосудистых больных. В нашей клинике закрытием кожных ран и трофических язв занимаются в специализированном отделении по лечению критической ишемии. Таким образом, лечением ран занимаются хирурги, которые и обеспечивают восстановление кровообращения, необходимое для успешного заживления раны.
Нам хорошо известно течение раневых процессов у пациентов и мы выбираем для каждого случая необходимое время и метод закрытия трофической язвы или раны. Для подготовки ран к пересадке кожи мы используем методы активной подготовки раневой поверхности . Перевязки и антибактериальные препараты назначаются с учетом чувствительности раневой микрофлоры.
Благодаря инновационным технологиям нам удается заживить такие раны, за которые не берется ни одна другая клиника в нашей стране!
Подготовка к лечению
Для успеха кожной пластики необходимо соблюсти ряд условий. Организм человека должен быть стабилизирован по показателям крови, синтеза белка. Необходимо остановить инфекционный процесс. Условия для выполнения кожной пластики должны быть местными:
- Хорошая кровоточивость краев раны, активные сочные грануляции.
- Рана в стадии грануляции (без признаков активной инфекции и гнойного воспаления).
- Рана должна хорошо кровоснабжаться (предварительно кровообращение должно быть восстановлено).
- Рана должна быть ощищена от омертвевших тканей с помощью физических и химических методов.
Общие условия для выполнения кожной пластики:
- Уровень белка в крови должен быть не менее 60 г/литр.
- Уровень гемоглобина не менее 90 г/литр.
- Пациент должен быть стабилизирован по общему состоянию
Непосредственная подготовка к операции предполагает бритье места забора кожного лоскута, катетеризация мочевого пузыря, установка эпидурального катетера для анестезии.
Обезболивание при лечении
При операциях на конечностях используется преимущественно эпидуральная или спинальная анестезия. Преимущество их заключается в локальном воздействии на организм. Эпидуральная анестезия позволяет осуществлять продленное обезболивание в послеоперационном периоде.
С целью контроля над функциями сердечно-сосудистой системы к пациенту подключается специальный слядящий монитор.
Как проходит метод лечения

Пациент помещается на операционном столе так, чтобы был обеспечен хороший доступ к ране. После обработки операционного поля и закрытия зоны операции стерильными простынями проводится хирургическая обработка трофической язвы или раны. Во время этой обработки удаляются все оставшиеся некротизированные участки тканей и обеспечивается точечное кровотечение из грануляций.
После этого производится забор расщепленного кожного лоскута. В толщу кожи нагнетается физиологический раствор, который приподнимает собственно кожу и облегчает ее разделение. После создания такой "водной подушки" производится забор лоскута с помощью специального инструмента - электродермотома. Это специальный дисковый нож, который выставляется на определенную толщину необходимого лоскута. После этого бритва этого дерматома снимает тончайший кожный лоскут нужного размера.
Для увеличения площади кожного лоскута его пропускают через специальный инструмент - перфоратор. Перфоратор в шахматном порядке наносит небольшие разрезы на лоскуте. Теперь лоскут при растягивании может покрыть площадь в несколько раз большую, чем его изначальная.
После перфорации лоскут размещают на раневой поверхности и моделируют по форме раны. С целью фиксации его подшивают тончайшими швами к краям раны и прижимают давящей повязкой.
Донорский участок закрывают конурной повязкой с антисептиком.
Возможные осложнения при лечении
Первую перевязку после пересадки лоскута желательно делать через 2-3 дня после операции. За это время большая часть лоскута прирастает к грануляционной ткани и не отрывается при смене повязки. В любом случае смену повязки надо проводить крайне аккуратно, снимая ее послойно с помощью инструмента.
Во время перевязки отмечается фиксация пересаженного лоскута к грануляциям, убираются не прихватившиеся кусочки кожи. Если отмечается локальная инфекция, то берется посев и используются повязки с антисептиками.
Донорскую рану можно не открывать, если не наблюдается признаков ее инфицирования. Достаточно поменять повязку сверху. Со временем кожа эпителизируется и повязка отойдет сама. Обычно через на 14 - 21 день после операции.
Прогноз после метода лечения
Если операция проводится по показаниям, при условии устранения причин развития некрозов и трофических язв, то результаты кожной пластики очень хорошие. Правильно проведенная операция заканчивается успехом в 95% случаев. В послеоперационном периоде происходит постепенная замена пересаженной кожи своим эпидермисом, что проявляется в появлении небольших корочек, под которыми заметна молодая кожа.
Аутодермопластика может являться окончательным методом закрытия ран, если эта рана не находится на опорной поверхности или в области крупного сустава. В таких местах молодая кожа может повреждаться при нагрузке с образованием трофических язв. Для опорных и костных поверхностей лучше использовать полнослойную кожную пластику лоскутами на сосудистой ножке.
Программа наблюдения после метода лечения
Оперирующий хирург должен наблюдать пациента до полной эпителизации трофической язвы или раны, на которую была пересажена кожа.
В послеоперационном периоде могут назначаться препараты, которые уменьшают процесс рубцевания кожи в области пластики. Эти мази (Контратубекс) могут втираться в рану на протяжении 3-6 месяцев и способствуют формированию мягкого нежного рубца.
Окончательный исход операции по пересадке кожи зависит от течения сосудистого заболевания, которое послужило причиной образования трофической язвы или некротической раны. Поэтому основное наблюдение проводится за результатами сосудистого этапа лечения.
Заболевания
Кожная пластика расщепленным лоскутом (аутодермопластика) является основным метом закрытия обширных гранулирующих ран, трофических язв и глубоких пролежней.
Операцию отличает простота выполнения и хорошие непосредственные результаты. Залогом успеха является хорошая подготовка раневой поверхности и общего состояния больных.
При принятии решения о пересадке волос человек должен понимать, что от него потребуется усилия не только до операции, но и после. Существует множество факторов, влияющих на успешность трансплантации. На конечный результат влияет не только технически правильное проведение операции, но и выполнение рекомендаций в послеоперационный период. И только соблюдение всех предписаний до и после пересадки волос гарантирует результативность процедуры.
Послеоперационное восстановление после пересадки волос
К основным причинам выпадения волос можно отнести стресс, неправильное питание, нерегулярный сон и генетику. Самым эффективным способом решения этой проблемы на сегодняшний день является трансплантация. Эта процедура состоит из трех этапов: дооперационный, непосредственно сама операция и послеоперационный период. И на этих трех этапах важно соблюдение всех мер, предписанных врачом.
Перед операцией пациент должен придерживаться следующих рекомендаций:
- За 2 недели – ограничить употребление миноксидила и Rogaine.
- За 1 неделю – отказаться от употребления Аспирина (ASA – ацетилсалициловая кислота), противовоспалительных препаратов с аспирином в составе, витамина Е, Гинкго Билоба, женьшеня и других травяных добавок.
- За 1 день – отказаться от алкоголя и вымыть голову простым шампунем.
- В день операции – при обращении в клинику взять с собой рубашку или кофту на пуговицах, удобные брюки. Из головных уборов разрешается только регулируемая бейсболка. Тугие головные уборы носить не рекомендуется.

После проведения трансплантации пациент возвращается домой в тот же день или на следующий день. Для снятия дискомфортных ощущений могут быть назначены обезболивающие и противовоспалительные препараты. Принимать их следует строго по предписанию врача.
Первая перевязка делается на следующий день после процедуры. В первое время у пациента может быть отечность лица. Подобное явление считается нормальным, и вскоре пройдет.
Послеоперационное состояние по срокам:
- Первые 2 недели – небольшое покраснение и припухлость в донорской зоне после пересадки волос. В некоторых случаях может образоваться корочка.
- В период 3-8 недель начинается «шоковое выпадение», т.е. волосы после пересадки выпадают. Следует помнить, что это временное явление, которое постепенно прекратиться.
- Спустя 6 месяцев после пересадки волос видна результативность процедуры. Волосы заметно отросли и стали гуще.
- Спустя год волосы приобретают естественный вид и ничем не отличаются от остальной массы.
Конечный результат зависит от метода трансплантации и индивидуальных особенностей организма.

Шоковое выпадение
В первые месяцы у пациента наблюдается обильная потеря волос, также называемая «шоковым выпадением». Подобное явление постигает примерно 90% пациентов. Это происходит из-за того, что на фоне активизации защитного механизма трансплантаты переходят в стадию телогена (сна).
Мытье волос после операции
Снятие повязки с головы после пересадки волос в большинстве случаев происходит на 1-3 дней. При этом пациента не должен испытывать дискомфорта или болезненных ощущений. После этого происходит первое мытье головы. Данная процедура может производиться в домашних условиях или в клинике.
Перед мытьем на донорскую зону наносится лосьон, который способствует размягчению корок. Его необходимо наносить обильным слоем, не втирая в поверхность кожи. Для того чтобы корочки достаточно отмокли лосьон оставляется на голове на 15-30 минут. Затем голову можно мыть. Шампунь наносится осторожными легкими движениями, чтобы не травмировать кожу. При ополаскивании рекомендуется использовать теплую воду.
Также следует соблюдать правила при сушке волос. Полотенце должно быть из мягкого материала и хорошо впитывать влагу. Волосы следует промокать легкими движениями. В зоне трансплантации волос запрещено тереть голову. Применение фена возможно только на минимальной мощности.
Основные правила мытья и ухода волос после пересадки:
- Дата первого мытья назначается врачом.
- При мытье следует использовать шампунь и лосьон, назначенные специалистом.
- Запрещено ополаскивать волосы холодной или горячей водой.
- При ополаскивании использовать слабый напор воды.
При первом мытье головы в домашних условиях рекомендуется попросить помощи у близких, так как еще велика вероятность травмировать шрамы после пересадки волос.
Что нельзя делать при выпадении волос? Советы трихолога
Проблемы с волосами и их выпадением случаются у многих людей. Только на приеме у специалиста можно разобраться в том, почему волосы стали редеть, сечься и выпадать. Советы трихолога помогут определить правильную тактику лечения и ухода за волосами.
Кто такой врач-трихолог? Почему советы трихолога ценны?
Трихолог — врач-дерматолог, который занимается исключительно лечением кожи головы и волос. Основная причина, по которой люди обращаются к этому специалисту — выпадение волос. Также трихолог занимается решением других проблем: назначает лечение при лишае, перхоти, псориазе, микозе, себорее, педикулезе, гиперкератозе и др.
Трихолог — это такой же врач, как и другой медицинский специалист. У него должно быть:
- высшее медицинское образование;
- документы о том, что он прошел обучение по направлению «Косметология» и/или «Трихология»;
- квалификационная категория в зависимости от стажа работы.

Чтобы быть уверенным в том, что советы врача трихолога от выпадения волос действительно помогут, следует обращаться действительно к специалисту, который работает в аккредитованном медицинском центре, а не работает в частном кабинете или, что еще хуже, на дому.
Лучшие советы трихолога в лечении проблемы выпадения волос
Многие люди начинают самостоятельно лечить ослабленные волосы, не задумываясь о том, что те или иные средства могут не просто не помочь, но и навредить. Чтобы этого не произошло и вы не потратили свое драгоценное время на восстановление волос, стоит придерживаться советов трихолога от выпадения волос. Сейчас выясним, что вы можете делать не так.
Какие средства могут быть вредны при выпадении волос?
Некоторые медицинские препараты могут способствовать потере волос. Так, к таким лекарствам относятся:
- антидепрессанты;
- препараты бета-блокаторы;
- противоопухолевые лекарства;
- препараты от кожных заболеваний;
- нестероидные лекарственные средства (в том числе таблетки на основе ибупрофена).
Если вы принимаете вышеперечисленные препараты или любые другие, после применения которых заметили, что волосы начали редеть, стоит обговорить с трихологом вопрос о корректировке лечебной терапии.
Читайте также:

