Высыпания у детей при застое желчи
Обновлено: 26.04.2024
Холестаз – клинико-лабораторный синдром, при котором нарушена выработка желчи или полностью либо частично блокирован ее отток в двенадцатиперстную кишку.
Состояние может быть вызвано различными заболеваниями. Оно характеризуется накоплением в крови выводимых с желчью веществ, что сопровождается кожным зудом, слабостью, желтухой и другими проявлениями.
Диагностика патологии основана преимущественно на данных анализов, а также инструментальных методов исследования.
Лечение холестатического синдрома включает прием медикаментов, диету и в ряде случаев хирургическое вмешательство на органах печени и желчевыводящих путей.
Распространенность и особенности холестаза
По данным статистики, этой патологией страдает 1 человек на 10 тысяч населения планеты в год. При этом около 50-70% людей с заболеваниями печени и желчных путей (даже пролеченных ранее) может столкнуться в той или иной степени с холестазом в разные периоды жизни.
Большая часть заболевших мужского пола, в возрасте старше 40 лет. Среди беременных женщин состояние выявляется от 0,2 до 27% среди обследованных, в зависимости от региона и дополнительных заболеваний и состояний.
- попадание компонентов желчи в кровоток;
- отсутствие или недостаточное количество секрета в кишечнике, что нарушает пищеварение (желчь участвует в переваривании пищи);
- застой и обратный ток жидкости по желчевыводящим путям.
Причины и виды холестатического синдрома
Существует две основные формы патологии – внепеченочная и внутрипеченочная. Первая развивается в случае полной или частичной закупорки желчных протоков, чаще всего камнями при желчнокаменной болезни и холедохолитиазе, а также при опухоли органов гепатобилиарной системы, дисфункции сфинктера Одди, описторхоза, врожденных аномалий желчевыводящих путей.
Внутрипеченочный холестаз – следствие заболеваний гепатоцеллюлярной системы, таких как гепатиты вирусного, алкогольного и медикаментозного происхождения, жировая болезнь печени (довольно частая патология современного человека, поражающая до 20% людей и более, в зависимости от возраста и массы тела) и ее аутоиммунные поражения, дефекты внутрипеченочных протоков.
Среди частых причин патологии также врожденные метаболические нарушения (галактоземия, муковисцидоз и другие), саркоидоз, изменения гормонального фона, например, при беременности.
- Парциальный холестаз – уменьшена секреция желчи.
- Диссоцианный холестаз – задержка отдельных компонентов желчи.
- Тотальный холестаз – характерны выраженные нарушения поступления желчи в кишечник.
Проявления застоя желчи
- Кожный зуд. Симптом усиливается вечером и после соприкосновения кожи с теплой водой. Это провоцирует появление на коже расчесов, гнойничковой сыпи. Пациент становится тревожным, раздражительным, страдает бессонницей.
- Чувство распирания и боль в подреберье с правой стороны. Последняя может «отдавать» в правую лопатку, руку, ключицу, поясничную область.
- Изменение цвета кожи и слизистых. Обычно это проявляется в виде желтизны склер глаз, затем желтушность распространяется и на другие части тела. Также может наблюдаться гиперпигментация – потемнение кожных покровов.
- Нарушение стула. Для холестаза характерен обесцвеченный желтый, серый или белый кал. Из-за обилия жиров он становится жидким, имеет зловонный запах. Позже присоединяются нарушение пищеварения и запоры.
- Образования на коже. На груди, спине, локтях можно увидеть ксантомы (утолщенные участки огрубевшей кожи на теле коричневого или желтого цвета). Симметричные образования на веках желтого цвета называются ксантелазмами. Они появляются при росте количества холестерина в крови в течение трех и более месяцев и могут исчезать после его нормализации.
- Диспепсические расстройства. Во рту присутствует горький привкус, отмечаются тошнота и рвота. Аппетит часто снижен или отсутствует, из-за чего пациент теряет вес.
- Потемнение мочи. Выделяемая жидкость из соломенно-желтой становится цвета «темного пива».
- Признаки гиповитаминоза (из-за нарушения усвоения жиров нарушается усвоение жирорастворимых витаминов — А, Д, Е, К). Витамин К при затяжном холестазе недостаточно всасывается из кишечника, и появляется повышенная кровоточивость. Дефицит витамина D сопровождается хрупкостью костей и болевыми ощущениями в конечностях и спине. При плохом всасывании витамина А ухудшается зрение вдаль, и человек хуже видит в темноте. Дефицит витамина Е снижает либидо.
Холестаз у беременных женщин и детей
Отдельного внимания заслуживают такие формы патологии, как холестаз во время вынашивания плода и в детском возрасте. В этих случаях механизм развития нарушений и симптомы имеют свои особенности.
Проявления холестаза у беременных наблюдаются в третьем триместре. Кожный зуд может быть ярко выраженным или практически не доставлять дискомфорта. Расчесы чаще отмечаются на руках, голенях, предплечьях. Желтуха встречается лишь у одной из десяти женщин и, как правило, проходит самостоятельно через две недели после родов. Однако при выраженной желтухе и раннем начале (до 25-27-й недели беременности) может повышать риск осложнений в родах.
Детский холестаз может наблюдаться как с первых месяцев жизни, так и появиться в более старшем возрасте. В младенчестве чаще встречаются внутрипеченочный холестатический синдром, вызванный врожденными метаболическими нарушениями, идиопатический неонатальный гепатит и пороки развития желчных протоков. Причинами холестаза могут быть также инфекции, токсические поражения органов, цирроз печени, сердечно-сосудистая недостаточность, опухоли поджелудочной железы, паразитарные поражения, склерозирующий холангит.
Опасность холестаза в том, что он развивается у детей в скрытой форме. Симптоматика зависит от возраста, в котором проявилось заболевание, и особенностей организма.
Диагностика патологии
Диагностику и лечение синдрома холестаза проводит врач-гастроэнтеролог. Некоторые пациенты ошибочно консультируются с дерматологом, акцентируя внимание только на кожном зуде и не принимая во внимание прочие симптомы.
Заподозрить патологию врачу позволяют беседа с больным, внешний осмотр кожи и слизистых пациента. Пальпация и перкуссия часто позволяют выявить увеличение печени в размерах, болезненные области. Нередко холестатический синдром протекает почти бессимптомно, и на его наличие указывают только лабораторные анализы. Они заключаются в определении уровня билирубина, холестерина, щелочной фосфатазы, ферментов и желчных кислот в крови, желчных пигментов в моче.
Для общего анализа крови при холестазе характерны анемия, лейкоцитоз, завышенные значения СОЭ. В биохимическом анализе крови выявляются гипербилирубинемия (за счет прямого (конъюгированного) билирубина), гиперлипидемия, повышение активности ферментов, таких как аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ), щелочная фосфатаза (ЩФ), гаммаглутамилтранспептидаза (ГГТП). Обнаружение антимитохондриальных, антинуклеарных антител и антител к гладкомышечным клеткам позволяет заподозрить аутоиммунное поражение печени как возможную причину холестаза.
Инструментальная диагностика холестаза предполагает ультразвуковое и рентгеновское исследования органов брюшной полости, гастро- и дуоденоскопию, магнитно-резонансную или эндоскопическую ретроградную холангиопанкреатографию, чрескожную чреспеченочную холангиографию. Диагноз может быть установлен на любом этапе, даже просто после выполнения лабораторных анализов и УЗИ, не все вышеперечисленные исследования обязательно потребуются для диагностики.
Если результаты проведенных обследований сомнительны, то прибегают к биопсии печени (которая также может быть назначена на любом этапе диагностического поиска).
Лечение холестаза
Первая мера при выявлении холестаза или подозрении на него – коррекция питания. Особенностью такой диеты является замена животных жиров на растительные. Рекомендуется употреблять больше овощей и фруктов, выбирать нежирные сорта мяса и виды молочных продуктов. Полезны также каши на основе злаковых культур. Нужно ограничить жареные, копченые и острые продукты. Следует полностью отказаться от спиртного, крепкого кофе и чая.
- гепатопротекторы;
- антибиотики;
- цитостатики;
- препараты урсодезоксихолевой кислоты.
Лечение беременных осложняется рисками для плода при применении лекарств, потому для уменьшения симптоматики прибегают в первую очередь к простым и безопасным средствам – маски из овсяных хлопьев, отвар ромашки, использованию детского крема.
Холодная вода и сон в прохладном помещении облегчают кожный зуд. Однако при его усилении врачом могут быть назначены препараты желчных кислот, разрешенные к применению у беременных (в частности – урсодезоксихолевая кислота). Эти препараты определены американской Food and Drug Administration (FDA) на основании проведенных клинических исследований. Препараты, по которым накоплено достаточно данных о применении их у беременных, отнесены данной организацией к соответствующей группе (категории действия на плод).
Для успешного лечения холестаза у детей важно своевременно установить причину данного синдрома. Часто одними лекарствами патологию у этой группы больных не вылечить, тогда проводят хирургическую операцию.
- пластика желчевыводящих путей и наложение анастомозов;
- внешнее дренирование желчных протоков;
- удаление камней из полости желчного пузыря или самого органа.
Осложнения и прогноз
Часто прогноз для жизни пациента благоприятный – при холестазе печень довольно долго сохраняет свою функцию. Однако длительная желтуха и некомпенсированное течение синдрома приводят к печеночной недостаточности и печеночной энцефалопатии. У малой части пациентов при отсутствии лечения не исключено развитие сепсиса.
На сервисе СпросиВрача доступна консультация гастроэнтеролога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте! При застое желчи можно принимать суспензию Урсофальк. Согласуйте этот вопрос с Вашим педиатром.

Маргуба Азметдиновна, УЗИ показало только загиб желчного пузыря, так сказал врач уздг. Хотелось бы поподробнее узнать о комплексном лечении застоя желчи. Можно ли снова начать приём хофитол+гастрофарм и как долго? Эти препараты нам выписали, но они помогли только на время их приёма. Или нужно, чтобы назначили новые лекарства, так как эти не помогают.

Здравствуйте ищите паразтоз
Сдайте Кал на дисбактериоз кишечника с чувствительностью к антибиотикам или фагам Кал на антигены к лямблиям описторхам токсокарам астрицам аскаридам

Как я уже сказала главное- кормит. Примерно а одно и тоже время всегда , понемногу, исключив жирное, жареное, газообразующее, очень кислое.
Обстановка должна быть спокойной,доброжелательной
Можно алзоюновиььпоежнее лечение .

Можно возобновить прежнее лечение .
Старайтесь поить почаще чистой водой без газа - хорошо и о запоров и застоя желчи
Маргуба Азметдиновна, воду ребёнок пьёт, но запоры проходят только когда даю хофитол и когда курс заканчивается, нам 3 недели его сказали принимать, запоры опять начинаются. Как долго и стоит ли вообще возобновлять курс лечения? Получается, препараты не помогают решить проблему или они и не должны решить, я переживаю не навредит ли это моему ребёнку. Есть ли более эффективный способ избавиться от застоев желчи?




Описанные продукты вводить очень ос торожно, по одному вилку не быстрее одного вида в7-10 дней.
Настой валерианы полезен при излишней возбудимости ребенка курсом до 2 недель.

Здравствуйте.диету соблюдать еще минимум пол года надо,как бы это не звучало страшно.Валерьяну давать можно .Если капли,то 5 капель 2 раза в день максимум 2 недели.Но это не все.Медикаменты помогут снять симптомы ,но надо еще физиотерапию подключить.Возьмите направление в врача на электрофорез с магнезией живота и массаж.Электрофорез улучшит работу желчного и массаж улучшит кровообращение,что тоже играет большую роль.
На сервисе СпросиВрача доступна консультация гастроэнтеролога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Добрый день,
Загибы и перегибы-это анатомическая особенность жёлчного пузыря и ее не надо лечить. Появление высыпаний с этим не имеет связи.
Запоры могут возникать при малом потреблении жидкости, недостаточном поступлении клетчатки (овощи и фрукты не отварные нужны, а свежие). Малая физ активность.
Бывает склонность запорам при боязни горшка или в детском саду стесняется/боится ,перетерпливает ситуацию
С высыпаниями необходимо обратиться к дерматологу.
Если после увеличения овощей/фруктов/жидкости/физ активности нет полож динамики в течение 2-х нед, необходимо добавлять слабительный препарат, а не желчегонный. У детей можно принимать дюфалак, форлакс детский 1-2 рд по инструкции
Газообразование по узи ещё описывают-это следствие нерегулярного стула.
Анастасия, спасибо за ответ. Нам многие педиатры твердят, что это застой желчи так выделяется через кожу . Может нам какие то доп анализы сдать , что покажет работает ли правильно жёлчный или нет .

Нет, совершенно не причём жёлчный, нужно оставить его в покое и обратиться по коже к грамотному дерматологу
Запор запором , лечится слабительными , согласно всем стандартам лечения
Анастасия, может Вы нам поможете ещё. У нас очень плохая моча : лейкоциты, кишечная палочка :ишейшеии колли. Пошли к нефрологу: поставил ИМВП. Пролечились антибиотиком 2 недели , аугментин 400. Через неделю сдаём мочу и ничего не изменилось , лейкоциты опять растут , палочка присутствует . Пошли в детскому гинекологу , сдали мазки: нашли ишейри колли в большом количестве. Сейчас лечим тридермом и таблетки макмирор. Нам назначили Консультацию к гастроэнтерологу, причина в кишечнике . Оттуда все идёт и на мочу и на влагалище уже . Что нам делать ? Может и эта сыпь и тд все взаимосвязано?

Кишечная палочка непатогенная может присутствовать в составе флоры кишечника и не требует лечения, во влагалище она может попадать при неправильном подмывании девочек, но она там не живет, она гибнет в кислой среде влагалища.
Что касается ИМВП, опять же есть симптомы беспокоящие ребёнка? есть вариант того же неправильного подмывания и попадения в анализ, а возможно, антибиотик не сработал
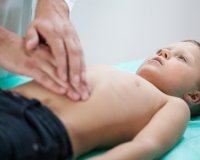
Холецистит у детей — это воспаление желчного пузыря, которое бывает острым и хроническим, калькулезным и некалькулезным. Развивается под действием бактериальных, вирусных или протозойных инфекций, возникающих на фоне дискинезии и дисхолии. Проявляется болями в брюшной полости справа, которым сопутствуют астеновегетативные и диспепсические симптомы. Для диагностики назначают УЗИ гепатобилиарной системы, холецистографию, анализы крови, желчи, кала. Лечение включает диетотерапию и рациональный двигательный режим, медикаменты (спазмолитики, антибиотики, желчегонные средства), подбор минеральных вод и методов физиотерапии.
МКБ-10
Общие сведения
Холецистит — второе по распространенности заболевание билиарной системы после дискинезии ЖВП. Патология встречается у детей любого возраста, даже у младенцев первого года жизни. Среди дошкольников холецистит вдвое чаще выявляется у мальчиков, у младших школьников половых различий не установлено, а в подростковом возрасте девочки болеют холециститом в 3-4 раза чаще. Если воспаление поздно диагностируется, и не назначается адекватное лечение, болезнь вызывает серьезные осложнения.

Причины
Симптомы холецистита обусловлены инфекционным воспалением. Непосредственной причиной обычно является бактериальная флора: стафилококки, кишечная палочка, энтерококки. Реже воспалительный процесс спровоцирован аденовирусами, энтеровирусами, вирусом эпидемического паротита. Большая роль в этиологии холецистита отводится гельминтозам — паразитированию кошачьей и печеночной двуустки. Среди неинфекционных факторов ведущими считаются:
- Дискинезия желчевыводящих путей. Застой желчи, отложение кристаллов холестерина, дуоденобилиарный рефлюкс создают благоприятные условия для развития болезнетворных микроорганизмов. Зачастую функциональные билиарные расстройства осложняют течение врожденных аномалий органа: перегиба, перетяжек, гипоплазии.
- Изменение состава желчи. Нарушение биохимических свойств желчнопузырного содержимого сопровождается изменением бактерицидных свойств. В норме из-за агрессивного действия желчных кислот бактерии гибнут, а лейкоциты разрушаются, поэтому воспаление не возникает.
- Нарушения обмена веществ.Сахарный диабет, ожирение нарушают нормальные соотношения липидных фракций и углеводов в крови, что способствует повышению литогенности желчи, инактивирует ее бактерицидные свойства. У детей, страдающих диабетом, снижена иммунная реактивность, что лежит в основе бактериальных процессов.
- Аллергические реакции. Воспалительные процессы в стенке желчного пузыря чаще начинаются у детей с экссудативным диатезом. Они провоцируются патологическим иммунным ответом, неблагоприятным воздействием бытовых, пищевых, растительных аллергенов, которые попадают в организм.
Патогенез
Для холецистита в педиатрической практике характерно тотальное поражение стенок органа с быстрым вовлечением желчных протоков. В большинстве случаев воспаление сначала поражает область шейки, после чего патологические изменения распространяются на тело и дно пузыря, желчевыводящие ходы, в том числе и внутрипеченочные. Типичный вариант развития болезни начинается с дискинезии, к которой присоединяется воспаление и вызванные им нарушения пищеварительной функции.
Патогенные микроорганизмы проникают в просвет желчного пузыря тремя путями. Наиболее распространен восходящий способ, когда бактерии или гельминты оказываются в билиарном тракте при обратном забросе содержимого 12-перстной кишки. Реже наблюдается гематогенный путь — занос микробов вместе с кровью из отдаленных очагов инфекции, лимфогенный — через сосуды, собирающие лимфу от кишечника.
Классификация
По наличию камней выделяют некалькулезную и калькулезную форму холецистита. Первая у детей встречается намного чаще, поскольку предпосылки для формирования конкрементов в основном появляются во взрослом возрасте. По течению различают острый и хронический процесс, который в свою очередь подразделяется на периоды обострения и ремиссии. В практической гастроэнтерологии важна морфологическая классификация холецистита, согласно которой он бывает 3 видов:
- Катаральный. Воспалительные изменения затрагивают только слизистую оболочку органа, функция желчевыделения практически не нарушена. Самый частый вариант болезни у детей.
- Флегмонозный. Гнойное воспаление распространяется на толщу органа, симптомы холецистита обостряются, общее состояние резко нарушено.
- Гангренозный. Тотальное некротическое поражение желчнопузырной стенки с риском ее прободения и вовлечения в процесс соседних анатомических структур. Возникает, если своевременно не проводится лечение.
Симптомы холецистита у детей
Среди жалоб детей на первое место выходит астеновегетативный синдром. Отмечаются повышенная утомляемость и сонливость, раздражительность, снижение аппетита. Ребенок отказывается от активных игр, быстро устает в школе и при подготовке уроков. Периодически беспокоят головные боли, температура тела поднимается до субфебрильных цифр. Проявления напоминают симптомы ОРВИ, но длятся намного дольше.
Вторая группа признаков холецистита у детей — нарушения со стороны ЖКТ. Ребенок испытывает боли в животе, которые провоцируются приемом жирной пищи, сладостей, газировки или фастфуда. Иногда болевые симптомы связаны со стрессами, физической активностью. Болезненность умеренная, носит ноющий или тупой характер. Половина пациентов жалуется на дискомфорт в правом подреберье, 30% сообщают, что болит в эпигастрии, а еще 20% детей не могут назвать локализацию болей.
Болевые симптомы сочетаются с тошнотой, периодической рвотой, особенно после обильного приема пищи. Старшие дети могут пожаловаться на тяжесть и распирание в полости живота, возникающие после еды. Для холецистита характерны запоры либо неустойчивость стула. Больные часто ощущают горький привкус во рту, отрыжку. Родители замечают неприятный запах изо рта и обложенный желтоватым налетом язык.
Симптомы острого холецистита отличаются. У детей внезапно, в состоянии полного здоровья начинаются схваткообразные боли справа в подреберье или по всему животу. Приступы длятся от 5 минут до 2-3 часов, усиливаются в положении на правом боку. Болевые симптомы дополняются многократной мучительной рвотой, желтушностью кожных покровов, слизистых, фебрильной лихорадкой.
Осложнения
При вовлечении в воспалительный процесс желчных протоков развивается холецистохолангит, который сопровождается ухудшением состояния ребенка. Патологический процесс поражает желудок, 12-перстную кишку, печень. Создается порочный круг: холецистит провоцирует начало дуоденита, гастрита, дисбактериоза, которые в дальнейшем поддерживают воспаление в желчном пузыре. У 40-50% детей, болеющих холециститом, снижена внешнесекреторная функция поджелудочной железы.
Распространение болезни на всю стенку органа способствует ее склерозированию, утолщению и, как следствие, приводит к перихолециститу. Возникают стойкие нарушения желчевыделительной функции, образуются спайки и перегибы желчного пузыря, что в итоге способствует формированию конкрементов. Установлено, что длительное течение холецистита провоцирует у детей хронические аллергодерматозы, является фактором риска бронхиальной астмы.
Диагностика
Обследование начинается со сбора анамнеза и установления факторов риска. При осмотре больного с подозрением на холецистит педиатр или детский гастроэнтеролог обращает внимание на цвет склер и слизистых оболочек, пальпирует живот и проверяет патогномоничные симптомы (Грекова-Ортнера, Кера, Мерфи). В схему диагностического поиска включены ряд лабораторных и инструментальных исследований:
- УЗИ билиарной зоны. При ультразвуковом исследовании визуализируется утолщение стенки органа до 2 мм и более, увеличение его в размерах, симптомы отека окружающей клетчатки. Сонография показывает сладж-синдром и конкременты. Для уточнения функциональной активности проводится проба с желчегонным завтраком.
- Холецистография. Исследование показывает анатомические и функциональные особенности билиарного тракта, обнаруживает рентгенологические симптомы воспалительных нарушений, конкременты и дискинезии. При врожденных аномалиях или рубцовых изменениях более информативна ЭРХПГ.
- Дополнительные методы. В затруднительных диагностических случаях прибегают к КТ органов брюшной полости. У детей, имеющих противопоказания к контрастным исследованиям, выполняется радионуклидная холесцинтиграфия. Для выявления сопутствующих болезней ЖКТ назначается ЭФГДС.
- Лабораторные анализы. В гемограмме при активном холецистите определяют лейкоцитоз и повышение СОЭ. В биохимическом анализе крови наблюдается повышение щелочной фосфатазы и холестерина, может возрастать уровень печеночных ферментов. Обязательно производится цитологическое и бактериологическое исследование желчи.
Лечение холецистита у детей
Режим и диета
При тяжелом обострении лечение холецистита у детей начинают с соблюдения полупостельного режима. В остальных случаях рекомендовано ограничить физическую активность и занятия в спортивных секциях. На первый план выходит диетотерапия: приемы пищи 5-6 раза в день, рацион достаточный по калорийности, но с ограничением жирной и острой пищи, добавлением липотропных веществ (цельнозерновой хлеб, творог, яичный белок). Диету соблюдают до 3 лет после последнего обострения.
Медикаментозная терапия
Медикаментозное лечение зависит от течения и тяжести заболевания. При остром холецистите, проявляющемся желчной коликой, в первую очередь купируют болевые симптомы. Детям дают пероральные спазмолитики, вводят раствор атропина. Если боли не прекращаются, используют парентеральные формы анальгетиков, местные анестетики, ганглиоблокаторы. Этиопатогенетическое лечение холецистита включает несколько групп препаратов:
- Антибиотики. При обострении процесса показаны короткие курсы антибактериальных средств (7-10 дней). Для детей разрешены защищенные пенициллины, цефалоспорины. При необходимости терапию дополняют противопаразитарными и противолямблиозными лекарствами.
- Желчегонные препараты. Уменьшение застоя желчи в пузыре способствует быстрой ликвидации воспалительных изменений. В детской гастроэнтерологии назначают холеретики растительного происхождения, холекинетики и холеспазмолитики. Наибольший эффект дает лечение комбинацией двух препаратов.
- Литолитические средства. Медикаменты с урсодезоксихолевой и хенодезоксизолевой кислотой принимают при билиарном сладже или диагностированных холестериновых конкрементах в полости желчного пузыря. Препараты повышают растворимость кристаллов, увеличивают текучесть желчи.
- Витамины. Лечение тиамином и пиридоксином ускоряет жировой и углеводный обмен, улучшает пищеварение, нормализует биохимический состав желчи. Прием витаминных комплексов уменьшает образование вредного холестерина, защищает клетки билиарного тракта от повреждения продуктами перекисного окисления.
Физиотерапия
При холецистите широко применяются минеральные воды малой и средней минерализации, в составе которых преобладают сульфаты, гидрокарбонаты, магний и натрий. Они действуют как холеретики — повышают объем желчи и уменьшают ее вязкость. Для купирования обострений назначают физиотерапетическое лечение: СВЧ на область печени и солнечного сплетения, диатермию, аппликации парафина и озокерита. Для улучшения оттока желчи рекомендована ЛФК.
Хирургическое лечение
Плановое оперативное вмешательство назначают при частых обострениях калькулезного холецистита у пациентов 4-12 лет. В младшем возрасте его проведение нецелесообразно. У подростков операцию выполняют только по экстренным показаниям. «Золотым стандартом» является лапароскопическая холецистэктомия и ее современная разновидность — лапароскопическая хирургия одного доступа - SILS.
Прогноз и профилактика
Своевременное выявление и лечение холецистита позволяет полностью избавиться от болезни, поэтому прогноз благоприятный. При анатомических дефектах органа не всегда удается добиться выздоровления, но правильно подобранное консервативное лечение и диетотерапия обеспечивают многолетнюю ремиссию. Профилактика включает устранение моторной дисфункции желчного пузыря у детей, соблюдение рекомендаций по питанию, санацию очагов инфекции.
1. Калькулезный холецистит у детей. Новые технологии в помощь хирургам/ М.А. Аксельров, А.А. Кокоталкин, И.В. Швецов// Здоровье. Медицинская экология. Наука. ─ 2019.
4. Закономерности формирования клинической симптоматики при заболевания желчевыводящей системы у детей/ А.Г. Запорожченко, Ю.П. Герасименко// Патология. ─ 2013.
Холестаз новорожденного – это патологическое состояние, которое характеризуется нарушением секреции желчи, приводит к гипербилирубинемии и желтухе. Клинические проявления включают субиктеричность склер, пожелтение слизистых оболочек и кожи, гепатомегалию, задержку в физическом развитии, гиповитаминозы А, D, K, E. Диагностика холестаза новорожденного заключается в выявлении основного заболевания, лабораторной оценке работы печени, УЗИ, гепатобилиарном сканировании и биопсии печени. Лечение зависит от этиологического фактора и подразумевает рациональное питание, введение в рацион легкоусвояемых жиров, витаминотерапию или оперативное вмешательство.
МКБ-10
Общие сведения
Холестаз новорожденного – это гетерогенное состояние в педиатрии и неонатологии, которое проявляется нарушением выведения желчи с дальнейшим развитием гипербилирубинемии. Точную распространенность патологии установить тяжело, поскольку это состояние зачастую включают в структуру основного заболевания. Терапевтическая тактика и прогноз для жизни ребенка зависят от этиологического фактора холестаза новорожденного. Как правило, устранение ведущей патологии ведет к купированию холестатического синдрома. В тяжелых случаях может требоваться пересадка печени.

Причины
Все этиологические факторы холестаза новорожденного разделяют на внепеченочные и внутрипеченочные. Последняя группа включает в себя нарушения инфекционного, метаболического, генетического, аллоимунного или токсического происхождения.
- К инфекционным причинам относятся так называемые TORCH-инфекции: токсоплазмоз, краснуха, ЦМВ, герпес-вирус, сифилис, гепатит В и другие.
- Спровоцировать холестаз новорожденного могут такие нарушения метаболизма, как галактоземия, муковисцидоз, тирозинемия, недостаточность α1-антитрипсина.
- Генетическими факторами являются синдром Алажиля, кистозный фиброз, прогрессирующий семейный внутрипеченочный холестаз и др.
- Гестационное аллоиммунное поражение печени развивается при трансплацентарном прохождении материнских IgG в организм ребенка. Это вызывает активацию системы комплемента, которая способна повреждать гепатоциты.
- Длительное парентеральное вскармливание у тяжело недоношенных детей и наличие синдрома короткой кишки относятся к токсическим причинам холестаза новорожденного.
Перечень внепеченочных факторов развития холестаза новорожденного включает в себя все нарушения, которые ухудшают отток желчи из печени. Наиболее распространенная причина – атрезия желчевыводящих путей. Чаще всего наблюдается у недоношенных детей. Иногда, помимо внепеченочного билиарного тракта, поражаются и внутрипеченочные желчные протоки. Точная этиология данного состояния неизвестна. Предположительно, развитие билиарной атрезии вызывают инфекционные заболевания матери во время беременности.
Патогенез
Пусковым механизмом появления клинических симптомов при холестазе новорожденного является нарушение экскреции прямого билирубина, провоцирующее повышение его уровня в крови – гипербилирубинемию. Это приводит к дефициту желчных кислот в системном кровотоке. Так как они отвечают за всасывание и транспорт жиров и жирорастворимых витаминов (А, D, K, E) в организме ребенка возникает их дефицит. Результатом становится недостаточная прибавка массы тела, гиповитаминозы, задержка физического и психомоторного развития.
Симптомы холестаза новорожденного
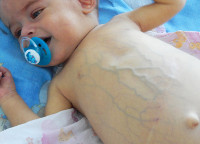
Клиника холестаза новорожденного развивается на протяжении первых 10-14 дней жизни ребенка. Первичные проявления – беспокойство, снижение аппетита, недостаточная прибавка массы тела и роста. Почти сразу возникает субиктеричность склер и слизистых оболочек, при дальнейшем нарастании гипербилирубинемии отмечается желтушность кожных покровов.
На этом фоне моча приобретает коричневый оттенок, а кал становится бесцветным (ахолическим). Постепенно увеличивается печень, что проявляется незначительным увеличением живота. Также при холестазе новорожденного отмечается хронический зуд, клинические проявления гиповитаминозов А, D, K, E.
Осложнения
При дальнейшем прогрессировании основного заболевания, приводящего к фиброзу печени, развивается портальная гипертензия. Она, в свою очередь, становится причиной асцита и кровотечений из варикозно расширенных вен пищевода. Исход варьируется от длительного доброкачественного течения до быстрого развития печеночной недостаточности и цирроза с летальным исходом уже на первом году жизни.
Диагностика
Диагностика холестаза новорожденного включает в себя сбор анамнестических данных, физикальное обследование ребенка, лабораторные и инструментальные методы исследования. При опросе родителей педиатр или неонатолог обращают внимание на все возможные этиологические факторы: заболевания матери во время беременности, генетические патологии, врожденные аномалии развития ребенка. При физикальном осмотре определяется дефицит массы тела и роста, желтушность склер, слизистых оболочек и кожи, гепатомегалия. Подтверждающая диагностика:
- Лабораторные тесты. В биохимическом анализе крови выявляется гипербилирубинемия за счет прямой фракции, диспротеинемия. Возможно повышение трансаминаз – АлТ и АсТ. Характерные признаки холестаза новорожденного – ахолический, богатый на жиры кал и насыщенная уробилином моча. С целью исключения TORCH-инфекций проводится ИФА и бактериальный посев мочи. Также используются тесты на метаболические нарушения или генетические аномалии, которые могут вызывать развитие холестаза новорожденных – анализы на содержание NaCl в поте, галактозы в моче, уровень α1-антитрипсина в крови.
- Эхография. Первый этап – ультразвуковое исследование органов брюшной полости. Оно позволяет выявить гепатомегалию, аномалии строения желчного пузыря и желчевыводящих протоков. Далее выполняется УЗ-сканирование печени для оценки экскреции желчи на всех уровнях билиарного тракта – от внутрипеченочных протоков до двенадцатиперстной кишки.
- Биопсия печени. При невозможности подтвердить диагноз данными методами показана биопсия печени. При неонатальном холестазе гистологический анализ биоптата может выявить увеличенные портальные триады, пролиферацию и фиброзирование желчных протоков при атрезии желчевыводящий путей, гигантские полиядерные клетки при врожденном гепатите и др. При подозрении на аллоиммунное происхождение холестаза новорожденного определяется большое количество железа в гепатоцитах или тканях губ.
Лечение холестаза новорожденного
Консервативная терапия
Терапия при холестазе новорожденного включает в себя несколько моментов: полноценное лечение основного заболевания, насыщение рациона ребенка витаминами А, D, K, E и среднецепочечными жирными кислотами, применение урсодезоксихолевой кислоты. Большое количество витаминов возмещает их недостаточное всасывание в кишечнике. Среднецепочечные жирные кислоты способны всасываться в кровоток даже в условиях дефицита желчных солей при холестазе новорожденного, тем самым компенсируя дефицит триглицеридов в организме. Урсодезоксихолевая кислота является гепатопротектором и желчегонным средством, стимулирующим работу печени и желчевыводящих путей и купирующим гипербилирубинемию.
При подозрении на аллоиммунное происхождение холестаза новорожденного (даже при неподтвержденном диагнозе) показано введение внутривенных иммуноглобулинов или обменное переливание крови.
Хирургическое лечение
При подтвержденной атрезии желчевыводящих путей уже на 1-2 месяце жизни проводится портоэнтеростомия по методу Касаи. Данная операция значительно улучшает показатель выживаемости, однако в будущем приводит к частым рецидивирующим холангитам, стойкому холестазу и задержке в психофизическом развитии. На фоне быстро развивающегося цирроза печени необходима трансплантация органа.
Прогноз и профилактика
Прогноз при холестазе новорожденного напрямую зависит от основного заболевания и эффективности терапевтических мероприятий. При атрезии желчевыводящих путей и отсутствии раннего хирургического вмешательства быстро развивается печеночная недостаточность. Далее это состояние трансформируется в цирроз с нарастающей гипертензией в системе воротной вены уже на первых месяцах жизни ребенка. Смерть наступает, как правило, в возрасте 10-12 месяцев. Инфекционные и метаболические причины холестаза новорожденного могут иметь как доброкачественный прогноз, так и быстро прогрессирующее течение. Аллоиммунное поражение печени на фоне отсутствия раннего лечения в большинстве случаев завершается летальным исходом.
Профилактика холестаза новорожденного включает в себя антенатальную охрану плода, медико-генетическое консультирование семейных пар и планирование беременности, регулярное посещение женской консультации, полноценное прохождение всех необходимых анализов и исследований. Данные меры позволяют оценить риск развития генетических заболеваний еще до начала беременности и выявить опасные заболевания уже на ранних сроках.
Читайте также:

