Опоясывающий лишай при хроническом лимфолейкозе
Обновлено: 02.05.2024
Сипмтомы хронического лимфолейкоза (ХЛЛ) - анализы
Хронический лимфолейкоз чаще всего начинается исподволь и в большинстве случаев на ранних этапах прогрессирует очень медленно, а у ряда больных признаки прогрессирования годами могут отсутствовать.
У некоторых больных значительно увеличены глоточные миндалины, присоединение респираторной инфекции иногда сопровождается легким затруднением при проглатывании твердой пищи.
При небольшом количестве незначительно увеличенных периферических лимфатических узлов другие группы лимфатических узлов могут не быть увеличенными. В случае значительного увеличения периферических лимфатических узлов, как правило, оказываются увеличенными, иногда значительно, лимфатические узлы брюшной полости, что выявляется при ультразвуковом исследовании (УЗИ).
Медиастинальные лимфатические узлы увеличиваются редко и обычно незначительно. Нам не приходилось наблюдать синдрома сдавления верхней полой вены при хроническом лимфолейкозе (ХЛЛ).
Размеры лимфатических узлов у разных больных могут изменяться в очень широких пределах — от 1,5—2,0 до 10—15 см в диаметре. У одного больного размеры лимфатических узлов в разных областях могут варьировать, однако резкое увеличение лимфатических узлов какой-либо одной области для неосложненного хронического лимфолейкоза нехарактерно. В подобных случаях обязательна пункция или биопсия этого узла для исключения трансформации хронического лимфолейкоза в агрессивную лимфому.
Увеличенные лимфатические узлы могут сливаться между собой, образуя конгломераты. Особенно часто это наблюдается при увеличении лимфатических узлов брюшной полости. В то же время инвазивный рост с поражением соседних органов совершенно нехарактерен, большие лимфатические узлы могут сдавливать или оттеснять соседние органы, но прорастания в ткани соседних органов не бывает.
Имеются казуистические описания поражения внутренних органов при хроническом лимфолейкозе, не вызванные прорастанием в них опухоли из соседних лимфатических узлов. Например, приведен случай инфильтрации желчного пузыря лимфоидными клетками с характерным для хронического лимфолейкоза иммунофенотипом. Описаны также нескольких случаев нейролейкемии, но из известных нам лишь в одном лимфоидные клетки в цереброспинальной жидкости были исследованы иммунологически и имели иммунофенотип, характерный для хронического лимфолейкоза.
Нейролейкемия развилась после 10—летнего течения хронического лимфолейкоза и многократных курсов терапии. Лечение интралюмбальным введением метот-рексата ликвидировало все симптомы поражения головного мозга. Описаны несколько случаев специфического поражения желудка и тонкой кишки, однако иммунологическое исследование ткани этих органов ограничивалось определением CD20, поэтому нет абсолютной уверенности в правильной интерпретации как первоначального диагноза, так и поражения желудочно-кишечного тракта.
У большинства больных селезенка увеличивается позже, чем появляется увеличение лимфатических узлов. Только у некоторых больных размеры селезенки оказываются очень значительными. Следует иметь в виду, что увеличение селезенки без увеличения лимфатических узлов совершенно нехарактерно для хронического лимфолейкоза и требует тщательной верификации диагноза с использованием не только морфологического, но обязательно иммунологического исследования. Чаще всего в таких случаях речь идет либо о волосатоклеточном лейкозе, либо о мантийно-клеточной лимфоме с лейкемизацией, неправильно расцененных как хронический лимфолейкоз (ХЛЛ).
Увеличение печени наблюдается нечасто и обычно позже, чем увеличение селезенки. У отдельных больных увеличение селезенки или печени выражено значительно на протяжении всего заболевания и представляет проблему для лечения. Обычно это наблюдается при числе пролимфоцитов в крови более 10, а чаще всего при том варианте болезни, который рассматривается как пролимфоцитарный В-ХЛЛ.
Картина крови при первом обращении больного к врачу также изменчива в широких пределах. Количество лейкоцитов и процент лимфоцитов в лейкоцитарной формуле при хроническом лимфолейкозе нарастают медленно, поэтому высокий лейкоцитоз с резким преобладанием лимфоцитов в крови всегда свидетельствует о длительном предшествующем периоде заболевания. Обычно уже при числе лейкоцитов 15—20•10 9 /л наблюдается преобладание лимфоцитов до 60—65 %.
Постепенно лейкоцитоз нарастает и без лечения может с годами достигнуть огромных цифр — 500—1000•10 9 /л и даже больше. Количество лимфоцитов увеличивается параллельно увеличению числа лейкоцитов и при высоком лейкоцитозе достигает 85— 95—99 % (рис. 36.1 —см. вклейку). В крови преобладают зрелые формы лимфоцитов, при высоком лейкоцитозе нередко бывает 3—5 % пролимфоцитов.
Число эритроцитов, содержание гемоглобина и тромбоцитов на ранних этапах болезни, как правило, нормальные, при высоком лейкоцитозе обычно наблюдается их снижение либо за счет вытеснения здоровых ростков кроветворения увеличивающимся клоном лимфоцитов, либо в связи с присоединением аутоиммунных осложнений. Степень анемии и тромбоцитопении без аутоиммунных осложнений обычно небольшая (гемоглобина 100—90г/л, эритроцитов 3,0-2,5•10 12 /л, тромбоцитов 100-110•10 9 /л).
При аутоиммунных процессах показатели нередко оказываются значительно более низкими.
У больных хроническим лимфолейкозом процент нейтрофилов снижен, однако их абсолютное количество может быть нормальным, иногда незначительно сниженным или даже несколько увеличенным.
При пункции костного мозга на ранних этапах болезни обнаруживается небольшое содержание лимфоцитов (обычно 40—50 %), позднее, при высоком лейкоцитозе, наблюдается их значительное преобладание в миелограмме: лимфоциты могут составлять 95—98 % всех костно-мозговых элементов. Лимфоциты имеют морфологию зрелых клеток, но в костномозговом пунктате всегда 3—5 % пролимфоцитов.
При биохимическом анализе крови вначале никаких характерных изменений не отмечается. С течением времени, при нарастании симтомов заболевания, в большинстве случаев определяются гипопро-теинемия и гипогаммаглобулинемия. Практически у всех больных снижен уровень IgG, IgA и IgM. При использовании чувствительных методов определения почти у 60 % больных обнаруживается некоторое количество моноклонового иммуноглобулина, обычно IgM, в сыворотке крови и моче.
Обычно значительное преобладание лимфоцитов в костно-мозговом пунктате отмечается при высоком лейкоцитозе и генерализованной лимфаденопатии, однако строгой корреляции между высотой лейкоцитоза, степенью инфильтрации костного мозга лимфоцитами, размерами лимфатических узлов и селезенки нет. Иногда у больного с высокими лейкоцитозом и лимфоцитозом в крови и костно-мозговом пунктате почти не увеличены лимфатические узлы. В отдельных случаях при умеренном лейкоцитозе и лимфоцитозе в крови исследование костномозгового пунктата и биоптата подвздошной кости выявляют их практически тотальную инфильтрацию лимфоцитами.
Редко увеличение лимфатических узлов, печени, селезенки отсутствует даже у больных со значительными лейкоцитозом и лимфоцитозом. В подобных наблюдениях исследование костно-мозгового пунктата иногда выявляет почти полное вытеснение гранулоцитарных и эритроидных элементов костного мозга лимфоцитами, которые составляют 98—99 % от всех миелокариоцитов. Этот вариант болезни нередко обозначают как lymphadenia ossium. Он является неблагоприятным в прогностическом отношении из-за часто имеющейся прогрессирующей анемии и тромбоцитопении.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Хронический лимфолейкоз – это онкологическое заболевание, сопровождающееся накоплением атипичных зрелых В-лимфоцитов в периферической крови, печени, селезенке, лимфоузлах и костном мозге. На начальных стадиях проявляется лимфоцитозом и генерализованной лимфоаденопатией. При прогрессировании хронического лимфолейкоза наблюдаются гепатомегалия и спленомегалия, а также анемия и тромбоцитопения, проявляющиеся слабостью, утомляемостью, петехиальными кровоизлияниями и повышенной кровоточивостью. Отмечаются частые инфекции, обусловленные снижением иммунитета. Диагноз устанавливается на основании лабораторных исследований. Лечение – химиотерапия, пересадка костного мозга.
МКБ-10

Общие сведения
Хронический лимфолейкоз – заболевание из группы неходжкинских лимфом. Сопровождается увеличением количества морфологически зрелых, но неполноценных В-лимфоцитов. Хронический лимфолейкоз является самой распространенной формой гемобластозов, составляет треть всех лейкозов, диагностируемых в США и странах Европы. Мужчины страдают чаще женщин. Пик заболеваемости приходится на возраст 50-70 лет, в этом периоде выявляется около 70% от общего количества хронических лимфолейкозов.
Пациенты молодого возраста страдают редко, до 40 лет первые симптом болезни возникают всего у 10% больных. В последние годы специалисты отмечают некоторое «омоложение» патологии. Клиническое течение хронического лимфолейкоза очень вариативно, возможно как продолжительное отсутствие прогрессирования, так и крайне агрессивный вариант с летальным исходом в течение 2-3 лет после постановки диагноза. Существует ряд факторов, позволяющих прогнозировать течение заболевания. Лечение осуществляют специалисты в области онкологии и гематологии.

Причины
Причины возникновения окончательно не выяснены. Хронический лимфолейкоз считается единственным лейкозом с неподтвержденной связью между развитием заболевания и неблагоприятными факторами внешней среды (ионизирующим излучением, контактом с канцерогенными веществами). Специалисты считают, что основным фактором, способствующим развитию хронического лимфолейкоза, является наследственная предрасположенность. Типичные хромосомные мутации, вызывающие повреждения онкогенов на начальной стадии болезни, пока не выявлены, однако исследования подтверждают мутагенную природу заболевания.
Патогенез
Клиническая картина хронического лимфолейкоза обусловлена лимфоцитозом. Причиной лимфоцитоза становится появление большого количества морфологически зрелых, но иммунологически дефектных В-лимфоцитов, неспособных к обеспечению гуморального иммунитета. Ранее считали, что аномальные В-лимфоциты при хроническом лимфолейкозе являются долго живущими клетками и редко подвергаются делению. В последующем эта теория была опровергнута.
Исследования показали, что В-лимфоциты быстро размножаются. Ежедневно в организме больного образуется 0,1-1% от общего количества атипичных клеток. У разных больных поражаются различные клоны клеток, поэтому хронический лимфолейкоз можно рассматривать как группу близкородственных заболеваний с общим этиопатогенезом и сходной клинической симптоматикой.
При изучении клеток выявляется большое разнообразие. В материале могут преобладать широкоплазменные либо узкоплазменные клетки с молодыми либо сморщенными ядрами, почти бесцветной либо ярко окрашенной зернистой цитоплазмой. Пролиферация аномальных клеток происходит в псевдофолликулах – скоплениях лейкозных клеток, располагающихся в лимфоузлах и костном мозге.
Причинами цитопении при хроническом лимфолейкозе являются аутоиммунное разрушение форменных элементов крови и подавление пролиферации стволовых клеток, обусловленное повышением уровня Т-лимфоцитов в селезенке и периферической крови. Кроме того, при наличии киллерных свойств разрушение кровяных клеток могут вызывать атипичные В-лимфоциты.
Классификация
С учетом симптомов, морфологических признаков, скорости прогрессирования и реакции на терапию различают следующие формы болезни:
- Хронический лимфолейкоз с доброкачественным течением. Состояние больного долго остается удовлетворительным. Отмечается медленное увеличение количества лейкоцитов в крови. С момента постановки диагноза до стабильного увеличения лимфоузлов может пройти несколько лет или даже десятилетий. Больные сохраняют трудоспособность и привычный образ жизни.
- Классическая (прогрессирующая) форма хронического лимфолейкоза. Лейкоцитоз нарастает в течение месяцев, а не лет. Отмечается параллельное увеличение лимфоузлов.
- Опухолевая форма хронического лимфолейкоза. Отличительной особенностью этой формы является нерезко выраженный лейкоцитоз при выраженном увеличении лимфоузлов.
- Костномозговая форма хронического лимфолейкоза. Выявляется прогрессирующая цитопения при отсутствии увеличения лимфатических узлов, печени и селезенки.
- Хронический лимфолейкоз с увеличением селезенки.
- Хронический лимфолейкоз с парапротеинемией. Отмечаются симптомы одной из вышеперечисленных форм заболевания в сочетании с моноклональной G- или M-гаммапатией.
- Прелимфоцитарная форма хронического лимфолейкоза. Отличительной особенностью этой формы является наличие лимфоцитов, содержащих нуклеолы, в мазках крови и костного мозга, образцах ткани селезенки и лимфоузлов.
- Волосатоклеточный лейкоз. Выявляются цитопения и спленомегалия при отсутствии увеличения лимфоузлов. При микроскопическом исследовании обнаруживаются лимфоциты с характерным «моложавым» ядром и «неровной» цитоплазмой с обрывами, фестончатыми краями и ростками в виде волосков либо ворсинок.
- Т-клеточная форма хронического лимфолейкоза. Наблюдается в 5% случаев. Сопровождается лейкемической инфильтрацией дермы. Обычно быстро прогрессирует.
Выделяют три стадии клинических стадии хронического лимфолейкоза: начальную, развернутых клинических проявлений и терминальную.
Симптомы хронического лимфолейкоза
На начальной стадии патология протекает бессимптомно и может выявляться только по анализам крови. В течение нескольких месяцев или лет у больного хроническим лимфолейкозом выявляется лимфоцитоз 40-50%. Количество лейкоцитов приближено к верхней границе нормы. В обычном состоянии периферические и висцеральные лимфоузлы не увеличены. В период инфекционных заболеваний лимфатические узлы могут временно увеличиваться, а после выздоровления снова уменьшаться. Первым признаком прогрессирования хронического лимфолейкоза становится стабильное увеличение лимфоузлов, нередко – в сочетании с гепатомегалией и спленомегалией.
Вначале поражаются шейные и подмышечные лимфоузлы, затем – узлы в области средостения и брюшной полости, потом – в паховой области. При пальпации выявляются подвижные безболезненные плотноэластические образования, не спаянные с кожей и близлежащими тканями. Диаметр узлов при хроническом лимфолейкозе может колебаться от 0,5 до 5 и более сантиметров. Крупные периферические лимфоузлы могут выбухать с образованием видимого косметического дефекта. При значительном увеличении печени, селезенки и висцеральных лимфоузлов может наблюдаться сдавление внутренних органов, сопровождающееся различными функциональными нарушениями.
Пациенты с хроническим лимфолейкозом жалуются на слабость, беспричинную утомляемость и снижение трудоспособности. По анализам крови отмечается увеличение лимфоцитоза до 80-90%. Количество эритроцитов и тромбоцитов обычно остается в пределах нормы, у некоторых больных выявляется незначительная тромбоцитопения. На поздних стадиях хронического лимфолейкоза отмечаются снижение веса, ночные поты и повышение температуры до субфебрильных цифр. Характерны расстройства иммунитета. Больные часто страдают простудными заболеваниями, циститом и уретритом. Наблюдается склонность к нагноению ран и частое образование гнойников в подкожной жировой клетчатке.
Причиной летального исхода при хроническом лимфолейкозе часто становятся тяжелые инфекционные заболевания. Возможны воспаления легких, сопровождающиеся спаданием легочной ткани и грубыми нарушениями вентиляции. У некоторых больных развивается экссудативный плеврит, который может осложняться разрывом или сдавлением грудного лимфатического протока. Еще одним частым проявлением развернутого хронического лимфолейкоза является опоясывающий лишай, который в тяжелых случаях становится генерализованным, захватывая всю поверхность кожи, а иногда и слизистые оболочки. Аналогичные поражения могут наблюдаться при герпесе и ветряной оспе.
Осложнения
В числе возможных осложнений хронического лимфолейкоза – инфильтрация преддверно-улиткового нерва, сопровождающаяся расстройствами слуха и шумом в ушах. В терминальной стадии хронического лимфолейкоза может наблюдаться инфильтрация мозговых оболочек, мозгового вещества и нервных корешков. По анализам крови выявляются тромбоцитопения, гемолитическая анемия и гранулоцитопения.
Возможна трансформация хронического лимфолейкоза в синдром Рихтера – диффузную лимфому, проявляющуюся быстрым ростом лимфоузлов и формированием очагов за пределами лимфатической системы. До развития лимфомы доживает около 5% пациентов. В остальных случаях смерть наступает от инфекционных осложнений, кровотечений, анемии и кахексии. У некоторых больных хроническим лимфолейкозом развивается тяжелая почечная недостаточность, обусловленная инфильтрацией почечной паренхимы.
Диагностика
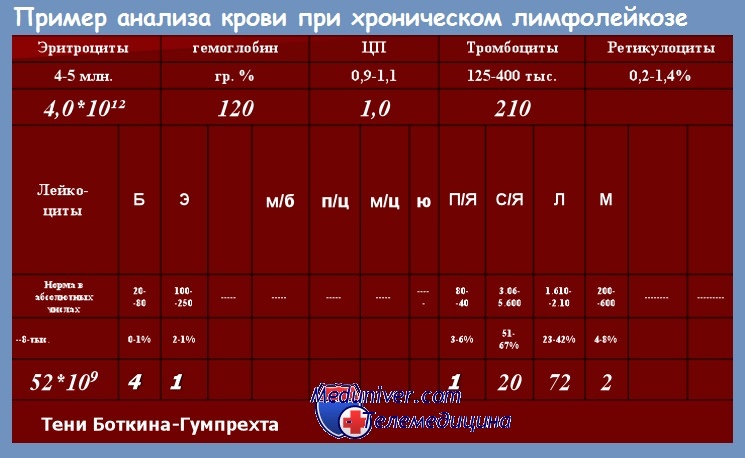
В половине случаев патологию обнаруживают случайно, при обследовании по поводу других заболеваний или при проведении планового осмотра. При постановке диагноза учитывают жалобы, анамнез, данные объективного осмотра, результаты анализов крови и иммунофенотипирования. Диагностическим критерием хронического лимфолейкоза является увеличение количества лейкоцитов в анализе крови до 5×109/л в сочетании с характерными изменениями иммунофенотипа лимфоцитов. При микроскопическом исследовании мазка крови выявляются малые В-лимфоциты и тени Гумпрехта, возможно – в сочетании с атипичными или крупными лимфоцитами. При иммунофенотипировании подтверждается наличие клеток с абберантным иммунофенотипом и клональность.
Определение стадии хронического лимфолейкоза осуществляют на основании клинических проявлений заболевания и результатов объективного осмотра периферических лимфоузлов. Для составления плана лечения и оценки прогноза при хроническом лимфолейкозе проводят цитогенетические исследования. При подозрении на синдром Рихтера назначают биопсию. Для определения причин цитопении выполняют стернальную пункцию костного мозга с последующим микроскопическим исследованием пунктата.
Лечение хронического лимфолейкоза
На начальных стадиях хронического лимфолейкоза применяют выжидательную тактику. Пациентам назначают обследование каждые 3-6 месяцев. При отсутствии признаков прогрессирования ограничиваются наблюдением. Показанием к проведению активного лечения является увеличение количества лейкоцитов вдвое и более в течение полугода. Основным методом лечения хронического лимфолейкоза является химиотерапия. Наиболее эффективной комбинацией лекарственных препаратов обычно становится сочетание ритуксимаба, циклофосфамида и флударабина.
При упорном течении хронического лимфолейкоза назначают большие дозы кортикостероидов, осуществляют пересадку костного мозга. У больных пожилого возраста с тяжелой соматической патологией использование интенсивной химиотерапии и пересадка костного мозга могут быть затруднены. В подобных случаях проводят монохимиотерапию хлорамбуцилом или применяют данный препарат в сочетании с ритуксимабом.
Прогноз
Хронический лимфолейкоз рассматривается как практически неизлечимое длительно текущее заболевание с относительно удовлетворительным прогнозом. В 15% случаев наблюдается агрессивное течение с быстрым нарастанием лейкоцитоза и прогрессированием клинической симптоматики. Летальный исход при этой форме хронического лимфолейкоза наступает в течение 2-3 лет. В остальных случаях отмечается медленное прогрессирование, средняя продолжительность жизни с момента постановки диагноза колеблется от 5 до 10 лет. При доброкачественном течении срок жизни может составлять несколько десятилетий. После прохождения курса лечения улучшение наблюдается у 40-70% больных хроническим лимфолейкозом, однако полные ремиссии выявляются редко.
Хронический лимфолейкоз (ХЛЛ) характеризуется резким увеличением количества зрелых лимфоидных клеток в крови, лимфатических узлах, селезёнке, печени. Источник опухоли — клетка-предшественник лимфопоэза.
Генетические аспекты. Заболевание имеет наследственный характер (*151400, соматическая мутация гена BCL1, 11q13.3 или *109543, мутация генов D13S25, DB, 13q14).
Патогенетические особенности • Отсутствие признаков опухолевой прогрессии • Отсутствие клеточного атипизма (за исключением волосатоклеточного лейкоза) • Отсутствие хромосомных аномалий • Склонность к сопутствующим аутоиммунным синдромам.
Стадии. Опухолевая природа ХЛЛ связана с определёнными клиническими проявлениями, имеющими прогностическое значение • Стадия 0 ограничена лимфоцитозом, прогноз в целом положительный (средняя продолжительность жизни — 10–12 лет) • Стадии 1 и 2. Присоединение клинических проявлений. Стадия 1 — лимфаденопатия; стадия 2 — спленомегалия; прогноз хуже (пациенты обычно живут 4–7 лет) • Стадии 3 и 4. Возникновение аутоиммунной патологии — аутоиммунная гемолитическая анемия; аутоиммунная тромбоцитопения — утяжеляет прогноз (продолжительность жизни пациентов составляет менее 18 мес).
Диагностика. Достаточно выявления абсолютного лимфоцитоза, представленного зрелыми клетками в мазке периферической крови. Подтверждающие данные — инфильтрация костного мозга зрелыми лимфоцитами, увеличение селезёнки и лимфаденопатия.
Лечение консервативное — не изменяет продолжительность жизни • В ранних стадиях ХЛЛ (1 и 2), как правило, нет необходимости в химиотерапии • На поздних стадиях ХЛЛ — алкилирующие средства (например, хлорамбуцил) в сочетании со ГК или без них; тотальное облучение организма в низких дозах. При недостаточности или отсутствии эффекта при лечении алкилирующими цитостатиками — флударабин.
Прогноз относительно благоприятный при стадиях 0, 1. Продолжительность жизни в отдельных случаях может достигать 15–20 лет.
Сокращение. ХЛЛ — хронический лимфолейкоз.
МКБ-10 • C91.1 Хронический лимфоцитарный лейкоз.
Код вставки на сайт
Хронический лимфолейкоз (ХЛЛ) характеризуется резким увеличением количества зрелых лимфоидных клеток в крови, лимфатических узлах, селезёнке, печени. Источник опухоли — клетка-предшественник лимфопоэза.
Генетические аспекты. Заболевание имеет наследственный характер (*151400, соматическая мутация гена BCL1, 11q13.3 или *109543, мутация генов D13S25, DB, 13q14).
Патогенетические особенности • Отсутствие признаков опухолевой прогрессии • Отсутствие клеточного атипизма (за исключением волосатоклеточного лейкоза) • Отсутствие хромосомных аномалий • Склонность к сопутствующим аутоиммунным синдромам.
Стадии. Опухолевая природа ХЛЛ связана с определёнными клиническими проявлениями, имеющими прогностическое значение • Стадия 0 ограничена лимфоцитозом, прогноз в целом положительный (средняя продолжительность жизни — 10–12 лет) • Стадии 1 и 2. Присоединение клинических проявлений. Стадия 1 — лимфаденопатия; стадия 2 — спленомегалия; прогноз хуже (пациенты обычно живут 4–7 лет) • Стадии 3 и 4. Возникновение аутоиммунной патологии — аутоиммунная гемолитическая анемия; аутоиммунная тромбоцитопения — утяжеляет прогноз (продолжительность жизни пациентов составляет менее 18 мес).
Диагностика. Достаточно выявления абсолютного лимфоцитоза, представленного зрелыми клетками в мазке периферической крови. Подтверждающие данные — инфильтрация костного мозга зрелыми лимфоцитами, увеличение селезёнки и лимфаденопатия.
Лечение консервативное — не изменяет продолжительность жизни • В ранних стадиях ХЛЛ (1 и 2), как правило, нет необходимости в химиотерапии • На поздних стадиях ХЛЛ — алкилирующие средства (например, хлорамбуцил) в сочетании со ГК или без них; тотальное облучение организма в низких дозах. При недостаточности или отсутствии эффекта при лечении алкилирующими цитостатиками — флударабин.
Прогноз относительно благоприятный при стадиях 0, 1. Продолжительность жизни в отдельных случаях может достигать 15–20 лет.
Инфекционные осложнения при хроническом лимфолейкозе - причины
По данным Е. Morra и соавт., не только частота, но и тяжесть инфекций коррелирует со стадией болезни. М. Itala и соавт. наблюдали инфекции у 33 % больных в стадии А и у 82 % в стадии С. Не только стадия болезни, но и ответ на терапию являются прогностическими факторами частоты инфекционных осложнений. В наблюдениях М. Keating и соавт. частота инфекций была значительно ниже у больных с полной ремиссией после лечения, чем с частичной.
Повышенная частота инфекций при хроническом лимфолейкозе (ХЛЛ) обусловлена многими факторами, но главную роль, по-видимому, играет гипогаммаглобулинемия. Частота гипогаммаглобулинемии возрастает по мере течения болезни и через 7—8 лет отмечается у 70 % больных. Гипогаммаглобулинемия остается и после успешного лечения, несмотря на улучшение других гематологических показателей.
С. Rozman и соавт. на основании сопоставления уровня иммуноглобулинов и течения болезни у 247 больных показали, что уровень IgG и IgA снижается по мере прогрессирования ХЛЛ, в то время как уровень IgM, также сниженный при хроническом лимфолейкозе, не изменяется. Степень снижения уровня IgG коррелировала с выживаемостью больных, а содержание IgM на выживаемость не влияло. Все авторы отмечают корреляцию между тяжестью инфекций, особенно респираторного тракта, и степенью снижения уровня IgA.

Причины гипогаммаглобулинемии до конца не ясны. Могут иметь значение нарушение функции В-лимфоцитов и нарушение в соотношении Т-хелперов и супрессоров. Кроме того, имеются данные, что при хроническом лимфолейкозе в клеточной культуре NK-киллеры угнетают секрецию иммуноглобулинов нормальными В-клетками.
При лечении больных хроническим лимфолейкозом, особенно со значительно увеличенными лимфатическими узлами, выраженной спленомегалией и высоким лейкоцитозом, что требует активной цитостатической терапии и часто ее сочетания с кортикостероидными гормонами, также повышен риск инфекционных осложнений в связи с возможным развитием нейтропении и углублением иммуносупрессии, которое особенно выражено и длительно сохраняется при использовании пуриновых аналогов.
Лечение инфекционных осложнений у больных хроническим лимфолейкозом надо начинать как можно раньше и проводить по общим правилам лечения инфекционных осложнений у больных со сниженным иммунитетом. Следует помнить о частом развития herpes zoster, поэтому при появлении у больного хроническим лимфолейкозом «межреберной невралгии» или «невралгии лицевого нерва» необходимы тщательный осмотр и ежедневное наблюдение, чтобы незамедлительно начать лечение противовирусными препаратами.
Такое лечение должно проводиться в дозах, рекомендованных для лечения больных со сниженным иммунитетом и не менее 10 дней.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Клиника хронического лимфолейкоза - проявления
У 70% больных заболевание диагностируется при отсутствии симптоматики на основании данных лабораторных исследований. Скорость развития хронического лимфолейкоза у отдельных больных значительно различается. У 5-10% пациентов заболевание в течение многих лет «застывает» на ранней стадии и не требует терапии, у других быстро прогрессирует уже в течение первого года. В большинстве случаев клиническая симптоматика, требующая лечения, появляется через 2-3 года после установления диагноза.
Основные клинические проявления хронического лимфолейкоза обусловлены:
1) лейкемической пролиферацией;
2) аутоиммунными осложнениями;
3) инфекционными осложнениями;
4) злокачественной трансформацией.
Синдром лейкемической пролиферации характеризуется увеличением периферических и висцеральных лимфатических узлов, печени и селезенки. В начале заболевания лимфатические узлы увеличиваются только при сопутствующих инфекциях и нормализуются в размерах после их купирования. Выраженность лимфоаденопатии постепенно нарастает. Лимфатические узлы мягко-тестоватой консистенции, часто образуют конгломераты, при пальпации безболезненны (при отсутствии инфекции).
Спленомегалия обычно появляется позднее лимфоаденопатии; в некоторых случаях может увеличиваться печень. Компрессия окружающих органов развивается редко. Четкая корреляция между размерами лимфатических узлов, селезенки, печени и уровнем лимфоцитов в крови и костном мозге отсутствует.

При прогрессировании заболевания появляются признаки опухолевой интоксикации (снижение массы тела, проливные ночные поты, лихорадка, не связанная с инфекционными осложнениями); нарастает выраженность анемии и тромбоцитопении, которые обусловлены замещением нормального кроветворения клетками опухолевого клона; могут поражаться нелимфоидные органы (кожа, плевра и др.).
Аутоиммунные осложнения хронического лимфолейкоза характеризуются развитием гемолитической анемии (у 25% пациентов) и тромбоцитопении (2-3%), значительно реже возникает нейтропения. Возможна ассоциация хронического лимфолейкоза с аутоиммунными заболеваниями (системная красная волчанка, синдром Шегрена, аутоиммунный тиреоидит).
Инфекционные осложнения хронического лимфолейкоза развиваются у большинства больных хроническим лимфолейкозом, обусловлены вторичным иммунодефицитом и служат основной причиной летального исхода. Причины иммунодефицита: гипогаммаглобулинемия, снижение уровня иммуноглобулинов, дисфункция Т-лимфоцитов, NK-клеток, нарушения системы комплемента. В большинстве случаев при хроническом лимфолейкозе возникают оппортунистические инфекции (обычно бактериальные и вирусные).
Чаще поражаются органы дыхания (бронхиты, пневмонии), мочевыводящие пути (циститы, пиелонефриты) и кожа (абсцессы, флегмоны, herpes zoster). В связи с выраженным иммунодефицитом нередко наблюдается генерализация инфекции (сепсис). На фоне применения новых цитостатических агентов (флударабин и др.), снижающих количество CD4+ лимфоцитов, увеличилось количество инфекционных осложнений, вызванных простейшими (Legionella, Pneumocistis carinii, Listeria).
Трансформация хронического лимфолейкоза в более агрессивные типы лимфопролиферативных заболеваний отмечается у 5-10% больных. Наиболее часто развивается синдром Рихтера (трансформация хронического лимфолейкоза в агрессивную неходжкинскую лимфому, обычно—в ДККЛ).
Клиническая картина в этих случаях характеризуется прогрессирующим увеличением и резким уплотнением лимфатических узлов, гепатомегалией и спленомегалией, нарастающей анемией, тромбоцитопенией, признаками опухолевой интоксикации. Течение синдрома Рихтера неблагоприятное (средняя продолжительность жизни не превышает 6 месяцев). Реже наблюдается трансформация в пролимфоцитарный лейкоз, развитие вторичного острого лейкоза, плазмоклеточного лейкоза, множественной миеломы.
У 5-10% больных хроническим лимфолейкозом развиваются вторичные солидные опухоли, чаще всего бронхогенный рак легкого, опухоли желудочно-кишечного тракта и кожи.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

