Уколы под глаз при иридоциклите
Обновлено: 28.04.2024
Кератиты – это группа воспалительных заболеваний роговичной оболочки глаза, обусловленных различными причинами и имеющих отличительные особенности в развитии, течении и прогнозе. Независимо от этих различий, отсутствие своевременного адекватного лечения при воспалении роговицы может привести к самым серьезным проблемам для зрительной системы в целом.
Общие сведения
Роговичная оболочка представляет собой относительно плотный прозрачный слой, защищающий переднюю, открытую поверхность глазного яблока. Ключевое значение имеют как форма роговицы (она должна быть максимально ровной, гладкой, сферичной), так и ее прозрачность, поскольку любые оптические помехи, – мутность, неоднородные включения, рубцы и т.д., – искажающие нормальное преломление света и/или снижающие его интенсивность на пути к сетчатке, неизбежно сказываются на качестве конечного зрительного образа. В отличие от некоторых других воспалительных процессов глаза (блефариты, конъюнктивиты), которые могут и не повлиять существенно на остроту зрения, при кератитах практически всегда отмечается снижение зрительных функций. Именно поэтому крайне важно начать лечение по возможности скорее, до образования необратимых рубцовых изменений на главной оптической оси глаза.

Типы и виды кератитов
В публикациях часто можно встретить разделение кератитов на экзогенные (вызванные внешним воздействием) и эндогенные (обусловленные внутренними, присутствующими в организме факторами). Однако, такая классификация представляется слишком общей и не вполне удачной; неясно, например, к какому классу отнести аллергический кератит, связанный с ношением контактных линз: с одной стороны, аллергическая реакция обусловлена внутренними иммунными нарушениями, с другой – внешним, искусственным объектом.
По динамике развития и типу течения различают острые и хронические кератиты; как вариант второго типа, иногда отдельно рассматривается рецидивирующий кератит.
Существенное значение имеет глубина распространения воспалительного процесса: поверхностный кератит гораздо менее опасен глубокого, при котором рубцуются внутренние роговичные слои.
По степени тяжести принято делить кератиты на легкие, умеренные и тяжелые; по локализации воспаления – на центральные и периферические.
Однако наиболее удобной и интуитивно понятной является этиологическая классификация, где кератиты группируются по непосредственным причинам воспалительного процесса.
Причины заболевания
К основным факторам воспаления роговицы относятся:
- травмы глаза, вкл. химические, физические, механические повреждения (инородное тело, ультрафиолетовый ожог слепящим светом электросварочной дуги, интенсивным солнечным излучением и др.);
- инфекции (вирусные, бактериальные, грибковые);
- аллергические реакции, вкл. тяжелые сезонные, лекарственные, онхоцеркозные аллергии.
Собственно, онхоцеркозный кератит, хотя его чаще относят к аллергическим, по сути является паразитарным, поскольку аллергенный токсин вырабатывается гельминтами из семейства филярия. Аналогично, весьма распространенный инфекционно-аллергический кератит при ношении контактных линз чаще всего обусловлен не линзами как таковыми, а несоблюдением правил гигиены и ухода за ними, вследствие чего инфицируется роговица.
Более редкими формами являются нейрогенные кератиты, кератиты на фоне гипо- или авитаминоза, а также идиопатические кератиты (например, т.н. нитчатый), причины которых пока достоверно не установлены.
Симптомы и признаки
Практически всем видам и типам кератита присущ т.н. роговичный синдром, включающий усиленное слезотечение, обостренную чувствительность к свету и неконтролируемое смыкание век (блефароспазм). Как правило, выражено покраснение, становится заметна сосудистая сетка, в тяжелых случаях имеет место неоваскуляризация (сосудистые новообразования). Достаточно интенсивными могут быть болевые ощущения. Роговичный слой отекает, поверхность утрачивает гладкость и зачастую изъязвляется (иногда с тенденцией к отшелушиванию), появляются инфильтраты. Помутнение роговицы становится одним из главных симптомов и жалоб при кератите, поскольку непрозрачность или полупрозрачность роговичной оболочки крайне негативно отражается на остроте и ясности зрения.
Нередко кератиты сопровождаются сопутствующей симптоматикой, выраженность которой варьирует от легкого и умеренного дискомфорта (сухость слизистых носа и полости рта, головная боль, затрудненный акт глотания) до тяжелых осложнений со стороны пародонта, ЖКТ и пр.
Различные варианты кератита характеризуются собственными специфическими особенностями.

Вирусные кератиты
Кератиту, вызванному вирусами, часто сопутствуют пузырьковая сыпь. Патогенным возбудителем может оказаться практически любой агрессивный вирус (корь, ветрянка, аденовирусы), однако чаще всего это вирус герпеса. Как известно, герпетической инфекцией заражено свыше 95% населения, причем в большинстве случаев герпес протекает латентно, в бессимптомной форме, и активизируется лишь при ослаблении иммунных ресурсов, общем истощении организма и других неблагоприятных условиях. В этом случае воспалению роговицы, как правило, предшествует типичная герпетическая симптоматика – высыпания на губах или других слизистых оболочках. При герпетическом кератите, как правило, преобладает отечность и появление нечетких, расплывчатых инфильтратов.
Бактериальные кератиты
Кератиты могут вызываться множеством патогенных микроорганизмов, прежде всего кокками (золотистый стафилококк, стрептококк, гонококк) и синегнойной палочкой. Редкой и очень опасной, – вплоть до слепоты в исходе, – является акантамебная инфекция (по названию возбудителя Acanthamoeba), способная существовать, в частности, в зазоре между контактной линзой и поверхностью роговицы. При развитии т.н. ползучей роговичной язвы, вызванной гонококковой, туберкулезной, сифилитической и другими бактериальными инфекциями, риск быстрой и необратимой утраты зрения также весьма высок.
Грибковые кератиты
Данной группе кератитов присуще относительно медленное развитие и более вялая симптоматика. Вместе с тем, микозные кератиты резистентны к лечению (отсутствие реакции на антибиотики служит одним из дифференциальных признаков); при затяжном течении могут результировать сухими язвами и перфорацией роговицы.
Аллергические кератиты
Эта группа обычно характеризуется выраженным роговичным синдромом, зудом, жжением, болью. Типичным является начало в соседних структурах с последующим вовлечением роговицы (кератоконъюнктивит) или, наоборот, распространение воспалительного процесса на соседние ткани при отсутствии лечения.

Лечение заболевания
Практически все специальные источники акцентируют опасность самодиагностики и самолечения. Дело в том, что неспециалисту практически невозможно отличить начинающийся кератит от «обычного» конъюнктивита, а бактериальную форму, например, от грибковой. Между тем, терапия в каждом случае должна быть направлена на устранение первичного патогенного фактора.
Так, вирусные инфекции требуют стимуляции иммунного отклика препаратами интерферона (или медикаментами, способствующими его выработке в организме) или противовирусными средствами. К ним относятся: Офтальмоферон, Полудан, Ацикловир и т.д.
При бактериальных инфекциях необходимо лечение антибиотиками, причем их выбор, дозировка, длительность лечения должны максимально точно соответствовать виду и чувствительности возбудителя. Обычно офтальмологи назначают лекарственные средства в виде глазных капель Витабакт, Левомицетин, Ципромед или мазей (Тетрациклиновая, Флоксал, Тобрекс, Эритромициновая глазная мазь).
Грибковые поражения роговицы обычно требуют гораздо более продолжительного лечения, по сравнению с другими формами, и включают специфические антимикозные препараты на основе флуконазола, натамицина, амфотерицина и пр.
Основным методом купирования аллергических реакций являются препараты, подавляющие секрецию гистамина и снижающие реактивность H1-рецепторов. Наиболее известным и широко применяемым противоаллергическим средством с середины 90-х годов остается лоратадин (и многочисленные медикаменты-дженерики на его основе). Основные противоаллергические капли: Опатанол, Лекролин, Аллергодил.
В качестве дополнительной терапии, направленной на купирование общевоспалительной симптоматики, могут назначаться сосудосуживающие, увлажняющие, гормональные и нестероидные противовоспалительные средства.
Активно применяются физиотерапевтические методы (лазерное облучение роговицы, электрофорез лекарственных средств).
Однако главными факторами терапевтического успеха при лечении кератитов, позволяющими сохранить зрение и не допустить хронификации процесса, развития тяжелых осложнений, вовлечения глубоких слоев роговицы – являются:
- своевременное обращение за помощью, отказ от попыток самолечения;
- достоверная дифференциальная диагностика с целью установления причин воспаления, вида возбудителя, выраженности и локализации процесса;
- адекватная этиопатогенетическая терапия, направленная на устранение патогенного фактора.
Обращаясь в наш офтальмологический центр Вы гарантированно получаете качественную диагностику и эффективное лечение заболеваний признанными специалистами на высокотехнологичном оборудовании! Помните: кератит – серьезное заболевание, которое может привести к самым тяжелым последствиям, вплоть до безвозвратной потери зрения.
Осложнения кератитов
Основным осложнением воспаления роговицы является её помутнение (бельмо), которое может существенно снижать зрение и в ряде случаев требовать серьезного хирургического вмешательства – сквозной кератопластики (пересадки роговицы).
В ряде случаев кератит переходит в язву роговицы, которая грозит расплавлением роговой оболочки с образованием десцеметоцеле и её перфорацией.
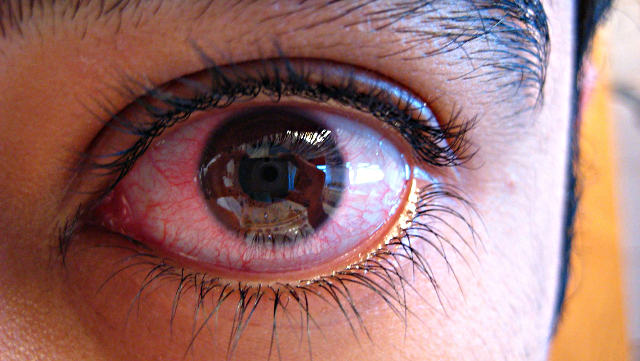
Маргуба, здравствуйте, фото прикрепила, глаз сильно красный, на фото так не видно. Это уже в третий раз, проявления абсолютно одинаковые((



Здравствуйте. Иридоциклит - это заболевание, которое может рецидивировать, к сожалению. Не всегда можно найти первичную причину, но нужно пытаться не найти. Анализы включают в себя: сдать кровь на инфекции, консультации ЛОР, стоматолога, ревматолога, общий и биохимический анализ крови.
Чтобы назначить примерное лечение, напишите свои жалобы и прикрепите фото глаза.
Ирина, жалобы боль и резь в глазу, плохая реакция на свет, трудно его открывать
Фото прикрепила!
Общий анализ сдаю регулярно, СОЭ в норме, все в целом нормально, кроме анемии
Лор консультировал, ничего не нашли, зубы лечу сейчас, много кариеса. Есть ещё подозрение на аутоиммунные заболевания, так как кровотечения очень сильные изо всех мест (десны, нос, кожа), при этом коагулограмма тоже в норме

Посмотрела Ваши фото. По фото признаков иридоциклита не видно (но Вы должны понимать, что по фото диагноз поставить невозможно). Глаз практически спокоен, есть лёгкая инъекция. Зрачок правильной формы,круглый? Есть ли светобоязнь?
По поводу обследований : кровь на свёртываемость, долечивать постепенно кариес, дообследоваться по поводу аутоиммунных заболеваний, сдать кровь на сифилис, ЦМВ, вэб, впг, ген HLA-B27, флюорографию.
Из лечения, если Вы уверены,что в данный момент у Вас иридоциклит (повторюсь,по фото не видно), то основное лечение - это инстилляции капель дексаметазона 6раз в деньч мибриатиков тропикамида 3 раза в день до осмотра офтальмолога.
Как и любой другой орган человеческого тела, глаз нуждается в постоянном питании, оксигенации (насыщении кислородом, который связывается и доставляется эритроцитами крови) и очистке от остаточных продуктов метаболизма (переработки и обмена веществ). Все эти функции эволюцией возложены на систему кровообращения.

Кровеносная система глаза достаточно сложна. Сосудистая оболочка, включающая «стандартные» артерии (свежая кровь), капилляры (непосредственное кровоснабжение тканей) и вены (отток отработанной крови) включает три относительно самостоятельных функциональных блока. К переднему отделу относят радужку, далее следует цилиарное, или ресничное тело (сложное образование, отвечающее также за процессы аккомодации) и, наконец, задний блок образован хориоидеей – собственно сосудистой оболочкой, питающей структуры глазного дна (сетчатка, диск зрительного нерва).
При особых неблагоприятных условиях глазная сосудистая система воспаляется. К патогенным факторам относятся, прежде всего инфекции (вирусные, бактериальные, грибковые), системные заболевания (ревматизм, болезнь Бехтерева и пр.), перенесенные травмы глаза. Определенную роль играет также наследственная предрасположенность. В значительной части случаев (до 30%) причина остается неустановленной.
Общее название воспалений в кровеносной системе глаза – увеит (от древнегреч. «увеа» – виноградина, гроздь). Выделяют также частные случаи увеита, – руководствуясь, прежде всего, критерием преимущественной локализации процесса. Так, воспаление сосудистой оболочки глазного дна носит название хориоидит, воспаление ресничного тела – циклит, воспаление радужки – ирит. Однако, воспаление редко остается изолированным, обычно успевая до выявления и лечения распространиться на соседние структуры.
Таким образом, иридоциклит, – один из наиболее частых вариантов переднего увеита, – представляет собой смешанную форму воспаления глазных кровеносных сосудов с вовлечением как цилиарного тела, так и радужной оболочки. Такой процесс может развиваться в любой возрастной категории, однако наиболее подверженную группу, как показывается статистика, составляют лица в возрасте 20-40 лет, т.е. самая активная и трудоспособная часть популяции.
Причины и провоцирующие факторы иридоциклита
Как правило, иридоциклиты развиваются на фоне хронических инфекций, как общих, так и локальных (особенно при наличии очагов в носоглотке и полости рта). Патогенным возбудителем могут выступать вирусы (герпес, цитомегаловирус, корь, грипп), болезнетворные бактерии (бруцеллез, сифилис, туберкулез и мн.др.), простейшие микроорганизмы и внутриклеточные паразиты (хламидиоз, токсоплазмоз, малярия), грибковые культуры (кандидоз и др.).
Нередко провоцирующим фоном развития иридоциклита становятся системные воспаления суставов (ревматоидный артрит, анкилозирующий спондилоартрит). Перечисленные формы иридоциклита называют эндогенными (обусловленными внутренними причинами).
Экзогенные (привнесенные извне) варианты иридоциклита обычно оказываются осложнениями травм, в том числе офтальмохирургических, и острых инфекционно-воспалительных процессов в роговой оболочке или склере. Факторами-провокаторами в таких случаях обычно выступают переохлаждение, физическая или эмоциональная перегрузка, эндокринные расстройства.

Виды иридоциклитов
По этиологическому критерию, т.е. в зависимости от причин иридоциклита, различают следующие его варианты:
- инфекционные;
- аллергические;
- смешанные инфекционно-аллергические;
- системно- или синдромально-обусловленные;
- посттравматические (включая операционные травмы);
- неясной этиологии;
- другие (обусловленные различными патологическими состояниями).
Как и любой воспалительный процесс, иридоциклит может обретать различные типы течения, в т.ч. острый или подострый, хронический, рецидивирующий. В зависимости от характера симптоматики и особенностей развития клинической картины, выделяют серозный и экссудативный (гнойный, сопровождающийся слизисто-жидкостным отделяемым), геморрагический (кровоточивый), фибринозно-пластический (рубцующий) варианты.
Клиника и диагностика
Острые инфекционные иридоциклиты поражают, как правило, один глаз (и при отсутствии своевременного адекватного лечения могут распространяться на второй).
При системных заболеваниях, напр., аутоиммунных, обычно поражаются оба глаза одновременно.
Типичная симптоматика включает интенсивные болевые ощущения в больном глазу (особенно резкой болью отзывается пальпация), покраснение, усиленное слезотечение, болезненная реакция на яркий свет. Боли могут иррадиировать в висок или надбровные дуги. Возможно также относительно легкое снижение четкости и остроты зрения.
При офтальмоскопическом обследовании выявляется расширение перикорнеальных (расположенных вокруг лимба) сосудов, чем и обусловлено характерное покраснение.
Прозрачность роговичного слоя обычно не утрачивается, однако на тыльных слоях иногда обнаруживаются преципитаты – своеобразные осадочные мелкозернистые скопления клеток, отмерших вследствие воспаления; если они есть, преципитаты рассматриваются как один из наиболее специфичных для иридоциклита объективных симптомов.
При серозных и экссудативных формах зачастую отмечается помутнение жидкости в передней глазной камере, иногда с кровяными включениями, а также с присутствием собственно экссудата, гноя или фибринозных волокон; оседая, такие включения образуют на дне передней камеры характерный полумесяц или полосу с серой или желтоватой поверхностью (т.н. гипопион). Возможно появление гифемы – кровоизлияния в передней камере из-за прободения стенки какого-либо сосуда.
Изменяется внешний вид радужной оболочки: рисунок становится стертым и словно тонируется в зеленый или коричнево-красный оттенок. В большинстве случаев выражен миоз (сужение зрачка) и резко ослаблена реакция на свет. При длительном отсутствии лечения может начаться спаечный процесс – между воспаленной радужкой и передней хрусталиковой капсулой возникают синехии (сращения). Спайка может образоваться также по периметру зрачка, деформируя его или даже полностью заращивая. Секреция внутриглазной жидкости цилиарным телом при иридоциклите ингибируется (угнетается), поэтому внутриглазное давление чаще понижено. Однако при далеко зашедшем спаечном процессе механически затрудняется дренирование (отвод жидкостей), вследствие чего на этом этапе ВГД может оказаться повышенным.
В целом, клиника, динамика и прогноз при иридоциклите определяются характером патогенного фактора и, в значительной степени, общим иммунным статусом больного.
Иридоциклит диагностируется по наличию и сочетанию перечисленных выше субъективных и объективных симптомов. Такое воспаление необходимо дифференцировать от аналогичных вариантов увеита и других внутриглазных инфекционных или инфекционно-аллергических заболеваний, поскольку симптоматика может быть очень похожей.
Для целей констатирующей, уточняющей и дифференциальной диагностики информативными являются как лабораторные, так и инструментальные методы (клинический и биохимический анализ крови, визуализирующие обследования челюстно-лицевой области и/или грудной клетки для выявления инфекционных очагов, и т.д.). В ряде случаев необходима консультация смежных специалистов, в частности, эндокринолога, инфекциониста, ЛОР-врача, стоматолога, фтизиатра и др.
Лечение и профилактика
Иридоциклит относится к достаточно редким для современной офтальмологии заболеваниям, требующим стационарного лечения. Однако купирование воспалительной симптоматики, предотвращение спаечных образований, рассасывающие меры (при экссудативных формах) должны проводиться под постоянным специализированным контролем и наблюдением.
При установленной бактериальной или вирусной этиологии иридоциклита назначаются, соответственно, антибиотические или иммуностимулирующие препараты; при туберкулезе – специфическая для этой системной инфекции терапия. В качестве противовоспалительных средств используется широкий спектр нестероидных и гормонсодержащих препаратов; в качестве рассасывающих – современные препараты «ферментной» группы.

Для предотвращения образования задних синехий (спаек, сращений) необходимы препараты, блокирующие постоянное сужение зрачка и обеспечивающие его стабильно-расширенное состояние, т.е. капли-мидриатики. Перечисленные средства производятся и применяются в самых разных фармакологических формах; в каждом случае форма оптимальна в плане максимально быстрой и прицельной доставки терапевтической концентрации активного вещества к очагу поражения. Это могут быть глазные капли, мази, гели, таблетированные препараты, инъекции (парабульбарные, внутримышечные, внутривенные).
Широко используется и обычно оказывается эффективной физиотерапия, – в частности, электрофорез, которым обеспечивается именно транспортировка лекарственных соединений. Иногда по показаниям назначается аутогемотерапия (переливание собственной крови), известная своим противовоспалительным и иммунокорригирующим эффектом. В тех случаях, когда иридоциклит сопровождается повышением ВГД, к терапевтической схеме добавляют гипотензивные препараты (как местные, в форме глазных капель, так и общие – диуретики, т.е. мочегонные).
Следует вновь и вновь акцентировать критически важное значение фактора времени. При первых субъективных симптомах воспалительного процесса в глазу (это касается не только иридоциклита с описанной выше симптоматикой) следует немедленно обратиться к офтальмологу – вместо того, чтобы заниматься причудливым и небезопасным самолечением или предаваться надеждам на то, что «оно само пройдет».
Часты случаи, когда иридоциклит, который при своевременном вмешательстве мог быть радикально излечен раз и навсегда, в запущенной форме хронифицируется, рецидивирует и, что самое опасное, приводит к тяжелейшим осложнениям, среди которых – вторичная глаукома, атрофия и отслоение сетчатки, атрофия зрительного нерва, катаракта, дистрофические изменения в роговичной ткани; такого рода последствия либо требуют сложного офтальмохирургического вмешательства, либо результируют полной необратимой слепотой.
Лучшей профилактикой иридоциклитов служит поддержание достаточно высокого иммунного статуса (что предполагает, в первую очередь, здоровый образ жизни и оптимальное чередование нагрузок и отдыха), своевременная санация острых и хронических инфекционных очагов в организме (прежде всего, в полости рта, носоглотке, придаточных пазухах), а также регулярные профилактические осмотры у офтальмолога, в отношении которых давно доказана и подтверждена высокая эффективность в выявлении целого ряда опасных заболеваниях на самой ранней, легко купируемой стадии.
Склера – внешний сферический «корпус» глаза из плотной соединительной ткани (более плотной, чем другие глазные ткани), который обеспечивает целостность сложной внутриглазной оптико-нейронной системы. Сам термин «склера» и на греческом, и на более поздней латыни означает нечто жесткое, твердое, ригидное – хотя плотность склеральной ткани, конечно, значительно уступает костной или даже хрящевой.
Если рассматривать склеру как защитный «скафандр», то это скафандр, скорее, мягкого, упругого типа: фиброзная, волокнистая структура склеры позволяет ей до определенной степени сжиматься и растягиваться (некоторые заболевания, напр., глаукома, приводят к патологическому растяжению). Кроме защитных функций, склера как наружная оболочка играет также роль своеобразного шасси для крепления глазодвигательных мышц, сопряжения с внешней, проводниковой частью зрительного нерва, и т.д.
Толщина склеры постепенно увеличивается с возрастом и, кроме того, зависит от конкретного сектора глазного яблока, но в норме, как правило, не превышает 1 мм. В передней, открытой сквозь веки внешнему миру области глаза склеральная ткань плавно переходит в прозрачную роговичную оболочку. Цвет здоровых склер приближается к белому; у детей, а также в случаях патологического истончения, он может приобретать небесно-синий оттенок, что усиливает внешнее впечатление «белоснежности».
Вообще, естественная чистота и яркость глазных белков, – т.е. видимой сквозь роговицу части склер, – в силу филогенетических особенностей человеческого восприятия кажется нам неоспоримым признаком здоровья их обладателя, тогда как мутность, тусклость, покраснение или желтизна – достоверным свидетельством неблагополучия (что и подтверждается в абсолютном большинстве случаев).
Склерит и эписклерит – в чем разница
В офтальмологии выделяют обширную группу воспалительных процессов в склеральной ткани, обозначаемых собирательным термином «склериты». Такие воспаления вызываются различными причинами и отличаются друг от друга клинически; чаще они встречаются у женщин в возрасте после 40 лет и представляют, в целом, достаточно серьезную проблему.
Специфика склеритов в сравнении с прочими воспалительными процессами состоит, во-первых, в меньшей статистической значимости острых инфекций: бактерии и вирусы, безусловно, также относятся к ведущим причинам воспаления, но нередко склерит развивается как «верхушка айсберга» на патологической почве, т.е. на фоне и вследствие тяжелых системных заболеваний, в частности, аутоиммунных.
Во-вторых, из-за определенного сходства симптоматики склерит легко принять, напр., за гораздо более распространенный конъюнктивит, в результате чего лечение может оказаться недостаточно эффективным или вовсе неадекватным, что, в свою очередь, приводит к хронификации процесса.
В-третьих, в силу сугубо геометрических причин задний (по локализации воспаления) склерит, особенно если он развивается медленно и поначалу бессимптомно, крайне затрудняет диагностику, т.к. воспалительный очаг недоступен офтальмоскопии; теряется время, и зачастую патология обнаруживается уже на критических этапах, при выраженном снижении зрения, угрозе отслоения сетчатки и/или гнойного расплавления склеры.
Наконец, склериты опасны осложнениями (иридоциклит, кератит и пр.), которые могут возникать при распространении процесса на смежные ткани.
Существуют различные классификации склеритов, однако в медицинском нозологическом глоссарии используется и отдельный термин «эписклерит», который, как можно интуитивно предполагать (с полным основанием), также имеет отношение к воспалительным процессам склеры.
Эписклерит глаза
Между склеральным «кожухом» глазного яблока и глазницей (как частью черепа) существует еще несколько прослоек. Ближайшей и непосредственно прилегающей к склере, словно упаковочная пленка, оболочкой является конъюнктива, – тонкий увлажняющий слизистый слой, воспаление которого хотя бы однажды переживал, видимо, любой человек. Если воспалительный процесс развивается «под» конъюнктивой, т.е. на какой-либо площади ее поверхностного соприкосновения со склерой, такое воспаление называют эписклеритом – по названию самого внешнего, относительно рыхлого склерального слоя, или эписклеры.
Все сказанное выше о склеритах применимо, в целом, и к эписклериту как к локальной разновидности; во многих публикациях, посвященных воспалениям склеры, эписклерит отдельно даже не упоминается. Вместе с тем, отличия есть – как гистологические, так и клинические.
Эписклера характеризуется, кроме рыхлости, богатой иннервацией и васкуляцией: в этом слое сосредоточены нервные волокна и разнокалиберные кровеносные сосуды. В такие участки всегда быстрее проникают болезнетворные факторы, однако с током крови легче транспортируется и иммунный отклик организма, и лекарственные соединения. Более чем в половине случаев (до 60%) эписклерит даже не нуждается в офтальмологическом вмешательстве, длится недолго, проходит без последствий, и при простом (см.ниже) типе эписклерита крайне редко процесс распространяется на более глубокие клеточные слои, превращаясь в «истинный» склерит.
Причины
Воспаление эписклеральных тканей может быть обусловлено широким спектром причин и патогенных условий: инфекции (вирусные и бактериальные, преимущественно кокковые); системные заболевания (коллагенозы, ревматизм, саркоидоз, и т.п.), аллергические реакции, нарушения биохимического состава крови, травмы глаза (химические, физические, механические).
Симптомы
Чаще всего эписклерит развивается стремительно, на видимой поверхности глаза, обычно ближе к уголкам. Классическими, наиболее распространенными признаками выступают резь, болевой синдром, гиперемия (причем цвет покраснения варьирует от светло-розового до алого, приобретая затем цианозный оттенок), усиленное слезотечение и светобоязнь. Из-за отечности и вспухания пораженный участок может казаться выпуклым, рельефным.
Различают два основных варианта эписклерита: простой (диффузный) и узелковый.
Простой встречается вчетверо чаще узелкового, обычно протекает быстрее и болезненней, лучше поддается терапии и гораздо реже рецидивирует.
При узелковом эписклерите более выражена тенденция к припуханию и воспалению сосудов, вследствие чего выпуклость воспаленного участка заметней и ощутимее («инородное тело»); образуются мелкие болезненные очажки 1-4 мм в диаметре, которые в некоторых случаях объединяются. Средняя продолжительность узелкового эписклерита составляет примерно 2 недели, хотя разброс достаточно велик – от нескольких дней до нескольких месяцев. Нередко встречаются хронически-рецидивирующие формы.
Иногда отдельно рассматривают также мигрирующий, скоротечный вариант эписклерита, для которого характерны болезненность, сопутствующий отек век, головная боль и самокупирование за 2-3 дня. Кроме того, при «розовой» угревой сыпи иногда возникает узелковый розацеа-эписклерит, однако этот вариант больше относится к кератитам: вовлекается роговичная оболочка, что является наиболее серьезным из осложнений эписклерита, поскольку нелеченный кератит значительно менее благоприятен в прогнозе и может привести к самым плачевным последствиям для зрительной системы в целом.
Лечение эписклеритов
Глазные капли и мази
При интенсивном болевом синдроме, хроническом течении, частых рецидивах – назначают кортикостероидные глазные капли (напр., офтан-дексаметазон), гидрокортизоновую глазную мазь, или же нестероидные противовоспалительные препараты (например, глазные капли Индоколлир, Наклоф, Диклофенак и т.д.), которые при местной резистентности могут быть назначены перорально, в виде таблеток.
Народное лечение
Наиболее доступным и, вместе с тем, достаточно эффективным противовоспалительным средством в данном случае служат промывания глаза травяными отварами. С этой целью применяется чайная заварка, различные комбинации ромашки, корня лопуха, шалфея, василькового цвета. Однако, данные средства могут вызвать аллергическую реакцию, что необходимо учитывать.
Иридоциклит (передний увеит) – сочетанное воспалительное поражение, затрагивающие радужную оболочку (радужку) и цилиарное тело глаза. При остром иридоциклите наблюдается отек, покраснение и боль в глазу, слезотечение, изменение цвета радужки, сужение и деформация зрачка, образование гипопиона, преципитатов, снижение остроты зрения. Диагностика иридоциклита включает осмотр, пальпацию, биометрию и УЗИ глаза, проверку остроты зрения, измерение внутриглазного давления, проведение клинико-лабораторных, иммунологических исследований. Консервативное лечение иридоциклита основано на противовоспалительной, антибактериальной и противовирусной терапии, назначении антигистаминных, гормональных, дезинтоксикационных препаратов, мидриатиков, имуномодуляторов, витаминов.
МКБ-10
Общие сведения
Иридоциклит, ирит, циклит, кератоувеит относятся в офтальмологии к так называемым передним увеитам – воспалениям сосудистой оболочки глаза. Ввиду тесного анатомического и функционального взаимодействия радужки и цилиарного (ресничного) тела, воспалительный процесс, начавшись в одной из этих частей сосудистой оболочки глаза, очень быстро распространяется на другую и протекает в форме иридоциклита.
Иридоциклит диагностируется у лиц любого возраста, но чаще у пациентов от 20 до 40 лет. По течению заболевания различают острый и хронический иридоциклит; по характеру воспалительных изменений - серозный, экссудативный, фибринозно-пластический и геморрагический; по этиологии – инфекционный, инфекционно-аллергический, аллергический неинфекционный, посттравматический, неясной этиологии, а также вызванный системными и синдромными заболеваниями. Продолжительность острого иридоциклита составляет 3-6 недель, хронического – несколько месяцев; заболевание и рецидивы, как правило, возникают в холодное время года.

Причины иридоциклита
Причины, вызывающие иридоциклит, многообразны, могут носить эндогенный или экзогенный характер. Часто иридоциклит развивается вследствие травматического повреждения глаза (ранения, контузии, офтальмологических операций), воспаления радужки (кератита). Иридоциклит могут вызывать перенесенные вирусные, бактериальные или протозойные заболевания (грипп, корь, ВПГ, стафилококковая и стрептококковая инфекция, туберкулез, гонорея, хламидиоз, токсоплазмоз, малярия и др.), а также имеющиеся очаги хронической инфекции в носоглотке и ротовой полости (синусит, тонзиллит).
Причиной иридоциклита могут быть ревматоидные состояния (ревматизм, болезнь Стилла, аутоиммунный тиреоидит, болезнь Бехтерева, синдромы Рейтера и Шегрена), обменные нарушения (подагра, диабет), системные заболевания неизвестной этиологии (саркоидоз, болезнь Бехчета, синдром Фогта-Коянаги-Харады). Распространенность иридоциклита среди пациентов с ревматическими и инфекционными заболеваниями составляет около 40% случаев.
Возникновению иридоциклита способствуют развитая сосудистая сеть глаза и повышенная восприимчивость радужки и ресничного тела к антигенам и ЦИК, попадающим из внеглазных очагов инфекции или неинфекционных источников сенсибилизации.
При развитии иридоциклита, помимо непосредственного поражения сосудистой оболочки глаза микробами или их токсинами, происходит ее иммунологическое повреждение с участием медиаторов воспаления. Воспаление сопровождается явлениями иммунного цитолиза, васкулопатиями, дисферментозом, нарушениями микроциркуляции с последующим рубцеванием и дистрофией.
Немаловажное значение в развитии иридоциклита принадлежит провоцирующим факторам — эндокринным и иммунным расстройствам, стрессовым ситуациям, переохлаждению, чрезмерной физической нагрузке.
Симптомы иридоциклита
Степень выраженности и особенности течения иридоциклита зависят от природы и длительности воздействия антигена, уровня проницаемости гематоофтальмического барьера, генотипа и иммунного статуса организма. При иридоциклите обычно наблюдается одностороннее поражение глаз. Первыми признаками острого иридоциклита являются общее покраснение и боль в глазу, с характерным значительным усилением болевых ощущений при надавливании на глазное яблоко. У больных с иридоциклитом возникает светобоязнь, слезотечение, незначительное (в пределах 2-3 строчек) снижение остроты зрения, появление перед глазами «тумана».
Течению иридоциклита свойственно заметное изменение цвета воспаленной радужной оболочки (зеленоватый или ржаво-красный) и снижение четкости ее рисунка. Возможно появление умеренно выраженного роговичного синдрома, перикорнеальной инъекции сосудов глазного яблока. В передней камере глаза может обнаруживаться серозный, фибринозный или гнойный экссудат. При оседании гнойного экссудата на дне передней камеры глаза образуется гипопион в виде серой или желто-зеленой полоски; при разрыве сосуда в передней камере выявляется скопление крови — гифема.
Воспалительный процесс в ресничном теле при оседании экссудата на поверхности хрусталика и волокнах стекловидного тела может привести их помутнению и к снижению остроты зрения.
На задней поверхности роговицы при иридоциклите появляются серовато-белые преципитаты из точечных отложений клеток и экссудата, при рассасывании которых долго отмечаются пигментные глыбки. Отек тканей радужки и ее тесный контакт с передней капсулой хрусталика при наличии экссудата приводит к формированию задних спаек (синехий), вызывающих необратимое сужение (миоз) и деформацию зрачка, ухудшению его реакции на свет. При сращении радужки и передней поверхности хрусталика на всем протяжении образуется круговая спайка. При неблагоприятном течении иридоциклита синехии создают риск развития слепоты из-за полного заращения зрачка.
Часто внутриглазное давление при иридоциклите бывает ниже нормы за счет угнетения секреции влаги передней камеры. Иногда, при остро начинающемся иридоциклите с выраженной экссудацией или сращении зрачкового края радужки с хрусталиком, наблюдается повышение внутриглазного давления.
Различным видам иридоциклита свойственны свои особенности клинической картины. Вирусные иридоциклиты характеризуются торпидным течением, образованием серозного или серозно-фибринозного экссудата и светлых преципитатов, повышенным внутриглазным давлением.
Туберкулезный иридоциклит протекает со слабовыраженной симптоматикой, проявляется наличием крупных «сальных преципитатов», желтоватых туберкул (бугорков) на радужке, опалесцированием влаги передней камеры, образованием мощных задних стромальных синехий, затуманиваем зрения или полным заращением зрачка.
Аутоиммунному иридоциклиту присуще тяжелое рецидивирующее течение на фоне обострений основного заболевания с частым развитием осложнений (катаракты, вторичной глаукомы, кератита, склерита, атрофии глазного яблока). Каждый рецидив протекает тяжелее предыдущего и часто приводит к слепоте.
При травматическом иридоциклите может развиться симпатическое воспаление здорового глаза (симпатическая офтальмия). Иридоциклит при синдроме Рейтера, обусловленный хламидийной инфекцией, сопровождается конъюнктивитом, уретритом и поражением суставов с незначительными проявлениями воспаления сосудистой оболочки.
Диагностика иридоциклита
Диагноз иридоциклита устанавливают по результатам комплексного обследования: офтальмологического, лабораторно-диагностического, рентгенологического, консультирования больного узкими специалистами.
Первоначально врачом-офтальмологом проводится наружный осмотр глазного яблока, пальпация, сбор анамнестических данных. Для уточнения диагноза иридоциклита выполняют проверку остроты зрения, измерение внутриглазного давления методом контактной или бесконтактной тонометрии, биомикроскопию глаза, выявляющую поражение глазных структур, УЗИ глаза с одномерным или двухмерным изображением глазного яблока. Процедура офтальмоскопии при иридоциклите часто затруднена из-за воспалительно измененных передних отделов глаза.
Для выяснения этиологии иридоциклита назначают общий и биохимический анализы крови и мочи, коагулограмму, ревмопробы для выявления системных заболеваний, аллергопробы (местные и общие реакции на введение аллергенов стрептококка, стафилококка, специфических антигенов: туберкулина, токсоплазмина и др.), ПЦР и ИФА-диагностику возбудителя воспаления (в т. ч. сифилиса, туберкулеза, герпеса, хламидиоза и т. д.).
Для оценки иммунного статуса выполняют исследование уровня сывороточных иммуноглобулинов в крови IgM, IgG, IgA , а также их содержание в слезной жидкости.
В зависимости от особенностей клинической картины иридоциклита необходима консультация и обследование у ревматолога, фтизиатра, стоматолога, оториноларинголога, аллерголога, дерматовенеролога. Возможно проведение рентгенографии легких и придаточных пазух носа.
Осуществляют дифференциальную диагностику иридоциклита и других заболеваний, сопровождающихся отеком и покраснением глаз, таких как острый конъюнктивит, кератит, острый приступ первичной глаукомы.
Лечение иридоциклита
Лечение иридоциклита должно быть своевременным и по возможности направленным на устранение причины его возникновения.
Консервативное лечение иридоциклита ориентировано на профилактику образования задних синехий, снижение риска развития осложнений и включает меры неотложной помощи и плановую терапию. В первые часы заболевания показано закапывание в глаз средств, расширяющих зрачок (мидриатиков), НПВС, кортикостероидов, прием антигистаминных препаратов.
Плановое лечение иридоциклита проводится в условиях стационара, его основу составляет местная и общая антисептическая, антибактериальная или противовирусная терапия, введение противовоспалительных нестероидных и гормональных препаратов (в виде глазных капель, парабульбарных, субконьюнктивальных, внутримышечных или внутривенных инъекций. Кортикостероиды широко используются в лечении иридоциклита токсико-аллергического и аутоиммунного генеза.
При иридоциклите проводится дезинтоксикационная терапия (при выраженном воспалении - плазмаферез, гемосорбция), инстилляции растворов мидриатиков, предотвращающих сращение радужки с хрусталиком. Назначают антигистаминные средства, поливитамины, иммуностимуляторы или иммуносупрессоры (в зависимости от основного заболевания), местно-протеолитические ферменты для рассасывания экссудата, преципитатов и спаек. Часто при иридоциклите применяются физиотерапевтические процедуры: электрофорез, магнитотерапия, лазерная терапия.
Иридоциклит туберкулезной, сифилитической, токсоплазмозной, ревматической этиологии требует проведения специфической терапии под контролем соответствующих специалистов.
Хирургические лечение иридоциклита проводится при необходимости разделения спаек или (рассечение передних и задних синехий радужки), в случае развития вторичной глаукомы. В случае тяжелого осложнения гнойного иридоциклита с лизисом оболочек и содержимого глаза показано хирургическое удаление последнего (энуклеация, эвисцерация глаза).
Прогноз и профилактика иридоциклита
Прогноз иридоциклита при своевременном, адекватном и тщательно проведенном лечении – довольно благоприятный. Полное выздоровление после лечения острого иридоциклита отмечается примерно в 15—20% случаев, в 45—50% случаев - заболевание принимает подострое рецидивирующее течение с более стертыми рецидивами, которые часто совпадают с обострениями основного заболевания (ревматизма, подагры).
Иридоциклит может переходить в хроническую форму с упорным снижением зрения. В запущенных и нелеченных случаях иридоциклита развиваются опасные осложнения, угрожающие зрению и существованию глаза: хориоретинит, сращение и заращение зрачка, вторичная глаукома, катаракта, деформация стекловидного тела и отслойка сетчатки, абсцесс стекловидного тела, эндофтальмит и панофтальмит, субатрофия и атрофия глазного яблока.
Профилактика иридоциклита заключается в своевременном лечении основного заболевания, санации очагов хронической инфекции в организме.
Читайте также:

