У ребенка появились маленькие прыщики что это может быть
Обновлено: 04.05.2024
Естественно, что грамотно определить причину возникновения высыпания , поставить диагноз и назначить лечение ребенку может только детский врач-педиатр, дерматолог или аллерголог. Но оказать первоначальную помощь, снять зуд и помочь малышу могут и сами родители, зная основные признаки и причины возникновения сыпи . На первом этапе важно определить, какой характер носит высыпание - инфекционное, аллергическое или не относящееся ни к одному из вышеперечисленных.
Причины возникновения высыпаний у детей:
1. Угри новорожденных. Впервые могут возникнуть у новорожденных в возрасте 1 - 2 месяца. Как правило, такие высыпания носят гормональный характер, не заразны и не являются аллергией . Сыпь в виде прыщиков, иногда с белой точкой посередине появляется на голове, теле грудничка. Если нет гнойных отделений, то высыпание проходит самостоятельно и не требует лечения. Угри могут возникнуть и у подростков. Они чаще всего появляются на лице в виде черных точек и связаны с гормональными изменениями в организме подростка и усиленной работой сальных желез. Для предотвращения угревой сыпи существуют косметические лосьоны, гели для умывания и другие средства. При воспалении лучше обратиться за консультацией к детскому дерматологу или косметологу, т.к. может понадобиться лечение антибиотиками;
2. Крапивница – это аллергическая реакция на коже ребенка, сопровождающаяся зудом и появлением волдырей на различных участках тела, в некоторых случаях может повышаться температура и нарушаться стул ребенка. Волдыри появляются внезапно и также быстро могут исчезать, но иногда они проходят только через несколько дней. Причинами появления крапивницы могут быть различные факторы: гормональные нарушения, сбои в работе печени, почек, потребление продуктов, вызвавших аллергическую реакцию (рыба, яйца, цитрусовые и т.д.), укусы насекомых, реакция на солнечные лучи, перемену температур, эмоциональные стрессы и т.д.. Крапивница может быть хронической и не проходить в течение длительного времени, и острой – исчезающей через несколько часов. Для лечения крапивницы важно выявить основную причину, вызвавшую ее;
3. Пищевая аллергия проявляется в виде пятен розовато-красного цвета. Является немного выпуклой, отечной в местах расчесывания и сопровождается зудом. Локализуется, как правило, на щечках младенца, но может появляться и на других частях тела. Может возникнуть как у грудничков, так и у подростков. Если малыш находится на грудном вскармливании, то возникшая аллергия связана с продуктами, употребленными мамой. Если новорожденный на искусственном вскармливании, то аллергическая реакция может появиться на смесь. У детей старшего возраста пищевую аллергию могут вызывать рыба, яйца, орехи, шоколад, клубника и другие продукты питания;
Аллергия, как правило, сопровождается отеками, которые в свою очередь при ненадлежащем лечении и несвоевременном оказании помощи вызывают удушье . При возникновении аллергии любого характера требуется консультация педиатра для помощи в подборе оптимальной смеси малышу, или детского дерматолога - аллерголога для направления на лабораторные исследования детей старшего возраста;
4. Бытовая аллергия . Может возникнуть как у новорожденных, так и у детей постарше. Проявляется, как правило, в виде прыщиков по всему телу и сопровождается слезоточением, чиханием. Причинами возникновения такой реакцией организма может быть стиральный порошок и другие моющие средства, пыль, растения, шерсть животных и т.д. Аллергическая сыпь отличается от инфекционной тем, что при ней ребенок не температурит, у него нет общих недомоганий, нет потери аппетита, сонливости;
5. Потница. Возникает в основном у детей грудного возраста. Проявляется в виде красных прыщиков по всему телу, особенно в паховой зоне. Пораженные места необходимо мазать специальным детским кремом, чаще устраивать крохе воздушные ванны и менять подгузник;
6. Розеола (инфекционная эритема) – детское острое вирусное заболевание, поражающее только детей до 2 - х лет. Очень часто розеолу путают с ОРВИ или краснухой . В начале болезни у малыша резко повышается температура, которая держится 3 - 5 дней и после этого ребенок покрывается красно - розовой сыпью, исчезающей за 5 - 7 дней. Это не опасное заболевание, оно не требует лечения и в случае ее появления ребенку следует давать только жаропонижающие препараты;
7. Ветрянка. Это распространенное детское инфекционное заболевание, требующее лечения. Инкубационный период этого заболевания может длиться от 11 до 21 дня. Возникает в любом возрасте. Сопровождается сыпью на коже и слизистых оболочках в виде красных пятен, в центре которых локализуются волдыри с желтоватой жидкостью. Сопровождается зудом. По мере протекания заболевания, волдыри лопаются, образуются корочки, оставляющие рубцы, если ребенок расчесал волдырь и занес инфекцию. Заболевание может вызывать также повышение температуры и головную боль;
8. Корь – это острое инфекционное заболевание, встречающееся довольно редко в связи с применением прививок. Кроме того этот вирус редко активизируется у малышей до 8 месяцев, т.к. их защищает переданный матерью иммунитет. Болезнь начинается с симптомов обычного простудного заболевания - кашель, слезоточение, чихание и повышение температуры до 40 С. Далее у ребенка появляются белые пятна на слизистой поверхности щек, выделения из носа, сильная головная боль, светобоязнь. Затем в течение нескольких дней возникают красные пятна различной формы на лице, шее, около головы и далее по всему телу. Заболевание заразно в течение недели с момента появления первых признаков. Вирус опасен такими осложнениями, как: менингит , воспаление легких , развитие глухоты, поражение мозга и даже смерть;
9. Скарлатина – это острое инфекционное стрептококковое заболевание. Начинается с воспаления горла, высокой температуры, увеличения миндалин , в некоторых случаях с налетом. Далее появляется мелкая точечная сыпь на спине, груди, коленях, подмышках, в паху и быстро распространяется по всему телу и лицу. Белой остается только область вокруг рта. Горло и язык становятся очень красными. К концу болезни начинается шелушение кожи на пальцах ног и рук;
10. Краснуха – это острое инфекционное заболевание . Болезнь начинается с незначительного повышения температуры и увеличения лимфатических узлов в околоушной и шейной области. Также появляется мелкая сыпь на лице и за ушами, а затем по всему телу. Краснуха очень опасна для беременных женщин, а у детей старшего возраста и подростков могут наблюдаться осложнения. У малышей заболевание протекает в достаточно легкой форме;
11. Менингит - это воспаление оболочек головного и спинного мозга. Сыпь при менингите не является основным признаком. Однако при этом заболевании высыпания появляются на задней стенке глотки, а также на бедрах, спине, ягодицах в виде красной сыпи различной формы. При менингите наблюдаются такие симптомы, как очень высокая температура, сильная головная боль, рвота, светобоязнь, напряжение мышц шеи. При малейших подозрениях на менингит родители должны срочно обратиться к врачу. Своевременная помощь при этом заболевании спасет ребенку жизнь;
12. Стрептодермия – это кожное инфекционное заболевание, возбудителем которого является стафилококк. Болезнь поражает, как правило, околоносовую и околоротовую область. В начале появляются покраснения вокруг носа и рта, затем маленькие пузырьки с жидкостью. Когда они лопаются, остаются желтые корочки. Заболевание может сопровождаться повышением температуры;
13. Герпес - это инфекционное заболевание, сопровождающееся возникновением пузырьков на коже и слизистых оболочках, у детей чаще всего располагается на губах. Это заболевание крайне редко проявляется у новорожденных, т.к. им передается материнский иммунитет. Ему подвержены дети, начиная с 3 - 4 лет. Помимо сыпи, болезнь может сопровождаться болью в горле, повышением температуры.
Кожных высыпаний и заболеваний у детей великое множество, они могут быть очень похожими, но одни совершенно безобидны для здоровья вашего ребенка, другие же несут угрозу не только общему состоянию, но и детской жизни! Не рискуйте, и при малейших сомнениях, при появлении каких-либо пятен, сыпи и других симптомов обращайтесь к детскому врачу-педиатру, который при необходимости направит Вас с ребенком к детскому дерматологу, аллергологу, неврологу или другому узкопрофильному специалисту в зависимости от характера сыпи и тяжести протекания кожного заболевания.
Хочу выразить огромную благодарность Луниной Анне Викторовне.
Анна Викторовна – большой профессионал! За столь короткий срок, смогла поставить дочери недостающие звуки и автоматизировать их в речи. Спасибо огромное!
Добрый день! Хочу сказать большое человеческое спасибо Вашей клинике, за чуткое отношение к пациентам и высокий профессионализм. Клиника Ребенок- одна из самых лучших детских клиник в Москве. огромное спасибо врачам за их нелегкий труд. Особенно хочу поблагодарить доктора хирурга-уролога, и просто хорошего человека, Горкина Сергея Александровича, за его внимательность, компетентность и доброжелательность. Все назначения комментирует так, чтобы было понятно и доходчиво для пациента. Желаю дальнейшего процветания и успехов Вашей клинике. спасибо что Вы есть, так держать!
Акне у детей - одно из самых распространенных кожных заболеваний, особенно в подростковом возрасте. Речь идет о нарушении со стороны волосяных фолликулов и сальных желез, которые закупориваются, приводя к образованию прыщей и кист.
Угревая сыпь или Acne vulgaris по своему медицинскому названию определяется как воспаление сальных желез. Чаще всего это происходит в период полового созревания, в результате гормональной активности. Помимо боли и дискомфорта, прыщи у мальчиков и девочек чреваты социальной изоляцией, постоянной необходимостью скрывать повреждения, низкой самооценкой, а в некоторых случаях даже развитием тревоги и депрессии. Вот почему так важно понять, что такое акне, и каковы наиболее эффективные способы их лечения.

Немного статистики
Угри возникают вследствие чрезмерной активности сальных желез в коже, которая вызвана естественным повышением синтеза гормонов в подростковом возрасте. Чаще всего они появляются в области лица, спины и груди.
Около 70-80% подростков страдают от данной проблемы с разной степенью тяжести. Несмотря на то, что угри считаются заболеванием подростков, они также появляются у детей младшего возраста или у взрослых в качестве реакции на гормональные изменения.
Классификация акне
При классификации по возрастной группе существует в основном два типа угрей:
У новорожденных и детей младшего возраста. Мнение, что акне поражает только подростков и взрослых ошибочно. Младенцы, дети дошкольного и раннего школьного возраста пусть и не часто, но также страдают от угрей. Новорожденных сталкиваются с этой проблемой, потому что их матери передают гормоны им незадолго до рождения. Угри также возникают, когда стресс родов заставляет организм ребенка выделять эти гормоны.
Подростки и взрослые люди. Угри поражают 80% людей в возрасте от 11 до 30 лет. Обычно возникают в период пубертатных изменений гормонального уровня. Повышенная выработка половых гормонов во время полового созревания делает сальные железы более активными.
Таблица – Классификация детских акне по возрасту
с рождения до 6 недель
Инфантильные (раннего детского возраста)
от 6 недель до 12 месяцев
Среднего детского возраста
от года до 7 лет
от 7 до 12 лет (у девочек до менархе)
Неонатальные акне развиваются в период гормональной перестройки. При всех формах угревой сыпи существенную роль играют дополнительные провоцирующие экзогенные факторы.
Причины и факторы риска акне
Угри развиваются вокруг волосяных фолликулов и образуются от чрезмерной выработки себума. Повышенная секреция себума в сочетании с наличием омертвевших клеток кожи на эпидермисе приводит к забиванию фолликулов волосяного стержня, что сопровождается появлением комедонов.
Комедоны – это те же самые крошечные язвочки с белым кончиком, которые чернеют под воздействием кислорода. Обострение состояния угревой сыпи вызвано вовлечением инфекционного процесса. Влажная и жирная среда является благоприятным субстратом для размножения бацилл акне (Propionibacterium acnes).
При наличии бактерии развивается воспалительная реакция, из прыщей, которые образуют красную бляшку на верхней части кожи. Завершающим признаком угревой сыпи называют узелковые угри, характеризующиеся крупными воспалительными очагами, которые могут болеть и даже оставлять рубцы после выздоровления.
Существует несколько факторов, увеличивающих вероятность того, что ребенок заболеет акне:
использование продуктов по уходу за кожей и волосами, содержащих химические вещества, раздражающие кожу;
использование щелочного мыла и очень горячей воды;
выдавливание прыщей и расчесывание пораженных участков кожи;
частые стрессовые ситуации или постоянное нервное напряжение;
чрезмерное потоотделение и наличие перхоти.
Изучение того, что вызывает акне у детей, помогает найти способы предотвратить и лечить болезнь. Это позволяет ребенку преодолеть стресс и подавленность, которые он испытывает из-за прыщей на своей коже.
Причиной детских угрей могут быть эндокринопатии. Именно поэтому при наличии акне обязательно нужно обратиться к врачу для исключения таких тяжелых патологий как врожденная гиперплазия надпочечников, злокачественные опухоли яичек и синдром поликистозных яичников.
Симптомы акне у детей

Прыщи появляются на любой части тела. Однако чаще всего они появляются в местах, где присутствует высокая концентрация сальных желез.
Наиболее часто пораженные области у детей с акне включают:
Уши. Угри в ушах у ребенка локализуются за ушной раковиной, по краю и на мочке, ближе к височной области у верхнего основания. Прыщи имеют вид черных точек или воспаленных папул.
Лицо. Акне на лице у ребенка характеризуется отдельными немногочисленными закрытыми или открытыми комедонами. Закрытые представлены желтоватыми или перламутрово-белыми папулами, размер которых варьирует от 1 до 2 мм. Со временем они переходят в комедоны открытого типа, которые имеют вид черных точек.
Нос. Угри на носу у ребенка выступают в качестве изолированных пустул или папул – окруженных розовым ободком. Характеризуются быстрым (1-2 недели) самопроизвольным разрешением.
Также угревая сыпь у детей может локализоваться на груди, верхней части спины и шее. После исчезновения акне на коже, как правило, не остается никаких следов. Ситуация осложняется при инфицировании – появлении признаков воспаления (отек, покраснение по периферии). Элементы трансформируются в пустулы с гнойным отделяемым, имеющим желтый цвет. В этом случае избежать следов на коже достаточно сложно.
Как это лечится?

Традиционное медикаментозное лечение включает в себя использование местных мазей по назначению врача, наряду с пероральной антибактериальной терапией или препаратами, предназначенными для внутреннего лечения.
Наружная терапия чаще всего предполагает применение ретиноидных мазей, которые уменьшают воспалительный процесс и помогают отшелушить верхний слой кожи. Местные мази можно использовать без рецепта. Эти препараты содержат небольшое количество активного вещества, поэтому являются безопасными.
Кроме медицинской помощи, важно помнить, что угри развиваются на влажных участках кожи, поэтому поддержание правильной гигиены имеет значение. Своевременное и тщательное очищение кожи, может значительно уменьшить воспалительные процессы. Важно отдавать предпочтение назначенным средствам по уходу, не натирать и не царапать раны, т. к. это вызовет дополнительное раздражение и обострение воспалительного процесса.
Можно использовать препараты с антибактериальным действием, которые помогут устранить воспалительную реакцию. Ни в коем случае нельзя выдавливать угри, потому что это вызовет распространение бактериальной инфекции, а также может привести к образованию рубцов на коже.
Дополнительное увлажнение и защита
Многие ошибаются, думая, что кожа с акне не нуждается в дополнительном увлажнении. Правда в том, что корректировка увлажняющей эмульсии может помочь сбалансировать выделение кожного сала в течение всего дня. Увлажняющие эмульсии легко впитываются, помогая сбалансировать уровень влаги, а также предотвратить обострение или раздражение.
Кожа, пораженная угрями, нуждается в постоянной защите от солнечного излучения, т. к. пребывание под прямыми ультрафиолетовыми лучами способствует выделению кожного сала. Выбирать солнцезащитный крем нужно в соответствии с возрастом и типом кожи. Рекомендуется отдавать предпочтение продуктам, не содержащим парабенов.
Питание и образ жизни
На процессы угревой сыпи влияет и образ жизни. Питание, стресс и часы сна также негативно отражаются на состоянии кожи. Раньше считалось, что определенные продукты способствуют появлению прыщей. Сегодня пропагандируется персонализированная диета:
рекомендуется сократить потребление сладкой или острой пищи;
уменьшение продуктов, которые не приносят пользы, смягчает повреждения.
Помимо рекомендаций по питанию, следует также использовать добавки Омега-3. Это полиненасыщенные жирные кислоты, которые организм не умеет вырабатывать самостоятельно, и они содержатся в жире морской рыбы или продуктах растительного происхождения. Их присутствие поможет смягчить воспалительные процессы в организме, а значит, будет благотворно влиять на все кожные заболевания и угревую сыпь в частности.
Когда нужно обратиться к врачу
Если проблема исчезает с течением времени, не нуждается в лечении. Обратиться за медицинской помощью следует как можно скорее, если угри оставляют шрамы или если имеется семейная история кожного заболевания.
В клинике «РебенОК» в Москве прием ведут компетентные дерматологи. При наличии признаков инфицирования осуществляется забор отделяемого угрей для проведения бактериологического исследования. Лечение угревой сыпи у детей в основном зависит от тяжести проблемы с кожей.

Поскольку профилактика лучше, чем лечение, следует научить ребенка нескольким привычкам, которые способствуют здоровью кожи и держат акне под контролем:
Мыть лицо мягким моющим средством каждый день.
Регулярно мыть волосы и заплетать их, чтобы они не касались лица.
Носить свободную, дышащую и легкую хлопчатобумажную одежду.
Помните, что здоровый образ жизни вносит большой вклад в укрепление здоровья ребенка. Поощряйте соблюдение режима сна и бодрствования и регулярные занятия спортом. Также отличной профилактикой акне является сбалансированная диета и соблюдение личной гигиены.
При появлении угревой сыпи обращайтесь в клинику «РебенОК» в Москве, где работают педиатры и дерматологи с большим практическим опытом. В медицинском центре используется оборудование экспертного класса, которое существенно упрощает диагностику. Свяжитесь с нашим администратором по номеру, указанному на сайте для записи на прием и получения дополнительных рекомендаций, относительно подготовки к лабораторным исследованиям.
Хочу выразить огромную благодарность Луниной Анне Викторовне.
Анна Викторовна – большой профессионал! За столь короткий срок, смогла поставить дочери недостающие звуки и автоматизировать их в речи. Спасибо огромное!
Добрый день! Хочу сказать большое человеческое спасибо Вашей клинике, за чуткое отношение к пациентам и высокий профессионализм. Клиника Ребенок- одна из самых лучших детских клиник в Москве. огромное спасибо врачам за их нелегкий труд. Особенно хочу поблагодарить доктора хирурга-уролога, и просто хорошего человека, Горкина Сергея Александровича, за его внимательность, компетентность и доброжелательность. Все назначения комментирует так, чтобы было понятно и доходчиво для пациента. Желаю дальнейшего процветания и успехов Вашей клинике. спасибо что Вы есть, так держать!
Контагиозный моллюск у детей – распространенное вирусное заболевание кожного покрова и слизистых оболочек. Встречается преимущественно в детском возрасте. Развивается при инфицировании вирусом MCV (Molluscum contagiosum virus). Возбудитель представляет собой крупный (от 200 до 300 нм) двуспиральный ДНК-вирус, размножающийся в цитоплазме инфицированных клеток эпителия. Выделено четыре генотипа MCV 1-4, среди которых наиболее распространенным является первый. MCV-2 диагностируется преимущественно у взрослых и передается при незащищенных половых актах.
Распространяется контагиозный моллюск на коже детей контактным и непрямым путем. Заразиться можно через инфицированные предметы. Инкубационный период длится от 2 до 6 месяцев. MCV-инфекция наблюдается среди детей в возрасте от 1 до 12 лет. Однако чаще всего папулы возникают в период от 1 до 4 лет. Встречается заболевание у 1,2-22% населения.

Виды контагиозного моллюска
В подавляющем большинстве случаев размер папул составляет от 1 до 5 мм. При надавливании на узел, с него выходит пробка, которая имеет творожистую консистенцию и бело-желтый цвет.
Основные виды контагиозного моллюска у детей:
Классический. Узелки образуются над уровнем кожного покрова, имеют полушаровидную форму. В центре присутствует небольшое углубление. Как правило, узелки расположены единично.
Гигантский. Папулы располагаются на коже отдельно. Они могут сливаться между собой, образуя крупные бляшки, которые в диаметре могут достигать 20 мм.
Педикулярный. Папулы отличаются наличием тонкой ножки. На коже располагаются кучно, образуя бляшки. Количество, как правило, варьируется в пределах 10 шт.
Генерализованный. Сопровождается появлением крупных и обильных высыпаний. Количество папул достигает нескольких десятков.
Первоначально узелки, возникающие на половых органах, можно спутать с бородавками или герпетическими высыпаниями. Однако, в отличие от герпетических поражений, эти папулы безболезненны.
Причины развития контагиозного моллюска у детей

Заболевание развивается в результате заражения вирусом контагиозного моллюска. Этот вирус, называемый MCV, относится к семейству Poxvirus(Поксвирусов).
Вирус может легко распространяться через:
Прямой контакт «кожа к коже». Инфекция возникает, когда кожа ребенка непосредственно соприкасается с пораженным участком тела другого ребенка или взрослого.
Контакт с загрязненными предметами. Вирус может также распространяться при контакте с инфицированными предметами, такими как полотенца, игрушки, одежда, смесители или дверные ручки.
Ослабленный иммунитет. Дети с ослабленной защитной функцией организма из-за основных заболеваний, таких как СПИД, могут страдать от быстрого прогрессирования MCV.
Механическое повреждение кожи. Раздражение, вызванное повреждениями из-за таких действий, как царапание или трение, может распространить вирус на соседние участки.
Среди основных предрасполагающих факторов развития моллюска у ребенка следует выделить атопический дерматит. Дисфункция иммунной системы и повреждение кожного покрова способствует проникновению вируса.
Симптоматика контагиозного моллюска
Заболевание характеризуется появлением на коже крошечных, безболезненных папул телесного цвета. Они обычно имеют центральное ядро, состоящее из белого воскообразного вещества. Характерно, что в верхней части образований есть крошечная точка или углубление. На более поздних стадиях эти шишки могут увеличиваться в размерах и округляться.
Как правило, узелки имеют диаметр от 2 до 5 мм и располагаются линейно. Они часто возникают на травмированных участках кожного покрова. В отличие от других поражений кожи, они обычно не выглядят красными или опухшими до тех пор, пока их не поцарапают. При повреждении или раздражении папулы воспаляются.
У детей узелки обычно возникают на шее, лице, руках, предплечьях и подмышках. Могут развиваться на любом участке тела, за исключением ладоней и подошв. У взрослых они могут появиться на фоне заболеваний, передающихся половым путем (ЗППП), при этом обычно располагаются на половых органах, ягодицах, внутренней поверхности бедер и нижней части живота.
Сыпь – основной признак моллюска. Папулы имеют некоторые характерные признаки: ·
сначала появляются маленькие пятна размером с булавочную головку;
растут в течение нескольких недель, пока не достигают размера горошины;
папулы мягкие и гладкие и могут иметь небольшую вмятину в центре;
часто узелки безболезненны, но могут вызывать зуд, боль, покраснение и/или небольшой отек;
при механическом повреждении возможно присоединение бактериальной инфекции.
Новообразования могут появляться отдельно или группами. У большинства детей отмечается наличие от 1 до 20 узелков.
Постановка диагноза при контагиозном моллюске

Врачи обычно диагностируют это состояние визуально, осматривая папулы, потому что знают, как выглядит моллюск у ребенка и ни с чем его не спутают.
Если в области гениталий появляются папулы, врачи могут рассматривать инфекцию как ЗППП и проводить дальнейшие исследования. Взрослые, у которых наблюдается контагиозная сыпь генитального моллюска, должны быть обследованы на заболевания, передающиеся половым путем. Чрезвычайно большое количество этих папул может свидетельствовать о скрытом дефиците иммунной системы.
Лечение контагиозного моллюска
Перед тем, как избавиться от моллюсков у детей , следует ознакомиться с основной информацией и проконсультироваться с врачом. Противовирусной специфической терапии не существует. Врачи рекомендуют проводить медикаментозное лечение, несмотря на то, что заболевание является доброкачественным и может самостоятельно регрессировать. Это связано с тем, что MCV-инфекция легко распространяется и может передаваться другим детям.
Папулы при контагиозном моллюске обычно самостоятельно регрессируют через некоторое время. Используется выжидательная тактика.
Удаление контагиозного моллюска у детей осуществляется с помощью малоинвазивных методов, таких как:
криодеструкция жидким азотом или сухим льдом (необходимо несколько аппликаций);
лазеротерапия (избавляет от 90% образований после первой процедуры);
вылущивание (кюретаж) изогнутым пинцетом или кюреткой с дальнейшей обработкой 5% раствором зеленки или йода.
Эти методы могут быть болезненными для пациентов детского возраста. Поэтому врачи могут назначить местную анестезию, чтобы уменьшить дискомфорт.
Медикаментозная терапия имеет несколько альтернативных подходов. Лечения контагиозного моллюска у детей требует индивидуального подбора препаратов , исходя из распространенности процесса, возраста пациента и наличия сопутствующих заболеваний. Неосложненные формы болезни лечатся в амбулаторных условиях. Мази для лечения контагиозного моллюска у детей применяются для прижигания в процессе выдавливания, устранения новообразований. Диссеминированные формы требуют назначения системной терапии противовирусными препаратами на основе интерферона. Основным направлением в консервативной терапии является элиминация возбудителя и деструкция высыпаний.
Наиболее действенным и пригодным средством для лечения моллюска у пациентов детского возраста является гидроксид калия. Предварительная консультация с врачом является обязательной.
Прогноз и меры профилактики при контагиозном моллюске

Болезнь не вызывает серьезных осложнений. У детей со здоровым иммунитетом состояние обычно улучшается само по себе, но на это иногда требуется много времени. Узелки могут находиться на коже несколько месяцев или даже лет, прежде чем пропадут полностью.
В конечном счете исчезают, не оставляя никаких шрамов, если только кожа не была чрезмерно повреждена. В большинстве случаев они исчезают в течение 6–18 месяцев. Дети с ослабленным иммунитетом могут страдать от быстрого ухудшения этого кожного заболевания. В очень редких случаях это состояние может длиться дольше 2 или даже 5 лет.
Профилактика контагиозного моллюска подразумевает:
- соблюдение личной гигиены (мытье рук и пр.);
- исключение контакта с инфицированными людьми;
- использование индивидуальных полотенец и других средств гигиены;
- предотвращение расчесывания и натираний новообразований на кожном покрове.
При появлении папул на коже недопустимо заниматься самолечением. В обязательном порядке следует обратиться к педиатру или дерматологу в клинику «РебенОК» в Москве. В медицинском центре работают специалисты, имеющие большой практический опыт. Они проведут диагностику и рекомендуют, чем лечить контагиозный моллюск у детей , опираясь на вид заболевания и индивидуальные особенности организма пациента.
Хочу выразить огромную благодарность Луниной Анне Викторовне.
Анна Викторовна – большой профессионал! За столь короткий срок, смогла поставить дочери недостающие звуки и автоматизировать их в речи. Спасибо огромное!
Добрый день! Хочу сказать большое человеческое спасибо Вашей клинике, за чуткое отношение к пациентам и высокий профессионализм. Клиника Ребенок- одна из самых лучших детских клиник в Москве. огромное спасибо врачам за их нелегкий труд. Особенно хочу поблагодарить доктора хирурга-уролога, и просто хорошего человека, Горкина Сергея Александровича, за его внимательность, компетентность и доброжелательность. Все назначения комментирует так, чтобы было понятно и доходчиво для пациента. Желаю дальнейшего процветания и успехов Вашей клинике. спасибо что Вы есть, так держать!
Автор:
Сергеев Андрей Викторович
Детский аллерголог-иммунолог, Кандидат медицинских наук
Пищевая аллергия у детей – это ответ организма на употребление определенной еды. Наиболее частым типом ответа является тот, который опосредуется антителами типа Ig E. Существует клеточно-опосредованный иммунологический ответ, который проявляется позже. Нетипичное состояние сопровождается преимущественно атопическим дерматитом или нарушениями со стороны пищеварительной системы.
С другой стороны, еда также может стать причиной реакции, если она находится в контакте с кожей или воздействует с дыхательными путями. В первом случае это может привести к дерматиту и крапивнице; во втором – к проблемам, связанным с дыхательным аппаратом (астма или ринит).

Типы пищевой аллергии
В настоящее время существует несколько видов:
1. На белок куриного яйца. Развивается при производстве в организме иммуноглобулинов Ig E, направленных против яичных белков. Наиболее распространенный фактор риска – наследственная предрасположенность. Возникает преимущественно в возрасте от 1 до 5 лет. Характеризуется покраснением кожи, зудом, крапивницей, отеком губ и век. Возможна рвота, боли в животе и диарея. Реже появляются респираторные проявления, которые могут сопровождаться одышкой и трудностями при глотании. Они очень серьезны, поэтому пациент должен обратиться к врачу в тот момент, когда они начинают происходить.
2. На рыбу и морепродукты. Установлены иммунным ответом, при котором опосредуются Ig E - антитела, специфичные для рыбы. Отмечается в первые годы после рождения и совпадает с введением рыбы в рацион. Может сохраняться десятилетиями или всю жизнь. Признаки появляются после употребления и при вдыхании паров, образующихся при приготовлении блюд.
3. На молоко. Имеет наследственную основу, хотя в ее развитии участвуют и факторы окружающей среды. Характерна преимущественно для первого года жизни. Тяжесть клинической картины зависит от степени сенсибилизации и количества употребляемого молока. Наиболее частые проявления – кожные (70% случаев). Также наблюдается боль в животе, жидкий стул, рвота или проблемы с глотанием.
4. На овощи и фрукты. Наиболее распространенная причина у пациентов в возрасте старше 5 лет. Около 33% детей не переносят фрукты и только 7% на овощи. Проявляется зудом, отеком губ и языка, появлением красных пятен или рубцов на коже, дерматитом. Также могут появиться признаки со стороны желудочно-кишечного тракта и дыхательного аппарата.
5. На орехи, бобовые и злаки. В 50% случаев реакции настолько серьезны, что могут даже привести к смерти. Данный вид самый опасный, если сравнивать с другими, потому что развивается молниеносно.
Причины возникновения
Появляется аллергия на еду у ребенка на фоне:
снижения защитных функций слизистой оболочки кишечника;
большого количества употребляемой еды и пр.
В обстоятельствах, когда толерантность терпит неудачу, иммунитет вырабатывает ответ Ig E-антител против определенной еды. Процесс начинается в кишечнике (хотя может затрагивать и другие области, такие как дыхательная система или кожный покров).
Когда больной употребляет «опасный» продукт, антиген, связанный с Ig E, обнаруживается на поверхности базофилов и тучных клеток. В это время происходит их активизациях, и высвобождается гистамин и другие воспалительные вещества.
Симптомы пищевой аллергии у детей
Проявляется в первые два часа после еды, если в рацион входит опасный фактор. Поражается один или несколько органов, включая кожу, желудочно-кишечный тракт, слизистые оболочки, дыхательную и сердечно-сосудистую систему. Тяжесть течения зависит от реактивности пораженного органа, общего самочувствия больного и характеристик фактора, вызывающего нетипичный ответ.
Кожные проявления. Крапивница – появление мелкой сыпи. Сопровождается покраснением, зудом и шелушением. Локализуется преимущественно на лице и шее, кистях рук, на предплечьях и в области локтевых сгибов. Может осложниться при присоединении бактериальной инфекции.
Респираторные проявления. Ринит сопровождается заложенностью носа, обильным водянистыми выделениями и многократным чиханием. В редких случаях присоединяется першение в горле и покашливание.
Вовлечение дыхательных путей. У пациентов с астмой бронхоспазмы могут присутствовать в контексте анафилаксии (тяжелое системное состояние). Анафилаксия опасна, т. к. при отсутствии адекватной помощи может привести к летальному исходу.
Поражение органов ЖКТ. Сопровождается диареей, болью в области живота, тошнотой и рвотой. Изменению подвергается стул, который чаще всего разжижается.
Другими проявлениями являются зуд во рту и горле, а также в области глаз. Возможно затруднение глотания, головокружение, обморок, отек век, лица, губ и языка.
Возможные осложнения
Опасность заключается в том, что данное состояние постепенно усугубляется, если время не принять никаких мер:
1. Сначала на фоне сенсибилизации организм развивается дерматит.
2. Потом происходит поражение респираторной системы в виде атопического насморка.
3. Если антиген не исключить, то манифестирует бронхиальная астма.
Самое опасное осложнение – анафилактический шок. Развивается стремительно – через 1-3 минуты после контакта с антигеном. Характеризуется бронхоспазмом, отеком гортани и коллапсом, которые могут привести к летальному исходу, если вовремя не начать лечение.

Диагностика пищевой аллергии у детей
Во многих случаях люди путают специфическую реакцию организма с индивидуальной непереносимостью. Некоторое сходство между ними определенно имеется, но речь идет о разных патологиях. Чрезмерная чувствительность появляется после еды в качестве ответа организма, в то время как при непереносимости защитные функции не вмешивается. Основными причинами непереносимости обычно являются нарушения метаболизма определенных веществ.
При появлении признаков повышенной чувствительности нужно незамедлительно обратиться к врачу. Специалист соберет подробную историю болезни, чтобы попытаться установить, какие факторы «опасны» и установить временную связь между приемом пищи и появлением признаков.
Кожные тесты в некоторых случаях позволяют диагностировать специфическую реакцию. Положительный результат не обязательно означает, что присутствует чувствительность, но отрицательный результат указывает на то, что пациент вряд ли будет восприимчив к такой еде. После получения положительного кожного теста аллергологу может потребоваться провести пероральный контроль, чтобы установить окончательный диагноз.
Лечение пищевой аллергии
В настоящее время единственным средством против негативного воздействия провоцирующего фактора является исключение опасного вещества из рациона. Эта рекомендация кажется простой, но далекой от реальности. Правильная диета предполагает ведение постоянного наблюдения для исключения воздействия присутствующих и скрытых антигенов, которые появляются в обработанной пище. Рекомендуется изучать состав, когда блюда приготовлены вне дома, чтобы избежать случайных контактов с антигенами. Исключить контакт удается, к сожалению, не всем.
В последние десятилетия начинают разрабатываться специальные методы лечения, направленные на изменение ответа иммунитета и приобретение пероральной толерантности. Эти методы известны под названием пероральной десенсибилизации или противоаллергических вакцин, которые могут быть многообещающими для специфической реакции на молоко, арахис и яйца. Чтобы получить индивидуальные рекомендации по лечению обращайтесь к педиатру или аллергологу.
Меры профилактики
Полное выздоровление возможно только при раннем выявлении факторов и исключении их из рациона. При соблюдении рекомендаций по питанию удается предотвратить рецидивы заболевания. У части детей отмечается спонтанное выздоровление по мере увеличения оральной толерантности. Многие «перерастают» заболевание, но рассчитывать на это не стоит.

Лечение пищевой аллергии у детей в клинике «РебенОК»
В нашем медицинском центре работают опытнее специалисты из области аллергологии. Благодаря современному оснащению клиники, мы проводим комплексную диагностику, определяя истинную причину. Уже после первого визита в медицинский центр заметен результат.
Для беседы со специалистом можно явиться в клинику, воспользоваться online-консультацией или вызвать врача на дом. Аллерголог расскажет, чем лечить аллергию на еду у ребенка и даст рекомендации по профилактике развития осложнений.
Хакимва Р.Ф. К вопросу о пищевой аллергии у детей. 2009 г. [Электронный ресурс]
Баранов А.А., Намазова-Баранова Л.С., Хаитов Р.М. Пищевая аллергия у детей. Клинические рекомендации. 2016 г. [Электронный ресурс]
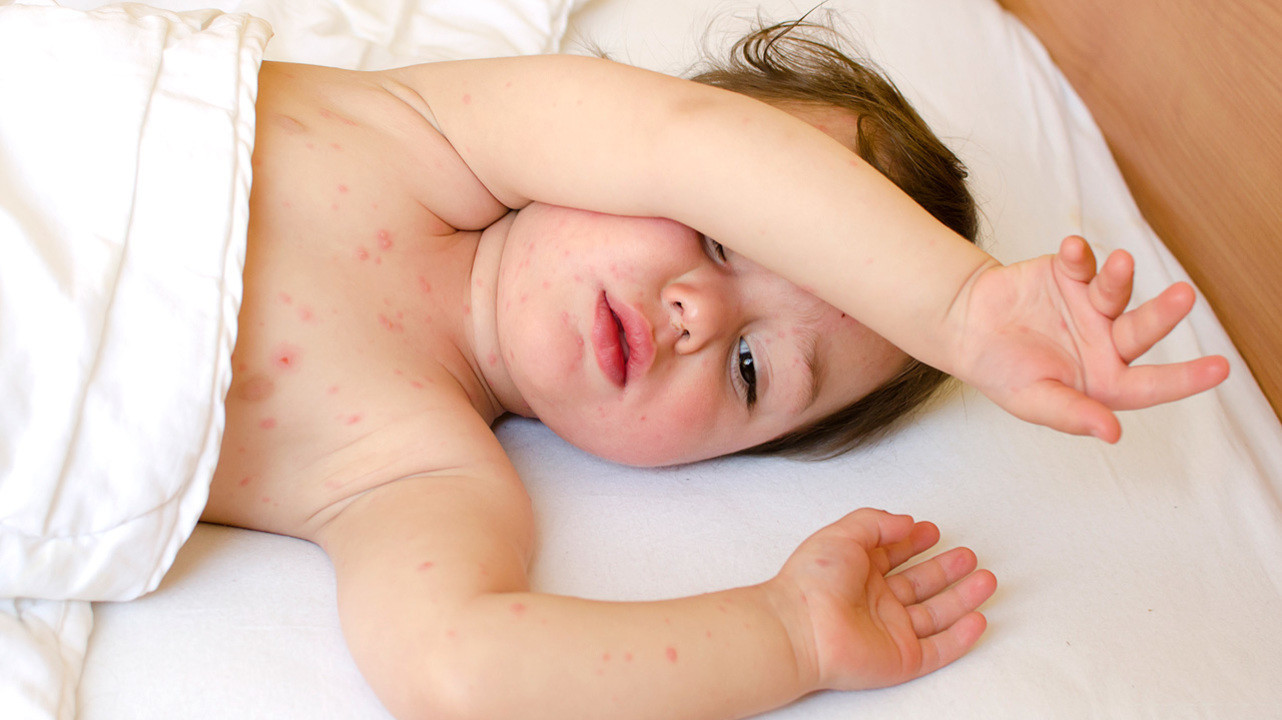
Многие родители сталкиваются с тем, что у их маленьких детей появляется сыпь на разных участках тела, которая может идти вслед за высокой температурой. Такое встречается и у взрослых, причем обычно, такое явление не вызывает сильного беспокойства — оно быстро проходит и не несет каких либо последствий. Однако отсутствие внимательного наблюдения и отсутствие своевременного оказания медицинской помощи может привести к ряду осложнений, влияющих на здоровье человека.
Сыпь, сопровождающаяся температурой, может возникнуть по нескольким причинам. Некоторые лекарственные препараты и аллергические реакции могут спровоцировать это явление как у взрослых, так и у детей.
Наиболее распространенной причиной сыпи с температурой – ряд вирусных инфекций. Дети до двух лет наиболее подвержены таким заболеваниям. Их иммунная система еще не функционирует в полной мере и может остро реагировать на внешних возбудителей. У взрослых подобная клиническая картина наблюдается реже, и в основном как осложнение другого заболевания или из-за ряда внешних факторов.
Несмотря на то, что некоторые из этих инфекций могут привести к ряду негативных последствий, большинство из них не нуждаются в лечении, а симптомы исчезают самостоятельно.
Важно: В некоторых случаях, сыпь может возникнуть уже после того, как температура тела начала приходить в норму. Это является своеобразным признаком эффективной борьбы организма с инфекцией. Однако некоторые пациенты могут начать паниковать, полагая что их состояние усугубляется.
Помимо лихорадки и сыпи, у пациента могут наблюдаться следующие общие симптомы:
- Быстрая утомляемость;
- Озноб;
- Сильный зуд и боли на пораженных участках кожи;
- Головные боли.
Сама сыпь, в зависимости от вида инфекции, может выглядеть как обычные красные пятна, так и в виде шишек или папул с жидкостью внутри. Локализация сыпи также зависит от типа инфекции, что позволяет сузить круг заболеваний при диагностике.
Следует помнить, что вирусные заболевания передаются воздушно-капельным путем при разговоре, кашле или чихании. Человек может распространять болезнь уже за несколько дней до того как появиться сыпь. При этом контакт с пораженным участком кожи пациента не вызывает заражения.
Несмотря на то, что подхватить вирусное заболевание может любой человек, дети уязвимы к ним в большей степени. Самые распространенные инфекции, которые вызывают лихорадку, сопровождающуюся сыпью, поражают преимущественно детей до 5 лет.
Розеола
Один из самых распространенных видов заболевания, при котором наблюдается сыпь с температурой. Вызывается вирусом герпеса 6-го типа. Поражает детей в возрасте от 6 месяцев до 2 лет. Взрослые подвержены данному заболеванию значительно реже.
Розеола не нуждается в активном лечении, потому что болезнь не опасна для здоровья ребенка и проходит за 7-10 дней как обычная простуда. В данном случае сыпь возникает после лихорадки и представлена плоскими или выпуклыми розовыми пятнами. Они начинают развиваться на животе, постепенно переходят на руки и лицо.
Инкубационный период составляет 5 - 15 дней, после которого начинают проявляться симптомы:
- Диарея;
- Боль в горле и легкий кашель;
- Раздражительность;
- Плохой аппетит;
- Опухшие гланды.
Ветрянка
Ветрянку вызывает вирус ветряной оспы. Обычно её считают детской болезнью (хотя если заболеть ей в старшем возрасте, то она может стать значительно опаснее). Переболев ветрянкой 1 раз, человек приобретает к ней иммунитет на всю жизнь.
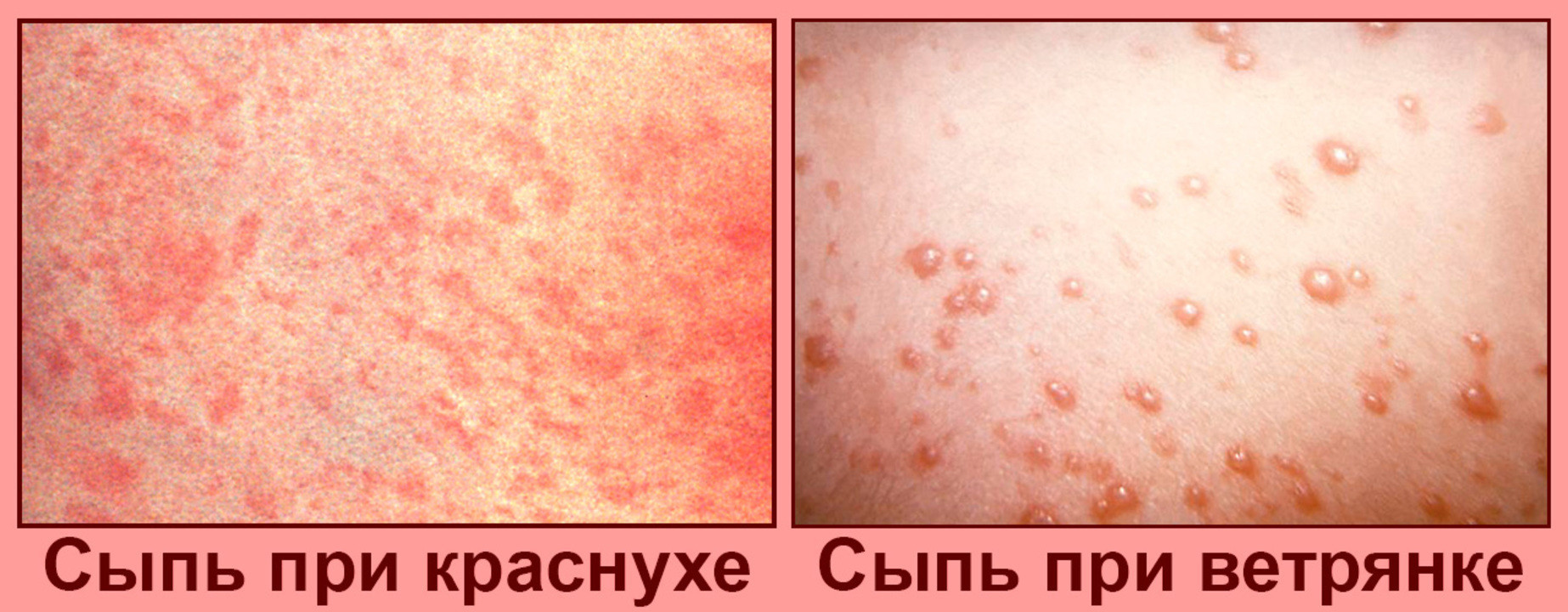
Рисунок 1. Сыпь при краснухе и при ветрянке. Источник: PHIL CDC
Инкубационный период от 7 до 21 дня, после которого появляется сыпь: красные или розовые шишки, которые в течении 14 дней покрываются коркой и исчезают. Сыпь сопровождается головными болями и лихорадкой.
Лечение ограничивается мазями местного применения и изоляцией больного от окружающих. Также рекомендуются теплые ванны.
Ветрянка наиболее опасна для беременных. Возрастает риск рождения детей со следующими отклонениями:
- Проблемы с интеллектуальным развитием;
- Патологии глаз;
- Физическая недоразвитость (малый рост).
Краснуха
Заболевание, которое обычно поражает детей от 5 до 9 лет. Помимо температуры и сыпи наблюдается увеличение лимфатических узлов. Краснуха представляет собой легкую инфекцию, которая проходит в течение одной недели даже без лечения.
Сыпь представляет собой розовые или красные пятна, которые возникают на лице, постепенно распространяясь на другие части тела.
Данное заболевание может представлять опасность для беременных, так как это может привести к хронической краснухе плода, что повышает вероятность выкидыша или физических отклонений после рождения малыша.
Мононуклкоз
Мононуклеозу подвержены все возрастные группы, но наиболее он распространен у подростков. Распространяется через слюну, поэтому его еще иногда называют болезнью поцелуев.
Инкубационный период длится в течении 4-6 недель, после чего проявляются такие симптомы:
- Головная боль;
- Быстрая утомляемость;
- Сыпь, в виде розовых и пурпурных бляшек или дисков на коже или во рту;
- Воспаление миндалин;
- Повышенная потливость.
Симптомы наблюдаются от 1 до 2 месяцев и их иногда сложно отличить от симптомов гриппа.
Болезнь может протекать незаметно без вреда для организма, но в редких случаях может вызвать осложнения:
- Ангина;
- Тонзиллит;
- Анемия;
- Менингит.
Вирусные заболевания, которые опасны для здоровья взрослого человека

Источник: Polina Tankilevitch: Pexels
Существует ряд вирусных заболеваний, которые могут вызвать сыпь с лихорадкой и у взрослого человека. Эти болезни не распространены в России, но ими можно заразиться во время отпуска в тропических и жарких странах.
Вирус Зика. Заболевание распространено в Центральной и Южной Америке. Передается через укусы насекомых, переливании крови и половом акте. Симптомы представляют собой сыпь в виде розовых плоских пятен или гноящихся бугорков. Часто болезнь проходит бессимптомно.
Сама сыпь не опасна для здоровья, но заболевание может вызвать ряд осложнений, особенно у беременных женщин:
- Увеличивается вероятность рождения детей с микроцефалией (маленькой головой или головным мозгом);
- Менингит;
- Менингоэнцефалит;
Синдром Гийена-Барре — аутоиммунного заболевания способного привести к параличу.
Лихорадка Западного Нила. Вирус передается человеку от птиц через укус насекомых. Симптомы развиваются редко, однако они могут привести к серьезным последствиям:
- Потеря зрения;
- Паралич;
- Судороги;
- Кома.
Заболеванию наиболее подвержены люди пожилого возраста (от 60 лет).
Лихорадка денге. Также распространяется преимущественно через укусы насекомых. Симптомы схожи с симптомами гриппа и длятся около 10 дней.
У небольшого процента заболевших может развиться более тяжелая форма заболевания – геморрагическая лихорадка денге. В таком случае у пациента могут наблюдаться такие признаки:
- Кровотечение из носа и десен;
- Нарушение кровообращения и повреждение сосудов;
- Увеличение печени.
Эти симптомы могут привести к шоковому синдрому денге, который может привести к смерти.
Когда обращаться за врачебной помощью
Многие вирусные заболевания не несут серьезной опасности для организма. Болезнь протекает гладко и проходит без особых осложнений в течении 7-14 дней. Несмотря на это, такие заболевания могут с трудом поддаваться лечению. Некоторые вирусные заболевания полностью резистентны к антибиотикам и требуют особого подхода и наблюдения специалистов.
Симптомы, при которых необходимо обратиться за врачебной помощью:
- Сыпь не проходит долгое время (более 10 дней) и не наблюдается признаков улучшения;
- Температура выше 39 градусов;
- Вместо пятен начинают образовываться пузырьки c жидкостью;
- Сыпь распространяется очень быстро по всему телу;
- Сыпь вызывает явно выраженные болевые ощущения;
- Пораженные части тела опухают.
Особое внимание следует уделять и общему состоянию пациента. Плохой аппетит, быстрая утомляемость и постоянная слабость, при которой больной не может выполнять повседневные действия, говорят о необходимости консультации с лечащим врачом.
Беременным женщинам следует внимательно относится к таким симптомам, потому что вирусные заболевания могут негативно повлиять на здоровье ребенка.
Важно: При появлении симптомов вирусных заболеваний во время посещения тропических районов или после возвращения из них, необходимо немедленно обратиться за медицинской помощью. Такие заболевания могут быть крайне опасны для здоровья человека.
Диагностируются такие заболевания быстро. Врач может установить тип заболевания по характеру сыпи и другим характерным симптомам. Для подтверждения диагноза, в большинстве случаев, достаточно анализа крови.

Источник: Howcast / YouTube
При обычных условиях, во время лечении подобных вирусных заболеваний, врач назначает курс антибиотиков, в зависимости от типа заболевания.
Чтобы бы смягчить симптомы, назначают мази или кремы местного применения. Для большего эффекта, при больших площадях поражения – компрессы.
Облегчить симптомы позволяют не сложно, например можно:
- Носить свободную и мягкую одежду;
- Принимать теплые ванны;
- Соблюдать постельный режим.
Самый эффективный метод профилактики таких заболеваний — вакцинация. Обычно детям её назначают в возрасте от 12 до 15 месяцев. Повторную вакцинацию проводят в 4-6 лет.
Не следует забывать о том, что такие заболевания заразны, и поэтому важно иметь возможность изолировать пациента — или как минимум обеспечить здоровых членов семьи средствами индивидуальной защиты. При этом и заболевшим и ухаживающим важно соблюдать правила личной гигиены, чтобы снизить риск развития осложнений.
К вирусным заболеваниям, которые сопровождаются сыпью и лихорадкой, следует относится внимательно, но без излишней осторожности. В подавляющем большинстве случаев, такие болезни проходят сами, не вызывая значительного дискомфорта и вреда. Наблюдение за симптомами и общим состоянием здоровья позволят избежать редких осложнений, а постельный режим и хороший уход ускорят выздоровление.
Читайте также:

